Акромегалия - симптомы, причины, лечение заболевания гипофиза
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Акромегалия - нейроэндокринное заболевание, вызванное хронической избыточной секрецией гормона роста (СТГ) у лиц с законченным физиологическим ростом и характеризующееся патологическим диспропорциональным периостальным ростом костей, хрящей, мягких тканей, внутренних органов, а также нарушением функционального состояния сердечно-сосудистой, легочной системы, периферических эндокринных желез, различных видов метаболизма) [1].
Гигантизм - нейроэндокринное заболевание, вызванное хронической избыточной секрецией гормона роста, возникающее у детей и подростков с незаконченным физиологическим ростом, характеризующееся пропорциональным ростом костей скелета в длину, приводящее к значительному увеличению роста субъекта [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Диагностика и лечение акромегалии и гигантизма
Код протокола:
Код МКБ-10: Е-22
Сокращения, используемые в протоколе:
СТГ - соматотропный гормон
ИФР-1 - инсулиноподобный фактор роста
МРТ - магнитно-резонансная томография
КТ - компьютерная томография
ОГТТ - оральный глюкозотолерантный тест
Дата разработки протокола: апрель 2013.
Категория пациентов: больные акромегалией и гигантизмом
Пользователи протокола: врачи-эндокринологи поликлиник и стационаров, нейрохирурги, врачи ПМСП, невропатологи, окулисты, врачи других специальностей, выявившие акромегалию впервые.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация
По этиологическому принципу
Спорадическая опухоль гипофиза (соматотропинома)
Эктопическая секреция гормона роста:
- эндокраниальная (опухоль глоточного кольца и сфеноидального синуса)
- экстракраниальная (опухоли поджелудочной железы, легких и средостения)
Эктопическая секреция соматолиберина:
- эндокраниальная (гамартромы, ганглиоцитомы)
- экстракраниальная (карциноид поджелудочной железы, бронхов, ЖКТ)
Синдромы генетических нарушений:
- синдром Мак-Кьюна-Олбрайта
- синдром МЭН-1 (синдром Вермера)
- комплекс Карни
- изолированная семейная низкорослость
Классификация соматотропином по морфофункциональным характеристикам
Моногормональная опухоль гипофиза (соматотропинома):
- плотногранулированная
- редкогранулированная
Плюригормональная опухоль гипофиза:
- продуцирующая СТГ и пролактин (соматопролактинома)
- продуцирующая СТГ и другие гормоны аденогипофиза (смешанные опухоли гипофиза) (1)
По размеру
- микроаденомы (менее 10 мм.) и макроаденомы (более 10 мм.).
По характеру роста
- эндоселлярная,
- экстраселлярная с пара- или супраселлярным ростом (без зрительных нарушений или со зрительными нарушениями),
- инфраселлярная,
- гигантская.
В клинике акромегалии различают: активную стадию и стадию ремиссии, прогрессирующее и торпидное течение [1,2,3].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия
Амбулаторно:
- Определение базального уровня СТГ в сыворотке крови 2-3 раза
- Определение в крови уровня пролактина.
- Определение в крови уровня ИРФ-1 (соматомедина-С)
- Компьютерная, либо магнитно-резонансная томография области турецкого седла с контрастированием.
- Оценка состояния глазного дна, области перекреста зрительных нервов, периметрия Голдмана.
В стационаре:
- ОГТТ с 75 г глюкозы с определением СТГ на 0, 30, 60, 90, 120 мин (проводится только у пациентов, не страдающих сахарным диабетом!).
- МРТ или КТ органов грудной клетки и брюшной полости для выявления эктопированной опухоли (при наличии показаний)
Дополнительные диагностические мероприятия
Амбулаторно:
- Определение в крови уровня ТТГ, св. Т4
- Гликемия натощак
- Коагулограмма
- Время свертывания крови
- Кровь на ВИЧ
- Кровь на гепатит «В», «С»
- Кровь на RW
- Липидный спектр крови (холестерин, триглицериды, ЛПНП, ЛПВП)
- Креатинин крови
- АЛТ, АСТ крови
- УЗИ органов брюшной полости и малого таза
- Рентгенография органов грудной клетки
- Определение величины толщины мягких тканей стопы в области пяточной кости. Норма у мужчин до 21 мм, у женщин до 20 мм.
- ЭКГ
В стационаре
- Определение в крови уровня АКТГ, кортизола, ФСГ, ЛГ
- ОГТТ
- ЭХО-кардиография
- Колоноскопия (при наличии показаний)
Диагностические критерии
Жалобы и анамнез:
- укрупнение черт лица, кистей и стоп,
- длительные головные боли,
- ночные апноэ.
Анамнез, как правило, длительный. От момента появления первых симптомов заболевания до постановки диагноза акромегалии проходит от 5 до 15 лет) [1,2].
Физикальное обследование:
Основные клинические проявления [1,2,3]:
- Изменение внешности (укрупнение носа, губ, языка, утолщение кожи, увеличение надбровных дуг), увеличение верхней и нижней челюсти, прогнатия, расширение межзубных промежутков - диастема, увеличение конечностей.
- Увеличение внутренних органов - спланхномегалия
- Себорея, гипергидроз, акне
- Признаки объем ного образования хиазмально-селлярной области: головная боль, нарушения полей зрения, парезы черепно-мозговых нервов, гиперпитуитаризм, гиперпролактинемия
- Парестезии, артралгии, корешковые и туннельные синдромы
- Артериальная гипертензия, кардиомегалия
- Нарушение менструального цикла, галакторея, снихение либидо, потенции
- Нарушение толерантности к глюкозе, сахарный диабет
- Гиперхолестеринемия, гипрертриглицеридемия
- Склонность к новообразованиям (полипы ЖКТ, узловой зоб, миома матки)
Лабораторные методы исследования [1,2,3]:
- Повышение базального уровня СТГ в сыворотке крови в 2-3 и более раз
- Через 2 часа на фоне ОГТТ с 75 г глюкозы уровень СТГ >1 нг/мл (проводится только у пациентов, не страдающих сахарным диабетом!)
- Повышение уровня ИРФ-1 (соматомедина-С) в крови
- Повышение уровня пролактина в сыворотке крови при соматомамматропиномах
Инструментальные методы исследования:
- Наличие аденомы гипофиза при проведении компьютерной, либо магнитно-резонансной томографии с контрастированием.
- Наличие эктопированной опухоли, секретирующей СТГ или соматолиберин
- Увеличение толщины мягких тканей стопы в области пяточной кости. Норма у мужчин до 21 мм, у женщин до 20 мм.
- Изменения на глазном дне и гемианопсия, выявляемые при оценке состояния глазного дна, области перекреста зрительных нервов, периметрии Голдмана.
Показания для консультации специалистов:
- Окулист - оценка состояния глазного дна, полей зрения, зрительных нервов
- Консультация нейрохирурга для решения вопроса об оперативном лечении
- Консультация онколога для исключения новообразований прямой кишки
Дифференциальный диагноз
Дифференциальный диагноз акромегалии [1,2]
| Заболевания | Клиническме проявления акромегалии или гигантизм | Секреция СТГ и ИФР 1 ↑ | Аденома гипофиза | Секреция других гормонов |
| Гипофизарная акромегалия | + | + | + | _ |
| Внегипофизарная акромегалия | + | + | _ | _ |
| Акромегалоидизм | +_ | | - | |
| Гипотиреоз | +_ | _ | _ | ТТГ ↑ Т4↓ |
| Пахидермопериостоз | Изменения кожи, суставов | _ | _ | _ |
| Болезнь Педжета | Изменения костей и суставов | _ | _ | _ |
| Синдром Мак-Кьюна- Олбрайта | Костно-фиброзная дисплазия, локальная дерматопатия, изменения внешности | Повышена у 20% | Аденомы редко | _ |
Лечение
Цели лечения:
- ликвидация (или блокирование) источника гиперсекреции СТГ
- нормализация или снижение до безопасного уровня секреции СТГ и ИФР-1
- устранение клинических симптомов заболевания
- улучшение качества жизни пациентов
Тактика лечения
В настоящее время применяются хирургический, медикаментозный и реже - лучевой методы лечения акромегалии.
Основные факторы, определяющие выбор метода лечения:
- Состояние зрения
- Размеры и характер роста аденомы
- Степень функциональной активности аденомы
- Возраст больного
- Наличие тяжелых сопутствующих соматических нарушений
- Желание больного [2,3,4,5]
При больших размерах аденом гипофиза используется комплексное многоэтапное лечение.
Немедикаментозная терапия:
Стол 9.
Режим щадящий, противопоказан тяжелый труд и пребывание на солнце.
Медикаментозная терапия
В качестве медикаментозной терапии используются два класса препаратов - аналоги соматостатина и агонисты дофамина.
Препараты первого ряда - аналоги соматостатина длительного действия
Ланреотид длительного действия 60 - 120 мг 1 раз в 28 дней, п/к (6,7,8)
Октреотид длительного действия 10-30 мг 1 раз в 28 дней в/м(9,10)
Аналог соматостатина короткого действия октреотид в дозе 100 мкг 3 раза в день п/к используется редко (для непродолжительного лечения).
Показания к терапии аналогами соматостатина длительного действия (1,4,5,7)
1. При неэффективности хирургического лечения
2. После хирургического лечения и (или) лучевой терапии до реализации эффекта от облучения
3. Как монотерапия при наличии противопоказаний или отказе больного от оперативного лечения
4. Для предоперационной подготовки с целью улучшения состояния больного и уменьшения размеров опухоли в течение 6 и более месяцев
Аналоги соматостатина длительного действия нормализуют СТГ и ИФР-1 у 60 -70% больных [2,,4,5,6]. Эффективность действия препаратов нарастает по мере увеличения срока применения.
Побочные эффекты: покраснение и болезненность в месте инъекции, повторный жидкий стул в первые 2-3 дня после введения препарата, встречаются редко и по мере увеличения срока терапии проходят. У части пациентов отмечается застой желчи и камнеобразование.
Препараты 2 ряда - агонисты дофамина
Агонисты дофамина показаны при относительно невысокой активности заболевания и обязательно назначаются при сопутствующей гиперсекреции пролактина [2,3,4,5].
В РК применяются агонисты дофамина:
Бромкриптин от 10 до 20 мг/сут в 2-4 приема, эффективно снижает секрецию СТГ только 10% пациентов.
Каберголин в дозе от 0,5 мг 3 раза в неделю до 0,5 мг ежедневно, нормализует секрецию СТГ только у 30% [4,5]
Консервативная терапия чаще применяется как дополнительная к хирургическому и (или) лучевому лечению. Проводится длительно, часто пожизненно.
Другие виды лечения
Лучевая терапия
В последние годы показания к лучевой терапии сузились, применяется только при неудовлетворительном эффекте от хирургического и медикаментозного лечения [2,3,4,5]
Стереотоксическая гамматерапия - гамма-нож,* облучение одномоментное в дозе до 90 грей.
Протонотерапия *- одномоментное облучение области гипофиза потоком тяжелых протонных частиц в дозе 50-70 Грей, применяется при опухолях размером не более 1,5 см и позволяет достичь ремиссии заболевания у 39-46 % больных в сроки от 1 до 5 лет.
Возможно повторное проведение облучения (не ранее, чем через 1 год) при наличии роста аденомы гипофиза.
Осложнения лучевой терапии: гипопитуитаризм, постлучевая энцефалопатия, неврологические нарушения, постлучевые некрозы, снижение качества жизни [2,3,4,5]
Эффект от лучевой терапии наступает через 5-10 лет у 60-70% больных [3,4].
Хирургическое лечение - метод первого выбора в терапии акромегалии.
Преимущество этого метода - быстрота наступления эффекта: уже в раннем послеоперационном периоде в случае полного удаления аденомы отмечается нормализация секреции гомона роста.
В подавляющем большинстве случаев применяется транссфеноидальная аденомэктомия под контролем нейронавигации. Транскраниальный доступ применяется редко.
Выбор метода определяется размером аденомы и степенью экстраселлярного распространения. При необходимости последовательно применяются оба метода. Хирургический метод позволяет достичь ремиссии заболевания в 30-50% случаев удаления макроаденомы, и в 70-80% - в случае удаления микроаденом гипофиза [1,2,3].
АЛГОРИТМ ЛЕЧЕНИЯ АКРОМЕГАЛИИ
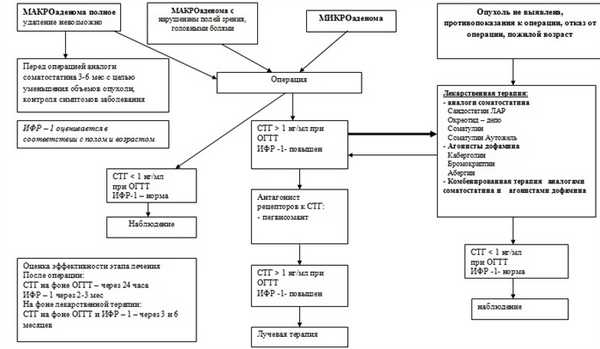
Профилактические мероприятия:
Методы первичной профилактики акромегалии неизвестны.
Дальнейшее ведение:
После оперативного лечения и лучевой терапии пациент наблюдается и при необходимости получает медикаментозную терапию у эндокринолога по месту жительства.
Эффективность хирургического вмешательства контролируется определением ИРФ-1 или проведением ОГТТ с определением СТГ в раннем послеоперационном периоде - на 5-8 сутки и через 3, 6 и 12 месяцев.
Один раз в год проводится определение ТТГ, свТ4, кортизола, половых гормонов.
Эффективность лучевой терапии с исследованием ИРФ-1 или проведением ОГТТ с определением СТГ оценивается не ранее, чем через 6 месяцев.
Эффективность лечения аналогами соматостатина должна контролироваться каждые 3-4 месяца (ИФР-1 или ОГТТ с определением СТГ).
У пациентов с медикаментозной ремиссией для определения остаточной функции гипофиза через 1-2 года после начала терапии необходимо прервать лечение на 1 - 2 месяца с контролем ИФР-1. При сохранении нормального уровня ИФР-1 лечение прекращают.
Наблюдение нейрохирурга, КТ и МРТ через 6-12 месяцев. Осмотр окулиста 1 раз в год.
Критерии ремиссии акромегалии [1,2,,4,5]
Полная ремиссия
- Отсутствие клинических признаков активности
- СТГ базальный < 0,4 нг/мл
- Минимальный уровень СТГ на фоне ОГТТ < 1 нг/мл (< 2,7 мЕд/л).
- Нормальный уровень ИРФ-1 соответственно полу и возрасту
Неполная ремиссия
- Отсутствие клинических признаков активности.
- СТГ базальный > 0,4 нг/мл
- Минимальный уровень СТГ на фоне ОГТТ > 1 нг/мл (> 2,7 мЕд/л).
- Повышенный уровень ИРФ-1 соответственно полу и возрасту.
Отсутствие ремиссии
- Имеются клинические признаки активности.
- Минимальный уровень СТГ на фоне ОГТТ > 1 нг/мл (> 2,7 мЕд/л).
- Повышенный уровень ИРФ-1.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
- Увеличение процента больных, выявленных на ранних стадиях акромегалии
- Увеличение количества больных, достигших ремиссии и неполной ремиссии.
- Уменьшение количества больных с осложнениями после оперативного лечения
Препараты (действующие вещества), применяющиеся при лечении
| Бромокриптин (Bromocriptine) |
| Каберголин (Cabergoline) |
| Ланреотид (Lanreotide) |
| Октреотид (Octreotide) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации
1. Необходимость верификации диагноза акромегалии и определения тактики ведения - плановая госпитализация в региональное специализированное эндокринологическое отделение (7 - 14 дней)*
2. Оперативное лечение в условиях оказания ВСМП, трансназальная аденомэктомия под контролем нейронавигации, - плановая госпитализация в профильные нейрохирургические отделения. Сроки госпитализации от 14 до 21 дня.
3. Динамическое наблюдение и лечение осложнений акромегалии - плановая госпитализация в региональное специализированное эндокринологическое отделение (5-14 дней)*
4. Проведение больному курса гамма-терапии - плановая госпитализация в специализированное радиологическое отделение НИИ онкологии или региональные онкоцентры (6-7 недель)
*Для пациентов, проживающих в региональных центрах, где имеются оснащенные медицинские диагностические центры, возможно амбулаторное обследование и лечение.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Дедов И.И., Мельниченко Г.А., Акромегалия, М., 2009, 117. 2. Дедов И.И., Мельниченко Г.А., Эндокринология национальное руководство, Под. Ред. Дедова И.И., Мельниченко Г.А.,Москва, «ГЭОТАР - Медиа», 2012, 633 - 646., 3. Генри М. Кроненберг, Шломо Мелмед, Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Нейроэндокринология,Москва, Рид Элсивер, 2010, 277 - 311. 4. Melmed S, Colao A, Barkan A et al (2009) Guidelines for Acromegaly Management: An Update. J Clin Endocrinol Metab 94:1509-1517 5. Laurence Katznelson, John L.D. Atkinson, David M. Cook, Shereer Z. Ezzat, Amir H. Hamrahium, Karen K. Miller. Medical Guidelines for clinical practice for the diagnosis and treatment of acromegaly - 2011 UPDATE. Endocrine Practice. Vol 17 (Suppl 4), July/ august, 2011. 6. Maiza JC, Vezzosi D, Matta M, Donadille F, Loubes-Lacroix F, Cournot M, Bennet A, Caron P (2007) Долговременное (вплоть до 18 лет) воздействие на гиперсекрецию ГР/ ИФР-1 и величина новообразования при первичном приеме аналога соматостатина (SSTa) у пациентов с ГР. Clin Endocrinol (Oxf) 67:282-288 7. Cozzi R, Montini M, Attanasio R, Albizzi M, Lasio G, Lodrini S, Doneda P, Cortesi L, Pagani G (2006) Первичное лечение акромегалии с применением октреотида LAR: длительное (до девяти лет) перспективное исследование эффективности препарата в регуляции активности заболевания и уменьшения новообразования. J Clin Endocrinol Metab 91:1397-1403
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола
1. Базарбекова Р.Б. - д.м.н., профессор, зав. кафедрой эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
2. Косенко Т.Ф. - к.м.н., доцент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»
3. Досанова А.К. - к.м.н., ассистент кафедры эндокринологии РГКП «Алматинский государственный институт усовершенствования врачей»Рецензенты: д.м.н., профессор кафедры эндокринологии КазНМУ имени С.Д. Асфендиярова Нурбекова А.А.
Указание на отсутствие конфликта интересов - отсутствует
Указание условий пересмотра протокола: данный протокол подлежит пересмотру каждые три года, либо при появлении новых доказанных данных по проведению процедуры реабилитации.
Опухоли гипофиза
Опухоли гипофиза - группа доброкачественных, реже - злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет. Подавляющее большинство опухолей гипофиза составляют аденомы, которые подразделяются на несколько видов в зависимости от размеров и гормональной активности. Симптомы опухоли гипофиза представляют собой сочетание признаков объемного внутримозгового процесса и гормональных нарушений. Диагностика опухоли гипофиза осуществляется проведением целого ряда клинических и гормональных исследований, ангиографии и МРТ головного мозга.
![Опухоли гипофиза]()
Общие сведения
Опухоли гипофиза - группа доброкачественных, реже - злокачественных новообразований передней доли (аденогипофиза) или задней доли (нейрогипофиза) железы. Опухоли гипофиза, по статистике, составляют около 15% новообразований внутричерепной локализации. Они одинаково часто диагностируются у лиц обоих полов, обычно в возрасте 30-40 лет.
Гипофиз является железой внутренней секреции, осуществляющей регулятивно-координирующую функцию в отношении некоторых других эндокринных желез. Гипофиз расположен в ямке турецкого седла клиновидной кости черепа, анатомически и функционально связан с отделом головного мозга - гипоталамусом. Вместе с гипоталамусом гипофиз составляет единую нейроэндокринную систему, обеспечивающую постоянство гомеостаза организма.
В гипофизе выделяют две доли: переднюю - аденогипофиз и заднюю - нейрогипофиз. Гормонами передней доли, вырабатываемыми аденогипофизом, являются: пролактин, стимулирующий секрецию молока; соматотропный гормон, влияющий на рост организма через регуляцию белкового обмена; тиреотропный гормон, стимулирующий метаболические процессы в щитовидной железе; АКТГ, регулирующий функцию надпочечников; гонадотропные гормоны, влияющие на развитие и функцию половых желез. В нейрогипофизе образуются окситоцин, стимулирующий сократительную способность матки, и антидиуретический гормон, регулирующий процесс реабсорбции воды в канальцах почек.
Аномальное разрастание клеток железы приводит к образованию опухолей переднего или заднего отдела гипофиза и нарушению гормонального баланса. Иногда в область гипофиза прорастают менингиомы - опухоли мозговых оболочек; реже железа поражается метастатическими отсевами злокачественных новообразований других локализаций.
![Опухоли гипофиза]()
Причины опухолей гипофиза
Достоверные причины развития опухолей гипофиза до конца не изучены, хотя известно, что некоторые виды новообразований могут быть обусловлены генетически.
В число факторов, предрасполагающих к развитию опухолей гипофиза, входят нейроинфекции, хронические синуситы, черепно-мозговые травмы, гормональные изменения (в том числе вследствие длительного применения гормональных препаратов), неблагоприятное воздействие на плод в период беременности.
Классификация опухолей гипофиза
Опухоли гипофиза классифицируются с учетом их размеров, анатомического расположения, эндокринных функций, особенностей микроскопического окрашивания и т. д. В зависимости от размера новообразования выделяют микроаденомы (менее 10 мм в максимальном диаметре) и макроаденомы (при наибольшем диаметре более 10 мм) гипофиза.
По локализации в железе различают опухоли аденогипофиза и нейрогипофиза. Опухоли гипофиза по топографии относительно турецкого седла и окружающих его структур бывают эндоселлярными (выходящими за границы турецкого седла) и интраселлярными (расположенными в пределах турецкого седла). С учетом гистологической структуры опухоли гипофиза подразделяются на злокачественные и доброкачественные новообразования (аденомы). Аденомы исходят из железистой ткани передней доли гипофиза (аденогипофиза).
По функциональной активности опухоли гипофиза делятся на гормонально-неактивные («немые», инсиденталомы) и гормонально-активные аденомы (вырабатывающие тот или иной гормон), которые встречаются в 75% случаев. Среди гормонально-активных опухолей гипофиза выделяют:
- соматотропная аденома
- соматотропинома - опухоль гипофиза, синтезирующая соматотропин - гормон роста;
- пролактиновая аденома
- пролактинома - опухоль гипофиза, синтезирующая гормон пролактин;
- кортикотропная аденома
- кортикотропинома - опухоль гипофиза, секретирующая АКТГ, стимулирующий функцию коры надпочечников;
- тиротропная аденома
- тиротропинома - опухоль гипофиза, секретирующая тиротропный гормон, стимулирующий функцию щитовидной железы;
Фоллтропинпродуцирующие или лютропинпродуцирующие аденомы (гонадотропные). Эти опухоли гипофиза секретируют гонадотропины, стимулирующие функцию половых желез.
Гормонально-неактивные опухоли гипофиза и пролактиномы встречаются наиболее часто (в 35% случаев соответственно), соматотропинпродуцирующие и АКТГ-продуцирующие аденомы - в 10-15% случаев от всех опухолей гипофиза, другие виды опухолей образуются редко. По особенностям микроскопии различают хромофобные опухоли гипофиза (гормонально-неактивные аденомы), ацидофилиные (пролактиномы, тиротропиномы, соматотропиномы) и базофильные (гонадотропиномы, кортикотропиномы).
Развитие гормонально-активных опухолей гипофиза, продуцирующих один или несколько гормонов, может приводить к развитию центрального гипотиреоза, синдрома Кушинга, акромегалии или гигантизма и т. д. Повреждение гормонопродуцирующих клеткок при росте аденомы может вызывать состояние гипопитуаризма (гипофизарной недостаточности). У 20% пациентов отмечается бессимптомное течение опухолей гипофиза, которые обнаруживаются лишь при аутопсии. Клинические проявления опухолей гипофиза зависят от гиперсекреции того или иного гормона, размеров и скорости роста аденомы.
Симптомы опухолей гипофиза
По мере увеличения опухоли гипофиза развиваются симптомы со стороны эндокринной и нервной систем. Соматотропинпродуцирующие аденомы гипофиза приводят к возникновению акромегалии у взрослых пациентов или гигантизма, если они развиваются у детей. Пролактинсекретирующие аденомы характеризуются медленным ростом, проявляются аменореей, гинекомастией и галактореей. Если такие опухоли гипофиза продуцируют неполноценный пролактин, то клинические проявления могут отсутствовать.
АКТГ-продуцирующие аденомы стимулируют секрецию гормонов коры надпочечников и ведут к развитию гиперкортицизма (болезни Кушинга). Обычно такие аденомы растут медленно. Тиротропинпродуцирующие аденомы нередко сопровождают течение гипотиреоза (функциональной недостаточности щитовидной железы). Они могут вызывать упорный тиреотоксикоз, чрезвычайно устойчивый к медикаментозному и хирургическому лечению. Гонадотропные аденомы, синтезирующие половые гормоны, у мужчин приводят к развитию гинекомастии и импотенции, у женщин - к нарушению менструального цикла и маточным кровотечениям.
Увеличение размеров опухоли гипофиза ведет к развитию проявлений со стороны нервной системы. Поскольку гипофиз анатомически соседствует с перекрестом зрительных нервов (хиазмом), то при увеличении размеров аденомы до 2 см в диаметре развиваются зрительные нарушения: сужение полей зрения, отек сосочков зрительного нерва и его атрофия, ведущие к падению зрения, вплоть до слепоты.
Аденомы гипофиза больших размеров вызывают сдавление черепных нервов, сопровождающееся симптомами поражения нервной системы: головные боли; двоение в глазах, птоз, нистагм, ограничение движений глазных яблок; судороги; упорный насморк; деменцию и изменения личности; повышение внутричерепного давления; кровоизлияния в гипофиз с развитием острой сердечно-сосудистой недостаточности. При вовлеченности в процесс гипоталамуса могут наблюдаться эпизоды нарушения сознания. Злокачественные опухоли гипофиза встречаются крайне редко.
Диагностика опухолей гипофиза
Необходимыми исследованиями при подозрении на опухоль гипофиза являются тщательное офтальмологическое и гормональное обследования, нейровизуализация аденомы. Исследование мочи и крови на содержание гормонов позволяет установить вид опухоли гипофиза и степень ее активности. Офтальмологическое обследование включает оценку остроты и полей зрения, позволяющих судить о вовлеченности в процесс зрительных нервов.
Нейровизуализацию опухоли гипофиза позволяет осуществить рентгенография черепа и зоны турецкого седла, МРТ и КТ головного мозга. Рентгенологически могут определяться увеличение размеров турецкого седла и эрозия его дна, а также увеличение нижней челюсти и пазух носа, утолщение костей черепа, и расширение межзубных промежутков. С помощью МРТ головного мозга возможно увидеть опухоли гипофиза диаметром менее 5 мм. Компьютерная томография подтверждает наличие аденомы и ее точные размеры.
При макроаденомах ангиография сосудов головного мозга указывает на смещение сонной артерии и позволяет дифференцировать опухоль гипофиза с внутричерепной аневризмой. В анализе спинномозговой жидкости может определяться повышенный уровень протеинов.
Лечение опухолей гипофиза
На сегодняшний день в лечении опухолей гипофиза эндокринология применяет хирургический, лучевой и лекарственный методы. Для каждого вида опухолей гипофиза существует специфический, наиболее оптимальный вариант лечения, который подбирается эндокринологом и нейрохирургом. Наиболее эффективным считается хирургическое удаление опухоли гипофиза. В зависимости от размеров и локализации аденомы проводится либо ее фронтальное удаление через оптический прибор, либо резекция через клиновидную кость черепа. Оперативное удаление опухолей гипофиза дополняется лучевой терапией.
Гормонально-неактивные микроаденомы лечатся с помощью лучевой терапии. Проведение лучевой терапии показано при наличии противопоказаний к оперативному лечению, а также пожилым пациентам. В послеоперационном периоде проводится гормонозаместительная терапия (кортизоном, тиреоидными или половыми гормонами), при необходимости - коррекция электролитного обмена и инсулинотерапия.
Из лекарственных препаратов используют агонисты дофамина (каберголин, бромокриптин), вызывающие сморщивание пролактин- и АКТГ-секретирующих опухолей гипофиза, а также ципрогептадин, понижающий уровень кортикостероидов у пациентов с синдромом Кушинга. Альтернативным методом лечения опухолей гипофиза является замораживание участка ткани железы при помощи зонда, введенного через клиновидную кость.
Прогноз при опухолях гипофиза
Дальнейший прогноз при опухолях гипофиза во многом определяется размерами аденом, возможностью их радикального удаления и гормональной активностью. У пациентов с пролактиномами и соматотропиномами полное восстановление гормональной функции наблюдается в четверти случаев, при адренокортикотропинпродуцирующих аденомах - в 70-80% случаев.
Макроаденомы гипофиза размером более 2 см полностью удалить невозможно, поэтому возможны их рецидивы в течение 5-летнего срока после операции.
Аденома гипофиза
Аденома гипофиза — это опухолевое образование доброкачественного характера, исходящее из железистой ткани передней доли гипофиза. Клинически аденома гипофиза характеризуется офтальмо-неврологическим синдромом (головная боль, глазодвигательные нарушения, двоение, сужение полей зрения) и эндокринно-обменным синдромом, при котором в зависимости от вида аденомы гипофиза могут наблюдаться гигантизм и акромегалия, галакторея, нарушение половой функции, гиперкортицизм, гипо- или гипертиреоз, гипогонадизм. Диагноз «аденома гипофиза» устанавливается на основании данных рентгенографии и КТ турецкого седла, МРТ и ангиографии головного мозга, гормональных исследований и офтальмологического обследования. Лечится аденома гипофиза лучевым воздействием, радиохирургическим методом, а также путем трансназального или транскраниального удаления.
МКБ-10
![Аденома гипофиза]()
![КТ головного мозга. Объемное образование (аденома) гипофиза.]()
![МРТ головного мозга. Не полностью удаленная аденома гипофиза]()
Аденома гипофиза - опухоль гипофиза, берущая свое начало в тканях его передней доли. Она продуцирует 6 гормонов, регулирующих функцию эндокринных желез: тиреотропин (ТТГ), соматотропин (СТГ), фоллитропин, пролактин, лютропин и адренокортикотропный гормон (АКТГ). По данным статистики аденома гипофиза составляет около 10% от всех внутричерепных опухолей, встречающихся в неврологической практике. Наиболее часто аденома гипофиза возникает у лиц среднего возраста (30-40 лет).
![Аденома гипофиза]()
Причины
Этиология и патогенез аденомы гипофиза в современной медицине остаются предметом исследований. Считается, что новообразование может возникать при воздействии таких провоцирующих факторов, как черепно-мозговые травмы, нейроинфекции (туберкулез, нейросифилис, бруцеллез, полиомиелит, энцефалит, менингит, абсцесс головного мозга, церебральная малярия и др.), неблагоприятные воздействия на плод в период его внутриутробного развития. Последнее время отмечается, что аденома гипофиза у женщин бывает связана с длительным применением препаратов оральной контрацепции.
Исследования показали, что в некоторых случаях аденома гипофиза возникает в результате повышенной гипоталамической стимуляции гипофиза, которая является реакцией на первичное снижение гормональной активности периферических эндокринных желез. Подобный механизм возникновения аденомы может наблюдаться, например, при первичном гипогонадизме и гипотиреозе.
Клиническая неврология подразделяет аденомы гипофиза на две большие группы: гормонально неактивные и гормонально активные. Аденома гипофиза первой группы не обладает способностью продуцировать гормоны и поэтому остается в ведении исключительно неврологии. Аденома гипофиза второй группы, подобно тканям гипофиза, продуцирует гипофизарные гормоны и является также предметом изучения для эндокринологии. В зависимости от секретируемых гормонов гормонально активные аденомы гипофиза классифицируются на:
- соматотропные (соматотропиномы)
- пролактиновые (пролактиномы)
- кортикотропные (кортикотропиномы)
- тиреотропные (тиреотропиномы)
- гонадотропные (гонадотропиномы).
В зависимости от своего размера аденома гипофиза может относиться к микроаденомам — опухолям диаметром до 2 см или макроаденомам, имеющим диаметр более 2 см.
![КТ головного мозга. Объемное образование (аденома) гипофиза.]()
Симптомы аденомы гипофиза
Клинически аденома гипофиза проявляется комплексом офтальмо-неврологических симптомов, связанных с давлением растущей опухоли на внутричерепные структуры, расположенные в области турецкого седла. Если аденома гипофиза является гормонально активной, то в ее клинической картине на первый план может выходить эндокринно-обменный синдром.
Изменения в состоянии пациента зачастую связаны не с самой гиперпродукцией тропного гипофизарного гормона, а с активацией органа-мишени, на который он действует. Проявления эндокринно-обменного синдрома напрямую зависят от характера опухоли. С другой стороны, аденома гипофиза может сопровождаться симптомами пангипопитуитаризма, который развивается за счет разрушения тканей гипофиза растущей опухолью.
Офтальмо-неврологический синдром
Офтальмо-неврологические симптомы, которыми сопровождается аденома гипофиза, во многом зависят от направления и распространенности ее роста. Как правило, к ним относятся головная боль, изменение полей зрения, диплопия и глазодвигательные нарушения. Головная боль обусловлена давлением, которое аденома гипофиза оказывает на турецкое седло. Она имеет тупой характер, не зависит от положения тела и не сопровождается тошнотой.
Имеющие аденому гипофиза пациенты зачастую жалуются на то, что им не всегда удается снимать головную боль при помощи анальгетиков. Головная боль, сопровождающая аденому гипофиза, обычно локализуется в лобной и височной областях, а также позади глазницы. Возможно резкое усиление головной боли, которое связано либо с кровоизлиянием в ткани опухоли, либо с ее интенсивным ростом.
Ограничение полей зрения вызвано сдавлением растущей аденомой перекреста зрительных нервов, находящегося в области турецкого седла под гипофизом. Длительно существующая аденома гипофиза может привести к развитию атрофии зрительного нерва. Если аденома гипофиза растет в боковом направлении, то со временем она сдавливает ветви III, IV, VI и V черепных нервов.
В результате возникает нарушение глазодвигательной функции (офтальмоплегия) и двоение (диплопия). Возможно снижение остроты зрения. Если аденома гипофиза прорастает дно турецкого седла и распространяется на решетчатую или клиновидную пазуху, то у пациента возникает заложенность носа, имитирующая клинику синусита или опухолей носа. Рост аденомы гипофиза кверху вызывает повреждение структур гипоталамуса и может приводить к развитию нарушений сознания.
Эндокринно-обменный синдром
Метаболические и эндокринные нарушения характерны для аденом, активно продуцирующих гормоны. Клинические проявления соответствуют тому, какой вид гипофизарного гормона продуцируется опухолью. Возможны следующие клинические варианты:
- Соматотропинома — аденома гипофиза, продуцирующая СТГ, у детей проявляется симптомами гигантизма, у взрослых — акромегалией. Кроме характерных изменений скелета, у пациентов могут развиваться сахарный диабет и ожирение, увеличение щитовидной железы (диффузный или узловой зоб), обычно не сопровождающееся ее функциональными нарушениями. Часто наблюдается гирсутизм, гипергидроз, повышенная сальность кожи и появление на ней бородавок, папиллом и невусов. Возможно развитие полиневропатии, сопровождающейся болями, парестезиями и снижением чувствительности периферических отделов конечностей.
- Пролактинома — аденома гипофиза, секретирующая пролактин. У женщин она сопровождается нарушением менструального цикла, галактореей, аменореей и бесплодием. Эти симптомы могут возникать в комплексе или наблюдаться изолированно. Около 30% женщин с пролактиномой страдают себореей, акне, гипертрихозом, умеренно выраженным ожирением, аноргазмией. У мужчин на первый план обычно выходят офтальмо-неврологические симптомы, на фоне которых наблюдается галакторея, гинекомастия, импотенция и снижение либидо.
- Кортикотропинома — аденома гипофиза, вырабатывающая АКТГ, выявляется практически в 100% случаев болезни Иценко-Кушинга. Проявляется опухоль классическими симптомами гиперкортицизма, усиленной пигментацией кожи в результате повышенной продукции наряду с АКТГ и меланоцитостимулирующего гормона. Возможны психические отклонения. Особенностью этого вида аденом гипофиза является склонность к злокачественной трансформации с последующим метастазированием. Раннее развитие серьезных эндокринных нарушений способствует выявлению опухоли до появления офтальмо-неврологических симптомов, связанных с ее увеличением.
- Тиреотропинома — аденома гипофиза, секретирующая ТТГ. Если она носит первичный характер, то проявляется симптомами гипертиреоза. Если возникает вторично, то наблюдается гипотиреоз.
- Гонадотропинома — аденома гипофиза, продуцирующая гонадотропные гормоны, имеет неспецифические симптомы и выявляется в основном по наличию типичной офтальмо-неврологической симптоматики. В ее клинической картине гипогонадизм может сочетаться с галактореей, вызванной гиперсекрецией пролактина окружающими аденому тканями гипофиза.
Пациенты, у которых аденома гипофиза сопровождается выраженным офтальмо-неврологическим синдромом, как правило, обращаются за помощью к неврологу или офтальмологу. Пациенты, у которых аденома гипофиза проявляется эндокринно-обменным синдромом, чаще приходят на прием к эндокринологу. В любом случае пациенты с подозрением на аденому гипофиза должны быть осмотрены всеми тремя специалистами.
С целью визуализации аденомы проводят рентгенографию турецкого седла, которая выявляет костные признаки: остеопороз с разрушением спинки турецкого седла, типичную двуконтурность его дна. Дополнительно используют пневмоцистернографию, которая определяет смещение хиазмальных цистерн от их нормального положения.
Более точные данные могут быть получены в ходе КТ черепа и МРТ головного мозга, КТ турецкого седла. Однако около 25-35% аденом гипофиза имеют настолько малый размер, что их визуализация не удается даже при современных возможностях томографии. Если есть основания считать, что аденома гипофиза растет в сторону кавернозного синуса, назначают проведение ангиографии головного мозга.
![МРТ головного мозга. Не полностью удаленная аденома гипофиза]()
Важное значение в диагностике имеют гормональные исследования. Определение концентрации гормонов гипофиза в крови производится специфичным радиологическим методом. В зависимости от симптоматики проводят также определение гормонов, продуцируемых периферическими эндокринными железами: кортизола, Т3, Т4, пролактина, эстрадиола, тестостерона.
Офтальмологические нарушения, которыми сопровождается аденома гипофиза, выявляют при офтальмологическом осмотре, периметрии, проверке остроты зрения. Для исключения заболеваний глаз производят офтальмоскопию.
Лечение аденомы гипофиза
Консервативное лечение может применяться в основном в отношении пролактином маленького размера. Оно проводится антагонистами пролактина, например, бромкриптином. При небольших аденомах возможно применение лучевых способов воздействия на опухоль: гамма-терапии, дистанционной лучевой или протонной терапии, стереотаксической радиохирургии — введения радиоактивного вещества непосредственно в ткани опухоли.
Пациенты, у которых аденома гипофиза имеет большие размеры и/или сопровождается осложнениями (кровоизлияние, нарушение зрения, образование кисты головного мозга), должны пройти консультацию нейрохирурга для рассмотрения возможности хирургического лечения. Операция по удалению аденомы может быть выполнена трансназальным способом с применением эндоскопической техники. Макроаденомы подлежат удалению транскраниальным способом — путем трепанации черепа.
Прогноз
Аденома гипофиза относится к доброкачественным новообразованиям, однако при увеличении размера она, как и другие опухоли головного мозга, принимает злокачественное течение за счет сдавления окружающих ее анатомических образований. Размером опухоли также обусловлена возможность ее полного удаления. Аденома гипофиза диаметром более 2 см сопряжена с вероятностью послеоперационного рецидива, который может произойти в течение 5-ти лет после удаления.
Прогноз аденомы также зависит от ее вида. Так при микрокортикотропиномах у 85% пациентов наблюдается полное восстановление эндокринной функции после проведенного хирургического лечения. У пациентов с соматотропиномой и пролактиномой этот показатель значительно ниже — 20-25%. По некоторым данным в среднем после хирургического лечения выздоровление наблюдается у 67% больных, а количество рецидивов составляет около 12%. В некоторых случаях при кровоизлиянии в аденому происходит самоизлечение, что наиболее часто наблюдается при пролактиномах.
2. Эндоскопическая эндоназальная хирургия аденом гипофиза/ Калинин П.Л., Фомичев Д.В., Кутин М.А., с соавт. // Журнал вопросы нейpохиpуpгии им. академика Н.Н. Буpденко. - 2012 - N 3.
3. Клиника и диагностика гипоталамо гипофизарных заболеваний/ Мельниченко Г.А., Пронин В.С., Романцова Т. и др. - 2005.
Акромегалия: симптомы, диагностика, лечение
![You are currently viewing Акромегалия: симптомы, диагностика, лечение]()
Врач гинеколог-эндокринолог. Стаж 23+ лет. Принимает в Университетской клинике в Санкт-Петербурге. Стоимость приема 2000 руб.
- Запись опубликована: 21.08.2022
- Reading time: 7 минут чтения
Акромегалия — редкое заболевание, характеризующееся чрезмерным ростом определенных частей тела, особенно рук и ног. Причина - доброкачественная опухоль гипофиза. При раннем обнаружении акромегалия хорошо поддается лечению.
Что такое акромегалия?
Акромегалия - это эндокринное заболевание, развивающееся при гиперфункции гипофиза.
Гипофиз - это маленькая эндокринная железа размером с вишневую косточку. Он находится в черепе рядом с промежуточным отделом головного мозга, примерно на уровне глаз или чуть выше. Гипофиз - гормональный центр организма. Он вырабатывает несколько важных гормонов, один из них - соматотропный гормон роста человека или соматотропин.
Стимулируемая этим гормоном, печень образует вещество-мессенджер, известное во всем мире как «инсулиноподобный фактор роста 1» - сокращенно IGF-1. Этот фактор роста оказывает тканестроительное действие и играет решающую роль в росте клеток.
В организме IGF-1 обеспечивает:
- рост мышц;
- пролиферацию или увеличение количества хрящевых клеток в костях;
- наращивание белковых структур в соединительной ткани.
Акромегалия возникает при избыточной выработке гипофизом гормона роста или соматотропина.
Заболевание почти всегда вызывается доброкачественной опухолью гипофиза. В результате увеличивается сам гипофиз и количество его клеток, вырабатывающих соматотропин. Это приводит к появлению признаков акромегалии.
При акромегалии увеличиваются конечности и выступающие части тела - нос, уши и подбородок. Эти симптомы появляются постепенно. Часто они сначала не замечаются пациентом. В результате акромегалия существует в течение нескольких лет, прежде чем врач впервые диагностирует ее.
Акромегалия - редкое заболевание, поражающее мужчин и женщин с равной вероятностью. Средний возраст больных составляет 40 лет. При позднем обнаружении шансы на выздоровление ниже по сравнению с ранним диагнозом.
Акромегалию в детском возрасте называют гигантизмом
Если это редкое гормональное нарушение возникает в детстве или до того, как точки роста, расположенные в эпифизах длинных костей закрываются, то кости сильно растут в длину. Это называется гигантизмом. Это приводит к увеличению общей длины тела - пациенты имеют рост более 2 метров.
Причины акромегалии
В большинстве случаев причина акромегалии - доброкачественная опухоль или аденома в гипофизе. Крайне редко акромегалию вызывают другие причины:
- нейроэндокринная опухоль в легких или поджелудочной железе;
- генная мутация, приводящая к избыточной выработке гормона роста;
- семейные формы - генетическая предрасположенность к развитию аденомы гипофиза.
Если гипофиз имеет опухоль или на него влияют генетические изменения, приводящие к перепроизводству гормона роста, то постепенно возникают типичные симптомы акромегалии.
Симптомы акромегалии
Симптомы акромегалии не появляются внезапно, а развиваются медленно. Настолько постепенно, что внешние изменения в теле практически не замечаются. Больной заметит изменения - привычная обувь больше не подходит по размеру или кольцо стало слишком маленьким. Но он привыкает к ним и не считает поводом для беспокойства, пока в какой-то момент к ним не присоединятся другие симптомы, вызывающие дискомфорт.
Часто больные обращаются за медицинской помощью только через несколько лет после начала акромегалии. Хотя некоторые из симптомов этого заболевания на самом деле вполне узнаваемы. Вот признаки акромегалии:
- руки и ноги со временем становятся больше;
- подбородок выдается вперед, черты лица становятся более грубыми;
- нос, уши, глаза и губы увеличиваются;
- края глазниц выпуклые;
- кожа утолщается и появляется повышенная склонность к потоотделению - гипергидроз;
- утолщенная кожа вызывает глубокие морщины вокруг рта и на лбу;
- у женщин может наблюдаться усиленный рост волос - гирсутизм;
- увеличенный язык или изменения неба приводят к проблемам со сном, например, к храпу, задержкам дыхания;
- увеличенная нижняя челюсть, зубы смещаются все дальше и дальше друг от друга, образуются большие промежутки между ними, вызывающие проблемы при жевании;
- увеличивается сердце, это приводит к негерметичности сердечных клапанов;
- увеличивается кровяное давление;
- внутренние органы - сердце, печень, простата, поджелудочная железа - увеличиваться;
- позвоночник деформируется;
- в суставах и мышцах развиваться боли, подобные ревматизму;
- проблемы со зрением - если опухоль гипофиза давит на зрительный нерв;
- нарушение жирового обмена и уровня сахара в крови;
- ростовые процессы в руке, например, отек сухожилий, приводят к нарушению кровообращения и функции нервов - синдром запястного канала часто проявляется раздражающим покалыванием или затеканием руки;
- головная боль;
- боль в суставах;
- боль в костях в области длинных костей, например, большеберцовой кости;
- быстрая утомляемость, усталость;
- снижение физической устойчивости;
- нарушение концентрации внимания.
Не все из этих симптомов присутствуют при акромегалии. И лишь изредка они появляются все одновременно.
Многие симптомы, характерные для акромегалии, типичны и для других заболеваний. Это затрудняет диагностику.
Осложнения или сопутствующие заболевания при акромегалии:
- болезни сердца;
- нарушение кровоснабжения головного мозга из-за пораженных сосудов; ; ; и толстой кишки; ;
- переломы позвонков; ; у женщин.
Диагностика акромегалии
Если врач-эндокринолог заподозрит у пациента акромегалию, то сначала осмотрит больного и соберет во время беседы с ним анамнез. Затем для правильной диагностики акромегалии назначаются анализы крови и другие тесты.
Анализ на количество гормона роста в крови
Таблица 1. Референсные значения уровня гормона роста в крови
Пол Референсные значения Мужской 0 - 3 нг/мл Женский 0 - 8 нг/мл Затрудняют интерпретацию результатов теста колебания уровня гормонов. Гипофиз выделяет гормон роста в кровь не равномерно, а рывками. Поэтому концентрация гормона сильно колеблется даже у здоровых людей.
Тест на IGF-1
Дает более надежный результат. Если уровень IGF-1 в крови значительно повышен, это признак акромегалии.
Таблица 2. Референсные значения уровня IGF-1 в крови
Одного анализа крови недостаточно для диагностики акромегалии. Концентрация IGF-1 может повышаться и по другим причинам, например, при заболеваниях печени или почек.
Тест на толерантность к глюкозе или тест на подавление глюкозы
Предназначены для того, чтобы косвенно выяснить, есть ли у пациента акромегалия. Если значение фактора роста IGF-1 в крови выше нормы, проводят сахарный стресс-тест: глюкоза подавляет высвобождение гормона роста у здоровых людей. Если его значения не опускаются ниже заданного значения после приема глюкозы, то результат считается надежным диагностическим критерием акромегалии. Для этого анализа пациент выпивает раствор глюкозы. Если он здоров, то потребление сахара подавляет выработку гормона роста. Если страдает акромегалией, то этот механизм не работает, и уровень гормона роста в крови остается высоким.
Анализы крови служат для подтверждения первоначального подозрения. Однако для достоверной диагностики акромегалии требуются дополнительные исследования. Например, для определения размера и местоположения опухоли, направлений ее распространения используется магнитно-резонансная томография или МРТ. В отличие от рентгена или компьютерной томографии, МРТ не подвергает пациента воздействию рентгеновских лучей.
Если опухоль находится близко к зрительному нерву, врач назначает офтальмологическое обследование.
Хирургическое лечение акромегалии
Цель хирургического удаления опухоли гипофиза - устранение избытка соматотропина, сохранение или восстановление других функций гипофиза.
Операция относится к числу малоинвазивных процедур, а это означает, что при удалении опухоли с помощью эндоскопа травмируется лишь небольшой объем ткани. Доступ к опухоли осуществляется через нос, поскольку отсюда легко добраться до гипофиза.
Таблица 3. Зависимость вероятности излечения акромегалии от размера опухоли гипофиза
Размер опухоли - аденомы гипофиза Вероятность излечения от акромегалии после операции Менее 1 сантиметра 80% Более 1 сантиметра 50% Если добавляется боковое расширение 35-45% Медикаментозное лечение акромегалии
Медикаментозная терапия акромегалии проводится разными классами препаратов:
- Антагонисты дофамина. Для медикаментозного лечения используются антагонисты дофамина, например, бромокриптин, подавляющие высвобождение соматотропина. Эти активные ингредиенты необходимо принимать внутрь в медленно увеличивающихся дозах, чтобы подавить побочные эффекты: тошноту, головокружение, усталость или потерю концентрации.
- Аналоги соматостатина стали доступны только с начала 2000-х годов. Соматостатин — это гормон, блокирующий действие гормона роста соматропина, тем самым снижающий уровень IGF-1. Аналоги соматостатина - искусственные гормоны, их вводят пациентам с акромегалией посредством регулярных инъекций в подобранной дозировке.
В настоящее время врачи используют два разных препарата: ланреотид и октреотид. Они используют их для лечения, если:
- пациента нельзя оперировать или подвергать облучению;
- у пациента операция или облучение оказались неудачными.
У 60% больных в результате приема препарата опухоль уменьшается. У других пораженных людей (от 17% до 35%) значение IGF-1 возвращается к норме, хотя это зависит от исходного состояния болезни: размера опухоли, предыдущей операции, лабораторных показателей.
Побочные эффекты: боль в животе, метеоризм и диарея. Они исчезают через несколько дней. Их можно облегчить с помощью домашних средств: использования теплой грелки и достаточное потребление жидкости. На протяжении всей терапии следует контролировать уровень сахара в крови и уровень витамина B12.
Лучевая терапия при акромегалии
Если хирургическая и медикаментозная терапия не приводят к желаемому успеху или если опухоль снова растет, применяют лучевую терапию, чтобы убить опухолевые клетки.
Облучение обычно проводится в течение пяти-шести недель с четырьмя-пятью сеансами в неделю. Эффект лучевой терапии при акромегалии замедлен, он проявляется только через несколько лет, поэтому больные должны принимать лекарства до этого момента.
Радиация может привести к вторичным заболеваниям:
- образование новых опухолей;
- гипофизарная недостаточность;
- психологические изменения.
Чтобы предотвратить риск образования новых опухолей, были разработаны методы облучения, обеспечивающие точечное облучение и минимальное воздействие на здоровые ткани.
Профилактика, раннее выявление, прогноз акромегалии
Течение акромегалии в основном зависит от того, когда будет диагностировано и пролечено заболевание. При ранней диагностике можно избежать или смягчить возможные вторичные или сопутствующие заболевания. Без лечения акромегалия может сократить продолжительность жизни на срок до десяти лет. Это связано с многочисленными осложнениями этого заболевания.
Ранняя диагностика упрощает лечение и приводит к лучшему течению болезни. Однако профилактических мер нет.
Решающее значение для успешного лечения акромегалии - контроль выработки гормона роста и его влияния на кости и ткани. Поэтому крайне важно пожизненное последующее наблюдение у врача-эндокринолога.
Читайте также:
- Контузии органа зрения: диагностика, классификация
- Физиология костно-мышечной системы. Остеопороз
- Выбор метода родоразрешения при многоплодной беременности. Тактика родоразрешения при многоплодии.
- Уход после операции чрескожной фиксации переломов таранной кости
- Ауторегуляция кровотока. Теории механизма ауторегуляции кровотока. Миогенная, нейрогенная теория. Теория тканевого давления. Обменная теория.