Болезнь Паркинсона: причины, симптомы и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Болезнь Паркинсона: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Паркинсона - хроническое прогрессирующее заболевание головного мозга, при котором в нервных клетках определенных его участков накапливается патологический белок α-синуклеин и образуются особые внутриклеточные включения - тельца Леви, что вызывает гибель пораженных нервных клеток. Основная функция этих нейронов - производство дофамина, который участвует в контроле двигательной активности, тонуса мышц, мыслительных процессов. Предполагается, что образование телец Леви начинает происходить за 15-20 лет до появления у пациента первых симптомов болезни. Таким образом, клинические проявления возникают, когда уже разрушено большое количество нейронов.
Причины появления болезни Паркинсона
На сегодняшний день нет единого мнения относительно причин появления у человека болезни Паркинсона. Возможно, имеют значение генетические факторы (определенные мутации генов).
Кроме истинной болезни Паркинсона (первичного паркинсонизма) существует так называемый вторичный паркинсонизм. Они не различаются по клиническим проявлениям, но причины последнего известны - черепно-мозговые травмы, мозговые инсульты (нарушение мозгового кровообращения), опухоли головного мозга, различные интоксикации и др.
Классификация заболевания
Болезнь Паркинсона классифицируют по клинической форме, стадии и скорости прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют три клинических формы:
- акинетико-ригидно-дрожательную, или смешанную (60-70%);
- акинетико-ригидную (15-20%), когда преобладают мышечная скованность и замедленность, бедность движений;
- дрожательную (5-10%) с преобладанием дрожания конечностей и головы (тремор).
0-я стадия - двигательные проявления заболевания отсутствуют;
1-я стадия - односторонние проявления заболевания;
2-я стадия - двусторонние проявления заболевания без постуральной неустойчивости;
3-я стадия - умеренно выраженная постуральная неустойчивость (нарушение баланса, невозможность удерживать равновесие при изменении положения тела или во время ходьбы, что может приводить к падениям), самостоятельное передвижение возможно;
4-я стадия - значительная утрата двигательной активности, но пациент еще в состоянии передвигаться;
5-я стадия - при отсутствии посторонней помощи пациент прикован к постели или инвалидному креслу.
- быстрое прогрессирование - смена стадий заболевания происходит в течение 2 и менее лет;
- умеренное прогрессирование - смена стадий происходит в течение 2-5 лет;
- медленное прогрессирование - смена стадий происходит более чем через 5 лет.
Болезнь Паркинсона обычно начинается постепенно, поэтому сначала пациент и его родственники не обращаются за медицинской помощью, связывая быструю утомляемость, повышенную тревожность, легкие нарушения координации, боль в шее и плечах с возрастом, остеохондрозом, усталостью, снижением настроения.
Обычно он возникает в покое и уменьшается при попытке совершить движение конечностями. Больного беспокоит скованность мышц, которая усиливается при повторных движениях (каждое последующее движение выполнять все сложнее). Нередко одностороннее двигательное поражение в дебюте заболевания со временем переходит на другую сторону.
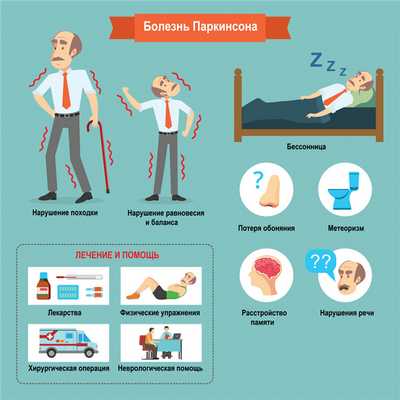
Для пациентов с болезнью Паркинсона характерны замедленность движений и нарушение походки (ходьба мелкими шаркающими шажками, туловище излишне наклонено вперед, при ходьбе ослаблены содружественные движения рук, что чревато падениями). Больному сложно начать движение, а начав, сложно остановиться.
Окружающие обращают внимание на бедность мимики (лицо пациента практически не выражает эмоций), тихий голос, медленную и монотонную речь.
Возникают когнитивные расстройства, включающие ухудшение памяти, нарушение внимания, мышления; часто отмечаются эмоциональные нарушения - подавленное настроение, повышенная тревожность, ворчливость. Нарушается сон.
Диагностика болезни Паркинсона
Основа диагностики заболевания - сбор жалоб и анамнеза, качественный неврологический осмотр. Важно наблюдение пациента в динамике, оценка состояния на фоне проводимой терапии. Для этого используют специфические опросники (шкалы), где фиксируется информация о двигательной активности, эмоциональном состоянии пациента, возможности обходиться без посторонней помощи и др.
Инструментальные методы исследования включают магнитно-резонансную томографию (МРТ) головного мозга, позитронно-эмиссионную томографию (ПЭТ), транскраниальное ультразвуковое сканирование головного мозга.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Болезнь Паркинсона - симптомы и лечение
Что такое болезнь Паркинсона? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поляковой Татьяны Акимовны, невролога со стажем в 13 лет.
Над статьей доктора Поляковой Татьяны Акимовны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
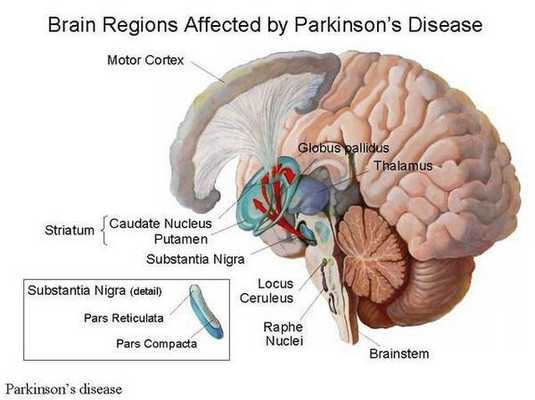
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения. [1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.
Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Паркинсона
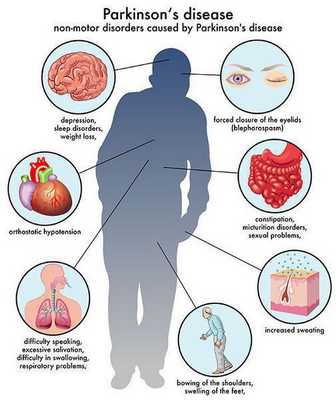
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
- нарушение обоняния;
- расстройства сна;
- когнитивные симптомы (снижение памяти, легкомысленность);
- запор;
- расстройства мочеиспускания;
- повышенное потоотделение;
- сексуальную дисфункцию;
- усталость;
- боль (особенно в конечностях);
- покалывание;
- беспокойство и депрессию. [3]
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы: [1]
- замедленность всех движений;
- истощаемость быстрых повторяющихся движений в руках и ногах;
- скованность мышц (мышечная ригидность);
- дрожание рук и ног (но почти никогда — головы), наиболее выражено в покое;
- неустойчивость при ходьбе;
- укорочение длины шага и шарканье при ходьбе, топтание на месте, застывания при ходьбе, отсутствие cодружественных движений руками при ходьбе.
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза). [4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы: [1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.

Для характеристики стадий Болезни Паркинсона используется шкала Хен-Яра, 1967:
- на 1-й стадии акинезия, ригидность и тремор выявляются в конечностях с одной стороны (гемипаркинсонизм);
- на 2-й стадии симптоматика становится двусторонней;
- на 3-й стадии присоединяется постуральная неустойчивость, но сохраняется способность к самостоятельному передвижению;
- на 4-й стадии симптомы паркинсонизма резко ограничивают двигательную активность;
- на 5-й стадии в результате дальнейшего прогрессирования заболевания больной оказывается прикованным к постели.
Выделяют три варианта темпа прогрессирования заболевания:
- При быстром смена стадий заболевания от первой к третьей занимает 2 года или менее.
- При умеренном — от 2 до 5 лет.
- При медленном — более 5 лет.
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни. [5]
На характер и эффективность лечения влияет ряд факторов:
- выраженность функционального дефицита;
- возраст больного;
- когнитивные и другие немоторные нарушения;
- индивидуальная чувствительность к препаратам;
- фармакоэкономические соображения.
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов. [1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами. [6]
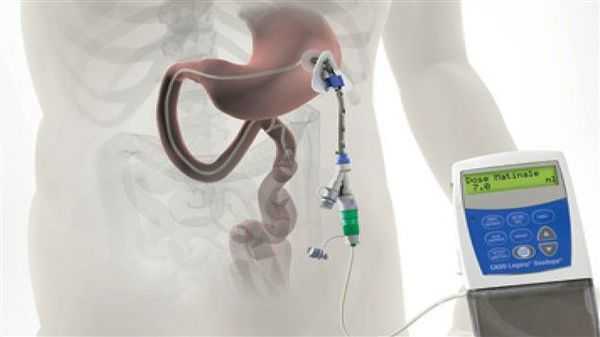
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата. [7]
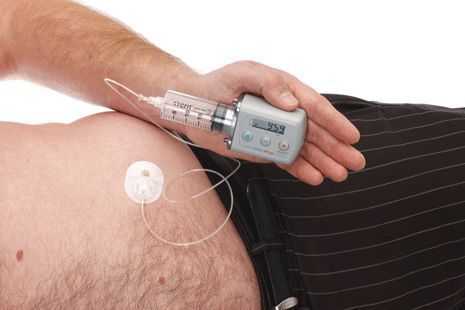
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона. [8] [9]
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
При болезни Паркинсона очень полезна физическая нагрузка. Если дважды в неделю по 1-2 часа выполнять упражнения, то можно замедлить развитие заболевания: походка, осанка и когнитивные способности будут ухудшаться гораздо медленнее [12] .
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи. [10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона. [11]
Болезнь Паркинсона - что это за заболевание простыми словами, причины развития болезни, откуда берется и в чем выражается
Близкие очень пугаются при виде родного человека, у которого начинают дрожать мышцы в состоянии покоя, трясется голова и кисти рук. Такая патология вызвана медленным отмиранием клеток головного мозга, отвечающих за двигательные функции. Самое страшное, что начало заболевания приходится на самый активный период жизни (50-60 лет). Оно в конечном итоге, приводит к медленному затуханию всех жизненных функций: утрачиваются умственные способности, физическая активность. Мы расскажем простыми словами, что это за болезнь Паркинсона, причины заболевания, как развивается и в чем она выражается. Главное, что при современном методе лечения и своевременном выявлении недуга, пациент может долгие годы выполнять свои профессиональные обязанности и полноценно жить.
Описание
Впервые патологию выявил и описал в своих трудах британский врач Джеймс Паркинсон в начале девятнадцатого века, и назвал ее «дрожательный паралич». С тех пор началось активное изучение данной патологии. Ученые поставили недуг на второе место по распространенности после Альцгеймера. На сегодняшний день процент людей, страдающих тремором значительно увеличился. После 60 лет - составляет 1 % населения мира, старшая возрастная категория (80-85) - от 3 до 4 %. К сожалению нейродегенеративное заболевание иногда встречается у молодых людей возрастом 20 - 40 лет.

От чего появляется болезнь паркинсона - этиология заболевания
Ученые недуг называют еще идиопатическим, так как он возникает по неизвестным причинам. До сих пор идут споры, что является поводом развития заболевания. Одни приводят факты мутирования генов, вторые доказывают негативное влияние внешней среды. Хотя жители сельской местности, где экология чистая, страдают чаще, чем горожане.
Нейрофизиология
Центральная нервная система, в которую входят спинной и головной мозг выполняет несколько функций: координирующую, интегративную, регулирующую, трофическую, приспособительную. Они отвечают за двигательную активность, регулируют обменные процессы, обеспечивают психическую деятельность и тесную связь человека с окружающей средой.
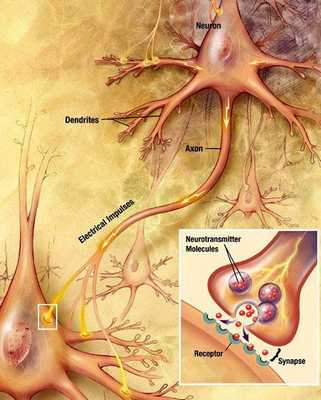
Информация о намеренном движении сразу поступает из коры головного мозга во вспомогательную систему (базальные ганглии), отвечающие за точность, быстроту и качество перемещения. От них импульсы передаются при помощи нейромедиаторов. Например, дофамин, используется мозгом для оценки и мотивации. Он отвечает за чувственную сторону, поскольку вызывает удовлетворение от обучения, приема пищи, прикосновений. Также он необходим для переключения мозга с одного этапа деятельности на другой. Недостаточность дофамина приводит к нарушению когнитивных процессов, и в конечном итоге к развитию б-ни Паркинсона.

Что это за недуг
Неврологическое дегенеративное заболевание происходит из-за медленной гибели нейронных клеток в коре головного мозга и разрушения нервных волокон. В случае утраты более 80 процентов нейронов, человек считается неизлечимым, несмотря на предпринятое лечение.
Нарушение произвольных движений, скованность мышц, тремор рук и головы происходят из-за снижения количества дофамина, при помощи которого происходит торможение постоянно-возбуждающих импульсов.
Чем отличаются паркинсонизм от основного вида
Второстепенная патология возникает из-за инфекционного или травматического поражения коры мозга или других внешних факторов, и носит обратимый характер. При этом провокаторами становятся:
- заболевания сосудов (ишемическая атака, атеросклероз, инсульт и т.д.);
- воспалительные процессы, вызываемые болезнетворными микроорганизмами (энцефалит, менингит);
- травмы головы;
- передозировка наркотиками;
- алкогольная зависимость;
- отравление ядами.
Откуда берется болезнь Паркинсона, причины возникновения
До сих пор не выявили источники заболевания, но некоторые факторы негативно влияют на человека и могут спровоцировать появление первых симптомов:
- При неизбежном старении происходит уменьшение нейромедиаторов во вспомогательной системе головного мозга.
- Наследственный фактор также не исключается, ведь у 20 % больных выявлены признаки, такие же как у близких родственников.
- Если человек всю жизнь прожил рядом с промышленной зоной, особенно с химическими предприятиями, то агрессивные элементы могут спровоцировать гибель клеток.
- Антидепрессанты и другие нейролептические лекарственные средства уменьшают содержание дофамина.
- Ушиб или сотрясение головы.
- Неправильный образ жизни (курение, злоупотребление наркотическими веществами и алкоголем, стрессы, скудное питание).
- Хронические заболевания, такие как: диабет, неоперабельная злокачественная опухоль, атеросклеротическая энцефалопатия, вертебрально-базилярная недостаточность.

Характерные симптомы больных паркинсоном
- В состоянии покоя тремор рук и покачивание головы в разные стороны.
- Снижение скорости передвижения.
- Потеря ориентации и способности удерживать равновесие.
Еще характерными особенностями считаются симптомы, не связанные с двигательной активностью, если человек:
- плохо ест;
- не различает запахи еды;
- мало и прерывисто спит;
- сильно утомляется;
- не справляется с обильным слюнотечением;
- сильно потеет;
- не запоминает самую простую информацию;
- не ориентируется во времени и пространстве;
- медленно мыслит и говорит;
- изменяется почерк;
- развивается тоска и тревожное состояние;
- проявляет признаки психического расстройства.

Как ставят диагноз паркинсона
К сожалению врачи говорят о том, что больные обращаются за помощью на последних стадиях, когда выявляются тремор и легкое подволакивание ноги при ходьбе, испытывают боли в мышцах и области плеч. Однако «золотое время» для приостановления прогрессирующей болезни при помощи современных препаратов потеряно.
Значит, при первых признаках, необходимо сразу обратиться к доктору. Невролог выслушивает жалобы пациента, производит физиологический осмотр, назначает позитронно-эмиссионную томографию. Но не каждая больница оснащена необходимым дорогостоящим оборудованием, поэтому выявить низкий уровень дофамина не представляется возможным посредством лабораторных анализов.
Как определить раннюю стадию
Если у вас появилось дрожание рук при выполнении простых действий, таких как: застегивание пуговиц на одежде, шнуровке ботинок, причесывании и т.д., кроме того вы заметили, что при писании заметно изменился почерк, стали долго обдумывать фразу, которую должны произнести, то срочно обратитесь в медицинское учреждение. Врач поставит точный диагноз, при этом исключит заболевания, имитирующие паркинсонизм.

Составление эпикриза по Хен-Яру
В последнее время для постановки диагноза неврологи пользуются английской системой, по которой описываются все стадии проявление болезни Паркинсона:
0. Признаков нет, значит человек здоров.
1. Небольшие двигательные нарушения в одной руке (чуть подрагивают пальцы).
2. Больной пока справляется с простыми действиями в быту, хотя наблюдаются потеря аппетита, плохой сон, сильное слюноотделение. Появляется подергивание подбородка и языка.
3. Человек не может обслуживать себя в полной мере, нужна помощь при купании и одевании. Походка становится медленной, лицо не выражает какие либо эмоции, нарушается речевой аппарат.
4. Наступает синдром постуральной неустойчивости. Человек может упасть при выполнении простых действий. В таком состояние происходят частые переломы. Развивается депрессия, случаются попытки самоубийства. Уже без посторонней помощи не может обойтись, так как забывает последовательность любого действия.
5. Последняя стадия проявляется полной неподвижностью больного, который не может стоять, сидеть и ходить. Нарушаются глотательная и мочеиспускательная функции. Нередко речь становится невнятной. Он полностью зависим от близких.
Но часто бывает, что человек остается в одиночестве, так как родные находятся в другом городе или стране, а соседи не могут в полной мере помочь больному. В таких ситуациях лучшим выходом из положения является помещение гражданина в специализированные дома для пожилых. Сеть пансионатов «Забота» повысит качество жизни пожилых благодаря высококвалифицированному медперсоналу, теплой и домашней атмосфере поддерживается здоровье постояльцев. Обеспечивается круглосуточный уход, проводятся развлекательные мероприятия, устраиваются пикники и прогулки на свежем воздухе. Восстанавливается и душевное спокойствие, так как каждому человеку находиться дело по душе.
Сопутствующая клиника
Ранее описанные симптомы могут встречаться при выявлении таких заболеваний, как:
- мультисистемная атрофия;
- Альцгеймер;
- надъядерный паралич;
- кортикобазальная дегенерация;
- недуг диффузных телец Леви.
Необходимое лечение
На ранних стадиях успешно используется медикаментозная терапия, при которой вводится нужное количество недостающего вещества (черной субстанции). Смотря на состояние больного врач увеличивает или уменьшает дозу препарата, частоту приема. В конечном итоге у пациента наблюдается снижение симптомов и он начинает вести обычный образ жизни и возвращается к прежнему укладу.
Если химическая терапия не возымела действие, то прибегают к другим способам.
Плацебо
Препарат не обладает лекарственным действием, эффективность его заключается в вере пациента, что он выздоровеет. В капсулу добавляют просто лактозу, поэтому ее еще называют «пустышкой». Но последние испытания показали, что при принятии плацебо у больных, испытывающих болевые ощущения в мышцах, депрессию, тошноту и усталость активизируются участки головного мозга, отвечающие за стрессовое состояние и боль.

Медикаментозное лечение
Невролог выписывает один или несколько препаратов, в зависимости от стадии развития болезни: «Леводоп», «Мадопар», «Амантадин», «Миралекс», «Ротиготин».
Гимнастика
Физические упражнения крайне важны пациенту. Помимо назначенного комплекса ЛФК, необходимо совершать пешие прогулки, посильно выполнять работу на даче, плавать в бассейне, и заниматься мелкой моторикой рук: шить, вышивать, вязать, писать и т.д.
Что говорит народная медицина
Прежде, чем воспользоваться рецептами, обсудите вопрос с лечащим врачом. Поскольку нет связи между причинами развития болезни паркинсона у мужчин, женщин и лечением народными средствами.
Точно не принесут вреда спиртовая настойка из корня пиона и отвар из шалфея.

Профилактика
Правильно организуйте свой рабочий день и досуг, ведите активный образ жизни, занимайтесь посильным спортом, выполняйте предписание невролога, соблюдайте диету и вы еще долгое время будете дееспособным гражданином.
Прогноз недуга
Важно помнить, что болезнь неизлечима. Все зависит от самого больного, как он будет относиться к своему здоровью. Если игнорировать первые симптомы, не обращаться к врачу или некорректно лечиться, то через несколько лет можно стать инвалидом или умереть.

Важная рекомендация
Крайне опасно заниматься самолечением. Ведь только невролог сможет распознать недуг и подобрать эффективную терапию.
Видео
В нашей статье мы постарались вам объяснить, что значит болезнь Паркинсона, отчего бывает и как быстро развивается. Чтобы вы всерьез восприняли информацию, мы предоставляем вам наглядное пособие.
Синдром паркинсонизма и болезнь Паркинсона: отличия
Паркинсонизм - это синдром, который характеризуется сочетанием гипокинезии с 1 как минимумом симптомом: тремором покоя, ригидностью и постуральной неустойчивостью. Наиболее частой формой синдрома паркинсонизма является идиопатический паркинсонизм, или болезнь Паркинсона. Неврологи различают также вторичный паркинсонизм, развитие которого связано с воздействием определённого этиологического фактора. Синдром паркинсонизма может быть одним из основных или дополнительных проявлений других дегенеративных заболеваний с поражением экстрапирамидной системы.
Неврологи Юсуповской больницы проводят дифференциальную диагностику болезни Паркинсона и синдромов паркинсонизма, используя инновационные методы исследований. Обследование пациентов проводится на новейшей, высокотехнологичной аппаратуре. Дифференциальная диагностика болезни Паркинсона и синдрома паркинсонизма достаточно сложна. Первичная болезнь Паркинсона может скрываться даже под диагнозом «остеохондроз позвоночника с корешковым синдромом», и, наоборот, эссенциальный тремор трактуют как болезнь Паркинсона.

Виды вторичного, симптоматического паркинсонизма
Различают следующие виды вторичного, симптоматического паркинсонизма:
- лекарственный. Его могут спровоцировать нейролептики, препараты лития, препараты раувольфии, ингибиторы обратного захвата серотонина, α -метилдофа, антагонисты кальция;
- токсический. Развивается в результате токсического действия органического соединения МФТП, марганца, окиси углерода, сероуглерода, цианидов, метанола, фосфорорганических соединений, нефтепродуктов;
- при объемных процессах головного мозга (злокачественная и доброкачественная опухоль, сифилитическая гумма, туберкулома в области базальных ганглиев или чёрной субстанции);
- сосудистый. Развивается при инфарктах в области базальных ганглиев, таламусе, лобных долей или среднего мозга, а также диффузном ишемическом поражении белого вещества (болезни Бинсвангера);
- постгипоксический, причиной которого является двусторонний некроз базальных ганглиев, весьма чувствительных к ишемии и гипоксии, вследствие отсутствия коллатерального кровотока;
- энцефалитический (при нейроборрелиозе, СПИДе, прогрессирующих последствиях летаргического энцефалита Экономо);
- травматический (энцефалопатия боксёров, последствия тяжёлых черепномозговых травм);
- при гидроцефалии (при обструктивной или нормотензивной внутренней или смешанной гидроцефалии).
Паркинсонизм встречается в рамках следующих дегенеративных заболеваний с поражением экстрапирамидной системы (атипичный паркинсонизм, «паркинсонизм-плюс»), это наиболее тяжёлая группа болезней, протекающая злокачественней болезни Паркинсона:
- мультисистесной атрофии, включающей в себя три разновидности: стриатонигральная дегенерация, оливопонтоцеребеллярная дегенерация, синдром Шрая-Дайджер;
- множественные системные атрофии;
- прогрессирующий надъядерный паралич (болезнь Стила-Ричардсона-Ольшевского);
- кортикобазальная дегенерация;
- болезнь диффузных телец Леви;
- болезнь Альцгеймера;
- паркинсонизм-БАС-деменция;
- болезнь Крейтцфельда-Якоба и др.;
В отдельную группу можно выделить паркинсонизм при болезнях накопления вследствие генетически-детерминированных дисметаболических расстройств:
- болезнь Фара (в мозгу накапливается кальций);
- болезнь Вильсона (накапливается медь).
Дифференциальная диагностика дегенеративных заболеваний
Основу всех форм паркинсонизма составляет уменьшение количества дофамина полосатом теле. Патофизиологической основой паркинсонизма является чрезмерная тормозная активность базальных ганглиев, возникающая вследствие их дофаминергической денервации, что приводит к подавлению двигательных отделов коры и развитию акинезии. При гиперкинезах наблюдается обратная связь.
Основным методом, который позволяет отличить болезнь от синдрома Паркинсона, является клиническое динамическое наблюдение. Провести дифференциальную диагностику заболевания позволяют следующие инструментальные методы исследования, которые выполняют на современных аппаратах ведущих фирм Европы и США в Юсуповской больнице:
- МРТ головного мозга;
- визуализация транспортёров допамина (DaTSCAN);
- однофотонная эмиссионная компьютерная томография (SPECT);
- позитронно-эмиссионная томография (ПЭТ).
Дифференциальный диагноз болезни Паркинсона от вторичного паркинсонизма является относительно простым и основан процентов на 80% от достоверного анамнеза. При постэнцефалитическом паркинсонизме есть анамнестические данные о перенесенном ранее инфекционном поражении центральной нервной системы. При осмотре неврологи выявляют глазодвигательные расстройства, могут наблюдаться торсионная дистония и спастическая кривошея, которые никогда не выявляются при болезни Паркинсона. Пандемия середины прошлого века к настоящему времени практически не оставила данную разновидность вторичного паркинсонизма.
Посттравматический паркинсонизм возникает после тяжёлой черепно-мозговой травмы, иногда повторной. Проявляется вестибулярными расстройствами, нарушением интеллекта и памяти, очаговыми симптомами вследствие поражения вещества головного мозга.
Для диагностики токсического паркинсонизма имеет значение анамнез (сведения о работе в контакте с марганцем или его окислами, приёме нейролептиков, контакте с другими токсинами), обнаружение их метаболитов в биологических жидкостях.
При сосудистом паркинсонизме гипокинезия и ригидность сочетаются с другими признаками сосудистого поражения головного мозга или возникают после острых нарушений мозгового кровообращения. Во время неврологического осмотра врачи выявляют выраженные псевдобульбарные симптомы и очаговые неврологические симптомы в виде пирамидной недостаточности. Имеют место инструментальные признаки сосудистого заболевания. Неврологи выявляют очаговые поражения вещества мозга по данным нейровизуализации. Существуют критерии диагностики сосудистого паркинсонизма: наличие собственно цереброваскулярного заболевания, обязательного подтверждённого МРТ, специфическая картина МРТ, наличие синдрома паркинсонизма и его особенности: преобладание в нижних конечностей и чаще всего отсутствие тремора, причинно-следственная связь между цереброваскулярной болезнью и развитием паркинсонизма в отсутствии иных потенциальны причин паркинсонизма.
Инструментальных и лабораторных признаков, специфичных для болезни Паркинсона, не существует. При изучении мозгового кровотока методом однофотонной эмиссионной компьютерной томографии неврологи могут определять зоны сниженного кровотока в базальных ганглиях. Результаты позитронно-эмиссионной томографии позволяют установить снижение метаболизма в полосатом теле.
Диагностика и лечение паркинсонизма в Юсуповской больнице
Только выяснив природу заболеваний, неврологи Юсуповской больницы назначают пациентам лечение в зависимости от его причины и выраженности симптомов. Лечится ли синдром Паркинсона? Потенциально обратимым являются некоторые виды вторичного паркинсонизма: нейролептический паркинсонизм (лечится медикаментозно), паркинсонизм при гидроцефалии, или объёмным образованием лечится хирургически, паркинсонизм вследствие болезни Вильсона при современном введении препаратов, способствующих образованию хелатообразующих комплексов. Трудно курируемым паркинсонизмом являются заболевания группы паркинсонизм+, при которых наряду с недостатком синтеза и транспорта дофамина, часто страдают постсинаптические структуры, несущие рецепторы к дофамину.
После проведенной терапии у пациентов улучшается качество жизни, уменьшается выраженность симптомов, частично восстанавливается трудоспособность. Получить консультацию невролога можно, записавшись предварительно на приём по телефону Юсуповской больницы.
Болезнь Паркинсона: симптомы и лечение

Согласно оценкам ВОЗ болезнь Паркинсона в 2019 году стала причиной смерти 329 000 человек. Это на 100% больше, чем в 2000 г. По всему миру болезнь Паркинсона опережает неврологические расстройства по степени роста инвалидности. У мужчин болезнь встречается чаще, чем у женщин.
Болезнь Паркинсона (БП) — заболевание головного мозга, ухудшающее его работу. Она проявляется тремором конечностей, замедленностью движений, скованностью и потерей равновесия. А также включает такое осложнения, как снижение когнитивных функций, психические расстройства, нарушение сна.
Рассказываем, что это за болезнь: как ее распознать на ранней стадии, как облегчить состояние, сколько живут с этим диагнозом и можно ли полностью вылечить болезнь.
Как распознать болезнь Паркинсона на ранней стадии
Первые симптомы болезни Паркинсона могут быть замечены в возрасте до 20 лет. Но дебютирует заболевание все же в более зрелом возрасте, в период 50-70 лет. Выявить первые признаки БП можно еще за 5-10 лет до установленного диагноза. Симптомы паркинсонизма при повторяющихся инсультах не будут являться основанием для постановки диагноза БП.
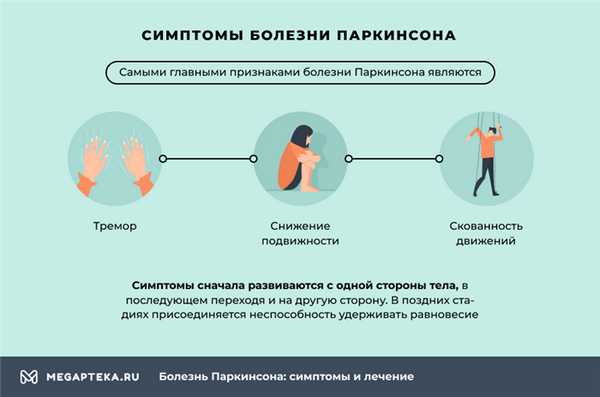
- тремор,
- снижение подвижности,
- скованность движений.
Симптомы сначала развиваются с одной стороны тела, в последующем переходя и на другую сторону. В поздних стадиях присоединяется неспособность удерживать равновесие.
- писать
- чистить зубы
- застегивать пуговицы
- слюнотечение из-за невозможности глотания
- снижение мимики и редкое моргание
- замедленная и невнятная речь
Тремор рук проявляется в состоянии покоя и уменьшается при активных движениях, при этом усиливается в других конечностях. Например присоединяется тремор головы, нижней челюсти, губ, языка или голосовых связок.
Мышечная ригидность проявляется скованностью и болью в плечевом суставе или в спине и может быть одним из первых проявлений. Такой симптом вызывает наклон головы и туловища вперед, сгибание коленных суставов, при этом может быть наклон туловища в бок по типу «Пизанской башни».
Нарушение ходьбы проявляется уменьшением длины шага, снижением скорости ходьбы, ослаблением движений рук и шарканьем стоп. Для пациентов характерна семенящая походка, застывание при поворотах и непроизвольное ускорение шага.
Нарушение сна проявляется сложностями в засыпании и поддержании ночного сна. Пациенты часто просыпаются или же, наоборот, слишком долго спят. Их мучают ночные кошмары и сонливость днем.
Вегетативная дисфункция наблюдается у 70-100 % пациентов с БП. При развернутой стадии такие заболевания вызывают пневмонию, кишечную непроходимость и даже задержку мочеиспускания, что значительно снижает качество жизни и угрожает летальным исходом.
Депрессия наблюдается еще за несколько лет до проявления БП. Заподозрить ее можно по частому сниженному настроению и невозможностью получать удовольствие.
Когнитивные нарушения проявляются снижением внимания и скоростью реакций, проблемами с пониманием, построением логических схем. Пациентам сложно запоминать новое, копировать рисунки. У них возникают зрительные и слуховые галлюцинации.
Причины БП в 5-7% от всех случаев является наследственность. В большинстве случаев болезнь развивается из-за генетической предрасположенности в совокупности с внешними факторами. Психосоматика не является причиной развития БП.
В головном мозге есть нейроны — нервные клетки. Они передают сигналы друг другу и в разные отделы мозга с помощью специальных веществ — медиаторов. Одним из медиаторов является дофамин. При БП снижается количество таких нейронов, концентрация дофамина падает. Это приводит к нарушению работы мозга и возникновению характерных симптомов.
- Ранняя: стадия, на которой отмечается «внутренняя дрожь» без внешних проявлений, замедленные психические реакции, снижение внимания и быстроты реакций. Также на ранней стадии наблюдается синдром, когда пациент для удержания равновесия делает несколько шагов назад.
- Развернутая: на этой стадии наблюдается ограничения в повседневной активности. Нарастают периоды «выключения», замедленности и появляются «застывания». Пациенты отмечают в этом периоде увеличение болезненности, тревоги, депрессии и апатии.
- Стадия декомпенсации: резко ухудшаются моторные движения, утрачивается речь, нарушается глотание и теплоотдача. Начинают преобладать спутанность сознания и психические расстройства.
Как облегчить состояние при Паркинсоне
Облегчить состояние возможно выполнением назначений врача, а именно применением лекарственных средств, периодическим наблюдением, и выполнением упражнений.
Существуют противопаркинсонические препараты, которые достаточно принимать всего один раз в день. К лекарственным средствам относят препараты, содержащие леводопу, антихолинергические средства и другие. Но не исключается и дополнительная терапия лекарствами, которые необходимо принимать по несколько раз в день.
Для удобства применения всех средств, специалисты рекомендуют приобрести органайзер. С его помощью пациенту не придется каждый раз вспоминать, какое средство он уже выпил, а какое — еще нет. Таблетницу можно сделать своими руками с указанием времени суток или часа, в который необходимо выпить лекарство. Напоминание в телефоне вас предупредит о следующем приеме.
Нужно регулярно посещать врача. Так он своевременно скорректирует лечение и предупредит ухудшение состояния.
Следует использовать простую одежду из легких тканей. Желательно чтобы были крупные пуговицы или молния. Обувь должна напоминать домашние тапочки на резиновой подошве. Обязательно наличие «пятки». Это поможет надевать обувь и предупредить ее слетание с ноги.
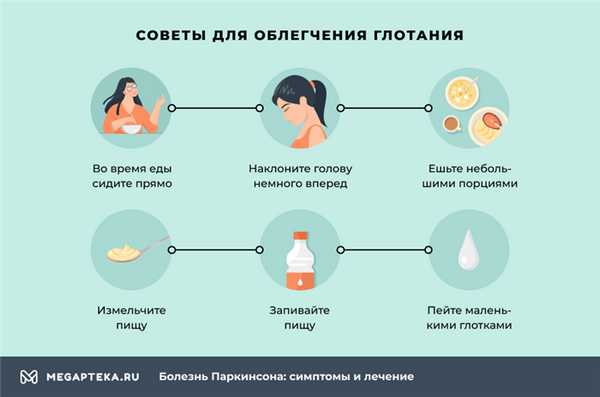
- во время еды сидите прямо
- наклоните голову немного вперед
- ешьте небольшими порциями и не торопитесь со следующей, проглотите до конца предыдущую
- не разговаривайте во время еды
- отведите на прием пищи достаточно времени
- если необходимо, измельчите пищу
- пейте маленькими глотками
- запивайте пищу
- не ложитесь после еды, если у вас наблюдается отрыжка или изжога
Обработка пищи имеет значение — сухие и жареные блюда хуже проглатываются. Отдавайте предпочтение отварным или пюреобразным продуктам. Если во время приема пищи вам мешает дрожание рук, воспользуйтесь специальными средствами: соломинка для питья или «непроливайка», тарелка с креплением к столу. Отдавайте предпочтение ложке, вместо вилки.
Сколько живут с болезнью Паркинсона
Как сообщает журнал Массачусетской больницы общего профиля, пациенты с БП в возрасте около 60 лет живут 10-20 лет после проявления симптомов и постановки диагноза.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Как вылечить болезнь Паркинсона навсегда
Лечение пациентов с болезнью Паркинсона ведет врач-невролог. Вылечить болезнь навсегда невозможно, но при комплексном подходе возможно продлить жизнь и повысить ее качество. Лечение подразумевает не только прием лекарств, но и реабилитацию, лечебную физкультуру.
Реабилитация направлена на тренировку ходьбы, удерживание равновесия. Используются силовые упражнения и занятия в бассейне. Рекомендуется выполнять ежедневные домашние упражнения. Такой домашний комплекс разрабатывается специально, учитывая необходимость выполнения бытовых действий:
- вставать и садиться на стул
- ложиться и вставать с кровати
- переворачиваться в кровати
- ходить большими шагами с махами руками с большой амплитудой
- ходьба с препятствиями и их преодоление
- ходьба с резкими остановками и сменой направления ходьбы, в том числе назад
- ходьба и удержание равновесия при выполнении двух задач, например, при разговоре, переноске предмета или повороте головы
- повороты на больших и суженных пространствах
В качестве дополнительной физической нагрузки, врач назначит тренировку танцами — данстерапия. Данстерапия увеличивает амплитуду движений, облегчает сложные последовательные движения, шаги в разных направления, ходьбу назад, ходьбу в узком пространстве, баланс стоя на одной ноге, смещение веса, контролируемое смещение центра масс. Выбор танца для пациента будет зависеть от индивидуальных особенностей пациента.
Краткое содержание
- Болезнь Паркинсона определяется тремя основными показателями: тремором конечностей, замедленностью движений, скованностью и потерей равновесия.
- При прогрессировании заболевания нарушается походка, становятся невозможны бытовые действия, происходят психические и когнитивные нарушения.
- Болезнь развивается в 3 стадии: ранняя, развернутая и декомпенсация.
- Симптомы начала болезни можно заметить еще за несколько лет до ее полного проявления.
- Облегчить состояние при БП помогает соблюдение всех рекомендаций врача: прием лекарств, регулярное обследования, реабилитация и лечебная физкультура.
- С болезнью Паркинсона после постановки диагноза, ориентировочно в 60 лет, человек может прожить еще 10-20 лет.
- Заболевание не поддается полному излечению, но при регулярных домашних тренировках, проведения реабилитационных мероприятий и даже данстерапии, удается сохранять и стабилизировать прогрессирование болезни.
Источники
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже - наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Читайте также:
