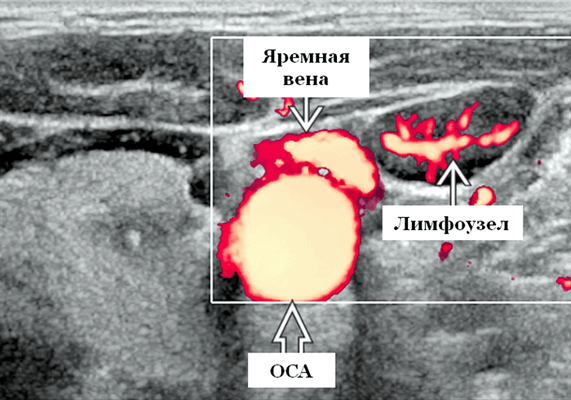
УЗИ при реактивной лимфаденопатии
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Дифференциальный диагноз при ультразвуковом сканировании при реактивной лимфаденопитии
- Метастатический узел: гипоэхогенный, округлый ± некроз, отсутствие ворот, периферическая сосудистая сеть
- Туберкулезный узел: интранодальный некроз, матирование, отек мягких тканей, смещенная сосудистая сеть или аваскулярный вид
- Метастатический узел от папиллярного рака щитовидной железы: гиперэхогенный, узловой некроз, точечная кальцификация
- Лимфоузлы неходжкинской лимфомы: сплошное, гипоэхогенное, округлое, псевдокистозное / сетчатое эхообразование, выраженная внутригрудная и периферическая сосудистая сеть
Терминология. Синонимы. Реактивная аденопатия, реактивная лимфоидная гиперплазия, узловая гиперплазия
Определения. Реактивный тип предполагает доброкачественную этиологию. Доброкачественное, обратимое расширение узлов в ответ на стимуляцию антигеном. Узловое вовлечение может быть острым или хроническим, локализованным или генерализованным
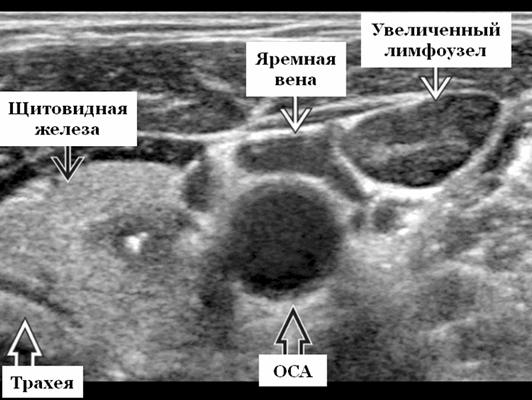
Основные характеристики лимфаденопатии при ультразвуковом сканировании
- Лучший диагностический ключ. Нормальный или слегка увеличенный лимфоузел в известном анатомическом положении. Другие реактивные узлы на шее, односторонние или двусторонние. Несколько хорошо очерченных, овальных узлов
- Расположение. Известно анатомическое расположение узлов в области шеи. Субментальные узлы, подчелюстные узлы, внутренние яремные узлы (от основания черепа до ключицы). Ретрофарингеальные узлы, дополнительные спинномозговые узлы (над ключицей, сзади от грудино-ключично-сосцевидной мышцы и впереди к трапециевидной мышце). Узлы переднего отдела шеи (между подъязычной и грудинной вырезкой и между сонной оболочкой), верхние средостенные узлы (под вырезкой грудины). Вовлекаются любые группы лимфоузлов головы и шеи в зависимости от места стимуляции антигена
- Размер. Широкий диапазон. Взрослый: часто ≤ 1,5 см. Ребенок: Реактивный узел может быть ≥ 2 см
- Морфология. Узел обычно овальный, а не круглый
Ультрасонографические данные при шейной лимфаденопитии
- Гипоэхогенная кора по сравнению с соседней мышцей ± кортикальная гипертрофия
- Обычно овальной формы, за исключением подчелюстных узлов, которые обычно округлые
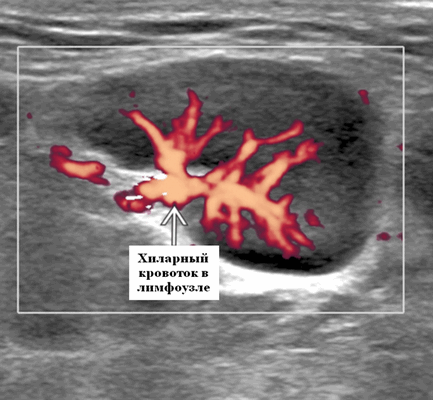
- Увеличенный лимфоузел, сохранилась хиларская архитектура. рубчик; интранодальный, линейный, эхогенный и непрерывный с границей с мягкими тканями вокруг лимфатического узла. Хиларная эхогенность обусловлена наличием множества звукоотражающих поверхностей от афферентных и эфферентных лимфатических узлов, артерий и вен, расположенных в пределах шеи и грудины.
- Граница может быть плохо определена из-за периаденита, который размывает края лимфатических узлов
- Отсутствие интранодального некроза или узлового матирования
- Соседние мягкие ткани явно не воспалены. Нет признаков сопутствующего целлюлита или абсцесса
- Цветовой допплер: хиларная сосудистая система. Часто может нечетко отображать эхогенный хилум на градациях серого на УЗИ, но на допплеровских изображениях могут быть видны заметные хиларные сосуды. Хиларная васкуляризация может быть заметной, когда сосуды достигают периферии узла (т. е. начинаются в воротах и достигают периферии). Следует отличать периферическую сосудистую сеть в злокачественных и лимфоматозных узлах; новообразование, в которой возникает периферический кровоток
- Спектральный допплер: низкое сосудистое сопротивление [резистивный индекс (RI)
Результаты КТ. Гомогенные, четко очерченные узлы, изоденсированные или гиподенсированные к мышце. Изменения смежной жировой ткани часто связаны с острой инфекционной причиной
КТ с контрастированием. Переменное улучшение, от минимального до мягкого, однородное. Линейное улучшение в характеристике узла. Гиперплазия глоточной лимфоидной ткани (кольцо Вальдейера) часто ассоциируется
МРТ данные
• T1WI. Гомогенный сигнал от низкого до промежуточного
• T2WI. Гомогенный сигнал от средней до высокой интенсивности. Кистозные изменения предполагают нагноение или опухолевый некроз
• DWI. Доброкачественные узлы, как правило, имеют более высокие значения АЦП, чем опухолевые узлы
• T1WI с контрастированием. Переменное усиление, обычно мягкое и однородное. Линейное центральное усиление благоприятствует доброкачественному узлу. Можно найти увеличение миндалин (кольцо Вальдейера)
Результаты ядерной медицины. ПЭТ. Может наблюдаться умеренное поглощение ФДГ. Заметное поглощение более вероятно при активной гранулематозной болезни или опухоли
Рекомендации по визуализации. Лучший инструмент для обработки изображений, УЗИ, который является идеальным методом визуализации для первоначальной оценки увеличенного лимфатического узла и легко идентифицирует реактивные узлы на основе характеристик в градациях серого и допплеровской визуализации. Быстрый, неионизирующий метод, не требует контраста или седации; идеально подходит для детей, так как реактивные / увеличенные узлы являются распространенной клинической дилеммой. Различают реактивные лимфоузлы от гнойных поражений, например, целлюлит или абсцесс. Могут быть ограничения УЗИ при оценке шейных лимфатических узлов. Невозможно оценить ретрофарингеальные узлы и верхние средостенные узлы. Лимфатические узлы в переднем отделе шеи могут быть скрыты затенением / артефактом от колец трахеи и воздуха в трахее. МРТ и КТ преодолевают эти ограничения
Дифференциальная диагностика при ультрасонографии
- Метастатический узел. Увеличенный, округлый, гипоэхогенный лимфатический узел. Обычно солидный, но может показать интранодальный кистозный некроз (плоскоклеточный рак, папиллярный рак щитовидной железы). Отсутствуют эхогенные ворота. Периферическая сосудистая сеть и RI> 0,8, PI> 1,6
- Туберкулезный лимфоузел. Круглый, гипоэхогенный, интранодальный некроз. Комковатое / узловое матирование с отсутствием нормальных мягких тканей между узлами. Отек мягких тканей ± целлюлит ± абсцесс. Цветовой допплер: смещенная хиларная сосудистая сеть или аваскулярная структура
- Метастатический узел от папиллярной карциномы щитовидной железы. Гиперэхогенный (характерный) ± интранодальный некроз. Точечная кальцификация, представляющая тела псаммомы. Цветовой допплер: повышенная хаотичность периферических сосудов, переменное внутрисосудистое сопротивление
- Неходжкинский лимфомный узел. Множественные цепи включали ± увеличенные лимфатические узлы в остальной части тела. Сплошной, гипоэхогенный, округлый, псевдокистный / сетчатый эхо. Отмечается внутриузловая и периферическая сосудистая сеть. Хиларный кровоток более выраженный, чем периферический
Патологические изменения. Основные характеристики. Увеличение лимфоузла может быть связано с неспецифической или специфической гистологической реакцией как на неинфекционные, так и на инфекционные агенты. Большинство детей в возрасте от 2 до 12 лет иногда страдают лимфаденопатией.
Клинические проблемы и проявления. Наиболее распространенные признаки / симптомы. Плотные, иногда колеблющиеся, свободно подвижные подкожные узловые образования. Другие признаки / симптомы. Бактериальный аденит и синдром кошачьей царапины обычно болезненны. Нетуберкулезные микобактерии (НМБ), как правило, дают схожие изменения
Клинический профиль. Чаще всего увеличенные лимфоузлы шеи у молодого пациента с глоточной или системной вирусной инфекцией являются частым в педиатрической практике или подростковом возрасте и проявляются расширением лимфоузлов по мере рогрессирования заболевания. У пациентов с известным первичным новообразованием могут встречаться лимфоузлы пограничного размера, которые являются только реактивными
Демография. Возраст. Любой, но наиболее распространенный в детской возрастной группе. Неонатальные шейные лимфоузлы не пальпируются. Дети: микроорганизмы имеют пристрастие к определенному возрасту: Эпидемиология. Распространенная клиническая проблема в детской возрастной группе. Педиатрические лимфоузлы не часто отображаются на УЗИ. У большинства детей от 2 до 12 лет иногда возникает лимфаденопатия. Большая часть аденопатии является результатом инфекции, хотя организм может не быть идентифицирован. Реже встречается у взрослых. Наиболее важные отличительные особенности - злокачественная опухоль или ВИЧ-инфекция.
Диагностика лимфаденопатий
Категории МКБ: Доброкачественное новообразование лимфатических узлов (D36.0), Другие неспецифические лимфадениты (I88.8), Неспецифический лимфаденит неуточненный (I88.9), Новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное (D47.9), Отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы (D76), Саркоидоз лимфатических узлов (D86.1), Хронический лимфаденит, кроме брыжеечного (I88.1)
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Лимфаденопатия (ЛАП) — увеличение лимфатических узлов любой природы в одной или нескольких анатомических зонах, относится к числу наиболее частых симптомов при многих заболеваниях и требует проведения тщательного диагностического поиска ее причины [1—7]. Этиология и патогенез ЛАП зависят от заболевания, симптомом которого она является.
Проблема дифференциального диагноза лимфаденопатий имеет большое значение для врачей многих специальностей: терапевтов, гематологов, онкологов, педиатров, хирургов, инфекционистов [8—11]. В большинстве случаев первичную диагностику проводит врач общей практики, направляющий больного к определенному специалисту. Приступая к диагностическому поиску, надо быть готовым к любому заболеванию [1—11].
Эффективный дифференциально-диагностический алгоритм предполагает знание по крайней мере основных причин увеличения лимфатических узлов. Основная проблема диагностики ЛАП состоит прежде всего в сходстве клинической картины опухолевых и неопухолевых ЛАП, которые занимают большое место в работе гематолога и онколога [9—11].
По данным исследования, проведенного в ФГБУ «НМИЦ гематологии», на неопухолевые ЛАП приходится 30% первичных обращений к гематологу по поводу увеличенных лимфатических узлов [5]. Результаты исследования 1000 больных с неопухолевыми ЛАП показали, что нозологический диагноз устанавливается всего в 50% случаев. Частота выполнения биопсий у больных с неопухолевыми лимфаденопатиями составила 46%. При этом только у трети подвергнутых биопсии больных с неопухолевыми ЛАП она имела решающее значение в постановке диагноза. В остальных случаях морфологическое исследование биопсированного лимфатического узла позволяло констатировать отсутствие опухоли, но не приводило к уточнению диагноза [5].
Спектры этиологической структуры при локальной и генерализованной ЛАП радикально отличаются. При локальной лимфаденопатии соотношение опухоль/не опухоль составляет 1:1 (48% и 52% соответственно), при генерализованной в 90% случаев выявляется опухоль и только в 10% подтверждается неопухолевый генез ЛАП [5]. У 10% больных с исходным диагнозом «неопухолевая лимфаденопатия» при повторной биопсии диагностируются опухоль или не классифицируемая редкая патология. Нередко разграничить лимфатическую опухоль и реактивный процесс не удается, особенно это касается диагностически трудных случаев, пограничных состояний, атипично протекающих лимфопролиферативных процессов. Диагноз в таких случаях устанавливается только со временем [5].
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Лимфаденопатия - увеличение лимфатических узлов любой природы, относящееся к числу наиболее частых клинических симптомов, требующих проведения дифференциального диагноза.
D36.0 — доброкачественное новообразование лимфатических узлов (болезнь Кастлемана, локальные варианты);
D47.9 — новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное;
D76 — отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы;
УЗИ лимфатических узлов что показывает
В современной медицине актуальной остается проблема дифференциальной диагностики лимфаденита (или аденопатии), т.е. патологических изменений в лимфатических узлах (ЛУ), сопровождающихся увеличением последних. Обсуждаемые анатомические структуры выполняют защитную функцию, задерживая микроорганизмы, токсины, чужеродные белки, продукты тканевого распада. Перечисленные элементы в норме подвергаются фагоцитозу без каких-либо клинических проявлений. В случае снижения иммунитета или накопления критической массы биологических и химических соединений в лимфоузлах возникает инфекционно-воспалительный процесс.
Лимфатическая система (схематично)
По топографическому признаку ЛУ делят на две группы:
- поверхностные, расположенные в подкожно-жировой клетчатке;
- глубокие, локализующиеся в мышцах и внутренних органах.
При интерпретации УЗ-снимков врач оценивает особенности визуализации исследуемых структур. Основными объектами изучения выступают соединительнотканная капсула и ворота, где проходят артерии, вены, нервы и лимфатические сосуды. В норме доктор четко дифференцирует указанные анатомические образования в зоне интереса.
Причины лимфаденопатии
Увеличение ЛУ как с нарушением нормального строения, так и без него происходит вследствие:
- повышения продукции иммунных клеток при попадании инфекционных агентов и чужеродных веществ;
- инвазии или метастазирования злокачественной опухоли;
- жировой инфильтрации на фоне дислипидемии;
- разрастания соединительной ткани после перенесенных воспалительных заболеваний.
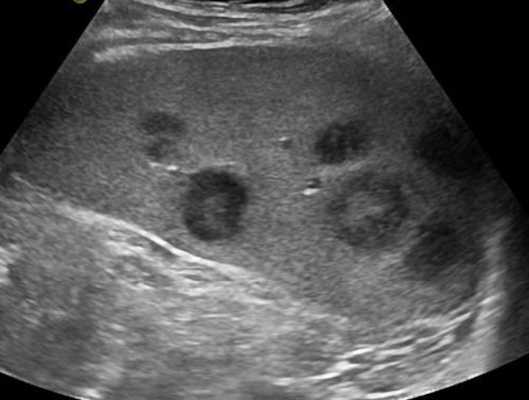
Увеличение лимфатических узлов при лимфогранулематозе
Признаки лимфаденита чаще наблюдают в области шеи, подмышечных впадин, паха. В большинстве случаев указанное состояние развивается при проникновении в организм вирусов, грибов, бактерий, реже - при новообразованиях.
Первый вариант сопровождается симптомами воспаления и возникает на фоне:
- ОРВИ;
- гриппа;
- тонзиллита;
- периостита;
- ангины и пр.
Помимо перечисленных инфекционных заболеваний, реактивные изменения в ЛУ обнаруживают при туберкулезе, сифилисе, актиномикозе. Аденопатию при данных патологиях выделяют в нозологической классификации как специфическую, характеризующуюся длительным хроническим течением.
Показания к УЗИ лимфатических узлов
Диагностика острого вирусного или бактериального поражения периферических органов лимфатической системы проста. При осмотре, наряду с увеличением и болезненностью ЛУ, врач выявляет специфические признаки инфекции:
- покраснение, гнойную деструкцию миндалин;
- ринорею;
- кашель;
- гипертермию и пр.
После лечения перечисленные симптомы обычно исчезают. Трудности вызывает определение причин хронической аденопатии. Последняя требует назначения лучевых методов диагностики, в ходе которых доктор сможет отличить доброкачественные, в том числе воспалительные, и злокачественные процессы в зоне интереса. Доступным и информативным способом визуализации лимфоузлов является УЗИ.
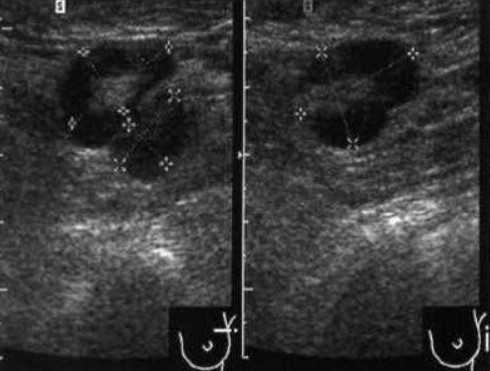
Метастазы рака молочной железы в поверхностных лимфоузлах
Выполнение ультрасонографии показано при жалобах на:
- появление на теле уплотнений овальной или округлой формы, чувствительных либо безболезненных при пальпации;
- общую слабость;
- повышение температуры тела;
- затруднение при глотании;
- головокружение;
- резкое похудение;
- гиперемию кожных покровов и отек мягких тканей в области лица, шеи, подмышек, паха.
Помимо диагностического поиска причин впервые возникшей аденопатии, ультразвуковое исследование применяют у онкологических больных в качестве скрининга. Выполнять сканирование ЛУ таким пациентам необходимо после оперативного вмешательства и/или химиотерапии не реже одного раза в год.
Ценность эхографии в медицине заключается и в возможности проведения неинвазивной пункции лимфатических узлов. Под УЗ-контролем врач с помощью тонкой иглы получает содержимое анатомического образования (аспирационная биопсия) и направляет материал в лабораторию. По результатам микроскопического анализа определяют характер и природу патологического процесса.
УЗИ подмышечных лимфоузлов
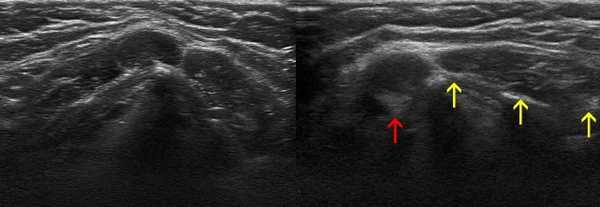
УЗИ аксиллярных лимфоузлов
Подмышечные аденопатии чаще обусловлены активностью смешанной микробной флоры. В развитии изменений ЛУ указанной локализации основное значение имеют возбудители токсоплазмоза, фелиноза, мононуклеоза, цитомегаловирусной инфекции. Реже увеличенные лимфоузлы в обсуждаемой анатомической области обнаруживают при гематологических и аллергических заболеваниях.
Визуализация признаков аденопатии воспалительного характера в подмышке вызывает затруднение в связи с близким расположением потовых желез, особенно при выполнении сканирования на УЗ-аппаратах среднего класса. Около 97% таких больных поступают в стационар с подозрением на острый гнойный гидраденит. Установить причину патологии помогает правильно собранный эпидемиологический анамнез и ультразвуковое исследование на оборудовании с высокой разрешающей способностью.
Диагностический поиск при увеличении ЛУ в подмышечных впадинах направлен и на выявление онкологических заболеваний, преимущественно рака молочной железы.
УЗИ подчелюстных лимфоузлов
Подчелюстные лимфоузлы закладываются в клетчатке одноименного треугольника в количестве 6-10 штук и одними из первых реагируют на инфекционные процессы в зубах, слизистых оболочек рта, полости носа, придаточных пазух, костях лицевого черепа.
Аденопатии указанной локализации чаще наблюдают у детей до 7 лет на фоне тонзиллитов, риносинуситов, стоматитов и пр. Обозначенная особенность в эпидемиологии обусловлена незавершенностью формирования у лиц дошкольного возраста лимфатической системы. Среди взрослых рассматриваемое состояние в большинстве случаев связано с одонтогенными воспалительными заболеваниями и опухолями.
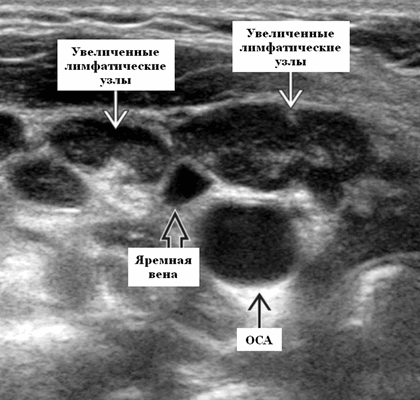
Ультразвуковое исследование лимфатических узлов шеи
УЗ-сканирование при поражении подчелюстных ЛУ обычно проводят в комплексе с визуализацией мягких тканей лица и шеи.
УЗИ лимфоузлов паховой области
Паховая аденопатия преимущественно возникает при патологиях органов малого таза как инфекционного, так и неинфекционного характера.
Основными причинами увеличения лимфоузлов указанной локализации являются:
- заболевания, передающиеся половым путем;
- вульвит, кольпит, эндометрит, абсцесс бартолиниевой железы (у женщин);
- баланит, орхит (у мужчин);
- воспалительные процессы в прямой кишке и перианальной области - осложненный геморрой, парапроктит;
- злокачественные новообразования;
- паразитарные инвазии.
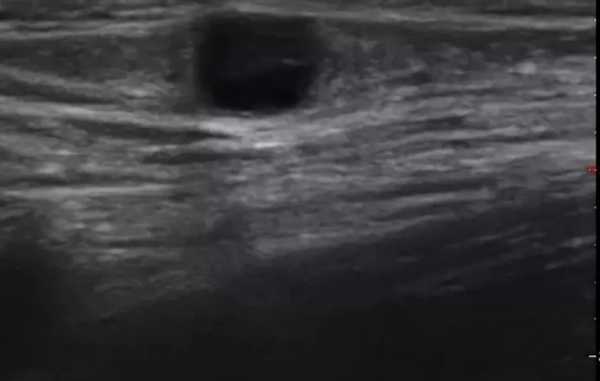
Паховые лимфоузлы на УЗИ
Как проводят УЗИ лимфоузлов
Ультразвуковая диагностика не требует специальной подготовки. Сканирование ЛУ проводят в положении пациента лежа на спине в позе, позволяющей без затруднений увидеть все элементы в исследуемой анатомической зоне. В процессе УЗ-визуализации шейных лимфоузлов необходимо попеременно поворачивать голову в правую и левую стороны для оценки состояния тканей в боковых отделах изучаемой области.
При аденопатии подмышечных впадин в ходе эхографии пациенту потребуется завести руки за затылок. Перед УЗИ нужно убедиться в отсутствии на теле одежды и предметов, создающих препятствие к доступу пъезоэлемента.
В ходе процедуры используют датчик частотой 7,5-10 МГц в В-режиме. Для оценки состояния кровотока в ЛУ и прилежащих структурах применяют функцию, основанную на эффекте Допплера.
Проведение УЗИ при лимфадените занимает около 30-40 минут. По окончании ультразвуковой диагностики доктор выдает заключение, с которым необходимо обратиться к лечащему врачу для сопоставления полученной УЗ-картины с результатами дополнительных обследований (цитологических, иммуногистохимических и пр.).
Что показывает УЗИ лимфоузлов
При расшифровке эхограмм специалист оценивает:
- форму (преимущественно округлая или овальная);
- размер по длинной оси (анатомически не более 1,5 см);
- контуры лимфоузлов.
Важным критерием нормы является наличие визуальной дифференциации обсуждаемых анатомических образований на кору и ворота.

Аденопатия инфекционного генеза на сонограммах характеризуется следующими изменениями в строении ЛУ:
- нечеткостью границ;
- увеличением в диаметре - в среднем до 2-4 см;
- неоднородностью структуры;
- нарушением целостности капсулы - показатель прорыва воспалительной жидкости в соседние ткани.
Осложнения при заболеваниях ЛОР-органов влияют на особенности УЗ-визуализации лимфоузлов шеи - последние на экране ультразвукового сканера могут выглядеть как анэхогенные жидкостные образования либо как участки низкой и высокой эхогенности, чередующиеся друг с другом. Указанные изменения на снимках характерны для гнойного расплавления и формирования аденофлегмоны.
Изменения лимфоузлов на УЗИ при злокачественных новообразованиях
В ходе УЗИ ЛУ можно заподозрить наличие у исследуемого опухоли с агрессивным течением. Выявить прорастание последней или метастазы в лимфоузлы с помощью пальпации невозможно. Благодаря неинвазивности, высокой информативности и доступности, ультразвуковое сканирование является методом скрининга как при первичной диагностике злокачественных процессов в крови, лимфе, внутренних органах, так и у больных после оперативного лечения и/или химиотерапии.
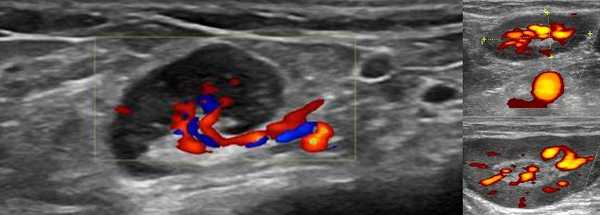
УЗИ с допплерографией у пациентов онкологического профиля показывает следующие нарушения в строении ЛУ:
- увеличение в размерах - обычно до 6-6,5 см;
- шарообразную деформацию или неправильные контуры;
- спаянность в виде конгломератов;
- отсутствие дифференциации на кору и ворота;
- неоднородность структуры с зонами повышенной и пониженной эхогенности;
- жидкостные включения и кальцинаты;
- усиленный кровоток и образование новых сосудов (ангиогенез).
Указанные изменения на снимках чаще обнаруживают при лимфоме.
С помощью ультразвуковой визуализации невозможно оценить морфологию опухоли. После получения заключения доктора УЗДГ следует посетить лечащего врача. Для определения причины увеличения лимфоузлов необходимо выполнение цитологического и гистологического анализов.
Гистиоцитарный некротический лимфаденит на УЗИ
Терминология. Сокращения. Гистиоцитарный некротический лимфаденит (ГНЛ). Синонимы. Болезнь Кикучи. Болезнь Кикучи-Фуджимото
Определение. Некротический лимфаденит с преобладающей гистиоцитарной инфильтрацией
Основные характеристики при ультразвуковом сканировании
- Лучший диагностический признак на УЗИ - односторонние, овальные / эллиптические, слегка увеличенные, гипоэхогенные, дискретные лимфатические узлы (уровни II-V) у молодых азиатских пациенток
- Расположение. Задний треугольник шеи или внутренняя яремная цепь. Большинство на уровнях II и V. Односторонние изменения встречаются чаще, чем двусторонние
- Размер. Обычно 0,5-4,0 см (в среднем: 1,6 см), меньше лимфомных узлов
- Рекомендации по визуализации. Лучший инструмент для диагностики - сонография лучше всего показывает некроз, также сразу можно провести тонкоигольную биопсию под контролем УЗИ
Ультрасонографические данные
Результаты КТ. Переменные изображения отображаются в зависимости от степени некроза. Однородно усиливающиеся, сплошные узлы. Измененные, центрально гиподенсивные узлы. Перинодальные активные изменения, который предлагает воспалительный процесс
МРТ данные
• T2WI. Центральные, неусиливающиеся, некротически выглядящие области не гиперинтенсивные
• T1WI C + FS. Солидно усиливающие или усиливающие периферию лимфоузлов
Результаты ядерной медицины. ПЭТ / КТ. Увеличенное поглощение FDG в увеличенных узлах. Имитирует неходжкинскую лимфому (НХЛ)
Дифференциальная диагностика при ультразвуковом сканировании
- Реактивные лимфатические узлы. Похожи на узлы неходжкинской лимфоме, часто имеют двусторонний и симметричный характер. При лимфоме обычно имеется длительное клиническое течение
- Туберкулезные лимфатические узлы. Некроз является ранним и распространенным явлением; смещенная внутригрудная сосудистая сеть. Матирование и воротниковый абсцесс ± интранодальная кальцификация в узлах после лечения
- Узлы неходжкинской лимфомы. Группа пожилых пациентов; большие, более круглые лимфоузлы ан УЗИ. Большинство с ретикулярным или псевдосолидным рисунком. Смешанная сосудистая система, интранодальный кровоток более выражен, чем периферический
- Системные узловые метастазы. Круглые сплошные лимфоузлы с отсутствием ворот, ± интранодальный некроз ± кальцификация. Периферический сосудистый рисунок и известный первичный опухолевый очаг
- Болезнь кошачьих царапин. Региональная аденопатия после царапины. Рукавовлекается чаще, чем шея и обычно встречается у детей и подростков
Клинические проблемы и проявления болезни Кикучи-Фуджимото
- Наиболее распространенные признаки / симптомы. Острая подострая болезненная шейная лимфаденопатия. Около 90% включают задний треугольник и примерно 90% односторонние изменения на УЗИ. Размер лимфатического узла в большинстве случаев составляет 0,5-4,0 см. 30-50% пациентов имеют низкую температуру. Верхний дыхательный продром. Лабораторный тест обычно нормальный. Больной может иметь лейкопению, повышенное СОЭ, сывороточную ЛДГ и АСТ, атипичные лимфоциты периферической крови
- Другие признаки и симптомы. Генерализованная лимфаденопатия (1-22%). Потеря веса, тошнота, рвота, ночные поты. Пирексия неизвестного происхождения. Наружные проявления кожи (30-50%). При осмотре поражение кожи или костного мозга, гепатоспленомегалия, дисфункция печени. Кожное проявление чаще встречается у пациентов мужского пола. Широкий спектр дерматологических паттернов от сыпи до макулопапулезных высыпаний. В основном влияет на лицо и верхнюю часть тела
Демография
- • Возраст. Молодые люди, средний возраст 25 лет
- • Пол. Болезнь преобладает у взрослых женщин. Женщины: Мужчины = 1-2: 1. У детей Мальчики> Девочки
- • Эпидемиология. Высокая распространенность среди азиатских наций, особенно японских пациентов
- Естественная история и прогноз
- • Доброкачественная, самоограниченная болезнь. Длится 1-4 месяца. Спонтанное разрешение аденопатии
- • Низкая частота рецидивов 3-4%
- • Редко сложный курс с плохим результатом. Чаще встречается при экстранодальном поражении. Легочное кровотечение, сердечная недостаточность, фатальный гемофагоцитарный синдром
Лечение. Симптоматическая: анальгетики, жаропонижающие, отдых
Итог
Неспецифический брыжеечный лимфаденит (I88.0)

В клинической классификации различают следующие виды мезаденита:
Выделяют следующие формы данного заболевания:
- Неспецифический мезаденит, который может быть простым и гнойным;
- Псевдотуберкулезный мезаденит;
- Туберкулезный мезаденит
По клиническому течению выделяют:
- Острый мезаденит;
- Хронический мезаденит
Этиология и патогенез
Этиология. Причиной неспецифического воспаления мезентериальных лимфоузлов являются бактерии (стафилококк, стрептококк, энтерококк, кишечная палочка) и их токсины.
Патогенез. Бактерии и их токсины поступают в организм энтерогенным путем. Из пищевого канала в мезентериальные лимфоузлы они проникают через слизистую оболочку кишки при условии нарушения ее целостности такими патологическими состояниями, как дизентерия, энтероколиты, пищевая токсикоинфекция, гельминтозы. Известно, что в конечном отделе подвздошной кишки чаще, чем в других ее сегментах, отмечаются стазы, механические повреждения слизистой оболочки, медленный пассаж пищевых масс. Это ведет к возникновению катаральных состояний, способствующих проникновению инфекции в мезентериальные лимфоузлы. Нередко в подвздошную кишку происходит обратный заброс содержимого толстой кишки вследствие несовершенства илеоцекального клапана, что приводит к аутоинфекции и аутоинтоксикации. Этим объясняют более частое поражение лимфоузлов илеоцекальной группы и конечной части подвздошной кишки.
Патоморфология. Средние размеры неизменных лимфатических узлов колеблются от 0,4 до 1 см. При остром неспецифическом мезадените размеры лимфоузлов заметно увеличиваются. В них появляются характерные патоморфологические изменения: расширение синусов, сопровождаемое простым или гнойным катаром; десквамация эндотелия, инфильтрация его лейкоцитами; гиперплазия фолликулов и мякотных тяжей. При хроническом воспалительном процессе ткань лимфоузлов подвергается склеротическим и атрофическим изменениям.
Эпидемиология
Неспецифический мезентериальный лимфаденит является частым заболеванием у детей, подростков и молодых людей. Он составляет примерно 10 % от общего числа острых хирургических заболеваний; в 2 раза чаще болеют девочки; преобладают лица астенической конституции и пониженного питания.
Клиническая картина
Клинические критерии диагностики
абдоминальный болевой синдром, лихорадка, диспепсичесие явления в виде тошноты, рвоты, нарушения стула.
Cимптомы, течение
Как правило, заболевание носит острый характер. Начинается с незначительных болей в животе в области пупка, что дает повод больным подозревать у себя несварение или легкое отравление и не обращаться к врачу. Буквально через пару часов болевой синдром усиливается и принимает схваткообразный или ноющий интенсивный характер. Продолжительность колеблется от 3 - 4 часов до 2 - 3 дней, что встречается довольно редко. Несмотря на лихорадку, сопровождающую буквально с первых часов данное заболевание, общее состояние больного остается удовлетворительным. Больные часто отмечают появление тошноты, периодически рвоты. Характерно для данного заболевания расстройство кишечника, проявляющегося диареями или запорами. Не редко при осмотре таких больных обнаруживаются симптомы поражения верхних дыхательных путей, представленные в виде гиперемии (покраснении) зева, лица, или проявления простого герпеса. Как правило, такие больные отмечают недавно перенесшую ангину или грипп.
При осмотре пациента обращает на себя внимание болезненность при пальпации живота в области пупка или чуть правее от него (зависит от анатомических особенностей). Но не редко мезаденит может проявляться болевым синдромом в правой подвздошной или паховой области в купе с симптомом раздражения брюшины, что часто дает повод ошибиться и выставить диагноз острого аппендицита. В таких случаях диагноз мезаденита устанавливается уже в ходе аппендэктомии (удалении аппендикса) на операционном столе. В таком случае удаляется червеобразный отросток и 1-2 брыжеечных лимфатических узла для проведения биопсии, а живот ушивается послойно без дренирования.
Для более точной диагностики данного заболевания существуют дополнительные физикальные методы исследования, такие как: проверка симптома Мак-Фаддена - это появление болезненности по краю прямой мышцы живота на 3-5 см ниже пупка, проверка симптома Клейна - при перевороте больного со спины на левый бок, происходит миграция болевой точки в ту же сторону. Показательной является болезненности при надавливании по ходу воображаемой линии соединяющей правую подвздошную область с левым подреберьем - симптом Штернберга.
Острый простой неспецифический мезаденит - наиболее частая форма заболевания (80 %). В этом случае боль в животе появляется внезапно, носит интенсивный, схваткообразный характер, никуда не иррадиирует и не имеет определенной локализации. Приступы длятся от 10-15 мин до 2 ч и более. Иногда боль может быть постоянной. Боль в животе часто сопровождается диспепсическими явлениями - тошнотой, рвотой, запорами. Субфебрильная температура наблюдается у половины больных. Наличие аппендикулярных симптомов (Ровзинга, Ситковского, Воскресенского) нехарактерно для данной формы.
Острый деструктивный неспецифический мезаденит имеет свои особенности. При данной форме заболевания приступы боли бывают продолжительностью 5-7 ч и возникают чаще, чем при простом мезадените. У ряда больных боль носит постоянный характер. Более часто наблюдаются и диспепсические расстройства. Температура тела всегда повышена, нередко выше 38"С. Определяется симптом Блюмберга и напряжение мышц передней стенки живота. Диагноз затруднен. Заболевание выявляют во время операции. При остром гнойном мезадените в брюшной полости содержится около 100 мл серозно-гнойного или гнойного выпота. Брыжейка тонкой кишки в области илеоцекального угла отечна, лимфоузлы увеличены до 2-3 см в диаметре, инъецированы, рыхлые, покрыты фибринозным налетом. При остром гнойно-некротическом мезадените в брюшной полости содержится гнойный выпот, отек брыжейки еще более выражен, мезентериальные лимфоузлы достигают 3-4 см в диаметре, отмечается их расплавление, видны участки некроза. Фибринозный налет, покрывающий брыжейку, распространяется на петли тонкой и толстой кишок, брюшину.
Хронический неспецифический мезаденит встречается чаще, чем острый. В ряде случаев он служит основой для развития острого мезаденита. Общие симптомы отсутствуют или нерезко выражены. Температура тела чаще бывает нормальной. Обычно больные вялые, бледные, пониженного питания. У них .нередко обнаруживаются хронические инфекции: тонзиллит, гайморит, кариес зубов. Беспокоит боль в животе, которая преимущественно локализуется в правой подвздошной области. Часто боль возникает внезапно и носит схваткообразный характер, длится от 3 до 20 мин. Живот мягкий, умеренно болезненный в правой подвздошной области.
Диагностика
Диагноз устанавливают при наличии характерных клинических признаков признаков.
Диагноз подтверждают с помощью лапароскопии. Большое диагностическое значение имеют ультразвуковое исследование органов брюшной полости и компьютерная томография. Однако чаще правильный диагноз устанавливают только в результате интраоперационной биопсии мезентериальных лимфатических узлов.
Подтверждается диагноз при лапароскопии или во время оперативного вмешательства.
Дифференциальный диагноз
Дифференциальный диагноз проводят с острым аппендицитом, туберкулезным мезаденитом, холециститом, дивертикулярной болезнью, первичным перитонитом, болезнью Крона, гастродуоденальными язвами и язвенным колитом.
Читайте также:
- Лишний вес. Проблемы эстетики или здоровья?
- Случай симптоматического злоупотребления алкоголем на фоне тревожно-депрессивного расстройства
- Диагностика спонтанного внутричерепного кровоизлияния по КТ, МРТ
- Техника, этапы операции по поводу переднего импинджмента голеностопного сустава
- Печеночная недостаточность: симптомы и признаки, лечение, причины, профилактика