Дисплазия почки - причины, диагностика
Добавил пользователь Владимир З. Обновлено: 21.01.2026
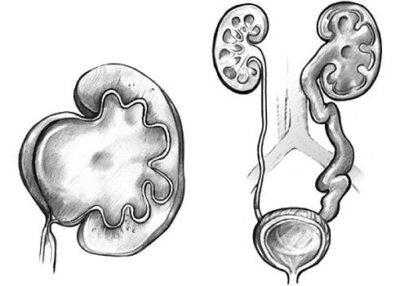
Дисплазия почки - врожденная патология, обусловленная неверным развитием или недоразвитием органа на морфологическом и функциональном уровне. В первую очередь перестают делиться клетки нефронов - структурных единиц почек. Это влечет или замедленный рост органа, или нарушение его кровоснабжения, что в любом случае приводит к уменьшению его работоспособности.
Дисплазия встречается в 3-7% среди всех известных врожденных аномалий почки. Несмотря на то это врожденная патология, она может проявиться только во взрослом возрасте. В 79% случаев, согласно исследованиям ученых, аномалия сопровождается другими заболеваниями мочеполовой системы. При этом в 50% приходится на кисты. Поэтому некоторые медики считают одним из вариантов дисплазии почечный мультикистоз, хотя по сути это две разных болезни.
Содержание
Причины появления дисплазии
Ученые связывают аномалию с неполноценностью тканей нефронов, которые из-за неверной дифференцировки на клеточном уровне во время эмбриогенеза, перестали развиваться правильно. Обычно они заменяются другими зародышевыми тканями, которые не успели перерасти в другие, более функциональные.
Ген, отвечающий за нарушение, до сих пор не выявлен, но замечено, что патология наследуется по аутосомно- рецессивному типу.
Уролог-андролог, врач высшей категории

Факторы риска
Помимо наследственного фактора ученые установили взаимосвязь между нарушением эмбриогенеза и приемом беременной антибиотиков. А также некоторых нестероидных противовоспалительных препаратов и ингибиторов АПФ.
Медики условно связывают проблемы развития плода со следующими ситуациями:
- Перенесенные матерью во время беременности инфекционные патологии;
- Курение и пристрастие к алкоголю обоих родителей;
- Плохая экологическая обстановка в регионе проживания;
- Работа беременной на «вредном» производстве.
Виды дисплазии
Нефрологи выделяют несколько типов дисплазии почек:
- Односторонние и двусторонние. Последние встречаются крайне редко, что не характерно для врожденных патологий.
- Тотальные. Недоразвитие зафиксировано по всей паренхиме органа.
- Сегментарные. Недоразвитие встречается только в некоторых частях почки.
Однако более важной считается морфологическая классификация. То есть различие идет по тканям, преобладающим на месте недоразвития:
- Фибромускулярная - замещение нефронов соединительной и тканью мышечных структур.
- Гломерулярная - вместо нефронов развивается клубочковая ткань.
- Тубулярная - появляется трубчатая костная ткань.
- Смешанная - встречается чаще остальных, обычно при микроскопии в тканях определяются сразу все представленные структуры.
Из-за изменений изменяется функция на кортикальном уровне (головной мозг и надпочечники), медуллярном (костный, спинной мозг) или сочетающем в себе оба варианта.
Симптоматика
Иногда патология никак не проявляется или человек замечает неспецифические признаки:
- Утомляемость;
- Апатия;
- Сонливость;
- Признаки анемии;
- Артериальная гипертензия;
- Отставание в физическом развитии: рост, набор веса, образование мышечного скелета.
Признаки развиваются годами, пациент может замечать сильнейшие головные боли, стойкое повышение артериального давления до критических показателей.
Если дисплазия ярко выражена с самого рождения, родители могут заподозрить проблему по следующим признакам:
- Уменьшение или увеличение объема мочи за сутки;
- Изменение консистенции или цвета урины;
- Характерный запах изо рта или от пота, напоминающий аммиак.
Нередко появляются проблемы с сердцем и сосудами. Иногда симптоматика настолько выражена, что основную проблему почек страдающие отодвигают на задний план, пытаясь восстановить работу сердечной мышцы.
Осложнения

Поскольку дисплазия почки в первую очередь сказывается на ее работе, основное осложнение - хроническая недостаточность органа. Это влечет нарушение функции мочеполовой системы. Далее по нарастающей появляются проблемы с сердечно-сосудистой системы, печени, поджелудочной железы. Особенно часто, если патология сочетается с сахарным диабетом второго типа, пациенты впадают в кетоацидозную кому.
Цены на услуги уролога
* Представленные на сайте цены не являются публичной офертой! Точная стоимость лечения определяется на приеме у врача. Цены на услуги ведущих специалистов медицинского центра "Радуга" могут отличаться от указанной на сайте стоимости.
Диагностика дисплазии почки
Случайно выявить патологию с помощью лабораторных анализов нельзя: отклонения от нормы в моче или крови в большинстве случаев незначительны. Заболевание важно дифференцировать со следующими проблемами:
- Гидронефроз;
- Аутосомно-доминантный поликистоз почек;
- Атрезии и стенозы мочеточников;
- Сахарный диабет.
Для выявления и подтверждения диагноза уролог на консультации назначает специфические лабораторные анализы крови и мочи. Важно оценить уровень гормонов, качественный состав крови, объем и состав выделяемой мочи.
Далее врачи переходят к инструментальной диагностике:
- и УЗИ органов малого таза;
- Допплер-УЗИ сосудов почки;
- Рентгенография для оценки состояния и функции мочевыводящих путей;
- Биопсия с последующей микроскопией.
Биопсия помогает определить тип преобладающей ткани в почке, опровергнуть или подтвердить злокачественный процесс. Поскольку заболевание влияет на все структуры организма, важно обследование у кардиолога, эндокринолога, иммунолога и других специалистов.
Лечение дисплазии почек
Нефрологи выбирают медикаментозное лечение:
- Спазмолитики — Для снижения спазмов во время мочеиспускания и уменьшения интоксикации;
- Нестероидные противовоспалительные - для восстановления нормального мочеиспускания;
- Препараты, нормализующие артериальное давление;
- Средства для поддержки сердечно-сосудистой системы.
Для восстановления почечной функции врачи выбирают регулярный гемодиализ. Также показан грамотный питьевой режим без нагрузки на мочевыделительную систему и диета, исключающая соль и пуриновые соединения.
Если функция почек сильно нарушена, в некоторых случаях возможна трансплантация. Если диагностирована только односторонняя дисплазия, то возможно удаление неполноценного органа. Но только в случае, если вторая почка работает хорошо.
Профилактика
Предотвратить заболевание может попытаться будущая мать. Если все-таки патологии избежать не удалось, важно регулярно следить за состоянием здоровья ребенка. Нельзя забывать о профилактических осмотрах и во взрослом возрасте.
Необходимо предотвратить нарушения работы других органов и систем организма, иначе высока вероятность инвалидности и даже летального исхода.
Информация представлена в ознакомительных целях! При наличии вопросов мы рекомендуем записаться на консультацию уролога.
Можно доверять! Текст проверен врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Гломеруоцитоз почек гипопластического типа
Гломеруоцитоз почек гипопластического типа - генетическое заболевание, проявляющееся недоразвитием мочевыделительной системы в сочетании с поражением печени, половых органов и поджелудочной железы. Сопровождается поликистозом почек, протеинурией, сахарным диабетом и пороками развития других органов. Диагностика заболевания производится на основании данных ультразвукового исследования почек (иногда их нарушения выявляются уже внутриутробно), клинических анализов и молекулярно-генетических техник. Лечение гломеруоцитоза почек гипопластического типа только симптоматическое, в некоторых случаях возможна трансплантация почек.

Общие сведения
Гломеруоцитоз почек гипопластического типа (синдром диабета и почечных кист) - редкая форма гипопластической дисплазии почек, характеризующаяся выраженными расстройствами со стороны мочевыделительной, эндокринной, половой и других систем. Некоторое время после открытия гломеруоцитоза полагали, что первичным нарушением при данном заболевании является сахарный диабет, а поражение мочевыделительной системы рассматривали как следствие диабетической нефропатии. Впоследствии специалистам удалось доказать, что гломеруоцитоз почек гипопластического типа следует определять как особую полиогранную патологию, практически все проявления которой обусловлены именно генетическими нарушениями. Врачи-генетики установили генетическую разнородность этого состояния и выяснили, что у больных обычно выявляется аутосомно-доминантный механизм наследования. Заболевание одинаково часто поражает мужчин и женщин. Распространенность гломеруоцитоза почек гипопластического типа в популяции пока определить не удалось из-за редкой встречаемости патологии.

Причины гломеруоцитоза почек гипопластического типа
Гломеруоцитоз почек гипопластического типа сопровождается поражением мочевыделительной системы, возникающим еще в пренатальном периоде. В настоящее время определено пять генов, мутации которых способны вызывать дефекты развития почек и других органов на фоне инсулинозависимого сахарного диабета. Этиология и патогенез патологического состояния лучше всего изучены на примере гена HNF1B, локализующегося на 17-й хромосоме. Этот ген кодирует последовательность одноименного белка, являющегося одним из так называемых транскрипционных факторов - протеином, который контролирует работу и экспрессию других генов. Наиболее активно образование белка HNF1B происходит в почках, органах репродуктивной системы, поджелудочной железе и печени, поэтому гломеруоцитоз почек гипопластического типа характеризуется поражением перечисленных анатомических образований.
Ген HNF1B имеет достаточно сложную структуру (9 экзонов). На сегодняшний день описано более 70-ти типов мутаций, способных вызвать клинические проявления синдрома почечных кист с сахарным диабетом. Несмотря на то, что продуцируемый геном белок является фактором транскрипции, его функции в различных органах весьма разнообразны. В частности, белок HNF1B контролирует образование почечных трубочек и общее развитие почек, отвечает за формирование органов репродуктивной системы и определяет структуру островков Лангерганса в поджелудочной железе. Именно поэтому дефекты в структуре этого гена (и, соответственно, белка) приводят к многочисленным порокам развития. Другие гены, способные вызывать развитие гломеруоцитоза почек гипопластического типа, пока изучены недостаточно, известно только, что они расположены на разных хромосомах. Предполагается, что все эти гены также являются теми или иными транскрипционными факторами, контролирующими формирование различных структур почек и других органов.
Симптомы гломеруоцитоза гипопластического типа
Гломеруоцитоз почек гипопластического типа характеризуется разнообразными нарушениями, некоторые из которых проявляются сразу после рождения ребенка. У девочек наблюдаются пороки развития половых органов (например, зияние половой щели у доношенного ребенка), у мальчиков диагностируются крипторхизм или эпидидимальные кисты. Начиная с младенческого возраста, у больных регистрируются признаки нарушения функции почек: изменение диуреза (олиго- или полиурия), боли в пояснице, мутная моча и осадок в моче. Могут выявляться общие симптомы патологии выделительной системы: запах аммиака изо рта, неприятный запах пота и кожных покровов. Кроме того, возможны желтуха, обусловленная поражением печени, замедленный набор массы тела, вызванный нарушениями в работе желудочно-кишечного тракта, и ряд других симптомов.
Инсулинозависимый сахарный диабет при гломеруоцитозе почек гипопластического типа возникает до 25 лет. У ряда больных симптомы диабета появляются еще в детские годы. Кроме раннего развития, заболевание обычно ничем не отличается от диабета взрослых, поэтому его относят в группу «диабетов взрослых у детей» (MODY). Тип этого эндокринного нарушения, обусловленного синдромом сахарного диабета и почечных кист, относят к 5-му типу MODY. Клиническая картина заболевания включает в себя похудение, полиурию (не всегда, зависит от функциональной активности почек) и полидипсию. При отсутствии инъекций инсулина развиваются помутнение сознания и кетоацидотическая кома. Последняя намного быстрее возникает при наличии гломеруоцитоза почек гипопластического типа, сопровождающегося резким замедлением экскреции кетоновых тел из организма.
В отдаленной перспективе проявления синдрома сахарного диабета и почечных кист представляют собой сочетание эндокринных, выделительных и обменных расстройств. Из-за нарушений работы почек замедляется выведение мочевой кислоты, что приводит к развитию подагры, которая характеризуется болью и воспалением суставов и иногда сопровождается мочекаменной болезнью. Возникают нарушения, характерные для больных сахарным диабетом, в том числе - ангиопатии сетчатки и трофические расстройства в области нижних конечностей. Страдает репродуктивная система, из-за пороков ее развития у мужчин и женщин нередко диагностируется бесплодие. У девушек также наблюдаются частые нарушения менструального цикла и аменорея, у мужчин на фоне не излеченного крипторхизма могут развиваться злокачественные опухоли яичек.
Диагностика гломеруоцитоза почек гипопластического типа
Поскольку заболевание, обусловленное мутацией гена HNF1B, сопровождается множественными поражениями органов и систем, для диагностики данной патологии используют большое количество методик. Программа обследования включает в себя различные типы ультразвуковых исследований, консультации медицинских специалистов разного профиля (уролога, эндокринолога, гинеколога и пр.), анализы мочи и крови (как общий, так и биохимический) и методы молекулярной генетики. Именно на основании результатов всех этих диагностических методик можно надежно определить гломеруоцитоз почек гипопластического типа. Могут также потребоваться дополнительные исследования: анализ на уровень гликозилированного гемоглобина, глюкозотолерантный тест и другие.
Первые проявления заболевания можно выявить при помощи ультразвуковой диагностики. Патология почек у плода нередко определяется уже при проведении скрининговых УЗИ у беременных. Чаще всего в почках образуются кисты, иногда множественные (поликистоз почек), сами органы уменьшены в размерах и могут срастаться между собой (такое явление носит название подковообразной почки). При гломеруоцитозе почек гипопластического типа также может определяться аномальное расположение сосудов органов и их разветвление. Нередко обнаруживается необычная локализация мочеточника. При УЗИ малого таза у женщин с гломеруоцитозом почек гипопластического типа часто выявляются пороки развития репродуктивной системы (двурогая или рудиментарная матка). УЗИ печени свидетельствует об аномальном строении органа (изменении его формы и размеров).
В анализах мочи обнаруживают протеинурию, гиалиновые и другие цилиндры. Микрогематурия и глюкозурия проявляются по мере развития сахарного диабета. Из-за выраженной протеинурии в биохимическом анализе крови может выявляться снижение общего белка и увеличение концентрации липопротеидов. Повышение уровня мочевой кислоты в плазме крови (гиперурикемия) также является постоянным проявлением гломеруоцитоза почек гипопластического типа. По мере нарастания сахарного диабета повышается концентрация глюкозы с развитием гипергликемии и глюкозурии. Дополнительный анализ на уровень гликозилированного гемоглобина показывает его увеличение - это служит доказательством длительной гипергликемии у больного.
При проведении консультаций узких специалистов выявляются многочисленные нарушения. Гинеколог часто обнаруживает атрезию влагалища, уролог диагностирует эпидидимальные кисты и нередко крипторхизм. Все вышеперечисленные данные дают основание для проведения генетической диагностики, которая осуществляется методом прямого секвенирования последовательности гена HNF1B. Иногда при клинически выраженном гломеруоцитозе почек гипопластического типа это исследование не подтверждает наличия генетических дефектов в HNF1B, что не исключает мутаций в других генах, способных стать причиной развития заболевания. Дифференциальную диагностику гломеруоцитоза проводят с другими почечными дисплазиями и сахарным диабетом.
Лечение гломеруоцитоза почек гипопластического типа
Специфического лечение гломеруоцитоза почек гипопластического типа не разработано, применяют симптоматическую и поддерживающую терапию. Необходим постоянный контроль функциональной активности почек, поэтому больные должны состоять на диспансерном учете и регулярно проходить обследование у нефролога и эндокринолога. Для снижения нагрузки на мочевыделительную систему назначают сбалансированный рацион, советуют соблюдать правильный водный режим и ограничить потребление соли. Больным рекомендуют уменьшить количество мяса и фруктозы в рационе, поскольку компоненты этих пищевых продуктов в процессе метаболизма способны превращаться в мочевую кислоту, усугубляя проявления гиперурикемии и подагры. При симптомах острой или хронической почечной недостаточности проводят курс гемодиализа.
План лечения сахарного диабета составляют с учетом отсутствия реакции на препараты сульфонилмочевины. Необходимы регулярные инъекции инсулина. Следует придерживаться низкоуглеводной диеты и рассчитывать количество сахара в рационе. Симптоматическое лечение гломеруоцитоза почек гипопластического типа также производят при поражении печени, поджелудочной железы и органов репродуктивной системы. Хирургическое вмешательство может потребоваться для коррекции крипторхизма и других аномалий развития. Решение о трансплантации почки при ее выраженном поражении принимается с учетом общего состояния пациента и степени нарушений со стороны других органов.
Прогноз и профилактика
Прогноз гломеруоцитоза почек гипопластического типа, как правило, неблагоприятный, что обусловлено ранним появлением симптомов (многие из которых являются врожденными), их тяжестью, широким спектром поражений различных органов и систем. При тяжелом течении заболевания летальный исход может наступить еще в детские годы из-за сочетания выделительных расстройств и сахарного диабета. При адекватной симптоматической терапии, пожизненном соблюдении правил составления рациона и водного режима гломеруоцитоз почек гипопластического типа иногда имеет доброкачественное течение, некоторым больным удается дожить до старости. Профилактика заболевания сводится к пренатальной генетической диагностике, которая особенно показана при наличии данного состояния у близких родственников.
Поликистоз почек ( Поликистозная болезнь почек )
Поликистоз почек - это врожденная двусторонняя кистозная трансформация почечной паренхимы, приводящая к прогрессирующему снижению функции почек. Патология может проявляться артериальной гипертензией, болевым синдромом в поясничной области и животе, гематурией, дизурией, развитием инфекции и камней в почках, почечной недостаточностью. Диагностика заболевания включает изучение семейного анамнеза, лабораторные исследования, УЗИ почек, урографию, ангиографию, МРТ и КТ. Лечение при поликистозе почек консервативное, симптоматическое.
МКБ-10



Поликистозная болезнь (поликистоз почек) - порок эмбрионального развития почечных канальцев, характеризующийся образованием множественных мелких кист в паренхиме почек. Поликистоз почек всегда двусторонний. Кисты могут иметь размер от спичечной головки до крупной вишни и больше, содержать светлый либо шоколадного цвета желеобразный секрет.
Увеличение кист со временем приводит к сокращению объема функционирующей паренхимы и развитию почечной недостаточности. Как правило, поликистоз не ограничивается только поражением почек; к внепочечным формам поликистоза относится формирование кист в поджелудочной железе, селезенке, печени, семенных пузырьках, легких и других органах.

Причины
Поликистоз почек в большинстве случаев является патологией, наследуемой по аутосомно-доминантному типу. Развитие аутосомно-доминантного поликистоза может произойти, если аналогичное заболевание имеется у одного из родителей; эта форма наследования определяет 85-90% случаев болезни. Признаки заболевания в этом случае чаще развиваются к 30-40 годам, реже в детском возрасте.
Для развития аутосомно-рецессивного поликистоза почек необходима передача мутантных генов, обусловливающих дефект, от обоих родителей. Это менее распространенная форма, которая обнаруживается у новорожденных. При отсутствии семейной истории предполагается возникновение новой мутации в половой клетке одного из родителей.
Патогенез
В патогенезе поликистоза почек ведущая роль принадлежит нарушению слияния секреторных и экскреторных структур нефрона на стадии развития вторичной почки. Это затрудняет выделение первичной мочи, увеличивает давление в почечных канальцах, что приводит к деформации их просвета и образованию кистозно расширенных полостей. Отмечается значительное увеличение размеров и массы почек, которые макроскопически имеют бугристую неровную поверхность из-за множественных выступающих кист.
Стенки кист представлены соединительной тканью, полость выстлана плоским или кубическим эпителием, внутри содержится жидкость желтоватого или коричневого цвета, близкая по составу к моче. Между отдельными кистами имеются участки паренхимы, которые из-за давления кист могут подвергаться дистрофическим изменениям, атрофии или ишемии. Чашечки и лоханки значительно деформированы и увеличены.
Классификация

Симптомы поликистоза почек
У новорожденных патология обычно протекает крайне неблагоприятно и достаточно рано заканчивается гибелью ребенка от уремии. У взрослых поликистоз почек развивается медленно, проходя компенсированную, субкомпенсированную и декомпенсированную стадии.
На стадии компенсации проявления длительно отсутствуют. Со временем появляется чувство давления в пояснице, неопределенные боли в животе, дизурия, обусловленные растяжением почек. Отмечается утомляемость, головная боль, иногда - гематурия неясного генеза. Функция почек в компенсированной стадии остается не нарушенной.
В стадии субкомпенсации нарастают признаки почечной недостаточности, проявляющиеся тошнотой, сухостью во рту, жаждой, приступами мигрени, стойкой и высокой артериальной гипертензией. Нарушения функции почек характеризуются полиурией с изостенурией, эритроцитурией, цилинрурией, при возникновении пиелонефрита - лейкоцитурией. В случае нагноения кист присоединяется лихорадка, интоксикация, ознобы; при камнях в почках развиваются приступы почечной колики.
В декомпенсированной стадии болезни возникает хроническая уремия. Прогрессированию поликистоза почек может способствовать артериальная гипертензия, травмы, хирургические вмешательства, беременность, кровотечения. Присоединение вторичной инфекции (гриппа, ОРВИ, пневмонии и др.) может вызвать резкое ухудшение состояния вплоть до гибели пациента; при нагноении кист нередко развивается уросепсис.
Стойкое повышение кровяного давления со временем может осложняться гипертрофией левого желудочка, пролапсом митрального клапана и сердечной недостаточностью, аневризмой сосудов мозга и геморрагическим инсультом. Поликистоз почек может вызывать развитие поздних токсикозов беременности - преэклампсии и эклампсии. В группе особого риска - женщины, страдавшие гипертонией до наступления беременности. У пациентов с этой почечной патологией повышена вероятность образования кист печени, дивертикулярной болезни толстого кишечника.
Диагностика
Данные анамнеза в ряде случаев позволяют выявить семейные случаи поликистоза почек у родственников одной линии. Пальпировать увеличенные и кистозно измененные почки удается не всегда, в связи с чем решающее значение в диагностике отводится инструментальным методикам:
Посредством УЗИ в увеличенных почках определяются множественные кисты. В неясных случаях прибегают к ретроградной пиелографии, почечной ангиографии, которые также позволяют обнаружить кистозное перерождение почек. Для выяснения степени компенсации функции почек проводят исследования мочи (общий анализ, пробу Зимницкого и Реберга), биохимическое исследование крови. При развитии пиелонефрита моча подвергается бактериологическому посеву. С целью установления семейных форм поликистоза почек показано генетическое исследование.
Поликистоз почек необходимо дифференцировать от хронического гломерулонефрита и хронического пиелонефрита, опухолей почки. При подозрении на аневризму сосудов головного мозга выполняется ангиография сосудов головного мозга, УЗДГ, магнитно-резонансная ангиография.

Лечение поликистоза почек
Проводится симптоматическая терапия. К общим рекомендациям относится исключение чрезмерных и длительных нагрузок, профилактика хронических инфекций (кариеса, ОРВИ, тонзиллита, синуситов и др.), соблюдение высококалорийной, богатой витаминами диеты с ограничением белка и поваренной соли. При развитии пиелонефрита назначается курсовое лечение антибиотиками и уроантисептиками. В случае макрогематурии осуществляется гемостатическая терапия; при снижении диуреза показан прием диуретиков; при артериальной гипертонии - гипотензивных средств.
В компенсированной стадии поликистоза почек может выполняться вскрытие и опорожнение крупных кист. Это приводит к уменьшению размеров почек, улучшению их кровообращения и функций. В терминальных стадиях, при почечной недостаточности ставится вопрос о хроническом гемодиализе и трансплантации почки.
Прогноз и профилактика
Своевременная коррекция артериальной гипертензии и устранение инфекций мочевых путей позволяют замедлить прогрессирование поликистоза почек. Тем не менее, у большинства больных с поликистозом почек в различные сроки от выявления болезни развивается почечная недостаточность. При семейных формах поликистоза почек необходима консультация врача-генетика для определения рисков рождения ребенка с подобной почечной аномалией. При установленном диагнозе требуется постоянное наблюдение пациента врачом-нефрологом и урологом.
Дисплазия почек у детей
Дисплазия почек - морфологический диагноз, подразумевающий наличие очагов мезенхимы, примитивных канальцев и клубочков, протоков, гиалинового хряща, кист (А) [А.В. Папаян, Н.Д. Савенкова, 1997].
Протокол "Дисплазия почек у детей"
Код по МКБ-10: Q61.4 Дисплазия почки

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация [А.В. Папаян, Н.Д. Савенкова, 1997]:
- простая очаговая дисплазия.
- медуллярная кистозная болезнь;
- апластическая кистозная дисплазия;
- гиперпластическая кистозная дисплазия;
По состоянию функции почек - международная классификация хронических болезней почек (ХБП), K/DOQI:
- І стадия, СКФ (скорость клубочковой фильтрации) - ≥ 90 мл/мин.;
- ІІ стадия, СКФ - 89-60 мл/мин.;
- ІІІ стадия, СКФ - 59-30 мл/мин.;
- IV стадия, СКФ - 29-15 мл/мин.;
- V стадия, СКФ - менее 15 мл/мин.
Диагностические критерии
Жалобы и анамнез: повышение температуры, боли в области поясницы, дизурия, отставание в физическом развитии, головные боли, жажда, слабость, недомогание (В).
Физикальное обследование: отставание в физическом развитии, признаки соединительнотканной дисплазии, артериальная гипертония, сухость кожных покровов, полиурия, костные деформации.
Лабораторные исследования: бактериурия, лейкоцитурия, эритроцитурия, протеинурия (β2-микроглобулин) (А), снижение функции концентрирования, СКФ, анемия (В), гиперазотемия, метаболический ацидоз, гипокальциемия, гиперфосфатемия.
Инструментальные исследования:
1. УЗИ почек: отсутствие, уменьшение размеров, изменение формы почек, неровность контуров, кисты, расширение собирательных систем почек, мочеточников, повышение эхогенности паренхимы; при допплерографии сосудов почек - обеднение кровотока (А).
2. Цистография - пузырно-мочеточниковый рефлюкс или состояние после антирефлюксной операции (А).
3. Нефросцинтиграфия - очаги склероза почек (В), снижение экскреторно-эвакуаторной функции почек.
4. При неясности диагноза - экскреторная урография.
Показания для консультации специалистов: ЛОР-врача, стоматолога, гинеколога - для санации инфекции носоглотки, полости рта и наружных половых органов; аллерголога - при проявлениях аллергии; окулиста - для оценки изменений микрососудов; выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога; при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций - инфекциониста.
Тактика лечения: диета №5, при проявлениях ХПН - №7, диета Джиордано-Джиованетти. Гипотензивное при гипертензии. Посиндромное лечение (лечение анемии - препараты железа, рекомбинантный эритропоэтин; остеопатии - вит. Д, препараты кальция).
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца:
рост, см х коэффициент
креатинин крови, мкмоль/л
Коэффициент:
- новорожденные - 33-40;
4. Определение общего белка, белковых фракций, С-реактивного белка.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Определение калия/натрия, хлоридов, железа, кальция, магния, фосфора.
7. Исследование кислотно-основного состояния.
8. ИФА на внутриутробные, зоонозные инфекции.
9. Общий анализ мочи.
10. Определение бета2 и альфа1 - микроглобулина в моче.
11. Посев мочи с отбором колоний.
12. Анализ мочи по Аддису-Каковскому.
13. Анализ мочи по Зимницкому.
14. УЗИ органов брюшной полости.
15. Допплерометрия сосудов почек.
17. Нефросцинтиграфия с DMSA.
Дополнительные диагностические мероприятия:
1. Исследование кала на скрытую кровь.
2. Рентгенография кисти.
4. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
Дисплазия соединительной ткани у детей и взрослых
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
О таком синдроме, как дисплазия соединительной ткани, говорят тогда, когда организм человека с рождения склонен к нарушениям формирования хрящевой ткани суставов, а также прочих тканей. Малыша, страдающего дисплазией, выявить относительно легко: он отличается необычной гибкостью, его суставы без проблем прогибаются в разные стороны.
У пациентов с дисплазией соединительной ткани уже в молодом возрасте развивается ранний остеохондроз, отмечаются нарушения зрения, пороки клапанов сердца. Соответственно, такие люди быстро обретают разные проблемы со здоровьем - в частности, с опорно-двигательным аппаратом.
Код по МКБ-10
Эпидемиология
О дисплазии соединительной ткани говорят в случаях, когда имеются признаки нарушенного соединительнотканного развития на эмбриональном и постнатальном этапе, и эти нарушения вызывают сбой гомеостаза. Расстройство происходит на уровне тканей, органов и всего организма в целом: отмечаются всевозможные морфофункциональные патологии.
Распространенность и частота заболеваний соединительной ткани, о которых сообщают, весьма различны, в зависимости от различий в методологии исследования. [1] Проблема недифференцированной дисплазии соединительной ткани (нДСТ) является актуальной по причине значительной частоты встречаемости данной патологии в популяции взрослого населения в целом, и в частности, среди женщин репродуктивного возраста (7-8%). [2] За помощью медиков пациенты с дисплазией обращаются в шесть раз чаще, нежели больные другими заболеваниями.
Заболеваемость не связана с половой и расовой принадлежностью пациентов.
Причины дисплазии соединительной ткани
Дисплазия соединительной ткани - это синдром, который включает в себя обширный ряд патологий. Причинами выступают расстройства, связанные с генетическими нарушениями построения коллагеновых соединительнотканных волокон. Процесс преимущественно захватывает костную ткань, связочный и сухожильный аппарат и кожные покровы.
Базовым механизмом соединительнотканных нарушений являются генные мутации. Особую роль играют изменения в генах, ответственных за продукцию основного белкового вещества, составляющего соединительную ткань - речь идет о коллагене (иногда - о фибриллине). Когда в ходе формирования белковых волокон происходят болезненные изменения, то они становятся менее прочными, неспособными выдержать нагрузку. Дополнительным фактором развития синдрома может стать недостача магния в организме.
Учеными доказано, что развитию дисплазии соединительной ткани у ребенка способствуют такие факторы:
- анемия у матери при беременности;
- угроза прерывания беременности;
- хроническая недостача кислорода у плода;
- хроническая фетоплацентарная недостаточность;
- сильный или продолжительный токсикоз, гестоз;
- сопутствующие беременности хронические патологии (заболевания эндокринной системы, почек, органов желудочно-кишечного тракта или респираторных путей).
Гетерозиготные мутации в гене коллагена типа II (COL2A1) приводят к группе скелетных дисплазий, известных как коллагенопатия типа II (COL2pathy). [3], [4], [5] Цепи proα1 (I) и proα2 (I) коллагена 1 кодируются генами COL1A1 и COL1A2 соответственно; Количественные или качественные дефекты синтеза коллагена I типа обычно проявляются в виде коллагенопатии I типа и несовершенного остеогенеза. Большинство пациентов (около 90%) с клиническим диагнозом несовершенного остеогенеза имеют мутацию в генах COL1A1 или COL1A2 с аутосомно-доминантным типом наследования. Шесть других генов, CRTAP, LEPRE1, FKBP10, PP1B, SP7 / Osterix (OSX) и SERPINH1, связаны с аутосомно-рецессивными формами. [6], [7], [8]
Базовый механизм развития дисплазии соединительной ткани, равно как и недифференцированной формы заболевания, обусловлен генной мутацией, с вовлечением генов, отвечающих за выработку и диссимиляцию строительных белковых компонентов соединительной ткани, либо ферментных веществ, принимающих участие в указанных процессах. Изменяется количественное формирование качественных составляющих экстрацеллюлярного матрикса, расстраивается фибриллогенез. Генетические детерминанты осуществляются в зависимости от внешних факторов, или практически не зависят от них: это отмечается при дисплазии и недифференцированной дисплазии соответственно. Для соединительнотканной дисплазии присуща полигенность и мультифакторность (патология с генетической предрасположенностью): речь идет о мутации сразу многих генов, а случайное перераспределение отцовских и материнских аллелей постоянно влечет за собой образование следующего единственного в своем роде генотипа.
Факторы при рождении - например, витаминная или макро и микроэлементарная недостача - становятся базовыми причинами, создающими предпосылки для развития дисплазии соединительной ткани. Витамины B-группы стабилизируют обмен белков, аскорбиновая кислота с токоферолом потенцируют адекватную выработку коллагена, а также выступают в роли антиоксидантов. Микро и макроэлементы - медь, бор, цинк и кремний, фтор и кальций, марганец и магний, ванадий, фосфор и селен - выступают кофакторами ферментных веществ, стимулирующих выработку коллагена и насыщение костей минералами. Немаловажно и их участие в электролитном обмене и поддержании кислотно-щелочного равновесия. Калиевые, магниевые и цинк-ионы поддерживают костный рост и усиливают минеральную концентрацию ткани кости. В развитии заболевания любой из указанных факторов имеет первостепенное значение. [9]
Симптомы дисплазии соединительной ткани
Первые признаки дисплазии соединительной ткани проявляются ещё в раннем детском возрасте. Это может быть, как чрезмерная гибкость и гиперподвижность, так и ограниченная мобильность суставов по типу контрактур. Случаются также физические дефекты развития (карликовость), связочная слабость, хрупкие костные ткани, различные искривления позвоночника, плоскостопие, деформированная грудная клетка и пр.
Признаки дисплазии отмечаются и по отношению к другим органам: болезнь может поражать сердце, сосудистую сеть, глаза.
Часто страдает позвоночный столб: позвонки смещаются настолько, что при малейшем движении происходит сдавливание сосудов, ущемляются нервные окончания, возникают боли, нарушается сознание. [10]
Клиническая картина заболевания поражает своим разнообразием, и в этом заключается огромный «минус», поскольку идентифицировать патологию становится очень сложно. Поэтому врачи вынуждены прибегать сразу к нескольким методам лабораторной диагностики, а также к инструментальным видам исследования.
Фенотипические признаки при дисплазии соединительной ткани не всегда присутствуют с рождения и могут проявляться на протяжении всего жизненного периода. Со временем, через годы, чаще всего - под воздействием определенных неблагоприятных условий численность диспластических симптомов и их выраженность увеличивается и усиливается, поскольку первичные нарушения гомеостаза нарастают. В данном случае неблагоприятными условиями могут стать неправильное питание, плохая экология, регулярные интеркуррентные патологии, частые стрессы и пр. Первоочередно затрагивается постоянство присутствия микро и макроэлементов, которые непосредственно участвуют в процессах коллагеновой выработки, а также в регуляции ферментной активности, необходимой для быстрого и качественного синтеза.
В общем, указанные процессы преимущественно зависимы от равновесия содержания кальция и магния в организме. Например, недостача магния на фоне нормы или превышения уровня кальция приводит к повышению активности протеолитических ферментных веществ, которые вызывают коллагеновую деградацию. Как следствие - тяжелая клиническая картина дисплазии соединительной ткани.
Магний регулирует утилизацию кальция в организме. При дефиците магния кальций откладывается в костных и мягких тканях разных органов. При избытке магния кальций начинает плохо усваиваться и выводиться из организма.
Длительный недостаток магния может вызывать признаки ангиоспазма, повышения артериального давления, миокардиальной дистрофии, тахикардии, аритмии, повышенного тромбообразования. Возможны психоневрологические расстройства: невнимательность, депрессия, фобии или тревожные состояния, вегетативные нарушения, головные боли и головокружения, бессонница, онемения конечностей. Висцеральные признаки могут обнаруживаться в виде бронхо или ларингоспазмов, спастических запоров или гиперкинетических поносов, диспепсии, дискинезий желчного пузыря, болей в животе.
Хроническая магниевая недостача дополнительно проявляется пониженным тонусом мускулатуры, малой плотностью костной ткани.
Морфометрическая характеристика черепа при дисплазии соединительной ткани может изменяться из-за особенностей гемостаза. У больных зачастую диагностируются аортальные аневризмы, сопровождающиеся развитием хронического диссеминированного внутрисосудистого свертывания крови, как результата застоя в аневризменной полости и создания турбулентного тока в аорте. Возможно формирование ишемических поражений мозга, субарахноидальные, паренхиматозные кровоизлияния.
На сегодняшний день специалисты определили ряд фенотипических признаков дисплазии СТ. Их условно можно поделить на визуальные (те, которые можно заметить внешне) и на такие, которые обнаруживаются только по результатам тщательного внутреннего обследования.
У большинства пациентов наблюдается:
- высокая утомляемость, частая беспричинная усталость;
- частые простудные заболевания, ОРВИ;
- склонность к кровоточивости (большие потери крови при удалении зубов, при травмах, во время менструации у женщин);
- головокружения и боли в голове.
Более чем у 30% пациентов наблюдается так называемое «готическое небо», нарушения прикуса, гиперподвижность суставов, преждевременное старение лица, плоскостопие.
Боли при дисплазии соединительной ткани беспокоят в зависимости от того, какой орган поражен более других. Так, часто могут беспокоить периодические и недлительные боли в сердце, за грудиной и в области подреберья, спастические боли по ходу кишечника, головная боль. Неприятные болезненные ощущения в суставах появляются на этапе присоединения остеохондроза. Если имеются деформации грудной клетки или позвоночного столба, то боли в спине и груди возникают при продолжительном стоянии, ходьбе, либо даже в сидячем положении.
Страдают ли зубы при дисплазии соединительной ткани? Было проведено немало исследований, поскольку ученые пытались связать изменение качества зубной эмали с дисплазией соединительной ткани, что позволило бы более точно устанавливать диагноз заболевания. По итогам таких работ были обнаружены нарушения минерализации и формирования эмали зубов у пациентов с признаками соединительнотканной дисплазии. Это обусловлено недостаточной плотностью упаковки эмалевых призм на единицу объема. Кроме этого, призмы хаотично расположены, а органический матрикс слабо организован и минерализован. Склонность к неправильному развитию зубов и вероятность связанных с этим патологий определяется индивидуально, поскольку проявляется не у всех больных данным заболеванием.
Читайте также:
