Элементы двигательных актов при шизофрении. Элементарные единицы мимики при шизофрении
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Факторный анализ делает возможным выделение среди негативных проявлений шизофрении двух групп симптомов.
Первый фактор, как полагают, не зависящий от воли пациента, включает в себя сужение круга интересов, утрату целей и ухудшение социальной адаптации.
Второй фактор связан с эмоциональными нарушениями и включает в себя симптомы ограниченного аффекта, сокращения диапазона эмоциональных реакций и обеднение речи.
Негативная симптоматика многомерна. Современные психиатры относят к ней: пассивность (ослабление волевой активности, отсутствие спонтанности), своеобразную ангедонию, аутизм (асоциальность, нежелание сотрудничать, сужение круга интересов, социальная отрешенность), слабую эмоциональную экспрессию (мимическая и голосовая невыразительность, моторная заторможенность, плоский аффект и бедность речи — алогия), невозможность быстро принимать решения (склонность к стереотипным решениям) и поддерживать беседу (отсутствие контакта с собеседником).
Исследования показали наличие определенной взаимосвязи между плоскостью аффекта и алогией, а также между ангедонией — асоциальностью и отсутствие проявлений воли — апатией (снижение уровня мотиваций).
Ослабление эмоциональной выразительности может быть следствием дефицита эмоционального выражения, тогда как ангедония — асоциальность-быть отражением падения способности испытывать удовольствие.
Негативная симптоматика при шизофрении обнаруживает сходство с некоторыми проявлениями ряда наркоманий, где они могут быть даже более разнообразны. Интересно отметить, что при наркоманиях связь между негативными симптомами и когнитивными нарушениями выражена более отчетливо, чем при шизофрении (Lysaker Ph. et al., 1997).
Наличие негативных симптомов на ранней стадии шизофрении ассоциируется с более неблагоприятным течением заболевания, выраженными проявлениями психоза и плохим социально-трудовым прогнозом.
Не вызывает сомнения тот факт, что на выраженность негативных симптомов влияют психосоциальные факторы: та окружающая больного шизофренией социальная среда, в которой он находится.
Негативные синдромы шизофрении
- Аффективная уплощенность
- Аутизм
- Алогия
- Абулия
- Ангедония
Апато-абулический синдром
Ослабление психической активности, пассивность, безынициативность всегда отмечали при шизофрении и относили к кругу негативной симптоматики, как подчеркивалось ранее, чаще обозначаемой не точным понятием «дефекта».
Апато-абулический синдром при шизофрении описывался в литературе как «падение энергетического потенциала», «динамическая пустота или инсуфициенция».
Психиатры нередко отмечали, что больной шизофренией может часами безучастно лежать в постели, не проявляя интереса к какой-либо деятельности. «. Это какой-то дремлющий субъект, ко всему совершенно безучастный, ни о чем, по-видимому, не думающий и ни о чем не заботящийся. он ничем не интересуется, ничем не занимается.. если его не заставлять гулять, он целые дни проводит в кровати» (Чиж В.П., 1911).
«Больной не знает, что такое печаль или радость, у него нет никаких желаний, кроме удовлетворения самых насущных физических нужд . о занятиях . он давно уже перестал заботиться, так как вследствие возрастающей духовной нищеты не знает более никаких желаний, а потому не чувствует и скуки». «В других случаях его еще можно побудить к механическим работам, от которых он видимо чувствует себя и внутренне бодрее, и, раз воспрянув от личной деятельности, он часто может подняться на несколько ступеней выше или, по крайней мере, задержаться на некоторое время в своем стремительном падении вниз» (Шюле Г., 1880).
Еще в тридцатые годы ХХ столетия была отмечена неоднозначность снижения психической активности, возможность ее выражения в разных формах. При этом замедленность моторных реакций, снижение скорости образования ассоциаций и трудность усвоения новых навыков не исчерпывали всей картины этого феномена.
Был выделен особый «crossover-феномен» при дефектных состояниях, заключающийся в увеличении паузы перед предъявлением раздражителя и сниженной скоростью реакции. Оказалось, что у больных шизофренией при короткой паузе отмечается замедленная реакция, особенно в тех случаях, когда пауза перед раздражителем предъявляется нерегулярно (психологический дефицит и «crossover-феномен» образуют «зет-индекс», считающийся достаточно информативным для диагностики шизофрении). В эксперименте у больных шизофренией было также выявлено снижение скорости реакции на различные стимулы в пределах одной модальности. Скорость реакции заметно снижалась при введении помех в деятельность больного.
При возрастании трудности задания, усиления интенсивности нагрузки у больных шизофренией наблюдается резкое снижение продуктивности психической деятельности, выраженное замедлением сенсомоторных процессов.
По мнению А.В. Снежневского (1970), снижение целенаправленной активности заметно уже в преморбиде и в ряде случаев является единственным симптомом латентной, вялотекущей шизофрении.
Ряд ученых считали, что пассивность при шизофрении является следствием не отсутствия мотива или его отдельных функций, а наоборот, особенностью самой мотивации, ригидностью и замедленностью. Г.В. Залевский (1973) обнаружил у больных шизофренией с выраженной негативной симптоматикой снижение активности, а у пациентов с продуктивной бредовой симптоматикой — ригидность. Было высказано предположение, что резкое снижение активности приводит к формированию слабых и неустойчивых мотивов, а высокая ригидность затрудняет переключение одного мотива на другой (Морогин В.Г., 1991).
А.Б. Смулевич с соавт. (1976) выделили два типа сниженной активности у больных шизофренией: первый с проявлениями вязкости, замедленности, безынициативности, несамостоятельности; второй — с утратой способности к изменениям переключения энергии, ригидностью и стереотипностью.
Не вызывает сомнения, что у больных шизофренией нарушены процессы, связанные с мотивационной сферой, ослаблена побудительная сила мотива: «мотив из реально действующего становится лишь знаемым» (Курек Н.С., 1996).
По мере нарастания дефекта больные шизофренией все в большей степени утрачивают свою самостоятельность. Высказывалось предположение, что падение инициативы при выборе цели у больных обусловленно дефицитом положительных и избытком отрицательных эмоций.
С помощью метода воксельной морфометрии Chua (1997) обнаружил отчетливую отрицательную корреляцию между выраженностью апато-абулического синдрома («психомоторная бедность») и объемом серого вещества в левой префронтальной области.
Апато-абулический синдром может возникать не только при шизофрении. Так, в частности, он отмечается при длительном злоупотреблении каннабиоидами, что следует иметь в виду при дифференциальной диагностике этих психических расстройств.
Ангедония
Термин «ангедония» не всегда однозначно понимается психиатрами. В специальной литературе ангедонию определяют как «сниженную способность испытывать приятные эмоции», «сниженное чувство удовольствия», «утрату интереса к приятным видам деятельности», «неспособность испытать удовольствие при участии в различных видах деятельности», «падение интереса к различным видам социальных взаимоотношений». «Больной живет в однообразном, бесцветном мире впечатлений» (Шюле Г., 1988).
В научных публикациях, особенно принадлежащих американским психиатрам, к негативной симптоматике относят ангедонию, полагая, что она встречается уже на ранних этапах развития шизофрении.
Ангедония считается синдромом, часто встречающимся в клинической картине шизофрении, 75% лиц, страдающих этим заболеванием, обнаруживают легкую степень выраженности ангедонии, у 25% отмечается тяжелая степень этого синдрома. Некоторые исследователи полагают, что выраженная ангедония встречается у 60% больных шизофренией.
Часто этот синдром регистрируется у тех больных шизофренией, которые на протяжении длительного времени демонстрируют ярко выраженную негативную симптоматику или симптомы дефицита (Horan W. еt al., 2006). Однако, говоря об ангедониии при шизофрении, описываемой в круге негативной симптоматики, можно отметить, что она имеет качественные отличия от ангедонии, встречающейся в рамках депрессии.
Некоторые авторы, говоря об ангедонии, подчеркивают, что этот феномен свидетельствует о «неспособности к выражению эмоций» или «аффективной уплощенности» («аффективной тупости»), сопровождающейся обеднением экспрессивных реакций. Следует отличать эти состояния от нарушений мимики и спонтанной двигательной активности, возникающих вследствие эксрапирамидной симптоматики, вызванной приемом нейролептиков (паркинсонизм).
Внешне ангедония может проявляться бедностью экспрессивных жестов, слабым, иногда неадекватным эмоциональным ответом на контакт с собеседником, недостаточностью речевых интонаций (монотонность голоса).
У некоторых больных ангедония сопровождается приступами дисфории, которые можно трактовать как эпизоды обострения депрессии или параноидного синдрома. У других пациентов ангедония часто является следствием снижения чувствительности как к приятным, так и неприятным эмоциям.
Предполагается, что этот синдром с трудом поддается как психотерапевтическому, так и психофармакологическому лечению.
Многие психиатры отводят ангедонии центральную роль в структуре негативной симптоматики, позиционируя ее как индикатор генетической чувствительности к шизофрении и критический показатель выраженности социальной дезадаптации, обусловленной неблагоприятным течением болезни.
В свое время S. Rado (1962) выдвинул гипотезу, согласно которой у больных шизофренией ангедония является одной из причин формирования негативных эмоций, так как гедонические переживания служат буфером, защищающим от отрицательных эмоций. По мнению P. Meechl (2001), подобный процесс может привести пациентов с ангедонией к тенденции получать от контакта с окружающей средой только негативные эмоции, что, в конечном итоге, ведет к тому, что больные шизофренией начинают общаться с окружающими как можно реже. Согласно этому автору, ангедония в общественной жизни является индикатором чувствительности к шизофрении или шизотипии.
Ангедония обычно определяется в контексте клинического собеседования. Больного спрашивают не только, как часто он отдыхает или участвует в каком-то виде социальной деятельности (выявляется ограниченная занятость), но и открыто интересуются, насколько ему это нравится, насколько он заинтересован в той деятельности, в которую был вовлечен в последнее время.
Многие проявления ангедонии отражают не только утрату гедонического проявления, но и дефицит социальной активности.
Больные шизофренией демонстрируют низкий уровень предвосхищения удовольствия, при этом показывая сходные со здоровыми людьми но показатели за контролем полученного удовольствия. Исследования A. Kring et al. (2000) обнаружили, что шизофрению характеризует целостное восприятие удовольствия от какого-либо вида деятельности, особенно после воздействия определенных стимулов, однако уровень предвосхищения этого удовольствия оказывается сниженным.
Последние исследования ангедонии способствовали появлению гипотезы, согласно которой она является отражением плохой памяти на субъективно приятные эмоции. Предполагается, что дефициты в расшифровке и удержании эмоционально насыщенной информации могут привести пациентов к приятным воспоминаниям, которые в их восприятии будут менее приятны, чем они на самом деле были в тот момент.
Для психометрической оценки выраженности ангедонии наиболее часто используют шкалу оценки выраженности негативных симптомов (SANS), которая точно оценивает данный синдром. Ее подшкала «ангедония — асоциальность», включает в себя такие пункты, как различные виды отдыха и развлечений, сексуальное влечение, способность испытывать близкие чувства и отношения с друзьями и ровесниками). Помимо шкалы SANS для оценки выраженности ангедонии пользуются некоторыми пунктами шкалы позитивных и негативных симптомов (PANSS), шкалой синдрома дефицита (SDS) и шкалой «эмоциональной тусклости» (SEB). Шкала SDS оценивает количество испытываемых эмоций, ограничение разнообразия эмоций и снижение социальных желаний, шкала SEB-изменение поведения, связанного с равнодушным отношением (снижение интереса к семье, безразличие к сложившейся ситуации, незаинтересованность в своем будущем).
Недавно разработанная шкала TEPS, предназначенная для оценки временных ощущений по шкале удовольствия, проводит различия между удовольствием от еды и покупок и является довольно перспективным средством для оценки выраженности ангедонии у больных шизофренией и лиц, предрасположенных к этому заболеванию.
Как отмечалось ранее, комплекс негативной симптоматики при шизофрении, как показали последние исследования, не связан с позитивными симптомами. Отмеченная закономерность характерна и для ангедонии, выраженность которой не коррелируют с интенсивностью психотических переживаний, например, бреда и галлюцинаций, а также с симптомами нейрокогнитивного дефицита. С симптомами депрессией проявления ангедонии обнаруживают довольно умеренную взаимосвязь, причем в большей степени выраженную по отношению к таким симптомам, как заторможенность, медлительность, недостаток энергии.
Родственники больных шизофренией также бывают склонны к проявлениям ангедонии, особенно те, которые обнаруживают шизоидные или параноидные черты характера.
Проявления ангедонии обнаруживают умеренную взаимосвязь с критериями исполнительных функций у больных шизофренией и их родственников. Кроме того, доказано, что ангедония имеет отношение к социальной изоляции больного шизофренией. Взаимосвязь между выраженностью ангедонии и степенью социальной активности на всем протяжении течения болезни также не вызывает сомнения.
Многими исследователями было показано, что социальная ангедония является предвестником самых разнообразных расстройств шизофренического спектра.
Аутизм
Понятие «аутизм», по мнению многих психиатров, несмотря на неоднократные попытки дать определение «аутистическому спектру симптомов», остается достаточно расплывчатым.
Создается впечатление что аутизм — сложный синдром, возможно, интегрирующий ряд проявлений шизофрении, включая когнитивные и эмоциональные нарушения, а также изменение поведения.
По Е. Блейлеру (1911) аутистическое мышление оторвано от реальности, суждения формируются в согласии не с логикой и реальными фактами, а с аффективными потребностями больного.
Согласно G. Benedetti (1983), аутизм и первичные симптомы расщепления являются двумя сторонами одного болезненного процесса. При этом аутизм трактуется автором как защитно-компенсаторная реакция на расщепление.
Многими исследователями подчеркивалось, что аутизм в какой-то мере исключает сопереживание.
Больные становятся мало доступными для естественных внешних раздражителей. Окружающий мир, физическая реальность привлекает их в гораздо меньшей степени, чем собственный внутренний мир, по мнению пациентов, более интересный и глубокий.
Аутизм усиливается при бреде и онейроидном помрачении сознания.
Больные стремятся к изоляции, становятся замкнутыми, малоразговорчивыми, формально контактируют с окружающими, проявляя равнодушное отношение даже к близким людям. «Они . уходят в тихий, невозмутимый мир своих призраков» (Шюле Г., 1988).
Пассивность, достаточно частый спутник аутизма. Больной может длительное время не выходить из дома и долго лежать в постели. Здесь имеет место нарушение социальных коммуникаций, сужение круга общения и, главное, потребности в нем.
Дифференциальная диагностика симптомов аутизма при шизотипических, шизоаффективных расстройствах и параноидной шизофрении представлена в таблице 13.
Синдром аутизма включает в себя признаки измененного мышления: усиление пассивного воображения и нарушения логики рассуждений. Больному шизофренией с отчетливыми симптомами аутизма трудно поставить себя на место другого человека, распознать его чувства, понять что последний имеет в виду, какой смысл вкладывает в свои слова и каковы его намерения.
Исследования показали, больной шизофренией независимо от того, насколько развит его интеллект, испытывает трудности понимания неверных высказываний и обмана.
При аутизме прослеживаются определенные пересечения со сложностью понимания самого себя, недостаточностью автобиографической памяти, нарушением способности к рассуждениям.
Таблица 13. Дифференциальная диагностика симптомов аутизма при шизотипических, шизоаффективных расстройствах и параноидной шизофрении
Двигательные дисфункции как промежуточный фенотип при шизофрении и других психотических расстройствах

Первичные двигательные аномалии (ПДА), обнаруженные у пациентов с шизофренией, являются количественно и качественно отличными маркерами аномалий двигательной системы. В качестве основного патофизиологического механизма, лежащего в основе экспрессии ПДА, были предложены дисфункции лобно-теменных и подкорковых сетей. Однако в настоящее время неясно, являются ли такие механизмы распространенными при шизофрении и других психотических расстройствах.
Первое упоминание о двигательной дисфункции как неотъемлемой особенности шизофрении можно найти ещё во второй половине ХIХ века. В своей книге “Die Katatonie oder das Spannungsirresein” Кальбаум назвал специфический двигательный синдром у психотических пациентов кататонией. Также самые ранние научные упоминания о моторных симптомах при шизофрении отнесены к Крепелину (1899) и Блёйлеру (1911), которые классифицировали кататонию как один из подтипов dementia praecox/шизофрении. Однако после первых клинических описаний лекарственной акатизии (Sigwald et al., 1947) и поздней дискинезии (Schonecker, 1957) большинство двигательных аномалий при шизофрении были классифицированы как побочные эффекты лечения антипсихотическими препаратами. Интерес к ПДА вернулся только в 1980-х г., когда учёные стали изучать пациентов с шизофренией, не получавших антипсихотики.
В клинической практике ПДА поверхностно напоминают двигательные расстройства, вызванные нейролептиками (например, паркинсонизм, позднюю дискинезию, дистонию и тремор), но не связаны с антипсихотической терапией. Так, с клинической точки зрения, спонтанное двигательное поведение при шизофрении включает как снижение (психомоторную заторможенность, скудность движений, ступор, оцепенение, амбивалентность), так и повышение (беспокойство, тремор, ажитацию, двигательную импульсивность, тики, хореообразные движения) активности. Кроме того, пациенты с шизофренией также характеризуются постуральными нарушениями, такими как каталепсия, стереотипные/ манернические позы и неуклюжесть.
Все вышеописанные двигательные симптомы у пациентов с шизофренией были систематически описаны и классифицированы на три типа ПДА: 1 - лёгкий неврологический дефицит (дискретные нарушения в координации движений, сенсорной интеграции, балансе и последовательности сложных моторных действий); 2 - гипер-/гипокинетические аномальные непроизвольные движения (дискинезия, повторяющиеся и непроизвольные хоретические движения, акатизия, гиперкинезия, дистония и спонтанный паркинсонизм); 3 - кататонические феномены (включают более 40 аффективных, поведенческих и двигательных симптомов: ступор, мутизм, восковая гибкость, манерничанье, негативизм, стереотипии и др.).
В новой обзорной работе, проведённой D. Hirjak et. al., рассмотрены исследования, изучающие нейрональные субстраты ПДА при шизофрении, шизофреноформном и шизоаффективном расстройствах, а также при коротком психотическом расстройстве. Авторы работы предположили, что области мозга, лежащие в основе ПДА, могут быть связаны как с двигательными, так и с эмоциональными нейронными сетями. Учитывая, что также имеются предварительные доказательства наличия ПДА у незатронутых родственников первой степени пациентов с шизофренией, данный обзор был направлен на оценку доказательств предполагаемого «промежуточного моторного фенотипа» с точки зрения поведения, морфологии мозга и его функций.
Рис. 1 Моторные области кортико-мозжечково-таламо-кортикального контура. Разрушение структурной и функциональной связности данного контура лежат в основе ПДА (D. Hirjak et al., 2017)
Подавляющее большинство исследований ПДА были выполнены у пациентов, страдающих шизофренией, и всего лишь несколько исследований включали популяции лиц с шизоаффективными или шизофреноподобными расстройствами. В связи с чем, существующие знания о предполагаемых механизмах развития ПДА при психотических расстройствах пришли из поведенческих и нейровизуализационных исследований шизофрении. Данные исследования показали, что лёгкий неврологический дефицит связан с морфологическими изменениями таких подкорковых структур, как хвостатое ядро, скорлупа, бледный шар, таламус, мозжечок и ствол мозга. Также некоторые исследования указали на морфологические изменения в первичной моторной коре, постцентральной извилине, премоторной области, нижней теменной дольке, инсуле и затылочной извилине. Данные функциональной МРТ продемонстрировали аномальную активность в пре- и постцентральной извилине, премоторной области, а также средней и нижней лобной извилинах - критических регионах мозга, ассоциированных с лёгким неврологическом дефицитом.
Хотя имеющиеся данные о ПДА у пациентов с шизофренией свидетельствуют о том, что дальнейшие исследования данной проблемы оправданы, результаты нейровизуализационных исследований ПДА при других психотических расстройствах остаются менее убедительными. Пока неясно, какие ПДА, если таковые имеются, являются характерными или, возможно, даже специфичными для данных расстройств.
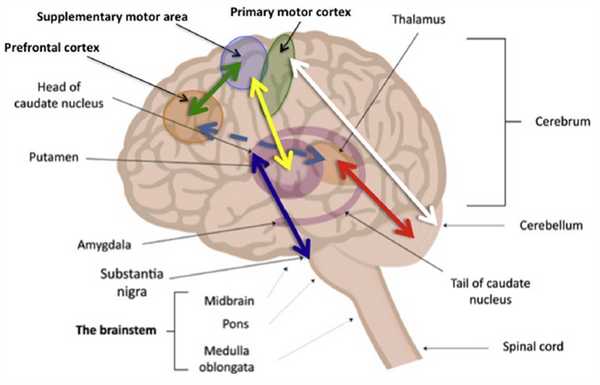
Рис. 2 Моторные области и неронные пути, которые необходимо учитывать в будущих многопараметрических МРТ-исследованиях: префронтальная кора-теменная кора (зелёный цвет), добавочная моторная кора - базальные ганглии (жёлтый цвет), субталамическое ядро - дорсолатеральная префронтальная кора (голубой цвет), мозжечково-таламический тракт (красный), первичная моторная кора-мозжеок (белый), нигростриарный тракт (синий) (D. Hirjak et al., 2017)
Предварительные данные свидетельствуют о связи между рецидивирующими ПДА в виде гипер-/гипокинетически синдромов и нейродегенеративными нарушениями в базальных ганглиях , что вероятно, отражает транснозологическую значимость подкорковых аномалий. Несмотря на эти доказательства, однако, нейронные механизмы, лежащие в основе ПДА, на данном этапе исследований не могут быть чётко очерчены.
По мнению авторов работы, ПДА и их основные контуры головного мозга являются перспективными промежуточными фенотипами психотических расстройств. Однако для ответа на фундаментальные транснозологические вопросы необходимы дальнейшие мультимодальные нейровизуализационные исследования как пациентов, так и их здоровых родственников первой линии.
Подготовил: Касьянов Е.Д.
Первый признак шизофрении: распознать и остановить
Заболевание является хроническим и имеет тяжелое течение. Однако вовремя распознанное и правильно леченое, оно способно переходить в длительную ремиссию.
За несколько лет до
Первые признаки шизофрении способны проявиться задолго до расцвета заболевания. Они носят название форпост-синдрома. Мало кто способен заподозрить в них коварную болезнь.
Такие начальные симптомы шизофрении появляются за несколько лет (3-15) перед развитием недуга. Характерны астенические проявления, когда наблюдается быстрая утомляемость и невозможность длительно сохранять физическую и умственную активность. Сон нарушен, настроение неустойчивое, теряется самообладание, человек не контролирует свои эмоции и становится раздражительным.
К астении присоединяется апатия - бессилие, пониженное настроение, отсутствие желания выполнять привычные действия, безразличие к людям и происходящим событиям, снижение эмоционального фона.
К первому отсроченному признаку болезни также причисляют дисфорию. Это патологически заниженное настроение, сопровождающееся раздражительностью, неудовлетворенностью своей жизнью и всем происходящим вокруг. Наблюдается выраженная неприязнь к другим людям.
Изначально кажется, что такие проявления - это реакция на определенное неблагоприятное событие. Но впоследствии становится понятно, что они возникают сами по себе.
Агрессия, вспышки гнева, склонности к противоправным действиям также присущи подобному состоянию. Случается, что дисфория сопровождается восторженностью, приподнятостью духа. Человек становится чрезмерно болтливым, может развиться бред величия.
Обычно дисфория сохраняется от нескольких дней до нескольких недель. Затем проходит.
Естественно, что перечисленные признаки неспецифичны, и практически никто не подумает о том, что они способны предсказать развитие шизофрении.
Как дебютирует шизофрения
Расстройство считается типичным для подросткового и молодого возраста. Однако встречается оно и у пожилых людей, и у дошкольников. Причем то, в каком возрасте начинается болезнь, играет не последнюю роль в ее клинической картине. Чем меньше возрастной показатель больного, тем злокачественнее ее течение. Известно, что мужчины заболевают в более ранние годы, чем женщины.
Все начинается с эмоциональных изменений. Формируется чувство некоторого внутреннего дискомфорта, ощущения нахождения «не в своей тарелке». Общение с окружающими дается все сложнее, уходит непринужденность и легкость, появляется смущение, напряжение и робость. Теряется самоуважение и уверенность. Человек начинает ощущать себя выпавшим из общества.
Возможны вегетативные реакции в виде головной боли, скачков давления, повышенной потливости, изменений сердечного ритма.
Появляется раздражительность, больного все чаще сопровождает плохое настроение. Он не может сосредоточиться на выполнении какого-либо действия, становится рассеянным, физическая и умственная продуктивность его снижается либо формируется быстрая смена настроения.
Человек все чаще пребывает в состоянии напряжения, тревожности, ожидая, что должно произойти что-то нехорошее. Случаются эпизоды дереализации - действительность воспринимается как что-то нереальное. Все кажется странным, размытым, чужим. Звуки притупляются. Больные сравнивают такую обстановку с декорациями. Теряется яркость восприятия, и страдает память.
Деперсонализация также фигурирует на ранней стадии заболевания. Больные сами замечают, что с ними что-то не так. Они могут говорить о том, что ничего не чувствуют. Искажается восприятие своего «Я», пропорций тела, возраста, пола.
Развивается состояние, именуемое уплощенным аффектом. При этом снижается яркость и выразительность эмоций. Мимика и жесты больного становятся ограниченными. Создается впечатление, что на лицо надели маску, а тело стало деревянным.
Довольно показательный признак - эмоциональная холодность по отношению к родным и близким: детям, супругам, но чаще всего к матери. При этом больной не просто отстраняется, но и проявляет злобу и агрессию, но по отношению к людям, с которыми они общаются менее тесно, сохраняются адекватные эмоции. Человек может вести себя с ними, как и прежде.
Не реже наблюдаются неуместные эмоциональные реакции: больной может хохотать, когда не до смеха, а в ситуации, когда все смеются, он рыдает навзрыд или эмоции отсутствуют вообще. Если раньше человек не мог не улыбнуться даже на самый примитивный анекдот, то сейчас после рассказанной шутки в ответ не последует никакой реакции.
Еще одна серия симптомов - это обсессивно-компульсивные проявления. У человека постоянно в голове крутится навязчивая идея. Например, мысль о том, что его собьет машина, если он будет переходить дорогу. Или постоянная необходимость делать все в совершенстве.
Обязательно присутствуют различные ритуальные движения. Больной по 10-15 часов может рисовать в тетради просто линии или другие символы.
Страхи также наблюдаются в клинической картине, однако они носят другой характер, нежели при фобическом расстройстве. Человек рассказывает о них спокойно, безэмоционально, без тени непереносимости на лице. Страхи бывают нелогичными. К примеру, боязнь определенного слова или цвета.
Изменения в поведении и привычках
Среди внешних признаков шизофрении, выдающих ее начало, в первую очередь выделяют странности поведения. Больной замыкается в себе, отстраняется от людей. Может часами просиживать в закрытой комнате и валяться на кровати. Нарастают признаки апатии. Повышается стереотипность движений.
Одним из патогномоничных симптомов на заре шизофрении является парагномен. Это обескураживающее, неожиданное, не присущее в нормальном состоянии поведение больного. Например, он режет всю свою одежду на мелкие лоскуты, аргументируя свой поступок тем, что так компактнее можно уложить ее в шкафу.
Больной как бы плывет по течению, покоряясь всем жизненным обстоятельствам, не пытается улучшить свое существование, не стремится к достижениям, к реализации своих планов.
Типичным, характерным признаком шизофрении на ранней стадии становится утрата интереса к ранее значимым увлечениям, хобби. К примеру, раньше человек увлекался велоспортом, ездил на велосипеде по несколько часов практически ежедневно. Возможно, принимал участие в соревнованиях. А затем резко, без видимой причины забросил любимое дело, осел дома, изолировался.
Зато у него появляются новые пристрастия. Типичным становится увлечение сверхъестественным и метафизическим. Нередко предметом интереса больных выступают психология, философия, мистика, даже если раньше он не интересовался этими направлениями вообще. Но наиболее часто больные начинают увлекаться религией. Ученые связывают это с причудливостью и противоречивостью религиозных образов и картин, которые отвергают, ставят под сомнение общепринятые нормы развития окружающего нас мира. В дальнейшем эти образы становятся предметом бредовых идей, галлюцинаций.
Человека вообще перестает волновать что-либо. Он даже прекращает совершать элементарные гигиенические процедуры: чистить зубы, мыться, становится неопрятным, неряшливым. Одежда - грязная, волосы растрепаны, но ему все равно, как он выглядит.
В другом случае у него уходит на водные процедуры непривычно много времени. Например, больные способны провести в душе несколько часов.
Появляются странные пристрастия. Больной может ходить на свалку, собирать мусор и приносить его домой, накапливая там горы ненужного хлама. Может появиться тяга к воровству, поджогам. Но бывают и приятные изменения: больные углубляются в чтение. Но это также носит патологический характер, так как они стремятся читать все, что попадается им на глаза.
Они забывают о еде, способны не употреблять пищу по несколько дней. Или придумывают вычурные диеты, или предпочитают есть только один определенный продукт.
Дисморфофобия - симптом, являющийся проявлением многих психических расстройств. В том числе и шизофрении. У человека возникает убежденность об уродстве какой-либо части тела. Слишком большой нос, толстые ноги, оттопыренные уши. На самом же деле никого резонанса в его внешность эти органы не вносят.
Больной может скрывать свою озабоченность либо, наоборот, рассказывать окружающим, пользоваться любыми средствами, чтобы скрыть «изъян». Его зацикленность можно обнаружить, когда он часами простаивает возле зеркала, выискивая позы, в которых его «недостаток» не так заметен. Он отказывается фотографироваться, прячет свои фото от других. Такое извращенное восприятие себя иногда приводит к суицидальным попыткам. То есть, больной до такой степени не переносит свой мнимый недостаток, что не способен существовать с ним.
В целом, человек изолируется от социума, замыкается в себе, становится жадным на эмоции и странным в поведении.
Данные признаки заболевания часто игнорируются. Либо такие люди вызывают обиду у близких, недоумение и раздражительность у других людей. К врачу обращаются, как правило, уже в тех случаях, когда симптоматика начинает расцветать, и на арене появляются галлюцинации и бред.
Для всех ранних симптомов шизофрении характерна незавершенность, расплывчатость и эпизодичность. Это вызывает трудности с постановкой диагноза, сбивая с толку врачей. Поэтому они не спешат выдавать окончательное заключение до появления типичных признаков.
Хотя многие пациенты абсолютно уверены в том, что они здоровы, встречаются и такие, кто подразумевают, что с ними что-то происходит. Они штудируют информацию по поводу своего психического состояния, в итоге находя им обоснование, и даже сами способны выставить себе правильный диагноз.
Вот как описывает свою историю болезни один молодой человек. Это началось примерно в 25 лет. Сначала это была патологическая зацикленность на ошибке. Если он слышал слово, для него неправильно звучащее, он начинал повторять другие слова на эту букву. Это позволяло ему избавиться от напряжения. На некоторое время такой ритуал даже приносил удовольствие.
В другом случае неприятное событие, например, разбитая чашка, заставляло его создавать в мыслях череду, последовательность обратных действий: от негативного результата к началу события. Это также доставляло ему радость и снимало тревогу на некоторое время. Но если что-то прерывало его мысли, приходилось начинать заново.
Каждый раз казалось, что скоро это закончится. Но, стоило произойти какому-либо казусу, и все повторялось. Бывало, что, составляя свои цепочки, он проводил в постели или ходил по комнате 20 часов.
Вскоре появились голоса, нашептывающие неприятные мысли. Они были такими явными, что больному казалось, будто это его собственные. Затем обострились звуки вокруг. Приходилось ходить в наушниках, поскольку они очень раздражали нашего героя. Бывало так: проезжает машина, а он посмотрел на нее не таким взглядом. Тогда нужно было смотреть заново, правильно. Был страх того, что автомобиль уедет, и он не закончит свой ритуал.
За это время он неоднократно обращался к врачам, пока, наконец, не был установлен диагноз и не назначено правильное лечение.
Начало заболевания у детей
Детская шизофрения встречается не часто, однако известны случаи появления ее у детей 2-летнего возраста.
Вот признаки, которые должны заставить родителей задуматься о психическом состоянии ребенка:
- малыш избегает общения с друзьями, становится замкнутым, предпочитает одиночество. Активным, подвижным играм предпочитает тихое, сидячее времяпрепровождение. Играет один, порой в придуманные им самим игры;
- отказывается совершать гигиенические процедуры;
- беспричинно портится настроение. Ребенок хнычет, капризничает без повода;
- не может себя защитить, пытается скрыться от конфликтной ситуации;
- нарушаются когнитивно-познавательный уровень. Ребенок как бы делает шаг назад в своем развитии. Плохо усваивает новый материал, ведет себя соответственно меньшему возрасту;
- проявляет немотивированную агрессию по отношению к близким и сверстникам, неадекватные эмоциональные реакции: если другой ребенок ударился, ему больно, он плачет, то этот малыш начинает смеяться;
- у ребенка появляются проблемы с речью. Возникают непонятные слова, речь скудная, обрывистая.
Обращает на себя внимание поведение таких детей. Например, они выдают себя за птичку. При этом их действия соответствующие: они имитируют полет, утверждают, что они не мальчик или девочка, а птичка, «клюют» еду.
В старшем возрасте дети называют себя другими именами, общаются с вымышленными друзьями.
В подростковом возрасте шизофрения проявляется эмоциональной отстраненностью. Подросток замыкается в себе, перестает общаться с друзьями. На начальном этапе развития болезни появляются извращенные влечения. Дети сбегают из дома, становятся членами бандитских группировок, где неукоснительно подчиняются главарю. Проявляют агрессию, садистские наклонности. Демонстрируют сексуальные перверсии, увлекаются наркотиками и алкоголем.
Особо показательно раздвоение поведения. Дома подросток ведет себя агрессивно, расхлябано, пререкается и грубит, много разглагольствует. А в школе становится другим человеком: тихим, замкнутым, скрытным.
Что касается такой тяжелой формы расстройства, как гебефреническая, то на заре ее развития такие дети становятся апатичными. Даже если в течение дня они не подвергались тяжелым умственным или физическим нагрузкам, то все равно чувствуют себя разбитыми, усталыми, буквально валятся с ног. Плохо усваивают новый материал. Нарушается сон, отмечается прилив мыслей перед засыпанием. Утрачивается интерес, появляется безразличие. Они бездействуют, забрасывают учебу, считая все усилия бесполезными.
Агрессия к близким, особенно к матерям, при сохранности нормального отношения к посторонним людям - очень показательный симптом. Дети называют родителей опекунами, считая, что настоящие папа и мама - очень влиятельные и богатые люди. Просто по какой-то веской причине они не могли воспитывать ребенка, и отдали его в приемную семью.
Установлен интересный факт. Среди детей, страдающих шизофренией, наибольшее количество составляют те, кто до болезни слыл послушным, покладистым, беспроблемным ребенком.
В детском и подростковом возрасте подобные проявления сложно трактовать правильно. Обычно их принимают за детские капризы, издержки воспитания или за подростковый кризис.
Шизофрения пожилого возраста
Шизофрения в старческом возрасте - явление также очень редкое. Проблема состоит в том, что ее симптомы принимают за старческое слабоумие, пока не появятся стойкий бред и галлюцинации.
Шизофрения у пожилого человека начинает проявляться с подозрительности и опасений, что ему хотят навредить, его хотят обидеть. Такой больной с настороженностью относится к людям, как правило, с агрессией. Предполагая опасность от каждого постороннего, человек изолируется от общества, замыкается в себе и прячется от всего мира. Становится, что называется, «противным старикашкой».
Эмоции стариков с шизофренией неадекватны. Они неуместно смеются или плачут, настроение их быстро меняется. В другом случае их поведение отличается застенчивостью, чрезмерной скромностью. Или же наблюдается эмоциональная тупость, безэмоциональность. Искажается речь, она характеризуется скудностью высказываний, спутанностью. Зачастую люди просто отмалчиваются.
Наблюдается эпизодическая дереализация, когда больной не понимает, где он находится, в какой эпохе живет, не узнает близких. Деперсонализация выражается в непонимании кто он сам.
Характерный симптом - явление к больному умерших родственников, друзей, знакомых.
В старческом возрасте чаще остальных развивается параноидная форма заболевания.
История Питера Уинстона
В ходе исследований было установлено, что довольно часто зрелые люди и дети, страдающие шизофренией, до болезни отличались незаурядными способностями, считались одаренными, сверхразвитыми личностями. Ну как здесь не вспомнить фразу: «Гениальность и безумие идут рука об руку». Кажется, ее автором стал великий Чезаре Ломброзо.
История юного шахматиста Питера Уинстона - яркий тому пример. Питер родился в Нью-Йорке в 1958 году. Его отец преподавал химию в Колумбийском университете, а мать была магистром Педагогического колледжа.
В 1 год и 6 месяцев Питер уже знал алфавит и читал Британскую энциклопедию. В 6 лет его отдали в школу для одаренных детей, где его характеризовали как остроумного и энергичного мальчугана, но с вычурной манерой поведения.
Шахматами он увлекся еще в начальных классах, причем обучился им сам, с подачи отца. Он повторял партии известных шахматистов. Очевидцы рассказывали, что на турнирах во время игры он как будто впадал в транс, а если проигрывал, то впадал в ярость. Его называли гениальным мальчиком. Будучи подростком, он даже получил предложение от известного издательства написать книгу о шахматах.
Проучившись год в престижной школе Линкольна, он забросил ее. Аргументировал это тем, что устал от этого занудства и «дерьма». Поступил в альтернативную школу, где дети самостоятельно контролировали учебный процесс. Но, когда его любимый учитель уволился, Питер также перестал посещать школу.
В 1972 году в возрасте 14 лет Питер Уинстон сыграл шахматную партию с гроссмейстером Уолтером Шоном Брауном, который носил титул чемпиона Австралии и трехкратного чемпиона США. Питер разгромил оппонента за 37 ходов. Это событие произвело фурор. Впоследствии партию называли просто «Игра».
На юниорском чемпионате США он разделил первое место с фаворитом того сезона, затем на чемпионате мира занял 6 место.
В 17 лет он поступил в колледж, увлекся политикой, а через полгода попал в психиатрическую больницу с психологическим кризом. Здесь ему и был поставлен диагноз шизофрения. В больнице он провел целый год. Его друг утверждал, что не мог узнать Питера. Уинстон твердил, что лекарства нарушают его способность игры в шахматы.
После выписки Питер продолжал участвовать в шахматных турнирах, но проигрывал все партии. Очевидцы говорили, что у него было много выигрышных ходов, но он их пропускал. Из-за его неопрятного вида, несоблюдения гигиены (матери его друга пришлось даже дезинфицировать постельное белье после того, как Питер у них ночевал) некоторые говорили о том, что парень употребляет наркотики. Хотя это мнение было ошибочным.
Друг, посещавший его квартиру, говорил, что Питер жил в ужасных условиях. Сам он выглядел так, как будто не спал несколько ночей, не мылся и не ел. Взгляд был блуждающим. Было видно, что в квартире засиживаются допоздна, играют в карты и шахматы на деньги.
Последний раз Питера видели, когда он посещал семью своего знакомого. Он был не в себе: беспокоен, собирался поехать в Техас на встречу с Уолтером Корном - одним из родоначальников шахмат. Называл его Богом. Затем он ушел, и его больше никто не видел.
Питер Уинстон пропал без вести в 1978 году в возрасте 20 лет. Его так и не нашли. Выдвигается несколько версий его исчезновения, которые, однако, не имеют официального подтверждения. Волшебное исчезновение Питера Уинстона считается одним из таинственных и резонансных событий шахматного мира.
Начальные симптомы шизофрении расплывчаты и неточны. Они становятся не только ее признаками, но и других психических расстройств. Однако альянс апатии, аутизма, странностей поведения, депрессии и патологического мышления дает повод обратиться к специалисту, чтобы не пропустить зарождение болезни.
Элементы двигательных актов при шизофрении. Элементарные единицы мимики при шизофрении
Электроэнцефалография . Стандартных нормативных электроэнцефалографических критериев для диагностики шизофрении в целом и отдельных ее форм пока не существует. Это относится как к визуальному, так и к компьютерному методам электроэнцефалографии. Достоверные различия ЭЭГ больных шизофренией и здоровых лиц обычно выявляются только при статистическом анализе путем сравнения усредненных данных по большим группам больных и здоровых. Тем не менее, по данным многих авторов, сравнение индивидуальных параметров ЭЭГ больных шизофренией с групповыми позволяет выявить таких больных и/или относить их к той или иной группе с достаточно высокой вероятностью [ Бочкарев В . К ., Никифоров А . И ., 1983; Ш 1 Т . М ., 1974; Dufly H. F., Burchfield J. L., Lombroso C. T., 1979; John E. R ., 1989; Maurer К ., 1989].
При острых психотических состояниях у больных шизофренией чаще всего регистрируется десинхронизированная ЭЭГ с резким снижением; спектральной мощности волн -диапазона, нередко с усилением (3-активности. Таким образом, ЭЭГ этих больных в состоянии спокойного бодрствования с закрытыми глазами напоминают ЭЭГ здоровых лиц при активной деятельности с открытыми глазами или в состоянии парадоксального сна, что свидетельствует о значительном дефиците тормозных систем.
При астенодепрессивных состояниях у больных шизофренией в одних случаях амплитуда ЭЭГ снижена, зональные различия сглажены или отсутствуют, отмечаются также снижение спектральной мощности и замедление модальной частоты -ритма; в других случаях наблюдается моночастотный («машинообразный») -ритм или, напротив, явное, заметное даже визуально, характерное «расщепление» спектра мощности ЭЭГ в -диапазоне на 2—3 отдельных частотных компонента.
При компьютерном анализе ЭЭГ наиболее существенным отличием является повышенное содержание у больных шизофренией в отличие от здоровых испытуемых - и -активности.
Значительное сходство обнаруживается в спектрах ЭЭГ больных шизофренией и их родственников первой степени родства. Эти изменения ЭЭЭГ можно предположительно рассматривать как ЭЭГ-маркеры психического состояния ( state marker ) и предрасположенности к шизофрении ( trait marker ).
Следует отметить, что угнетение -ритма и повышенное содержание -активности (а также низкоамплитудных - и -волн) в состоянии спокойного бодрствования с закрытыми глазами в клинической электроэнцефалографии традиционно рассматриваются как корреляты повышенной тревожности [ Kroella W . P ., 1981] или напряженной умственной деятельности [Лазарев В. В., 1989; Harmony Т., Fernandez Т., Reyes A . et al ., 1994].
Движения глаз у больных шизофренией . В ряде публикаций! преимущественная локализация 6- и 5-активности на ЭЭГ передних областей мозга трактовалась как свидетельство «гипофронтальности» этих больных. Однако путем тщательного отбора для анализа фрагментов ЭЭГ, лишенных глазодвигательных артефактов, было показано, что усиление 6- и 5-активности у больных шизофренией происходит генерализованно. Но следует иметь в виду, что усиление глазодвигательной активности у больных шизофренией может играть роль в диагностика последней. В частности, показано, что повышение глазодвигательной активности при закрытых глазах, а также нарушение плавных прослеживающих движений глаз [ Levin S ., 1984; Park S ., Holzman P ., 1992; Mucci A . et al , 1992] наблюдаются не только у самих больных шизофренией (причем независимо от терапии), но и у их родственников. Эти данные, по-видимому, также можно рассматривать как маркеры предрасположенности к шизофрении, которые отражают определенный дефицит торможения в корковых (лобных и теменно-затылочных) и в подкорковых (задне- и среднеталамических и среднемозговых) глазодвигательных центрах. Снижение исследовательской глазодвигательной активности у больных шизофренией при анализе простых геометрических фигур [ Kojima Т. et al ., 1992] и эмоциональных лицевых паттернов [ Gaebel W ., Wolver W ., 1994] коррелирует с выраженностью негативной симптоматики и свидетельствует о дисфункции лобных долей. Предполагается, что эти нарушения непосредственно влияют на коммуникативные возможности больных.
Локальный мозговой кровоток при шизофрении . Многочисленными исследованиями доказано, что при шизофрении наиболее выражено снижение (по сравнению с нормой) локального кровотока в префронтальной коре. При этом большая часть исследователей обнаруживают такой дефицит не в состоянии покоя больных, а только при когнитивной их деятельности, когда требуется участие префронтальной коры. Это свидетельствует о «функциональном» характере гипофронтальности при шизофрении [ Petersen S . E . et al ., 1988; Bernardo M . et al ., 1996], что иногда сопровождается усилением кровотока в базальных ганглиях. Позитивные симптомы ассоциируются с усилением локального кровотока в левой височной области.
Межцентральные отношения при шизофрении . У больных шизофренией снижены показатели пространственной синхронизации ЭЭГ [Свидерская Н. Е., 1987] и увеличена «размерность» ЭЭГ [ Koukkou M . et al ., 1993], что связано с ослаблением внутрикоровых взаимосвязей. Предполагается, что одной из причин нарушения мышления при шизофрении является дисфункция неокортико-лимбических связей. Патология лимбической системы в виде расширения боковых желудочков мозга при шизофрении считается четко установленным феноменом [ Pearlson G . D . et al ., 1989]. Недавно на группе взрослых монозиготных близнецов, дискордантных по шизофрении (всего 9 пар), методом МРТ было показано, что у больных шизофренией уменьшены размеры передних отделов гиппокампа и снижен уровень реактивных изменений регионального мозгового кровотока в префронтальных зонах неокортекса (проба с радиоактивным ксеноном-133) при когнитивной нагрузке, когда требуется участие префронтальной коры (висконсинский тест) [ Weinberger D . R . et al ., 1992]. Наконец, ряд авторов отмечают у больных шизофренией либо уменьшение свойственной норме межполушарной асимметрии (лобных и затылочных долей, сильвиевой борозды), либо извращенный характер такой асимметрии — расширение переднего рога бокового желудочка в левой височной доле [ Crow T . J ., 1990]. В частности, снижение локального кровотока в левой лобной области и его усиление в правом полушарии ассоциируются с речевыми нарушениями и концептуальной дезорганизацией [ Yuasa S . et al ., 1995; Gruzelier J ., 1996]. В связи с этим даже предполагается, что ген, обусловливающий предрасположенность к шизофрении, и ген, определяющий асимметрию мозга, идентичны и связаны с половыми хромосомами [ Crow T . J ., 1994].
Функциональное разобщение полушарий также может объяснить природу некоторых симптомов шизофрении («расщепления»). В связи с этим можно вспомнить результаты, полученные [ Sperry R ., 1982] при исследовании больных с «расщепленным мозгом». Они позволяют предполагать наличие двух относительно независимых сфер сознания, опосредованных разными полушариями. Дисфункция же тормозных систем, сопровождающаяся нарушением восприятия, может быть основой галлюцинаторных явлений.
Нейрофизиология шизофрении
Биоэлектрическая активность мозга, записанная с помощью электроэнцефалограммы (ЭЭГ), является косвенным индикатором его функциональной активности. В частности, электрические импульсы, выявляемые при картировании ЭЭГ, могут многое сказать о характере переработки и хранения информации. Современные методы картирования позволяют выделить отдельные ритмы, изучить их мощность, особенности синхронизации и локализацию в различных областях мозга. Синхронизация при этом отражает способ, с помощью которого свойства объекта связываются в осознанно воспринимаемый образ. Она также характеризует функциональную интеграцию между областями мозга.
Современные исследования ЭЭГ позволяют сделать вывод, что ее особенности в первую очередь обусловлены синхронизированной, постсинаптической активностью коры головного мозга и таким образом отражают постсинаптические эффекты кортикально освобожденных нейротрансмиттеров.
Обычно ЭЭГ больного шизофренией отражает повышенную активность стволовых структур мозга, диффузные изменения активности нейронов его коры (Каменская В.М., 1966).
Биоэлектрическая активность мозга при шизофрении
- Слабо специфичный диффузный характер изменений
- Усиление активности стволовых структур
- Снижение альфа-индекса
- Повышение синхронизации дельта и тетта-активности в лобных и височных областях коры, особенно при параноидной форме шизофрении
- Увеличение бета-индекса в левой височно-теменной области при выраженной позитивной симптоматике и снижение бета-индекса в правом полушарии при стойкой негативной симптоматике
- Смещение индекса асимметрии в сторону левого полушария при депрессивно-бредовом синдроме и в сторону правого полушария при маниакально-бредовом синдроме и онейроидной кататонии
- Появление парадоксальной реакции — увеличениия бета-ритма в ответ на функциональные нагрузки при непрерывно текущей шизофрении
Нередко изменения ЭЭГ больных шизофренией напоминают изменения биоэлектрической активности лиц, длительное время злоупотребляющих некоторыми наркотиками, например, LSD.
Исследование биоэлектрической активности мозга больных шизофренией в состоянии покоя выявляет разнообразные, но слабо специфичные отклонения от нормы, которые, в первую очередь, свидетельствуют о дезинтеграции активности коры головного мозга.
К изменениям биоэлектрической активности мозга при шизофрении относят: снижение индекса альфа-активности, повышенную синхронизацию дельта и тетта-активности, особенно в лобных и височных областях коры мозга, увеличение количества бета-активности в левой височно-теменной области.
Эти данные отчасти соотносятся со снижением регионального кровотока в лобных отделах мозга, что позволяет говорить об ослаблении функциональной активности лобной коры при шизофрении или феномене «гипофронтальности».
В то же время в связи с большим количеством артефактов на электроэнцефалограмме больных шизофренией (движение глаз, мышечная активность и др.) следует осторожно интерпретировать выявляемые при этом исследовании изменения биоэлектрической активности мозга.
По данным Н.В. Филиппова и В.Б. Вильянова (2006), общим для больных параноидной формой шизофрении можно считать повышение в фоновой ЭЭГ, по сравнению с «нормой», спектральной мощности дельта и тета-диапазонов и снижение альфа-ритма, выраженные в разной степени. Эти изменения могут отражать нарушение функциональной активности корково-подкорковых систем мозга, связанных с генерацией альфа-ритма. Бета-активность увеличена у больных шизофренией с позитивной симптоматикой (особенно в левом полушарии) и снижена при преобладании негативной симптоматики (особенно в правом полушарии). Индекс асимметрии (ИА) у больных с депрессивно-бредовой симптоматикой смещается в сторону левого полушария, что позволяет говорить о его гиперактивности. У пациентов с повышенным фоном настроения и у больных с онейроидной кататонией, напротив ИА смещается вправо. В процессе терапии значение ИА приближается к «норме». При непрерывно текущей шизофрении ИА достоверно отличается от нормы, проявляясь снижением биоэлектрической активности в альфа-диапазоне и появлением парадоксальной реакции — увеличениия бета-ритма в ответ на функциональные нагрузки. При этом подобные изменения носят достаточно стойкий характер.
Гамма-ритм
В последнее время электрофизиологи полагают, что большинство психических процессов связано с наиболее высокочастотным ритмом ЭЭГ — гамма-ритмом (30 — 40 Гц и выше). Считается, что высокочастотный гамма-ритм, выявляющийся с помощью нейрофизиологических исследований и возникающий синхронно в различных областях мозга при определенном уровне функционирования систем нейромедиаторных лежит в основе когнитивных процессов.
Гамма — ритм является отражением образования и развития взаимосвязанных нейронных ансамблей, играющих важную роль в когнитивных процессах.
При шизофрении локализация максимума гамма-активности заметно отличается от нормы. Уже при первых эпизодах психоза при выполнении когнитивного теста больные шизофренией демонстрируют избыток спектральной мощности гамма-ритма только в префронтальных областях, которая на более отдаленных этапах болезни сменяется его недостаточностью, редукцией мощности во всем правом полушарии.
Функциональные межполушарные взаимосвязи у больных шизофренией ослаблены как в фоновом состоянии, так и при выполнении когнитивных тестов.
Представляют интерес работы, посвященные межполушарной асимметрии и доминированию активности какой-либо из гемисфер мозга.
Магнитноэнцефалографические исследования, направленные на анализ активности левого и правого полушарий мозга с помощью акустически вызванных нейромагнитных полей, показали изменения диполей в области верхнего отдела височной извилины. Более выраженные отклонения касались не локальных изменений, а ориентации диполей. У мужчин, страдающих шизофренией, отчетливые изменения в ориентации диполей отмечались в левом полушарии, у женщин — в правом. Результаты подобных исследований свидетельствуют о половых различиях активности полушарий мозга у больных шизофренией (Sauer H. et al., 1998).
Результаты электрофизиологических и нейропсихологических исследований свидетельствуют, что при шизофрении в патологический процесс преимущественно вовлечены префронтальные и заднелобные (премоторные) отделы мозга и связанные с ними глубокие структуры ретикуло-фронтального комплекса.
Межполушарные взаимосвязи
Многочисленные исследования показали нарушения структуры и функциональной активности мозолистого тела при шизофрении. Межполушарное взаимодействие в значительной мере определяется церебральной латерализацией или асимметрией. Она является эволюционно более новой и высокоорганизованной функцией мозга, одновременно и более уязвимой для патологических процессов.
Как известно, межполушарное взаимодействие формируется на основе церебральной латерализации в процессе нормального развития мозга. Здесь важную роль играет питание, адекватная стимуляция, гормональный фон, отсутствие значительных стрессов как в пери-, так и постнатальный период развития ребенка. Кроме того, церебральная латерализация определяет структуру и размеры мозолистого тела, позднее — характер межполушарных взаимодействий. Анализ когерентности в гамма-диапазоне показал, что полное отсутствие функциональных межполушарных взаимосвязей на ранних этапах шизофрении в дальнейшем сменяется формированием системы межполушарных взаимодействий в задних отделах мозга. Это может свидетельствовать о развитии компенсаторных процессов в работе нейронных ансамблей мозга. Справедливо предположение, согласно которому при шизофрении межполушарные взаимосвязи (межполушарный обмен информацией) осуществляются не через мозолистое тело, как в норме, а через подкорковые структуры (Стрелец В.Б. с соавт., 2006).
Отсутствие межполушарных взаимодействий, феномен «функционального расщепления полушарий», обнаруживается уже при первых эпизодах заболевания.
Можно говорить о нарушении интегративной деятельности мозга при шизофрении, которая в ограниченном диапазоне на отдаленных этапах течения болезни возможна лишь в задних отделах полушарий.
Во время обострения шизофрении на фоне выраженной позитивной симптоматики количество когерентных связей, отражающих степень синхронизации различных областей коры, значительно снижено. Межполушарное взаимодействие практически отсутствует. При выраженной негативной симптоматике на фоне резкого уменьшения коркового взаимодействия, вероятно, компенсаторно формируется другая система связей-только в задних областях мозга (в том числе одна межполушарная). Больные шизофренией на отдаленных этапах течения заболевания сохраняют способность к выполнению когнитивных тестов, не за счет межполушарного взаимодействия на уровне мозолистого тела, которое разрушено при шизофрении, а за счет межполушарного взаимодействия через подкорковые структуры. Поэтому больные шизофренией выполняют задания более медленно, чем здоровые люди (Стрелец В.Б. с соавт., 2006).
Результаты нейрофизиологических исследований позволяют высказать гипотезу, согласно которой мозг больных шизофренией оперирует в искаженном функциональном состоянии, которое характеризуется избыточной фрактальной размерностью. Это может приводить к нарушению координации между различными областями коры мозга, сенсорной перегрузке, специфическим нарушениям мышления и аффективной сферы. Кроме того, у больных шизофренией с неблагоприятным течением с трудом формируются автоматические реакции на повторные стимулы.
Электроокулография
Достаточно информативен при шизофрении тест с антисаккадами, определяемый, исходя из появления горизонтальных саккад, при слежении за перемещением светового стимула от периферии к центру — в точку, симметричную мишени относительно центра зрительного поля.
Тест с антисаккадами можно регистрировать не только во время записи электроокулограммы (ЭОГ), но и с помощью инфракрасной окулометрии.
В норме глаза двигаются гладко и по синусоидальной орбите. При шизофрении, особенно у длительно страдающих этим психическим расстройством больных, и при некоторых хронически протекающих психозах — движения глаз прерываются частыми остановками, появляются «догоняющие саккады».
В процессе проведения исследования пациент должен следить глазами за световым раздражителем на маятнике, при этом маятник раскачивается сначала медленно, затем быстрее. Переход от последовательных движений глаз к саккадическим — скачкообразным, опережающим у здоровых людей составляет от 0,5 до 0,7 Гц, у больных шизофренией более раннее, и более заметное появление саккад наблюдается даже во время ремиссии, что связывается с дефицитом внимания и нарушением процессов восприятия - невозможностью фиксировать слабо выраженные и кратковременные сигналы. Неспособность больных шизофренией плавно следить за движением маятника является следствием возникающих трудностей дифференцировки стимулов, в частности, значимых от латентных.
У больных шизофренией при выполнении этого теста регистрируется в 5-6 раз больше ошибок, чем у здоровых лиц.
Нарушение плавности, прерывистость следящих движений глаз — диагностически значимый признак шизофрении, отмечаемый почти в 80% случаев. Согласно данным исследователей разных стран, в какой-то мере нарушение плавности движения глаз отличается у разных народов. Вследствие вышесказанного в специальной литературе можно встретить большой разброс, касающийся диагностической значимости результатов этого теста (70-90%).
Данный тест также положителен у родственников больных шизофренией, что может свидетельствовать о его информативности в отношении генетических особенностей шизофрении (Киренская А.В., 2006).
Множественные остановки при движения глаз отмечаются у 45% родственников больных шизофренией первой степени родства, причем данный тест чаще положителен у монозиготных близнецов, чем у гетерозиготных, и в норме регистрируется лишь у 10% людей (Mather J., 1985).
Эксперименты на животных, у которых повреждались отдельные участки коры фронтальной доли мозга, показали, что дисфункция фронтального кортекса приводит к нарушению процессов специфического торможения, исходящего из фронтально локализованных полей зрения на субкортикальные центры, ответственные за движения глаз.
Эта гипотеза была подтверждена и несколько модифицирована с помощью метода функциональной магнитно-резонансной томографии. Оказалось, что во время торможенния саккады, когда пациентов просили прекратить слежение за световым стимулом, находящимся на периферии, субкортикальный центр стриатума не усиливал свою активность, как это наблюдалось в норме. Исходя из данных, полученных в результате такого эксперимента, можно полагать, что при шизофрении имеет место первичная дисфункция стриатума, которая локально нарушает фронто-стриарный поток информации. Иными словами, нарушается процесс переключения нейронных связей в области стриатума. Отчасти такая гипотеза, подтверждается данными психофармакологических и нейрохимических исследований шизофрении, свидетельствующими, что блокада D2-рецепторов в области стриатума существенно улучшает состояние больных шизофренией. Кроме того, изучение показателей уровня метаболических процессов в области стриатума при шизофрении, говорит о снижении процента обмена веществ в этой зоне.
Скорее всего, при шизофрении мы имеем дело с поражением не только стриатума, но и других областей головного мозга. Патологический процесс можно представить как обширное сетевое расстройство, проявляющее себя в виде нарушений функций переключения между фронтальной областью мозга, стриатумом и таламусом. Согласно этой гипотезе, «запрещающий сигнал» оказывается невозможным из-за повреждения нейрональных связей между фронтальной долей мозга и таламусом. Нельзя не отметить, что подобные изменения в ряде случаев наблюдаются и при других психических расстройствах, что несомненно сказывается на границах шизофрении, даже на уровне ее патогенеза.
Электродермальная активность
Изменение проводимости кожи, как один из методов нейрофизиологии, всегда было значимым для оценки эмоционального состояния человека. При шизофрении отмечены асимметрия кожной проводимости, изменение чувствительности кожи к болевым стимулам (Dawson M., Nuechterlein K., 1984). Повышенную проводимость кожи в ответ на различные стимулы некоторые авторы предлагают считать маркером группы риска детей, склонных к шизофрении.
Электромиография
Нейрофизиологические исследования биоэлектрической активности лицевых мышц больных шизофренией с помощью электромиографии показали, что, несмотря на слабую выраженность внешних проявлений эмоций, пациенты демонстрируют особые микро-экспрессивные реакции на изображение лиц с различными видами эмоций. У больных по сравнению со здоровыми людьми обнаруживается более высокая чувствительность кожи, когда они смотрят эмоционально провокационные фильмы. При этом выражение лица больных шизофренией остается равнодушным.
Перечисленные выше изменения электромиографии могут встречаться при различных психических расстройствах (Колоскова М.В, Баженова О.В., 1990). Существует точка зрения, согласно которой они не специфичны для шизофрении и свидетельствуют о влиянии средовых, но не генетических факторов (Reveley M., Reveley A., Baldy R., 1987)
Читайте также:
