Этапы и техника операции при вросшем ногте
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Причины заболевания
Существует ряд причин, которые могут вызвать онихокриптоз.
- Неправильная обработка ногтя. Свободный край ногтя должен подстригаться под прямым углом, а желание «скруглить» углы может вызвать врастание ногтевой пластины.
- Узкая обувь, неподходящая по размеру или модельные туфли на каблуке оказывают излишнее давление на пальцы стоп и ногтевые пластины, что также может привести к врастанию.
- Грибковая инфекция может вызвать утолщение ногтевой пластины и ее деформацию, а значит и врастание.
- Наследственность.
- Травмы пальцев стоп и ногтей.
- Нарушение кровотока в нижних конечностях, например, при диабете.
При появлении первых признаков боли или дискомфорта в боковых валиках, необходимо как можно скорее обратиться к специалисту подологу или дерматологу, чтобы он смог оценить степень врастания. Если ситуация критична, то может потребоваться частичное или полное удаление ногтевой пластины.
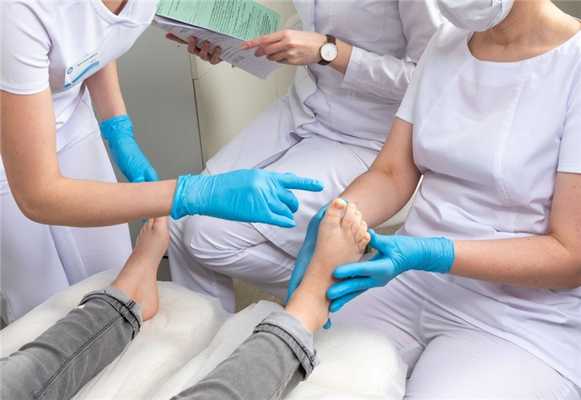
Хирургическое лечение
Чаще всего хирургическая резекция проводится на первых пальцах стоп. При воспалении и нагноении необходимо прежде всего вылечить инфекцию, которая спровоцировала воспалительный процесс, только после этого возможно хирургическое вмешательство.
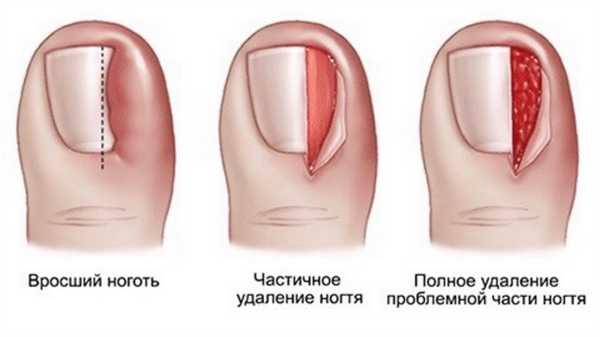
В современной медицине существует несколько методов удаления вросшего ногтя:
- Хирургическое удаление: распространенная операция, которую чаще всего проводят в государственных медицинских учреждениях. Удаление ногтевой пластины происходит механически. При этом сохранить определенную часть ногтевой пластины не получится. Это довольно болезненная процедура, после неё следует длительный периодом реабилитации.
- Радиоволновое лечение онихокриптоза: операцию проводят радиоволновым ножом. Этот метод поможет сохранить здоровую часть ногтя. Радиоволна воздействует целенаправленно и бесконтактно. Удаление пройдет без болевых ощущений. На заживление потребуется около двух недель.
- Лазерное удаление вросшего ногтя на сегодняшний день является самым щадящим способом. Заживление при этом наступает быстрее. Лазер способен удалить лишь врастающую часть ногтя, прижигая кровеносные сосуды и ускоряя регенерацию тканей.
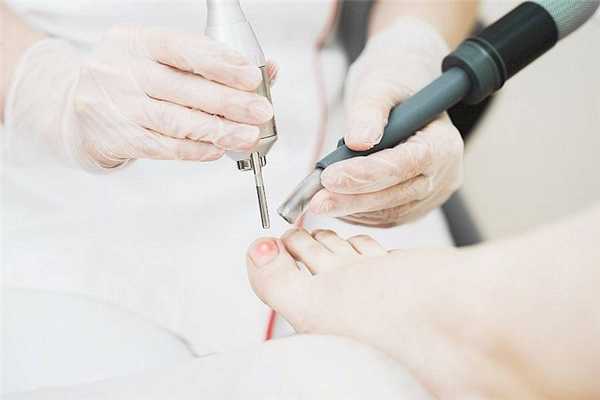
Как проходит лечение разными методами?
Хирургическое удаление. Как правило, вся операция занимает около получаса. Анестезия начинает действовать практически сразу. Главная цель такой операции - это не удаление ногтевой пластины, а воздействие на матрицу, находящуюся под мягкой тканью. Хирург должен уничтожить ее края, чтобы в дальнейшем ноготь начал отрастать иначе. После хирургического удаления необходимы ежедневные перевязки и обработки. Процесс заживления проходит медленно.
Радиоволновый метод. Является безболезненным и достаточно эффективным. Восстановление пройдёт быстрее, чем после хирургического удаления. Доктор сможет сохранить ноготь, удалив лишь деформированную его часть. Рецидивы после такой манипуляции встречается редко. На проведение процедуры потребуется от 3 до 5 минут. Доктор при помощи радиоволнового ножа удалит врастающую часть ногтевой пластины и края матрицы. В период восстановления потребуется 2-4 перевязки. Процесс заживления пройдет быстро, поскольку неповрежденные участки кожи и ногтя будут сохранены.
Лазерное удаление. Перед операцией необходимо пройти определённую подготовку: сдать кровь на анализ и получить консультацию дерматолога. Процедура удаления занимает около 30 минут. Удаляется только деформированная часть ногтя. Также при воздействии лазера рана очищается и снимается воспаление. Полное восстановление после операции наступит через 1-1,5 месяца.
Важно помнить, что прежде чем решиться на оперативное вмешательство, необходимо проконсультироваться со специалистом, возможно Вам помогут современные безоперационные методы ортониксии.
Случай успешного амбулаторного лечения рецидива вросшего ногтя
Над описанием клинического случая, представленного доктором Левченко Игорем Игоревичем, работали литературный редактор Елизавета Цыганок , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Вступление
В Краснодарскую больницу скорой медицинской помощи вместе с родителями пришёл подросток, у которого на большом пальце левой ноги врос ноготь.
Жалобы
Подростку становилось легче, когда он отделял палец ортопедической межпальцевой перегородкой с кольцами. Обезболивающие препараты не принимал.
Как правило, днём боль проходила, но возобновлялась ночью, иногда приобретая резкий «стреляющий» характер.
Анамнез
- устанавливали несколько раз ортониксическую скобу ЗТО и ONYCLIP;
- ставили пластины BS-Classic и BS-QUICK;
- использовали титановую нить;
- реконструировали ноготь по методу ARKADA;
- делали аппаратный педикюр;
- ставили протез ногтевой пластинки.
Родители проходили консультации и лечили ребёнка у хирургов, дерматологов и подологов в Махачкале, а потом в Москве, но случился рецидив. Через 2 года они обратились в Краснодарскую городскую клиническую больницу скорой медицинской помощи.
Подросток болел ОРВИ, трахеитом, бронхитом и ветряной оспой. Травм, переломов, переливания крови и плазмы не было. На диспансерном учёте у узких специалистов не состоял.
Семейный анамнез не отягощён. Родственники венерическими заболеваниями, вирусным гепатитом, ВИЧ-инфекцией, СПИДом и туберкулёзом не болели.
Обследование
Палец в области ногтя отёк и покраснел. Ноготь слегка отклонился влево и врастал в валик. Там появился гной, ранка и кровянистая корка. Сбоку ноготь искривился и стал толще.
Диагноз
Лечение
Перед операцией палец обработали антисептиком, вкололи в него раствор Новокаина и наложили на фалангу жгут, после чего вырезали часть ногтя со стороны врастания и часть валика. Новую ткань, которая образовалась вокруг раны, вычистили с помощью ложки Фолькмана. В конце операции проверили свёртываемость крови и убедились, что внутри нет инородных тел, после чего наложили асептическую повязку.
Реабилитационный период включал в себя послеоперационную терапию и перевязки через день у хирурга по месту жительства или в городском амбулаторном центре детской хирургии.
Чтобы предупредить развитие гнойно-воспалительного процесса, подростку назначили антибиотики, противовоспалительные и противоаллергические препараты.
Через неделю парень чувствовал себя хорошо, мог спокойно вставать с кровати и нагружать ногу. Процесс заживления и адаптации скорректированного ногтя протекал под контролем врача.
Подросток также прошёл контрольные осмотры через 1, 2 и 3 месяца после операции. Заживший палец не доставлял дискомфорта, рецидива не было: ноготь рос по тому направлению, которое было задано скальпелем при операции.
Заключение
Чтобы снизить вероятность врастания ногтя, необходимо с детства следить за правильным развитием стоп, подбирать удобную обувь, которая подходит по размеру, сезону и физической активности. Срезать свободный край ногтя нужно на одном уровне с мягкими тканями верхушки ногтевой фаланги. Углы можно слегка закруглить.
Вросший ноготь - симптомы и лечение
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 6 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
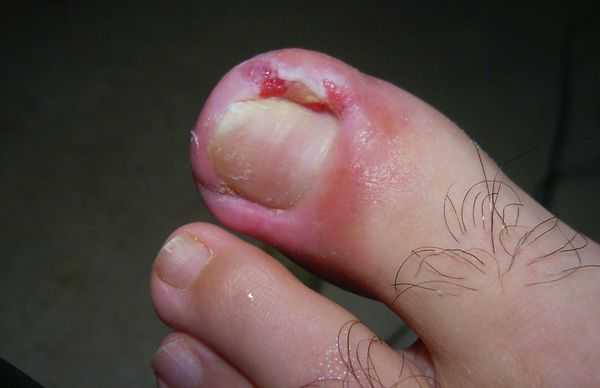
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
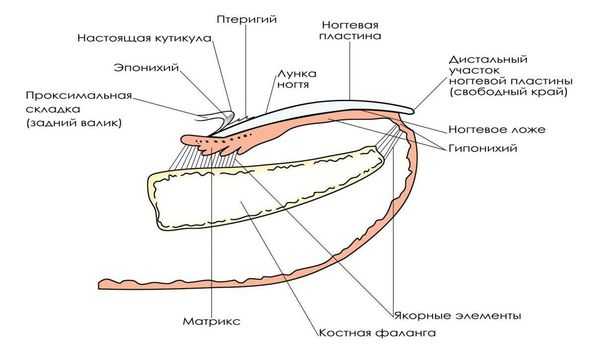
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
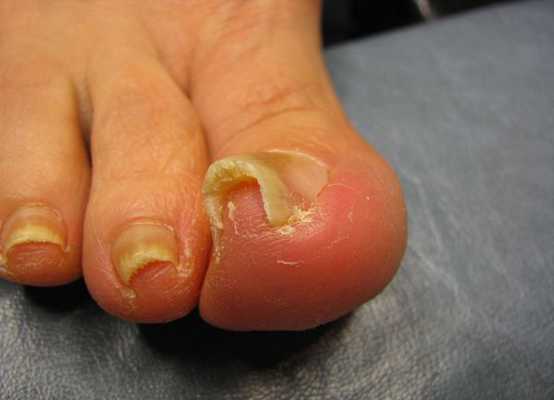
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
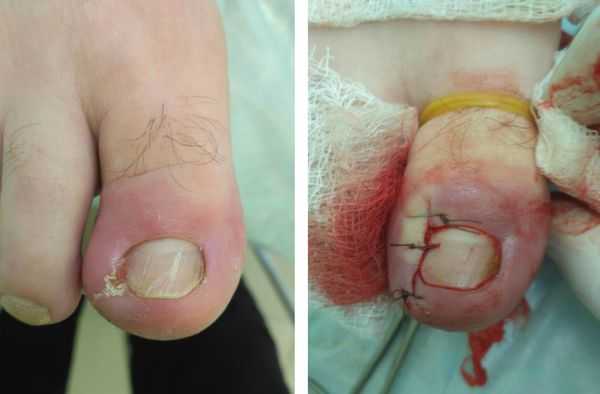
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Combiped: лечение вросшего ногтя без операций
Система COMBIPED: лечение вросшего ногтя без операции
Врастание ногтевой пластины - проблема, с которой сталкиваются мужчины и женщины, взрослые и дети. Как правило, заболевание формируется на больших пальцах стоп с внешней стороны. Недуг вызывает моральный и физический дискомфорт, доставляя боль и страдания.
Что представляет собой вросший ноготь?
Врастание ногтевой пластины называется онихокриптозом и относится к серьезным заболеваниям, порой требующим хирургического вмешательства. Заболевание развивается постепенно. Сначала ногтевая пластина начинает давить на ногтевой валик. По мере роста ногтя, давление усиливается, появляются боль и локальное воспаление. Недуг начинает мешать ходьбе, особенный дискомфорт доставляет ношение закрытой обуви. В зоне поражения появляются отеки, повышение температуры, покраснения, гнойные выделения. Отсутствие лечения приводит к распространению воспалительного процесса на всю конечность, могут быть поражены глубокие ткани и даже кости. При вросшем ногте положение усугубляется, если пациент страдает другими заболеваниями, например:
- сахарным диабетом;
- нарушением кровообращения;
- иммунодефицитом и др.
Своевременное внимание, уделяемое вросшему ногтю, позволит избежать тяжелых стадий онихокриптоза.
Причины возникновения вросшего ногтя
Вросшая ногтевая платина может стать проблемой вследствие массы причин. Чаще всего это:
- Некачественная или неправильная обработка ногтей. Плохой педикюр может случиться всалоне и дома - многие просто не знают, как правильно подрезать ногти.
- Запущенная гигиена. Грибковые заболевания приводят к врастанию ногтя.
- Врожденные или приобретенные деформационные заболевания, такие как плоскостопие или генетическая предрасположенность. Причиной может стать травма.
- Ношение неудобной, некачественной, зауженной обуви. Давление в области кончиков пальцев, слабая вентиляция внутри обуви - приводят к врастанию ногтевой пластины.
Уход и наблюдение за ногтями поспособствует своевременному обнаружению проблемы и скорейшему устранению врастания ногтя.
Стадии развития заболевания
Традиционно врастание ногтевой пластины делится врачами на три стадии, каждая из которых сопровождается следующими симптомами:
- пульсирующая боль и воспаление в области врастания;
- возникновение гнойных процессов и отеков;
- распространение заболевания на близлежащие области.
Недуг относится к хроническим и может носить рецидивный характер.
Методы лечения онихокриптоза
Бороться с заболеванием можно разными способами:
- самолечением;
- хирургическим вмешательством;
- консервативным способом.
Лечение вросшего ногтя должно носить систематический характер, только тогда борьба с недугом будет эффективной.
Домашнее лечение
Этот способ используется лишь на начальных стадиях онихокриптоза, когда боль и воспаление носят временный характер. Чаще всего используются ванночки для ног, лечебные компрессы, нанесение специальных кремов и мазей, вертикальная борозда на больном ногте, прием нестероидных препаратов. Если лечение в домашних условиях не приносит результатов или приводит к ухудшению, необходимо немедленно обратиться к специалисту!
Хирургическое лечение
Вмешательство хирурга повлечет за собой полное или частичное удаление больной ногтевой пластины. Процедура может быть проведена лазером, радиоволнами или традиционным методом. Операция по удалению ногтя имеет положительный эффект и способствует длительной ремиссии, однако длительный послеоперационный период чреват появлением других инфекций и травм.
Консервативное лечение
Безоперационное лечение вросшего ногтя заключается в установке скоб и пластин, которые распрямляют ногтевую платину, устраняя врастание. Преимуществами такого лечения считаются:
- быстрое снятие болевого синдрома;
- после процедуры можно практически сразу вернуться к привычному образу жизни;
- эстетическая составляющая - ноготь можно покрывать лаком, пластины и скобы практически не заметны.
Коррекция с помощью COMBIPED
В салоне красоты «Ирис» проводится безоперационная коррекция вросшего ногтя с помощью системы COMBIPED. Кроме того, система помогает избавиться от скручивания ногтевой платины. Во время процедуры коррекции мастер салона формирует металлическую скобу нужной длины, которая заводится под вросший участок ногтя. На противоположной стороне платины скоба крепится с помощью пластмассовой площадки. Коррекция проходит быстро и безболезненно. Процедура подходит пациентам любого возраста и пола и не имеет противопоказаний.
Почему салон красоты «Ирис»?
Несколько причин довериться нам:
- Процедура в салоне красоты «Ирис» проводится только сотрудниками, прошедшими профессиональное обучение работе с коррекционными системами.
- Для установки системы COMBIPED в наших салонах используется современное оборудование и высококачественные расходные материалы известных производителей.
- Перед процедурой коррекции мастер даст обширную консультацию и ответит на все вопросы.
- В наших салонах доброжелательный, вежливый персонал, готовый подстроиться под любые капризы.
- Приятная цена на коррекцию вросшего ногтя с помощью системы COMBIPED и другие процедуры.
Красота и здоровье ваших ногтей - в салоне красоты «Ирис»! Записывайтесь на консультацию по телефону или на сайте.
Эффективное оперативное лечение вросшего ногтя
Вросший ноготь - одна из самых частых причин обращения пациента к хирургу в амбулаторных условиях.
По мировой статистике распространенность данной патологии среди взрослого населения составляет 9-10%.
Причинами вросшего ногтя являются: неправильно выполненный педикюр (чрезмерное срезание угла ногтевой пластины), ношение узкой оуви, онихомикоз (грибковое поражение ногтевой пластины), травмы ногтя, плоскостопие, вальгусная деформация стопы, наследственная предрасположенность (избыточное кол-во мягких тканей в подногтевой подушке).
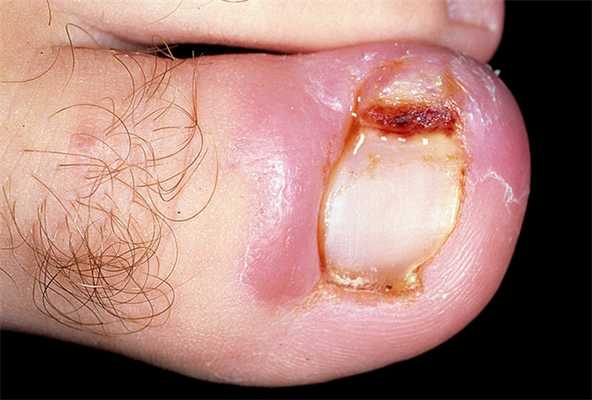
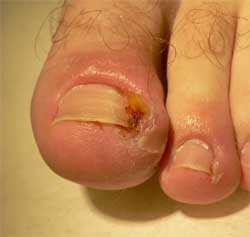
В настоящее время существует множество методов оперативного лечения вросшего ногтя. Наи более известны из них: операция Дюпюитрена (удаление всей ногтевой пластины под местной анестезией); операция Бартлетта (ликвидация избытка околоногтевого валика иссечением его боковой части); операция Шмидена (клиновидное иссечение врастающей части ногтевой пластины и матрикса до надкостницы с последующим наложением швов на рану); краевая резекция ногтевой пластины с лазерной матриксэктомией и др. Риск рецидива вросшего ногтя (повторное врастание ногтевой пластины в мягкие ткани околоногтевого валика после проведенной операции спустя 4-6 месяцев) при данных методиках колеблется от 19% (после операции Шмидена) до 70% (после операции Дюпюитрена).
В Преображенской Клинике при оперативном лечении вросшего ногтя используется методика, объединяющая в себе операцию Шмидена и частичную химическую и физическую каутеризацию матрикса (разрушение зоны роста резецируемой части ногтевой пластины).
Суть оперативного метода заключается в следующем: под местной анестезией по Оберсту-Лукашевичу р-ром лидокаина 2% или ультракаина (современный стоматологический анестетик) выполняется краевая продольная резекция 10-15% ногтевой пластины со стороны ее врастания в околоногтевой валик. Сам околоногтевой валик продольно иссекается на ширину в 3-5 мм, разрез при этом клиновидно продолжается на задний околоногтевой валик для доступа к матриксу (зоне роста ногтя).
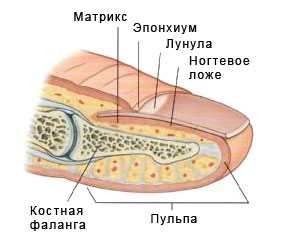
Выполняется удаление врастающей части ногтевой пластины, части бокового околоногтевого валика и грануляционной ткани (если таковая имеется) до надкостницы дистальной фаланги пальца. Затем выполняется частичная или селективная матриксэктомия (удаление клеток зоны роста ногтя, равной ширине удаляемой части ногтевой пластины). Данный этап операции является основополагающим, так как от успеха его выполнения и зависит риск рецидива вросшего ногтя).
Для частичной матриксэктомии используется сочетание физических и химических методов: механическое разрушение матрикса путем выскабливания ложечкой Фолькмана до надкостницы фаланги с последующей обработкой 10% р-ром щелочи или спиртовым раствором повидон-йода. В некоторых случаях дополнительно применяется электрокаутер.
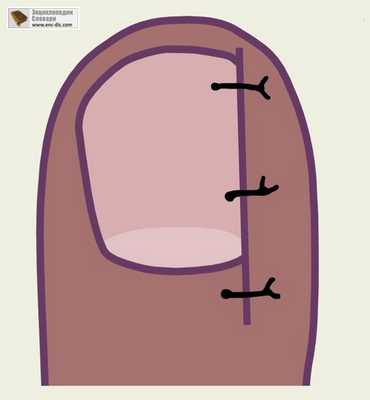
После выполнения всех этапов операции на рану накладыватся отдельные узловые швы (чаще в количестве 2-3 швов), что закрывает раневой деффект и полностью препятствует проникновению инфекции и нагноению раны.
Швы снимаются на 10-12 сутки. Данная операци выполняется амбулаторно и является самой малотравматичной операцией.
Вышеописанная методика оперативного лечения вросшего ногтя проведена 32-ум пациентам, первично обратившимся к хирургу за помщью, с разными стадиями заболевания. Из них рецидив врастания ногтевой пластины в околоногтевой валик спустя 4-7 месяцев проявился у 3 пациентов, что составляет 9,4%.
Учитывая то, что удалось снизить рецидив вросшего ногтя до 9-10%, можно сделать вывод, что вышеописанная операция является методом выбора хирургического лечения вросшего ногтя на всех стадиях заболевания.
Читайте также:
