КТ при переходноклеточном раке почки
Добавил пользователь Дмитрий К. Обновлено: 31.01.2026
Переходноклеточный рак (ТСС), также известная как уротелиальный рак возникает эпителиалия выстилающего мочевые пути.
Наиболее частая локализация переходноклеточного рака - это почечная лоханка. Примерно у 15% переходноклеточный рак имеет агрессивный инфильтрирующий тип роста, способствующий изменению архитектуры органа и прилегающих синусов и паренхимы почки, при этом почечный контур не изменяется. Пик заболеваемости приходится на 60-70 лет. Мужчины болеют в два раза чаще женщины. Факторами риска являются курение, химические канцерогены, циклофосфамид и злоупотребления противоболевыми средствами, особенно при длительном применении фенацетина.
Диагностика
Переходноклеточный рак трудно выявить при нативной КТ. Нефрографическая фаза является оптимальной фазой, чтобы отдифференцировать нормальную почечную паренхиму от переходноклеточного рака.
На экскреторной фазе отлично визуализируются патологические изменения лоханки: дилатация чашек или их растяжение опухолью.
Переходноклеточный рак нередко прорастает в забрюшинное пространство, а также метастазирует в региональные лимфатические узлы, легкие и кости.
Переходноклеточный рак относится к опухолям с высокой частотой рецитирования, поэтому требует тщательного повторного наблюдения.
При переходноклеточном рак не рекомендовано выполнения чрескожной биопсии так, как имеется высокий риск диссеминации.
Данная публикация является предварительным набоском, и внечение дополнений и уточнений только приветствуется.
Рак легких
Рак легкого - это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
- сухой продолжительный кашель, не поддающийся лечению.
- начинается кровохарканье с присоединением мокроты.
- закупорка просвета бронха опухолевыми массами приводит к одышке даже в состоянии покоя. В некоторых случаях возможно повышение температуры.
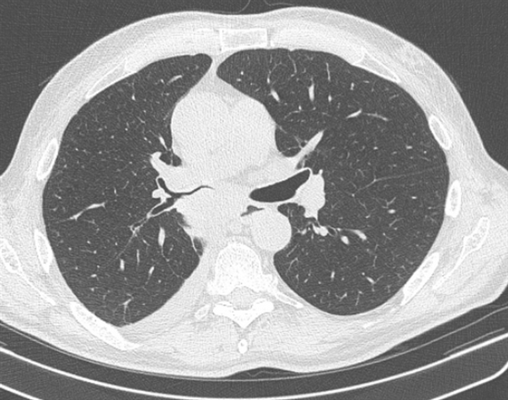
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
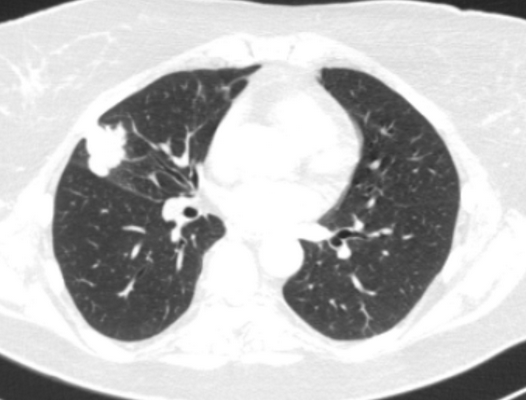
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
- отказ от курения, в том числе и «пассивного» (вдыхание табачного дыма от находящегося рядом курящего человека),
- применение средств индивидуальной защиты (маски, респираторы) при работе с вредными материалами.
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
- хирургический
- химиотерапевтический
- лучевой методы лечения
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
- по объему резекции (лобэктомии (удаление доли легкого), билобэктомии (удаление двух долей легкого), пневмонэктомии (удаление целого легкого)),
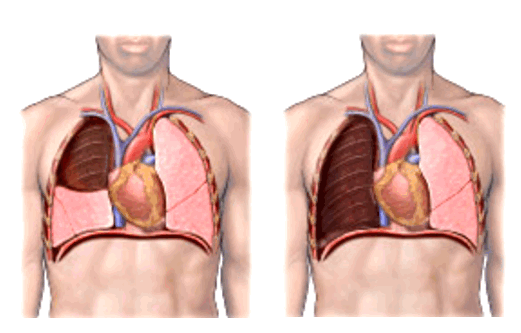
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
- по объему удаления лимфатических узлов грудной полости (стандартные, расширенные, сверхрасширенные),
- по наличию резекции соседних органов и структур (комбинированные операции проводятся при прорастании опухоли в перикард, трахею, верхнюю полую вену, пищевод, аорту, предсердие, грудную стенку, позвоночник). Помимо оперативного лечения возможно применение комплексного подхода, включающего лучевую и химиотерпию.
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)

Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
- пациентам с резектабельной опухолью лёгкого, которым оперативное лечение выполнить невозможно ввиду противопоказаний со стороны сердечно-сосудистой системы или по другим причинам;
- как альтернатива хирургическому вмешательству;
- для снижения риска рецидива при поражении лимфаузлов средостения, положительном крае резекции по данным гистологического исследования.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target - мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
- ингибиторы тирозинкиназы (гефитиниб, эрлотиниб, афатиниб) используются в лечении больных, в опухолевой ткани которых выявлены мутации в гене EGFR.
- При отрицательном статусе EGFR-мутации — ингибиторы ALK (кризотиниб, алектиниб).
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Лучевая диагностика кистозного рака почки
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
По данным разных авторов от 15 до 46,7% почечно-клеточных опухолей являются кистозными 1. Так, по данным D. Harman и соавт. [5], 31% мультилокулярных кист являются карциномами. По данным M. Bosniak [3], около 10% случаев почечно-клеточного рака - это кистозные новообразования. A. Parienty и J. Pradel [12] считают, что на долю кистозного почечно-клеточного рака при ходится 10-15% всех опухолей данного типа. Соотношение мужчин и женщин при кистозном почечно-клеточном раке составляет 2:8. При аналогичной клинической картине с солидным раком почки рентгенологическая и патологическая картина кистозной опухоли, однако, не столь специфична, что может привести к диагностическим ошибкам.
Под кистозным почечно-клеточным раком подразумевается любая злокачественная опухоль, исходящая из эпителия почечных канальцев и представляющая собой объемное жидкостное образование, где более 75% опухоли макроскопически имеет вид кисты [12]. Несмотря на прогресс в области визуализирующих методов диагностики, дифференциальная диагностика кистозного почечно-клеточного рака остается сложной проблемой. Решение ее имеет принципиальное значение для определения тактики лечения и объема хирургического вмешательства. Отсутствие надежной дооперационной диагностики кистозного почечно-клеточного рака почки приводит к поздней диагностике заболевания.
Существуют четыре патогенетических механизма [5], приводящих к развитию кистозного почечно-клеточного рака.
1. Внутренний мультилокулярный кистозный рост
Мультилокулярные кисты в большинстве случаев бывают доброкачественными (мультилокулярная кистозная нефрома), но могут быть и злокачественными в 20-40% случаев. Эти образования представляют собой множественные кисты, которые не сообщаются между собой и объединены псевдокапсулой. Стенки кист и строма между ними содержат клетки почечно-клеточного рака. В стенках кист, перегородках, псевдокапсуле в 20% случаев встречаются множественные кальцинаты. Содержимое кист - чаще всего старая или свежая кровь. Рентгенологические, радиоизотопные, ультразвуковые методы диагностики не позволяют дифференцировать мультилокулярную кистозную нефрому от мультилокулярной кистозной карциномы. Иногда в дифференциальной диагностике не помогает даже компьютерная томография (КТ), поэтому трудности дифференциальной диагностики оправдывают в качестве метода выбора трансабдоминальную нефрэктомию.
2. Внутренний унилокулярный кистозный рост
Истинно кистозные структуры встречаются в цистокарциномах, которые визуализируются в виде тонкостенных жидкостных образований, иногда с перегородками внутри, имеющих эпителиальную неопластическую выстилку, полностью анэхогенное строение, либо содержащих мелкодисперсную взвесь. Цистоаденокарциномы составляют 30% случаев от общего количества кистозного почечно-клеточного рака, в половине случаев диагностируются рентгенологически, при больших размерах опухоль часто подвергается центральному некрозу или в нее происходит кровоизлияние. В 25% случаев определяются множественные кальцинаты, расположенные в самой опухоли. Важное значение имеет ультразвуковое исследование (УЗИ) и КТ. Хотя плотность цистоаденокарциномы по данным КТ составляет 10-20 HU, образование негомогенной структуры. Ангиография в данном случае неэффективна, так как образование чаще всего бессосудистое. На основании анализа многолетних наблюдений за больными с цистоаденокарциномой почки было установлено, что в большинстве случаев при УЗИ диагностируют простую кисту почки, лишь КТ позволяет определить плотные структуры в кисте. I. Dalla-Palma и соавт. [4] проанализировали 27 случаев кистозных опухолей, 11 из которых оказались цистоаденокарциномами и 16 мультилокулярными цистными опухолями. Авторы указывают на то, что наиболее часто приходится дифференцировать цистоаденокарциному и мультилокулярную кистозную карциному между собой, в этой ситуации решающее значение приобретает КТ. При этом наиболее важно определить два критерия: толщину перегородок внутри образования и наличие тканевого компонента в образовании, все остальные критерии (кальцинация, неровность стенки) не имеют существенного значения.
3. Кистозный некроз
Кистозный некроз - как результат массивного некроза и кровоизлияния. При этом масса может быть как уни-, так и мультилокулярной. Однако наряду с массивным жидкостным компонентом имеются крупные тканевые участки.
Некротизированные опухоли составляют 4,5% всех опухолей и 20% кистозного почечно-клеточного рака. Обширные некротические процессы в больших опухолях приводят к образованию жидкостных структур, в связи с чем необходимо дифференцировать их от простых кист. Стенки простых кист тонкие, имеют одинаковую толщину на всем протяжении, в то время как толщина "кистозной стенки" некротизированных опухолей варьирует на разных участках, а внутренние контуры стенки обычно неровные. Иногда внутри некротизированных опухолей наблюдается эхогенная взвесь, обусловленная наличием сгустков крови и тканевого детрита. Позади полостей некроза можно визуализировать эффект дорсального усиления. В отличие от цистоаденокарциномы некротизированные опухоли не имеют эпителиальной выстилки [5].
4. Рак в простой кисте почки
Такое сочетание, по данным разных авторов, составляет от 0,13 до 7% случаев [9, 13-22].
T. Bruun и K. Nielsen [23] считают, что частота возникновения солитарной кисты и опухоли в одной почке составляет 2,9%. При этом они выделяют 4 типа указанных выше сочетанных поражений: 1) различная локализация опухоли и кисты; 2) расположение кисты внутри опухоли; 3) расположение опухоли в кисте; 4) расположение кисты дистальнее опухоли. Авторы считают необходимым проводить цитологическое исследование жидкости, находящейся в кисте, до операции.
По данным этих авторов, возможны 4 варианта существования кисты и опухоли в одной и той же почке: 1) киста и опухоль не связаны друг с другом, являются самостоятельными и отделены здоровой паренхимой; 2) киста образуется внутри опухоли (кистозная дегенерация опухоли); 3) опухоль развивается в стенке кисты; 4) киста развивается в результате блокады канальцев опухолью. По данным авторов, второй вариант обычно соответствует псевдоцистам, с формировавшимся некрозом, когда рост опухоли опережает ее кровоснабжение. Третий вариант - злокачественные кисты. Четвертый вариант - встречается крайне редко [12].
P. Levy и соавт. [9] исследовали 82 пациента с кистозными почечными опухолями и пришли к выводу, что наиболее часто из кистозных карцином встречается кистозный почечно-клеточный рак (33%), псевдокистозная некротическая карцинома. S. Aronson и соавт. [2] относят к кистозным карциномам почечно-клеточный рак и многокамерный кистозный рак почки. I.M. Herve et al. [6] описали 4 случая кистозной формы рака почки.
При обзорной урографии у пациентов с кистозным почечно-клеточным раком выявляется симптом "увеличенной почечной массы". При наличии обызвествлений необходимо учитывать характер их расположения: расположенные по периферии участки кальцификации линейной или скорлупообразной формы чаще всего свидетельствуют о наличии либо солитарной, либо эхинококковой кисты почки, в то время как отложение солей кальция в центральной части паренхимы почки или диффузные вкрапления в одном из участков органа чаще наблюдаются при опухолях.
При экскреторной урографии наличие объемного образования в паренхиме почки проявляется так называемым симптомом "серпа" или "открытой" пасти, которые характеризуются раздвиганием чашечек, сдавлением или смещением лоханки и мочеточника (характерно для кисты), или же "узурацией" или "ампутацией" чашечек, с деформацией лоханки, пиелэктазиями (что более характерно для опухоли) [6, 18, 23, 24]. Дефекты наполнения в области чашечек и лоханки с ровными четкими контурами более характерны для кистозного образования доброкачественного характера, а при опухоли они имеют неровные, нечеткие контуры, свидетельствующие об инфильтративном и деструктивном росте.
По мнению отдельных авторов, анализ экскреторных урограмм позволяет высказать предположение о наличии солитарной кисты почки у 47,7% пациентов, а опухоли почки в 69,7% случаев [24].
Характерные симптомы почечных новообразований при ретроградной пиелографии включают в первую очередь изменения со стороны чашечек: ампутация, сдавление и вытягивание чашечек, сопровождающееся их сужением или расширением; смещение чашечек, сочетающееся с их раздвиганием и увеличением угла между ними; деформацию чашечек в виде "ножки паука". При доброкачественных кистовидных образованиях наиболее характерны симптомы сдавления, компрессии чашечно-лоханочной системы, а при опухолевом росте преобладают признаки инфильтративного и деструктивного роста [6].
Благодаря высокой информативности ультрасонография стала одним из ведущих методов диагностики и дифференциальной диагностики кистозных образований почки. УЗИ позволяет выявить образования небольшого диаметра, установить его характер, локализацию, размеры, четкость контуров, взаимоотношение с прилегающими органами, дающее возможность в 90-98,9% случаев определить дальнейшую тактику ведения пациента.
В случае нагноения кисты, а также наличия гематомы в полости кисты ультразвуковая картина характеризуется неоднородностью структуры жидкостного образования, наличием дополнительных эхосигналов, исходящих как из полости кисты, так и от утолщенной, воспаленной ее стенки.
Основными симптомами кистозной почечно-клеточной карциномы при УЗИ являются: 1) внутренняя структура образования имеет неоднородную эхоструктуру в виде чередования гипо-, изо- и гиперэхогенных участков; 2) выявляется массивная неровная, возможно обызвествленная, капсула, контур которой не всегда четкий; 3) образование может выглядеть как многокамерное жидкостное или гипоэхогенное с эхогенным компонентом, который определяется обычно в виде перегородок; 4) выявление в полости образования внутреннего тканевого содержимого, расположенного чаще всего на периферии образования; 5) выраженная деформация чашечнолоханочной системы пораженной почки; 6) при прорастании опухолью соседних органов и тканей отмечается ограничение дыхательной подвижности почки; 7) возможна визуализация тромба в просвете нижней полой или почечной вен, что имеет существенное значение для дальнейшего плана обследования и тактики лечения; 8) отсутствие эффекта дорзального усиления (рис. 1, 2).
Рис. 1. Эхограмма. Кистозное образование правой почки. Гистологически - почечно-клеточная кистозная карцинома.
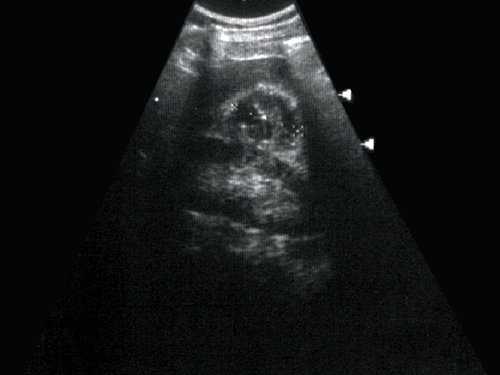
Многокамерное образование неправильной формы, с неровной толстой стенкой, с вкраплениями кальция, множественные перегородки с локальными утолщениями. Выраженная неоднородность внутренней эхоструктуры в виде чередования гипо-, изо- и гиперэхогеных участков.
Трудности в диагностике новообразований почки (клиническое наблюдение)
Урологическая клиника им. И.М. Фронштейна Московской медицинской академии им. И.М. Сеченова.
Москва, Россия.
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Опухоли почек составляют 2-3% всех злокачественных новообразований человека (R. Amato и соавт., 2006) и являются одной из наиболее актуальных проблем урологии. Вероятность обнаружения данной патологии в последнее десятилетие возрастает, что связано как с повышением заболеваемости злокачественными образованиями, так и с ранней доклинической диагностикой. Увеличение частоты выявления онкологических больных с образованиями в почках возможно благодаря внедрению новых методов диагностики (ультразвуковое исследование - УЗИ, магнитно-резонансная томография - МРТ, компьютерная томография) и повышению их информативности (S. Ramsey, 2005), что дало возможность выбирать различную лечебную тактику.
Приводим клиническое наблюдение, в котором ошибка в морфологической структуре опухоли почки могла привести к ошибке в тактике лечения и задержке по времени оказания необходимой медицинской помощи пациенту, что могло отразиться на дальнейшем течении заболевания и жизни больного.
Больной Ш. поступил в клинику 11.01.07 г. с диагнозом: опухоль правой почки сТ3аN0M0(?). Ангиомиолипома левой почки, киста левой почки. Клинические проявления заболевания отсутствовали. При амбулаторном ультразвуковом обследовании было выявлено образование в правой почке. Пациент был госпитализирован в урологическую клинику Московской медицинской академии им. И.М. Сеченова для обследования и лечения.
При осмотре состояние больного удовлетворительное, температура 36,6°С. Кожные покровы обычной окраски и влажности. Язык чистый, влажный. Дыхание свободное, через нос, ЧД 18/мин, ЧСС 76/ мин, АД 130/80 мм рт.ст. Живот мягкий, безболезненный во всех отделах. Перитонеальные симптомы отрицательные. Симптом Пастернацкого отрицательный с обеих сторон. Дизурии нет.
Анализ крови: л. - 7,9 тыс., эр. - 5,0 млн, Hb - 146 г/л, СОЭ - 7 мм/ч, глюкоза - 5,0 ммоль/дл, креатинин - 1,2 мг/дл, мочевая кислота - 7,4 мг/дл, азот мочевины - 12 мг/дл. Анализ мочи: pH - 5,0, уд. вес - 1020, л. - 0-1 в поле зрения, эр. - единицы в поле зрения. Проба по Зимницкому: уд. вес 1010 - 1020, V - 1200 мл.
Данные УЗИ: правая почка с четкими неровными контурами, размером 12,5х6,5 см, подвижная при дыхании. Паренхима верхнего сегмента почки толщиной 1,6 см. В нижнем сегменте почки, преимущественно экстраренально определяется округлое образование повышенной эхоструктуры, до 3 см в диаметре. Подвижность почки 2 см.
Левая почка с четкими неровными контурами, размером 11,5х5,5 см. Паренхима однородная, толщиной до 1,7 см. Чашечно-лоханочная система не дилатирована. На границе верхнего и среднего сегментов определяется округлое образование повышенной эхогенности, 1,7 см в диаметре. Подвижность почки - до 2 см (рис. 1).
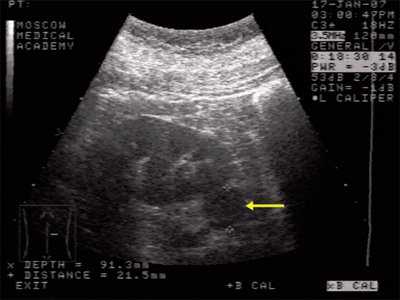
Рис. 1. Ультрасонограмма - стрелкой указано округлое образование в нижнем сегменте почки.
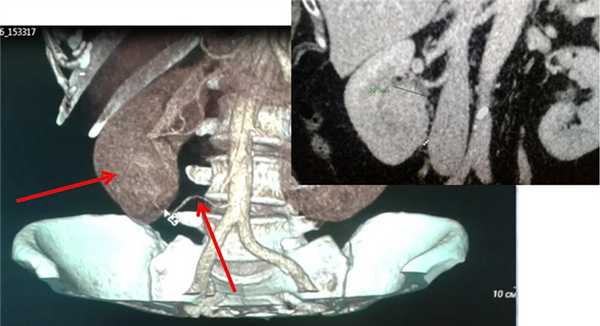
При МСКТ в нижнем сегменте правой почки экстраренально определяется округлое образование диаметром 3 см, неоднородной повышенной плотности, с четкими ровными контурами, не накапливающее контрастный препарат (плотность до контрастирования 63 ед.Н., после контрастирования 64 ед.Н) - осложненная киста (рис. 2). В верхнем сегменте левой почки киста 1,5 см, в среднем ангиомиолипома до 1,8 см в диаметре.
Рис. 2. Мультиспиральная компьютерная томография (МСКТ) - стрелкой указано образование в нижнем сегменте правой почки.
Рак почки
Рак почки - это злокачественная опухоль, развивающаяся из почек. Почки - это парные органы, размерами примерно с кулак, располагающиеся на задней брюшной стенке справа и слева от позвоночника. Над каждой из почек находятся надпочечники.
Основная функция почек - фильтрация крови: удаление воды, солей и вредных веществ, попадающих в организм. Каждая из почек важна, однако, как правило, даже одной почки достаточно для нормального функционирования организма, и множество людей живут полноценной жизнью с одной почкой.
Почечноклеточный рак
Почечноклеточный рак (ПКР) является самым распространенным типом опухоли почки. Около 9 из 10 опухолей почки это ПКР.
Как правило, ПКР представлен одной опухолью почки, однако в некоторых случаях встречаются одновременно поражения обеих почек, или 2 или более опухоли в одном органе.
Существует несколько типов почечноклеточного рака, однако в основном отличить их друг от друга можно лишь под микроскопом. Несмотря на это, знание типа опухоли необходимо для помощи врачу выбрать тактику Вашего лечения.
Среди злокачественных опухолей почек, помимо почечноклеточного рака, существуют еще переходноклеточный рак, опухоль Вильмса и саркома почки.
Переходноклеточный рак
Из каждых 100 раков почки, около 5-10 будут представлять собой переходноклеточный (уротелиальный) рак. Эти опухоли представляют собой опухоли не собственно почки, а собирательной системы — чашек и лоханки. Этот тип рака, так же как и рак мочевого пузыря, очень часто связан с курением и воздействием токсических веществ (например, на производстве). Уротелиальный рак может проявлять себя, подобно почечноклеточному: болью в спине и, иногда, примесью крови в моче.
Переходноклеточный рак обычно лечится хирургически, операция предполагает удаление всей почки и мочеточника вместе с частью стенки мочевого пузыря, куда впадает мочеточник. Химиотерапия бывает необходима до или после операции, в зависимости от степени распространения опухоли.
Около 9 из 10 уротелиальных раков удается обнаружить на ранней стадии. Шансы на излечение снижаются в случае, если опухоль прорастает стенку мочеточника и врастает в почку, либо она выглядит агрессивнее при микроскопическом исследовании.
После лечения уротелиального рака необходимо наблюдаться у врача-онколога и выполнять следующие процедуры:
- цистоскопия — осмотр мочевого пузыря через специальный инструмент
- компьютерная томография
- магнитно-резонансная томографмя
Данная опухоль может появиться в мочевом пузыре и даже в других органах.
Опухоль Вильмса
Данная опухоль почти всегда поражает детей, и крайне редко возникает у взрослых.
Саркома почки
Саркома почки — это редкий тип опухоли, возникающий из стенок кровеносных сосудов или соеденительной ткани почки. Он составляет менее 1%от всех злокачественных опухолей почек
Какие факторы риска являются значимыми для рака почки?
Фактор риска - это что-то, что повышает шанс развития онкозаболевания. Различные опухоли могут иметь разные факторы риска. Некоторые факторы риска, такие как курение, можно предотвратить. Другие же, такие как возраст или наследственность, не могут быть предотвращены.
В случае рака почки, точная причина возникновения опухоли до сих пор не известна. Однако есть несколько путей снизить риск возникновения болезни:
- Курение сигарет ассоциировано с большим количеством случаев рака почки, и отказ от курения может снизить риск.
- Ожирение и высокое артериальное давление также являются факторами риска для рака почки. Контроль артериального давления и меры по снижению веса уменьшают шансы заболеть.
- И, наконец, необходима смена места работы в случае, если приходится контактировать с опасными веществами, такими как кадмий и органические растворители.
Симптомы и признаки рака почки
Опухоль почки на ранних стадиях, как правило, не вызывает никаких симптомов, однако чем больше стадия, тем больше риск появления различных симптомов, таких как:
- Примесь крови в моче (гематурия)
- Боль в пояснице с одной стороне
- Общая слабость
- Потеря аппетита
- Потеря веса, не связанная с диетой
- Повышение температуры на фоне отсутствия инфекционных заболеваний
- Анемия (снижение гемоглобина)
Эти признаки и симптомы могут быть вызваны раком почки, однако наиболее часто они вызываются другими, доброкачественными заболеваниями. Например, одной из основных причин появления крови в моче является мочекаменная болезнь. Таким образом, если появился один или несколько из вышеперечисленных симптомов, лучше посетить врача.
При подозрении на злокачественное образование в почках назначают ряд уточняющих обследований. С их помощью врач получает информацию о размере, границах, месте расположения опухоли в почке и оценивает общее состояние здоровья пациента.
Комплекс исследований может включать в себя:
- Анализ мочи.
- Общий анализ крови.
- Биохимическое исследование крови.
- Компьютерная томография
- МРТ
- Ультразвуковое исследование
- Позитронно-эмиссионная томография (ПЭТ)
Некоторые другие исследования, такие как рентгенография или остеосцинтиграфия, будут полезны для определения распространения опухоли, т.е. метастазирования, в другие органы.
Стадирование рака почки
Лечение и прогноз заболевания определяются в зависимости от стадии опухоли почки. Наиболее широко для стадирования рака почки применяется система AJCC (Американского комитета по злокачественным заболеваниям), также известная как система TNM.
Стадия злокачественного образования зависит от его распространения: прорастания опухоли в близко расположенные ткани и органы, окружающие его лимфатические узлы, а также от наличия метастазов в отдаленных органах.
Стадирование основывается на результатах врачебного осмотра, биопсии и диагностических исследований.
Для злокачественной опухоли почки может быть 2 типа стадирования:
- Клиническая стадия, которая отражает клиническое представление врача о болезни
- Патологическая стадия, которая основана на тех же принципах, что и клиническая, плюс учитываются данные операции и исследования удаленного органа. Патологическая стадия считается более точной, чем клиническая.
Стадия может измениться после операции, например, если будет обнаружено распространение рака шире, чем предполагалось.
Стадия и прогноз
Выживаемость - это часто используемый показатель для оценки прогноза у пациента.
5-летняя выживаемость показывает на процент пациентов, кто прожил более чем 5 лет после установления диагноза. Разумеется, много людей живут намного дольше, чем 5 лет, и многие излечены от заболевания. Также, причиной смерти некоторых людей может быть не онкологическое заболевание.
Выживаемость пациентов с раком почки в зависимости от стадии заболевания
| Стадия | 5-летняя выживаемость |
| I | 81% |
| II | 74% |
| III | 53% |
| IV | 8% |
Эти цифры получены из национальной базы данных по злокачественным заболеваниям США, и могут отличаться для пациентов в РФ. Эти показатели включают в себя людей с установленным диагнозом рака почки, которые позже могли умереть от других причин, например, болезни сердца.
Лечение рака почки
Одним из самых важных факторов, имеющих значение для выбора плана лечения, является стадия заболевания. Также влияют такие факторы, как: общее состояние, возможные побочные эффекты от лечения, возможность полного исцеления, продления жизни или облегчения симптомов.
Варианты лечения рака почки могут включать в себя:
- Хирургию
- Абляцию
- Активное наблюдение
- Лучевую терапию
- Таргетную терапию
- Иммунотерапию
- Химиотерапию
Хирургическое лечение рака почки
Хирургия - это основное лечение рака почки. Шансы избавиться от заболевания без проведения операции очень малы. Даже пациенты с распространением рака на другие органы получают пользу от удаления опухоли почки. Удаление почки с опухолью может помочь некоторым пациентам продлить жизнь, а также убрать такие симптомы как боль и кровотечение.
В зависимости от стадии и расположения опухоли, хирургическим методом может быть удалена только опухоль с окружающей частью почки — так называемая резекция почки, либо целая почка с опухолью — нефрэктомия. Надпочечниковая железа и жировая ткань вокруг почки также может быть удалена вместе с почкой, если возникнет необходимость.
Нефрэктомия
Нефрэктомия - удаление почки, иногда вместе с надпочечником и окружающей жировой клетчаткой. Большинство людей с одной почкой живут обычной жизнью.
В условиях отделения онкоурологии и общей онкологии НИИ онкологии им. Н.Н. Петрова наиболее часто выполняется лапароскопический вариант данной операции. При этом вместо большого разреза используется несколько небольших разрезов 10-15 мм длиной, через которые устанавливаются специальные тонкие инструменты и лапароскоп с видеокамерой на конце. При помощи лапароскопии хирург видит происходящее на экране. После удаления почки для того, чтобы убрать ее из брюшной полости, производится разрез внизу живота, соответсвующий по размерам удаленному органу.
В случае, если опухоль распространяется в просвет почечной вены и/или в нижнюю полую вену, лапароскопический вариант операции возможен, однако он чаще, чем обычно, требует перехода на большой разрез при технических сложностях.
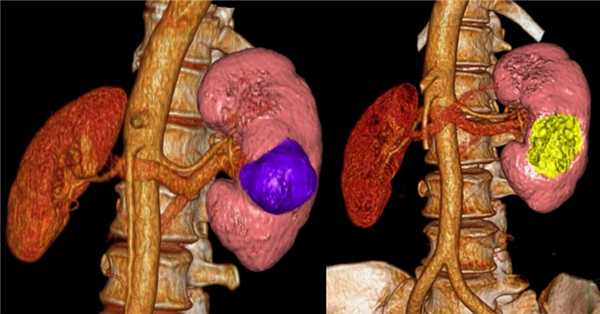
Резекция почки
В ходе данной процедуры, хирург удаляет только ту часть почки, которая содержит опухоль, оставляя оставшуюся ткань почки неповрежденной. В настоящий момент это предпочтительный метод лечения для пациентов с ранней стадией рака почки. Часто резекции вполне достаточно для удаления одиночных небольших опухолей до 4 см в диаметре.
Также этот метод может применяться у пациентов с бОльшими образованиями, до 7 см. Специалистами НИИ онкологии им. Н.Н. Петрова успешно выполнялись вмешательства на опухолях размерами 10 и более см, однако такие операции возможны только в отдельных случаях, с учетом анатомии опухоли.
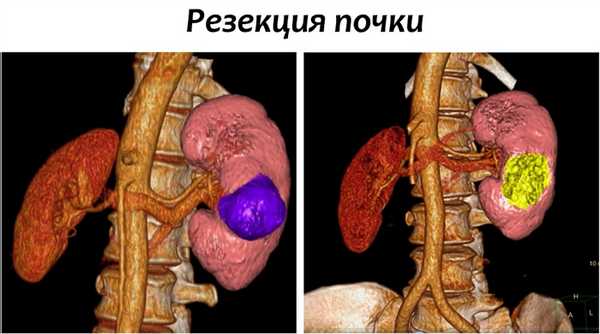
Современные исследования показали, что отдаленные результаты у пациентов, перенесших резекцию почки, почти такие же, как у пациентов, у которых почка была удалена. Однако несомненным плюсом остается сохранение большей части почечной функции.
По сравнению с открытой операцией после лапароскопии менее выражен болевой синдром и уже в первые сутки после операции больные более активны.
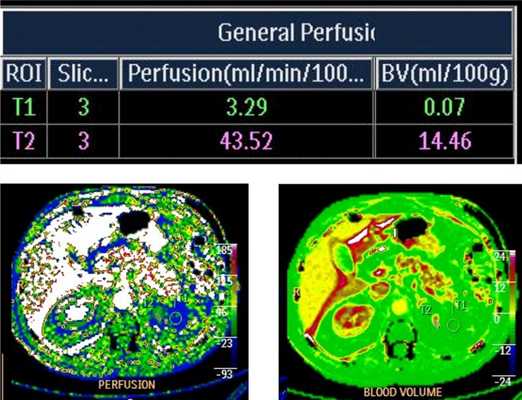
После резекции почки, для определения функционального состояния пациента в НИИ онкологии проводится перфузия почки.
Регионарная лимфаденэктомия (лимфодиссекция)
Эта операция предполагает под собой удаление ближайших к почке лимфатических узлов в случае, если имеется подозрение на их поражение. В настоящий момент не существует единого мнения, необходимо ли во всех случаях рака почки удалять лимфатические узлы. В основном считается, что необходимость удаления лимфоузлов возникает, если они выглядят увеличенными по данным КТ или МРТ, либо в ходе операции.
Удаление надпочечника (адреналэктомия)
Адреналэктомия является стандартной частью нефрэктомии, однако если опухоль расположена в нижнем сегменте почки, относительно далеко от надпочечника, и визуализационные методы не показывают поражения надпочечника, он может быть сохранен. Так же, как и удаление лимфоузлов, удаление надпочечника рассматривается индивидуально в каждом случае.
Удаление метастазов (метастазэктомия)
У около 25% больных раком почки на момент диагностики имеется распространение (метастазы) заболевания на другие органы. Наиболее часто к ним относятся легкие, кости, печень и головной мозг. В некоторых случаях при такой ситуации может помочь оперативное лечение. Наиболее часто оно может применяться в случаях, если имеется единичный метастаз, который может быть хирургически удален, либо в случаях, когда удаление метастаза может облегчить симптомы болезни, такие как боль.
Риск и побочные явления после операции
Оперативное вмешательство всегда предполагает риск возможных осложнений. К ранним осложнениям относятся: реакция на анестезию (наркоз), кровотечение, которое может потребовать переливание крови, формирование гематом и возникновение инфекции. У большинства пациентов после операции возникает боль, которая может быть снята применением обезболивающих препаратов.
Другие риски включают в себя:
- Повреждение в ходе операции других органов и кровеносных сосудов, таких как : селезенка, печень, поджелудочная железа, аорта, нижняя полая вена, кишечник.
- Пневмоторакс (появление воздуха в грудной полости)
- Послеоперационная грыжа в месте проведения разреза
- Истечение мочи в брюшную полость или в забрюшинную жировую ткань после выполнения резекции почки
- Почечную недостаточность (нарушение функции оставшейся почки или части резецированной почки)

Авторская публикация:
Джалилов Имран Бейрутович
врач хирург-онколог отделения онкоурологии
НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Читайте также:
