Лекарства для общей анестезии. Препараты для местной анестезии
Добавил пользователь Skiper Обновлено: 21.01.2026
Средства для наркоза, оказывая угнетающее влияние на центральную нервную систему, вызывают временную утрату сознания, угнетение всех видов чувствительности, снижение мышечного тонуса и рефлекторной активности при умеренном торможении жизненно важных центров продолговатого мозга. Препараты этой группы имеют важное значение для хирургии, развитие которой тесно связано с усовершенствованием обезболивания. Любая операция сопровождается сильными болевыми ощущениями, которые при недостаточном обезболивании могут вести к развитию болевого шока и гибели пациента. Средства для наркоза позволяют полностью снять болевые ощущения и их негативное влияние на организм, получить наиболее эффективное хирургическое обезболивание.
Впервые общий анестетик (азота закись) был применен Уэллсом в 1844 году при удалении зубов, но датой открытия наркоза считают 1886 год, когда Мортон публично продемонстрировал наркотическое действие эфира диэтилового. Известный хирург Н.И.Пирогов в том же году организовал массовое применение эфира перед операциями на поле боя.
По способу введения в организм все наркозные средства можно разделить на средства для ингаляционного наркоза, вводимые в организм через дыхательные пути, и для неингаляционного наркоза, вводимые, как правило, внутривенно.
Механизм действия наркозных препаратов заключается в блокаде межнейронной (синаптической) передачи возбуждения в центральной нервной системе. Единой теории, объясняющей их влияние на синаптическую передачу, нет. Данный эффект связывают с физико-химическими свойствами препаратов (способностью растворяться в липидах, содержание которых в нервной ткани повышено, нарушать окислительные процессы, адсорбироваться на мембране нервных клеток, образовывать нестойкие связи с белками нейронов центральной нервной системы, формировать с водой кристаллогидраты и т.д.). Несмотря на различие в биохимическом и физико-химическом механизме действия, все наркозные средства влияют на мембрану нейронов, изменяя ее проницаемость для ионов натрия и калия, нарушая процесс деполяризации. Это препятствует возникновению потенциала действия, в результате блокируется межнейронная передача возбуждения. Возможно, некоторые препараты действуют на пресинаптическом уровне, нарушая освобождение медиаторов, обусловливающих межнейронные контакты. В зависимости от химического строения и физико-химических свойств различные препараты имеют особенности влияния на нейроны, что отражается на их фармакодинамике. Чувствительность синапсов различных отделов центральной нервной системы к наркозным средствам неодинакова: наиболее чувствительны к действию химических агентов синапсы восходящей активирующей системы ретикулярной формации ствола мозга и коры головного мозга, наиболее устойчивы - жизненно важные центры продолговатого мозга. Это обусловливает наличие нескольких периодов в течение наркоза - выделяют 4 основные стадии, выраженность которых может варьировать в зависимости от особенности действия отдельных общих анестетиков.
Сразу после введения в организм наркозного препарата развивается стадия анальгезии или оглушения (первая стадия). Она характеризуется резким снижением болевой чувствительности, спутанностью сознания, но контакт с пациентом сохраняется. Хотя продолжительность стадии анальгезии невелика (5-10 мин), она может использоваться для проведения кратковременных операций. Стадию анальгезии можно удлинить, используя перед наркозом (премедикация) болеутоляющие и успокаивающие средства и поддерживая во вдыхаемом воздухе определенную концентрацию наркозного вещества.
В стадии возбуждения (вторая стадия) наблюдается полное выключение сознания, двигательное и речевое возбуждение, значительные колебания артериального давления, ритма сердца и дыхания. Возникновение этой стадии объясняется полным угнетением коры и снятием ее тормозящего влияния на нижележащие отделы, что сопровождается вторичным возбуждением подкорковых структур и повышением рефлекторной деятельности. В этот период нельзя проводить каких-либо хирургических вмешательств, так как возможна остановка дыхания, фибрилляция и остановка сердца.
В стадии хирургического наркоза (третья стадия) угнетение коры, подкорковых образований и спинного мозга приводит к полной утрате сознания, чувствительности, рефлексов, расслаблению скелетной мускулатуры, нормализуется артериальное давление, урежается пульс, дыхание становится ритмичным, поскольку сохраняется функция жизненно важных центров продолговатого мозга. Большинство хирургических вмешательств проводится в этой стадии.
Сразу после прекращения вдыхания наркозного средства начинается стадия пробуждения, при этом функции центральной нервной системы восстанавливаются в обратной последовательности. При передозировке наркозных препаратов наблюдается глубокое угнетение жизненно важных центров продолговатого мозга, нарушается дыхание и кровообращение, резко расширяются зрачки, смерть наступает от паралича дыхательного центра и остановки дыхания.
В чистом виде мононаркоз в настоящее время применяется редко. Для более быстрого введения в наркоз и уменьшения осложнений от применения общих анестетиков используется комбинированный и смешанный наркоз, а для подготовки к операции проводится премедикация - пациенту назначают успокаивающие и болеутоляющие препараты. При смешанном наркозе используют сочетание некоторых средств для наркоза (например, эфир, фторотан и закись азота), что позволяет снизить дозу каждого из них, а следовательно, и токсичность. Комбинированный наркоз основан на сочетании неингаляционного и ингаляционного наркоза. Современный уровень развития анестезиологии (науки, изучающей возможные варианты обезболивания) позволяет подбирать индивидуальную схему премедикации и наркоза для каждого пациента с учетом его общего состояния, характера заболевания и планируемого объема хирургического вмешательства. Наркотизирование проводит врач- анестезиолог, который должен в совершенстве владеть приемами реаниматологии, то есть восстановления утраченных жизненных функций, что может наблюдаться во время наркотизирования и проведения операций. Врач-анестезиолог должен не только снять боль, но и позволить хирургу провести операцию с наименьшими нарушениями функций различных органов и систем, с наименьшими затратами жизненных сил организма пациента. Активность общих анестетиков повышается введением успокаивающих и болеутоляющих препаратов. Для расслабления скелетной мускулатуры используют миорелаксанты, для устранения отрицательных вагусных рефлексов применяют М-холиноблокаторы (атропин и другие). При необходимости в предоперационную терапию включают сердечно-сосудистые, антигистаминные и другие препараты.
К средствам для наркоза предъявляют определенные требования. Они должны иметь высокую наркотическую активность, обеспечивать хорошую управляемость наркозом, то есть давать быстрое введение (желательно без стадии возбуждения) и выведение из наркоза. хорошую регулируемость его глубины, малую токсичность, большую широту наркотического действия, т.е. достаточный диапазон между концентрацией препарата в крови, вызывающей стадию наркоза, и концентрацией, вызывающей угнетение жизненно важных центров продолговатого мозга.
Наркозные средства
Для общего обезболивания (наркоза, или общей анестезии) в современной анестезиологии применяют различные лекарственные средства. В зависимости от их физико-химических свойств и способов применения их делят на ингаляционные и неингаляционные.
К средствам для ингаляционного наркоза относится ряд легко испаряющихся (летучих) жидкостей (галотан, эфир для наркоза) и газообразных веществ (главным образом закись азота). В связи с хорошими наркотизирующими свойствами и безопасностью (не воспламеняются и не взрывоопасны) фторированные углеводороды, особенно галотан, нашли широкое применение в анестезиологической практике, вытеснив ранее применявшийся Циклопропан и ограничив применение эфира для наркоза. Потерял значение как средство для наркоза хлороформ.
К средствам для неингаляционного наркоза относят барбитураты (тиопентал натрий) и небарбитуровые препараты (кетамин и др.).
Для введения в наркоз (индукции) чаще применяют неингаляционные наркотические средства (барбитураты и др.), вводимые внутривенно или внутримышечно, а основной наркоз проводят ингаляционными или неингаляционными средствами для наркоза. Основной наркоз может быть однокомпонентным — простым (мононаркоз) или многокомпонентным — комбинированным. Вводный наркоз может осуществляться также соответствующими концентрациями средств для ингаляционного наркоза (азота закись в смеси с кислородом и др.).
В процессе подготовки к операции проводится премедикация, включающая назначение больному успокаивающих, анальгетических, холинолитических, сердечно-сосудистых и других препаратов. Эти средства применяют с целью ослабить отрицательное влияние на организм эмоционального стресса, предшествующего операции, и предупредить возможные побочные явления, связанные с наркозом и оперативным вмешательством (рефлекторные реакции, нарушения гемодинамики, усиление секреции желез дыхательных путей и др.). Премедикация облегчает проведение наркоза: возможно уменьшение концентрации или дозы применяемого для наркоза средства, менее выражена фаза возбуждения и др.
Во время наркоза и при выходе из него также используют анальгетики, миорелаксанты (или декураризирующие средства), сердечно-сосудистые препараты и др., способствующие сохранению функций организма на физиологическом уровне.
В последние годы для общего обезболивания широко пользуются внутривенным введением различных сочетаний нейротропных средств, стремясь получить так называемую сбалансированную анестезию без использования традиционных ингаляционных средств для наркоза. Одним из методов такого вида общего обезболивания, основанным на применении нейролептиков (дроперидол) в сочетании с анальгетиками (фентанил, тримеперидин и др.), является нейролептанальгезия (НЛА). Другой многокомпонентный метод — атаральгезия, или транквиланальгезия, также предусматривает использование анальгетиков (фентанил, тримеперидин и др.) в сочетании с транквилизаторами (диазепам, феназепам или др.), натрия оксибатом, холинолитиками (атропин, метациния йодид) и другими препаратами.
Одним из методов общего обезболивания является введение наркотических анальгетиков (морфин или др.) в спинномозговой канал.
2.1.1.1. Местноанестезирующие средства
Местноанестезирующие средства при контакте с чувствительными нервными окончаниями или проводниками вызывают утрату чувствительности - анестезию (от греч. aesthesis -ощущение, боль, an -отрицание). Они уменьшают или полностью устраняют поток импульсов с места болезненных манипуляций (операции) в центральную нервную систему, при этом боль снимается без выключения сознания и сохраняется контакт пациента с врачом.
К местноанестезирующим средствам предъявляют ряд требований: они должны иметь высокую избирательность и большую широту действия, низкую токсичность, не раздражать ткани, выдерживать стерилизацию и давать достаточное обезболивание тканей для проведения длительных операций; желательно, чтобы они суживали сосуды.
Угнетая немиелинизированные волокна типа С, местные анестетики снимают прежде всего болевую чувствительность, затем обонятельную, вкусовую, температурную и, в последнюю очередь, - тактильную; ощущение прикосновения и давления проводится по миелинизированным волокнам типа А. Двигательные волокна, имеющие большой диаметр, сравнительно устойчивы к действию этих препаратов, поэтому снятие чувствительности не сопровождается параличом мышц.
По химической структуре местные анестетики разделяют на две группы: сложные эфиры и амиды.
К сложным эфирам относятся прокаин (новокаин), кокаин, тетракаин (дикаин), бензокаин (анестезин). Эфирные связи нестойки, поэтому анестетики этой группы быстро разрушаются ферментами в тканях и крови и действуют непродолжительно.
К группе амидов относятся: тримекаин, лидокаин (ксилокаин, ксикаин). бумекаин (пиромекаин), мепивакаин (менивастезин, скандонест), артикаин (ультракаин, септонест), бупивакаин (маркаин). Местные анестетики группы амидов, биотрансформация которых происходит только в печени, медленнее инактивируются, действуют более длительно.
По длительности действия местные анестетики разделяют на 3 группы:
1. Короткого действия - до 30-50 мин (новокаин).
2. Средней продолжительности действия - до 45-90 мин (лидокаин, тримекаин, мепивакаин, ультракаин).
3. Длительного действия - до 90 мин и более (бупивакаин).
Местные анестетики являются слабыми основаниями, плохо растворимыми в воде, поэтому применяют их в виде кислых водорастворимых солей (например, гидрохлоридов), которые легко диффундируют во все ткани, но не обладают местноанестезирующей активностью. Последняя возвращается после гидролиза соли в тканях: освобождается анестетик-основание, хорошо растворимый в липидах, которыми богата нервная ткань. Большинство местных анестетиков имеет константу диссоциации 7,7-7,8, поэтому гидролиз возможен только в щелочной среде (при рН не ниже 7,4).
Механизм действия местных анестетиков связывают с нарушением в окончании нерва или нервном волокне электрохимических процессов, осуществляющих транспорт ионов через мембрану и проведение нервных импульсов. Обладая высокой липидорастворимостью, анестетик-основание поглощается мембраной нервного волокна, накапливаясь на ней. Внутри клетки рН ниже, чем на наружной стороне мембраны, и местные анестетики переходят в катионную форму, которая взаимодействует с рецепторами мембраны. Снижается проницаемость клеточной мембраны для ионов, особенно натрия (блокируются натриевые каналы). Заряд мембраны стабилизируется, деполяризация и потенциал действия не возникают, а значит невозможна генерация (проведение) нервного импульса. В результате импульсы, прежде всего болевые, с периферии в центральную нервную систему не поступают, что позволяет безболезненно проводить травматичные манипуляции и операции. Активность препарата зависит от растворимости в воде и жирах, а также связывания с белками мембраны нервного волокна.
Таблица 1 Физико-химические и фармакологические свойства местных анестетиков
| Свойства | Новокаин | Лидокаин | Мепивакаин | Ультракаин |
| Константа диссоциации (рКа) | 8,9 | 7,8 | 7,7 | 7,8 |
| Связывание с белками в % | 5,8 | 77 | 78 | 95 |
| Сравнительная активность | 1 | 2-4 | 2-4 | 3-5 |
| Сравнительная токсичность | 1 | 2 | 2 | 1.5 |
При прочих равных условиях местный анестетик тем более эффективен, чем выше концентрация его на наружной стороне мембраны нервного волокна.
В условиях воспаления, сопровождающегося локальным, тканевым ацидозом, эффект местных анестетиков снижается, так как затруднен гидролиз соли и освобождение анестетика-основания (особенно новокаина, имеющего константу диссоциации 8,9). Кроме того, наличие при воспалении гиперемии и повышенной проницаемости сосудов ускоряет всасывание анестетиков с места введения. Для усиления действия местноанестезирующих средств проводят премедикацию успокаивающими и болеутоляющими препаратами. К растворам местных анестетиков добавляют сосудосуживающие средства (адреналин, норадреналин, вазопрессин и др.). Вазоконстрикторы, замедляя резорбцию анестетика с места введения, пролонгируют и усиливают анестезию, уменьшают токсичность препарата.
В зависимости от проводимого вмешательства можно использовать различные виды местного обезболивания.
Поверхностная, концевая, терминальная или аппликационная анестезия достигается нанесением местноанестезирующего средства (в виде раствора, мази или присыпки) на слизистую оболочку, раневую поверхность, пульпу или твердые ткани зуба. Для этого вида обезболивания следует применять препараты, хорошо проникающие в ткани и воздействующие на чувствительные нервные окончания. Через неповрежденную кожу они не проходят. Для поверхностной анестезии используют кокаин. дикаин, анестезин, пиромекаин, лидокаин и тримекаин в растворах или мазях 1-5% концентрации.
Инфильтрационная анестезия достигается послойным пропитыванием тканей раствором местных анестетиков, при этом возникает блокада чувствительных нервных окончаний и волокон. Для этого вида анестезии пригодны только малотоксичные препараты (новокаин, тримекаин, лидокаин, мепивакаин и ультракаин) в низкой концентрации (0,25-0,5% растворы), поскольку для пропитывания тканей нередко требуются большие объемы препарата.
Проводниковая или регионарная анестезия достигается введением раствора анестетика по ходу нерва: блокируется проведение импульсов по нервному стволу и утрачивается чувствительность тканей, иннервируемых данным нервом. Для проводниковой анестезии используются те же препараты, что и для инфильтрационной (новокаин, тримекаин, лидокаин, мепивакаин, ультракаин и бупивакаин), однако объем вводимого анестетика меньше, а концентрация выше (1-4% растворы). Еще меньшие объемы анестетика (1-2 мл) применяют при спинномозговой анестезии, являющейся разновидностью проводниковой. Используются либо очень активные препараты (лидокаин), либо новокаин в высокой (5%) концентрации.
Виды анестезии и препараты

Современная анестезия позволяет провести комфортное лечение - без боли и неприятных ощущений, во сне или с сохранением сознания. Анестетики, которые применяются для обезболивания, не только эффективные, но и безопасные. Их применение возможно даже у пациентов группы риска: при наличии сахарного диабета, бронхиальной астмы или высоком риске развития аллергических реакций, при патологиях сердечно-сосудистой системы, при беременности или в период лактации.
Довольно часто пациенты, которые приходят на прием в клинику Smile-at-Once отмечают, что на них не действует анестезия и предлагают попробовать общий наркоз или седацию. Однако в большинстве ситуаций подобные проблемы решаются правильным введением анестетика 1 . Специалисты нашего центра профессионально владеют техниками как поверхностного, так и глубокого обезболивания.
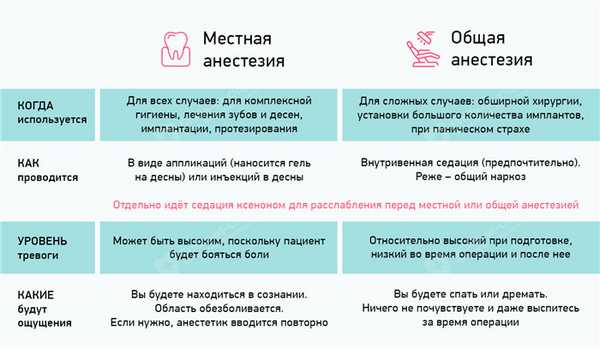
Виды анестезии в стоматологии
Анестезия в стоматологии бывает общей и местной. К первой относятся внутривенная седация, а также общий наркоз. То есть препараты действуют не местно в полости рта, а на весь организм. Собственно, это обычная общая анестезия, которая применяется в медицине повсеместно - просто именно в стоматологии используются определенные виды. К местной, как уже становится понятно, относится всем привычная «заморозка», которая вводится инъекционно.
Отдельно также можно выделить седацию ксеноном или ксенонотерапию - второе название будет даже более правильным, поскольку такая анестезия используется для подготовки к местному или общему обезболиванию. Она позволяет снизить уровень тревоги и стресса, насыщает клетки организма кислородом, за счет чего оказывает общий оздоровительный и даже омолаживающий эффект! Не является самостоятельным видом обезболивания, но используется именно в комплексе с другими подходами.
Седация ксеноном или ксенонотерапия для подготовки к основной анестезии
Это отдельный тип обезболивания, который может применяться в комплексе как с местной, так и с общей анестезией (по необходимости). Ксенон - это инертный газ, который быстро начинает действовать и точно также быстро выводится из организма. Оказывает расслабляющее воздействие: уменьшается тревожность, пациент расслабляется. При этом во время операции он находится в полном сознании, может общаться с врачом, понимает все, что происходит вокруг. Процедуру можно прервать при необходимости, если есть дискомфорт. Одновременно используются местные анестетики, поскольку сам по себе ксенон не имеет ярко выраженного обезболивающего воздействия.
Среди приятных «бонусов» - насыщение клеток кислородом, восстановление обменных процессов. То есть это не только снижение стрессовой нагрузки, но и общее оздоровление организма.
Виды общей анестезии в стоматологии
К этому типу относится два вида анестезии. Это общий наркоз, а также внутривенная седация. Такие варианты обезболивания предпочтительны при масштабном и длительном хирургическом вмешательстве, например, при одновременном удалении большого количества зубов и установке дентальных имплантов на одной или сразу обеих челюстях. Показанием к использованию данного типа анестезии также является панический страх со стороны самого пациента.
Общий наркоз в стоматологии
При общем наркозе пациент погружается в сон на 1-2 часа или более, т.е. на все время проведения лечения. Препарат при этом вводится внутривенно, реже - ингаляционным способом. По возможности, общего наркоза все-таки стоит избегать, поскольку его воздействие на многие органы достаточно токсичное. Даже несмотря на то, что в стоматологии используются более «легкие» препараты, чем при проведении сложных хирургических операций. Это достаточно большая нагрузка на организм, особенно на сердце, нервную и сердечно-сосудистую системы.
Внутривенная седация
Внутривенная седация не имеет столь ярко выраженных негативных последствий для организма. Здесь используются более мягкие и щадящие препараты. Седация погружает человека в полусонное состояние - пациент может реагировать на команды врача, общаться и понимать его. При этом человек полностью расслаблен, может даже уснуть на несколько часов. Таким образом, внутривенная седация - это более щадящий и безопасный вид обезболивания.
Это интересно! Само слово «седация» означает «успокоение». Она может проводиться как ингаляционным способом (для этого используется закись азота или более безопасный и эффективный ксенон), а также внутривенным с подбором препаратов строго индивидуально.
Лечим без боли и дискомфорта!
Индивидуальный подбор препаратов, самое современное оборудование и сертифицированные врачи, которые профессионально работают со всеми видами анестезии.
Какой бывает местная анестезия
Местная анестезия позволяет обезболить определенную область, где планируется вмешательство. Пациент находится в сознании. И этого на самом деле более чем достаточно даже для проведения сложных хирургических операций.
При местном введении всех типов анестетиков используются специальные многоразовые шприцы, которые имеют выемку для введения карпулы - это герметично запечатанная ампула с анестетиком. В отличие от одноразовых, карпульные шприцы имеют более тонкую иглу, что позволяет вводить препарат медленно и исключить таким образом болезненность. Все шприцы для многоразового использования обязательно проходят антисептическую обработку и стерилизацию с помощью современного ультразвукового и температурного стерилизационного оборудования.
Аппликационная анестезия
Это поверхностная анестезия, при которой анестетик в виде геля наносится на слизистые и проникает в глубокие ткани лишь незначительно. Проводится в основном при комплексной гигиене полости рта, позволяет уменьшить болезненность при удалении зубного камня из-под десен, особенно при использовании ультразвука для этих целей.
Инфильтрационная анестезия
Классическая «заморозка», которая применяется в стоматологии при проведении практически любых манипуляций. Препарат вводится под слизистую, в надкостницу или непосредственно в кость. В зависимости от процедуры и болевого порога пациента выбирается нужная дозировка - к примеру, при остром пульпите или сложном удалении зуба используется бо́льшая концентрация лекарственного средства. Если пациент боится уколов, дополнительно может быть применена аппликационная анестезия для обезболивания места введения иглы, или же седация ксеноном.
При проведении процедуры врач обязательно учитывает анатомию челюстной системы. К примеру, на нижней челюсти альвеолярная кость более плотная, поэтому анестезия менее действенная. На верхней челюсти при проведении манипуляций в районе зубов мудрости существует риск задеть иглой одну из ветвей лицевого нерва, что чревато развитием невралгии. Врачи клиники имеют необходимую квалификацию, поэтому даже самая сложная анестезия проводится совершенно безопасно для пациента.
Проводниковая анестезия
Данный тип анестезии применяется при проведении длительных операций с повышенной сложностью. В отличие от инфильтрационной используется анестетик с большей концентрацией действующего вещества. Он вводится непосредственно в нерв, поэтому действие такой анестезии, во-первых, более продолжительное по времени, во-вторых, распространяется на больший по периметру участок. Применяется при удалении зубов, хирургических операциях, установке большого количества имплантатов.
Препараты для местной анестезии
В клинике Smile-at-Once используются современные анестетики последнего поколения - эффективные, нетоксичные и абсолютно безопасные, даже для беременных женщин, пожилых людей или детей. Мы не применяем препараты на основе новокаина или лидокаина из-за токсичности и высокого риска развития аллергических реакций. К тому же средства артикаиновой группы, которые сегодня применяются для местной анестезии, превосходят по эффективности лидокаин в 5-6 раз.
«Ультракаин» для всех групп пациентов
Оригинальный препарат французского производства, который используется для проведения как инфильтрационной, так и проводниковой анестезии. Он безопасный, применяется даже при наличии аллергических реакций, подходит пациентам с заболеваниями сердца, беременным женщинам. Его эффективность очень высокая, при этом он моментально выводится из организма и не оказывает совершенно никакого вреда.
Основное действующее вещество - артикаин, к которому для усиления анестетика и продления его действия добавляется эпинефрин. Он обеспечивает локальное сужение сосудов, что значительно сокращает период реабилитации после проведения лечения. В зависимости от концентрации эпинефрина существует три типа препарата - для разных манипуляций и категорий пациентов.
«Ультракаин-форте» (концентрация 1:100.000) - препарат с высокой дозой эпинефрина, применяется при проведении хирургических операций. «Ультракаин ДС» с низкой концентрацией (1:200.000) - используется для проведения терапевтического лечения, в том числе у пациентов с заболеваниями сердечно-сосудистой системы, повышенном артериальном давлении, подходит беременным и кормящим женщинам. В «Ультракаин Д» эпинефрин не добавляется. Действие препарата короткое, но его можно применять при аллергических реакциях, бронхиальной астме, при ярко выраженных сердечно-сосудистых патологиях.
«Убистезин»
Более дешевый, но не менее качественный аналог «Ультракаина», выпускаемый немецкой компанией 3M. В его составе - аналогичные действующие вещества: артикаин гидрохлорид и эпинефрин. Имеет две формы выпуска, в зависимости от концентрации последнего (1:100.000 или 1:200.000). Применение допускается при грудном вскармливании, сердечно-сосудистых патологиях.
«Артикаин»
Раствор для инъекций, который состоит непосредственно из основного действующего вещества - артикаина. Недорогой препарат российского производства. Применяется для проведения инфильтрационной или проводниковой анестезии. Может использоваться в чистом виде, либо с добавлением в определенной пропорции эпинефрина/раствора глюкозы. Не применяется при бронхиальной астме и ярко выраженных аллергических реакциях.
«Скандонест» для пожилых людей
Основное действующее вещество данного препарата французского производства - мепивакаин гидрохлорид. Не применяется при беременности и бронхиальной астме, но использование допускается у пациентов с сердечно-сосудистыми патологиями, поскольку препарат не содержит в составе эпинефрин, адреналин и консерванты. Подходит для пожилых людей, особенно при наличии повышенного давления. Является одним из самых безопасных анестетиков для проведения как инфильтрационной, так и проводниковой анестезии. Его недостаток - в коротком сроке действия, что требует повторного введения препарата примерно каждые 30 минут при проведении длительных процедур.
«Ораблок»
Еще один препарат, основные действующие вещества которого - это артикаин и эпинефрин с различной концентрацией последнего, что влияет на действие и длительность обезболивания. Не применяется при беременности и ярко выраженных сердечно-сосудистых патологиях.
«Наропин» для сложных хирургических операций
Анестетик длительного действия, основное действующее вещество которого - ропивакаина гидрохлорид. Продолжительность обезболивания зависит от дозировки. Очень часто данный препарат применяется для проводниковой анестезии при проведении сложных хирургических операций и установки большого количества имплантатов. Среди противопоказаний - лишь индивидуальная непереносимость анестетиков амидного ряда.
Показания и преимущества проведения местной анестезии
Поскольку местная анестезия используется повсеместно, показания к ее применению очень широкие. Современные препараты очень качественные и совершенно безопасные (особенно если использовать их вдумчиво, предварительно собрав качественный анамнез о состоянии здоровья пациента). Уровень стресса от лечения без анестезии и тем более с острой болью может быть запредельным - очень часто после этого пациенты отказываются посещать стоматолога, запуская проблемы с зубами. Не бойтесь анестезии - вы не получите такую «дозу» препарата, которая вам навредит, даже если придётся лечить зубы несколько дней подряд.
- снятие зубных отложений,
- лечение зубов любой сложности,
- проведение пластических операций на деснах,
- удаление зубов,
- хирургические операции в полости рта,
- подготовка и проведение имплантации зубов.
- полное купирование любых болезненных ощущений,
- безопасность, отсутствие токсического воздействия на организм,
- быстрое выведение из организма,
- минимум побочных действий,
- выбор препарата исходя из состояния здоровья, возраста пациента.
Есть ли недостатки у местной анестезии?
Местная анестезия практически не имеет недостатков. В отличие от препаратов, которые использовались ранее, современные анестетики абсолютно безопасные, имеют минимум противопоказаний, быстро выводятся из организма, не оказывают негативного влияния на сердце, почки и печень. При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
«В нашей клинике применяется строго индивидуальный подход. Мы отобрали несколько самых действенных и безопасных препаратов - для каждого пациента мы подбираем свою методику, препарат и его концентрацию, исходя из индивидуальных особенностей. Поэтому каждый, кто проходит лечение, имплантацию или протезирование в клинике Smile-at-Once, может чувствовать себя в полной безопасности».
Жиленко Евгений Александрович,
Хирург-имплантолог, пародонтолог, ортопед
Стаж работы более 18 лет
записаться на прием

Современные технологии для введения анестезии
Болезненность проведения самой анестезии, а также ее действенность, на 90% зависят от мастерства стоматолога. Профессиональный врач приложит максимум усилий и будет использовать различные приемы для того, чтобы пациент чувствовал себя комфортно. Однако все люди разные, у каждого - свой болевой порог и именно поэтому очень важен индивидуальный подход не только к концентрации препаратов, но и премедикации перед непосредственным введением анестезии.
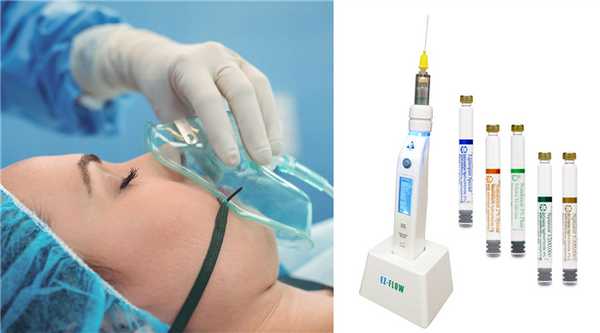
Сегодня в помощь врачам были разработаны специальные аппараты для проведения анестезии. Естественно, они работают под контролем специалиста. Электронная система оснащена специальными датчиками давления - чтобы не было боли, анестетик должен вводиться очень медленно и сразу после прокола тканей. Аппарат оснащен специальными иглами с очень тонким двойным кончиком, что опять же уменьшает болезненность.
Кроме того, за счет введения малой дозы анестетика проводится своеобразная аллергопроба - врач оценивает состояние мягких слизистых (отек, покраснение, сыпь) и общую реакцию пациента, а сила давления при этом контролируется аппаратом.
Лечение проводится под контролем анестезиологов, способных оказать первую помощь. Специальное оборудование отслеживает показатели общего состояния организма.
Если есть какая-то угроза, станции скорой помощи - в 800 метрах от клиник! Вы под надежной защитой профессионалов.
Применение анестезии при патологиях здоровья
- сахарный диабет, бронхиальная астма, аллергические реакции: используются анестетики без консервантов и с минимальным количеством эпинефрина. При данных проблемах препараты подбираются строго индивидуально, чаще всего по результатам дополнительных анализов,
- повышенное давление, заболевания сердца: с минимальным содержанием или без эпинефрина. Также важно, чтобы в анестетиках не содержался адреналин. При данных патологиях может применяться внутривенная или седация ксеноном,
- беременность и период лактации: препараты с низким содержанием эпинефрина - в минимальных дозировках действующее вещество не проникает через плаценту и практически не попадает в грудное молоко (лишь в небольшом количестве, но это не оказывает никакого негативного влияния, поэтому после лечения зубов можно не пропускать кормление и не нужно сцеживать молоко). Важно то, что использовать препараты без добавления сосудосуживающего эпинефрина нельзя - в этом случае сосуды остаются открытыми и действующее вещество будет быстро распространяться по всему организму, что повышает риск его передачи плоду или ребенку через грудное молоко.
Что делать, если анестезия не действует?
На самом деле таких ситуаций не бывает. Меньше, чем у 1% всех пациентов есть чувствительность к определенному типу препаратов, поэтому достаточно просто подобрать подходящий. Чаще всего причина кроется в неправильном введении анестетика или неверно подобранной дозировке.
Седация и наркоз - это безопасно?
Да, если они проводятся профессиональными врачами, которые имеют большой опыт работы и прошли соответствующее обучение (а для проведения общего наркоза также требуется наличие лицензии - тут уже нужен анестезиолог-реаниматолог), то процедура будет совершенно безопасной. Кроме того, при сложной и длительной имплантации использование седации является даже предпочтительной - вы меньше устаете, вам не нужно сосредотачиваться на том, чтобы в течение нескольких часов держать рот открытым и фиксировать голову в определенном положении. Для вас 3-4 часа операции проходят в одно мгновение. Вы будете находиться под контролем специалистов, а перед операцией сдадите достаточно обширный перечень анализов для качественной подготовки к лечению и выбора наиболее подходящего, безопасного препарата.
1 Зорян Е.В. Ошибки и осложнения при проведении местной анестезии в стоматологии, 2007.
Механизмы действия и виды анестетиков

Анестетики разделяют на:
- Местные
- Общие:
а) ингаляционные - летучие жидкости и газы
б) неингаляционные (внутривенные)

Таблица 1
1. Местные анестетики
Местные анестетики обратимо снижают возбудимость чувствительных нервных окончаний и блокируют проведение афферентных импульсов в нервных стволах в зоне непосредственного применения, используются для устранения боли.
Первый препарат этой группы — кокаин, был выделен в 1860 г. Альбертом Ньюманом из листьев южноамериканского кустарника Erythroxylon coca. Ньюман, как многие химики прошлого, попробовал новое вещество на вкус и отметил онемение языка. Профессор Военно-медицинской академии Санкт-Петербурга Василий Константинович Анреп в 1879г. подтвердил способность кокаина вызывать анестезию. В экспериментах на лягушках он обнаружил, что кокаин влияет «парализующим образом» на окончания чувствительных нервов. В. К. Анреп исследовал действие кокаина на себе: инъекция кокаина в дозе 1 — 5 мг под кожу сопровождалась полной анестезией — укол булавкой, прижигание тлеющей спичкой не вызывали боли. Аналогичный эффект наблюдался при закапывании раствора кокаина в глаз и нанесении его на слизистую оболочку языка.
Местные анестетики классифицируют на сложные эфиры (анестезин, дикаин, новокаин) и замещенные амиды (лидокаин, тримекаин, бупивакаин). Местные анестетики — сложные эфиры подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин. Их эффект пролонгируют антихолинэстеразные средства (прозерин). Продукт гидролиза — n-амино-бензойная кислота ослабляет бактериостатическое влияние сульфаниламидов. Замещенные амиды кислот инактивируются монооксигеназной системой печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
С точки зрения практического применения анестетики подразделяют на следующие группы:
- Средства, применяемые для поверхностной (терминальной) анестезии: Кокаин, Дикаин, Анестезин, Пиромекаин
- Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: Новокаин, Бупивакаин
- Средства, применяемые для всех видов анестезии: Лидокаин, Тримекаин
Механизм действия
Местные анестетики представляют собой третичные азотистые основания. Они состоят из гидрофильной и липофильной частей, соединенных эфирной или амидной связями. Механизм действия определяет липофильная часть, имеющая ароматическую структуру. Для нанесения на слизистые оболочки и кожу и парентерального введения применяют водные растворы хлористоводородных солей местных анестетиков. В слабощелочной среде тканей (рН=7,4) соли гидролизуются с освобождением оснований. Основания местных анестетиков растворяются в липидах мембран нервных окончаний и стволов, проникают к внутренней поверхности мембраны, где превращаются в ионизированную катионную форму.
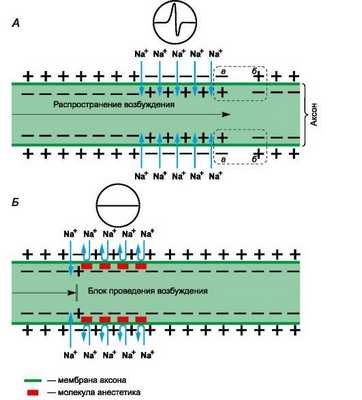
Рисунок 1 | Механизм действия местных анестетиков
Рецепторы для местных анестетиков локализованы в S6-сегменте IV домена внутриклеточной части натриевых каналов. Связываясь с рецепторами, катионы местных анестетиков пролонгируют инактивированное состояние натриевых каналов, что задерживает развитие следующего потенциала действия. Местные анестетики не взаимодействуют с закрытыми каналами в период потенциала покоя. Таким образом, в зоне нанесения местных анестетиков не развиваются потенциалы действия, что сопровождается блоком проведения нервных импульсов. Избирательное влияние местных анестетиков на чувствительные афферентные нервы обусловлено генерацией в них длительных (более 5 мс) потенциалов действия с высокой частотой.
В первую очередь местные анестетики блокируют безмиелиновые С и миелиновые Аδ и Аβ волокна (афферентные пути, проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой, местные анестетики действуют в области перехватов Ранвье. Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики. Кроме того, устойчивость двигательных нервов к анестезии обусловлена низкочастотными короткими (менее 5 мс) потенциалами действия. В очаге воспаления в условиях ацидоза нарушаются диссоциация хлористоводородных солей местных анестетиков и образование их свободных липидорастворимых оснований, поэтому обезболивающее влияние утрачивается. Например, местная анестезия может оказаться неэффективной при удалении зуба в случае тяжелого периодонтита.
2. Общие анестетики
2.1. Ингаляционные анестетики
2.1.1 Летучие жидкости
Теории механизма действия общих анестетиков
Эффекты ингаляционных анестетиков не могут быть объяснены одним молекулярным механизмом. Скорее всего многокомпонентное действие каждого анестетика реализуется через множество мишеней. Тем не менее, эти эффекты сходятся на ограниченном числе изменений, лежащих в основе физиологических эффектов. На данный момент существуют липидная и белковая теории анестезии, но ни одна из них пока не описывает последовательность событий, происходящих от взаимодействия молекулы анестетика и ее мишеней до физиологических эффектов.

Рисунок 2 | Ингаляционные анестетики
Активность ингаляционных анестетиков оценивают по минимальной альвеолярной концентрации (МАК). Доза, создающая 1 МАК, предотвращает у половины пациентов движения в ответ на хирургическое вмешательство. Сила общих анестетиков коррелирует с их растворимостью в жирах, что говорит о важности взаимодействия с гидрофильными мишенями. В частности, обнаружение связи между силой анестетика и его липофильностью (правило Мейер-Овертона) дало начало липидной теории механизма действия анестетиков. Липидная теория анестезии утверждает, что анестетики растворяются в двойном липидном слое биологических мембран и вызывают анестезию, достигая критической концентрации в мембране. Наиболее усложненные версии липидной теории требуют, чтобы молекулы анестетиков вызывали пертурбацию (изменение свойств) мембраны.

Рисунок 3 | Правило Мейер-Овертона

Рисунок 4 | В 20 веке было показано, что сила общих анестетиков коррелируют с их способностью ингибировать активность растворимого фермента люциферазы, который физиологически не является мишенью анестетиков, но служит в качестве безлипидной модели белковой молекулы для связывания анестетика.
Современные факты позволяют утверждать, что белки в большей степени, чем липиды, являются молекулярными мишенями для действия анестетиков. Взаимодействие анестетиков с гидрофобными участками белков также объясняет правило Мейер-Овертона. Прямое взаимодействие молекул анестетиков с белками позволяет объяснить исключения из этого правила, так как любые участки связи с белком определяются как размером и формой молекулы, так и растворимостью. Многочисленные физические методы (рентгенодифракция, ЯМР-спектроскопия) подтверждают, что общие анестетики действуют путем непосредственного связывания с амфифильными полостями белковых молекул, а размер связанного участка объясняет эффект «обрубания» свойства (более длинные спирты теряют свойства анестетика).
Таким образом, общие анестетики изменяют физико-химические свойства липидов мембран нейронов и нарушают взаимодействие липидов с белками ионных каналов. При этом уменьшается транспорт в нейроны ионов натрия, сохраняется выход менее гидратированных ионов калия, в 1,5 раза возрастает проницаемость хлорных каналов, управляемых ГАМК-А рецепторами. Итогом этих эффектов становится гиперполяризация с усилением процессов торможения. Общие анестетики подавляют вход в нейроны ионов кальция, блокируя Н-холинорецепторы и NMDA-рецепторы глутаминовой кислоты; снижают подвижность Са 2+ в мембране, поэтому препятствуют кальций-зависимому выделению возбуждающих нейромедиаторов. Наиболее чувствительны к действию общих анестетиков полисинаптические системы ЦНС — кора больших полушарий (10 13 - 10 14 синапсов), таламус, ретикулярная формация, спинной мозг. К наркозу устойчивы дыхательный и сосудодвигательный центры продолговатого мозга.
Летучие ингаляционные анестетики:
- постсинаптически усиливают тормозящую передачу путем потенциирования лиганд-управляемых ионных каналов, активируемых ГАМК и глицином;
- экстрасинаптиески путем усиления ГАМК-рецепторов и ионных токов утечки;
- пресинаптически за счет повышения базального высвобождения ГАМК.
Ингаляционные анестетики подавляют возбуждающую синаптическую передачу путем снижения высвобождения глутамата и постсинаптически путем ингибирования ионотропных глутаматных рецепторов. Парализующий эффект местных анестетиков включает действие на спинной мозг, в то время как седация/наркоз и амнезия включают супраспинальные механизмы памяти, сна и сознания.
2.1.2. Газовый наркоз
В анестезиологии широко применяют ингаляционный газовый анестетик азота закись (N2O). В конце 1980-х гг. в зарубежную анестезиологическую практику вошел инертный газ ксенон.
Азота закись представляет собой бесцветный газ характерного запаха, хранится в металлических баллонах под давлением 50 атм в жидком состоянии, не горит, но поддерживает горение. Ее смеси с анестетиками группы летучих жидкостей в определенных концентрациях взрывоопасны. В субнаркотических концентрациях (20 — 30 %) азота закись вызывает эйфорию (веселящий газ) и сильную анальгезию. В концентрации 20 % обеспечивает обезболивание в такой же степени, как 15 мг морфина. Закись азота на ГАМК-А рецепторы не влияет. Используется только в комбинациях, так как МАК составляет 104 %.
Инертный газ ксенон считают лучшей альтернативой азота закиси, так как он обладает более выраженным наркозным действием, индифферентностью и экологической безопасностью. Способность ксенона вызвать наркоз была открыта в связи с практикой глубоководных погружений и развитием гипербарической физиологии. Ксенон бесцветен, не горит и не обладает запахом, при соприкосновении со слизистой оболочкой рта создает на языке ощущение горьковатого металлического вкуса. Отличается низкой вязкостью и высокой растворимостью в липидах, выводится легкими в неизмененном виде. Разработана технология ксенонсберегающей анестезии с включением минимального потока и системы рециклинга для повторного многократного использования газа. Такая технология успешно решает важную в практическом отношении проблему дефицита и дороговизны ксенона. В механизме наркозного эффекта ксенона имеют значение блокада циторецепторов возбуждающих нейромедиаторов — Н-холинорецепторов, NMDA-рецепторов глутаминовой кислоты, а также активация рецепторов тормозящего нейромедиатора глицина. При взаимодействии с циторецепторами ксенон выступает как протонсвязывающий кластер и образует комплексы с катионами НСО + , NH2 + , HNCH + . Ксенон проявляет свойства антиоксиданта и иммуностимулятора, снижает выделение гидрокортизона и адреналина из надпочечников.
2.2. Неингаляционные (внутривенные) наркозные средства подразделяют на три группы:
Препараты короткого действия (3 — 5 мин)
- пропанидин (эпонтол, сомбревин)
- пропофол (диприван, рекофол)
Препараты средней продолжительности действия (20 — 30 мин)
- кетамин (калипсол, кеталар, кетанест)
- мидазолам (дормикум, флормидал)
- гексенал (гексобарбитал-натрий)
- тиопентал-натрий (пентотал)
Препараты длительного действия (0,5 — 2 ч)

Рисунок 5 | Общие анестетики для внутривенного введения
Наиболее широко используемым внутривенный анестетиком является пропофол. Его механизм действия связан с увеличение хлорной проводимости ГАМК рецепторов.
Метогекситал по скорости наступления и выхода из наркоза близок к пропофолу.
Барбитураты использовались для анестезии до введения в практику пропофола. Тиопентал вызывает быстрое наступление и быстрый выход из наркоза при разовом введении, но он быстро накапливается при повторном или пролонгированном введении и таким образом замедляет выход из анестезии. Барбитураты являются лигандами барбитуратных рецепторов. В малых дозах они аллостерически усиливают действие ГАМК на ГАМК А-рецепторы . При этом удлиняется открытое состояние хлорных каналов, возрастает вход в нейроны анионов хлора, развиваются гиперполяризация и торможение. В больших дозах барбитураты прямо повышают хлорную проницаемость мембран нейронов. Кроме того, они тормозят высвобождение возбуждающих медиаторов ЦНС — ацетилхолина и глутаминовой кислоты, блокируют АМРА-рецепторы (квисквалатные рецепторы ) глутаминовой кислоты. Барбитураты обладают церебропротективными свойствами и могут быть использованы с такой целью.
Бензодиазепины используются в основном как анксиолитики и для седации с сохранением сознания.Все бензодиазепиновые рецепторы аллостерически усиливают кооперацию ГАМК с ГАМК А-рецепторами, что сопровождается повышением хлорной проводимости нейронов, развитием гиперполяризации и торможения. Реакция с бензодиазепиновыми рецепторами происходит только в присутствии ГАМК. Ремимазолам - самый молодой бензодиазепин, имеет очень короткое время действия из-за быстрой нейтрализации эстеразами плазмы.
Кетамин химически является производным фенциклидина. Синаптические механизмы действия кетамина многообразны. Он является неконкурентным антагонистом возбуждающих медиаторов головного мозга глутаминовой и аспарагиновой кислот в отношении NMDA-рецепторов. Эти рецепторы активируют натриевые, калиевые и кальциевые каналы мембран нейронов. При блокаде рецепторов нарушается деполяризация. Кроме того, кетамин стимулирует освобождение энкефалинов и β-эндорфина; тормозит нейрональный захват серотонина и норадреналина. Последний эффект проявляется тахикардией, ростом АД и внутричерепного давления. Кетамин расширяет бронхи. При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение (эти нежелательные явления предупреждают введением дроперидола или транквилизаторов).Важным терапевтическим эффектом кетамина является нейропротективный. Как известно, в первые минуты гипоксии мозга происходит выброс возбуждающих медиаторов — глутаминовой и аспарагиновой кислот. Последующая активация NMDA-рецепторов, увеличивая во внутриклеточной среде концентрацию ионов натрия и кальция и осмотическое давление, вызывает набухание и гибель нейронов. Кетамин как антагонист NMDA-рецепторов устраняет перегрузку нейронов ионами и связанный с этим неврологический дефицит.
Самым новым внутривенным анестетиком является дексмедетомидин. Это высокоселективный агонист а2-адренорецепторов с седативными, симпатолитическими, снотворными и анальгетическими эффектами. Его основное действие - в качестве агониста на а2 рецепторы в голубом пятне.
Читайте также:
- Синдром мнимого избытка минералокортикоидов
- Эффективность парагарда и мирены. Стоимость и фертильность внутриматочных средств
- МРТ мышц и сухожилий локтевого сустава во фронтальной поверхности в норме
- Мупироцин и рифампицин для лечения заболеваний уха, горла, носа
- Техника операции при ранении грудного протока
