Лучевая диагностика карциноида тимуса на рентгене, КТ, ПЭТ
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Телефон регистратуры поликлиники:
Телефон регистратуры лучевой диагностики:
Отделение позитронной эмиссионной томографии (ПЭТ)
Основные показания к ПЭТ/КТ с 18 F-ФДГ
- Рак щитовидной железы (за исключением медуллярного рака).
- Рак молочной железы.
- Рак легкого (за исключением карциноидов).
- Опухоли тимуса.
- Лимфомы.
- Рак поджелудочной железы (за исключением нейроэндокринных опухолей).
- Рак пищевода.
- Рак желудка.
- Рак толстой кишки.
- Рак желчного пузыря.
- Рак печени (за исключением высокодифференцированного гепатоцеллюлярного рака)
- Рак яичников.
- Рак шейки матки.
- Рак тела матки.
- Рак почки (за исключением высокодифференцированного почечноклеточного рака, ранних форм гипернефроидного рака).
- Рак мочевого пузыря.
- Опухоли яичек.
- Рак полового члена.
- Рак предстательной железы (только низкодифференцированный рак).
- Меланома.
- Миеломная болезнь.
- Поиск первичной опухоли.
- Саркомы.
Противопоказания к ПЭТ/КТ с 18 F-ФДГ
- Беременность.
- Грудное вскармливание.
- Уровень глюкозы в плазме крови выше 11,2 ммоль/мл.
Главные задачи, которые решает ПЭТ/КТ с 18 F-ФДГ
- Выявление злокачественной опухоли.
- Дифференциальная диагностика.
- Стадирование опухолевого процесса.
- Оценка эффективности лечения.
Рекомендуемые сроки проведения ПЭТ/КТ с 18 F-ФДГ после лечения
*Для оценки эффективности любого вида лечения желательно провести исследование до начала терапии.
- Через 4-6 недель после операции.
- После 2 курса ПХТ (если требуется оценка чувствительности опухоли к выбранной схеме лечения).
- Через 4-6 недель после последнего введения ПХТ (если требуется оценка эффективности оконченной терапии).
- Через 2-4 недели после радиойодтерапии.
- Через 6-8 недель после последнего сеанса облучения.
- На последней неделе перед введением гормональных препаратов.
Подготовка к ПЭТ/КТ с 18 F-ФДГ
- За сутки до исследования пациентам следует избегать чрезмерных физических нагрузок, воздержаться от употребления алкогольных напитков и алкоголь содержащих лекарств.
- В холодное время года в день исследования пациент должен быть одет в теплую одежду, желательно такую, чтобы было немного жарко.
- На теле и одежде пациента не должно быть металлических предметов (молний, замков, украшений и т.д.).
- Исследование выполняется строго натощак (особенно если пациент записан на процедуру до 15 часов дня). Вплоть до прибытия на отделение необходимо пить несладкую негазированную воду в любом количестве (чем больше, тем лучше). Можно выпить несладкий чай и/или несладкий кофе.
- Если Вы записаны на исследование во второй половине дня (после 15 часов), то в день исследования до 9 часов утра разрешается съесть 2 вареных яйца и отварную куриную грудку (без жира, без шкурки, без хлеба, без майонеза, без кетчупа), можно выпить несладкий чай и/или несладкий кофе. После завтрака вплоть до прибытия на отделение можно пить несладкую негазированную воду в любом количестве (чем больше, тем лучше).
- Если ПЭТ/КТ запланировано с использованием йодсодержащего контрастного вещества, необходимо предоставить результаты анализа крови на креатинин.
- Если у Вас когда-либо отмечалась аллергическая реакция на введение йодсодержащего контрастного вещества, обязательно сообщите об этом при записи на исследование.
- Если у Вас сахарный диабет обязательно сообщите о своем заболевании при записи на исследование, Вас запишут на утро. Для получения качественного изображения у больных сахарным диабетом последний прием пищи и сахароснижающих препаратов (инсулин, таблетки) возможен только накануне исследования (до 23 часов предыдущего дня). Исследование выполняется строго натощак, разрешается пить несладкую негазированную воду в любом количестве (чем больше, тем лучше). До введения РФП будет выполнен замер уровня глюкозы в плазме крови, полученный показатель будет сообщен врачу-диагносту, который и примет решение о проведении или отмене исследования (в случае высоких значений).
Принести с собой
- Паспорт.
- Направление на исследование.
- Выписные эпикризы, результаты УЗИ, сцинтиграфии, КТ и МРТ вместе с дисками (желательно за последние три месяца) и их копии, а также другие данные, позволяющие более подробно изучить анамнез Вашего заболевания.
- Результаты нашего исследования вместе с иллюстрациями (если Вы у нас повторно).
- Результаты анализа крови на креатинин (только если запланировано ПЭТ/КТ с контрастным усилением).
- Сахароснижающие лекарственные средства (для больных сахарным диабетом). Сразу после исследования можно будет поесть и принять таблетки.
- Болеутоляющие лекарственные средства (если имеется выраженный болевой синдром).
- Если Вы проходите исследование за счет средств фонда обязательного медицинского страхования (ОМС), дополнительно необходимо предоставить направление и медицинский полис (подробнее в разделе «ОМС»).
Как проходит ПЭТ/КТ
1. В день исследования к заранее назначенным дате и времени пациент прибывает в корпус «Лучевая диагностика, лучевая терапия» в регистратуру №2 (кабинет №100).
2. В регистратуре пациент оформляет статистический талон и приходит на отделение, расположенное в этом же корпусе, в регистратуру отделения (кабинет №134). Здесь пациент вместе с врачом-диагностом заполняет информированное согласие на исследование, передает врачу медицинские документы о заболевании. Сотрудник отделения измеряет вес и рост пациента (эта информация необходима для расчета дозы радиофармпрепарата (РФП)), а также сообщает код медицинской услуги для оплаты.
4. После оплаты, пациент с платежными документами возвращается в регистратуру отделения (кабинет №134) для завершения процедуры оформления.
5. После завершения регистрации пациента приглашают в процедурный кабинет для введения РФП. В процедурном кабинете пациенту будет предложено лечь на кушетку, закрыть глаза и полностью расслабиться. Через 10-15 минут полного покоя будет выполнено внутривенное введение РФП. Инъекция РФП переносится легко, болевых или неприятных ощущений ожидать не стоит. Через 5-10 минут после введения РФП пациенту будет выдана бутилированная вода вместе с йодсодержащим контрастным веществом и предложено пройти в комнату для пациентов.
7. Из комнаты для пациентов в рассчитанное врачом время пациент приглашается к томографу для сканирования.
Внимание! При сканировании на теле пациента не должны находиться предметы, содержащие металл (цепочки, ремни, украшения и т.д.). Убедительная просьба, снимайте с себя все эти предметы до начала исследования, чтобы не тратить время при укладке в томограф. Во время сканирования необходимо находиться в состоянии полного покоя, дыхание должно быть ровным, спокойным, двигаться нельзя. Важно помнить, что любое движение может повлиять на качество изображения. Время нахождения пациента в томографе зависит от роста пациента и выбранного объема сканирования. Например, сканирование в объеме «всего тела» при росте 165-170 см на аппарате ПЭТ/КТ занимает около 20-25 минут.
Расписание выдачи заключений
Eжедневно с 15.00 до 17.00 кроме субботы и воскресенья.
Обсудить свое заключение с врачом-диагностом возможно только на следующий день после процедуры. Связано это с тем, что после введения РФП Вы становитесь источником ионизирующего излучения, а значит, контакт с Вами является причиной получения медицинским персоналом дополнительной лучевой нагрузки. Надеемся на Ваше понимание.
Версия для слабовидящих Карта сайта
Карциноид (нейроэндокринная опухоль) - симптомы и лечение
Что такое карциноид (нейроэндокринная опухоль)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Леднева Алексея Николаевича, хирурга со стажем в 6 лет.
Над статьей доктора Леднева Алексея Николаевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Карциноид (карциноидная или нейроэндокринная опухоль) — медленно растущий тип злокачественных опухолей, происходящий из клеток нейроэндокринной системы.
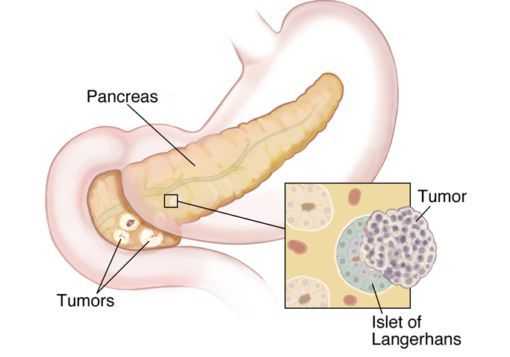
Нейроэндокринная система (НЭС) — отдел эндокринной системы, клетки которой рассеяны по всему организму и выполняют регуляторную функцию органов и систем посредством выработки гормонально-активных веществ. [1]
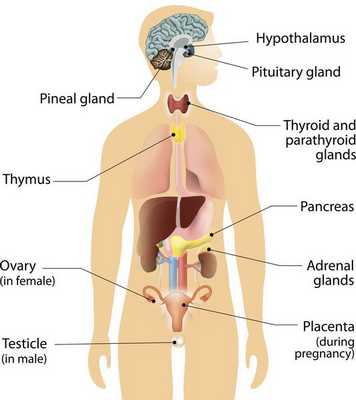
Карциноидные опухоли могут развиваться в любых органах, но чаще локализуются в органах желудочно-кишечного тракта (ЖКТ — желудок, тонкий и толстый кишечник), лёгких, тимусе, поджелудочной железе и почках.
Ввиду высокой гормональной активности клеток НЭС, при развитии опухолевого процесса (неконтролируемого деления клеток), в кровь поступает большое количество гормонально-активных веществ. В медицине эта ситуация носит название “Карциноидный синдром” и может проявляться в виде:
- приливов;
- персистирующей диареи (то есть, затяжной — более 14 дней);
- фиброзного поражения правой половины сердца;
- болей в животе;
- бронхоспазма.
Точные причины, вызывающие карциноидные опухоли, не известны. Однако есть ряд факторов, предполагающих повышенный риск развития данного заболевания:
- Пол — женщины имеют более высокую вероятность развития карциноидной опухоли, чем мужчины.
- Возраст — в большинстве случаев карциноидные опухоли диагностируются в возрасте от 40 до 50 лет.
- Наследственность — наличие множественной эндокринной неоплазии (опухоли) I типа (MEN I) у ближайших родственников увеличивает риск развития карциноидных опухолей. У пациентов с MEN I происходит развитие множественных опухолей в железах эндокринной системы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы карциноида
Само по себе развитие карциноидной опухоли редко имеет клинические проявления. Все основные симптомы связаны с высвобождением большого количества гормонально-активных веществ в кровь, то есть с карциноидным синдромом.
Основными проявлениями карциноидного синдрома являются:
- приливы;
- диарея;
- боль в животе;
- одышка;
- поражение сердечных клапанов;
- кожная сыпь.
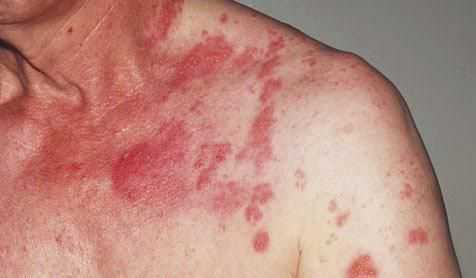
Зачастую пациентов с диагнозом «Карциноидный синдром» наблюдает невролог или психиатр. Причиной тому служит характер жалоб, свидетельствующий о нарушениях в работе центральной нервной системы.
Покраснение лица и шеи — самый частый симптом данной болезни.
Начало типичного прилива внезапное. Ему характерно:
- красное окрашивание лица и верхней части туловища;
- потливость, длящаяся несколько минут.
В течение дня приступ может возникать несколько раз. Иногда он может сопровождаться обильным слезоотделением и провоцироваться приёмом алкоголя или пищи, которая содержит тирамин (шоколад, орехи, бананы). Часто данное состояние расценивается как менопаузальные приливы и остаётся без особого внимания.
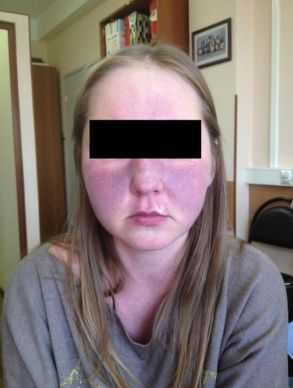
Иногда встречаются и редкие симптомы карциноидного синдрома, являющиеся следствием опухолей отдельных типов клеток НЭС, чётко ассоциированные с различными органами.
В поджелудочной железе выделяют:
- гастриномы (синдром Золлингера — Эллисона);
- инсулиномы;
- випомы (синдром Вернера — Моррисона);
- глюкагономы.
Также существует ряд опухолей, которые секретируют (вырабатывают) эктопические гормоны, то есть помимо основного органа в организме, производящего определённый гормон, в организме развивается опухоль, параллельно выделяющая тот же гормон.
Наиболее часто встречается эктопическая продукция адренокортикотропного гормона (АКТГ), вследствие чего пациенты приобретают внешний вид, характерный для больных с синдромом Иценко — Кушинга. Однако на практике данные опухоли встречаются редко и имеют специфическую клиническую картину.
Патогенез карциноида
Основное звено в патогенезе всех онкологических заболеваний — бесконтрольное деление клеток. Однако при развитии опухоли в нейроэндокринной системе основное отличие заключается в том, что клетки этой ткани имеют способность вырабатывать гормонально-активные вещества.
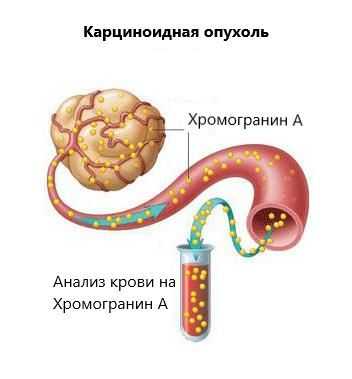
НЭС представляет собой широкую клеточную сеть, рассеянную по всему организму, которая, выделяя гормонально-активные вещества, участвует в регуляции работы органов и систем. При развитии опухоли и неконтролируемом делении данные клетки начинают продуцировать повышенное количество гормонально-активных веществ.
Основное продуцируемое вазоактивное вещество — серотонин. Однако приливы чаще происходят в результате секреции калликреина. Это фермент (ускоритель), который участвует в образовании лизил-брадикинина. Далее этот полипептид превращается в брадикинин — один из самых мощных сосудорасширяющих веществ.
Другими компонентами карциноидного синдрома являются:
- диарея (связана с повышенной продукцией серотонина, который значительно увеличивает перистальтику (сокращение полых органов), оставляя меньше времени для всасывания жидкости в кишечнике);
- фиброзное поражений сердечной мышцы (особенно правых отделов, что приводит к недостаточности клапанов сердца);
- бронхоспазм.
Патогенез поражения сердечной мышцы и бронхоспазма сложен и включает активацию рецепторов серотонина 5-НТ2В. [2]
При нахождении первичной опухоли в ЖКТ серотонин и калликреин распадаются в печени, и проявления карциноидного синдрома не возникают до тех пор, пока в печени не появляются метастазы, или же карциноидная опухоль не сопровождается печёночной недостаточностью (циррозом).
Карциноидные новообразования бронхолёгочной локализации могут провоцировать развитие карциноидного синдрома и без метастазов в печени. Данные различия связаны с особенностью кровоснабжения, при котором отток крови от органов ЖКТ происходит через печень и фильтруется в ней, а отток крови от органов грудной клетки происходит сразу в системный кровоток.
Классификация и стадии развития карциноида
Классификация карциноидов основана на оценке различных факторов.
I. По локализации
В зависимости от расположения первичной опухоли выделяют:
- карциноидные опухоли органов грудной клетки (лёгкие, бронхи, тимус) — составляют около 25% от общего количества опухолей НЭС;
- опухоли пищеварительной системы — составляют более 60% от общего количества опухолей НЭС. [3]
II. По степени дифференцировки и потенциала злокачественности [7]
КТ вилочковой железы
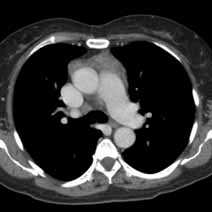
Тимус - представляет собой это лимфатический орган, который играет жизненно важную роль в формировании иммунной системы в детстве. Он состоит из двух долей, каждая из них имеет отдельную фиброзную капсулу, которая соединена тиреотимической связкой с нижними долями щитовидной железы. Несмотря на широкие возможности медицинской визуализации при диагностике патологий тимуса нередко возникают ошибки, которые могут приводить к проведению ненужной биопсии, хирургическому вмешательству или облучению.
КТ вилочковой железы является ведущим методом визуализации для диагностики патологий тимуса.
КТ более точен в диагностике тимомы с ее повышенной чувствительностью при выявлении новообразований средостения, по сравнению с рентгенографией грудной клетки. Одна из важных, хотя и сложных задач КТ - определение местной инвазивности опухоли.
Хотя, как правило для идентификации образований тимуса контраст не требуется тем не менее его применение необходимо при локально инвазивных опухолях, когда оценка сосудистого кровотока позволяет выработать тактику операции и лечения.
ПЭТ/КТ всего тела
ПЭТ/КТ (PET/CT) — эффективный и современный метод диагностики онкологических заболеваний. Метод сочетает возможности позитронно-эмиссионной (ПЭТ) и компьютерной (КТ) томографий и позволяет с высокой долей уверенности установить наличие злокачественного образования.
Для выявления патологических клеток применяются различные радиофармпрепараты. ПЭТ/КТ всего тела проводится с введением 18F-фтордезоксиглюкозы (18F-ФДГ) - это препарат, который готовится накануне исследования, с учетом индивидуальных особенностей пациента. Диагностика основана на оценке скорости обмена веществ клеток на молекулярном уровне, поэтому позволяет выявить злокачественную опухоль размером от 4-5 мм. Опухоли меньших размеров не позволяют выявить разрешающие способности современных ПЭТ/КТ-сканеров.
ПЭТ/КТ способна диагностировать те опухолевые очаги, которые невозможно выявить с помощью других средств визуализации - УЗИ, рентгена, КТ, МРТ.
Алексей Бутенко, онколог, профессор, д.м.н.
Процедура обладает рядом преимуществ:
- возможность выявления онкологических опухолей на бессимптомной стадии;
- безопасность методики, отсутствие болезненных ощущений;
- амбулаторное проведение без хирургического вмешательства;
- получение полной информации о распространенности злокачественного процесса в организме.
ПЭТ/КТ с 18F-фтордезоксиглюкозой: особенности
Радиофармпрепарат 18F-фтордезоксиглюкоза универсален: он поглощается всеми клетками, так как по строению близок к обычной глюкозе. Опухолевые клетки реагируют на препарат быстрее обычных, поэтому их хорошо видно при сканировании. Вещество выводится из организма пациента в течение суток.
У 18F-ФДГ есть ряд достоинств:
- длительная стабильность - его можно доставлять в диагностические учреждения, где нет возможности производить нужные соединения на месте;
- позволяет детально обследовать пациента без спешки;
- универсальность - подходит для выявления большинства злокачественных опухолей (за исключением нейроэндокринных новообразований и некоторых других форм рака), позволяет получить точные результаты.
На полученном при сканировании тела пациента изображении клетки опухоли видны как яркие пятна, так как они поглощают больше 18F-ФДГ, чем здоровые ткани. Врач имеет возможность сделать выводы о злокачественности образования, размерах и стадии процесса по насыщенности цвета, размеру, локализации и количеству «горячих очагов».
Разновидности радиофармпрепаратов для ПЭТ/КТ в центрах «ПЭТ-Технолоджи»
- 18 ФДГ - фтордезоксиглюкоза, меченая атомом фтора-18, является самым распространенным радиофармпрепаратом (РФП), используемым в ПЭТ/КТ диагностике.
РФП 18F-фтордезоксиглюкоза универсален и поглощается всеми клетками, так как по строению близок к обычной глюкозе. Опухолевые клетки поглощают препарат быстрее обычных, поэтому их хорошо видно при сканировании.
ПЭТ/КТ диагностику всего тела с 18 ФДГ проводят во всех центрах «ПЭТ-Технолоджи».
- В Ставрополе, помимо 18 ФДГ, для ПЭТ/КТ диагностики используют следующие радиофармпрепараты:
- 18F-ПСМА - при опухоли предстательной железы
- 18F-ФЭТ - при новообразованиях головного и спинного мозга
- В Екатеринбурге также проводят ПЭТ/КТ диагностику со следующими РФП:
- 68GaPSMA - при раке предстательной железы у мужчин
- 68Ga-DOTA-TATE - при нейроэндокринных опухолях
- В Балашихе ПЭТ/КТ диагностика со следующими РФП:
- 18F-Флюороэстрадиол - данный РФП наиболее широко применяется у больных раком молочной железы
Показания к ПЭТ/КТ всего тела
ПЭТ/КТ позволяет оценить масштабы опухолевого поражения пациента и верно определить стадию заболевания. Сведения о том, как далеко распространились злокачественные клетки, крайне важны для выбора тактики лечения. Обследование пациентов, проходящих курс радиотерапии и химиотерапии или перенесших, необходимо для мониторинга результатов назначенного лечения - ПЭТ/КТ-сканирование покажет, как изменяется опухоль, позволит увидеть новые очаги и рецидивы.
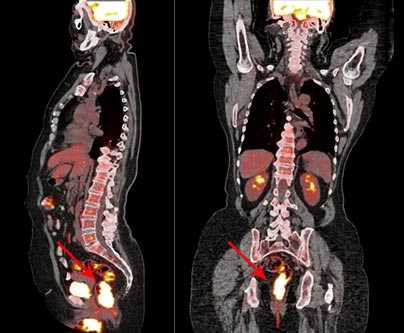
ПЭТ/КТ с 18F-фтордезоксиглюкозой: рак прямой кишки
ПЭТ/КТ всего тела с 18F-фтордезоксиглюкозой
проводят для:
- выявления метастазов и первичных очагов опухоли;
- определения степени распространенности опухолевого процесса;
- оценки эффективности лечения;
- дифференциации доброкачественных и злокачественных опухолей;
- планирования тактики терапии.
В центрах «ПЭТ-Технолоджи» диагностику с 18F-ФДГ проводят при следующих заболеваниях: злокачественные опухоли скелета, меланома, болезнь Ходжкина и неходжкинские лимфомы, саркомы мягких тканей, рак щитовидной железы, молочных желез, шейки матки, тимуса, яичек, легких, поджелудочной железы, яичников, желудка и кишечника.
Противопоказания и ограничения:
- беременность,
- грудное вскармливание,
- сахарный диабет (уровень гликемии более 11 ммоль/л),
- тяжелое общее состояние пациента, декомпенсация сопутствующей патологии (хроническая почечная, печеночная недостаточность),
- невозможность выжидания процедуры сканирования (болевой синдром, психоневрологическое расстройство, клаустрофобия и т.д.),
- острые инфекционные заболевания и обострения хронических воспалительных процессов.
При записи на ПЭТ/КТ рекомендуется предоставить результаты гистологического исследования опухоли, которое было проведено после биопсии
При записи на ПЭТ/КТ рекомендуется предоставить результаты гистологического исследования опухоли, которое было проведено после биопсии. Диагностические возможности ПЭТ/КТ с 18F-ФДГ ограничены при редко встречающихся клеточных формах злокачественных опухолей (например, нейроэндокринные опухоли, карциноид, бронхоальвеолярный рак легкого, светлоклеточный рак почки, рак предстательной железы, гепатоцеллюлярный рак, муцинозные опухоли, медуллярный рак щитовидной железы, перстневидно-клеточный рак, гастроинтестинальные опухоли).
Диагностическая ценность ПЭТ/КТ с 18F-фтордезоксиглюкозой повышается при соблюдении следующих временных интервалов:
- через 7-10 дней после проведения биопсии опухоли;
- через 3-3,5 месяца после завершения лучевой терапии;
- через 21 день после завершения курса химиотерапии;
- через 1-1,5 месяца после операции по удалению опухоли.
Специалисты центра расскажут вам о возможностях и ограничениях метода при записи на исследование. Доступна бесплатная предварительная консультация для определения необходимости диагностики в вашем случае.
Подготовка к ПЭТ/КТ всего тела
ПЭТ/КТ-диагностика основана на анализе обмена веществ клеток, а на него влияет ряд внешних факторов. Для того чтобы врач получил точные данные, к обследованию нужно правильно подготовиться.
- за двое суток до процедуры исключите алкоголь и углеводистую пищу (все, что содержит глюкозу, фруктозу, лактозу и сложные углеводы: сладости, крупы, мучное, молоко, сладкие напитки);
- прекратите прием пищи за 6 или более часов до визита в центр. Сканирование проводят натощак, по возможности в утренние часы;
- перед исследованием нужно употреблять больше жидкости;
- за два дня до ПЭТ/КТ нельзя переохлаждаться, запрещены физические нагрузки: холод и интенсивное движение влияют на метаболизм в тканях организма;
- возьмите с собой теплую комфортную одежду без металлических элементов (молний, пуговиц и т.д.), сменную обувь. Вещи не должны обтягивать или сдавливать;
- принесите на обследование данные прошлых исследований и осмотров, заключения специалистов о вашем заболевании.
Важно: пациентам с сахарным диабетом нужно предварительно проконсультироваться у врача-эндокринолога. Наличие в применяемом радиофармпрепарате глюкозы может вызвать осложнения заболевания или снизить достоверность результатов. Также врача нужно предупредить о беременности, кормлении грудью, наличии аллергии на лекарственные препараты, клаустрофобии, невозможности лежать неподвижно в течение 40 минут.
Во время записи на исследование вам подробно расскажут о подготовке к позитронно-эмиссионной томографии, подберут удобную дату и время визита.
Порядок проведения исследования
ПЭТ/КТ длится не более часа, но в центре вы проведете от 2 до 5 часов - сюда входит предварительная подготовка, оформление документации, отдых после процедуры. Перед обследованием нужно переодеться в комфортную одежду и снять все изделия, содержащие металл.
Во время отдыха пациенту следует расслабиться, лежать неподвижно, нельзя разговаривать, читать, пользоваться мобильным телефоном.
В период отдыха важно сохранять неподвижность - это способствует правильному распределению радиофармацевтического препарата и в конечном результате качественному отображению патологического очага. Для получения точных результатов диагностики необходимо оставаться неподвижным в течение всей процедуры сканирования, которая может занимать от 20 до 40 мин.
Если длительное пребывание в неподвижном состоянии вызывает болезненные ощущения (боль в костях, суставах или в мышцах), сообщите врачу об этом заранее (!), чтобы врач смог подобрать оптимальный режим сканирования.
Обследование проходит в два этапа:
- Введение препарата. Пациенту делают внутривенную инъекцию. Процедура безболезненна, иногда сопровождается ощущением жара. Препарат распределяется по всем клеткам в течение часа. Важно: После введения препарата нужно спокойно лежать, не двигаться, не разговаривать, не читать: 18F-ФДГ накапливается в активно работающих мышцах, что может сказаться на результатах. Пейте чистую воду, чтобы улучшить визуализацию клеток.
- ПЭТ/КТ-сканирование. Пациента помещают в томограф, где сначала делают компьютерную томографию всего тела, после нее - позитронно-эмиссионную томографию всего тела. В некоторых случаях дополнительно вводится контрастное вещество, которое улучшает визуализацию полых органов - кишечника и сосудов. Программное обеспечение аппарата накладывает КТ-снимки на ПЭТ-снимки, в результате можно оценить структурные, физиологические и метаболические изменения в тканях.
После завершения процедур не покидайте территорию центра, так как в некоторых случаях сканирование требуется провести повторно.
Где сделать ПЭТ/КТ всего тела
ПЭТ/КТ-центры компании «ПЭТ-Технолоджи» находятся в городах:
В «ПЭТ-Технолоджи» работают квалифицированные врачи, профессионалы в области онкологии и ядерной медицины. Они обучаются и проходят стажировку в специализированных учреждениях России, США, Германии и Израиля.
Преимущества диагностики в в ПЭТ/КТ-центрах компании «ПЭТ-Технолоджи»:
- отсутствие очередей и длительного ожидания процедуры - прием пациентов по записи на следующий или в любой удобный день;
- гарантия качества диагностики;
- удобство для пациентов, приезжающих из других регионов и стран СНГ - помощь с размещением и решением других организационных вопросов;
- оперативное получение результатов исследования .
Цена ПЭТ/КТ в центрах ядерной медицины «ПЭТ-Технолоджи» ниже, чем за границей - от 44 000 рублей, на исследование предоставляется скидка 25%. Со стоимостью процедуры в различных ПЭТ/КТ-центрах и специальными предложениями вы можете ознакомиться здесь.
Эти сведения критически важны при уточняющей диагностике злокачественного образования, планировании операции, лучевой или химиотерапии, контроле за эффективностью лечения.
В Центрах ядерной медицины «ПЭТ-Технолоджи» проводятся ПЭТ/КТ исследования с использованием следующих радиофармпрепаратов:
- 18F-фтордезоксиглюкоза (Все Центры сети),
- 18F-фторметилхолин (г. Уфа),
- 18F-фторэтилтирозин (г. Уфа).
ПЭТ/КТ способна диагностировать те опухолевые очаги, которые невозможно выявить с помощью других средств визуализации - УЗИ, рентгена, КТ, МРТ.
Алексей Бутенко онколог, профессор, д.м.н.
Для проведения диагностики с высочайшей точностью, безопасностью и комфортом мы собрали команду лучших специалистов в различных областях онкологии, ядерной медицины, медицинской физики, химии и фармакологии. Врачи зарубежных клиник Германии, Израиля и США, где проходили лечение наши клиенты, отметили высокое качество исполнения стандарта исследования ПЭТ-КТ в Центрах «ПЭТ-Технолоджи». С учетом текущего курса валют и цены ПЭТ-КТ исследования в Израиле, стоимость диагностики в «ПЭТ-Технолоджи» значительно ниже.
Благодаря уникальным техническим характеристикам нашего оборудования время исследования сокращено в среднем до 18 минут, при этом достигается самая высокая точность, доступная для метода на сегодняшний день.
Для Вашего удобства алгоритм проведения всех процедур детально продуман, благодаря чему исключены очереди и ненужное ожидание, а усилия персонала направлены на то, чтобы создать атмосферу уюта и заботы. Разработаны удобные и недорогие планы поездок из Белоруссии и Казахстана .
После проведения исследования пациент получает на руки протокол исследования с заключением специалиста и диск со всем массивом данных, полученных при сканировании. Бесплатная консультация у наших опытных специалистов помогает определить необходимость исследования. Универсальность протокола и формата сохранения изображений позволяет специалистам из любого медицинского учреждения использовать эти данные для планирования и оценки эффективности лечения.
Выражаю огромную благодарность врачам центра ядерной медицины в Уфе и лично Нагаевой Д.В. - настоящему мастеру своего дела. Дина Валерьевна внимательно обследовала меня на ПЭТ/КТ и обнаружила на ранней стадии опухоль в ректо-сигме, о которой специалисты из поликлиники и из онкологического диспансера даже не подозревали.
Анатолий Григорьевич, 72 года , Москва
Хочу поблагодарить всех сотрудников центра ядерной медицины за неравнодушие и спасенное здоровье! Спасибо вам за то, что обнаружили болезнь в самом начале. Но ещё больше - спасибо за доброе сердце и чуткость! Когда настигает беда, очень важно, чтобы тебя окружали такие же надежные и готовые помочь люди, как специалисты из центра в Уфе!
Фазиля, 22 года , Уфа
Уровень подготовки специалистов позволяет компании «ПЭТ-Технолоджи» использовать весь потенциал метода ПЭТ/КТ. Штат компании полностью укомплектован высококвалифицированными специалистами, прошедшими обучение и подготовку в ведущих научных и образовательных центрах России.
Высокотехнологичное и современное оборудование. Все центры «ПЭТ-Технолоджи» оснащены единой линейкой медицинской техники производства компании GE Healthcare - подразделения General Electric, работающего более чем в 100 странах мира. Новейшие ПЭТ/КТ-сканеры, циклотроны, уникальные автоматизированные модули синтеза радиофармпрепаратов от одного из мировых лидеров в области медицинского оборудования обеспечивают эффективную и слаженную работу.
Безопасность проводимого исследования. За несколько десятков лет применения ПЭТ/КТ в клинической практике не выявлены какие-либо отрицательные воздействия метода на здоровые органы и ткани пациентов. А высокая квалификация и современное оборудование позволяют оптимизировать уровень лучевой нагрузки при проведении диагностики.
Европейский уровень сервиса и доступные цены. Один из основных приоритетов работы персонала - ориентация на нужды и комфорт пациентов. Стоимость диагностики ПЭТ/КТ в «ПЭТ-Технолоджи» составляет от 44 000 рублей — дешевле на несколько тысяч, чем в других российских центрах, и в два-три раза выгоднее, чем в медицинских центрах за рубежом.
Лучевая диагностика поражений вилочковой железы
Лучевая диагностика и лечение миастении при опухолевом и неопухолевом поражении вилочковой железы (ВЖ) до настоящего времени представляют серьезную проблему. Учитывая прямую связь миастении с патологическими изменениями ВЖ, выявление миастенических расстройств должно служить косвенным признаком наличия изменений тимуса и являться показаниями к тщательному обследованию органов средостения.
Несмотря на широкое применение различных специальных методов диагностики, ошибки в выявлении новообразований ВЖ превышают 10-20%, что в свою очередь снижает возможности своевременного хирургического лечения. Вопросы диагностики характера поражения вилочковой железы весьма актуальны. Если при опухолевом поражении тимуса показания к операции приближаются практически к абсолютным и выполняются по онкологическим показаниям, то при неопухолевом поражении определенной группе пациентов операция не показана или целесообразна консервативная терапия.
Поражения вилочковой железы разнообразны по своему составу. У больных с миастенией наиболее часто встречается лимфоидная гиперплазия тимуса или тимома.
Тимомы относятся к наиболее частым новообразованиям средостения. Они одинаково часто встречаются у мужчин и женщин, составляют
3-7 % онкологических заболеваний и 10-25 % первичных новообразований средостения. Возраст заболевших в основном от 40 до 60 лет. В 65-70 % наблюдений тимома инкапсулирована, у 30-35 % больных отмечается инвазивный рост, причем наиболее характерно прорастание опухоли в прилежащую плевру или перикард. Отдаленные метастазы встречаются менее чем в 5 % наблюдений.
Разделение тимом на доброкачественные и злокачественные в определенной степени условно, а гистологическая характеристика для этого нередко является недостаточной. Ряд авторов считают, что отличия между доброкачественными и злокачественными тимомами не столько
морфологические, сколько клинические, и предлагают тимомы называть не злокачественными, а «инвазивными» или «метастазирующими».
Основным признаком злокачественной тимомы, кроме метастазирования, является наличие инвазии в органы и ткани грудной полости, т.е. выход за пределы капсулы опухоли. При отсутствии инфильтративного роста тимому следует считать доброкачественной, что, однако, не исключает возможности рецидивов опухоли. Опухоли с выраженной атипией эпителиальных клеток и инвазивным ростом расцениваются как рак вилочковой железы.
К настоящему времени принята классификация тимом, предложенная экспертами ВОЗ, под редакцией J. Rosai в 1999 г. и модифицированная
в 2004 г. В ней выделяют следующие типы тимом:
Тип А - веретеноклеточная; медуллярная;
Тип АВ - смешанная;
Тип В1 - богатая лимфоцитами; лимфоцитарная; преимущественно кортикальная; органоидная;
Тип В2 - кортикальная;
Тип В3 - эпителиальная; атипичная; сквамоидная; высокодифференцированный рак тимуса;
Тимомы типа А (медуллярноклеточные, темноклеточные или веретеноклеточные) составляют не более 5 % всех тимом, расцениваются как
доброкачественные и, за редким исключением гормонально-неактивные.
Тимомы типа АВ (смешанные, медуллярно- или темноклеточные с умеренным количеством лимфоцитов) составляют около 10 % тимом,
чаще доброкачественные и гормональнонеактивные. По клиническим проявлениям они неотличимы от тимом типа А.
Тимомы типа В (В1, В2, В3) составляют до 70-80 % тимом и представляют наиболее неоднородную группу, особенно в плане прогноза. Мультицентричный рост наблюдается у 20-30 %, а инвазивный - у 50 % больных. Для них характерны сдавление и прорастание органов средостения, паранеопластические аутоиммунные заболевания.
Рак тимуса - редкая опухоль (менее 5 % новообразований тимуса), отличается быстрым инвазивным характером роста и ранним проявлением имплантационных (по плевре и перикарду), лимфо- и гематогенных (в легких, печени, костях, реже в надпочечниках, головном мозгу) метастазов.
Для уточнения показаний к тимэктомии исключительно важное значение имеет лучевые методы исследования, позволяющие установить характер эволюции вилочковой железы (инволюция, гиперплазия, опухоль).
Первое обстоятельное описание рентгенологической картины новообразований вилочковой железы принадлежит Lenk (1929). Изучение основывалось на данных рентгеноскопии и рентгенографии органов грудной клетки. Отсутствие современных методов исследования было основной причиной того, что картина представленная этим известным ученым затем приведенная во многих отечественных и зарубежных руководствах, оказалась неточной. Количество ошибок при диагностике новообразований вилочковой железы в 50-е годы достигало 40%, в 60-е - 30%, в 70-е - 25%.
В дальнейшем предпринимались многочисленные попытки улучшить рентгенологическую диагностику заболеваний вилочковой железы. Большой вклад в улучшение визуализации вилочковой железы внесли методики пневмомедиастинографии, пневмомедиастинотомографии, ангиографические исследования сосудов средостения, в том числе, селективная флебография тимуса. Однако, уверенная диагностика структурных изменений вилочковой железы, стала возможна только с появлением цифровых компьютерных технологий. Из рентгенологических методов к ним относится мультиспиральная компьютерная томография.
Компьютерная томография
Изучение отечественных и зарубежных работ, посвященных методам диагностики генерализованной миастении, позволяют заключить, что установление диагноза “миастения” требует безотлагательного исследования состояния ВЖ особенно у больных в возрасте старше 30 лет. Следует уделять особое внимание тщательному радиологическому обследованию переднего средостения у пациентов с началом генерализованной миастении (ГМ) после 40-45 лет, поскольку именно у таких больных сочетание миастении и тимомы отмечается наиболее часто (40-70%).
Патологические изменения в ВЖ, согласно данным литературы, при миастении наблюдают у 90-100% больных.Анализ литературы не оставляет сомнений, что МСКТ является необходимым и часто достаточным
методом для исследования области ВЖ. А с учетом преимущественно бессимптомного течения тимом, лучевые методы играют ведущую роль в их обнаружении. При этом, по мнению ряда авторов, тимомы являются наиболее частыми образованиями средостения, диагностированными на начальной стадии при помощи МСКТ.
Высказывается мнение, что присоединение ГМ у больных с тимомами в некоторой степени благоприятствует успешному и своевременному лечению опухолевого процесса благодаря более раннему радиологическому исследованию переднего средостения. Более того, в ряде работ показано, что наличие ГМ является независимым прогностическим фактором, обусловливающим более благоприятный исход у пациентов с тимомой.
Известно, что с периода полового созревания до, приблизительно, 25-летнего возраста, ВЖ выглядит как четко очерченная треугольная или двудольчатая структура, окруженная медиастинальной жировой клетчаткой.
В типичных случаях ее границы плоские или слегка вогнутые по бокам. Границы также могут быть выпуклыми, что более характерно для
детского возраста. После 25 лет ВЖ при КТ средостения визуализируется в виде мягкотканных островков на фоне наличия выраженной жировой клетчатки. Скорость и степень инволюции железы варьируют у разных людей, поэтому тимус может определяться как отдельная структура до 40 лет. Информативность метода КТ в определении объемных образований ВЖ может снижаться за счет существенных изменений, которые развиваются в ткани тимуса с возрастом и значительных вариаций в размерах и весе ВЖ, в частности, у людей в возрасте 25-40 лет, когда железа может быть выражена и затрудняет диагностику тимом. В то же время у больных старше 50 лет обнаружить тимому легче, поскольку железа замещена жировой тканью. Однако ошибки при интерпретации данных КТ случаются во всех возрастных категориях. Гиперплазия ВЖ часто присутствует у пациентов моложе 25 лет, но из за высокой плотности паренхимы может быть скрытой. Изучение вариантов строения вилочковой железы на компьютерно-томографических изображениях позволяет уверенно диагностировать патологические процессы в ней.
Нормальная КТ-анатомия вилочковой железы
Тимус расположен в верхней части грудной клетки, непосредственно за грудиной (верхний отдел переднего средостения). Спереди к нему прилежит рукоятка и тело грудины до уровня IV реберного хряща; сзади — верхняя часть перикарда, покрывающего начальные отделы аорты и легочного ствола, дуга аорты, левая плечеголовная вена; с боков — медиастинальная плевра.
Считается, что наиболее часто тимус на аксиальных срезах ри компьютерной томографии имеет треугольную или двудольчатую форму.
При визуализации тимуса на компьютерных томограммах анализируют структуру ткани железы с помощью денситометрических измерений.
При проведении компьютерной томографии оценивают наличие вилочковой железы и положение в средостении: уровень и отношение к срединной линии, ее форму, линейные размеры, однородность структуры, четкость контуров, измеряют плотность нативно, а также в артериальную, венозную и отсроченную стадии. Аксиальные изображения КТ и комбинированные мультиплоскостные реконструкции могут быть использованы, чтобы идентифицировать инвазию опухоли в крупные кровеносные сосуды, перикард и легочную ткань. Если, опухоль имеет гладкие, четкие границы, однородную плотность, отсутствуют некрозы или кистозные изменения, видна жировая прослойка между опухолью и смежными структурами новообразование можно считать неинвазивным. Если, опухолевое новообразование имеет дольчатую или неправильную форму, нечеткие контуры, неоднородное усиление после внутривенного контрастирования, явное прорастание перикарда, легочной ткани, грудной стенки такую опухоль необходимо считать инвазивной.
При гиперплазии вилочковой железы форма железы не изменена, может быть двудольчатой или состоять из отдельных участков тимической ткани. Контур тимуса выпуклый, увеличена толщина. После контрастного усиления в отсроченную фазу отчетливо видна однородно накапливающая контраст гиперплазированная ткань тимуса.
Дифференциальная диагностика между гиперплазией и тимомой (рис.3-7) небольших размеров заключается в выявлении новообразования, локально выходящего за контур железы накапливающего контрастное вещество в разные фазы контрастирования отлично от неопухолевой ткани вилочковой железы.
Магнитно-резонансная томография в диагностике поражений вилочковой железы
Применение магнитно-резонансной томографии (МРТ) для исследования структур грудной клетки открыло новые перспективы в прижизненной диагностике многих заболеваний.
Пульсация сердца смещает средостение во время получения изображения, что снижает ценность МРТ. Поэтому синхронизация изображения с сердечным циклом улучшает визуализацию сердца и средостения.
Сосудистые структуры средостения хорошо визуализируются на МР-томограммах ввиду того, что сигнал от просвета сосудов практически отсутствует. Вилочковая железа внутри периваскулярного пространства легче выявляется на МР-томограммах, чем при КТ. Форма, размер, интенсивность сигнала зависит от возраста. У детей вилочковая железа имеет промежуточную интенсивность сигнала, равную интенсивности сигнала от мышц или лимфоузлов. У взрослых интенсивность сигнала от вилочковой железы выше вследствие жировой инволюции, хотя она у разных людей варьирует. Размеры железы у пациентов старше 30 лет, выявленные при МРТ, лучше коррелируют с операционными находками, чем выявленные при КТ. Это связано с лучшей визуализацией инволютивных изменений при МРТ. Хотя вилочковая железа обычно располагается кпереди от крупных сосудов, она может располагаться и ретровазально. Определение локализации вилочковой железы важно для выявления связи аберрантной железы с переднемедиастинальной тимусной тканью но идентификации интенсивности сигнала.
Естественной контрастности МР-томограмм как правило достаточно для получения необходимой диагностической информации. В отдельных случаях для повышения чувствительности и специфичности метода необходимо дополнительное контрастирование. Исследование внутренних органов, в том числе средостения, основываются на быстрой диффузии парамагнетиков из сосудистого русла в опухолевом очаге. В некротических очагах, где нет кровотока, усиление не наблюдается.
Получение хорошего изображения на МРТ вилочковой железы затрудняется дыхательными движениями. Современный подход к визуализации вилочковой железы предполагает исследование на задержанном дыхании. Контрастирование лучше позволяет дифференцировать солидную и кистозную опухоли. Это связано с тем, что кистозный компонент может содержать примеси белка и крови, искажающие сигнал как на Т1-зависимых, так и на Т2-зависимых изображениях. Полное отсутствие контрастирования доказывает мягкотканную природу образования.
Вилочковая железа на МР-изображениях
Форма и сигнал от вилочковой железы меняются с возрастом. Максимальный вес приходится на 12-19 лет, а затем начинается инволюция, представляющая собой замещение ее жировой тканью. Этот процесс отражается на МРТ, особенно, Т1-зависимых.
Нормальная ткань вилочковой железы достаточно хорошо узнаваема на стандартных МРТ по характерной форме, размеру и расположению. Критерии нормальной вилочковой железы включают отсутствие округлых мягкотканых образований > 7 мм; отсутствие выпуклого контура железы у лиц старше 19 лет, отсутствие дольчатости, отсутствие утолщения вилочковой железы (должен быть ≤ 1,3 см после возраста 20 лет)
Однако у подростков и в молодом возрасте она очень вариабельна по размерам и форме, кроме того, плотность ее на КТ и сигнал на МРТ могут быть схожими с опухолевыми поражениями, так как вилочковая железа еще полностью не заместилась жировой тканью. Следовательно, в некоторых случаях дифференциальная диагностика нормальной и опухолевой ткани может представлять сложности.
При гиперплазии отмечается повышение сигнала на противофазных изображениях с возвращением к норме после лечения.
Округлые, инкапсулированные и с четкими краями опухоли вилочковой железы обычно доброкачественные (тип А). Злокачественные варианты имеют неровный контур, кистозные и некротические компоненты, кальцинаты, а также сопровождаются лимфоаденопатией.
МР-заключение о наличии опухоли вилочковой железы обычно базируется на локальном увеличении железы, выявлении связи опухоли переднего средостения с железой. Интенсивность сигнала от опухоли чаще выше, чем от нормальной ткани железы. Большинство инкапсулированных опухолей дают гомогенный сигнал как на Т1, так и на Т2-изображениях. Инвазивные опухоли чаще негомогенные на Т2-зависимых изображениях.
Хорошая визуализация сосудов при МРТ с синхронизацией позволяет выявлять нечеткость их контуров при инвазии опухолью. Перикард на ЭКГ-синхронизированных изображениях выглядит как тонкая линия, низкой интенсивности толщиной менее 4 мм. При его инвазии возможно выявление прерывистости этой линии с замещением ее высокоинтенсивной опухолевой массой.
Кисты вилочковой железы обладают низкой интенсивностью сигнала на T1-зависимых изображениях и высокой на Т2-зависимых. Спонтанное кровотечение в кисту приводит к повышению сигнала на Т1-зависимых изображениях в связи с парамагнитным эффектом метгемоглобина.
Тимолипомы на Т1-зависимых изображениях выглядят как массы с высокой интенсивностью сигнала, что является отражением их жировой природы. Линейные полосы низкой интенсивности сигнала представлены резидуальной фиброзной стромой или тканью вилочковой железы, проходящей через тимолипому.
Фибромы вилочковой железы распознаются довольно легко, так как они дают низкую интенсивность сигнала как на Т1-, так и на Т2-зависимых изображениях.
От правильного выбора тех или иных методов исследования в каждом конкретном случае часто зависит успех лучевой диагностики. Поскольку количество этих методов достаточно велико (рентгенодиагностика, КТ, МРТ, УЗИ, ПЭТ-КТ) в практической деятельности необходимо руководствоваться принципом получения максимума информации при использовании минимума диагностических средств. Этот принцип предполагает использование того метода, который дает наибольший диагностический эффект в наиболее короткий срок.
МРТ СПб технически позволяет выполнять МРТ средостения, однако эта задача стоит редко и предпочтение отдается КТ. Исследование средостения при МРТ в СПб мы проводим как исключение, так как методика исследования требует кардиосинхронизации. Использован наш опыт ГМПБ №2, и работы на аппарате с открытым МРТ.
Читайте также:
