Поджелудочная железа в норме - анатомия, методы обследования
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Поджелудочная железа является трубчатым забрюшинным органом. Она имеет относительно тонкую конфигурацию, состоящую из 12-20 см в зависимости от телосложения пациента, и весит от 60 до 100 г, но у пожилых людей часто наблюдается атрофия. Оно не имеет настоящей капсулы и сливается с забрюшинным жиром, что объясняет его трубчатый контур, который более выражен на КТ, чем на УЗИ, и становится более заметным с возрастом.
Поджелудочная железа, как и другие органы брюшной полости, демонстрирует краниокаудальное движение с дыханием, но, будучи забрюшинным и ограниченным выше чревного ствола, происходящей из аорты, она показывает гораздо меньшее движение при ультразвуковом исследовании, чем печень, селезенка и почки. Движение между вдохом и выдохом обычно составляет менее 1 см, но иногда регистрируется до 3,5 см.
Поджелудочная железа лежит на задней брюшной стенке с головой в виде буквы С исходящей из двенадцатиперстной кишки. Тело и хвост простираются наклонно вверх влево, хвост поджелудочной железы лежит в селезеночно-ренальной связке рядом с селезенкой и верхним полюсом левой почки. Головка поджелудочной железы имеет крючковидный отросток, который распространяется позади нижней части верхней брыжеечной вены в начале воротной вены. Крючковидный отросток распространяется ниже основного тела поджелудочной железы, поэтому важно при ультразвуковом исследовании сканировать всю протяженность поджелудочной железы, иначе может быть пропущен рак крючковидного отростка.
Анатомические отношения с органами
Поджелудочная железа лежит в переднем параренальном пространстве. Головка лежит в изгибе петли двенадцатиперстной кишки с нижней полой веной и правыми почечными сосудами, лежащими сзади. Общий желчный проток получает главный проток поджелудочной железы, когда он проходит через головку поджелудочной железы, а затем дренируется во вторую часть двенадцатиперстной кишки в ампуле Фатера. Гастродуоденальная артерия может быть видна спереди в области поджелудочной железы и шейке. Головка поджелудочной железы - самая выпуклая часть железы, которая затем сужается в области шейки. Объединение верхних брыжеечных и селезеночных вен, образующих портальную вену сзади, отмечает анатомическое положение шейки поджелудочной железы. Привратник и гастродуоденальная артерия расположены спереди. Малая кривизна желудка лежит впереди тела поджелудочной железы, в то время как селезеночная вена проходит вдоль ее задней верхней поверхности. Хвост поджелудочной железы связан с селезенкой, левым надпочечником и верхним полюсом левой почки.
Правила ультразвукового исследования поджелудочной железы
Поджелудочная железа и забрюшинное пространство при ультразвуковом исследовании легко скрываются газом кишечника и, таким образом, лучше всего исследуются утром, когда газ кишечника минимален и желудок пуст, поджелудочная железа может быть исследована путем ультразвукового исследования непосредственно через привратник желудка. В качестве альтернативы, желудок и поперечная ободочная кишка могут быть смещены вниз либо путем вдоха, либо путем выталкивания живота (что смещает кишечник ниже без чрезмерного раздувания легких).
При необходимости пациент может пить воду, чтобы наполнить желудок, обеспечивая тем самым акустическое окно. Из-за присутствия микропузырьков вода вначале эхогена после того, как она прошла в желудок, но они рассеиваются относительно быстро. Некоторые врачи использовали метоклопрамид, фармацевтический агент, который ускоряет опорожнение желудка, чтобы уменьшить желудочно-кишечный газ кишечника. Это может иногда вызывать окулогирные кризы (необычную и неприятную особую реакцию) и, таким образом, не получило широкого применения во время рутинного сканирования. Дистальный сегмент тела и хвост поджелудочной железы могут быть исследованы путем сканирования под углом через селезенку и верхний полюс левой почки с использованием левого бокового или задне-бокового доступа.
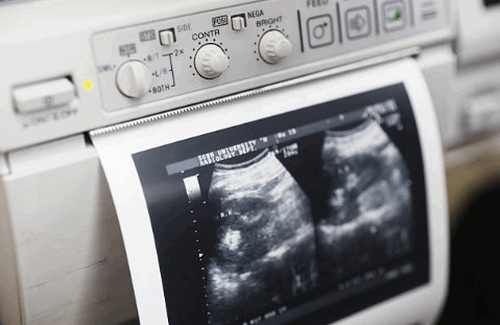
Сонографический внешний вид поджелудочной железы
Поджелудочная железа обычно имеет однородную эхоструктуру при ультразвуковом исследовании, которая является более эхогенной, чем печень, у 52 процентов молодых пациентов и в равной степени эхогенной у 48 процентов. С возрастом железа становится более эхогенной и может стать неоднородной по своей эхоструктуре.
Оценка повышения эхогенности поджелудочной железы
- Степень эхогенности поджелудочной железы 1 степени равна печени.
- Степень эхогенности поджелудочной железы 2 степени несколько выше, чем у печени.
- Эхогенность поджелудочной железы 3 степени явно выше, чем у печени.
- Степень эхогенности поджелудочной железы 4 степени равна забрюшинному жиру.
В здоровье эхогенность связана с возрастом и жировыми отложениями. Однако различия в эхогенности поджелудочной железы в пределах нормальной популяции таковы, что ее оценка имеет ограниченную ценность. При ультразвуковом исследовании эхогенность поджелудочной железы 3 и 4 степени может быть нормальной у взрослых и пожилых людей, но это явление обычно патологическое у детей и подростков. У 10% детей младшего возраста поджелудочная железа может казаться менее эхогенной, чем печень, тогда как у недоношенных новорожденных и младенцев поджелудочная железа может быть довольно эхогенной. В этих случаях эхогенность поджелудочной железы уменьшается по мере созревания железы.
Проток поджелудочной железы при ультразвуковом исследовании
С помощью современных сканеров главный проток поджелудочной железы (проток Вирсунга) можно визуализировать у 85% пациентов. Он определяется как гипоэхогенная трубка с прекрасными эхогенными стенками. Когда проток разрушен, он рассматривается как тонкая эхогенная линия. Нормальный просвет протока составляет менее 2 мм в диаметре, хотя некоторые серии исследований сообщают о нормальных протоках диаметром до 3 мм в головке поджелудочной железы. Диаметр основного протока увеличивается с возрастом. Размеры протока поджелудочной железы при ультразвуковом исследовании
- средний диаметр протока в норме 1,3 мм ± 0,3 мм
- средний диаметр у пациентов с желчнокаменной болезнью составляет 1,4 мм.
- средний диаметр протока при остром панкреатите составляет 2,9 мм (диаметр протока уменьшается по мере того, как спадает острота панкреатита, но он может не вернуться к норме).
Размер поджелудочной железы при ультразвуковом исследовании
Средний переднезадний диаметр поджелудочной железы
- головка 2,5 до 3 5 см
- тело от 1,75 до 2,5 см
- хвост от 1,5 до 3-5 см
Средний размер железы варьируется в зависимости от возраста и других характеристик изучаемой популяции, следовательно, могут быть различия в результатах приведены выше. Поджелудочная железа может стать инфильтрированной забрюшинным жиром, особенно при ожирении, изменяя его размер и контур при ультразвуковом исследовании. Обычно размер железы уменьшается с возрастом, а эхогенность увеличивается. Как и в случае с другими органами, фактические измерения служат только руководством для оценки состояния железы, и общее впечатление о конфигурации и внешнем ее виде, что часто более важно. Правильная оценка может быть достигнута только при наличии опыта, а чрезмерная достоверность измерений в диагностике приведет к ошибкам (особенно при работе с очень изменчивыми группами пациентов, такими как дети).
УЗИ поджелудочной железы

Подготовка к УЗИ поджелудочной железы нужна для достоверного результата. Газы, которые накапливаются в кишечнике и желудке, могут помешать правильному получению изображения. Поэтому основная задача при подготовке - полностью очистить кишечник и желудок от газов. За день до процедуры перед сном необходимо принять очистительную клизму. Для этого подойдет кружка Эсмарха на 1,5 литра, в которую заливается прохладная вода. Ее вводят в кишечник через наконечник, после истечения некоторого времени пациент должен опорожниться. Как альтернатива - применение слабительных средств. Помимо этого, для снижения газообразования за несколько дней необходимо принять эспумизан или сорбент. За несколько дней нужно отказаться от алкогольных и газированных напитков. Также следует прекратить употреблять еду, которая способствует брожению:
- черный хлеб;
- молочные продукты;
- овощи и фрукты.
Рекомендуется применять белковую диету, полностью отказавшись от мяса, рыбы, яиц. Если процедура назначена на утро, лучше не есть с вечера. За 2-3 часа до диагностики нельзя курить. Перед обследованием нужно сообщить врачу о принимаемых препаратах, если такие имеются. Люди с диабетом могут принимать еду до процедуры.
Технология проведения
Оптимально проводить обследование утром, в тот период, когда газы еще не успели накопиться. Время процедуры - 15-20 минут. Во время обследования датчиками регистрируются отражаемые волны от железы, после чего они выводятся на экран монитора в виде картинки.
В начале проведения обследования пациент должен раздеться до пояса и лечь на кушетку. Врач-сонограф наносит гель на исследуемую область. Благодаря этому средству датчик может скользить и усиливать проницаемость ультразвука. Врач во время процедуры исследует поджелудочную железу и органы, которые находятся рядом. Во время обследования специалист может попросить пациента надуть или втянуть живот. Затем его просят перевернуться на один и другой бок, иногда требуется встать, чтоб получить лучшую картинку. Специалист во время исследования выбирает самое просматриваемое положение больного. После окончания исследования пациенту нужно вытереть гель салфеткой и одеться. Никакая реабилитация после диагностики не нужна.
Норма показателей
Во время ультразвукового исследования органа не часто получается поставить точный диагноз, но можно дать оценку общему состоянию: определить наличие патологии или опровергнуть предварительный диагноз.
Здоровые мужчины и женщины имеют такие параметры поджелудочной железы:
- целостное тело, однородная структура (похожая на печень), небольшие вкрапления;
- среднюю эхогенность органа, которая способна повыситься с возрастом;
- четко просматриваемые границы отделов железы - хвоста, тела, перешейка, головки;
- не расширенный Вирсунгов проток диаметром от 1,5 до 3 мм.;
- не деформировавшийся рисунок сосудов;
- головку от 15 до 30 мм., тело 8-18 мм., хвост 22-30 мм.
Отклонения от нормы: что показывает УЗИ
Диагностика этого органа происходит последовательным образом. Вначале врач-сонограф изучает расположение органа, его очертание как цельной структуры, так и отдельных участков. После этого исследуется эхоструктура, происходит осмотр соседних с поджелудочной железой органов - они также должны соответствовать нормам. Все значения записываются, сравниваются с анамнезом и жалобами пациента, после чего специалист документирует заключение. Диагноз не определяется только по данным, расшифрованным с УЗИ - для того, чтобы поставить заключение и назначить лечение, необходимо сдать дополнительные лабораторные исследования.
На УЗИ врач-сонограф может выявить целый ряд заболеваний поджелудочной железы.
- Маленький орган, уменьшенный равномерно или неравномерно. Такое клиническое проявление часто можно наблюдать у пожилых людей, во время естественного старения организма.
- Дольчатую поджелудочную, которая состоит не из здоровых клеток, а из жировых. Данное заболеванием именуется липоматозом и сопровождается на УЗИ выявлением светлых участков с высоким уровнем эхогенности.
- Диффузные увеличения, проявляемые при наличии воспалительного процесса. Патология изменяет участки, они становятся большими и чередуются с уплотнениями. При выявлении диффузных увеличений необходимо сразу же провести другие сопутствующие исследования.
- Новообразования на голове, при этом Вирсунговый канал несколько расширен, что показывает на воспаление на этом участке. Чаще всего можно наблюдать при псевдокистах и раке.
- Псевдокисты и панкреатит сопровождаются так называемыми «застежками», неравномерными расширениями с уплотнениями в оболочке.
- Летальные утолщения железы, которые проявляются в начале возникновения новообразований в районе головки органа.
- Атрофию хвоста, которая показывает на опухоль, растущую медленно.
- Пятнистость железы, чередование оттенков в разных областях органа. Данная патология наблюдается во время липоматоза, заболеваниях, связанных с эндокринной системой. Симптомы являются следствием постоянных стрессов, панкреатитов, нарушения кровоснабжения. Также пятнистость может возникнуть после хирургического вмешательства.
Как правило, во время проведения УЗИ поджелудочной железы специалист вместе проверяет и другие брюшные органы. Это может помочь выявить изменения в структуре или функциях. На УЗИ можно определить:
- воспалительный процесс в поджелудочной железе - панкреатит;
- накапливание жидкостей в брюшной полости;
- образование кист;
- некротический процесс;
- диффузное нарушение паренхимы;
- абсцесс;
- увеличенные региональные лимфоузлы;
- новообразования доброкачественного и злокачественного характера;
- аномальные изменения в строении и функции железы;
- возрастную деформацию исследуемого органа.
К примеру, такое заболевание, как липоматоз, сопровождается изменением цвета поджелудочной железы до почти белого оттенка. При этой болезни размер органа превышает норму. В основном, это заболевание диагностируется у людей, страдающих избыточным весом в сочетании с жировым гепатозом. Панкреатит является воспалением, причин для возникновения которого может быть несколько. Острый панкреатит сопровождается:
- снижением эхогенности;
- появлением затемнения органа;
- неоднородной структурой железы;
- расширением основного панкреатического канала;
- отечностью или истончением тканей, которые находятся рядом;
- скапливанием жидкости;
- формированием ложной кисты.
Обостренный панкреатит, диагностируемый часто с небольшим временным промежутком, становится хроническим. В таком случае железы, изменившиеся под действием воспаления, уже не могут восстановиться и обрести изначальный вид и функциональность.
При диагностировании рака картина выглядит совершенно иначе:
- участки, пораженные опухолью, приобретают разный оттенок (они могут быть похожи на здоровую ткань или полностью почернеть);
- ткань увеличивается в размерах и может быть больше, чем сам орган;
- раковые новообразования имеют четкие границы, при этом внешний контур поджелудочной железы деформирован;
- Вирсунгов проток вместе с холедохом расширены;
- увеличение региональных лимфоузлов;
- метастазы можно обнаружить примерно в 30% от всех случаев.
УЗИ - самый практичный и дешевый способ провести аппаратную диагностику внутренних органов. Если есть выбор между платными вариантами обследования, стоимость УЗИ поджелудочной железы в несколько раз меньше, чем другие варианты исследования. К тому же, ультразвук абсолютно безопасный и безболезненный, он не способен негативно повлиять на человеческий организм, поэтому его проводят даже маленьким детям.
Поджелудочная железа — как понять, что не так
Поджелудочная железа - орган пищеварительной системы, вырабатывающий пищеварительные ферменты и гормоны, регулирующие белковый, углеводный и жировой обмен. Она расположена в нижнем отделе брюшной полости, за желудком, возле двенадцатиперстной кишки, на уровне І-ІІ поясничных позвонков. Длина органа до 22 см, вес - 70-80 г. Она покрыта тонкой соединительной капсулой, основное вещество под ней разделено на сегменты, между ними есть соединительные тяжи с выводными протоками, сосудами, нервами. Для вывода произведенных пищеварительных ферментов и других веществ имеет главный и добавочный проток.
Если нормальное функционирование поджелудочной железы нарушается, в ней развивается воспалительный процесс. Группа заболеваний, для которых характерно воспаление в тканях этого органа, нарушение его работы называется панкреатитом. Воспаление поджелудочной железы - опасное заболевание, сопровождающееся сильной болью, нарушением работы пищеварительной и эндокринной системы. Если человек своевременно не получает медицинской помощи, возможно развитие осложнений, вплоть до летального исхода.
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
- из-за злоупотребления спиртными напитками - наиболее распространенная причина заболевания у мужчин;
- после травм живота, операций, когда были повреждены ткани или протоки этого органа;
- из-за неправильного питания - воспаление может развиваться, если в рационе человека преобладает фаст-фуд, жирные, острые, копченые, жареные блюда;
- при желчнокаменной болезни - у женщин она развивается в 3-5 раз чаще, чем у мужчин, и желчные конкременты могут закупоривать протоки, из-за чего нарушается отток пищеварительных ферментов и они начинают переваривать ткани железы;
- из-за нарушенного обмена веществ при ожирении, сахарной диабете, во время беременности или после родов;
- из-за длительного приема антибиотиков, кортикостероидов, гормональных препаратов;
- из-за генетической предрасположенности - у некоторых мужчин, а чаще у женщин, поджелудочная железа вырабатывает более густой секрет, он медленней выводится по протокам, и даже однократное злоупотребление спиртными напитками, жирной, жареной пищей может спровоцировать приступ панкреатита;
- после отравлений - пищевых, алкогольных, при работе с лаками, красками и вдыхании их паров, другими отравляющими веществами.
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит. Если приступы повторяются больше, чем 6 месяцев, диагноз - хронический панкреатит. Он имеет две фазы: обострение и ремиссия. При соблюдении диеты, применении поддерживающей терапии, ремиссия длится годами, не возникает острых приступов.
Симптомы воспаления поджелудочной железы
При остром и хроническом панкреатите появляются разные симптомы.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
- отрыжка с тухлым запахом, икота;
- непреходящая тошнота, неоднократная рвота;
- жидкий стул несколько раз в сутки или запор;
- повышение температуры;
- ощущение сухости во рту;
- перепады артериального давления;
- усиленное потоотделение;
- нездоровый цвет кожи, возможно появление коричневых пятен, синяков над пупком или на спине в области поясницы.
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется - болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье. Это может быть опасно для жизни. Если после употребления больших доз алкоголя возникает боль в пояснице, подреберье, проверьте поджелудочную железу.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
- тупая ноющая;
- ощущается в верхней части живота;
- может отдавать в грудную клетку, поясницу, нижнюю часть живота;
- усиливается после употребления спиртных напитков, жареной, копченой, острой, жирной пищи, маринадов, приступ может спровоцировать чашка кофе, выкуренная натощак сигарета;
- усиливается после стресса.
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес. Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Лечение
Панкреатит - это группа заболеваний, при которых развиваются воспалительные процессы в поджелудочной железе. Чтобы эффективно лечить его, врач должен определить характер и локализацию воспаления, причину, вызвавшую приступ. После оказания первой помощи и снятия острых болевых ощущений проводится обследование.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови - выявляют признаки и показывает количественные характеристики воспаления, определяют уровень билирубина, ферментов;
- анализ мочи - показывает уровень ферментов;
- анализ кала на паразитов - назначается по при подозрении, что протоки поджелудочной железы закупорены паразитами;
- УЗИ - показывает размер железы, уплотнения, фиброзные участки;
- рентгенография (если есть возможность, назначается более информационное обследование эндоскопическая ретроградная холангиопанкреатография) - назначается для обнаружения камней или других тел, закупоривающих протоки;
- зондирование - характеризует внешнесекреторную функцию железы;
- МРТ или КТ - выявляют некроз тканей, границы пораженных областей.
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин. Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Профилактика новых обострений
Чтобы избежать новых обострений панкреатита, нужно правильно питаться, отказаться от алкоголя, сигарет, избегать стрессов. Есть нужно небольшими порциями 5-6 раз в день. Исключите из рациона жареные, жирные, копченые продукты, пряности, маринады. Отваривайте, запекайте или готовьте блюда на пару. Откажитесь от кофе, сладких газированных напитков. Регулярно принимайте назначенные врачом препараты, поддерживающие работу поджелудочной железы.
Диагностика заболеваний поджелудочной железы
Поджелудочная железа — это паренхиматозный орган, расположенный (ретроперитониально) позади желудка на уровне 1-2 поясничных позвонков, который состоит из головки, расположенной справа, тела, занимающего среднюю часть, и хвоста, находящегося слева. Вирсунгов проток выходит из головки и открывается в области сосочка 12-перстной кишки (Фатеров сосочек), соединяясь с общим желчным протоком. Длина органа достигает 14-18 см, ширина 3-9 см. У взрослого человека он весит около 80 г.
Основные функции
Поджелудочная железа играет огромную роль в процессе пищеварения, выделяя ряд ферментов (трипсин, липазу, амилазу), участвующих в расщеплении белков, жиров и углеводов. Она синтезирует гормон инсулин, который является регулятором углеводного обмена.
Основные патологии
- травмы в результате механического воздействия;
- воспалительные процессы (острый панкреатит, острый холецистопанкреатит, хронический панкреатит);
- кистозные образования;
- свищи;
- доброкачественные и злокачественные опухоли.
Начинать лечение поджелудочной железы необходимо при первых признаках болезни. В этом случае терапия будет наиболее эффективна.
Проведение обследования
Диагностика заболеваний поджелудочной железы является одной из непростых задач современной медицины. Диагноз может быть установлен на основании анамнеза, клиники патологии, данных инструментальных методов обследования.
- Сбор жалоб и анамнеза. Следует обратить особое внимание на наличие жалоб на боли в животе, тошноту, отрыжку, жажду, резкое снижение веса, наличие в анамнезе желчекаменной болезни, наличие в семье диабета и др.
- Осмотр. Нужно обратить внимание на конституцию больного, окраску кожи.
- Пальпация. В норме орган не пальпируется. При прощупывании могут определяться кисты и опухли, если они достигают больших размеров.
- Лабораторные исследования. Среди лабораторных исследований, имеющих значение в диагностике болезней поджелудочной железы, необходимо отметить следующие:
- исследование дуоденального содержимого (позволяет определить количество ферментов);
- исследование кала (имеет значение цвет, наличие непереваренных мышечных волокон и др.);
- анализы крови и мочи.
- Ультразвуковое исследование. Это наиболее доступный и безболезненный метод, позволяющий провести информативное обследование. С помощью ультразвука удается определить размеры органа, оценить его структуру, выявить участки повышенной или пониженной эхогенности, определить диаметр Вирсунгового протока.
- Компьютерная томография. Является современным высокотехнологичным методом диагностики, обладающим высокой информативностью, и позволяющим выявить патологию в случаях, когда другие исследования не дают результат.
- Способ также позволяет определить форму и размеры органа, оценить его структуру, выявить наличие даже небольших образований, а также определить состояние протоков.
- Эндоскопическая холангиопанкреатография. Этот метод лучевой диагностики заболеваний поджелудочной железы сочетает в себе эндоскопию и рентгенологическое исследование, позволяет изучить состояние протоков, выявить наличие камней и стриктур.
- Биопсия. Чаще применяется тонкоигольная аспирационная биопсия под контролем УЗИ или КТ, заключается в заборе кусочка ткани органа с последующим выполнением гистологического исследования. Позволяет установить точный морфологический диагноз.
Перечисленные способы обследования дают возможность определить анатомические и гистологические особенности тканей, выявить нарушение функций, поэтому используются для дифференциальной диагностики патологий поджелудочной железы, позволяя выявлять патологию на ранних стадиях.
Показатели поджелудочной железы в биохимии
Биохимический анализ крови — это распространенное исследование, которое широко используется в клинической практике. Результаты такой простой лабораторной диагностики могут многое рассказать о здоровье человека. В наибольшей степени эти параметры характеризуют работу печени, почек и панкреас. Какие показатели крови указывают на поджелудочную железу?
Показатели поджелудочной железы в биохимии крови
Лабораторные показатели работы поджелудочной железы включают в себя следующие параметры биохимического анализа:
- общий белок, отражающий переваривающую способность панкреатических ферментов;
- амилаза — фермент, разрушающий сложные углеводы до простых;
- липаза — фермент, метаболизирующий жиры;
- трипсин и химотрипсин — ферменты белкового обмена;
- глюкоза — отражает состояние эндокринной части поджелудочной железы, которая синтезирует инсулин;
- билирубин — указывает на нормальную проходимость общего желчного протока.
Как правильно подготовиться к биохимии поджелудочной железы?
Чтобы показатели работы поджелудочной железы были достоверными, к исследованию необходимо правильно подготовиться. Врачи советуют:
- в течение 3 дней воздержаться от употребления алкоголя, жирной, жареной и копченой еды, а также от солений и маринадов;
- приходить на диагностику натощак (желательно до 11 часов дня);
- не курить в день исследования;
- не выполнять физическую работу накануне забора крови;
Когда определяют биохимические показатели поджелудочной железы?
Показатели крови важны не только при заболеваниях поджелудочной железы, чтобы оценить характер течения патологии и провести необходимую медикаментозную коррекцию. Эти биохимические параметры рекомендуют определять также в следующих случаях:
- понос или запор;
- появление жирного стула;
- метеоризм;
- чувство тяжести в животе после еды;
- наличие частиц непереваренной пищи в каловых массах;
- похудение и плохой аппетит;
- желтушное окрашивание кожи;
- кожный зуд.
Норма показателей поджелудочной железы
Нормативные показатели крови биохимии поджелудочной железы указываются на бланке исследования. Однако интерпретацию данных должен проводить специалист, чтобы учесть влияние различных ситуаций на конкретный параметр.
На заболевания поджелудочной железы указывают следующие показатели биохимического анализа крови:
- сниженный уровень общего белка — обычно является следствием недостаточного синтеза трипсина и химотрипсина;
- повышенный уровень амилазы, липазы и эластазы — свидетельствует о гибели панкреатических клеток вследствие панкреатита или панкреонекроза;
- повышенное содержание глюкозы — является признаком тяжелого воспаления поджелудочной железы, когда в патологический процесс вовлекаются островки Лангерганса, вырабатывающие инсулин;
- повышенный уровень общего и прямого билирубина — указывает на причинную связь между патологическими показателями поджелудочной железы и нарушением оттока желчи.
Где проверить показатели поджелудочной железы в крови?
В качественная лабораторная диагностика проводится в многопрофильном медицинском центре «МедПросвет». В нашей клинике возможно сразу же проконсультироваться с врачом, чтобы специалист расшифровал результаты исследования и установил точный диагноз.
Сдать анализы крови можно без предварительной записи ежедневно:
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Читайте также:
