Показания и техника пункции брюшной полости при асците (парацентеза)
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Асцит — патологическое состояние, при котором в брюшной полости скапливается жидкость. Причины его бывают различными. Чаще всего к асциту приводит цирроз печени. Так же он возникает как осложнение онкологических заболеваний, при этом ухудшается состояние больного, снижается эффективность лечения.
Некоторые цифры и факты:
- На ранних стадиях онкологических заболеваний умеренный асцит развивается примерно у 15-50% пациентов;
- Тяжелый асцит развивается примерно у 7-15% онкологических больных;
- При асците в брюшной полости может скапливаться до 5-10 литров жидкости, в тяжелых случаях — до 20 литров.
При каких видах рака может развиваться асцит?
Чаще всего асцит развивается при следующих онкологических заболеваниях:
- рак яичников;
- рак печени;
- рак поджелудочной железы;
- рак желудка и кишечника;
- рак матки;
- рак молочной железы;
- неходжкинские лимфомы, лимфома Беркитта.
Почему рак приводит к скоплению жидкости в брюшной полости?
При раке печени причины асцита те же, что при циррозе (собственно, рак печени в большинстве случаев и развивается на фоне цирроза): нарушение оттока крови, повышение давления и застой в венах, нарушение синтеза альбумина и снижение онкотического давления крови.
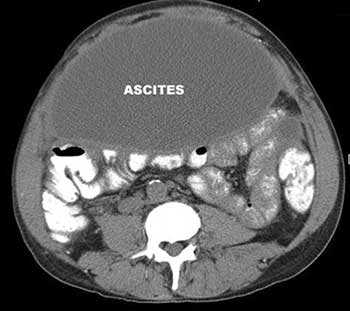
При злокачественных опухолях других органов (желудка, кишечника, матки, яичников) асцит возникает из-за поражения раковыми клетками брюшины. Из-за этого нарушается всасывание жидкости. Если опухолевые клетки поражают лимфатические узлы, асцит может возникать из-за нарушения оттока лимфы.
Проявления асцита при онкологических заболеваниях
Если в брюшной полости скапливается небольшое количество жидкости (100-400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
К каким осложнениям приводит асцит?
При выраженном, длительно существующем асците жидкость скапливается в плевральной полости, развивается гидроторакс. Это приводит к еще большему расстройству дыхания, тяжелой одышке.
*По аналогии с брюшной полостью, в грудной клетке находится тонкая оболочка из соединительной ткани — плевра, париетальный листок которой выстилает стенки, висцеральный покрывает легкие.
При портальной гипертензии микроорганизмы из кишечника могут проникать в асцитическую жидкость. Развивается спонтанный бактериальный перитонит. Ситуация усугубляется тем, что в асцитической жидкости мало антител, поэтому иммунный ответ слабый.
Редкое, но очень тяжелое осложнение асцита — гепаторенальный синдром. При этом цирроз и печеночная недостаточность приводят к серьезному нарушению функции почек, вплоть до тяжелой почечной недостаточности. Пациенты с гепаторенальным синдромом в среднем живут от 2 недель до 3 месяцев. Причины этого состояния до конца не известны. Считается, что кровоток в почках нарушается из-за чрезмерного применения мочегонных средств, внутривенных контрастов во время рентгенографии и компьютерной томографии, некоторых лекарственных препаратов.
Методы диагностики
Внешние признаки асцита становятся хорошо заметны, когда количество жидкости в брюшной полости достигает 0,5-1 литра. Живот при этом заметно увеличен. Когда пациент стоит, он выглядит отвисшим, в положении лежа — распластан, боковые его части выступают. Врачи называют такую картину образно «животом лягушки».
Если во время осмотра врач обнаруживает у пациента признаки асцита, он может назначить следующие методы диагностики:
- УЗИ, КТ и МРТ помогают диагностировать асцит и оценить количество жидкости в брюшной полости, состояние внутренних органов, обнаружить злокачественную опухоль, оценить количество, размеры, локализацию патологических очагов, степень прорастания опухоли в различные органы и ткани;
- Биохимический анализ крови помогает оценить функцию печени, почек, определить уровни электролитов, степень снижения количества белка;
- Исследование свертываемости крови помогает выявить нарушения, связанные с расстройством функции печени (печень синтезирует некоторые факторы свертывания);
- Диагностический лапароцентез — процедура, во время которой проводят пункцию брюшной полости под контролем УЗИ и получают небольшое (примерно столовую ложку) количество асцитической жидкости. В ней исследуют уровни лейкоцитов и эритроцитов, общего белка и альбумина, глюкозы, амилазы. Проводят анализы на присутствие микроорганизмов, цитологическое исследование на предмет наличия опухолевых клеток.
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Консервативное лечение
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5-6 литров жидкости.
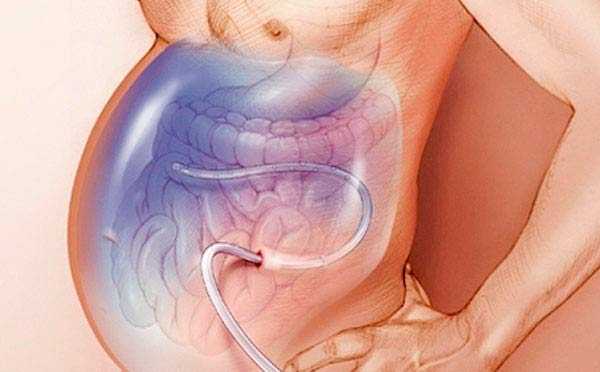
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:

Внутрибрюшинная химиотерапия
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Хирургическое лечение
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.

В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Прогноз при асците у онкологических больных
Обычно асцит возникает на поздних стадиях рака, ухудшает прогноз для онкологического пациента. При злокачественных опухолях, осложнившихся асцитом, отмечается низкая выживаемость. Паллиативное лечение помогает улучшить качество жизни, несколько увеличить ее продолжительность. Врач должен тщательно оценить состояние пациента, выбрать оптимальные методы лечения, исходя из их потенциальной эффективности и рисков.
В «Евроонко» действует специальное предложение на дренирование асцита в условиях дневного стационара - 82 300 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Лапароцентез
Лапароцентез - хирургическая процедура, которое представляет собой прокол брюшной стенки для извлечения патологического содержимого (например, при асците).
Причиной возникновения асцита является нарушение оттока венозной крови через печень и повышение давления в сосудистых коллекторах живота, в результате чего перитонеальная жидкость просачивается в брюшную полость.
В зависимости от количества жидкости в полости врач принимает решение о назначении лапароцентеза. В тех случаях, когда количество жидкости не очень большое, пациенту назначаются мочегонные средства, с помощью которых за некоторое время можно избавиться от лишней воды естественным путем. Вместе с тем, встречаются случаи, когда количество жидкости в брюшной полости достигает 15-20 л, и без лапароцентеза не обойтись.
Показания и противопоказания к лапароцентезу
В Юсуповской больнице врачи могут назначать лапароцентез не только при асците, но и для обнаружения, исключения или удаления патологического содержимого в брюшной полости. Показаниями к проведению этой процедуры являются:
- наличие закрытой травмы живота, если установить повреждения не удалось с помощью рентгеновских, клинических и лабораторных исследований;
- наличие повреждений нескольких органов;
- травма, осложненная шоком или коматозным состоянием;
- закрытая травма живота у пациентов в тяжелом алкогольном или наркотическом опьянении;
- стремительное угасание жизненных функций при травмах головы, груди и конечностей;
- проникающие раны в грудную клетку с возможным повреждением диафрагмы;
- подозрение на внутрибрюшное кровотечение, разрыв кисты;
- скопление свободной жидкости в брюшной полости - асцит (наиболее частая причина применения лапароцентеза).
В каждой клинической ситуации к решению вопроса о проведении лапароцентеза доктор подходит индивидуально. Если есть резерв времени, то лапароцентезу предшествует тщательное исследование (лабораторная диагностика, ультразвуковое исследование) и сбор анамнеза. В критических ситуациях, когда речь идет о жизни пациента, лапароцентез позволяет быстро обнаружить причину патологии и принять своевременные меры.
Среди противопоказаний к лапароцентезу отмечают спаечную болезнь, выраженный метеоризм, высокий процент повреждения стенок кишечника, наличие опухолей больших размеров в брюшной полости, присутствие воспалительных и гнойных процессов, наличие послеоперационной вентральной грыжи.
Подготовка к процедуре лапароцентеза
Перед лапароцентезом доктор назначает ряд необходимых анализов и диагностических процедур, среди которых:
- физический осмотр;
- анализ на свертываемость крови;
- рентгеновское обследование;
- УЗИ;
Все диагностические процедуры можно пройти на месте, ведь оснащение Юсуповской больницы находится на высоте. Здесь есть все необходимое оборудование новейших образцов, которое позволяет быстро и точно установить диагноз с минимальным негативным воздействием на организм пациента.
Также пациент должен сообщить врачу об аллергии на препараты, беременности или если он уже принимает медикаменты. Непосредственно перед процедурой нужно опорожнить мочевой пузырь и кишечник, а за 12 часов до операции не есть и не пить.
Техника выполнения лапароцентеза
Такое мини-вмешательство, как лапароцентез, осуществляется под местной анестезией, при этом пациент чаще находится в положении сидя, иногда его кладут на спину. Область, где будет производиться прокол, очищается и стерилизуется. После введения анестетика специальной иглой производится прокол внизу живота (примерно посредине между пупком и лобком), куда вводят небольшую трубку. С ее помощью будет удаляться жидкость. Количество выведенной жидкости за одну процедуру в среднем колеблется от 3 до 5 л, но в более тяжелых случаях доктор может принять решение и об извлечении 10 л.
Обычно лапароцентез занимает около получаса, но может длиться больше. Время будет зависеть от объема удаляемой жидкости и состояния пациента.
После завершения процедуры место прокола туго перевязывают. У пациента всегда измеряют температуру, пульс, давление. Перед лапароцентезом и после него измеряют вес.
После лапароцентеза образцы полученной жидкости исследуют для определения ее происхождения (цитологическое исследование). Пациенту не придется искать учреждение, где смогут исследовать полученную жидкость, ведь на базе Юсуповской больницы есть собственная лаборатория.
Если жидкость имеет отечную природу, то это может «говорить» о сердечной недостаточности, циррозе печени или нефротическом синдроме. При получении жидкости воспалительной природы следует говорить о наличии опухолей или метастазов в органах брюшной полости.
Осложнения при лапароцентезе
Процент возникновения осложнений при проведении лапароцентеза в Юсуповской больнице очень низкий (меньше 1%), но никакая операция не может гарантировать их отсутствие. Среди осложнений у пациента может возникнуть:
- кровотечение;
- случайный прокол органов, расположенных в брюшной полости;
- инфекция.
Увеличивается риск осложнений при беременности, проведении операции с полным мочевым пузырем, кровотечении и плохом питании. Поэтому, по возможности, стоит исключить эти факторы.
Что делать после операции: несколько нюансов
В домашних условиях нужно соблюдать рекомендации врача и по возможности взять несколько отгулов.
Немедленно стоит обратиться в больницу, если наблюдаются симптомы:
- лихорадка, озноб и другие признаки инфекции;
- выбухание брюшной стенки;
- покраснение, сильная боль, опухоль в месте прокола;
- болезненные ощущения, которые не проходят даже после приема обезболивающих средств;
- слабость и боль в груди, одышка, кашель.
Стоимость лапароцентеза
Цена лапароцентеза зависит от сложности операции, анестезии и клиники, в которой проводилась процедура. Более подробно узнать о стоимости процедуры можно по телефону.
В Юсуповской больнице лапароцентез проводят достаточно часто. В клинике работают врачи высшей категории и кандидаты медицинских наук, у которых большой практический опыт.
Список литературы
Профильные специалисты
Заместитель главного врача по медицинской части. Врач-терапевт, кардиолог, онколог.
Лапароцентез — процедура, во время которой брюшная стенка пациента прокалывается специальной иглой-катетером.
Чтобы не травмировать кишечник, лапароцентез проводится под контролем УЗИ или при помощи специальных приспособлений, позволяющих создать в брюшной полости пространство, свободное от петель кишечника. Процедура осуществляется под местной анестезией: место прокола или разреза пропитывают обезболивающим препаратом.
Цели выполнения лапароцентеза
Лапароцентез может проводиться как в диагностических, так и в лечебных целях. Лабораторный анализ полученной во время лапароцентеза жидкости позволяет судить о повреждениях или заболеваниях органов брюшной полости. Как лечебная процедура, лапароцентез используется для удаления жидкости из брюшной полости, накапливающейся при асците. При этом в проколе остается дренаж — специальная трубка для вывода жидкости, которая продолжит собираться после окончания процедуры.
Подготовка к процедуре
Специальной подготовки к лапароцентезу не требуется. Как и перед любой медицинской процедурой, пациент должен подписать информированное добровольное согласие. Предварительно нужно опорожнить мочевой пузырь, иначе он может быть поврежден во время прокола брюшной стенки. Перед эвакуацией большого количества асцитической жидкости нужно наполнить жидкостью сосудистое русло, обычно для этого прибегают к внутривенным инфузиям физиологического раствора.
Показания и противопоказания
Лапароцентез может быть показан пациентам при наличии следующих заболеваний и состояний:
- Подозрение на внутрибрюшное кровотечение, разрыв полого органа брюшной полости.
- Подозрение на спонтанный или вторичный бактериальный перитонит — воспаление листков брюшины.
- Впервые возникший асцит — накопление жидкости в брюшной полости. Лапароцентез помогает определить причину этого состояния, выявить происхождение асцитической жидкости, обнаружить раковые клетки и другие «подсказки», которые помогут установить правильный диагноз.
- Асцит, устойчивый к консервативной терапии.
Показаниями к лечебному лапароцентезу являются осложнения, вызванные асцитом: затруднение дыхания из-за ограничения движений грудной клетки, боли в животе, нарушение функции органов брюшной полости.
Единственным абсолютным противопоказанием к лапароцентезу является острый живот, требующий экстренного хирургического вмешательства.
- Снижение уровня тромбоцитов в крови менее 20 × 10 3 /мкл или выраженная коагулопатия (нарушение свертываемости крови). Эти состояния должны быть скорректированы до прокола брюшной стенки путем переливания тромбоцитарной массы или свежезамороженной плазмы.
- Наполненный мочевой пузырь.
- Беременность.
- Целлюлит брюшной стенки.
- Кишечник, растянутый пищей и газами.
- Спайки в брюшной полости.
Техника лапароцентеза
Во время лапароцентеза пациент обычно находится в положении сидя или полусидя. Процедуру проводят под местной анестезией: место, в котором будет выполнен прокол, предварительно обкалывают раствором анестетика и обрабатывают антисептиком. Затем врач прокалывает брюшную стенку с помощью специального инструмента, представляющего собой металлическую трубку и вставленную в нее трехгранную иглу.
После прокола иглу извлекают и выводят жидкость. Количество жидкости, которое эвакуируют из брюшной полости, определяет врач. 5-10 мл отправляют на анализ в лабораторию.
При необходимости после лапароцентеза устанавливают перитонеальный дренаж для дальнейшего оттока жидкости.
Лапароцентез при асците
Асцит — наиболее распространенное показание для проведения диагностического и лечебного лапароцентеза. Процедура позволяет не только эвакуировать избыточную жидкость из брюшной полости, но и оценить ее состав, выявить причину асцита.
Диагностический лапароцентез
В большинстве случаев процедура одновременно носит и лечебный, и диагностический характер. При исключительно диагностическом лапароцентезе можно использовать шприц объемом 10-20 мл и иглу 18 калибра.
Оценка полученного материала
Можно выполнить различные анализы, которые помогают разобраться в причинах накопления жидкости в брюшной полости и определить оптимальную тактику лечения:
- Определение градиента «сывороточный альбумин/альбумин асцитической жидкости» (SAAG). Помогает отличить транссудат (отечную жидкость) от экссудата (воспалительной) жидкости, это позволяет судить о причине асцита.
- Цитологическое исследование помогает выявить раковые клетки.
- Исследование на бактериальную культуру и окраска по Граму помогают диагностировать бактериальный перитонит.
- Оценка количества клеток — повышено при инфекциях.
- Уровень триглицеридов повышен при хилезном асците, вызванным выраженным застоем лимфы или повреждением лимфатических сосудов.
- Уровень билирубина может быть повышен при повреждении стенки кишечника.
- Уровень амилазы — повышенный указывает на патологии поджелудочной железы.
- Уровень белка, глюкозы.
Возможные осложнения
После лапароцентеза возможны такие осложнения, как истечение жидкости из места прокола, гематомы (синяки) на брюшной стенке, инфицирование. При нарушении техники процедуры и отсутствии УЗ-контроля есть риск повредить во время прокола внутренние органы брюшной полости, крупные сосуды. У некоторых пациентов после эвакуации большого количества жидкости падает артериальное давление, снижается уровень натрия в сыворотке крови. В отдельных случаях возможен гепаторенальный синдром — тяжелое нарушение функции печени и почек. Редкое осложнение лапароцентеза — спонтанный гемоперитонеум. Это состояние возникает, когда из брюшной полости удаляют более 4 л жидкости, из-за кровотечения из брыжеечных вен.
Риск осложнений сводится практически к нулю, если врач предварительно тщательно оценил состояние пациента, правильно провел подготовку, четко соблюдал технику проведения процедуры и использовал качественные инструменты.
Реабилитация после процедуры
После лапароцентеза пациенту нужно полежать 10-30 минут, чтобы предотвратить истечение жидкости из места прокола. Если удалено более 4-5 литров жидкости, то вводят внутривенно раствор альбумина 20% из расчета 8-10 г на каждый дополнительный удаленный литр.
Стоимость
Сеть клиник «Евроонко» предоставляет высококачественные медицинские услуги в сфере онкологии на уровне ведущих клиник мира. При этом стоимость медицинской помощи здесь ниже, чем в онкологических центрах Европы, США, Израиля. В клинике действует комплексная программа дренирования асцита в условиях дневного стационара, которая включает все необходимые сопутствующие процедуры и исследования.
Лапароцентез: значение процедуры в диагностике и лечении патологий брюшной полости
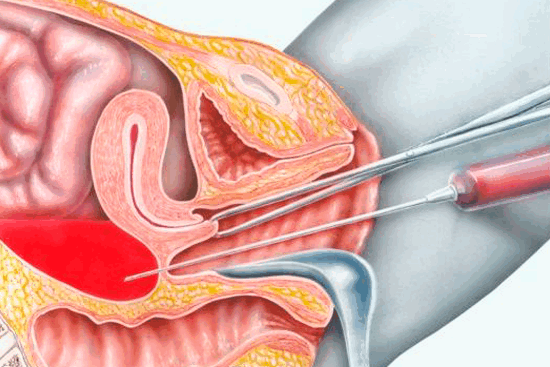
Лапароцентез - это прокол брюшной стенки. Метод используется при водянке живота (асците). Ее клинические признаки выражаются чувством распирания, тяжести, боли в брюшине, одышкой. В животе может скопиться до 20 л жидкости. Чтобы снизить внутрибрюшное давление, облегчить мучения больного, ее постепенно выпускают через катетер. Лапароцентез также помогает в диагностике и лечении полостных травм с кровотечениями, разрывом кишки.
Асцит и другие причины скопления жидкости
Присутствие в брюшине некоторого количества природной асцитической субстанции естественно. Биологические жидкости синтезируются организмом в необходимом объеме для нормального протекания жидкостно-обменных процессов. Они выпотевают в кишечник из лимфатических сосудов, чтобы тем же путем унести отработанные тканями продукты, углекислый газ. Сбой в каком-либо органе или системе влияет на лимфообмен - скорость синтеза и притока повышается, скорость оттока снижается. Избыток жидкости скапливается в свободном полостном пространстве, давит на органы. Это может быть:
- высокобелковый экссудат при воспалительной реакции;
- низкобелковый транссудат, выпотевающий из сосудов при нарушении гидростатического давления;
- кровь;
- содержимое разорванной кишки.
Асцит представляет собой не болезнь, а осложнение от происходящих в организме опасных нарушений. Патологический процесс вызывают заболевания, травмы, сопровождающиеся дисбалансом водно-солевого обмена. Сбой в циркуляции внутренней жидкости происходит в разных условиях:
- тромбоз сосудов печени (синдром Бадда Киари), высокое давление в воротной вене из-за гепатита, цирроза, рака, паразитов в печени;
- злокачественный рост опухоли брюшины, метастазирование печеночных ворот, мезотелиома выстилающего слоя брюшной стенки, лимфома, лейкоз;
- воспаление брюшины (перитонит) из-за панкреатита, туберкулезной, грибковой, паразитарной инфекции;
- застойная сердечная недостаточность, сдавливание камер сердца;
- эндометриоз матки, киста;
- болезни почек;
- эндокринная дисфункция;
- голодание, дистрофия;
- другие обособленные и сочетанные причины.
Водянка является признаком роста злокачественных новообразований:
- ; ;
- половых органов; ;
- толстого кишечника.
Симптомы асцита
Водянка начинается с небольшого объема жидкости, о которой больной даже не подозревает. Первичное скопление хорошо прослеживается при ультразвуковом обследовании.
Когда концентрация жидкой субстанции достигает 1 л, живот заметно увеличивается. С набуханием объема нарастает характерная симптоматика:
- ощущение тяжести;
- тихая ноющая боль в брюшине, переходящая со временем в болезненное распирание стенок;
- одышка из-за нагрузки на сердце, легкие;
- подташнивание, отрыжка;
- нарушение обеих выводящих функций;
- деформация и обвисание живота, выпячивание пупка;
- синдром лягушачьего живота (в лежачем положении вода с средины расходится по бокам).
Большие объемы транс- и экссудата сильно давят на органы. Смещенная кверху диафрагма ограничивает свободное пульсирование легких в грудной полости, что приводит к затрудненному дыханию. Нарушенная циркуляция крови в области кишечника в сочетании с нехваткой кислорода приводит к неправильной работе сердца и еще большему ухудшению кровотока.
Длительная водянка при сердечной застойной недостаточности опасна снижением дренирующей (отводящей) способности лимфосистемы, скоплением жидкости в плевре легких - гидротораксом. На этом фоне в ногах появляется отечность.
Диагностика
Лапароцентез брюшной полости при асците выполняется только после отслеживания всей клинической картины.
Пациенты с признаками водянки, закрытой травмы живота проходят обследование, позволяющее уточнить диагноз и отбросить подозрения на альтернативные причины значительного увеличения живота - беременность, опухолевое разрастание в брюшине, сильное ожирение.
Ультразвуковое исследование предоставляет первую информацию - размеры полости, состояние печени, селезенки, новообразовательные процессы, закрытые травмы живота.
С помощью УЗ-допплерографии отслеживается активность кровотока в портальной системе. Полученные данные позволяют судить о прохождении в печень через воротную вену и ее притоки питательных веществ и токсинов из кишечника.
Гепатосцинтиграфия путем введения радиофармпрепартов показывает уровень поглотительно-экскреторный способности печени, количество действующей паренхимы (внутренней ткани), развитие цирроза.
Спленопортография - вид рентгена - определяет портальную гипертонию при циррозе, тромбозе, опухоли.
Пациент обязательно направляется на диагностический лапароцентез брюшной полости. Суть его - забор жидкостной пробы на бактериалогический посев, содержание белка, плотность воды, состав клеток. Если возникает сомнение в целостности кишечника при закрытой травме живота, откачанную жидкость исследуют на скрытую кровь, содержание желчи, экскрементов, мочи, частиц кишечного наполнения.
Лапароцентез при асците онкологического характера позволяет взять пробы, в том числе биопсию на определение первичного очага и метастатические клетки. При необходимости через отверстие проводят внутренний осмотр камерой-зондом.
Метод прокалывания брюшной стенки используют для нагнетания небольшого объема кислорода при рентгеновском обследовании полостных дефектов.
Показания и противопоказания к проведению лапароцентеза
Прокол в диагностических и лечебных целях проводится при следующих ситуациях:
- прободение язвы желудка, кишечника;
- перитонит, внутрибрюшное кровоизлияние;
- закрытые травмы живота, политравма и бессознательное состояние пострадавшего; ;
- необходимость улучшения качества жизни при онкозаболевании;
- множественные закрытые травмы у поступивших с алкогольным, наркотическим отравлением.
Лапароцентез не применяется, если:
- в полостных органах спайки;
- интенсивный метеоризм;
- воспалительные, гнойные процессы;
- вентральная (послеоперационная) грыжа, выбухающая через переднюю стенку;
- большая опухоль в полости живота.
Как выполняется прокол
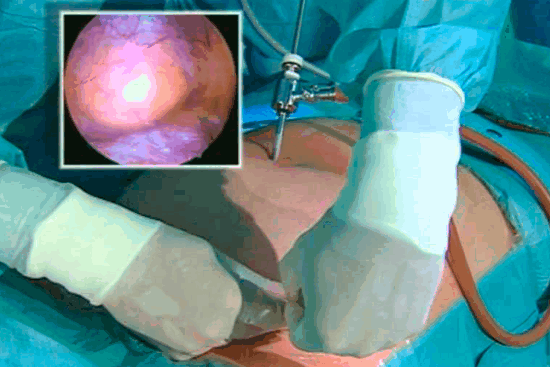
Лапароцентез делают в стационаре под местной анестезией. Специальной подготовки перед проколом не требуется.
Операция лапароцентез проводится сидя, в крайнем случае, лежа на боку. Сначала тщательно обрабатывают антисептиками намеченный участок кожи под пупком. Затем выполняется обезболивание новокаином, лидокаином, другими эффективными и безопасными анестетиками методом послойной тугой инфильтрации. Первую дозу вводят подкожно, образуется эффект лимонной корочки. Далее место предстоящего надреза обкалывают по контуру и проводят глубокие инъекции. Таким образом удается блокировать чувствительность рецепторов и нервных волокон по границам и в глубине операционной зоны.
Как только инфильтрация подкожной основы завершена, проводится обработка медицинским спиртом. Хирург скальпелем рассекает эпидермис, подкожный слой, мышцу брюшины.
Проникновение в полость выполняется троакаром. Он состоит из нескольких частей:
- стилет - острый колющий инструмент;
- трубка - полый тубус, в который сначала вставляют, а после прокола изымают стилет; сама трубка остается в брюшной стенке для дренажа и введения другого инструментария;
- устройство газоподачи - краник для нагнетания и вытяжки углекислого газа (кислорода) при манипуляциях в брюшной полости;
- клапан - закупоривает отверстие от попадания нестерильного воздуха в момент извлечения стилета, а также от утечки газа;
- фиксатор - наружная деталь тубуса, предназначенная для надежного удерживания троакара в стенке живота.
Правильное выполнение лапароцентеза предусматривает медленное спускание жидкости - 1 л за 5 минут. В течение одной процедуры допускается эвакуация до 6 л, при гигантском асците - до 10 л на усмотрение врача. Следующий лапароцентоз проводят через несколько дней. Такой прием дает возможность сердцу, сосудам и другим органам приспособиться к снижению внутрибрюшного напряжения. Быстрый отток асцитных вод создает опасный для здоровья перепад давления. Отобранные пробы отправляют на цитологическое исследование.
Лапароцентез закрытой травмы живота может сопровождаться истечением скопившейся в полости крови. Если этого не наблюдается, применяют метод обнаружения скрытого кровотечения - через тубус вводят примерно 500 мл изотонического раствора. Поступившая обратным ходом вода кровянистого цвета свидетельствует о том, что происходит локальная кровопотеря и больному необходима экстренная операция.
Прогноз
Небольшая доля риска есть и в такой малотравматичной операции как прокол.
Неудачно выполненный при асците лапароцентез, последствия может иметь разные:
- нарушение целостности сосудов, мягких тканей;
- попадание нагнетаемого воздуха в подкожную, предбрюшинную клетчатку с распространением вверх по телу, а также осложнение эмфиземы инфекцией;
- образование флегмоны - гнойного воспаления клетчатки брюшной стенки вследствие неэффективности антисептики.
Раннее обращение за медицинской помощью играет важную роль в успешном лечении травм и болезней, сопровождающихся набуханием живота. В большинстве клиник, где проводится лапароцентез, цена самой операции варьируется. Стоимость предваряющего обследования зависит от количества тестов в каждом конкретном случае. Оттягивать с обращением в клинику не стоит во избежание осложнений и последствий развивающихся патологий.
Лапароцентез брюшной полости при асците: техника проведения

Асцит, или брюшная водянка - это вторичное патологическое состояние, характеризующееся накоплением жидкости в свободной брюшной полости. Данная патология может наблюдаться при многих первичных заболеваниях, например, при полисерозите, циррозе печени, панкреатите и так далее. Всем пациентам с впервые выявленным асцитом проводится такая диагностическая манипуляция, как лапароцентез. В этой статье мы поговорим о том, что такое лапароцентез брюшной полости при асците, показаниях и технике его проведения.
Что такое лапароцентез, показания к его проведению

Лапароцентез - это малоинвазивное вмешательство, проводимое в диагностических или лечебных целях. Его суть заключается в проколе передней брюшной стенки с последующим забором скопившейся в брюшной полости жидкости и ее дальнейшим направлением на цитологическое и бактериологическое исследование. Именно на основании данных, полученных при лапароцентезе, можно судить о характере содержимого брюшной полости.
Что касается вмешательства, проводимого в лечебных целях, оно направлено на удаление скопившейся жидкости для облегчения состояния больного человека.
Помимо асцита, лапароцентез может проводиться при:
- Подозрении на внутрибрюшное кровотечение;
- Подозрении на перфорацию и разрыв внутренних органов;
- Тяжелых тупых травмах живота;
- «Смазанной» клинической картине острого живота и так далее.
В 2018 году ученые из Казахского национального медицинского университета им. С.Д. Асфендиярова опубликовали работу, по результатам которой было установлено, что информационно-диагностическая достоверность малоинвазивных хирургических методов исследования (лапароцентез, лапароскопия) при травме поджелудочной железы достигает 94%.
Противопоказания к лапароцентезу
Проведение лапароцентеза противопоказано при наличии в анамнезе нарушений свертываемости крови, тяжелом спаечном процессе в брюшной полости. Кроме этого, от осуществления данной манипуляции стоит отказаться при:
- Сильном вздутии живота;
- Наличии крупного новообразования;
- Риске повреждения кишечника;
- Беременности.
Техника лапароцентеза при асците
Для начала давайте кратко поговорим о подготовке к проведению лапароцентеза.
В первую очередь, перед осуществлением вмешательства пациенту проводится ряд стандартных исследований (общий анализ крови, коагулограмма, ультразвуковое обследование и так далее).
Непосредственно перед проколом необходимо опустошить кишечник и мочевой пузырь больного человека. Мочевой пузырь опустошается самостоятельно или с помощью катетера, если пациент без сознания. Содержимое кишечника удаляется при помощи клизм.
Непосредственно сам прокол передней брюшной стенки проводится под местной анестезией. Пациента усаживают или укладывают на кушетку, место предполагаемого прокола обрабатывается антисептиком.
Как правило, прокол проводится по средней линии живота книзу от пупка. Сначала врач разрезает ткани скальпелем, затем вставляет в получившееся отверстие троакар и вращательными движениями вводит его в брюшную полость. После того, как из троакара появилась жидкость, инструмент наклоняют к специально подготовленной емкости для сбора содержимого брюшной полости.
Удаление жидкости проводится медленно с тщательным контролем за состоянием больного человека, что позволит избежать резкого падения артериального давления. Для предотвращения гемодинамических расстройств во время манипуляции живот пациента постепенно стягивается простыней или полотенцем.
Читайте также:
- Внекостномозговое кроветворение на КТ, МРТ головы
- Пороки развития придатков матки. Операция удаления увеличенного клитора.
- Рекомендации по анализу рентгенограммы бедренной кости дистального отдела в ПЗ проекции
- Фотографии операций при опухолях легких.
- Гистохимия ссадин. Оценка сроков появления ссадины
