Пороки развития мочеиспускательного канала
Добавил пользователь Morpheus Обновлено: 28.01.2026
Аномалии развития уретры — это врожденные (возникшие внутриутробно) нарушения строения или функции мочеиспускательного канала. Аномалии мочеиспускательного канала, создающие затруднения для оттока мочи, крайне негативно влияют на функции почек, таким образом требуют внимания со стороны врача и скорейшего лечения еще в детском возрасте.
Симптомы аномалии развития уретры
- Болезненное и затрудненное мочеиспускание.
- Чувство неполного опорожнения мочевого пузыря.
- Энурез (ночное недержание мочи).
- Дневное недержание мочи.
- Учащенное мочеиспускание.
- Постоянные тянущие боли в поясничной области.
- Гематурия (наличие крови в моче).
- Расщепление головки или тела полового члена.
- Выделение мочи из области промежности.
- Отсутствие самостоятельного мочеиспускания.
- Подтекание мутной мочи вне мочеиспускания (при ее застое в ответвлении мочеиспускательного канала).
- Мужское бесплодие (невозможность пары зачать ребенка в течение года регулярной незащищенной половой жизни из-за заболевания мужчины).
Формы
Выделяют несколько аномалий мочеточников.
Врожденные (возникшие внутриутробно) клапаны мочеиспускательного канала (наличие перепонки в мочеиспускательном канале, покрытой слизистой оболочкой). Чаще всего встречается у мальчиков и крайне редко у девочек.
- клапан в виде чаши;
- клапан в виде конуса;
- клапан в виде поперечной перепонки.
Врожденная облитерация мочеиспускательного канала (отсутствие просвета мочеиспускательного канала). Моча выделяется через мочеполовые или мочекишечные свищи (противоестественные соединения мочеиспускательного канала и органов половой системы или желудочно-кишечного тракта) или через незаращенный урахус (трубка, соединяющая мочевой пузырь плода с околоплодными водами; у ребенка отверстие урахуса находится в области пупка).
Врожденные сужения мочеиспускательного канала (уменьшение просвета мочеиспускательного канала).
- неполное удвоение - добавочный мочеиспускательный канал ответвляется от основного и заканчивается слепо (без наружного отверстия) или открывается самостоятельным наружным отверстием.
- полное удвоение - имеется 2 мочеиспускательных канала, каждый из которых начинается в мочевом пузыре и имеет наружное отверстие.
Врожденные кисты (мешкообразное полостное образование, заполненное жидкостью) мочеиспускательного канала.
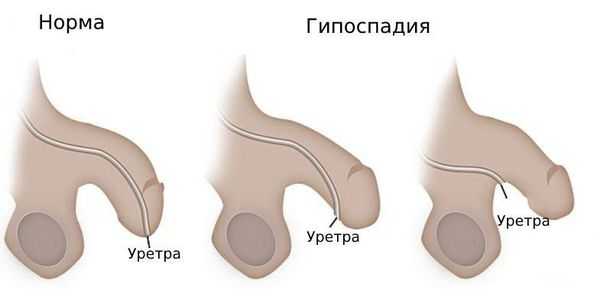
- Задняя гипоспадия (наружное отверстие уретры расположено около мошонки или в промежности).
- Средняя гипоспадия (мочеиспускательный канал открывается между мошонкой и серединой длины полового члена).
- Передняя гипоспадия (наружное отверстие уретры расположено немного ниже головки полового члена).
- клиторная эписпадия (расщепление клитора);
- подлобковая эписпадия (расщепление мочеиспускательного канала до уровня лобковых костей);
- тотальная эписпадия.
Причины
Аномалии мочеиспускательного канала - это врожденное заболевание (развивается у плода во время его пребывания в утробе матери).
Факторы риска развития врожденных аномалий уретры.
- Генетические факторы (ошибки в генетическом аппарате клеток плода, приводящие к неправильному строению и развитию некоторых органов и систем).
- Инфекционные заболевания матери во время беременности (краснуха (вирусное заболевание, проявляющееся появлением сыпи красного цвета на теле и лице), сифилис (бактериальное заболевание, передающееся половым путем)).
- Профессиональные вредности в течение беременности: воздействие вредных факторов внешней среды (ионизирующего излучения (при рентгеновских исследованиях, работе в рентгенологическом или радиологическом отделении, при взрывах атомного оружия или катастрофах), повышенных температур).
- Употребление наркотиков или алкоголя во время беременности матерью.
- Употребление во время беременности овощей и фруктов, избыточно обработанных инсектицидами и фунгицидами (веществами, убивающих вредителей растений и грибы).
- Применение матерью во время беременности гормональных препаратов (блокирующих андрогены (мужские половые гормоны)).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Врач уролог поможет при лечении заболевания
Диагностика
- Анализ жалоб (когда (как давно) появились затруднения при мочеиспускании, болезненность при мочеиспускании, было ли самостоятельное мочеиспускание с первых дней жизни).
- Анализ анамнеза жизни (перенесенные болезни в детско-юношеском периоде, наличие хронических заболеваний мочевыделительной систем).
- Общий анализ мочи - исследование мочи на наличие эритроцитов (красных кровяных телец), лейкоцитов (белых клеток крови, клеток иммунной системы), белка, глюкозы (сахара крови), бактерий, солей и т.д. Позволяет обнаружить признаки воспалительного процесса в органах мочеполовой системы.
- Общий анализ крови - подсчет эритроцитов, лейкоцитов, скорости оседания эритроцитов (время, за которое эритроциты оседают на дно пробирки). Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Пальпация (ощупывание) мочевого пузыря - врач рукой определяет размеры мочевого пузыря, его форму.
- Ультразвуковое исследование (УЗИ) почек и мочевого пузыря — оценка размеров, расположения почек, их строения, состояния чашечно-лоханочной системы (системы отведения и накопления мочи), наличие камней, кист (образования в виде пузырей, содержащих жидкость), строения мочевого пузыря, наличия в нем образований, оценка объема остаточной мочи (объема мочи, оставшегося после мочеиспускания).
- Урофлоуметрия (регистрация скорости потока мочи при мочеиспускании). Больной мочится в унитаз, в который вмонтированы датчики, оценивающие скорость и объем мочи в единицу времени. Метод позволяет выявить степень и тип нарушения акта мочеиспускания.
- Комплексное уродинамическое исследование (КУДИ) — определение функции нижних мочевых путей. Во время исследования после введения специальных одноразовых датчиков определяется поведение мочевого пузыря во время наполнения и опорожнения.
- Ретроградная цистоуретрография. В мочевой пузырь через уретру вводится вещество, которое видно на рентгене. Метод позволяет оценить контуры стенок, размер мочевого пузыря, форму и диаметр мочеиспускательного канала.
- Цистоуретроскопия (введение в мочевой пузырь через мочеиспускательный канал специального оптического прибора) позволяет осмотреть слизистую оболочку мочевого пузыря и мочеиспускательного канала.
Лечение аномалии развития уретры
Большинство пороков мочеиспускательного канала требует оперативного лечения.
Виды хирургических вмешательств:
- эндоуретральная (проводимая через мочеиспускательный канал) резекция (удаление части) слизистой мочеиспускательного канала вместе с клапаном - иссечение клапана мочеиспускательного канала через просвет уретры;
- эндоуретральная резекция части семенного бугорка - иссечение увеличенного семенного бугорка канала через просвет уретры;
- цистостомия - отведение мочи из мочевого пузыря через мочевой катетер (трубочку), установленный через переднюю брюшную стенку (выполняется при полном заращении мочеиспускательного канала);
- иссечение суженных участков мочеиспускательного канала и сшивание неизмененных частей;
- бужирование мочеиспускательного канала - в уретру вводятся специальные бужи (металлические инструменты, расширяющие просвет канала);
- меатотомия (рассечение наружного отверстия мочеиспускательного канала в случае его сужения);
- полное иссечение второго мочеиспускательного канала;
- иссечение дивертикула (веретенообразного выроста стенки мочеиспускательного канала);
- иссечение кисты (мешкоподобного полостного образования, заполненного жидкостью) мочеиспускательного канала;
- пластические операции при эписпадии (расщепление передней стенки уретры) и гипоспадии (расщепление задней стенки уретры) - недостающий расщепленный участок мочеиспускательного канала закрывают « заплаткой» из окружающих тканей.
Возраст пациента старше 10-13 лет значительно ухудшает результаты лечения.
Осложнения и последствия
- Острая задержка мочи (больной не может самостоятельно помочиться).
- Хроническая задержка мочи (длительное неполное опорожнение мочевого пузыря, приводящее к нарастанию его объема).
- Гидронефроз — расширение собирательных структур почек (та часть почки, куда оттекает готовая моча (чашечно-лоханочная система почки)).
- Острый или хронических пиелонефрит (бактериальное воспаление почки).
- Формирование камней в мочевом пузыре или ответвлениях мочеиспускательного канала (при мочекаменной болезни).
- Кровотечение из мочевых путей.
Иногда после операции могут развиться осложнения:
- свищи (отверстие в мочеиспускательном канале на месте ранее находившейся гипоспадии (расщепления задней стенки уретры в интервале от головки полового члена до промежности);
- сужения уретры (мочеиспускательного канала);
- деформация полового члена.
- проблемы в сексуальных отношениях;
- неэстетичный вид полового члена;
- неприятные ощущения во время полового контакта из-за искривления полового члена;
- бесплодие (сперма не достигает задней стенки влагалища из-за искривления члена, что необходимо для оплодотворения яйцеклетки).
Профилактика аномалии развития уретры
Профилактика развития аномалий мочеиспускательного канала у будущего ребенка (для матери).
- Планирование беременности и подготовка к ней (выявление и лечение хронических заболеваний женщины до беременности, исключение нежелательной беременности).
- Своевременная постановка беременной на учет в женской консультации (до 12 недель беременности).
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре, 1 раз в 7-10 дней в 3 триместре).
- Соблюдение диеты беременной женщиной (с умеренным содержанием углеводов и жиров (исключение жирной и жареной пищи, мучного, сладкого) и достаточным содержанием белков (мясные и молочные продукты, бобовые), употребление достаточного количества продуктов, богатых кальцием (творог, сыр, кунжут)).
- Прием специальных витаминных комплексов для беременных (с высоким содержанием кальция).
- Лечебная физкультура для беременных (незначительные физические нагрузки 30 минут в день - дыхательная гимнастика, ходьба, растяжка).
- Исключение приема неразрешенных во время беременности лекарственных препаратов, алкоголя, наркотических препаратов, курения.
- Исключение нервно-психических нагрузок, назначение успокаивающих средств.
- Своевременное обращение к урологу при выявлении у мальчика аномалий мочеиспускательного канала - до 6-месячного возраста.
Дополнительно
Мочеиспускательный канал представляет собой полую трубку, соединяющую мочевой пузырь и наружную среду.
Мочеиспускательный канал у мужчин имеет сложное строение. В нем выделяют: простатическую часть (участок уретры, проходящий через предстательную железу) с семенным холмиком (возвышением мочеиспускательного канала, куда открываются семевыносящие протоки), перепончатую часть (залегающую внутри дна тазовой области) и губчатую часть (проходящую в половом члене).
Из-за более сложного строения мужской уретры большинство аномалий мочеиспускательного канала встречается именно у мальчиков.
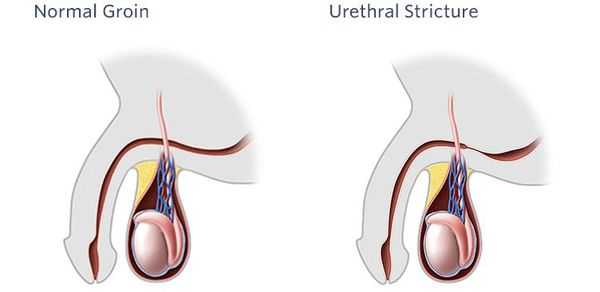
Стриктура уретры - симптомы и лечение
Что такое стриктура уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, уролога со стажем в 29 лет.
Над статьей доктора Лелявина Кирилла Борисовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Стриктурная болезнь уретры (стеноз мочеиспускательного канала) — достаточно частая причина обращения пациентов к урологу. Стенозом называется полное нарушение проходимости или обструкция. Это очень тяжелое состояние, значительно ухудшающее качество жизни пациента, а порой приводящее к инвалидизации. [1] [2] [13]
Первые упоминания об этом заболевании были обнаружены на папирусах в гробницах фараонов около 3000 лет назад. Также упоминания о данной проблеме можно найти и в индийских Ведах, трудах Гиппократа и Авиценны. [1] [2]
Стриктура мочеиспускательного канала (после доброкачественной гиперплазии предстательной железы) является второй по частоте причиной затруднённого мочеиспускания — ей страдает 1% мужчин. [1] [3] [4] [6] [11]
Уретральные стриктуры могут возникнуть в любом возрасте, преимущественно у лиц мужского пола. Значительно реже они встречаются у женщин.
К сожалению, в настоящее время отсутствует единое определение стриктуры уретры, которое полностью отражало бы суть происходящих функциональных изменений и удовлетворяло бы специалистов уретральной хирургии. Чаще всего используется следующее определение:
Стриктурой уретры называется рубцовое сужение просвета мочеиспускательного канала, которое сопровождается нарушением проходимости различной степени выраженности.
Всемирная организация здравоохранения и Международная урологическая ассоциация (SIU) рекомендуют определение, согласно которому под стриктурой мочеиспускательного канала рассматривают фиброзное сужение/стеноз любой части уретры, окружённой губчатым телом, возникшее в процессе формирования спонгиофиброза. [11] Сужения задней части уретры, которые не связаны с переломом таза, обозначаются термином "стеноз". К нерекомендованным понятиям относятся «стриктура задней уретры» и «стриктура шейки мочевого пузыря». [7]
Большинство уретральных стриктур являются приобретёнными. Выделяют четыре основные причины:
- ятрогенная;
- идиопатическая;
- травматическая;
- воспалительная. [7][13]
Самую большую долю занимают ятрогенные стриктуры уретры, которые по данным разных авторов составляют от 33% до 45%. [1] [2] [13] Такие стриктуры мочеиспускательного канала являются последствием различных уретральных (медицинских) манипуляций.
Следует признать, что возрастание травматизма (производственного и бытового), а также существенное развитие хирургии предстательной железы, мочевого пузыря, частое выполнение различных эндоуретральных манипуляций способствовали существенному росту числа пациентов с рубцовыми стриктурами/стенозами мочеиспускательного канала. [12]
Ведущие причины формирования ятрогенных стриктур уретры: [13]
- Трансуретральные вмешательства, включая травматическую катетеризацию уретры.
- Посткатетерные стриктуры:
- ишемические;
- поствоспалительные;
- постлучевые;
- введение агрессивных химических веществ (серебро- и спиртосодержащие вещества);
- неудачное лечение гипоспадии;
- неоднократные бужирования.
Около 30% стриктур уретры являются идиопатическими (вызваны неустановленными причинами или возникли самопроизвольно). Наиболее вероятной причиной таких стриктур считается ранее незамеченная незначительная травма, например, повреждение промежности во время езды на велосипеде, мотоцикле или лошади. [7]
Идиопатические стриктуры часто локализуются в бульбозном отделе уретры и возникают преимущественно у молодых пациентов мужского пола (48%). [9] Вероятнее всего, это связано с недиагностированной детской травмой или врождённой аномалией развития уретры. У пожилых пациентов возможным механизмом являются снижение кровоснабжения и ишемия тканей. [9]
Воспалительные заболевания, такие как бактериальный уретрит, облитерирующий баланит, лихен склероз, также могут привести к формированию уретральной стриктуры. Бактериальный (гонококковый) уретрит как фактор развития стриктуры чаще встречается в развивающихся странах. Другие причины составляют лишь незначительную часть.
Более наглядно основные причины развития стриктуры уретры представлены в таблице ниже.
Гипоспадия - симптомы и лечение
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Юрия Анатольевича, уролога со стажем в 10 лет.
Над статьей доктора Игнашова Юрия Анатольевича работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Лада Родчанина
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
Сопутствующие аномалии при гипоспадии
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия члена сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1] .
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14] :
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14] .
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского ( наличие мужских и женских половых признаков и репродуктивных органов) [13] .
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12] .
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов; ;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2] .
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
Гипоспадия у детей:
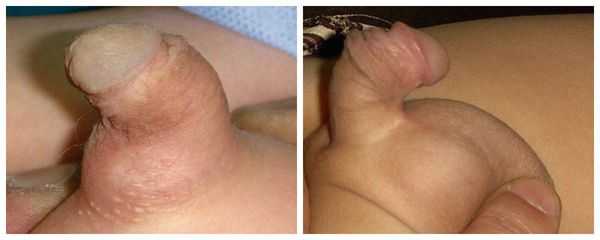
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
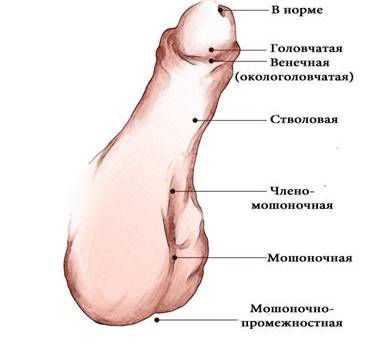
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При "гипоспадии без гипоспадии" наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3] .
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
Классификация и стадии развития гипоспадии
В Международной классификации болезней (МКБ-10) гипоспадия кодируется как Q54.
Формы гипоспадии по степени смещения наружного отверстия уретры [1] :
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
- Гипоспадия члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- "Гипоспадия без гипоспадии" — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
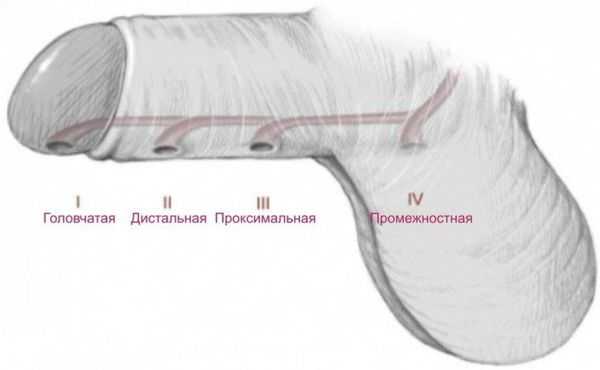
Виды гипоспадии по наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
Виды гипоспадии по наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Опасна ли гипоспадия
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности [5] .
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса ) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3] .
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14] .
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
В каком возрасте лучше лечить гипоспадию
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Операция при головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6] .
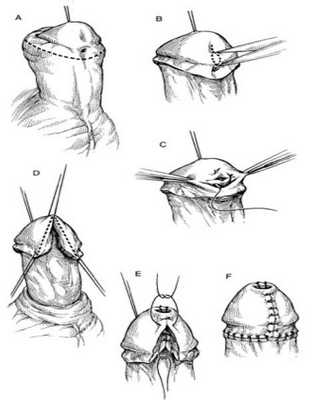
Операции при других формах гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных а утотрансплантатов (собственных тканей пациента) и г омотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного аутотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией ( отторжением омертвевшего участка) , свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение "гипоспадии без гипоспадии"
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7] [8] .
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала) , дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15] .
Наблюдение при гипоспадии после операции
После операции потребуется несколько раз посетить хирурга. Затем рекомендуется наблюдаться у детского уролога после приучения к туалету и в период полового созревания, чтобы проверить заживление и возможные осложнения [16] .
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9] .
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Эписпадия
Эписпадия - это порок развития уретры, характеризующийся частичным или полным расщеплением ее верхней стенки. Эписпадия встречается у мальчиков и девочек и кроме анатомического дефекта проявляется нарушением мочеиспускания (разбрызгиванием, недержанием мочи), половой функции (болезненностью эрекции, затруднением полового акта), инфекциями мочевыводящих путей. Комплекс диагностических мероприятий при эписпадии включает полное урологическое обследование: УЗИ, экскреторную урографию, цистографию, рентгенографию лонного сочленения, уродинамические исследования. Лечение эписпадии - хирургическое, зависит от формы и степени выраженности порока.
МКБ-10
Общие сведения
Эписпадия - врожденная аномалия мочеиспускательного канала, при которой имеет место незаращение (расщелина) дорсальной стенки уретры на различном протяжении. В детской урологии эписпадия встречается значительно реже, чем гипоспадия, примерно в 1 случае на 50 000 новорожденных. Соотношение мужской и женской эписпадии составляет 5:1.
Примерно в половине случаев эписпадия сочетается с другими аномалиями: экстрофией мочевого пузыря, крипторхизмом, паховыми грыжами, экстрофо-эписпадийным комплексом - целым рядом пороков развития мочеполовой системы. При эписпадии может значительно нарушаться мочеиспускание и половая функция, что требует поиска эффективных путей ее ранней хирургической коррекции путем интеграции усилий детской хирургии, гинекологии, урологии и андрологии.
Причины эписпадии
Точные причины развития эписпадии неизвестны. Предполагается, что аномалии развития уретры возникают вследствие нарушения эмбриогенеза между 7 и 14 неделями внутриутробного развития. В случае эписпадии первичный половой бугорок смещается в каудальном направлении, что приводит к нарушению закладки мезодермальной пластинки и последующему несмыканию передней стенки уретры. В числе непосредственных факторов, вызывающих эмбриональные нарушения, называются:
- вирусные инфекции беременной;
- вредные привычки, ранние токсикозы;
- эндокринные нарушения;
- воздействие на плод профессиональных вредностей.
Патанатомия
При эписпадии меатус имеет форму желоба, расположенного на дорсальной поверхности полового члена (при гипоспадии - на вентральной, задней поверхности) между недоразвитыми, расщепленными, кавернозными телами. При женской эписпадии отмечается расщепление клитора.
Классификация
Прежде всего, различают мужскую и женскую эписпадию. Кроме этого, все формы эписпадии у мужчин и женщин делятся на 2 группы: с изолированным расщеплением уретры и с расщеплением сфинктера мочевого пузыря.
В основу классификации клинических форм эписпадии положен критерий степени расщепления уретры. В соответствии с этим у мальчиков выделяют:
- головчатую эписпадию - уретра расщеплена до венечной борозды полового члена
- стволовую эписпадию - уретра расщеплена по всей длине тела полового члена
- лобково-стволовую эписпадию - расщеплен весь мочеиспускательный канал и частично сфинктер мочевого пузыря.
- тотальную эписпадию - расщеплена уретра, шейка и передняя стенка мочевого пузыря.
У девочек принято различать:
- клиторную эписпадию - расщепление клитора на два тела, разделенных поперечной щелью наружного отверстия мочеиспускательного канала
- субтотальную (субсимфизарную) эписпадию - расщепление клитора и половых губ
- тотальную (ретросимфизарную) эписпадию - расщепление клитора, половых губ, лонного сочленения, сфинктера мочевого пузыря.
Примерно в 90% случаев встречаются субтотальные и тотальные формы эписпадии.
Симптомы эписпадии
Эписпадия у мальчиков
Клиническая картина эписпадии определяется ее формой. Так, головчатая эписпадия при отсутствии расщепления крайней плоти может оставаться нераспознанной. Мочеиспускание при этом не нарушается или сопровождается незначительным разбрызгиванием струи мочи. В более выраженных случаях может иметь место небольшое искривление полового члена, однако эрекция и половая функция при головчатой эписпадии не нарушаются.
При стволовой эписпадии наружное отверстие уретры располагается вблизи корня полового члена. Произвольная регуляция мочеиспускания сохранена, однако из-за разбрызгивания мочи больные вынуждены мочиться сидя. При напряжении (смехе, кашле, физическом усилии) может возникать недержание мочи. Имеется выраженная деформация полового члена: его укорочение и подтягивание к передней брюшной стенке из-за расхождения ножек пещеристых тел. Половой акт затруднен, но в большинстве случаев возможен.
Лобково-стволовая эписпадия сопровождается выраженным укорочением и деформацией полового члена, делающим половой акт невозможным. Наружное отверстие уретры расположено под лонным сочленением; вследствие частичного расщепления сфинктера мочеиспускательного канала возникает недержанием мочи, выраженное в той или иной степени.
При полной форме эписпадии отмечается выраженное недоразвитие и крючкообразная деформация полового члена. Эрекции болезненны, половой акт невозможен. Имеет место расщепление кавернозных тел и шейки мочевого пузыря, постоянное вытекание мочи наружу. Диастаз лобковых костей приводит к формированию «утиной походки», а расхождение мышц передней брюшной стенки - «лягушачьего» живота. У трети пациентов выявляются мегауретер, пузырно-мочеточниковый рефлюкс, гидронефроз, крипторхизм, гипоплазия яичек, мошонки и предстательной железы, пиелонефрит.
Эписпадия у девочек
Клиторная эписпадия не приводит к нарушению мочеиспускания и не имеет клинического значения. Субсимфизарная эписпадия сопровождается недержанием мочи при чихании, кашле, физическом напряжении. При тотальной эписпадии у девочек отмечается полное расщепление половых губ и лонного сочленения расхождение прямых мышц живота, что сопровождается постоянным истечением мочи, мацерацией кожи наружных половых органов и внутренних поверхностей бедер, рецидивирующим пеленочным дерматитом, вульвовагинитами и инфекциями мочевыводящих путей. Эписпадия у девочек может сочетаться с гипоплазией клитора и малых половых губ, удвоением влагалища.
Выраженные формы эписпадии распознаются при рождении; менее явные (особенно у девочек) выявляются в связи с развитием недержания мочи. Обследование ребенка с эписпадией проводится педиатром, детским хирургом, детским урологом, детским гинекологом.
Кроме тщательного внешнего осмотра наружных половых органов и определения формы эписпадии, необходимо проведение комплексной оценки состояния уретры, мочевого пузыря и верхних мочевых путей. С этой целью ребенку назначается:
- Ультразвуковое обследование мочевых путей (УЗИ почек, УЗИ мочевого пузыря). Для выявления сопутствующих нарушений целесообразно проведение УЗИ органов малого таза девочкам и УЗИ мошонки мальчикам.
- Рентгенография (экскреторная урография, цистоуретрография, рентгенография лонного сочленения);
- Уродинамическая диагностика (профилометрия уретры, цистометрия);
- Электрофизиологическое исследование (электромиография мышц мочевого пузыря).
Лечение эписпадии
Головчатая эписпадия у мальчиков и клиторная эписпадия у девочек обычно не нуждаются в лечении. Основными показаниями к хирургическому лечению эписпадии служат функциональные (недержание мочи) и косметические дефекты, нарушающие психофизическое развитие ребенка. Оптимальным возрастом для хирургической коррекции эписпадии у детей является возраст 4-6 лет (по мнению некоторых авторов, 2-4 года).
При мужской эписпадии главными задачами лечения выступают устранение деформации полового члена, формирование целостного мочеиспускательного канала и восстановление сфинктера мочевого пузыря. В связи с обозначенными задачами основные этапы оперативного вмешательства включают:
Выбор конкретной методики (Кантвелла, Митчелла, Рэнсли и др.) определяется индивидуальной клинической ситуацией. У девочек с клинически значимой эписпадией выполняется пластика клитора, по показаниям - пластика шейки мочевого пузыря.
В послеоперационном периоде осуществляется длительная катетеризация и промывание мочевого пузыря. Осложнениями хирургической коррекции эписпадии могут явиться свищи мочевого пузыря и мочеиспускательного канала, стриктуры уретры, недержание мочи, сужение влагалища. В будущем у мужчин возможно сохранение искривления полового члена, развитие эректильной дисфункции, бесплодия.
Прогноз
Ранняя хирургическая коррекция эписпадии в большинстве случаев позволяет добиться хороших функциональных результатов, выработки произвольного контроля за мочеиспусканием, предотвратить развитие психологических нарушений. Прогноз в отношении сексуальной функции и фертильности во многом зависит от сопутствующих аномалий развития и их коррекции.
Дети, перенесшие в раннем возрасте оперативную коррекцию эписпадии, нуждаются в постоянном наблюдении детского уролога. В некоторых случаях в подростковом возрасте у них выявляются скрытые деформации полового члена.
Женская гипоспадия
Женская гипоспадия — это врожденный анатомический дефект в виде укорочения уретры и смещения мочеиспускательного отверстия (меатуса) в преддверие влагалища или на его переднюю стенку. При незначительной аномалии возможно бессимптомное течение. В остальных случаях патология может проявляться болью, резью, жжением в области гениталий, болезненным мочеиспусканием, ощущением переполнения мочевого пузыря, тяжестью над лобком, недержанием мочи. Диагностируется с помощью гинекологического осмотра, видеокольпоскопии. Для коррекции дефекта обычно выполняют безоперационную пластику мочеиспускательного отверстия, транспозицию уретры.
Женская гипоспадия — редкая аномалия развития задней стенки уретры, обусловленная нарушением ранних этапов органогенеза урогенитального тракта. В наиболее тяжелых случаях заболевания мочеиспускательный канал отсутствует, во влагалище впадает устье мочевого пузыря. Низкая распространенность женских форм гипоспадии по сравнению с мужскими объясняется разными механизмами и сроками возникновения порока.
В отличие от мужского варианта заболевания, этиология врожденной эктопии меатуса у женщин остается практически неизученной. По мнению большинства специалистов в сфере урогинекологии, аномалия является результатом дизэмбриогенеза на 6-12 неделях гестационного срока. Роль наследственности в нарушении эмбриогенеза женского варианта гипоспадии не установлена. Вероятными причинами отклонений в дифференциации урогенитального синуса, из которого образуются нижняя часть влагалища и женская уретра, являются внешние повреждающие воздействия на ранних этапах гестации — влияние производственных ядов, медикаментов, радиации, инфекционных агентов, например, токсоплазм.
Не исключено, что формирование уретры может нарушаться в результате дисгормональных состояний с избыточной продукцией тестостерона организмом матери или плода. В пользу этой теории свидетельствует незавершенность органогенеза урогенитального синуса у пациенток с врожденным адреногенитальным синдромом. Дифференцировка мочеполового синуса также может страдать при назначении беременной синтетических эстрогенов, о чем свидетельствует более частое выявление гипоспадии у женщин, матери которых в период беременности принимали диэтилстильбэстрол.
Патогенез
Женская гипоспадия является следствием неправильного развития уретрального канала, в частности - его задней стенки. Под действием пока неустановленных факторов в I триместре беременности у эмбриона происходит неполная дифференциация урогенитального синуса, нарушаются апоптоз и пролиферация эпителия дорзальной части уретры. В результате формируется дефект уретровлагалищной перегородки и наружных половых органов - мочеиспускательный канал укорачивается и открывается на передней стенке вагины или в преддверии влагалища. Локализация и тяжесть дефекта определяются временем повреждающего воздействия. Чем позже был нарушен эмбриогенез, тем меньше выражена эктопия наружного отверстия уретры.
Основным критерием систематизации клинических форм женской гипоспадии является степень эктопии уретрального отверстия, от которой напрямую зависит выраженность клинической симптоматики. Подобный подход оптимален для выбора тактики ведения пациентки и наиболее подходящего способа коррекции аномалии. Урологи-клиницисты различают следующие варианты патологии:
- Вестибулярная (частичная) гипоспадия. Из-за отсутствия части нижней стенки уретрального канала меатус смещен к входу во влагалище. Является наиболее благоприятным вариантом заболевания, становится случайной диагностической находкой при возникновении воспалительных изменений со стороны наружных гениталий, не нуждается в хирургическом лечении.
- Вестибуловагинальная (субтотальная) гипоспадия. Вследствие истончения уретровагинальной перегородки до 2-3 мм нижняя стенка меатуса и верхняя часть входа в вагину становятся единым образованием. Обычно расстройство сочетается с недостаточностью сфинктера мочевого пузыря, провоцирует частые урогенитальные воспаления и требует хирургической коррекции.
- Вагинальная (тотальная) гипоспадия. Наиболее тяжелая форма аномалии, при которой женская уретра значительно укорочена и открывается прямо в вагину. В самых сложных случаях, сопровождающихся постоянным недержанием мочи, с влагалищем соединена шейка мочевого пузыря. Существенно ухудшает качество жизни пациентки. Лечение возможно только оперативными методами.
Симптомы женской гипоспадии
Частичное смещение уретрального отверстия зачастую протекает бессимптомно. При недостаточном гигиеническом уходе, высокой сексуальной активности, частой смене половых партнеров возможно возникновение местных воспалительных изменений с жжением, зудом в области наружных гениталий, дизурическими явлениями, влагалищными выделениями. Характерным признаком женской вестибуловагинальной гипоспадии является значительная выраженность расстройств и четкая связь клинических симптомов воспаления с половым актом.
Обычно пациентки жалуются на появление значительного дискомфорта, болей, рези, жжения при мочеиспускании, ощущения переполненного мочевого пузыря, болезненности над лобком спустя несколько часов после секса. Возможно недержание мочи при физических нагрузках и волнении. Тотальная гипоспадия проявляется постоянным подтеканием мочи из влагалища, мацерацией промежности и преддверия влагалища с болями, жжением, резью.
Осложнения
Чаще всего женская гипоспадия осложняется урогенитальными воспалениями — вульвитом, вульвовагинитом, кольпитом, вагинальным дисбиозом, уретритом, хроническим и посткоитальным рецидивирующим циститом, реже — экзо- и эндоцервицитом, пиелонефритом, еще реже — стенозом уретры, детрузорно-сфинктерной диссинергией, камнями влагалища. Риск развития воспалительных заболеваний напрямую связан со степенью смещения уретрального отверстия. При вестибуловагинальной и вагинальной формах гипоспадии возможны субдепрессивные состояния, другие эмоциональные расстройства, различные виды женских сексуальных дисфункций — снижение либидо, фригидность, вагинизм.
При бессимптомном течении аномалия размещения уретрального отверстия обычно становится случайной находкой при плановом гинекологическом осмотре в женской консультации. В любых случаях частого беспричинного воспаления наружных гениталий, мочевого пузыря и уретры рекомендуется исключить гипоспадию. Достаточная настороженность по поводу возможного наличия патологии позволяет быстро диагностировать это расстройство. Наиболее информативными методами диагностики женской гипоспадии считаются:
- Объективное исследование. Осмотр на кресле дает первичную объективную информацию. Визуально наружное мочеиспускательное отверстие смещено к входу в вагину или не определяется. Слизистая гениталий может выглядеть покрасневшей и мацерированной. У девушек возможно отсутствие девственной плевы или ее расщепление по верхней части, зияние влагалища. При тотальной гипоспадии меатус выявляется с помощью влагалищных зеркал в нижней или средней трети передней вагинальной стенки.
- Кольпоскопическое исследование.Видеокольпоскопия дает возможность детально изучить особенности эктопированного мочеиспускательного отверстия и оценить состояние слизистой влагалища у женщин с вагинальной формой расстройства. Исследование обычно проводится на этапе предоперационной подготовки для уточнения анатомических особенностей аномалии, выявления возможных воспалительных и диспластических процессов в эпителиальных клетках.
В ряде случаев для детального определения анатомических характеристик поражения дополнительно назначают цистоскопию, рентгеноконтрастные исследования (уретрографию, цистографию), при сложных деформациях — МСКТ цистоуретрографию. Поскольку гипоспадия может сочетаться с аномалиями развития скелета, другими пороками мочевыделительной и женской репродуктивной систем, рекомендованы УЗИ органов малого таза, почек, рентгенография крестца и поясничного отдела позвоночника.
Расстройство дифференцируют с мочеполовым синусом, гипермобильностью дистального отдела уретры, дистопией меатуса при ожирении, спазме приводящих мышц, инволюционной вульвовагинальной атрофии и пролапсе промежности, пузырно-влагалищными, мочеточнико-влагалищными, уретро-влагалищными мочеполовыми свищами. Обычно пациентку ведут уролог и акушер-гинеколог, при наличии специалиста — урогинеколог.
Лечение женской гипоспадии
Выбор врачебной тактики зависит от формы заболевания. Женщинам с вестибулярной эктопией меатуса показано динамическое наблюдение, тщательный туалет гениталий с использованием мягких гигиенических средств для снижения риска инфицирования. При осложненном течении частичной гипоспадии, выявлении вестибуловагинального и вагинального вариантов расстройства рекомендованы современные малоинвазивные методы и классические хирургические вмешательства:
- Безоперационная пластика мочеиспускательного отверстия. Введение биодеградирующего геля показано нерожавшим пациенткам с вестибулярной гипоспадией, стращающим рецидивирующим посткоитальным циститом. Введение гелеобразной гиалуроновой кислоты в область меатуса и по ходу дистальной трети уретры позволяет сместить мочеиспускательное отверстие к клитору и зафиксировать его за счет повышения ригидности тканей.
- Транспозиция уретры. В ходе операции эктопированный меатус вместе с дистальной частью мочеиспускательного канала смещается в новое ложе на 1-1,5 см ближе к клитору. Транспозиция обеспечивает некоторое удлинение уретры, наиболее эффективна при вестибуловагинальной гипоспадии у рожавших женщин. В сравнении с безоперационной методикой наблюдаются стойкие, а не временные результаты.
Наиболее сложным является лечение пациенток с тотальной гипоспадией и глубоким расположением дефекта уретровагинальной перегородки, у которых происходит слияние влагалища и мочевого пузыря. В таких случаях для восстановления нормальной анатомии женских мочеполовых органов выполняют пластику влагалища, мочеиспускательного канала, шейки мочевого пузыря.
Прогноз и профилактика
При частичной и субтотальной женской гипоспадии исход благоприятный. Пациенткам с незначительным смещением меатуса соблюдение правил ухода за гениталиями позволяет избежать воспалительных процессов. Эффект после первого введения биодеградирующего геля сохраняется не менее 5-6 месяцев, после чего безоперационную пластику можно повторить с использованием более стойких форм препарата. Радикальное оперативное лечение при вестибуловагинальной эктопии мочеиспускательного отверстия дает стойкий положительный результат не менее чем у 80-85% женщин.
Более серьезный прогноз у пациенток, страдающих тотальной гипоспадией. Эффективность хирургического вмешательства, по разным данным, составляет от 21 до 50%, при этом возможны различные осложнения. В связи с неясностью этиологии первичная профилактика отсутствует. Женщинам с рецидивирующим циститом, отказавшимся от проведения операции, рекомендован прием низких доз антибактериальных препаратов (нитрофуранов, производных фосфоновой кислоты).
1. Гипоспадия у женщин и девочек: обзор литературы и клинический случай/ Ю.Э. Рудин, Д.В. Марухненко, Т.Н. Гарманова// Экспериментальная и клиническая урология. - 2015 - №4.
2. Женская гипоспадия в сочетании со стенозом артифициального интроитуса у больной с идиопатической внутриутробной вирилизацией/ Аникиев А.В., Окулов А.Б., Володько Е.А., Бровин Д.Н., Петеркова В.А.// Андрология и генитальная хирургия. - 2018 - 19(4).
3. Женская гипоспадия как причина рецидивирующих и хронических вульвовагинитов, уретритов и циститов: Автореферат диссертации/ Елисеева М.Ю. - 2005.
Читайте также:
- Влияние гипоталамуса на липидный обмен. Атеросклероз при диэнцефальном синдроме
- Лучевая диагностика рака протока поджелудочной железы
- Примеры пигментной злокачественной медуллоэпителиомы цилиарного тела
- Дифференцированный подход к лечению больных. Принципы терапия различных кардиологических больных
- Клиника ( проявления ) синдрома длительного сдавления ( СДС ). Диагностика краш-синдрома ( сдс )..
