Причины эндофтальмита при проникающих ранениях. Воспаление глаза от инородного тела
Добавил пользователь Владимир З. Обновлено: 28.01.2026
В офтальмологии эндофтальмитом называют воспаление внутренних структур глазного яблока, при котором в стекловидном теле образуется гнойное отделяемое. Заболевание протекает на фоне яркой симптоматики, по которой, однако, нельзя однозначно определить патологию. При отсутствии своевременной терапии возможно распространение гнойного воспаления на глазницу, гайморовы пазухи, оболочку головного мозга. Запущенные формы заболевания в большинстве случаев заканчиваются необратимыми изменениями: некрозом глазного яблока, полной слепотой при двустороннем процессе.
Что такое эндофтальмит, механизм развития
В офтальмологии гнойный эндофтальмит — это одно из грозных заболеваний, которое даже при своевременном обнаружении может привести к утрате функциональности пораженного глаза. Патология может развиваться достаточно быстро, даже стремительно. По статистике, в около 20% всех случаев болезни гнойный экссудат расплавляет структуры глаза в течение нескольких часов. В трети случаев за этот промежуток времени происходит разрушение наружной оболочки глаза с переходом воспалительно-гнойного процесса на зрительный нерв, глазницу и далее в головной мозг.
Важно знать: частота необратимой утраты зрения или энуклеации, то есть потери глаза, при эндофтальмите составляет от 30 до 89%.
Столь стремительный патогенез эндофтальмита — следствие наличия у внутриглазной среды наиболее благоприятных условий для размножения патогенной флоры. Попадая внутрь глазного яблока и в стекловидное тело разными путями, бактерии, грибки или вирусы начинают беспрепятственно размножаться. Суть происходящего объясняется тем, что глазное яблоко является органом в теле, в котором почти каждая иммунологическая реакция приобретает черты аутоиммунной агрессии. Именно поэтому воспаление развивается стремительно, а скопление гнойного экссудата происходит активнее, чем в других органах.
Образовавшийся внутриглазной абсцесс контактирует со структурами, играющими ведущую роль в распознавании оптических волн, — сетчаткой, зрительным нервом, сосудистой оболочкой глаза. Из-за отсутствия прочной капсулы гнойный очаг быстро приводит к разрывам и отслоениям сетчатки, а затем к атрофии глазного яблока. Полный путь развития эндофтальмита от занесения инфекции до гибели глаза может занимать 12 часов.
Причины эндофтальмита
В возникновении эндофтальмита ключевую роль играют инфекционные агенты, которые распространяются на глаз из внешней среды (при экзогенном эндофтальмите) или из других систем организма (при эндофтальмите эндогенного типа). Наиболее распространенными возбудителями инфекции при эндофтальмитах являются:
- пневмококки, стрептококки и стафилококки;
- гемофильная и синегнойная палочка;
- энтеробактерии;
- клебсиеллы;
- протей.
Инициировать грибковый эндофтальмит может кандида, цефалоспориумы, нейроспоридии, аспергиллы и акремониумы.
Экзогенные причины
Экзогенный эндофтальмит глаза может возникать по ряду причин. Наиболее распространенными путями для проникновения патогенной флоры внутрь глаза является:
- проникающее ранение глаза — на эту причину приходится до 97% всех случаев воспаления;
- гнойные изъязвления на роговице с последующим распространением процесса на внутренние оболочки глаза — регистрируется у 1-3% пациентов;
- хирургические вмешательства, чаще всего установка интраокулярной линзы — послеоперационный эндофтальмит диагностируется у 2-4% пациентов;
- химические, термические и лучевые ожоги глаза — в этом случае развитие эндофтальмита является осложнением при несоблюдении норм асептики.
По статистике, возникновение экзогенных форм эндофтальмита чаще встречается у детей (40% пациентов с такой формой болезни), сельскохозяйственных работников (до 50% от всех заболевших) и задействованных на опасных производствах людей (до 30% от общего количества диагнозов).
Экзогенные формы патологии делятся на первичные и вторичные. В первом случае процессу эндофтальмита способствует непосредственно инородное тело, которое служит источником инфекции. Для вторичных характерно занесение инфекции после получения травмы на этапе оказания первой помощи или лечения.
Эндогенные причины
Эндогенные факторы при эндофтальмите носят инфекционно-гнойный характер. Это может быть как системная инфекция, так и локальное нагноение — воспаление внутри глаза возникает на фоне попадания бактерий или грибков через кровоток.
Какие заболевания провоцируют эндогенные эндофтальмиты:
- фурункулез;
- флегмоны органов и тканей;
- абсцессы;
- острые и хронические синуситы и тонзиллиты;
- пневмония;
- инфекционный остеомиелит;
- инфекционный миокардит;
- менингит;
- сепсис.
Иногда течению эндофтальмита способствуют состояния иммунодефицита, при которых могут образовываться множественные гнойные очаги.
Симптомы заболевания
Клиническая картина при эндофтальмите зависит от типа нагноения в глазном яблоке и тяжести воспалительного процесса. Симптомы могут меняться — от интенсивно проявляющихся признаков острой инфекции до общих недомоганий с проявлениями нарушений зрения на пораженном глазу.
При легкой форме эндофтальмита пациент жалуется на следующие симптомы:
- общее недомогание с головной болью, слабостью, ознобом;
- умеренная боль в глубине глазного яблока;
- появление невнятного по форме, плавающего в поле зрения мутного пятна;
- прогрессирование снижения зрения вплоть до сохранения только светоощущений.
При тяжелой степени эндофтальмита потеря зрения нарастает стремительно, а боли в глазу быстро становятся невыносимыми. К ним присоединяется выраженная лихорадка, боль с глаза распространяется на всю половину головы, что может сопровождаться тошнотой, головокружением, рвотой.
Независимо от степени течения эндофтальмита, для него характерны следующие внешние признаки:
- умеренная отечность и гиперемия век;
- инъекция глаза (кровоизлияние в виде четкого яркого пятна);
- отечность и помутнение роговой оболочки.
Подтвердить подозрение на эндофтальмит можно по наличию желтого, просвечивающего изнутри глаза пятна, которое хорошо просматривается через зрачок, будто подсвечивая его. Однако такие симптомы эндофтальмита отсутствуют при диффузном гнойном поражении стекловидного тела. При отсутствии четкого очага (абсцесса) он распространяется равномерно и не виден в зрачке.
Осложнения
Неконтролируемое прогрессирование эндофтальмита часто приводит к осложнениям. Причем развиться они могут за несколько часов после начала воспалительного процесса. Наиболее грозным последствием заболевания считается панофтальмит — тотальное гнойное воспаление глазного яблока, когда орган становится обреченным на гибель.
Помимо этого, осложнениями патологии могут стать:
- хемоз — сильный отек конъюнктивы, который может приводить к сдавливанию глаза, вывороту век;
- гипопион — перемещение гноя в переднюю камеру глаза, при котором патологический экссудат хорошо визуализируется даже без инструмента;
- гноетечение из глаза.
При тяжелом течении патологии гнойное содержимое глаза может излиться внутрь черепа и вызвать воспаление оболочек головного мозга или менингит.
Диагностика
Несмотря на существенное отличие эндофтальмита от остальных офтальмологических патологий, при его диагностике врач должен исключить другие заболевания, такие как инфекционный хемоз или ретинобластома у детей.
Для подтверждения диагноза используют:
- визометрию, определяющую уровень снижения остроты зрения, которая наглядно показывает на степень распространения воспаления;
- измерение полей зрения — характерной особенностью эндофтальмита считается существенное их сужение или полное отсутствие;
- биомикроскопию глаза, в ходе которой выявляют нарушения прозрачности стекловидного тела, наличие в задней камере глаза синехий, а также отверстия на радужке;
- диафаноскопию, которая подтверждает наличие абсцесса в стекловидном теле и помогает определить стадию его формирования;
- УЗИ глаза, которое выявляет границы поражения внутриглазных структур;
- посев материала из передней камеры глаза и из стекловидного тела для определения возбудителей воспаления и их чувствительности к препаратам.
Офтальмоскопия в диагностике заболевания применяется только при легких формах воспаления, так как это исследование неинформативно при помутнении стекловидного тела. Дополнительно врач может назначить электрофизиологические тесты, показатели которых могут указать на форму гнойного процесса: они отличаются от нормы при диффузном распространении экссудата.
Лечение эндофтальмита
Несмотря на тяжесть заболевания, в большинстве случаев лечение эндофтальмита осуществляется в консервативном режиме. Пациента помещают в хирургическое отделение, где проводят комплекс мероприятий по купированию воспаления, очищению гнойного очага и подавлению инфекции.
Начинают терапию эндофтальмита с системного введения препаратов:
- антибиотиков, сульфаниламидов, антимикотических средств, которые подбираются с учетом выявленного патогена;
- нестероидных противовоспалительных средств для подавления неприятных симптомов;
- кортикостероидов для уменьшения воспалительной реакции;
- ферментных препаратов для рассасывания гнойного очага, его содержимого, синехий;
- витаминных комплексов для общего укрепления организма.
Для повышения концентрации противомикробных, антисептических и противовоспалительных активных веществ внутри глазного яблока используют инъекции растворов внутривенно, ретробульбарно (в крайние ткани глазницы), парабульбарно (в клетчатку, окружающую глазное яблоко), субконъюнктивально (в конъюнктиву), супрахориоидально (в пространство между склерой и сосудистой оболочкой глаза), интравитреально (непосредственно внутрь глазного яблока). Дополнительно используют локальное нанесение аппликаций и повязок с противовоспалительными и противомикробными мазями.
Полезно знать: при крупной гнойной полости с риском ее разрыва проводят пункцию стекловидного тела. Содержимое очага удаляют, заполняя пустоту раствором антибиотика.
При неэффективности консервативного лечения эндофтальмита проводят хирургическое вмешательство — удаляют часть стекловидного тела. При серьезном необратимом повреждении структур глаза проводят радикальное удаление глазного яблока — энуклеацию.
Прогноз и профилактика
При своевременном обнаружении и адекватной терапии, начатой на ранних стадиях, воспаление внутри глаза купируется в течение недели, а зрение удается сохранить. При стремительно развивающейся патологии, при осложнениях есть шанс сохранить глазное яблоко, но зрение в 90% случаев оказывается утраченным навсегда.
Для профилактики экзогенного инфекционного эндофтальмита необходимо строго соблюдать меры безопасности при работе с оборудованием, растениями и животными, любыми предметами, способными повредить внешние оболочки глаза. При уже имеющихся травмах, в том числе поверхностных, необходимо провести тщательную асептическую обработку ранки, после чего доставить пострадавшего в клинику с качественной повязкой на глазах. Для профилактики эндогенного воспаления глаза рекомендуется своевременное и качественное лечение любых воспалений и нагноений, даже если они располагаются вдали от органов зрения.
Эндофтальмит
Эндофтальмит - это абсцедирующее воспаление внутренних структур глаза, приводящее к скоплению гнойного экссудата в стекловидном теле. При эндофтальмите отмечаются боли в глазном яблоке, отек и покраснение век и конъюнктивы, значительное понижение остроты зрения, гипопион. В диагностике эндофтальмита используется визометрия, исследование полей зрения, биомикроскопия глаза, диафаноскопия, офтальмоскопия, электроретинография, УЗИ глаза. Комплексное лечение эндофтальмита включает антибиотикотерапию, дезинтоксикационную, противовоспалительную, рассасывающую терапию; интравитреальные, парабульбарные или субконъюнктивальные инъекции, парацентез и промывание передней камеры; при тяжелом течении эндофтальмита - витрэктомию.
МКБ-10

Общие сведения
Гнойные воспаления тканей глазного яблока относятся к числу грозных состояний в офтальмологии, требующих оказания специализированной неотложной помощи. Гнойный процесс при эндофтальмите прогрессирует стремительно, иногда в течение нескольких часов приводя к развитию панофтальмита - тотального воспаления и расплавления всех оболочек глазного яблока и тканей орбиты. По различным данным, частота слепоты, функциональной и анатомической гибели глаза, приводящей к энуклеации, у пациентов с внутриглазной инфекцией достигает 28 - 89%. Данные обстоятельства ставят перед офтальмологами задачу своевременной профилактики, раннего выявления и адекватного лечения инфекций глазного яблока.

Экзогенные случаи инфицирования внутриглазных тканей преимущественно связаны со следующими факторами:
- проникающими ранениями глаз (95-97 %),
- операциями на глазном яблоке (2-4%),
- прободными гнойными язвами роговицы,
- инфицированными ожогами глаз.
В структуре механических повреждений глаз, сопровождающихся развитием эндофтальмита, преобладает детский травматизм (40 %), производственные (30%) и сельскохозяйственные (25-50%) травмы. Проникновение в глаз инородного тела значительно повышает риски возникновения эндофтальмита. Послеоперационный эндофтальмит чаще развивается вследствие экстракции катаракты с имплантацией заднекамерной ИОЛ.
При экзогенном инфицировании глаза выделяют первичную и вторичную микробную инвазию. В первом случае микробы попадают в глубокие структуры глаза в момент проникающего ранения или инвазивного вмешательства, а воспалительная реакция развивается уже в первые 2-3 суток. При вторичной микробной инвазии инфицирование развивается в поздние сроки вследствие неадекватной первичной обработки раны, ее зияния, размозжения краев и т. п.
Эндогенный механизм развития эндофтальмита встречается в 1-2 % случаев и связан с гематогенным заносом микробных возбудителей в капилляры радужки и ресничного тела из отдаленных воспалительных очагов в организме при:
- фурункулах, абсцессах, флегмонах,
- синуситах, тонзиллите,
- пневмонии,
- остеомиелите,
- сепсисе,
- менингите,
- септическом эндокардите и др.
Возбудители экзогенного и эндогенного эндофтальмита многообразны. Наиболее часто при бактериологическом исследовании выявляются стафилококки, стрептококки, коринебактерии, протей, гемофильная палочка, синегнойная палочка, нейссерии, энтеробактерии, клебсиелла, пневмококки и различные полимикробные ассоциации. Опасную разновидность представляет грибковый эндофтальмит, который может вызываться более чем двадцатью разновидностями грибков (рода акремониум, кандида, аспергилл, цефалоспориум, нейроспора и др.).
Патогенез
Патогенез эндофтальмита при экзогенном инфицировании многоплановый. В случае нарушения целостности роговицы или склеры микроорганизмы проникают внутрь стекловидного тела, где беспрепятственно размножаются. Образуется внутриглазной очаг инфекции, который быстро распространяется на все оболочки глаза. В свою очередь, нарушение иммунологической изолированности глаза сопровождается аутоиммунной воспалительной реакцией, способствующей ослаблению сопротивляемости инфекции, и агрессивному течению эндофтальмита и панофтальмита.
Образующийся гнойный экссудат приводит к увеиту, расплавлению сосудистой и сетчатой оболочек, инкапсуляции с образованием шварт. Швартообразование в последующем вызывает тракции и отслойку сетчатки с исходом в гипотензию и атрофию глазного яблока.
Симптомы эндофтальмита
Эндофтальмит может протекать по типу отграниченного очага в глазу (абсцесса стекловидного тела) либо диффузного процесса; иногда встречается смешанная форма. По степени тяжести симптоматики выделяют легкую, среднюю и тяжелую степени эндофтальмита.
Экзогенный эндофтальмит развивается на 2-3 сутки после механического повреждения глаза. Прогрессирующее течение заболевания сопровождается болью в глазном яблоке, нарастающим снижением остроты зрения иногда до светоощущения, плавающими помутнениями в поле зрения. Внешние изменения глаза характеризуются умеренным отеком век и конъюнктивы, резкой смешанной инъекцией глазного яблока. Могут развиваться признаки иридоциклита. Характерной чертой эндофтальмита является формирование абсцесса в стекловидном теле, который просвечивает через зрачок желтоватым свечением.
При эндофтальмите тяжелой степени развивается выраженный хемоз, гипопион и гноетечение. Эндогенные эндофтальмиты, протекающие на фоне иммунодефицита или интоксикации, могут носить двусторонний характер. Прогрессирование эндофтальмита приводит к переходу в панофтальмит, что угрожает анатомической и функциональной гибелью глаза, риском развития менингита.
Комплексное офтальмологическое обследование при эндофтальмите позволяет оценить тяжесть процесса и выработать лечебную тактику. При подозрении на эндофтальмит проводится:
- Визометрия. Типичная офтальмологическая картина при эндоофтальмите характеризуется снижением остроты зрения: при легкой степени - частичным, при средней - выраженным, при тяжелой - значительным снижением или отсутствием зрения.
- Исследование полей зрения. Поле зрения сужено или отсутствует.
- Биомикроскопия. Проведение биомикроскопии выявляет смешанную инъекцию глазного яблока, наличие преципитатов на поверхности роговицы, гипопиона, гиперемию и инфильтрацию радужки, образование задних синехий
- Диафаноскопия глаза. Диафаноскопия глаза в проходящем свете позволяет обнаружить желтовато-серый зрачковый рефлекс, свидетельствующий об образовании абсцесса в стекловидном теле. При обратном развитии эндофтальмита ввиду формирования на месте гнойника соединительной ткани рефлекс приобретает молочно-белый оттенок.
- Офтальмоскопия. Проведение прямой и обратной офтальмоскопии при эндофтальмите затруднено и частично возможно только при легкой степени тяжести заболевания.
- Измерение ВГД. Внутриглазное давление при эндофтальмите обычно снижено.
- УЗИ глаза. Выявляет ограниченные или тотальные помутнения в стекловидном теле. Для верификации возбудителя проводится посев культуры из стекловидного тела и водянистой влаги.
- Элекрофизиологические исследования. Показатели электроретинографии могут соответствовать или быть близкими к норме (при очаговом эндофтальмите), значительно снижаться вплоть до исчезновения (при диффузном или смешанном эндофтальмите).
Последствия эндофтальмита у детей необходимо дифференцировать от злокачественной опухоли сетчатки - ретинобластомы.
Лечение эндофтальмита проводится в условиях отделения хирургической офтальмологии. Сразу же после установления диагноза назначается:
- Системная терапия: ударные дозы антибиотиков широкого спектра действия, сульфаниламиды, антимикотические средства, противовоспалительные препараты (НПВП, кортикостероиды), мощная дезинтоксикационная терапия, общеукрепляющая терапия (витаминотерапия, аутогемотерапия), рассасывающая терапия (ферменты).
- Внутриглазные инъекции. Для достижения максимальной концентрации антибактериальных препаратов внутри глаза проводится их внутривенное, внутримышечное, субконъюнктивальное, ретробульбарное, парабульбарное, супрахориоидальное, интравитреальное введение. Одновременно назначаются инстилляции противомикробных глазных капель и аппликации мазей.
- Пункция стекловидного тела. При витреите или гипопионе производится лечебно-диагностическая пункция стекловидного тела с забором экссудата для бактериального посева и введением антибиотика в стекловидное тело. При эндофтальмите возможно проведение внутриартериальной офтальмоперфузии лекарственных препаратов через надглазничную артерию. Для лечения эндофтальмита используются цефалоспорины, гликопептиды, пенициллины, аминогликозиды, фторхинолоны, макролиды и др.
При неэффективности интенсивной консервативной терапии эндофтальмита возникает необходимость хирургического удаления части стекловидного тела - витрэктомии. В послеоперационном периоде антибиотикотерапия должна быть продолжена.
Своевременное комплексное лечение эндофтальмита, начатое в легкой стадии, позволяет сохранить зрительные функции. В более поздних стадиях зачастую удается сохранить глаз как анатомический орган, но спасти зрение практически невозможно. Исходом эндофтальмита чаще всего является субатрофия и атрофия глазного яблока. При прогрессировании эндофтальмита в панофтальмит приходится прибегать к энуклеации глазного яблока.
Профилактика экзогенного инфекционного эндофтальмита требует предупреждения травм глаза, проведения адекватной ПХО раны при проникающих ранениях, своевременного удаления инородных тел конъюнктивы и роговицы, грамотного проведения операций на структурах глаза. Для исключения развития эндогенного эндофтальмита необходима санация фокальных гнойных очагов и лечение общих септических состояний.
Панофтальмит
Панофтальмит - тотальное гнойное воспаление и расплавление всех структур и оболочек глазного яблока. При панофтальмите возникает резкая боль в глазнице и в голове на стороне поражения, слезотечение, светобоязнь, отек и хемоз конъюнктивы, блефароспазм, озноб, лихорадка, падение зрения. Диагностика панофтальмита основана на данных диафаноскопии, биомикроскопии, офтальмоскопии, УЗИ глаза, бактериологического посева. Лечение панофтальмита требует проведения активной местной и системной антибиотикотерапии; в некоторых случаях - эвисцерации или энуклеации глазного яблока.
Панофтальмит является крайней и наиболее тяжелой формой воспаления органа зрения, при которой в гнойный процесс вовлекаются все оболочки глаза и окружающие мягкие ткани (веки, клетчатка, мышцы). Серьезность проблемы заключается в том, что панофтальмит нередко приводит к гибели и последующей атрофии глаза. Защитные механизмы концентрируются в придаточном аппарате глаза (веках, слезных железах), поэтому проникновение инфекции внутрь глазного яблока сопровождается бурным и беспрепятственным размножением микроорганизмов. В итоге, при панофтальмите гнойному воспалению и расплавлению подвергаются все слои глазного яблока.
Причины панофтальмита
Панофтальмит может быть обусловлен экзогенным или эндогенным проникновением инфекции внутрь глазного яблока. При этом возбудителями обычно выступают стрептококки, стафилококки, пневмококки, синегнойная и кишечная палочки, микобактерии туберкулеза.
В офтальмологии к панофтальмиту чаще всего приводят проникающие ранения глаза (механические повреждения, инородные тела, ожоги). В этом случае гнойная инфекция проникает вглубь глазного яблока через раневой канал. Также панофтальмит может являться следствием бактериального кератита, прободения гнойной язвы роговицы, тяжелого течения увеита, бленнореи, трахомы, абсцесса век, флегмоны глазницы, эндофтальмита.
Эндогенное инфицирование структур глаза встречается реже и может быть связано с метастатическим заносом бактериальной инфекции из отдаленных гнойных очагов. Возникновение панофтальмита возможно вследствие пневмонии, туберкулеза, фурункулеза, послеоперационного или послеродового сепсиса, менингита, тифа, синуситов.
Симптомы панофтальмита
При проникающих ранениях глазного яблока панофтальмит развивается стремительно, в течение 2-3 дней. Гнойное поражение структур глаза сопровождается сильными болями в глазном яблоке, слезотечением, светобоязнью, рефлекторным блефароспазмом, быстрым и значительным снижением зрения. Объективные изменения характеризуются резкой гиперемией, отеком конъюнктивы и век, который может приводить к хемозу - ущемлению веками слизистой глаза. Роговица становится мутной и отечной; радужка расплавляется; в передней камере глаза скапливается гной; гнойный экссудат также обнаруживается в стекловидном теле. При панофтальмите происходит быстрое и существенное снижение зрения вплоть до светоощущения или слепоты.
При дальнейшем прогрессировании панофтальмита гной проникает под конъюнктиву, инфильтрирует перибульбарные ткани, распространяется в тенонову капсулу, усиливая отек тканей и приводя к развитию воспалительного экзофтальма. Подвижность глазного яблока резко ограничивается. Может произойти перфорация склеры с выделением гноя наружу. В дальнейшем, через 6-8 недель, глаз сморщивается и атрофируется.
При анаэробном панофтальмите гнойный процесс развивается бурно: из передней камеры появляется отделяемое кофейного цвета с пузырьками газа, слепота наступает уже в день ранения глаза.
Кроме местных изменений, панофтальмит сопровождается общими симптомами: явлениями интоксикации, головной болью, лихорадочным состоянием с ознобом, рвотой. Гнойные процесс может перейти на мозговые оболочки с развитием менингита, формированием абсцесса головного мозга.
Диагностика панофтальмита
Для диагностики панфотальмита первостепенное значение имеет наличие в анамнезе проникающих ранений глаза и инфекционных очагов в организме.
Объективные признаки панофтальмита (изменения конъюнктивы, радужки, скопление гнойного экссудата в передней камере глаза и стекловидном теле) обнаруживаются офтальмологом при осмотре структур глаза (диафаноскопии, биомикроскопии). При возможности осмотра глазного дна с помощью офтальмоскопии определяются расширенные вены сетчатки. УЗИ-сканирование позволяет выявить очаги деструкции глубоких структур глаза.
Для определения микробной флоры, вызвавшей развитие панофтальмита, проводится парацентез роговицы для получения гнойного экссудата и его бактериологического посева.
Дифференциальная диагностика панофтальмита проводится с эндофтальмитом, который протекает не так бурно.
Лечение панофтальмита
Панофтальмит требует раннего и интенсивного лечения. Основу патогенетической терапии панофтальмита составляет назначение массивных доз антибиотиков (бензилпенициллина, стрептомицина, мономицина, гентамицина и др.). Антибиотики вводятся внутримышечно, внутривенно, в виде ретробульбарных, субконъюнктивальных инъекций. В ряде случаев прибегают к витрэктомии и интравитреальному введению противомикробных средств. Показаны инстилляции и ванночки с раствором трипсина. Для устранения явлений общей интоксикации проводятся внутривенные инфузии солевых растворов.
Консервативное лечение панофтальмита не всегда бывает успешным, поэтому нередко приходится прибегать к эвисцерации или энуклеации глазного яблока с последующим глазопротезированием.
Прогноз и профилактика панофтальмита
При своевременно начатом комплексном лечении панофтальмита в ряде случаев удается сохранить глазное яблоко и остаточное зрение. Чаще всего исходом панофтальмита служит гибель глаза с его последующей атрофией. Прогноз для зрительной функции и жизни при панофтальмите всегда крайне серьезный.
Основная роль в профилактике панофтальмита принадлежит предупреждению травм глаза, санации инфекционных очагов в организме, лечению воспалений структур глаза и его придаточного аппарата. В случае ранений глаза необходимо проведение превентивной местной и общей антибиотикотерапии уже в первые часы после травмы.
Инородные тела глаза
Инородные тела глаза - поверхностно или глубоко расположенные чужеродные предметы различных отделов придаточного аппарата глаза, глазницы и глазного яблока. Инородные тела глаза проявляют себя слезотечением, болью, гиперемией и отеком конъюнктивы, блефароспазмом. Для выявления инородных тел различной локализации может использоваться наружный осмотр глаз с выворотом век, биомикроскопия, офтальмоскопия, рентгенография орбиты, гониоскопия, диафаноскопия глаза и его придатков, УЗИ. Помощь при попадании инородных тел в глаз заключается в хирургической обработке раны, обильном промывании конъюнктивальной полости, направлении пострадавшего в офтальмологический стационар для извлечения попавшего в глаз предмета безоперационным или хирургическим путем.

Инородные тела глаза являются довольно распространенной и серьезной проблемой в офтальмологии. Инородные тела глаза могут вызывать токсические и механические повреждения органа зрения, воспалительную реакцию (блефарит, конъюнктивит, кератит, увеит), кровоизлияния (гемофтальм), вторичные осложнения (глаукому, катаракту, отслойку сетчатки, эндо- и панофтальмит).
В зависимости от места внедрения чужеродных предметов различают инородные тела век, конъюнктивы, роговицы, глазницы и глазного яблока. По характеру инородные тела глаза делятся на магнитные (железосодержащие) и немагнитные (дерево, стекло, земля, песок, содержащие медь, алюминий и другие металлы и т. д.).
Инородные тела конъюнктивы
Характеристика
Инородные тела слизистой глаза чаще всего представлены мелкими предметами: песчинками, частицами земли, металла, угля, камня, волосками, ресницами, жесткими волокнами некоторых растений и т. д. В зависимости от силы внедрения инородные тела глаза могут оставаться на поверхности конъюнктивы или проникать в слизистую.
При нарушении целостности конъюнктивы инородное тело глаза вызывает образование инфильтрата или грануляции из лимфоцитов, гигантских и эпителиоидных клеток, напоминающей туберкулез конъюнктивы. Своевременно неудаленное инородное тело конъюнктивы может инкапсулироваться. Инородные тела слизистой глаза сопровождаются слезотечением, болью, светобоязнью, дискомфортом, блефароспазмом, конъюнктивитом. Выраженность конъюнктивальной инъекции может быть различной.
Диагностика
Диагностика инородного тела проводится в ходе тщательного наружного осмотра слизистой глаза с выворотом век. Рефлекторные мигательные движения и усиленное слезоотделение способствует перемещению свободно лежащих инородных тел глаз по конъюнктивальной полости; чаще всего частицы и осколки задерживается в бороздке, расположенной вдоль края века.
Лечение
Поверхностно лежащие инородные тела глаз удаляют с конъюнктивы влажным ватным тампоном, смоченным в антисептическом растворе, или путем струйного промывания конъюнктивальной полости. При внедрении инородных тел глаз в ткани в полость конъюнктивы закапывают 0,5% р-р дикаина, затем посторонний предмет удаляют с помощью иглы, пинцета или желобоватого долотца. После извлечения инородного тела глаза назначают инстилляции раствора и закладывание мази сульфацетамида за веки в течение 3-4 дней.
После удаления инородного тела конъюнктивы явления раздражения глаза довольно быстро регрессируют; зрительная функция не страдает.
Инородные тела роговицы
Попадающие в глаза инородные тела могут оставаться на поверхности роговицы или внедряться в нее на различную глубину. Это зависит от структуры и величины частиц, наличия у них острых зубцов или граней, силы и скорости попадания в глаз. Залегание инородного тела может быть поверхностным, срединным или глубоким. Среди глубоко проникающих в роговицу инородных предметов обычно встречаются частицы металла.
Инородные тела глаза нередко повреждают эпителий роговицы, способствуя проникновению инфекции и развитию кератита. Уже через несколько часов в тканях роговицы вокруг инородного тела образуется воспалительный инфильтрат, развивается перикорнеальная сосудистая инъекция. Глубоко расположенные инородные тала глаза могут одним концом проникать в переднюю камеру. Неизвлеченные поверхностные или срединно расположенные инородные тела роговицы со временем осумковываются или нагнаиваются. Жалобы включают боль, ощущения инородного тела («песчинки», «соринки») в глазу, слезотечение, светобоязнь, непроизвольное смыкание век, ухудшение зрения.
Характер и глубину залегания инородных тел роговицы глаза уточняют с помощью диафаноскопии, биомикроскопии. Обычно при офтальмологическом осмотре инородное тело роговицы глаза определяется в виде темной или серой блестящей точки, окруженной тонким ободком инфильтрата. Для исключения возможности проникновения инородных тел в переднюю камеру глаза проводится гониоскопия.
Удаление инородного тела роговицы производится после закапывания раствора анестетика: поверхностные частицы осторожно снимают влажным ватным тампоном; внедрившиеся глубоко в роговицу извлекают с помощью специального копья или желобоватого долотца. После извлечения осколка на глаз накладывается стерильная защитная повязка; рекомендуются инстилляции в конъюнктивальный мешок антисептических капель, закладывание за веко антибактериальных мазей. Также может потребоваться выполнение субконъюнктивальных инъекций антибиотиков.
При удалении инородных тел из роговицы глаза существует опасность прободения роговой оболочки или проталкивания извлекаемого предмета в переднюю камеру, поэтому все манипуляции должны проводиться в условиях медицинского учреждения опытным хирургом-офтальмологом.
После извлечения поверхностно расположенных инородных тел роговицы глаза, значимых последствий, как правило, не возникает. Глубокое повреждение роговицы глаза инородным телом в дальнейшем может привести к развитию неправильного астигматизма, помутнений роговой оболочки, снижению остроты зрения.

Инородные тела полости глаза
Инородные тела полости глаза (внутриглазные инородные тела) встречаются 5-15% случаев всех повреждений глаз. При этом меньшая часть инородных тел задерживается в переднем отделе глаза (передней и задней камере, радужке, хрусталике, ресничном теле); большая часть попадает в задний отдел глаза (стекловидное тело, сосудистую оболочку).
Внутрь глаза чаще проникают металлические инородные тела (около 85%), реже попадают осколки стекла, камня, дерева. В зависимости от величины, химических свойств, микробного загрязнения, локализации и времени нахождения в глазу инородные тала могут вызывать патологические изменения: рецидивирующие иридоциклиты, стойкие помутнения и шварты в стекловидном теле, вторичную глаукому, дистрофию и отслойку сетчатки, халькоз и сидероз глаза. Инертные мелкие частицы могут осумковываться, не вызывая раздражения; инфицированные патогенной флорой предметы могут сопровождаться гнойным эндофтальмитом; ранение крупными осколками нередко приводит к размозжению и гибели глаза.
При попадании инородных тел внутрь глаза осмотр выявляет наличие входного отверстия в роговице, радужке, зрачке или склере - зияющего либо с сомкнутыми краями. При зиянии раны через нее могут выпадать внутренние оболочки, стекловидное тело, хрусталик. Нередко выявляется массивное кровоизлияние в переднюю камеру глаза. При проникновении инородного тела глаза через зрачок нередко отмечается травма хрусталика и его помутнение (вторичная катаракта).
Диагностика инородных тел глаза требует тщательного обследования с выполнением диафаноскопии, офтальмоскопии, биомикроскопии, гониоскопии, рентгенографии, УЗИ глаза, томографии. Для обнаружения металлических соколков проводится электролокация, магнитная проба.
Внутриглазные инородные тела подлежат удалению хирургическим путем. Для профилактики иридоциклита, панофтальмита, эндофтальмита назначаются субконъюнктивальные и внутримышечные инъекции антибиотиков.
Чаще всего инородные тела глаза удаляют через разрез лимба, роговицы или склеры (передним путем) с помощью специального глазного магнита, пинцета или шпателя. При расположении предмета в задней камере глаза производится иридэктомия или иридотомия с последующим извлечением осколка. При набухании хрусталика, развитии халькоза или катаракты показана экстракапсулярная или интракапсулярная экстракция хрусталика вместе с инородным телом. При гемо- и эндофтальмите производят витрэктомию; при крайне тяжелых повреждениях может потребоваться проведение энуклеации глаза.
После извлечения немагнитных или магнитных инородных тел из глаза проводят местное и системное лечение. При инородных телах полости глаза прогноз в отношении зрительной функции и сохранности самого глаза всегда серьезный.
Инородные тела глазницы
Внедрение инородных тел в глазницу происходит через веки, конъюнктиву, при прободении глазного яблока. Среди попадающих сюда предметов встречаются осколки металла, стекла, камня, дерева, которые могут вызывать асептическое воспаление или гнойный процесс в орбите (флегмону глазницы).
Клиническая картина характеризуется наличием входного раневого отверстия, отечностью век и конъюнктивы, экзофтальмом, офтальмоплегией, локальной потерей кожной чувствительности, нарушением чувствительности роговицы. При повреждении стенок глазницы инородное тело глаза может проникнуть в носовую полость или придаточную пазуху. При повреждении инородным телом прямой мышца глаза возникает диплопия. В случае ранения зрительного нерва отмечается резкое снижение остроты зрения или слепота; при повреждении ветвей тройничного нерва наблюдается снижение чувствительности верхнего века, спастический заворот нижнего века, нейропаралитический кератит.
Основными методами выявления инородных тел глазницы служат рентгенография орбиты, рентгенография придаточных пазух носа, рентгенография костей черепа. При необходимости ведение пациента с инородным телом глаза осуществляется офтальмологом совместно с отоларингологом и неврологом.
Инородные тела глаза, расположенные близко к поверхности входного отверстия, удаляют после первичной хирургической обработки раны. В некоторых случаях может потребоваться проведение орбитотомии, фронтотомии, сфеноидотомии, этмоидотомии, гайморотомии. Обязательно назначается массивная антибактериальная терапия.
Прогноз зависит от локализации, величины и характера инородного тела глазницы, тяжести повреждений. В том случае, если отсутствует повреждение зрительного нерва, прогноз в отношении сохранности зрения благоприятный.
Профилактика
Чаще всего инородные тела попадают в глаза при несоблюдении техники безопасности, поэтому основные меры профилактики заключаются в использовании защитных очков во время проведения столярных, слесарных, сельскохозяйственных и других работ. При попадании инородного тела в глаз не следует пытаться удалить его самостоятельно - это может привести к миграции осколков, повреждению глубоких структур глаза и тяжелым осложнениям.
Глазные инфекции
Глазные инфекции глаз - группа болезней, возникающих из-за попадания в орган зрения патогенных бактерий, грибов и вирусов. В статье рассмотрим, какими они бывают и почему возникают.
Распространенные инфекционные заболевания глаз, причины и лечение
Среди самых частых инфекционных офтальмологических болезней - конъюнктивиты, блефариты, дакриоцистит, воспаление нерва зрительного органа, кератит, ячмень, несколько различных видов гнойных глазных инфекций. Их развитие обусловлено проникновением вирусов, бактериальных и грибковых агентов в зрительный орган. Именно это и является главным провоцирующим фактором.
Естественный барьер, который защищает зрительные органы от попадания инфекций, - это веки. Когда человек моргает, конъюнктива увлажняется и очищается - слезная жидкость содержит вещества, нейтрализующие множество болезнетворных микроорганизмов. Несмотря на защиту, иногда возникают инфекционные заболевания глаз. Какие причины их вызывают?
Легкое проникновение инфекции в зрительные органы возникает из-за следующих явлений:
- недостаточные гигиенические процедуры (рук, лица, контактных линз);
- патологии, нарушающие состав и целостность слезной пленки;
- различные травмы зрительных органов;
- снижение иммунитета и болезни, которые ослабляют работу иммунной системы.
Признаки инфекционных заболеваний глаз
Известно множество видов инфекционных заболеваний зрительных органов, все они сопровождаются специфической симптоматикой, по которой можно поставить точный диагноз. Но есть некоторые общие клинические проявления, в большинстве случаев указывающие на инфекцию. Среди них:
- краснота зрительного органа;
- выделения гноя;
- образование засохших корочек в углах глаз после сна;
- чувство инородного тела в зрительном органе;
- отекшие веки и шелушение кожного покрова около глаз;
- дискомфорт и болевой синдром;
- сильная чувствительность к освещению, светобоязнь;
- слезоточивость;
- снижение остроты зрения.
Нужно отметить, что все это может быть признаками и иных патологий, вызванных не инфекцией. Поэтому не рекомендуется заниматься самодиагностикой и выбирать лечение без назначения врача. Если у вас возникли симптомы инфекционных глазных заболеваний, надо незамедлительно посетить офтальмолога, который и назначит терапию.
Виды глазных инфекционных заболеваний
Лечение инфекционных глазных заболеваний всегда выбирается с учетом провоцирующего фактора, который вызвал их развитие. При бактериальном происхождении врач подбирает местные антибиотики - капли, мази, гели.
Если болезнь вызвана вирусами, назначаются противовирусные средства и иммуномодуляторы. С учетом симптоматики в терапии используются медикаменты для снятия воспаления, заживления ран и т. д.
Лечение хронических инфекционных заболеваний глаз более сложное, чем при первичном их проявлении. Важно строго соблюдать предписания врача, не пользоваться в это время контактными линзами, особое внимание уделять гигиене. Результативность терапевтических мер почти всегда прямо связана со своевременным выявлением глазной инфекции.
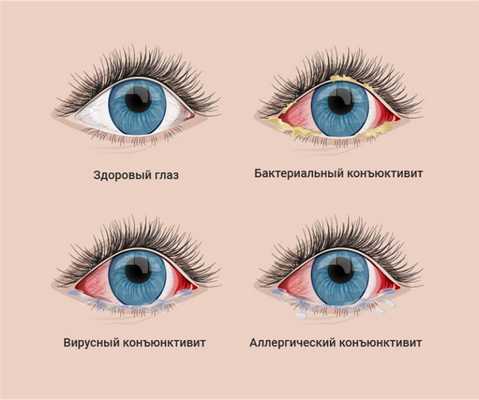
Конъюнктивит
Инфекционный конъюнктивит - это состояние, сопровождающееся воспалительным процессом из-за поражения наружной оболочки глазного яблока. Он является одним из самых распространенных болезней глаз и возникает у людей различных возрастных категорий - от младенцев до пожилых.
Виды инфекционных конъюнктивитов:
- Бактериальный. Причиной развития этой разновидности болезни являются стрептококки, стафилококки, гонококки и прочие бактерии. Заболевание сопровождается выделением из глаз серого или желтого гноя при пробуждении, из-за чего сложно поднять веки, сухостью глазного яблока и расположенных рядом тканей. Инфекционные болезни глаз в таком случае лечатся антибактериальными каплями или мазями, обязательно очищение глаза от накоплений гноя.
- Вирусный. Инфекционные конъюнктивиты глаз, вызванные вирусами, сопровождаются прозрачными и водянистыми выделениями, не содержащими гной. Иногда при заболевании увеличиваются лимфатические узлы в области ушей, появляется боль в этой зоне. Развитие вирусного конъюнктивита часто происходит на фоне инфекционных болезней носоглотки и общего снижения иммунитета. В терапии используются противовирусные капли, содержащие интерферон, средства от герпеса. Для предотвращения присоединения бактериальной инфекции офтальмолог может порекомендовать местные антибиотики в форме мази или капель.
Опасность появления инфекционного конъюнктивита заключается в том, что, если его не лечить, развиваются осложнения - появляются рубцы на конъюнктиве, нарушается слезная пленка. Также возможно поражение зрительного органа в области роговицы, из-за чего серьезно ухудшается зрение.
Блефарит
Воспалительный процесс при этой болезни поражает край века. Провоцирующими факторами могут быть продолжительные воздействия агрессивных веществ, дыма, летучих жидкостей. Также заболевание развивается на фоне хронической инфекции или заражении при травме век.
Блефарит бывает трех форм:
- Простой. Симптомы этой инфекции - покраснение части век с небольшим отеком, процесс не затрагивает прилегающие ткани. Человек при этом ощущает инородное тело в зрительном органе, что вызывает частое моргание. Иногда заболевание сопровождается пенистыми выделениями.
- Чешуйчатый. Край века сильно краснеет и заметно отекает. Характерным симптомом является образование серых или светло-желтых чешуек на веке. Если их отрывать, возникает небольшая кровоточивость. Человек чувствует зуд около глаз, иногда ощущает инородное тело, боль при моргании. Тяжелые формы сопровождаются болевым синдромом и светобоязнью. Часто ухудшается острота зрения.
- Язвенный. Блефариты этого типа - наиболее тяжелые инфекционные болезни глаз. Симптомы, которые ее сопровождают, - это засохший гной у корней ресниц, из-за чего они склеиваются. Если его удалять, появляются язвы, которые не заживают долгое время. Происходит выпадение ресниц, после чего они растут неправильно. Часто присоединяется конъюнктивит.
Гнойная инфекция глаз
Развитие этого заболевания вызывают стафилококки и стрептококки, которые проникают внутрь при повреждении зрительного органа острым предметом. Инфекция протекает в три стадии:
- Иридоциклит. Появляется через 2-3 дня после травмы и сопровождается интенсивной болью глазного яблока при пальпации. Меняется цвет радужки - из-за скопления гноя она становится серой или желтой. Кажется, что зрачок будто погружен в дымку.
- Эндофтальмит. Инфекция поражает поверхность сетчатки. Даже когда глаз закрыт, чувствуются болезненные ощущения. Острота зрения стремительно снижается. При врачебном осмотре обнаруживаются характерные клинические проявления - расширенные сосуды конъюнктивы, позеленевшее или пожелтевшее глазное дно.
- Панофтальмит. Это осложнение эндофтальмита, которое возникает редко при своевременно принятых терапевтических мерах. Гнойный процесс поражает все ткани зрительного органа. Ощущается интенсивный болевой синдром, появляется отечность век, покраснение и набухание слизистой. Через роговицу сочатся гнойные выделения, белок приобретает зеленоватый оттенок. Кожа около глаза становится красной и отечной. Может развиться абсцесс. При запущенных формах болезни необходимо хирургическое лечение. Даже при успешной антибактериальной терапии острота зрения существенно снижается.
Дакриоцистит
Инфекция, при которой развивается воспалительный процесс, поражающий слезной мешок. Причинами возникновения заболевания становится особенность слезного канала. Также такое происходит, когда в слезной железе застаивается жидкость.
Болезнь сопровождается выделением жидкого гноя и слезоточивостью. Слезная железа отекает, приводя к развитию опухоли во внутреннем углу зрительного органа. Если на нее нажать, начинает сочиться гной. В некоторых случаях образуется водянка слезной железы.
Если своевременно принять меры, заболевание легко лечится. Осложнением часто становится кератит и конъюнктивит с небольшим ухудшением зрения.
Кератит
Воспаление, локализованное в тканях роговицы. Как и некоторые другие инфекционные заболевания глаз, может быть в двух формах:
- Экзогенная. Развитие такого вида кератита происходит после химического ожога и проникновения вирусов, грибков, патогенных микроорганизмов.
- Эндогенная форма появляется при ползучей язве роговицы и инфекциях (герпес, грипп, сифилис). В некоторых случаях провоцирующими факторами становятся нарушения обмена веществ или генетическая предрасположенность. В начале болезни на тканях появляется нечеткое желтое пятно, после чего на них образуются язвы, и они отмирают. Площадь пораженной ткани может быть от микроскопической до очень большой, захватывающей всю роговицу. В результате снижается острота зрения, развивается светобоязнь, слезоточивость и мышечные спазмы век. Спустя некоторое время происходит образование язвы. Если не начать лечение, она поражает не только роговицу, но и внутренние структуры зрительного органа. Для лечения назначаются антибактериальные препараты. При небольшом распространении язвы зрение не ухудшается. При большой площади поражения возможно наступление слепоты.
Хориоидит
Это воспаление, которое локализовано сзади сосудистой оболочки. Провоцирующий фактор - проникновение патогенных микроорганизмов в капилляры. На первых стадиях болезнь протекает бессимптомно. Обычно она выявляется случайно на приеме у офтальмолога. При локализации воспалительного процесса в центральной части сосудистой оболочки могут возникать характерные симптомы: искажаются контуры предметов, перед глазами появляются мерцание и вспышки света. Если вовремя не начать лечение антибиотиками, происходит развитие отечности сетчатки с небольшими кровоизлияниями.
Ячмень
Это воспаление сальной железы и луковиц ресниц, которое вызывается стафилококком и стрептококком на фоне снижения функции иммунной системы. Признаки этой глазной инфекции - краснота части века, переходящая в инфильтрацию и отечность. Постепенно краснеют прилегающие ткани, отек конъюнктивы увеличивается. Через 2-3 суток наблюдается образование полости с гнойным содержимым, еще через 2 дня она прорывается, и гной выходит за пределы века, боль и отек уменьшаются.
Правила профилактики инфекционных глазных заболеваний
Снизить вероятность болезней помогут несложные меры:
- строгое соблюдение гигиенических процедур лица и рук;
- отказ от ношения контактных линз во время ОРВИ и других инфекций;
- тщательное очищение линз во избежание проникновения в зрительные органы болезнетворных микроорганизмов;
- избегание контакта с больными людьми;
- укрепление иммунитета путем закаливания, правильного питания, спорта.
Трудно вкратце упомянуть все инфекционные заболевания, поражающие глаз. Первое, что нужно запомнить, - при каждой инфекции обязательно требуются лечебные меры во избежание развития осложнений. Поэтому при возникновении симптомов, характерных для конъюнктивита, блефарита и других инфекционных болезней глаз, надо сразу обратиться к офтальмологу, не заниматься самолечением.
Читайте также:
