Принципы и задачи поддерживающей инфузионной терапии. Расчет энергозатрат
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Способ введения жидкости зависит от тяжести состояния ребёнка. Парентерально вводится не весь рассчитанный объём суточных потребностей в жидкости, другая часть жидкости даётся per os.
При I степени эксикоза используется оральная регидратация и, при необходимости, инфузионная терапия в объёме не более 1/3 от суточных потребностей больного в жидкости. Необходимость в ИТ возникает, если не удаётся выпаивать ребёнка, и нарастают признаки токсикоза с эксикозом.
При II степени эксикоза показана ИТ в объёме не более 1/2 от суточных потребностей больного в жидкости. Недостающий до суточных потребностей объём жидкости даётся per os.
При III степени эксикоза показана ИТ в объёме не более 2/3 от суточных потребностей больного в жидкости.
Для инфузионной терапии используются следующие виды растворов:
«Водные» растворы - 5% и 10% глюкоза. 5% раствор глюкозы изотонический, быстро покидает сосудистое русло и попадает внутрь клетки, поэтому его применение показано при внутриклеточной дегидратации. 10% раствор глюкозы является гиперосмолярным, за счет чего оказывает волемический эффект, кроме того, обладает дезинтоксикационным действием. Использование 10% глюкозы требует добавления инсулина из расчёта 1 ЕД на 50 мл 10% глюкозы. ^ y
Кристаллоиды, солевые растворы - раствор Рингера, дисоль, 'тртеоль, квадрасоль, лактосоль, физраствор. Быстро покидают сосудистое русло, перемещаясь в интерстициальное пространство, что может вызвать отеки у детей первых месяцев жизни, имеющих нестабильный баланс Na*. Чем младше ребёнок, тем в меньшем объёме вводятся солевые растворы, что отражено в табл. 3. Детям первых месяцев жизни солевые растворы вводятся в объёме не более 1/3 от объёма ИТ. Разовая дозировка не более 10 мл/кг сут.
На практике часто используется раствор Рингера-Локка, в его состав входят 9 г натрия хлорида, по 0,2 г кальция хлорида, калия хлорида, натрия бикарбоната, 1 г глюкозы, вода для инъекций до 1 л. Этот раствор более физиологичен, чем изотонический раствор натрия хлорида.
/О /и-Г' (?£> /1 & f £> С> * /*£s)
Коллоидные растворы среднемолекулярные - инфукол, реополиглюкин,
реоглюман, реомакродекс, рондекс, волекам, плазма, желатиноль, 10%
альбумин. L^/Ы^сР у £ -
/(/ г V ,
Низкомолекулярные (гемодез, полидез) и высокомолекулярные (полиУлюкин)
коллоиды при эксикозаху детей используются очень редко.
Коллоидные растворы обычно составляют не более 1/3 от общего объёма ИТ.
Рекомендуется к использованию инфукол ГЭК, препарат гидроксиэтилкрахмапа 2-го поколения. Он вызывает переход жидкости из интерстициального пространства во внутрисосудистое, связывает и удерживает воду в кровеносном русле, за счет чего обеспечивается длительное волемическое действие (до 6 часов). Не имеет возрастных ограничений. Выпускается в виде 6% и 10% растворов.
6% раствор назначается в дозе 10-20 мл/кг сут, максимально до 33 мл/кг.
Среди новых препаратов следует отметить реамберин. Он оказывает дезинтоксикационное, антигипоксическое действиям, имеет небольшой диуретический эффект. Выпускается в виде 1,5% раствора во флаконах по 200 и 400 мл. Вводится детям в дозе 10 мл/кг в/в капельно со скоростью не более 60 кап в мин 1 раз в день, курс 2-10 дней.
Растворы для парентерального питания - инфезол, липофундин, интралипид, альвезин, аминон. При эксикозах у детей используются нечасто.
Соотношение водных и коллоидно-солевых растворов, используемых для инфузионной терапии, в зависимости от вида эксикоза.
Принципы и задачи поддерживающей инфузионной терапии. Расчет энергозатрат
Интраоперационная инфузионная терапия является неотъемлемым компонентом анестезиологического обеспечения хирургических вмешательств. Величина необходимой инфузии не может быть определена заранее как фиксированный объем растворов, она должна быть индивидуальной для каждого пациента [10]. Баланс жидкости во время оперативного вмешательства зависит от множества факторов, что крайне затрудняет его адекватную оценку. Известно, что стрессовый ответ на хирургическую операцию способствует задержке жидкости [11]. При обширных абдоминальных операциях ситуацию осложняет целый ряд дополнительных факторов: особенности предоперационной подготовки желудочно-кишечного тракта (ЖКТ), патофизиология основного заболевания, а также множество интраоперационных составляющих. Основными из них являются кровопотеря, вазодилатация, вызванная сосудорасширяющими препаратами (в частности, местными анестетиками при регионарной анестезии), и перспирация [14]. Стоит обратить внимание и на то, что стенка ЖКТ крайне плохо защищена от ишемического повреждения. Слизистая кишечника постоянно регенерирует, имеет высокую степень метаболической активности и, таким образом, является крайне уязвимой для ишемии. Так, для нарушения спланхнической перфузии достаточно 10-15% снижения внутрисосудистого объема [12]. Селективная вазоконстрикция мезентериальных артериол является одним из механизмов поддержания системного артериального давления (АД) в условиях гиповолемии, которая также может способствовать ишемическому повреждению органов ЖКТ [20].
В послеоперационном периоде дисфунция ЖКТ может проявляться различными клиническими состояниями - от угнетения перистальтики до нарушений усвоения энтерального питания. Не стоит забывать и про несостоятельность межкишечных анастомозов, которая в абдоминальной хирургии достоверно коррелирует с недостаточной доставкой кислорода [15]. Повреждение стенки ЖКТ вследствие гипоперфузии и ишемии ведет к потере ее барьерной функции с транслокацией эндотоксинов и микроорганизмов в системный кровоток, а также выделению большого количества провоспалительных медиаторов [7, 16]. Эти факторы могут вызывать развитие синдрома полиорганной недостаточности (СПОН) у пациентов, перенесших большие абдоминальные операции [17].
Гиперволемия, обусловленная недифференцированной волемической нагрузкой, также способствует повышению проницаемости капилляров и развитию отека тканей, что может послужить отправной точкой для возникновения порочного круга капиллярной утечки и СПОН [6]. Следует помнить, что сама по себе хирургическая травма сопровождается увеличением проницаемости капилляров и вызывает экстравазацию жидкости, при этом одновременная инфузионная терапия кристаллоидными растворами в объеме 5 мл/кг удваивает этот отек [3]. Реперфузионное повреждение и медиаторы воспаления также компрометируют сосудистый барьер, а ятрогенная гиперволемия способствует повреждению эндотелиального гликокаликса и вызывает массивное перемещение жидкости и белка в ткани [1, 9, 19].
Известно, что при проведении больших оперативных вмешательств на органах брюшной полости потери жидкости затрагивают преимущественно внутрисосудистый сектор, что может приводить к гиповолемии [8]. Широко применяемая эмпирическая инфузионная терапия основывается на данных рутинного мониторинга: контроля АД, частоты сердечных сокращений (ЧСС), центрального венозного давления (ЦВД), темпа диуреза. Эти параметры не являются надежными при оценке состояния волемического статуса, что затрудняет их использование для управления инфузионной терапией. При этом стратегия фиксированных объемов инфузионной терапии несет в себе риск либо перегрузки жидкостью, либо гиповолемии.
В последнее время широкое распространение получила концепция целенаправленной терапии (ЦНТ), которая позволяет индивидуализировать назначение растворов и использование вазоактивных препаратов на основании данных различных гемодинамических переменных. Установлено, что ЦНТ позволяет оптимизировать состояние внутрисосудистого сектора, тем самым поддерживая на должном уровне тканевую перфузию и оксигенацию, способствуя улучшению исходов после больших хирургических вмешательств [4, 18].
Для оценки волемического статуса у пациентов в условиях анестезии и искусственной вентиляции легких наиболее приемлемым показателем является вариабельность ударного объема (ВУО), позволяющая с хорошей чувствительностью и высокой специфичностью прогнозировать повышение сердечного выброса в ответ на инфузионную нагрузку [5]. Этот параметр может использоваться в качестве одного из основных при управлении инфузионной терапией с целью поддержания адекватного внутрисосудистого объема, что помогает обеспечивать стабильность гемодинамики, нормальную тканевую перфузию и доставку кислорода.
Наша цель - изучить влияние интраоперационной целенаправленной терапии, управляемой на основании мониторинга вариабельности ударного объема, на течение послеоперационного периода после хирургических вмешательств на органах ЖКТ.
Материал и методы
В проспективное исследование включены 28 пациентов, которым в плановом порядке были выполнены обширные оперативные вмешательства на органах ЖКТ по поводу злокачественных новообразований. Средний возраст пациентов составил 65,6±6,9 года. Состояние пациентов соответствовало II-III классам по шкале ASA. Оперативное вмешательство проводили в условиях сочетанной анестезии. Индукцию анестезии осуществляли пропофолом (1,5-2,0 мг/кг) и фентанилом (2 мкг/кг). Для миорелаксации использовали рокуроний. Анестезию поддерживали севофлюраном (минимальная альвеолярная концентрация 0,7-1,0) под контролем мониторинга глубины анестезии (биспектральный индекс в пределах 40-60) и эпидуральной аналгезией 0,2% раствором ропивакаина в сочетании с фентанилом.
При снижении САД до 60 мм рт.ст. болюсно вводили 5-10 мг эфедрина. Такие случаи расценивали как эпизоды гипотензии и подвергали анализу. Эпизоды постиндукционной гипотензии в обеих группах не учитывали, фиксировали только случаи после начала операции.
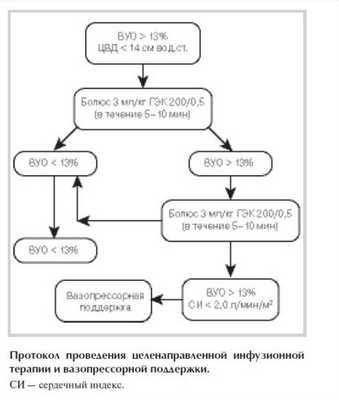
Протокол проведения инфузионной и вазопрессорной ЦНТ представлен на рисунке.
Параметры гемодинамики фиксировали на
4 этапах: I этап - до начала операции, непосредственно перед кожным разрезом, II этап - после вхождения в брюшную полость, III этап - после основного этапа операции (наложение анастомоза), IV этап - после ушивания апоневроза. Также на I и III этапах оценивали адекватность тканевой оксигенации на основании уровня лактата артериальной крови. В 1-е сутки после операции производили балльную оценку степени органной дисфункции по шкале SOFA. Дополнительно фиксировали частоту послеоперационных осложнений, сроки пребывания в отделении реанимации и интенсивной терапии (ОРИТ) и общее количество дней госпитализации, а также сроки восстановления функций ЖКТ.
До операции различий между группами по возрасту и функциональному статусу по ASA не было, объем и характер операций также не различались.
Полученные результаты обработаны статистически. Для каждого вариационного ряда рассчитывали среднюю арифметическую (М) и среднеквадратичное отклонение (σ). Достоверность различий результатов исследования оценивали с учетом t-критерия Стьюдента. Изменения считали достоверными, если величина р не превышала 0,05.
Результаты и обсуждение
Средняя продолжительность оперативного вмешательства была сопоставима в обеих группах. Объем интраоперационной кровопотери также достоверно не различался. Общий объем инфузии в пересчете на вес и длительность операции были выше у больных 1-й группы - соответственно 9,8±1,7 и 8,2±1,1 мл/кг/ч (р<0,05). Однако объем перелитых коллоидов был достоверно выше во 2-й группе - 536±74 мл против 429±63 мл в 1-й группе (р<0,05).
Параметры гемодинамики у обследованных пациентов представлены в табл. 1.
На I и II этапах исследования различий по изучаемым гемодинамическим параметрам между группами не выявили: значения ЧСС, САД и ЦВД не различались, что свидетельствовало об адекватности анестезии в условиях отсутствия значимых нарушений водного баланса. Уровень лактата на
I этапе также был сопоставим в обеих группах.
На III этапе исследования у пациентов 1-й группы отметили достоверное снижение САД по сравнению с предыдущим этапом, этот показатель также был ниже, чем у больных 2-й группы: 69,2±6,8 и 78,5±7,3 мм рт.ст. соответственно (р<0,05). На следующем этапе уровень САД возрастал, не отличался от исходных значений и не различался между обеими группами.
На III этапе исследования выявили повышение уровня ЦВД в обеих группах по сравнению с предыдущим этапом, кроме того, уровень ЦВД был достоверно выше у пациентов 2-й группы. Аналогичные различия между группами сохранялись и на IV этапе.
Уровень лактата в обеих группах находился в пределах референсных значений на всех этапах исследования. Однако в 1-й группе на III этапе значения лактата были достоверно выше, чем во 2-й, - 1,27±0,4 и 0,71±0,24 ммоль/л соответственно (р<0,05).
Различия в сроках госпитализации по группам не выявили, однако больные 1-й группы длительнее находились в ОРИТ, чем пациенты 2-й группы, - 3,2±0,9 и 1,2±0,3 дня соответственно (р<0,05).

У 7 пациентов 1-й группы и у 3 пациентов 2-й группы в 1-е сутки после операции регистрировали признаки органной дисфункции по шкале SOFA. Число больных, у которых развились осложнения, было меньше во 2-й группе - 2 против 6 в 1-й группе. Общее количество осложнений в послеоперационном периоде в 1-й группе было больше, чем во 2-й, - 10 и 2 соответственно (табл. 2 ). Это и определяло длительность их пребывания в ОРИТ.
Более низкие показатели частоты и степени органной дисфункции и меньшее количество осложнений во 2-й группе объяснялись оптимальной доставкой кислорода в интраоперационном периоде, достигнутой за счет адекватной тканевой перфузии. Об этом свидетельствует более низкий уровень лактата артериальной крови после основного (III) этапа операции во 2-й группе.
В интраоперационном периоде крайне важны момент возникновения дефицита внутрисосудистого объема, сопровождающегося гипоперфузией, и временные рамки, в которых этот дефицит удается корригировать. Без должного мониторинга подобные состояния верифицировать практически невозможно. Об этом свидетельствует тот факт, что у большинства пациентов в группе сравнения высокие показатели ВУО (что требовало болюсного введения коллоидов согласно протоколу) не сопровождались гипотензией, которая наряду с кровопотерей являлась одним из основных критериев для переливания коллоидов в контрольной группе. Соответственно в группе сравнения 11 пациентов получили инфузию коллоидов согласно протоколу ЦНТ, в то время как в контрольной группе коллоиды эмпирически использовали у 8 пациентов.
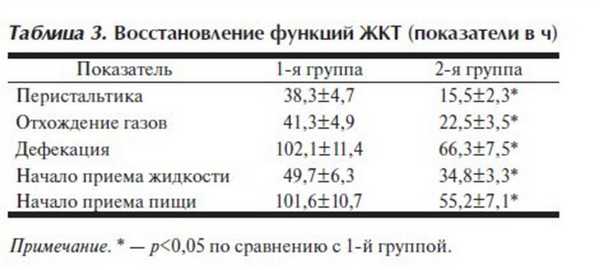
Восстановление функций ЖКТ происходило быстрее во 2-й группе (табл. 3 ). Временные интервалы до восстановления перистальтики, самостоятельного отхождения газов, самостоятельной дефекации, начала приема жидкости и перехода к полноценному питанию были существенно короче во 2-й группе. Это также объясняется более адекватной перфузией органов ЖКТ и, как следствие, оптимальной доставкой кислорода.
Таким образом, ВУО является приемлемым динамическим показателем для управления инфузионной терапией при больших абдоминальных операциях. Изменения в преднагрузке левого желудочка, вызванные колебаниями внутригрудного давления в условиях искусственной вентиляции легких, приводят к изменениям его ударного объема [2]. При гиповолемии изменения ударного объема наиболее выражены, поэтому вариабельность этого показателя - довольно чувствительный параметр для оценки состояния внутрисосудистого сектора [13]. Рутинные параметры мониторинга гемодинамики, оцененные в нашем исследовании, ожидаемо оказались малоинформативными в качестве индикатора внутрисосудистого объема, что отразилось на результатах.
ЦНТ, основанная на мониторинге ВУО, позволила оптимизировать не только количественную, но и структурную составляющие интраоперационной инфузионной терапии. При общем уменьшении объемов инфузии увеличилось количество коллоидных растворов. При этом адекватная инфузионная терапия сопровождается лучшей оксигенацией периферических тканей, о чем свидетельствует более низкий уровень лактата у больных, которым проводили ЦНТ.
Уменьшение числа послеоперационных осложнений и степени проявления органной дисфункции у пациентов 2-й группы обусловило сокращение сроков их пребывания в ОРИТ и стационаре. Восстановление нормального функционирования ЖКТ способствовало ранней активизации пациентов и более благоприятному течению послеоперационного периода.
Таким образом, целенаправленная инфузионная терапия сопровождается стабилизацией гемодинамики в интраоперационном периоде у пациентов, оперированных на органах брюшной полости.
Достижение целевых параметров гемодинамики с помощью инфузионной терапии способствует уменьшению количества осложнений в послеоперационном периоде и раннему восстановлению функции желудочно-кишечного тракта.
Современная инфузионная терапия. Достижения и возможности
Инфузионная терапия является неотъемлемой частью лечения различных категорий больных. О возможностях применения ее достижений в клинической практике рассказывает профессор-консультант Центра экстракорпоральной детоксикации (ВМедА), д-р мед. наук Альфред Львович Костюченко.
История
В начале 30-х годов XIX столетия английский врач Т. Latta в журнале "Lancet" опубликовал работу о лечении холеры внутривенным вливанием растворов соды.
10 июля 1881 года Landerer успешно провел вливание больному "физиологического раствора поваренной соли", обеспечив бессмертие этой инфузионной среде, с которой мировая медицинская практика вошла в XX век - век становления и развития инфузионной терапии.
1915 год - использован на практике кровезаменитель на основе желатины (Hogan) - первый из коллоидных кровезаменителей;
1940 год - внедрен в практику "Перистой", первый из кровезаменителей на основе синтетического коллоида поливинилпирролидона (Reppe, Weese и Несht);
1944 год - разработаны кровезаменители на основе декстрана (Gronwall и Ingelman). Последующие четверть века были эрой безраздельного господства декстрановых кровезаменителей;
1962 год - началось клиническое внедрение растворов гидроксиэтидированного крахмала (Thompson, Britton и Walton), однако настоящий расцвет эры ГЭК происходит только к концу 20-го столетия.
В 60-х годах, одновременно в США (Rabiner) и СССР в ЛИПКе (академик АН. Филатова с сотр.) ведутся работы по созданию кровезаменителей на основе очищенного от стромы человеческого гемоглобина. В результате в нашей стране создается клинически доступный препарат "Эригем", успешно использованный для кровезамещения во время операций на легких (ВМедА, академик И.С. Колесникова с сотр.).
1966 год - первые публикации по перфторуглеродам (ПФУ) как возможным искусственным переносчикам кислорода в организме человека (L.Clark, LF. Gollan).
1979 год - В СССР создан первый в мире, в последующем клинически апробированный, кровезаменитель на основе ПФУ - "Перфторан" (ГР. Граменицкий, ИЛ. Кунъянц, Ф.Ф. Белоярцев).
1992 год - введен в клиническую практику оригинальный кровезаменитель на основе полиэтиленгликоля - "Полиоксидин" (Петербургский НИИГПК, Л А Седова, ЛГ. Михайлова и др.).
1997 год - прошел клинические испытания созданный в Петербургском НИИГПК полимеризированный человеческий гемоглобин "Геленпол" (ЕА Селиванов с сотр.). Разрешен к медицинскому применению с 1998 года.
Сегодня повсеместно для лечения больных используется инфузионная терапия - вливание в организм больного больших количеств различных жидкостей в течение значительного времени.
Цели проведения инфузионной терапии разнообразны: от психологического воздействия на пациента (как же - ведь "ставится капельница!") и разведения до безопасного уровня необходимых сильнодействующих лекарственных средств до решения ряда задач реанимации и интенсивной терапии.
Именно последние - задачи реанимации и интенсивной терапии, возникающие перед врачом в конкретных клинических ситуациях - и определяют основные направления инфузионной терапии:
- волюмокоррекция - востановление адекватного объема циркулирующей крови (ОЦК) и нормализация ее состава при кровопотере;
- гемореокоррекция - нормализация гомеостатических и реологических свойств крови;
- инфузионная регидратация - поддержание нормальной микро- и макроциркуляции (в частности - при клинически отчетливой дегидратации);
- нормализация электролитного баланса и кислотно-основного равновесия;
- активная инфузионная дезинтоксикация;
- обменкорригирующие инфузии - прямое воздействие на тканевой метаболизм за счет активных компонентов кровезаменителя.
Волюмокоррекция
При кровопотере и для востановления адекватного ОЦК могут быть использованы инфузионные среды с различным волемическим эффектом.
Изотонические и изоосмотические электролитные растворы моделируют состав внеклеточной жидкости, обладают малым непосредственным волюмическим эффектом (не более 0.25 от объема введенной среды, даже при отсутствии гипопротеинемии), но являются предпочтительными при сочетании кровопотери и дегидратации.
В настоящее время из группы коллоидных кровезаменителей все большую популярность приобретают растворы гидроксиэтилкрахмала (ГЭК) - инфукол, рефортан, стабизол, ХАЭС-стерил. Они обладают высоким непосредственным волемическим эффектом (1.0 и более) и большим периодом полувыведения при относительно небольшом количестве побочных реакций.
Сохраняют свои клинические позиции волюмокорректоры на основе декстрана (полиглюкин, реополиглюкин, реоглюман, лонгастерил, реомакродекс, неорондекс) и желатины (желатиноль, модежель, гелофузин). Все больше внимания привлекает новый препарат на основе полиэтиленгликоля - полиоксидин. В интенсивной терапии для восстановления адекватного ОЦК используются препараты крови. Однако применение донорской плазмы значительно ограничено редкостью препарата, побочными реакциями, опасностью переноса вирусной инфекции. Поданным некоторых авторов, при внутривенном использовании человеческого сывороточного альбумина (ЧСА), из-за повышенной проницаемости эндотелия для альбумина, препарат быстро выходит из кровеносного русла в интерстициальное пространство, усиливая отек, в том числе в органах жизнеобеспечения (легкие, тонкая кишка).
Появляется все больше публикаций о преимуществах терапии острого дефицита ОЦК и шока так называемой низкообъемной гиперосмотичной волюмокоррекцией (НГВ). Она заключается в последовательном внутривенном введении гипертонического электролитного раствора (например, 7.5% раствора NaCl из расчета 4 мл/кг массы тела (МТ) больного) с последующей инфузией коллоидного кровезаменителя (например, 250 мл полиглюкина или рефортана) для закрепления эффекта перемещения в сосуды интерстициальной жидкости.
- рациональный доступ к сосудистой системе с помощью канюлирования или катетеризации сосудов или в целом к внутренней среде организма больного;
- техническое обеспечение - применение пассивного, гравитационного инфузионного тракта (системы) или активного - на основе насосов-инфузоров;
- медицинскими и коммерческими возможностями выбора инфузионной среды, соответствующей конкретной клинической задаче;
- контролем достигнутого эффекта с помощью клинико-лабораторных критериев, а в трудных случаях - с помощью мониторного наблюдения, позволяющего оценивать on line центральную гемодинамику, состояние жидкостных пространств организма больного, изменение микроциркуляции крови.
Вариантами подобной волюмокоррекции, кроме указанных веществ, могут быть гипертонический раствор смеси хлорида и ацетата натрия, реополиглюкин с добавлением маннитола (реоглюман) или гипертоническая плазма, донорская или аутологичная, заготовленная в ходе аппаратного плазмафереза во флаконы с лиофилизированным сорбитолом. Методами доказательной медицины установлено, что НГВ способствует:
быстрому и стойкому повышению АД и сердечного выброса на фоне шока;
Гемореокоррекция
Одновременно с волюмокоррекцией или без нее может использоваться инфузионная гемореокоррекция. В ее основе может лежать изоволемическая гемодилюция с извлечением части крови или без нее.
Для решения этой задачи ранее получили признание декстраны, особенно низкомолекулярные, а в настоящее время - растворы ГЭК. Значимые для клинического применения результаты получены при использовании кислородпереносящего кровезаменителя на основе фторированных углеродов перфторана. Его гемореокорригирующее действие определяется не только эффектом гемодилюции и повышением электрического распора между клетками крови, но и изменением вязкости крови и восстановлением микроциркуляции в отечных тканях.
Регидратация
Для инфузионной регидратации используются сбалансированные по основным электролитам и гипоосмотичные или изоосмотичные электролитные растворы: натрия хлорида, Рингера, ацесоль, лактосол и другие. При проведении регидратации можно использовать различные пути введения жидкости:
сосудистый (в условиях функциональной сохранности сердца и легких - лучше внутривенно, при перегрузке правого сердца и синдроме острого легочного повреждения (ОЛП) -предпочтительно внутриаортальный путь);
Для быстрой нормализации электролитного баланса и купирования внутриклеточных электролитных расстройств созданы специальные инфузионные среды (калия-магния аспарагинат, ионостерил, раствор Хартмана).
Для инфузионной коррекции некомпенсированных метаболических расстройств кислотно-основного равновесия применяют:
- ри ацидозе - растворы бикарбоната илилактата натрия, трисаминол, трометамоп:
- при алкалозе - разведенный на растворе глюкозы 1н. раствор HCl (например, при сочетании алкалоза и гипохпоремии), алкамин.
Детоксикация
Различают интракорпоральный способ активной детоксикации с применением инфузионной терапии и экстракорпоральный
(сорбционные и аферезные методы), который также не обходится без инфузионного сопровождения. Для интракорпоральной детоксикации используют:
- растворы глюкозы и/или кристаллоидов, обеспечивающие гемодилюцию (уменьшение повреждающего действия экзогенных и эндогенных токсических субстанций за счет их разведения) и улучшение кровоснабжения тканей и органов, что вызывает ускоренное вымывание токсических веществ;
При применении обеих групп инфузионных детоксикационных средств целесообразно использовать инфузионно-форсированный или медикаментозно-форсированный диурез, обеспечивающий высокий темп мочевыделения (оптимально 4-5 мл/кг МТ в час) на протяжении часов и суток.
Обменкорригирующая инфузия
Обменкорригирующая инфузия - прямое воздействие на тканевой метаболизм за счет активных компонентов кровезаменителя; по сути дела - направление инфузионной терапии, пограничное с медикаментозной терапией.
Первой в ряду обменкорригирующих инфузионных сред следует считать так называемую поляризующую смесь, предложенную французским патофизиологом А. Лабори как среду стрессовых ситуаций. Ее основу составлял раствор глюкозы с инсулином с добавлением солей калия и магния, что позволяло предотвращать развитие микронекрозов миокарда на фоне гиперкатехоламинемии.
Другим направлением следует считать полиионные среды, содержащие субстратные антигипоксанты - фумарат (мафусол, полиоксифумарин) и сукцинат (реамберин).
К обменкорригирующим инфузиям можно относить вливание перфторана и кислородпереносящих кровезаменителей на основе модифицированного гемоглобина - геленпола и гелевина, которые оптимизируют энергетический обмен в органах и тканях за счет повышения доставки к ним кислорода.
Благоприятная коррекция нарушенного обмена веществ достигается применением инфузионных гепатопротекторов. Они нормализуют не только метаболизм в поврежденных гепатоцитах, но и связывают маркеры летального синтеза при гепатоцеллюлярной несостоятельности, в частности, аммиак (гепастерил А). В некоторой степени к обменкорригирующим инфузиям можно отнести парентеральное искусственное питание. Купирование персистирующей белково-энергетической недостаточности и нутриционная поддержка больного достигается инфузиями специальных питательных сред.
Другие возможности
Определенное значение в интенсивной терапии имеют ситуации, в которых используют не плазмозамещающие свойства кровезаменителей. Например:
- использование перфторана для купирования ОЛП при травматической жировой эмболии или в остром периоде черепно-мозговой травмы, что позволяет уменьшить выраженность отека и набухания головного мозга;
- предотвращение капиллярной утечки внутрисосудистой жидкости при генерализованной инфекции средами на основе ГЭК;
- внутрисосудистое связывание воспалительных медиаторов и свободных радикалов (например, N0) растворами модифицированного гемоглобина.
Все это показывает, как далеко шагнула медицинская наука за 100 лет планомерного использования инфузионной терапии в клинической практике.
Инфузионная терапия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инфузионная терапия - это метод парентерального обеспечения организма водой, электролитами, питательными веществами и лекарствами.
Инфузионная терапия: цели и задачи
Цель инфузионной терапии - поддержание функций организма (транспортной, метаболической, терморегулирующей, экскреторной и др.), определяющихся ВЭО.
Задачами инфузионной терапии являются:
- обеспечение нормального объема водных пространств и секторов (регидратация, дегидратация), восстановление и поддержание нормального объема плазмы (волюмореконструкция, гемодилюция);
- восстановление и поддержание ВЭО;
- восстановление нормальных свойств крови (текучести, свертываемости, оксигенации и др.);
- дезинтоксикация, в том числе форсированный диурез;
- длительное и равномерное введение лекарств;
- осуществление парентерального питания (ПП);
- нормализация иммунитета.
Виды инфузионной терапии
Известно несколько видов инфузионной терапии: внутрикостный (ограничен, возможность остеомиелита); внутривенный (основной); внутриартериальный (вспомогательный, для подведения лекарств к очагу воспаления).
Варианты венозного доступа:
- пункция вены - применяется при недлительных инфузиях (от нескольких часов до суток);
- венесекция - при необходимости непрерывного введения препаратов в течение нескольких (37) суток;
- катетеризация крупных вен (бедренной, яремной, подключичной, воротной) - при надлежащем уходе и асептике обеспечивает инфузионную терапию продолжительностью от 1 нед до нескольких месяцев. Катетеры пластмассовые, одноразовые, 3 размеров (по наружному диаметру 0, 6, 1 и 1,4 мм) и длиной от 16 до 24 см.
Методами инфузионной терапии можно считать прерывистое (струйное) и непрерывное (капельное) введение р-ров.
Для струйного введения препаратов используются шприцы («Люэр» или «Рекорд»), изготовленные из стекла или пластмассы; предпочтение отдается одноразовым шприцам (уменьшается вероятность инфицирования детей вирусными инфекциями, в частности ВИЧ и вирусными гепатитами).
В настоящее время системы для капельной инфузионной терапии выпускаются из инертных пластмасс и предназначены для одноразового использования. Скорость введения р-ров измеряется в числе капель в 1 мин. При этом нужно иметь в виду, что количество капель в 1 мл р-ра зависит от размеров капельника в системе и силы поверхностного натяжения, создаваемого самим раствором. Так, в 1 мл воды в среднем содержится 20 капель, в 1 мл жировой эмульсии - до 30, в 1 мл спирта - до 60 капель.
Объемные перистальтические и шприцевые насосы обеспечивают высокую точность и равномерность введения р-ров. На насосах имеется механический или электронный регулятор скорости, которая измеряется в миллилитрах в час (мл/ч).
Растворы для инфузионной терапии
Растворы для инфузионной терапии включают несколько групп: объемозамещающие (волемические); базисные, основные; корригирующие; препараты для парентерального питания.
Объемозамещающие препараты подразделяются: на искусственные плазмозаменители (40 и 60 % р-р декстрана, растворы крахмала, гемодез и др.); естественные (аутогенные) плазмозаменители (нативная, свежезамороженная - СЗП или сухая плазма, 5, 10 и 20% р-ры человеческого альбумина, криопреципитат, протеин и др.); собственно кровь, эритроцитная масса или взвесь отмытых эритроцитов.
Эти препараты используются для возмещения объема циркулирующей плазмы (ОЦП), дефицита эритроцитов или других компонентов плазмы, с целью сорбции токсинов, для обеспечения реологической функции крови, для получения осмодиуретического эффекта.
Основная особенность действия препаратов этой группы: чем больше их молекулярная масса, тем дольше они циркулируют в сосудистом русле.
Гидроксиэтилкрахмал выпускается в виде 6 или 10 % раствора на физиологическом р-ре (НАЕS-steril, инфукол, стабизол и др.), имеет высокую молекулярную массу (200-400 кД) и потому длительно циркулирует в сосудистом русле (до 8 сут). Применяется в качестве противошокового препарата.
Полиглюкин (декстран 60) содержит 6 % раствор декстрана с молекулярной массой около 60 000 Д. Приготовлен на 0,9% р-ре хлорида натрия. Период полувыведения (Т|/2) - 24 ч, сохраняется в циркуляции до 7 сут. У детей применяется редко. Противошоковый препарат.
Реополиглюкин (декстран 40) содержит 10 % р-р декстрана с молекулярной массой 40 000 Д и 0,9 % р-р хлорида натрия или 5 % р-р глюкозы (указано на флаконе). Т1/2 - 6-12 ч, время действия - до 1 сут. Заметим, что 1 г сухого (10 мл р-ра) декстрана 40 связывает 20-25 мл жидкости, поступающей в сосуд из интерстициального сектора. Противошоковый препарат, лучший реопротектор.
Гемодез включает 6 % раствор поливинилового спирта (поливинил пирролидона), 0,64% - хлорида натрия, 0,23% - бикарбоната натрия, 0,15% - хлорида калия. Молекулярная масса составляет 8000- 12 000 Д. Т1/2 - 2-4 ч, время действия - до 12 ч. Сорбент, обладает умеренными дезинтоксикационными, осмодиуретическими свойствами.
В последние годы выделяют так называемый декстрановый синдром, обусловленный у части пациентов особой чувствительностью эпителиальных клеток легких, почек и эндотелия сосудов к декстранам. Кроме того, известно, что при длительном применении искусственных плазмозаменителей (особенно гемодеза) может развиться блокада макрофагов. Поэтому применение таких препаратов для инфузионной терапии требует осторожности и строгих показаний.
Альбумин (5 или 10 % раствора) является почти идеальным объемозамещающим средством, особенно при инфузионной терапии при шоке. Кроме того, это самый мощный естественный сорбент для гидрофобных токсинов, транспортирующий их к клеткам печени, в микросомах которых и происходит собственно детоксикация. Плазма, кровь и их компоненты в настоящее время используются по строгим показаниям, в основном с заместительной целью.
С помощью основных (базисных) р-ров вводятся лекарственные и питательные вещества. Р-р глюкозы 5 и 10% имеет осмолярность соответственно 278 и 555 мосм/л; pH 3,5-5,5. Следует помнить, что осмолярность р-ров обеспечивается сахаром, метаболизация которого в гликоген при участии инсулина приводит к быстрому снижению осмо лярности введенной жидкости и, как следствие, угрозе развития гипо осмоляльного синдрома.
Растворы Рингера, Рингера-Локка, Хартмана, лактасоль, ацесоль, дисоль, трисоль и др. наиболее близки по составу к жидкой части плазмы человека и адаптированы к лечению детей, содержат ионы натрия, калия, кальция, хлора, лактата. В р-ре Рингера-Локка есть еще и 5 % глюкоза. Осмолярность 261-329 мосм/л; pH 6,0-7,0. Изоосмолярные.
Корригирующие растворы применяются при дисбалансе ионов, гиповолемическом шоке.
Физиологический 0,85 % р-р хлорида натрия изза чрезмерного содержания хлора не является физиологичным и почти не применяется у детей раннего возраста. Кислый. Изоосмолярный.
Гипертонические р-ры хлорида натрия (5,6 и 10 %) в чистом виде применяются редко - при резком дефиците натрия ( 2 поверхности тела, старше 1 года - 2000 мл на 1 м 2 . Поверхность тела ребенка можно установить по номограммам, зная показатели его роста и МТ.
Объем инфузионной терапии
Общий объем инфузионной терапии на текущие сутки рассчитывают по формулам:
- для поддержания водного баланса: ОЖ = ФП, где ФП - физиологическая потребность в воде, ОЖ - объем жидкости;
- при дегидратации: ОЖ = ДВО + ТПП (в первые 6, 12 и 24 ч активной регидратации), где ДВО - дефицит внеклеточного объема жидкости, ТПП - текущие (прогнозируемые) патологические потери воды; после ликвидации ДВО (обычно со 2-х суток лечения) формула принимает вид: ОЖ = ФП + ТПП;
- для дезинтоксикации: ОЖ = ФП + ОВД, где ОВД - объем возрастного суточного диуреза;
- при ОПН и олигоанурии: ОЖ = ФД + ОП, где ФД - фактический диурез за предыдущие сутки, ОП - объем перспирации за сутки;
- при ОСН I степени: ОЖ = 2/3 ФП; II степени: ОЖ= 1/3 ФП; III степени: ОЖ=0.
Общие правила составления алгоритма инфузионной терапии:
- Коллоидные препараты содержат соль натрия и относятся к солевым р-рам, поэтому их объем следует учитывать при определении объема солевых р-ров. В сумме коллоидные препараты не должны превышать 1/3 ОЖ.
- У детей младшего возраста соотношение р-ров глюкозы и солей составляет 2:1 или 1:1, старшего возраста - меняется в сторону преобладания солевых растворов (1:1 или 1:2).
- Все р-ры должны быть разделены на порции, объем которых обычно не превышает 10-15 мл/кг для глюкозы и 7-10 мл/кг для солевых и коллоидных растворов.
Выбор стартового раствора определяется диагнозом нарушений ВЭО, волемии и задачами начального этапа инфузионной терапии. Так, при шоке нужно в первые 2 ч вводить в основном препараты волемического действия, при гипер натриемии - р-ры глюкозы и т. д.
Некоторые принципы инфузионной терапии
При инфузионной терапии с целью дегидратации выделяют 4 этапа:
- противошоковые мероприятия (1 -3 ч);
- возмещение ДВО (4-24 ч, при тяжелой дегидратации до 2-3 сут);
- поддержание ВЭО в условиях продолжающейся патологической потери жидкости (2-4 дня и более);
- ПП (полное или частичное) или энтеральное лечебное питание.
Ангидремический шок возникает при быстром (часы-сутки) развитии дегидратации II-III степени. При шоке показатели центральной гемодинамики должны быть восстановлены за 2-4 ч путем введения жидкости в объеме, примерно равном 3-5 % МТ. В первые минуты р-ры можно вводить струйно или быстро капельно, однако средняя скорость не должна превышать 15 мл/(кг*ч). При децентрализации кровообращения инфузию начинают с введения р-ров бикарбоната натрия. Затем вводят 5 % р-р альбумина или плазмозаменители (реополиглюкин, гидроксиэтилкрахмал), затем или параллельно с ним солевые р-ры. При отсутствии значительных расстройств микроциркуляции вместо альбумина можно использовать сбалансированный солевой раствор. Учитывая наличие обязательного гипо осмоляльного синдрома при ангидремическом шоке, введение в состав инфузионной терапии безэлектролитных р-ров (растворов глюкозы) возможно только после восстановления удовлетворительных показателей центральной гемодинамики!
Продолжительность 2-го этапа обычно составляет 4-24 ч (в зависимости от типа дегидратации и адаптационных возможностей организма ребенка). Внутривенно и (или) внутрь вводят жидкость (ОЖ = ДВО + ТПП) со скоростью 4-6мл/(кг ч). При I степени дегидратации предпочтительно введение всей жидкости внутрь.
При гипертонической дегидратации вводят 5 % р-р глюкозы и гипотонические растворы NaCl (0,45 %) в соотношении 1:1. При других типах дегидратации (изотонической, гипотонической) используют 10% р-р глюкозы и физиологическую концентрацию NaCl (0,9 %) в сбалансированных солевых растворах в тех же соотношениях. Для восстановления диуреза используют р-ры хлорида калия: 2-З ммоль/(кгсут), а также кальция и магния: 0,2-0,5 ммоль / (кгсут). Растворы солей 2 последних ионов лучше вводить внутривенно капель но, не смешивая в одном флаконе.
Внимание! Дефицит ионов калия ликвидируется медленно (в течение нескольких суток, иногда недель). Ионы калия добавляют к растворам глюкозы и вводят в вену в концентрации 40 ммоль/л (4 мл 7,5 % р-ра КCl на 100 мл глюкозы). Запрещается быстрое, а тем более струйное введение р-ров калия в вену!
Завершается этот этап прибавкой МТ ребенка, которая составляет не более 5-7 % по сравнению с исходной (до лечения).
3-й этап продолжается более 1 сут и зависит от сохранения или продолжения патологических водных потерь (со стулом, рвотными массами и т. д.). Формула для расчета: ОЖ = ФП+ТПП. В этот период МТ ребенка должна стабилизироваться и увеличиваться не более чем на 20 г/сут. Инфузионная терапия лолжна проводится равномерно в течение суток. Скорость инфузии обычно не превышает 3-5 мл/(кг ч).
Дезинтоксикация с помощью инфузионной терапии проводится только при сохраненной почечной функции и предусматривает:
- разведение концентрации токсинов в крови и ЭЦЖ;
- увеличение скорости клубочковой фильтрации и диуреза;
- улучшение кровообращения в ретикулоэндотелиальной системе (РЭС), включая печень.
Гемодилюция (разведение) крови обеспечивается применением коллоидных и солевых растворов в режиме нормо или умеренной гипер волемической гемодилюции (НК 0,30 л/л, ОЦК > 10% нормы).
Диурез у ребенка, находящегося в условиях послеоперационного, инфекционного, травматического или другого стресса, не должен быть меньше возрастной нормы. При стимуляции мочеотделения диуретиками и введением жидкости диурез может возрастать в 2 раза (больше - редко), при этом возможно усиление нарушений в ионограмме. МТ ребенка при этом не должна изменяться (что особенно важно у детей с поражением ЦНС, Дькательной системы). Скорость инфузии - в среднем 10мл/кг*ч), но может быть больше при введении небольших объемов в короткие сроки.
При недостаточной дезинтоксикации с помощью инфузионной терапии следует не наращивать объемы жидкости и мочегонных средств, а включать в комплекс лечения методы эфферентной детоксикации, экстракорпорального очищения крови.
Лечение гипергидратации проводят с учетом ее степеней: I - увеличение МТ до 5%, II - в пределах 5-10% и III - более 10%. Применяются следующие методы:
- ограничение (не отмена) введения воды и соли;
- восстановление ОЦК (альбумин, плазмозаменители);
- применение диуретиков (маннитол, лазикс);
- проведение гемодиализа, гемодиафильтрации, ультрафильтрации или низкопоточной ультрафильтрации, перитонеального диализа при ОПН.
При гипотонической гипергидратации может оказаться полезным предварительное введение небольших объемов концентрированных растворов (20-40 %) глюкозы, хлорида или бикарбоната натрия, а также альбумина (при наличии гипопротеинемии). Лучше использовать осмотические диуретики. При наличии ОПН показан экстренный диализ.
При гипертонической гипергидратации эффективны мочегонные препараты (лазикс) на фоне осторожного внутривенного введения 5 % р-ра глюкозы.
При изотонической гипергидратации назначают ограничение жидкости и поваренной соли, проводят стимуляцию диуреза лазиксом.
В ходе инфузионной терапии необходимо:
- Непрерывно оценивать ее эффективность по изменению состояния центральной гемодинамики (пульс) и микроциркуляции (цвет кожи, ногтей, губ), функции почек (диурез), дыхательной системы (ЧД) и ЦНС (сознание, поведение), а также изменению клинических признаков дегидратации или гипергидратации.
- Обязателен инструментально-лабораторный мониторинг функционального состояния пациента:
- ежечасно измеряют ЧСС, ЧД, диурез, теряемые объемы с рвотой, поносом, одышкой и т. д., по показаниям - АД;
- 3-4 раза (иногда чаще) в течение суток регистрируют температуру тела, АД, ЦВД;
- до начала инфузионной терапии, после ее начального этапа и затем ежесуточно определяют показатели NaCl, содержание общего белка, мочевины, кальция, глюкозы, осмолярность, ионограмму, параметры КОС и ВЭО, уровень протромбина, время свертывания крови (ВСК), относительную плотность мочи (ОПМ).
- Объем инфузии и ее алгоритм подлежат обязательной коррекции в зависимости от результатов инфузионной терапии. При ухудшении состояния больного инфузионная терапия прекращается.
- При коррекции значительных сдвигов ВЭО уровень натрия в плазме крови ребенка не должен увеличиваться или уменьшаться быстрее, чем на 1 ммоль/лч) (20 ммоль/л в сутки), а показатель осмолярности - на 1 мосм/лч) (20 мосм/л в сутки).
- При лечении дегидратации или гипергидратации масса тела ребенка не должна изменяться за сутки более чем на 5 % от исходной.
В емкость для капельного введения не должно одновременно помещаться больше % рассчитанного на сутки ОЖ.
При проведении инфузионной терапии возможны ошибки: тактические (неверные расчет ОЖ, ОИ и определение составных частей ИТ; неправильно составленная программа инфузионной терапии; ошибки при определении скорости ИТ, в измерении параметров АД, ЦВД и т. д.; дефектные анализы; бессистемный и неправильный контроль проведения ИТ или его отсутствие) или технические (неверный выбор доступа; применение некачественных препаратов; дефекты ухода за системами для переливания растворов; неправильное смешивание р-ров).
Осложнения инфузионной терапии
- локальные гематомы и некрозы тканей, повреждение соседних органов и тканей (при пункции, катетеризации), флебит и тромбоз вен (вследствие высокой осмолярности р-ров, их низкой температуры, низкого pH), эмболия;
- водная интоксикация, солевая лихорадка, отеки, ацидоз разведения, гипо и гиперосмолярный синдром;
- реакции на инфузионную терапию: гипертермия, анафилактический шок, озноб, нарушение кровообращения;
- передозировка лекарственных препаратов (калий, кальций и др.);
- осложнения, связанные с переливанием крови, трансфузионные реакции (30 мин - 2 ч), гемолитические реакции (10-15 мин и более), синдром массивных гемотрансфузий (более 50 % ОЦК за сутки);
- перегрузка системы кровообращения в связи с избытком введенных растворов, большой скоростью их введения (набухание шейных вен, брадикардия, расширение границ сердца, цианоз, возможны остановка сердца, отек легких);
- отек легких вследствие снижения коллоидно-осмотического давления в плазме и повышения гидростатического в капилляре (гемоди люция водой свыше 15 % ОЦК).
Введение в широкую лечебную практику такой процедуры, как инфузионная терапия позволило значительно снизить смертность детей, но одновременно породило ряд проблем, которые чаще связаны с неточным диагнозом нарушений ВЭО и соответственно неверным определением показаний, расчетом объема и составлением алгоритма ИТ. Правильное проведение ИТ позволяет значительно сократить число таких ошибок.
Инфузионная терапия - это метод лечения, заключающийся в парентеральном введении в организм больного различных веществ, компонентов жизнедеятельности и фармацевтических препаратов, растворенных в водной среде.
Препараты, применяемые для проведения инфузионной терапии, называют инфузионными средами.
Задачи инфузионной терапии:
Поддержание на должном уровне волемического статуса организма.
Поддержание на должном уровне водно-электролитного баланса и устранение его нарушений.
Нормализация кислотно-основного состояния.
Улучшение свойств крови (реологических, транспортных, коагуляционных и т.д.
Пассивная иммунизация и стимуляция активных иммунных процессов.
Обеспечение организма необходимыми пластическими и энергетическими субстратами (парентеральное питание).
Введение медикаментов со строго определенной скоростью.
Пути введения инфузионных сред
Внутриартериальный (используется крайне редко - много осложнений).
Внутрикостный (используется крайне редко, когда другие доступы к сосудистому руслу невыполнимы).
Внутривенный (основной путь).
Варианты внутривенного доступа
Пункция периферической вены (инъекционная игла или игла-бабочка) - обеспечение кратковременного венозного доступа с целью взятия крови для исследования или проведения кратковременной инфузионной терапии в небольшом объеме.
Катетеризация периферической вены (с помощью специального катетера для периферической вены) - длительная инфузионная терапия, частые и кратковременные инфузии, повышенный риск катетеризации магистральных вен. Катетер в периферической вене может функционировать 3-7 дней.
Катетеризация центральной вены (подключичная, внутренняя яремная, бедренная) - чрезвычайно длительное использование доступа (до нескольких месяцев), возможность проведения массивных инфузий, возможность забора крови для анализа и контроля ЦВД столь часто, сколько это необходимо.
Растворы для инфузионной терапии водно-электролитных нарушений.
В настоящее время для проведения инфузионной терапии используют множество различных растворов и препаратов.
В зависимости от числа растворенных веществ все инфузионные среды делят на простые (раствор одного субстрата) и сложные (раствор нескольких веществ).
Пример простой инфузионной среды: 0,9% раствор хлорида натрия.
Пример сложной инфузионной среды: раствор Рингера.
Среди препаратов для инфузионной терапии различают кристаллоиды и коллоиды.
Кристаллоиды - растворы мелкомолекулярных веществ, имеющих кристаллическую решетку в своем строении (глюкоза, сода, 0,9% раствор натрия хлорида, раствор Рингера и т.д.). Они быстро покидают сосудистое русло и переходят в интерстициальное пространство.
Коллоиды - взвеси макромолекулярных веществ в жидкой среде (полиглюкин, растворы крахмала, гемодез и т.д.). Эти растворы в течение долгого времени циркулируют в сосудах и способны притягивать воду из интерстициального пространства.
Все инфузионные среды подразделяются на 4 группы:
Средства для коррекции ВЭБ и КОС (все кристаллоиды) - 0,9% раствор хлорида натрия, 5-10% раствор глюкозы, раствор Рингера, дисоль, трисоль, ацесоль и т.д.
- временное поддержание ОЦК и стабилизация гемодинамики
- коррекция дефицита внеклеточной жидкости
- поддержание вводно-электролитного баланса
Средства для поддержания и коррекции ОЦК (коллоиды) - полиглюкин, реополиглюкин, растворы крахмала, гелофузин и т.д.
- быстрое и продолжительное увеличение ОЦК
- улучшение реологических свойств крови
- улучшение микроциркуляции и перфузии органов
Препараты для парентерального питания
Дезинтоксикационные инфузионные среды (гемодез).
Инфузионная программа. Базисная и корригирующая инфузионная терапия.
Инфузионная терапия должна обеспечивать в первую очередь физиологическую потребность пациента в воде, электролитах и иных веществах. Если пациент не получает эти вещества энтерально, он должен получить их путем проведения инфузионной терапии. Рассчитывается суточная норма потребления воды, электролитов, белков, жиров и углеводов и эти вещества вводятся при инфузии. Это называется базисной инфузионной терапией. Пациент при возникновении тяжелых заболеваний всегда имеет патологические потери воды и электролитов. Их восполнение называюткорригирующей инфузионной терапией.Патологические потери происходят через ЖКТ, при повышенном потоотделении, при гипертермии, при одышке и т.д. Возмещаются обычно растворами кристаллоидов.
Осложнения инфузионной терапии.
- сердечная недостаточность (гипотония, отек легких, тахикардия, высокое ЦВД) - передозировка инфузионных сред, гипергидратация. Для профилактики необходим контроль ЦВД, точные расчеты необходимой инфузионной терапии. Лечение - диуретики.
- инфекционные осложнения, в том числе пирогенные реакции (нарушения асептики и антисептики)
Читайте также:
