Признаки рака прямой кишки. Объем операций при раке прямой кишки.
Добавил пользователь Morpheus Обновлено: 21.01.2026
Пользователи протокола: врачи-онкологи, химиотерапевты, хирурги, врачи общей практики, врачи скорой неотложной медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1 - Уровни доказательств в соответствии с международными критериями
| Категория | Доказательства |
| 1A | Мета-анализ рандомизированных контролируемых исследований |
| 1B | По крайней мере, 1 рандомизированное контролируемое исследование |
| 2A | По меньшей мере, 1 контролируемое исследование без рандомизации |
| 2B | По крайней мере, 1 квази-экспериментальное исследование |
| 3 | Описательные исследования, такие как сравнительные исследования, корреляционные исследования или «случай-контроль» исследования |
| 4 | Отчет экспертного комитета или мнение и/или клинический опыт уважаемых авторитетов |
- Уровни градации рекомендаций
| Уровень | Основания |
| A | Уровень доказательства 1 |
| B | Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1 |
| C | Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2 |
| D | Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3 |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация [3,7]
А. Клиническая классификация:
Стадирование рака прямой кишки по системе TNM8 (2017) Для рака ободочной и ректосигмоидного отдела толстой кишки используется единая классификация.
Т - размеры первичной опухоли и степень ее инвазии в стенку кишки.
Тx - недостаточно данных для оценки первичной опухоли.
Тis - преинвазивный рак (интраэителиальная инвазия или инвазия собственной пластинки слизистой оболочки).
Т1 - опухоль распространяется в подслизистый слой стенки кишки.
Т2 - опухоль распространяется на мышечный слой, без прорастания стенки кишки. Т3 - опухоль прорастает все слои стенки кишки с распространением в жировую
клетчатку, без поражения соседних органов.
Т4 - опухоль прорастает в окружающие органы и ткани или серозную оболочку.
Т4а - прорастание висцеральной брюшины Т4b- прорастание в другие органы и структуры
N - наличие или отсутствие метастазов в регионарных лимфатических узлах
NХ - недостаточно данных для оценки регионарных лимфатических узлов. N0 - поражения регионарных лимфатических узлов нет.
N1- метастазы в 1-3 (включительно) регионарных лимфатических узлах. N1a - метастазы в 1 регионарном лимфатическом узле.
N1b - 2-3 лимфатических узла.
N1c - диссеминаты в брыжейке без поражения регионарных лимфатических узлов
N2 - метастазы в 4-х регионарных лимфатических узлах. N2a - поражено 4-6 лимфатических узлов.
N2b - поражено 7 и более лимфатических узлов.
Примечание. Опухолевые узлы размерами более 3 мм в диаметре в околоободочной и околопрямокишечной жировой ткани с гистологическим обнаружением остатков лимфоидной ткани узла расцениваются как регионарные метастазы в околоободочных или околопрямокишечных лимфатических узлах. Однако опухолевые узлы до 3 мм в диаметре классифицируются как Т-категория, как перемежающееся распространение Т3.
М - наличие или отсутствие отдаленных метастазов
М0 - отдаленных метастазов нет.
М1 - наличие отдаленных метастазов.
М1a - наличие отдаленных метастазов в одном органе.
М1b - наличие отдаленных метастазов более чем в одном органе.
М1c - наличие отдаленных метастазов по брюшине c метастатическим поражением других органов или без.
Группировка по стадиям рака прямой кишки
| Стадия | Т | N | M |
| 0 | is | 0 | 0 |
| I | 1,2 | 0 | 0 |
| II | 3,4 | 0 | 0 |
| IIA | 3 | 0 | 0 |
| IIB | 4a | 0 | 0 |
| IIC | 4b | 0 | 0 |
| III | Любая | 1,2 | 0 |
| IIIA | 1,2 | 1 | 0 |
| 1 | 2a | 0 | |
| IIIB | 1,2 | 2b | 0 |
| 2,3 | 2а | 0 | |
| 3,4a | 1 | 0 | |
| IIIC | 4b | 1,2 | 0 |
| 4а | 2а | 0 | |
| 3,4а | 2b | 0 | |
| IV | Любая | Любая | 1 |
| IVa | Любая | Любая | 1а |
| IVb | Любая | Любая | 1 b |
| IVc | Любая | Любая | 1 c |
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М. Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Стадирование по Kikuchi раннего рака прямой кишки
При планировании местного иссечения Т1 рака прямой кишки предлагается детальное стадирование заболевания на основании данных МРТ и УЗ- колоноскопии по следующим критериям:
Т1sm1 - глубина инвазии подслизистого слоя до 1/3.Т1sm2 - умеренная глубина инвазии подслизистого слоя - до 2/3 T1sm3 - полная инвазия опухолью всего подслизистого слоя
Окончательное стадирование проводится по результатам гистологического исследования после удаления опухоли.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ТОЛСТОЙ КИШКИ
Диагностика и лечение рака прямой кишки в Юсуповской больнице
Рак прямой кишки - злокачественное новообразование, связанное с повышенным риском местного рецидива. Большая сложность объясняется непростыми анатомическими особенностями прямой кишки:
- Ограничением костными структурами таза;
- Расположением вблизи от мышц тазового дна и других органов;
- Наличием анального сфинктера, нескольких уровней кровоснабжения и оттока лимфы в различных направлениях.
Это ухудшает прогноз после лечения заболевания.
Врачи Юсуповской больницы проводят диагностику рака прямой кишки, ранних метастазов и рецидивов с помощью новейшей аппаратуры ведущих мировых производителей. Онкохирурги выполняют радикальные операции, иссекают опухоль в пределах здоровых тканей.
После операции назначают новейшие химиотерапевтические препараты, которые уничтожают раковые клетки. Первичный очаг и пути метастазирования облучают с помощью современных аппаратов для радиотерапии. Всё это в комплексе позволяет улучшить прогноз выживаемости после операции по поводу рака прямой кишки 2,3 и 4 стадии.
Особенности лечения рака прямой кишки
Врачи Юсуповской больницы проводят мультидисциплинарное лечение рака прямой кишки. Проводится радикальное или местное лечение, выполняются сфинктеросохраняющие операции или брюшно-промежностная экстирпация прямой кишки с открытого доступа или лапароскопическим путём. Для прогноза заболевания имеют значение следующие факторы:
- Опыт хирурга;
- Хирургическая техника;
- Оценка распространённости опухоли на предоперационном этапе.
Хирурги Юсуповской больницы имеют большой опыт выполнения оперативных вмешательств на прямой кишке, виртуозно выполняют все разработанные сегодня операции. До начала хирургического лечения проводится комплексное обследование пациента. Оно включает анализ жалоб и истории развития болезни, пальцевое исследование прямой кишки, ректороманоскопию. Для определение регионарных и отдалённых метастазов выполняют ультразвуковое исследование, компьютерную и магнитно-резонансную томографию.
В соответствии с рекомендациями Национального Института Рака проводят предоперационную или послеоперационную лучевую терапию, в основном в комбинации с химиотерапевтическим лечением. Она улучшает локальный контроль над опухолью, несмотря на то, что не всегда увеличивает общую выживаемость при раке прямой кишки.
Для того чтобы улучшить прогноз выживаемости при раке прямой кишки в Юсуповской больнице во время операции определяют проксимальную границу прямой кишки (место слияния теней). Эндоскопическое определение наиболее важно для назначения неоадъювантной терапии в случае, если опухоль находится на расстоянии 15 см над краем анального канала по отметкам на ригидном ректоскопе.
Классификация рака прямой кишки tnm
В России принята TNM классификация рака прямой кишки. Выделяю 4 стадии рака прямой кишки.
Критерий Т обозначает «опухоль». Тx устанавливают в том случае, когда недостаточно данных для оценки первичной опухоли. Tis - это преинвазивная карцинома. При T1опухоль распространяется в подслизистый слой стенки кишки. Т2 обозначает, что новообразование распространяется на мышечный слой прямой кишки и не прорастает её стенку. Если опухоль прорастает все слои стенки кишки с распространением в жировую клетчатку без поражения соседних органов, онкологи применяют обозначение Т3. Для новообразований, расположенных в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной), символ Т3 характеризует распространение раковой опухоли до субсерозного слоя. Она не прорастают серозную оболочку.
На стадии Т4 новообразование прорастает в окружающие органы и ткани или серозную оболочку при локализации в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной). Т4а обозначает прорастание висцеральной брюшины, Т4б - прорастание в другие органы.
Критерий N - лимфатический узел. Nх говорит о том, что недостаточно данных для оценки регионарных лимфатических узлов. Если нет поражения регионарных лимфатических узлов, состояние обозначают как N0. При N1имеются метастазы в 1-3 регионарных лимфатических узлах:
- N1а - в одном регионарном лимфатическом узле;
- N1б - в двух или трёх лимфатических узлах;
- N1с - имеются диссеминаты в брыжейке без поражения регионарных лимфатических узлов;
- N2 - метастазы в более чем трёх регионарных лимфатических узлах;
- N2а - поражено 4-6 лимфатических узлов;
- N2б - метастазы в семи и более лимфатических узлах.
Критерий M обозначает наличие метастазов:
- МО - отсутствуют признаки отдалённых метастазов;
- М1 - есть отдалённые метастазы;
- М1а - наличие отдалённых метастазов в одном органе;
- М1б - отдалённые метастазы присутствуют более чем в одном органе или по брюшине.
Нулевая стадия рака прямой кишки устанавливается в случае Тis, N0, M0. Первая стадия определяется как T, N0, M0. При IIA стадии ситуация выглядит как Т3, N0, M0, IIB -Т4а, N0, M0, IIC - Т4б, N0, M0. Рак прямой кишки 3 стадия имеет 3 варианта течения:
- IIIA - Т1 - Т2, N1/ N1с M0 или Т1 N2а M0;
- IIIB -Т3 - Т4а N1/ N1с, M0, Т2 - Т3 N2а M0 или Т1 - Т2 N2б M0;
- IIIС - Т4а N2а M0, Т3 - Т4а N2б M0 или Т4б, N1 - N2, M0.
Диагноз «рак прямой кишки 4 степени» устанавливается при любом размере опухоли независимо от количества поражённых лимфатических узлов в случае наличия отдалённых метастазов. Для адекватного стадирования опухоли в Юсуповской больнице проводят исследование как минимум 12-15 лимфоузлов в удалённом препарате, но меньшее число после облучения.
Симптомы рака прямой кишки
На начальной стадии заболевания рак прямой кишки имеет бессимптомное течение. Его выявляют во время рутинного обследования. Наиболее частыми признаками злокачественной опухоли прямой кишки являются следующие симптомы:
- Примесь крови в кале;
- Изменение частоты, консистенции и формы стула;
- Запоры, чередующиеся с поносами;
- Боль в животе;
- Тенезмы (постоянные, режущие, тянущие, жгущие боли в области прямой кишки, без выделения кала).
Боль в прямой кишке полости таза является грозным симптомом. На поздней стадии развития рака прямой кишки возникают осложнения:
- Массивное кровотечение;
- Толстокишечная непроходимость;
- Прободение;
- Прорастание в другие органы;
- Формирование ректовагинального, прямокишечного или ректопузырного свища.
Лимфоваскулярная инвазия, периневральная инвазия, наличие депозитов опухоли вне лимфоузлов относятся к отрицательным прогностическим факторам. При раке прямой кишки 4 стадии продолжительность жизни небольшая.
Прогноз выживаемости при раке прямой кишки
Определение стадии рака прямой кишки имеет первостепенное значение для выработки показаний к оперативному вмешательству, поскольку лучшего способа лечения не существует. Для локализованных опухолей вероятность излечения выше. Вовлечение в патологический процесс регионарных лимфатических узлов резко снижает благоприятный прогноз. Важными показателями являются размер новообразования и глубина его прорастания. Некоторые факторы взаимосвязаны: чем больше размер опухоли, тем более вероятен риск метастазирования в регионарные лимфоузлы.
При выявлении рака прямой кишки первой стадии, или стадии IIA вероятность полного излечения составляет 90%. При стадии II B прогноз пятилетнее выживаемости ухудшается до 70%. Если диагностирован рак прямой кишки 3 стадия, излечиваются 50% больных. Даже при наличии опухоли четвёртой стадии имеют шанс излечиться от 10% до 20% больных. Если вторичные очаги поражения образовались в лёгких или костях, прогноз будет чрезвычайно неблагоприятным. Рак прямой кишки обычно распространяется сначала в лимфатические узлы, а затем - в печень. Если в печени определяется единственный метастаз, его удаляют хирургическим путём. Когда у пациента выявлена высокодифференцированная аденокарцинома прямой кишки, прогноз оптимистичный.
Лечение рака прямой кишки
Когда диагноз и стадия рака прямой кишки не вызывают сомнений, профессора и врачи высшей категории на заседании экспертного совета принимают решение о тактике лечения. Применяют хирургическое лечение, облучение новообразования до и после операции. Химиотерапию проводят в соответствии с международными общепринятыми стандартами.
Пациентам Юсуповской больницы доступны все самые современные методы лечения рака прямой кишки, включая такие, как брюшно-промежностная экстирпация прямой кишки лапаротомическим или лапароскопическим методом, колостомия, хирургическое удаление метастазов в печени.
Брюшно-промежностная экстирпация прямой кишки выполняется под общей анестезией. Сначала хирург-онколог выполняет рассечение передней брюшной стенки и производит отсечение сигмовидной кишки на 10-15 см выше новообразования. Затем нисходящий участок сигмовидной кишки выводит наружу и подшивает к брюшной стенке, формируя колостому для последующего вывода каловых масс.
Затем накладывает швы на рану и выполняет доступ через промежность. Сначала выполняется круговой разрез тканей вокруг заднего прохода, потом удаляет прямую кишку и окружающие её ткани. Промежность наглухо ушивает. После операции прогноз пятилетней выживаемости хороший.
Колостомия - операция, при которой формируется специальное отверстие, которое называется колостома. Через него из организма удаляются каловые массы. Оперативное вмешательство производится после удаления прямой кишки. При необходимости, выполняется пластика прямой кишки. Операции проводят (в абсолютном большинстве случаев) малотравматичным лапароскопическим методом.
Паллиативные резекции выполняются при наличии отдалённых метастазов рака. Они помогают предупредить в послеоперационном периоде такие осложнения, как кровотечения из распадающейся опухоли, выраженный болевой синдром, зловонные, раздражающие ткани кишечные выделения. Тем самым улучшается качество жизни запущенных онкологических больных.
Химиотерапия является одним из методов комбинированного лечения рака прямой кишки. Пациентам проводят адъювантную (дополнительную) химиотерапию после операции при поражении опухолью регионарных лимфатических узлов. Иммуномодулирующая терапия заключается в назначении пациентам после хирургического лечения при отсутствии метастазов в регионарных лимфоузлах цитостатика и иммуномодулятора.
Лучевая терапия используется в качестве предоперационного метода лечения рака прямой кишки (для уменьшения стадийности рака). Облучение проводят после операции для сокращения частоты рецидивов. Радиотерапию используют в качестве основного метода лечения местнораспространённого неоперабельного рака прямой кишки.
Полную информацию о диагностике и лечении этого вида рака Вам предоставят специалисты контакт центра. Звоните по телефону Юсуповской больницы, клиника работает ежедневно и круглосуточно. Вас запишут на консультацию онколога в удобное для вас время.
Рак анального канала - симптомы и лечение
Что такое рак анального канала? Причины возникновения, диагностику и методы лечения разберем в статье доктора Медковой Юлии Сергеевны, проктолога со стажем в 6 лет.
Над статьей доктора Медковой Юлии Сергеевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Рак анального канала — редкое онкологическое заболевание, основным фактором развития которого является наличие в организме вируса папилломы человека (ВПЧ).
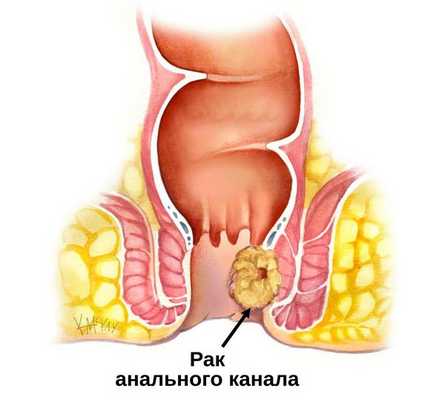
Анальный канал — это короткая трубка длиной в среднем около 2 сантиметром у женщин и 3 сантиметров у мужчин, в которую переходит прямая кишка. Это завершающий участок пищеварительного тракта. Анальный канал образован мышечным комплексом, который включает в себя два сфинктера (внутренний и наружный) и самые дальние пучки леваторов (мышц, поднимающих задний проход). Сфинктеры как два кольца расположены друг над другом и разделены особенной анатомической структурой — зубчатой линией, которая позволяет чувствовать позыв к испражнению.
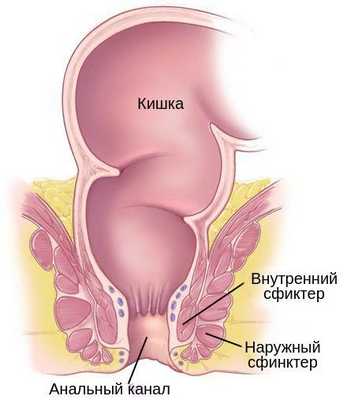
Частота встречаемости рака анального канала в настоящий момент составляет 2 на 100 000 в год, есть тенденция к повышению на 1-3 % ежегодно [1] . Частота распространения заболевания растёт в связи с ростом распространенности наиболее сильных факторов риска — вируса иммунодефицита человека (ВИЧ) и вируса папилломы человека (ВПЧ), главным образом подтипа ВПЧ-16 [2] [3] [4] .
Данное заболевание зачастую ассоциировано со снижением иммунитета, например, после пересадки органов или на фоне приёма медикаментов [2] . Другими факторами риска являются:
- как ВПЧ-ассоциированное состояние;
- аутоиммунные заболевания (например, системная красная волчанка);
- ревматоидный артрит; ;
- полипы анального канала;
- курение сигарет [3] ;
- тяжелое течение свищевой формы болезни Крона [4][5][6] .
Рак анального канала не является наследственным заболеванием, его развитие связано прежде всего с ВПЧ.
Рак анального канала в 100% случаев приводит к летальному исходу при отсутствии лечения. Но злокачественные опухоли данной локализации можно полностью вылечить, если вовремя начать терапию. По статистике наиболее часто данное заболевание развивается после 45 лет, однако люди между 35 и 44 годами составляют 10 % больных [7] .
Распространение злокачественного процесса в лимфатические узлы диагностируют у 15-30 % пациентов в момент установки диагноза. Отдаленные метастазы в другие органы, например, лёгкие, печень и кости, встречаются в 10-17 % случаев. При длительном росте опухоль может повреждать элементы сфинктерного аппарата, который регулирует процесс дефекации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака анального канала
Наиболее частой жалобой, с которой обращаются к врачу-колопроктологу пациенты при наличии рака анального канала, является боль в области заднего прохода [2] .
Зачастую при появлении кровянистых следов на бумаге или капель крови в области заднего прохода люди путают эти настораживающие симптомы с проявлениями геморроя или анальной трещины. Часто это является причиной, по которой пациенты откладывают диагностику.
Наличие «шишки» или язвочки также может быть тревожным сигналом — даже самые, на первый взгляд, безобидные дефекты могут оказаться злокачественной опухолью.
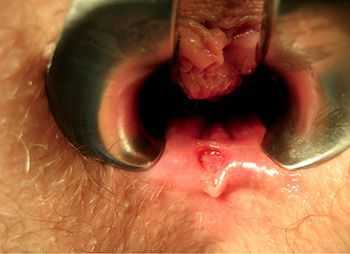
Зуд в области заднего прохода — это не всегда признак анальной трещины или аллергической реакции, иногда злокачественные опухоли анального канала также могут сопровождаться этим симптомом.
Иногда аноректальные свищи могут быть проявлением онкологического процесса в области анального канала, но это достаточно редкий симптом. Аноректальные свищи проявляются гнойными или кровянистыми выделениями из заднего прохода или патологического отверстия в перианальной области, а также периодическими повышениями температуры.
Недержание кала в результате распространения опухоли на мышцы-сфинктеры — тревожный симптом, который требуется срочного начала лечения.
Увеличение паховых лимфатических узлов также может свидетельствовать о распространении заболевания.
Другим симптомом может быть ощущение инородного тела в области заднего прохода. При пальцевом исследовании прямой кишки может пальпироваться объёмное образование [3] .
Патогенез рака анального канала
Имеющиеся в научной литературе данные указывают на связь между инфицированием онкогенными типами вируса папилломы человека (ВПЧ) с развитием предраковых и злокачественных поражений ануса [8] . В настоящее время до 88 % злокачественных опухолей анального канала, имеющих гистологическое строение плоскоклеточного рака, являются положительными на ВПЧ. Самый распространенный онкогенный тип вируса папилломы человека — 16 тип. В некотором проценте случаев обнаруживается инфицирование вирусом папилломы человека 9 типа [9] .
ВПЧ может оставаться в ядрах клеток эпителия после первоначального инфицирования слизистой оболочки, которое обычно происходит в результате сексуального контакта [10] . Генотипы ВПЧ высокого риска (16 и 18) кодируют не менее трёх специальных "онкологических" белков со стимулирующими свойствами: белки E5, E6 и E7. Внедрение ДНК вируса в геном клетки-хозяина влияет на развитие процессов, приводящих к возникновению рака анального канала. В процессе интеграции ВПЧ происходит разрушение области E2 вирусного генома в ДНК инфицированных клеток, что приводит к потере подавляющей функции белка Е2. Это приводит к увеличению количества белков Е6 и Е7, которые участвуют в росте новообразований, связанных ВПЧ [12] .
Классификация и стадии развития рака анального канала
Существует несколько классификаций опухолей анального канала. Одна из них, Международная гистологическая классификация, отражает особенности строения опухоли. По данным на 2015 год, подавляющее большинство новообразований (70-80 %) являются плоскоклеточным раком. На втором месте — железистый рак (аденокарцинома). Отдельно стоит выделить доброкачественные опухоли, способные к перерождению, и предраковые состояния — плоскоклеточные папилломы, остроконечные кондиломы, воспалительные клоакогенные полипы, олеогранулемы и дисплазии анального канала различной степени дифференцировки, наиболее опасными из которых являются низкодифференцированные [13] .
Стадирование рака анального канала в современном медицинском мире осуществляется по международной классификации TNM. Итак, буква T расшифровывается как Tumor (опухоль). Это значение отражает размер опухоли. Таким образом, существует семь возможных значений данного параметра:
- Tx — данных на момент оценки не достаточно;
- T0 — первичной опухоли по данным обследований нет;
- Tis — опухолевые клетки, расположенные поверхностно, без вовлечения более глубоких структур (преинвазивный рак);.
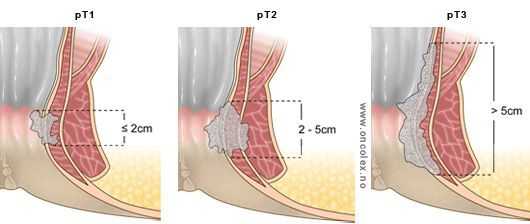
- T1 - наибольший диаметр опухоли составляет 2 см и менее;
- T2 - опухоль размером от 2 до 5 см;
- T3 - опухоль больше 5 см в своем наибольшей диаметре;
- Т4 - опухоль прорастает в окружающие органы и ткани (например, влагалище или мочевой пузырь), но если опухолевый процесс распространяется на кожу, подкожную жировую клетчатку или сфинктерный аппарат, то её не классифицируют как Т4.
Буква N определяет распространение онкологического процесса в регионарные (местные) лимфатические узлы — наличие или отсутствие метастазов.
Регионарные лимфоузлы анального канала:
- мезоректальные лимфатические узлы (структуры, расположенные вокруг прямой кишки);
- латеральные (по ходу внутренних подвздошных сосудов);
- паховые;
- поверхностные лимфатические узлы.
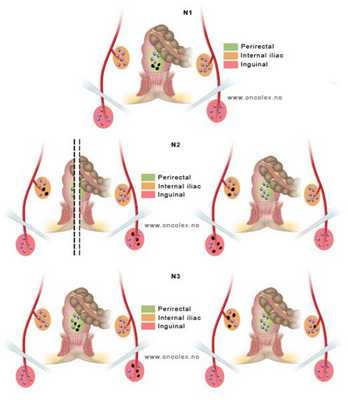
По классификации TNM выделяют следующие состояния регионарных лимфоузлов:
- Nx — данных на момент оценки недостаточно;.
- N0 — нет поражения регионарных лимфатических узлов;
- N1 — есть данные о метастазах в лимфатические узлы мезоректальной клетчатки;
- N2 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с одной стороны;
- N3 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с двух сторон.
Буква М в классификации TNM отражает распространение опухолевого процесса в отдаленные органы:
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы [13] .
На основании сочетания параметров Т, N и М устанавливается стадия заболевания — I, II, III или IV.
- I стадия - небольшая опухоль без метастазов
- II стадия - более крупная опухоль без метастазов
- III стадия - любая опухоль с метастазами только в окружающие её лимфатические узлы
- IV стадия - любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах.
Осложнения рака анального канала
Рак анального канала — заболевание, способное к быстрому распространению. Лечение при постановке диагноза следует начать незамедлительно.
Учитывая злокачественную природу новообразования, опухоль способна распространяться на соседние органы, провоцируя появление соответствующих симптомов — боль при сексуальном контакте, нарушения мочеиспускания, импотенция, гнойные осложнения, появление стриктуры (выраженного сужения) анального канала, возникновения проблем с удержанием кала при поражении мышц-сфинктеров [17] .
На момент диагностирования 12 % больных имеют отдалённые метастазы. В дальнейшем метастазы развиваются ещё у 10-20 % пациентов [22] [23] . Наиболее часто поражается печень, реже — лёгкие, лимфатические узлы, брюшина и костная ткань.
Диагностика рака анального канала
При появлении симптомов рака анального канала следует обратиться к врачу-колопроктологу. Тщательное пальцевое обследование анального канала, прямой кишки и визуальный осмотр (ректороманоскопия) перианальной области может дать важную информацию о наличии, местоположении и распространенности опухоли анального канала.
У женщин осмотр и пальпация влагалища и области промежности помогают определить степень вовлечения в заболевание перегородки между прямой кишкой и влагалищем. Если пальцевое исследование сопровождается выраженной болезненностью, следует повторить осмотр в условиях операционной с общей или спинальной анестезией.
При подозрении на злокачественный процесс врач должен взять биопсию — кусочек измененных тканей, который потом отправляется на гистологическое исследование.
Приблизительно у трети пациентов с раком анального канала определяются увеличенные паховые узлы, но только 50 % из них оказываются метастатическими [16] . Лимфатические узлы с метастазами около прямой кишки могут быть обнаружены также при пальцевом обследовании, но современные методы лучевой диагностики для визуализации опухоли более точны.
Позитронно-эмиссионная томография(ПЭТ) позволяет оценить состояние лимфатических узлов с выявлением патологического поглощения, даже если клинические свидетельств поражения отсутствуют. Кроме того при подозрении на поражение лимфатических узлов следует провести биопсию. В случае отрицательного результата по данным биопсии рекомендовано диагностическое хирургическое вмешательство — полноценное удаление пахового лимфатического узла для более точного и расширенного гистологического исследования.
В диагностике рака анального канала широко используется магнитно-резонансная томография (МРТ). Этот безопасный с точки зрения облучения метод позволяет оценить степень инвазии (распространения) опухоли на окружающие структуры, а также заподозрить наличие метастатических лимфатических узлов.
С целью исключения метастазов в отдаленные органы, например, лёгкие и печень, часто применяют компьютерную томография (КТ) с внутривенным контрастированием. Этот метод необходим также и для составления плана лечения опухоли.
Анализ крови на маркер SCC (онкомаркер) может быть информативен только в процессе лечения для контроля за его эффективностью, в качестве первичной диагностики сдавать его не нужно.
Лечение рака анального канала
В лечении образований анального канала применяются различные методики, но в большинстве случаев полного излечения удается достичь без применения радикального хирургического вмешательства.
При кондиломах или низкодифференцированной дисплазии анального канала (предраковых состояниях) применяются местные препараты (например, 5-фторурацил) или выполняется локальное иссечение новообразования. Однако существует высокий процент рецидивов образований (около 59 %), что требует тщательного наблюдения после лечения.
При карциноме in situ (без метастазирования) выполняется локальное иссечение в пределах здоровых тканей. Выполнение лазерного удаления опухоли возможно в отдельных клинических ситуациях [17] .
Небольшие опухоли анального канала (T1N0) могут быть удалены с помощью локального иссечения в пределах здоровых тканей (1 см от границы опухоли). При рецидивах опухоли после локального иссечения повторное малоинвазивное вмешательство возможно лишь у пациентов, которым можно сохранить функцию держания (нормальной работы сфинктера).
Карциномы T2N0 имеют повышенный риск метастазирования в паховые лимфатические узлы, в этом случае проводится облучение как первичной опухоли, так и паховых лимфатических узлов с обеих сторон. Применение химиолучевой терапии целесообразно в отдельных клинических ситуациях. Это позволяет увеличить эффективность лечения раннестадийных опухолей на 55 % [18] .
Стандартом лечения образований на более поздних стадиях (T3-T4 или N1-N3) является применение химиолучевой терапии. Выявление единичных клеток опухоли по данным биопсии после прохождения терапии может говорить о ремиссии заболевания, однако в таких случаях следует выполнять повторную биопсию через 6 недель. Для пациентов, которые уже проходили курсы химиолучевой терапии, в случае рецидива эффективно оперативное вмешательство — брюшно-промежностная экстирпация прямой кишки с выведением постоянной стомы (трубки) на переднюю брюшную стенку. При данном вмешательстве прямая кишка удаляется навсегда [19] .
В случаях местнораспространенной карциномы методом выбора является химиолучевая терапия.
Лечение местнораспространненых опухолей анального канала подразумевает выполнение лучевой терапии в комбинации с применением 5-фторурацила и митомицина С. Эта стратегия позволяет уменьшить количество рецидивов на 23 % по сравнению с лучевой терапией. По результатам наблюдения в течение 13 лет было выявлено значительное снижение онкологической смертности на 33 % в группе комбинированной терапии [20] .
Текущие рекомендации по лечению пациентов с раком анального канала старше 75 лет не подразумевают снижение дозы излучения у пациентов, физическое состояние которых удовлетворительно (не имеющих тяжелых сопутствующих заболеваний и ведущих активный образ жизни) [20] .
При рецидивах опухоли в области тазовых лимфоузлов показано выполнение лучевой терапии (если не выполнялась ранее).
Лимфодиссекция — удаление лимфоузлов вместе с опухолью и подкожной клетчаткой в месте её образования (операция Дюкена) выполняется в случае неэффективности лучевой терапии.
Прогноз. Профилактика
После завершения курса химиотерапии обязательны регулярные осмотры пациента на протяжении следующих двух лет. Это необходимо для того, чтобы вовремя отследить возникновение рецидива. Окончательный эффект химиотерапии оценивается спустя 6 месяцев после завершения лечения.
Гистологическая форма опухоли анального канала не влияет на прогноз заболевания. Один из наиболее важных неблагоприятных для прогноза факторов — поражение лимфатических узлов, которое провоцирует развитие рецидива. Неблагоприятным фактором является также мужской пол [14] .
У ВИЧ-инфицированных пациентов заболевание протекает тяжелее, однако антиретровирусная терапия позволяет применять стандартные для новообразований методы лечения.
В нескольких исследованиях изучалось влияние курения на прогноз при раке анального канала. Их результаты достоверно указывают, что у курильщиков течение заболевания проходит хуже, а прогноз при лечении более неблагоприятен [15] .
Определенный выбор образа жизни может помочь предотвратить рак анального канала. Одной из наиболее важных задач является предотвращение инфицирования ВПЧ. Некоторые способы снижения вероятности заражения ВПЧ:
- использовать презервативы во время полового акта;
- исключить табакокурение;
- вакцинирование против ВПЧ — помогают защитить от определенных типов вируса. Применение вакцины против ВПЧ по исследованиям сопровождалось значительным снижением риска развития рака анального канала [21] . Но если вирус папилломы человека уже присутствует в организме, вакцина не будет эффективной.
В рамках скрининга рака анального канала следует раз в три года начиная с возраста 40 лет выполнять колоноскопию, а также обращаться к врачу-колопроктологу при появлении любых новообразований в перианальной области.
Рак прямой кишки
Рак прямой кишки - злокачественное новообразование прямой кишки.
Код протокола: РH-S-036 "Рак прямой кишки"
Категория пациентов: пациенты с верифицированным раком прямой кишки, либо выставленным на основании лабораторно-инструментальных методов обследования.
Т - размеры первичной опухоли и степень ее инвазии в стенку кишки
Тх - недостаточно данных для оценки первичной опухоли.
Т0 - первичная опухоль не определяется.
Tis - интраэпителиальная-преинвазивная карцинома (carcinomainsitu): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 - опухоль инфильтрирует подслизисгую основу.
Т2 - опухоль инфильтрирует мышечный слой стенки кишки.
Т3 - опухоль инфильтрирует в субсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 - опухоль распростаняется на соседние органы или структуры/ткани: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4).
N - региональные лимфатические узлы
Nх - недостаточно данных для оценки региональных лимфатических узлов N0 Нет метастазов в региональных лимфатических узлах.
N0 - нет признаков метастатического поражения регионарных лимфатических узлов.
N1 - метастазы в 1-3 региональных лимфатических узлах.
N1а - метастаз в 1 региональном лимфатическом узле.
N1b - метастазы в 2-3 региональных лимфатических узлах.
N1с - опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах.
N2 - метастазы в 4 и более региональных лимфатических узлах.
N2a - метастазы в 4-6 региональных лимфатических узлах.
N2b - метастазы в 7 и более региональных лимфатических узлах.
* Опухолевые депозиты (сателлиты) - макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы, при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Гистологическая классификация опухолей прямой кишки:
2. Слизистая аденокарцинома.
3. Перстневидно-клеточная карцинома.
4. Плоскоклеточная карцинома.
5. Железисто-плоскоклеточная карцинома.
6. Недифференцированная карцинома.
7. Неклассифицируемая карцинома.
Группировка по стадиям
Диагностика
1. Первичные или местные - обусловленные наличием опухоли в прямой кишке.
2. Вторичные - обусловленные ростом опухоли, что приводит к нарушению проходимости и расстройству функции кишечника.
3. Симптомы обусловленные прорастанием опухоли в соседние органы, а также сопутствующими раку осложнениями и метастазированием.
4. Общие - вызванные общим воздействием на организм раковой болезни.
На ранних стадиях развития опухолевого процесса местные симптомы (первичные) чаще всего выражены не резко, могут проявляться лишь периодически и не привлекают к себе должного внимания больного и врача.
Кровь в кале первоначально появляется в виде прожилок. По мере роста и травматизации опухоли количество выделяемой крови может увеличиться. Кровь при этом темная, или черная (измененная), почти всегда перемешана с каловыми массами, либо предшествует калу. С ростом опухоли локальная симптоматика становится более выраженной - выделение крови из прямой кишки усиливается, часто появляются сгустки, однако, как правило, профузных кровотечений не бывает. Может измениться форма испражнений - лентовидный кал, появляется чувство инородного тела в прямой кишке.
Вторичные симптомы проявляются, когда опухоль достигает значительных размеров, патогенетически обусловлены сужением просвета прямой кишки и регидностью стенок, в редких случаях бывают первыми и единственными симптомами заболевания. Прежде всего, это нарушение пассажа каловых масс по кишечнику: запоры, вздутие живота, урчание в животе, усиленная перистальтика, в запущенных случаях сопровождающееся спастическими болями в животе. Часто стойкие запоры сменяются периодическими поносами.
Наряду с симптомами частичной толстокишечной непроходимости характерно ощущение неполного опорожнения прямой кишки после дефекации, обусловленное наличием большой опухоли в кишке. При значительном сужении нижнеампулярного отдела прямой кишки опухолью, у ряда больных возникают частые до 15 раз в день, мучительные позывы на дефекацию - тенезмы, при этом из прямой кишки или не выделяется ничего, или лишь жидкий кал с патологическими примесями и то в небольшом количестве.
При прорастании опухолью кишечной стенки и врастании в соседние структуры и органы, наряду с вышеуказанными появляются другие симптомы. Опухоль, расположенная в нижних отделах прямой кишки, может распространяться на заднепроходной канал, в ретроректальное пространство, на предстательную железу у мужчин и на влагалище у женщин. В этих случаях больные могут испытывать боли в области анального прохода, копчика, крестца и даже в поясничной области. У мужчин возможны затруднения при мочеиспускании.
Общие симптомы - нарушение общего состояния больных: похудание, слабость, снижение трудоспособности, утомляемость, анемия, землистый цвет лица, снижение тургора и сухость кожи возникают лишь при распространенном опухолевом процессе, в начальных же стадиях состояние практически не изменяется.
При этом можно получить достаточно данных о состоянии стенок кишки и характере опухолевого процесса. Характерными признаками рака является плотная консистенция пальпируемого экзофитного узла, наличие изъязвлений с валикообразно приподнятыми краями, уплотнение, неровная поверхность и ригидность кишечной стенки с сужением просвета кишки, инфильтрация без четких границ, кровоточивость (кровь на перчатке). При пальцевом исследовании удается нащупать опухоль, определить размеры по периметру кишки, иногда протяженность по длине, степень сужения просвета, подвижность, инфильтрацию окружающих тканей.
У женщин пальцевое исследование прямой кишки необходимо дополнять влагалищным. Это позволяет получить дополнительную информацию о распространенности опухоли в кишке и малом тазу. При стенозирующих опухолях нижнего- и среднеампулярного отдела можно определить верхнюю границу опухоли и протяженность по кишке. Инфильтрация заднего свода может косвенно свидетельствовать о вовлечении в процесс тазовой брюшины, врастании в матку. Можно установить связь опухоли прямой кишки с ректовагинальной перегородкой, прорастание слизистой влагалища, шейки матки, изолированные метастазы в ректовагинальную перегородку, метастазы в яичники, распространение опухоли на стенки таза. Иногда можно прощупать опухоли расположенные в верхнеампулярном и ректосигмоидном отделе прямой кишки, чего не удается сделать при ректальном исследовании.
К ним относятся анализы крови и кала. Анализ крови может показать изменения, которые происходят в организме при раковых заболеваниях, например, лейкоцитоз, повышение уровня СОЭ, а также анемию в случае хронической кровопотери из опухоли. Проводится также анализ кала, прежде всего на скрытую кровь, так как не всегда кровь можно выявить при пальцевом ректальном исследовании.
Ректороманоскопия позволяет уточнить данные, полученные при пальцевом исследовании, выполнить биопсию, т. е. верифицировать диагноз путем получения сведений о гистологической структуре опухоли. Кроме того, ректороманоскопия делает возможной диагностику опухолей, недостижимых при пальцевом исследовании прямой кишки, расположенных на расстоянии более 15 см от заднего прохода. Осмотр слизистой оболочки прямой кишки производят как при введении ректоскопа, так и при его извлечении. Ректороманоскопия, как и пальцевое исследование, не всегда дает ответ на все вопросы, так как ректоскоп нередко удается провести лишь до опухоли.
Ирригоскопия позволяет при полуциркулярных или циркулярных опухолях со стенозом оценить протяженность опухоли по длиннику, форму роста, выявить вторую опухоль, крупные полипы, дивертикулы, в известной степени судить о прорастании в окружающие ткани.
Рентгенологическая картина рака прямой кишки разнообразна и диагноз можно установить только на основании нескольких рентгенологических признаков при соблюдении правильной методики исследования. К ним относят: дефект наполнения, ригидность, нечеткость и неровность контуров стенки кишки, сужение просвета, тень внутрипросветного образования, стойкое депо бариевой взвеси, деформацию кишки, локальные изменения рельефа слизистой оболочки. О прорастании рака прямой кишки в окружающие ткани можно предположить при выявлении отчетливого увеличения пресакрального пространства, если оно сочетается с оттеснением кишки в области опухоли.
В случаях когда через «раковый канал» возможно проведение колоноскопа выполняется тотальная колоноскопия. Метод позволяет осмотреть все отделы ободочной кишки на предмет отсутствия или наличия синхронных опухолей, ворсинчатых опухолей, выявлять не только крупные, но и мелкие полипы, дивертикулы при этом позволяет сразу сделать забор биопсийного материала.
С целью уточнения распространенности опухолевого процесса в малом тазу, а именно выхода опухоли за пределы стенки кишки, выявления метастазов в лимфатических узлах, применяют дополнительные методы исследования (трансректальное ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография, лапароскопия).
Для выявления метастазов в легких выполняется рентгеногафия грудной клетки в двух проекциях, при необходимости рентгеновская томография, компьютерная томография.
Одним из наиболее информативных из доступных методов выявления отдаленных метастазов в печени и забрюшинных лимфоузлах является компьютерная томография. С ее помощью выявляют метастазы в печени, воротах печени размерами более 1 см, портальных, парааортальных лимфатических узлах.
Одним из наиболее чувствительных и информативных методов выявления «маленьких» опухолей, рецидивов, микрометастазов является протонно-эмиссионная томография (ПЭT).
Комплексное обследование больных раком прямой кишки позволяет уточнить степень распространения опухоли, избрать оптимальный метод лечения, определить объем операции и оценить прогноз.
Рак прямой кишки - одна из самых серьезных болезней нашей цивилизации, которая занимает 4 место среди всех онкологических патологий и 2-е место среди опухолей желудочно-кишечного тракта.
Рак прямой кишки - что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования - быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
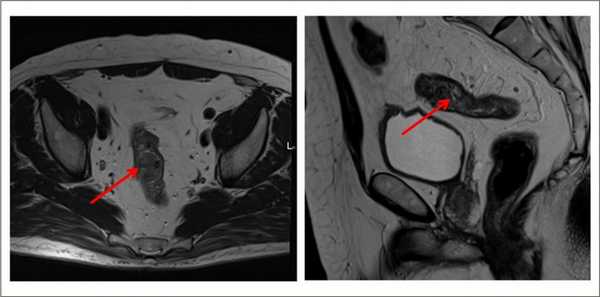
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза - запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный - растет в просвет кишечника;
- эндофитный - прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы - парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
Как выглядит рак прямой кишки - фото
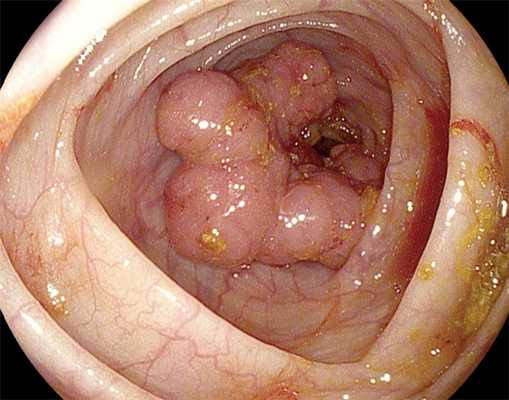
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
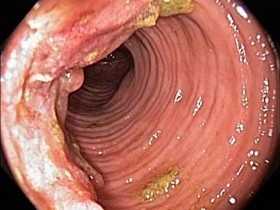
На этом фото карцинома растет инфильтративно, охватывая стенку.
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Общий анализ мочи и крови отражают состояние организма, наличие воспаления, анемию, работу почек и мочевого пузыря
Этот метод позволяет выявить опухоли аноректальной локализации. Определяют состояние сфинктера, слизистой оболочки.
Для обследования внутренней поверхности прямой кишки в более удаленных участках:
— ректороманоскопия - изучение кишечника с помощью жесткой трубки с оптическим прибором на конце;
— колоноскопия - исследование с помощью гибкого эндоскопа, позволяет обследовать весь кишечник.
Из подозрительных и измененных участков берут части тканей, которые изучаются на предмет раковых клеток или диспластических предраковых процессов.
Для дифференциальной диагностики рака, обнаружения на ранней стадии изменений, которые могут привести к онкологии.
Для определения распространенности злокачественного процесса. Можно выполнять абдоминально - через брюшную стенку, и трансректально - через анальное отверстие.
Часто возникает сочетание опухолей кишечника с гинекологическими карциномами - раком тела матки, яичников, а также молочной железы.
С применением контрастного вещества. На снимках заметны дефекты наполнения кишечника, патологические разрастания тканей, стенозы, вызванные новообразованием.
Выявляет даже небольшие по размеру патологические очаги, метастазы и инвазию опухоли в соседние органы, ее топографическое положение относительно других структур. Метод безопасен, не создает радиационную нагрузку, в отличие от КТ.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия - опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А - это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б - размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А - опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б - любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия - метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа - лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку - сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
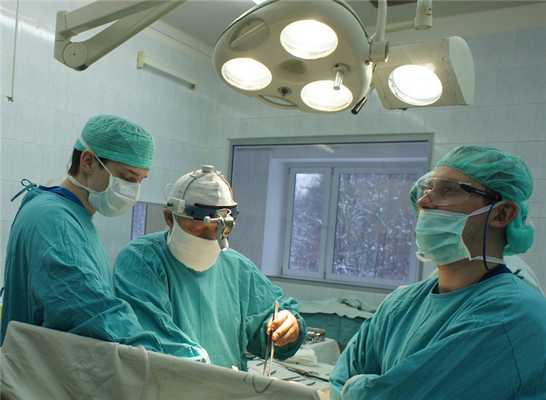
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия - до 77%;
- 2 стадия - до 73%;
- 3 а стадия - 46%;
- 3 б стадия - 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента - артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции - наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно - для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Читайте также:
