Рентгенограмма, КТ при повреждении задней колонны шейного отдела позвоночника
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Травмы позвоночника классифицируются по механизму повреждения и наличию или отсутствию устойчивости. Для оценки поврежденного позвоночника доступны различные методы визуализации, включая обычную рентгенографию, компьютерную томографию и магнитно-резонансную томографию.
Пропущенные и отложенные диагнозы
Наиболее частой причиной пропущенной травмы шейного отдела позвоночника (ШОП) является технически неадекватная серия рентгенограмм. Частота поздней диагностики колеблется от 5% до 20%.
В исследовании Platzer et al. частота неудач диагностики составила 4,9%. В 44% таких случаев ошибочная рентгенологическая интерпретация была причиной позднего диагноза; в 28% виноваты неполные рентгенограммы; в 22% травма была пропущена из-за того, что неадекватные рентгенограммы не показали уровень травмы; и в одном случае (6%) лечащий хирург не видел рентгенограммы. Авторы пришли к выводу, что для оптимального обследования пациентов с подозрением на травмы шейного отдела позвоночника необходим специальный диагностический алгоритм, включающий полные наборы надлежащих рентгенограмм с функциональными изображениями сгибания / разгибания, вторичную оценку рентгенограмм опытным персоналом и дальнейшие радиологические исследования ( КТ, МРТ), если оценка стандартных изображений затруднена.
Возрастная биомеханика
Биомеханика травм шейного отдела позвоночника зависит от возраста; в то время как дети младшего возраста обычно получают травмы шейного отдела позвоночника во время дорожно-транспортных происшествий, травмы у подростков часто связаны со спортом.
Травмы шейного отдела позвоночника у детей чаще всего затрагивают верхнюю часть ШОП, но полное поражение спинного мозга чаще связано с повреждениями нижней части. Травма спинного мозга без рентгенологических аномалий (SCIWORA) связана со спортивными занятиями и жестоким обращением с детьми, но вывихи чаще всего возникают в результате травм, связанных с автомобилем (особенно среди пешеходов), а переломы шейного отдела позвоночника чаще всего возникают в результате падений и ныряний.
Дети младшего возраста имеют склонность к травмам верхней части ШОП, тогда как дети старшего возраста получают значительно больше травм нижней. SCIWORAs наблюдаются только в младшей группе.
Предикторы смертности включают более молодой возраст, механизм, связанный с автотранспортными средствами, дислокацию С1, высокую степень тяжести травмы (> 25) и связанные с ней закрытые травмы головы. Высокий индекс подозрения на SCIWORA важен при оценке подростков с травмой шеи, связанной со спортивными травмами, или жертв жестокого обращения с детьми.
Рентгенография
Показания к рентгенографии шейного отдела позвоночника включают:
- изменение психического статуса
- интоксикацию
- боль в шее
- болезненность средней линии шеи
- неврологический дефицит
Простые рентгенологические снимки позволяют быстро оценить травму шейного отдела позвоночника.
Минимальным требованием для серии исследований шейного отдела позвоночника являются 3 диагностических обзора:
- истинный вид сбоку (латеральная проекция) который должен включать все 7 шейных позвонков и соединение C7-T1
- переднезадний вид
- вид зубовидного отростка с открытым ртом
Рисунок 1 : Передний подвывих C4 по сравнению с C5 связан с увеличением зазора / дистракции фасеточного сустава. Вероятно, это связано с механизмом гиперфлексии.
Рисунок 2 : Косые коронковые реконструкции шейного отдела позвоночника с вертикальными переломами C4-C5.
Рисунок 3 : Плоский вид тела C3. Этот вид возникает из-за патологического перелома больного позвонка, называемого плоским позвонком.
Приблизительно 85-90% повреждений шейного отдела позвоночника выявляются на латеральных проекциях. Латеральная рентгенограмма шейного отдела позвоночника имеет чувствительность 82%, которая в сочетании с переднезадней проекцией и зубовидным отростком повышается до 93%.
Обычная рентгенография может использоваться для выявления большинства переломов шейного отдела позвоночника и травм связок. Травмы связок часто связаны со смещением тела шейных позвонков, а некоторые повреждения связок трудно поддаются простой рентгенографии.
Проекции сгибания-разгибания показаны при высоком индексе клинического подозрения на повреждение связок, о чем свидетельствуют очаговая боль в шее, минимальное смещение на боковой рентгенограмме и отсутствие признаков нестабильности или перелома. Эти рентгенограммы могут быть выполнены только у находящихся в сознании пациентов, которым разрешено двигать шеей, а движение шеи ограничено в зависимости от возникновения боли. Не следует заставлять шею сгибаться или разгибаться, поскольку сила может привести к травме.
Если визуализировать все 7 шейных позвонков и дисковое пространство C7-T1 на латеральной проекции сложно, тракция руки является полезным маневром при условии, что рука не травмирована. Поза пловца особенно эффективна при визуализации всех 7 позвонков и дискового пространства C7-T1. Пока делаются попытки получить адекватные простые рентгенограммы, пациент должен находиться в иммобилизации. Если невозможно сделать адекватные простые снимки, следует использовать компьютерную томографию.
Латеральная проекция
Латеральная проекция шейного отдела позвоночника представляет собой наиболее важное рентгенологическое исследование повреждения шейного отдела позвоночника. Перед выполнением любых других снимков необходимо получить и изучить боковую рентгенограмму. Необходимо визуализировать все 7 шейных позвонков и соединение C7-T1, поскольку шейно-грудной отдел является частым местом травматических повреждений. Адекватная визуализация C7-T1 может быть ограничена мягкими тканями в области плеча и может быть улучшена либо за счет вытяжения за руки (при отсутствии травмы руки), либо за счет позы пловца (одна рука вытянута над головой). Иногда повторная боковая рентгенограмма с удаленным шейным воротником может прояснить подозрительные поражения.
Первое наблюдение, которое необходимо сделать на боковой рентгенограмме - это выравнивание тел позвонков. Необходимо выровнять передний и задний края тел позвонков, спиноламинарную линию и кончики остистых отростков. Любой «шаг» в выравнивании считается ненормальным и должен рассматриваться как свидетельство повреждения связки или скрытого перелома; таким образом, иммобилизация шейного отдела позвоночника должна сохраняться до постановки окончательного диагноза.
Если выравнивание нормальное, остистые отростки исследуются на предмет расширения межостистого пространства. Расширение предполагает травму или перелом связки.
Затем следует оценить изгиб позвоночника. Угол наклона более 11° на любом уровне шейного отдела позвоночника считается ненормальным и в контексте травмы шейного отдела позвоночника следует рассматривать как вторичный по отношению к травме или перелому связки, пока не будет доказано обратное. Ширина позвоночного канала на боковой рентгенограмме должна быть более 13 мм. Измерение менее 13 мм может быть признаком надвигающегося поражения спинного мозга.
Проекция во время сгибания и разгибания
Проекци сгибания и разгибания могут использоваться при подозрении на чистое повреждение мягких тканей или при обнаружении повреждения сомнительной стабильности. Сгибание и разгибание пациент должен выполнять добровольно. Сгибание / разгибание абсолютно противопоказано при нестабильных травмах.
Важно отметить, что псевдоподвывих, который является физиологическим смещением из-за слабости связок, может возникать на уровне C2-C3 и, реже, на уровне C3-C4. Если степень подвывиха находится в указанных пределах нормы и шея не болит на этом уровне, проекция сгибание-разгибание может прояснить ситуацию.
Переднезадняя проекция
Переднезадняя проекция - наименее полезная с клинической точки зрения. На ней остистые отростки должны выровняться и лежать по средней линии. Если один из остистых отростков смещен в одну сторону, следует рассмотреть возможность ротационной травмы, например, смещения фасетки.
Косые проекции
Некоторые предлагают также получить дополнительные боковые косые проекции, но лучше оставить это на усмотрение врача, который будет читать снимки. Косые проекции считаются ламинарными, потому что большинство патологий, которые изображены на них, возникают в результате нарушения нормального перекрывающегося внешнего вида позвоночных пластинок.
Внешний вид нормальных пластин можно сравнить с черепицей на крыше, образующей правильные эллиптические кривые с равными межслойными промежутками. Задний пластинчатый перелом обычно проявляется как разрыв внутри тела одной пластинки. Если межслойное пространство между двумя непрерывными пластинками симметрично или асимметрично увеличено, следует подозревать подвывих или односторонний фасеточный вывих.
Простой клиновой перелом
Простой клиновой перелом показывает уменьшение высоты тела позвонка спереди, что связано с повышенной вогнутостью и повышенной плотностью из-за защемления кости. Увеличено превертебральное пространство мягких тканей. Задняя часть остается неизменной, что делает перелом стабильным.
Рентгенологические признаки простого клинового перелома включают следующее:
- Скрученная передняя кора
- Потеря высоты тела переднего позвонка
- Передневерхний перелом тела позвонка
Передний подвывих
При переднем подвывихе на латеральной проекции видно расширение межостистых отростков, а передние и задние контурные линии нарушены при сгибании.
Рентгенологические признаки переднего подвывиха включают следующее:
- Утрата нормального шейного лордоза
- Переднее смещение тела позвонка более 4 мм
- Раздувание межостистого расстояния
- Сопутствующий компрессионный перелом более 25% тела пораженного позвонка
- Увеличение или уменьшение нормального дискового пространства
- Раздувание межостистого расстояния
Двусторонний фасеточный вывих
При двустороннем фасеточном вывихе в месте травмы нижние суставные фасетки верхнего пораженного позвонка проходят выше и кпереди от верхних суставных фасет нижних пораженных позвонков из-за чрезмерного сгибания позвоночника. Боковые рентгенограммы шейного отдела позвоночника показывают смещение кпереди более чем на половину переднезаднего диаметра тела позвонка.
Это крайняя форма травмы, она очень нестабильна и часто связана с травмами спинного мозга. Грыжа диска часто связана с двусторонним фасеточным вывихом. С пациентами с такой травмой нужно обращаться с особой осторожностью, поскольку может возникнуть дальнейший неврологический дефицит, если поврежденный диск ретропульсирует в канал.
Рентгенологические признаки двустороннего фасеточного вывиха включают следующее:
- Лучше всего виден на боковой рентгенограмме
- Полный передний вывих тела пораженного позвонка на половину больше переднезаднего диаметра тела позвонка
- Галстук-бабочка или крыло летучей мыши на заблокированных гранях
Односторонний фасеточный вывих
При одностороннем фасеточном вывихе рентгенограмма латерального шейного отдела позвоночника показывает переднее смещение позвоночника на пораженном уровне, составляющее менее половины диаметра тела позвонка. Это контрастирует с большим смещением, наблюдаемым при двустороннем смещении фасеток.
На переднезаднем снимке виден разрыв линии, соединяющей остистые отростки на уровне вывиха. Видно, что смещенная верхняя суставная фасетка нижнего позвонка выступает в пределах нервных отверстий.
Рентгенологические признаки одностороннего фасеточного вывиха включают следующее:
- Лучше всего видно на боковых или косых проекциях
- Передний вывих тела пораженного позвонка менее половины диаметра тела позвонка
- Дискордантное вращение выше и ниже задействованного уровня
- Фасетка в межпозвоночном отверстии на косой проекции
- Расширение дискового пространства
- Галстук-бабочка или крыло летучей мыши на основных заблокированных фасетках
Взрывной перелом тела позвонка
Взрывной перелом тела позвонка характеризуется вертикальной линией перелома в передней проекции, связанной с измельчением и выпячиванием тела позвонка как кпереди, так и кзади по отношению к смежным позвонкам на проекции сбоку.
Взрывной перелом всегда требует аксиальной компьютерной томографии или МРТ для определения степени ретропульсии. Взрывной перелом с потерей высоты более 25%, ретропульсией или неврологическим дефицитом лечат тракцией. Трещина считается стабильной, если не существует ни одной из вышеупомянутых особенностей.
Каплевидный перелом
Рентгенологические особенности каплевидных переломов при сгибании включают следующее:
Что покажет КТ шейного отдела позвоночника

КТ шейного отдела позвоночника - одна из самых информативных методик, позволяющих диагностировать патологические изменения в костях на ранних этапах их развития. Высокая точность сканов достигается за счет подвижности всех основных элементов томографа - стол, на котором лежит пациент, перемещается в продольной плоскости, а кольцо с источниками излучения вращается вокруг его тела по спирали. Благодаря этому врач получает возможность делать снимки тканей спины с разных ракурсов. Этим компьютерная томография выгодно отличается от обычной рентгенографии, позволяющей получить только двухмерные снимки, на которых изображения накладываются друг на друга.
КТ позволяет получить детальные послойные изображения с шагом сканирования в 1-2 мм и даже выстроить на их основании трехмерную модель исследуемого отдела позвоночника, на которой будут наглядно видны малейшие патологии. При необходимости врач сможет приблизить интересующие его участки непосредственно во время исследования. Дополнительным преимуществом компьютерной томографии шейного отдела позвоночника являются неинвазивность и легкость проведения, благодаря чему диагностику можно применять в амбулаторных условиях без какой-либо предварительной подготовки.
| Исследование | Цена | Скидки |
|---|---|---|
| МСКТ / КТ одного отдела позвоночника (шейного, краниовертебрального перехода, грудного, пояснично-крестцового, крестцово-подвздошных сочленений, копчика) | от 2300 руб. | Ночью |
| МСКТ / КТ сосудов шеи | от 3100 руб. | Ночью |
| МСКТ / КТ трех отделов позвоночника | от 6300 руб. | Ночью |
Что покажет компьютерная томография шейного отдела?
Данные компьютерной томографии позволяют комплексно оценить состояние ствола мозга, верхние сегменты спинного мозга, позвоночные артерии. КТ является приоритетной формой диагностики таких патологий, как:
- смещения тел позвонков;
- остеомиелиты;
- остеоартрозы;
- спондилезы;
- повреждения спинного мозга;
- гематомы;
- повреждения связочного аппарата;
- стеноз позвоночного канала и межпозвонковых отверстий;
- повреждения межпозвонковых дисков;
- перелом зубовидного отростка;
- перелом «палача»;
- различные виды вывихов и подвывихов.
Когда нужно сделать КТ шейного отдела позвоночника и сосудов шеи?
Патология шейного отдела позвоночника и спинного мозга проявляется большим числом заболеваний: шейным остеохондрозом, нестабильностью тел позвонков, грыжами межпозвонковых дисков, шейной миелопатией, травмами шейного отдела позвоночника и их последствиями. При многих из перечисленных состояний возникает эффект сдавления магистральных артериальных стволов и внутренней яремной вены в области шеи, что приводит к нарушению мозгового кровообращения. Чтобы исключить возможность развития ишемии, врачи назначают сделать комплексную КТ шейного отдела и КТ-ангиографию сосудов шеи.
Противопоказания и риски
МСКТ имеет ряд абсолютных противопоказаний. Этот метод не подойдет для диагностики состояния беременных женщин и детей младше 5 лет. Лучевая нагрузка на несформировавшиеся организмы способна привести к нарушению процесса нормального развития. В случае, если проведение КТ обследования шеи не является жизненно важным, таким больным лучше пользоваться альтернативными методами диагностики, такими как МРТ шейного отдела позвоночника и УЗИ позвоночника.

Как проходит КТ шейного отдела позвоночника?
Во время проведения компьютерной томографии шейного отдела позвоночного столба от пациента потребуется сохранять спокойствие. В случае, если обследуемый почувствует себя плохо, он сможет сообщить об этом по громкой связи. Процедура МСКТ в среднем составляет 5 минут. На обработку результатов диагностики обычно уходит не более часа, это время пациент может провести в комнате ожидания. В пакет документов с результатами компьютерной томографии обычно входит заключение рентгенолога и серия снимков, записанная на электронном или пленочном носителе.
КТ или МРТ шейного отдела позвоночника - что лучше выбрать?
По мнению многих неврологов и травматологов магнитно-резонансная томография (МРТ) шейного отдела позвоночника относится к наиболее информативным методам диагностики заболеваний и повреждений спинного мозга, его корешков и мягкотканных структур позвоночника. У нее есть следующие диагностические преимущества:
- неинвазивность;
- отсутствие лучевой нагрузки;
- трехмерный характер получения изображений;
- отсутствие артефактов от костных тканей;
- высокая дифференцировка мягких тканей.
Недостатком МРТ является большое время, необходимое для получения изображений. В среднем сканирование одной зоны позвоночника занимает 15-20 минут. Данные МР-обследования не дают возможности надежного выявления кальцификатов и некоторых видов патологий костных структур позвонков. Поэтому в случае спинальной травмы, когда нужна быстрая оценка состояния костных структур позвоночника, врачи отдадут предпочтение КТ позвоночника.
Травма шейного отдела позвоночника
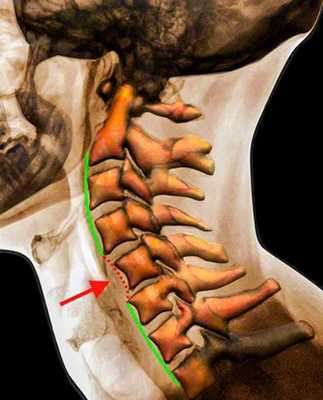
Рентгенограмма. Подвывих в шейном отделе позвоночника. Цветовая обработка изображения.
Половина всех случаев переломов позвоночника приходится на шейный отдел. Многие травмы шейного отдела позвоночника угрожают жизни пациента для жизни пациента. Поэтому они требуют неотложных мероприятий.
Классификация
Переломы верхнешейного отдела:
- перелом кольца С1, вызванный падением
- боковое смещение боковых масс свыше 7 мм, разрыв поперечной связки и нестабильность
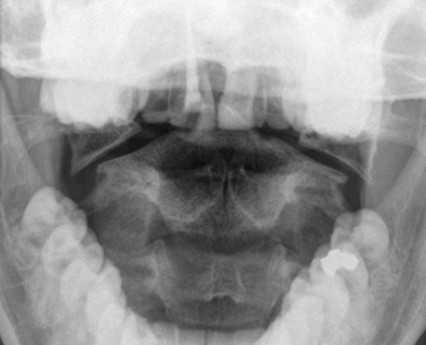
Перелом С1 Джефферсона. Рентгенография через открытый рот. С обеих сторон расширено расстояние от нижних площадок ножек С2 до боковых масс С1. Боковые массы С1 смещены латерально и перестают быть в линию с боковыми массами С1.
Перелом зуба может симулировать аномалия развития, известная как третий мыщелок.
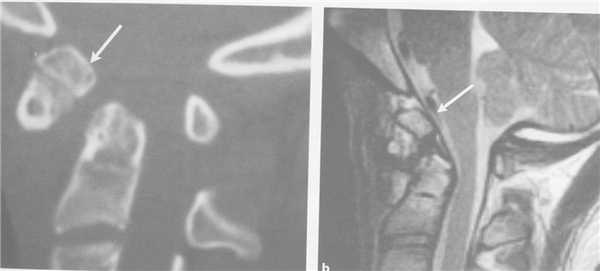
аномалия развития - третий мыщелок
- в сагиттальной плоскости: передне-заднее расстояние больше 4 мм, что обусловлено повреждением поперечной связки
- ротационная: асимметрия зубовидного отростка по отношению к боковым массам С1 и уменьшение расстояния в суставах между боковыми массами С1 и С2
Переломы зубовидного отростка:
- Тип I - выше основания отростка (встречаются редко, стабильны)
- Тип II - в основании отростка (обычно нестабильны). У детей до 6 лет эпифизарная линия может напоминать перелом.
- Тип III - распространение перелома на тело
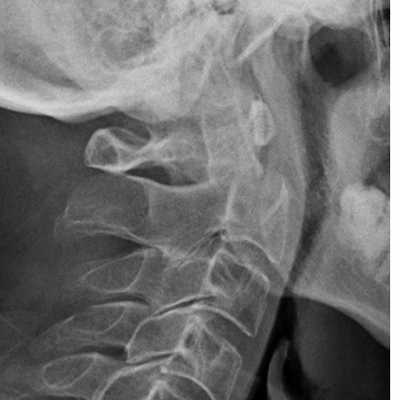
Перелом С2. Рентгенограмма в боковой проекции. Кольцо незамкнуто вследствие смещения зубовидного отростка назад.
Перелом повешенного (нестабильны)
- Травматический спондилолистез С2-С3
- Перелом обеих ножек С2 со смещением тела С2 на С3
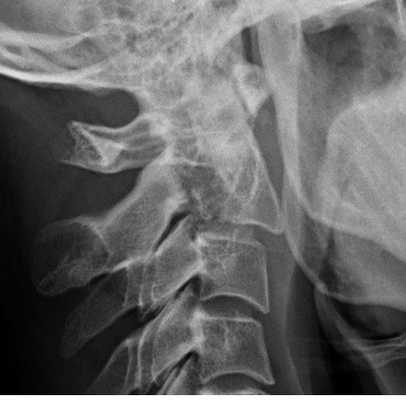
Перелом С2 «повешенного». Рентгенограмма в боковой проекции. Смещение тела С2 вперед, отрыв задних элементов.
Переломы нижнешейного отдела:
По сгибательному механизму
- Компрессионный перелом тел позвонков
- Повреждение
Все диагностические исследования проводятся после иммобилизации и первичного клинического обследования. Показаниям к лучевой диагностике служат боли, неврологическая симптоматика, сопутствующая травма головы и дизориентированность пациента. Выявление у пациента плегии и полного выпадения чувствительности, либо выявление синдрома Броун-Секара указывает на тяжелое повреждение спинного мозга костными элементами.
Обследование начинается со стандартной рентгенографии в 3 проекциях - боковой, передне-задней (прямой) и через рот.
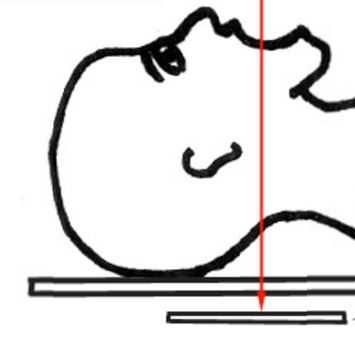
Схема. Ход рентгеновского луча и расположение кассеты с пленкой при снимке через рот.
Если пациент находится в бессознательном состоянии, то рентгенография через рот невыполнима и заменяется КТ.
КТ является методом выбора для оценки костного повреждения. Однако более полную информацию о состоянии спинного мозга даёт МРТ.
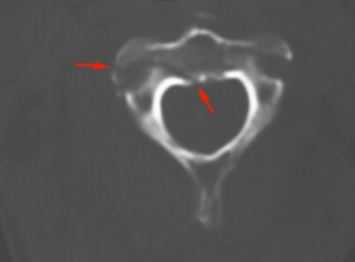
КТ. Перелом тела С2 (красные стрелки).
Особую категорию составляют пациенты, у которых, несмотря на наличие неврологической симптоматики, не выявляется изменений при рентгенографии или КТ. Число таких пациентов составляет около 10%. Среди различных механизмов подобных травм наиболее вероятна кратковременная компрессия спинного мозга задней продольной связкой и дисками, либо, жёлтой связкой и пластиной дуги. Посколько резкие сгибания и разгибания наблюдаются при высокой подвижности в сегментах, такие травмы более вероятны в шейном отделе позвоночника. Спондилолиз усугубляет эту ситуацию, приводя к центральному синдрому спинного мозга. В этих случаях необходимой является МРТ позвоночника. Характерными находками, которые мы часто видим при травмах при МРТ в СПб, являются отёк спинного мозга и гематома, причём последняя при МРТ позвоночника плохим прогностическим фактором в отношении восстановления неврологического дефицита. К наиболее тяжелым осложнениям шейной травмы относится расслоение магистральных артерий, определяемое по МРТ, МРА или КТ и КТА. В высоком поле такой вид травм лучше виден чем в открытом МРТ. МРТ СПб позволяет выбирать место МРТ, однако, острая травма шейного отдела позвоночника требует высокоспециализированного нейрохирургического отделения
МРТ шейного отдела позвоночника. Острая травма. Компрессия спинного мозга, отек и контузия. Сагиттальная Т2-взвешенная МРТ.
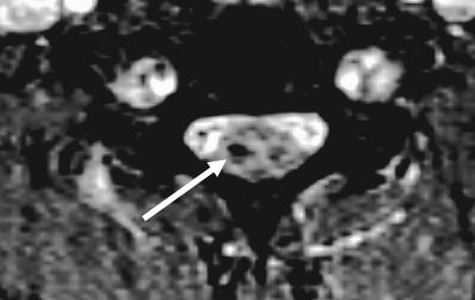
МРТ шейного отдела позвоночника. Аксиальная Т2-взвешенная МРТ. Кровоизлияние в спинной мозг.
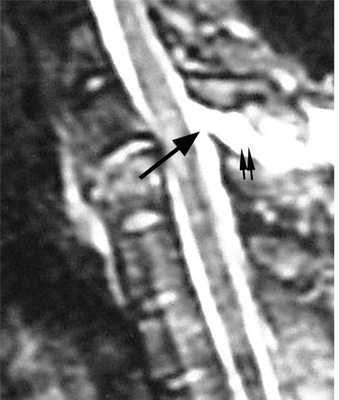
МРТ шейного отдела позвоночника. Т2-взвешенная сагитальная МРТ. Острая травма с повреждением задних элементов позвонков и отеком спинного мозга.
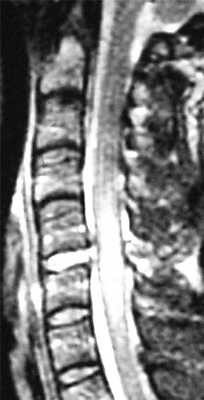
МРТ шейного отдела позвоночника. Острая травма. Отёк спинного мозга. Сагиттальная Т2-взвешенная МРТ.
Рентген шейного отдела позвоночника: как делают, рентген в двух проекциях
Рентген шейного отдела позвоночника: правила выполнения
Рентген шейного отдела позвоночника имеет целый ряд особенностей. Выполняться процедура может в нескольких проекциях, а именно:
- прямая задняя;
- прямая задняя через открытый рот - нужна для осмотра 1-3 шейных позвонков;
- боковая;
- косая задняя.
Полную протяженность шейного отдела позвоночника можно увидеть только в положении сбоку. Если же снимок делается в прямой проекции, тень от нижней челюсти будет закрывать первый и второй позвонки. Чтобы получить качественное изображение, потребуется сделать прицельный снимок через открытый рот пациента.
Как правило, назначается процедура рентгена шейного отдела позвоночника в двух проекциях - боковой и прямой. Дополнительно может назначаться косая, если нужно детально рассмотреть межпозвонковые отверстия.
Что такое рентген шейного отдела позвоночника?
Рентгенография представляет собой достаточно доступный вариант диагностирования проблем, связанных с аномалиями развития костей, а также дегенеративными переменами в них. Такой метод исследования является незаменимым при травматических повреждениях костной ткани, поскольку позволяет выявить проблему в кратчайшие сроки. Появление КТ и МРТ сделало процедуру рентгена шейного отдела позвоночника не самой информативной.
Тем не менее, если возникает необходимость обследовать иные структуры, к примеру связки, мышцы, межпозвоночные диски и пр., придется прибегать к другим методам диагностики. Это связано с тем, что рентген будет информативным только относительно костной ткани в силу особенностей проведения.
Когда назначается обследование?
Перед процедурой важно узнать, что показывает рентген шейного отдела позвоночника. Этот метод исследования позволит определить наличие опухолевых процессов, выявить травмы позвоночника, аномалии развития и многое другое. Таким образом, показаниями являются:
- подозрение на травматическое повреждение шеи;
- наличие деформаций, искривления, ограничение подвижности шеи;
- болевой синдром в шее;
- признаки, указывающие на то, что шейный отдел позвоночника был поражен вследствие перенесенных инфекционных болезней, к примеру туберкулеза и пр.;
- головокружения, головные боли, которые усиливаются при наклонах головы или поворотах;
- боли в руках, причина которых выявлена не была (проблема может быть в развитии остеохондроза шеи).
Что может показать диагностика?
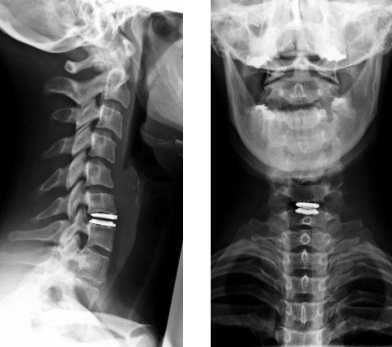
После получения снимка врач сможет оценить состояние шейных позвонков и дисков между ними. По итогам диагностики можно будет составить заключение о наличии:
- травматических повреждений (трещины тела позвонка или нескольких, трещины отростков, смещение позвонков и отломков, компрессионный перелом);
- острой кривошеи - врожденная или приобретенная патология, рентген позволяет выявить ее разновидность и степень тяжести;
- патологии развития - будут видны недоразвитие дужек и отростков, смена формы позвонков, присутствие дополнительных позвонков и шейных ребер;
- опухолей, но видны только костные новообразования, а деструктивные очаги могут свидетельствовать о метастазах;
- спондилолистеза - смещение позвонка относительно соседствующих;
- остеохондроза - уменьшение щели между позвонками, появление костных разрастаний.
Подготовка и прохождение процедуры
Если вам назначили рентгенографию шейно-грудного отдела позвоночника, вам не понадобится к ней дополнительно готовиться. Все, что нужно сделать, - записаться на рентген на определенное время, после чего посетить кабинет врача.
Как проводится процедура?
Стоит узнать, как делают рентген шейного или грудного отдела позвоночника, перед тем, как пройти такое обследование. Чтобы приступить к исследованию, нужно убрать все металлические аксессуары и украшения, а также одежду, на которой есть элементы из металла. Это позволит получить четкое изображение.
То, как будет проводиться процедура, зависит от проекции, в которой выполняется снимок. Могут быть такие проекции:
- прямая - пациент лежит или стоит прямо, руки вдоль туловища, рентгеновский луч направляется под углом в 15-20 градусов на щитовидный хрящ и проходит через шею;
- боковая - пациенту нужно встать боком и слегка приподнять подбородок, также процедура может выполняться лежа;
- рентген шейного отдела позвоночника могут делать через рот - это разновидность прямой проекции, позволяющая увидеть верхние шейные позвонки;
- косая - назначается редко, предназначена для изучения межпозвоночных отверстий.
Рентген шейного отдела позвоночника в двух проекциях
Чаще всего процедура выполняется в обычной прямой и боковой проекциях. Как правило, такого исследования достаточно, чтобы оценить состояние позвонков и определить причину жалоб пациента. По получении снимков могут быть назначены дополнительные исследования, которые позволят оценить состояние мягких тканей шеи, либо же будет прописано лечение, если информации окажется достаточно.
Рентген шейного отдела позвоночника с функциональными пробами
Рентген шейного отдела позвоночника с функциональными пробами предполагает выполнение снимков, в то время как пациент занимает определенные положения. Доктор может попросить наклонить голову влево или вправо, вперед или назад. В процессе такого исследования получится определить подвижность позвонков в шейной области и оценить их состояние. Часто такую процедуру назначают при подозрениях на остеохондроз.
Расшифровка результатов
Расшифровка процедуры рентгена шейного отдела позвоночника должна выполняться рентгенологом. Как правило, после того, как процедура окончена, пациента просят подождать вне кабинета, а врач занимается составлением заключения. С заключением, которое вы получите, можно идти к своему врачу.
Противопоказания для проведения
Проведение рентгена шейного отдела позвоночника с функциональными пробами или без них невозможно, если речь о беременной женщине. Излучение негативно влияет на плод, даже небольшая его доза может привести к пагубным последствиям. Также процедуру не проводят детям до 15 лет.
КТ шейного отдела
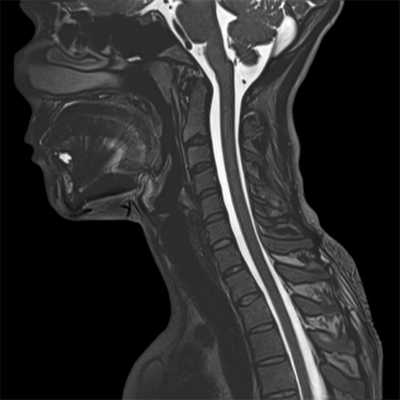
КТ шейного отдела представляет собой послойное исследование тканей при помощи рентгеновского излучения. Данный метод диагностики актуален при жалобах пациента на:
регулярные шейные и головные боли неясного происхождения;
боли в плечевом поясе;
потемнение в глазах, головокружения;
повышение артериального давления;
распространение болевых ощущений от шеи к руке;
онемение пальцев рук, ощущение «ползания мурашек»;
проблемы с памятью.
На КТ шейного отдела позвоночника направляют:
при аномалиях развития, травмах и ранениях шеи;
перед операцией - томография покажет состояние позвонков, спинного мозга и сосудов;
при подозрении на доброкачественные или злокачественные образования костных структур;
для выявления метастазов;
с целью проследить за динамикой выздоровления после хирургического вмешательства;
при нестандартном протекании заболеваний структур шеи;
для контроля эффективности лечения;
при наличии болей в области сердца, неподтвержденных кардиологическим исследованием
и в других случаях.
В медицинском центре «Магнит» в СПБ можно пройти КТ шейного отдела взрослым и детям, информация о цене на эту услугу указана в прайс-листе.
КТ шейного отдела позвоночника охватывает основание черепа, семь шейных позвонков и первые грудные позвонки. Так как процедура проводится с использованием рентгеновских лучей, изображения лучше всего показывают плотные структуры: кости, хрящи, связки, патологические костные наросты (остеофиты) и посторонние предметы в тканях.
На КТ видны суставы шейного отдела позвоночника. Они нередко подвержены дистрофическим изменениям, которые хорошо визуализируются на снимках. По томограмме можно определить и объем позвоночного канала, увидеть места его сужения (стеноза). Связанный с врожденными отклонениями, старением или дегенеративными изменениями, этот процесс приводит к целому ряду осложнений, в том числе, к нарушению функционирования спинного мозга.
Кроме плотных структур обследование на компьютерном томографе показывает полые органы: носоглотку, гортань, трахею и пищевод. КТ шейного отдела позвоночника с контрастированием поможет узнать, имеются ли проблемы с сосудистой системой. Для этого в вену вводят препарат на основе йода. Распространяясь по сосудам и мягким тканям, он окрашивает пораженные участки и делает их четко различимыми на фото.
Можно ли детям делать КТ шейного отдела
КТ шейного отдела позвоночника является одним из самых информативных способов выявления заболеваний. Процедура проводится в любом возрасте, но при назначении маленькому ребенку надо учитывать некоторые нюансы.
По сравнению с взрослыми у детей более высокая восприимчивость организма к радиации. По этой причине любую КТ, в том числе шейного отдела позвоночника, малышам лучше не делать без крайней необходимости. По возможности ребенку рекомендуется пройти магнитно-резонансную диагностику, которая не задействует рентгеновское излучение. Но если это невыполнимо, не следует отказываться от компьютерной томографии, ведь нераспознанная болезнь способна нанести еще больший вред.
В медицинском центре «Магнит» в СПб КТ-сканирование шейного отдела позвоночника по направлению от врача делают с 5 лет. На процедуру с контрастированием к нам можно приходить с 12-летнего возраста.
Подготовка к КТ исследованию шейного отдела
На КТ шейного отдела позвоночника пациент, помимо направления, должен принести с собой результаты предыдущих обследований и выписку из амбулаторной карты. Это поможет специалисту лучевой диагностики правильно спланировать процедуру.
Если предусмотрено контрастирование, дополнительно делают анализ крови на креатинин. При отсутствии на руках результатов сдать кровь можно в нашем диагностическом центре. Повышенные значения креатинина являются противопоказанием к процедуре, поскольку могут свидетельствовать о нарушении работы почек и потенциальных проблемах с выведением рентгеноконтрастного препарата из организма.
КТ шейного отдела не требует специальной подготовки. Только перед сканированием с контрастом нужно в течение 30-40 минут воздержаться от еды и питья (кроме чистой воды). Прямо перед выходом из дома лучше слегка перекусить, чтобы избежать тошноты или других побочных эффектов.
Кормящим мамам рекомендуем заранее сцедить молоко, а после КТ с контрастом шейного отдела позвоночника не прикладывать ребенка к груди в течение 10-12 часов. Затем, сделав два сцеживания, кормление продолжают.
Что можно увидеть на КТ шейного отдела
КТ шейного отдела позвоночника показывает:
трещины переломы позвонков и прочие последствия травм;
очаги кровотечений, гематомы;
дископатии, протрузии, межпозвонковые грыжи;
болезни ревматического характера (анкилозирующий спондилит и др.);
патологические изменения при заболеваниях дегенеративно-дистрофического характера (остеохондроз, спондилез, остеопороз);
повреждения спинного мозга - миелопатии;
аномалии в строении шейного отдела;
дивертикулы (выпячивание стенки) гортани, пищевода;
сужение или расширение спинномозгового канала;
нестабильность шейных позвонков;
инородные тела в гортани.
КТ с контрастом шейного отдела позвоночника проводят, когда требуется детально изучить состояние сосудов и выявить опухолевые процессы - в пораженных областях контрастное вещество накапливается более интенсивно, что дает возможность врачу диагностировать онкологическое заболевание даже на ранней стадии.
Компьютерная томография с контрастированием покажет:
гнойные образования (абсцессы, флегмоны);
ущемления сосудов отростками позвонков;
доброкачественные и злокачественные опухоли;
воспаления в мягких тканях;
узлы щитовидной железы;
изменения толщины и диаметра стенок сосудов;
тромбы, атеросклеротические бляшки, аневризмы;
увеличение лимфатических узлов.
Как проводится КТ исследование шейного отдела
Отправляясь на КТ шейного отдела, проследите, чтобы на одежде не было металлических деталей - кнопок, пуговиц, бегунков от молний, декоративных вставок и т.п. Также перед обследованием надо снять цепочки, кулоны и прочие украшения, способные оставить на снимках тени.
В кабинете пациент ложится на передвижной стол, который плавно заезжает в цилиндрическую камеру аппарата с рентгеновским излучателем и датчиками. Камера вращается вокруг стола, послойно сканируя ткани и структуры в области шеи. Данные передаются на компьютер.
Поскольку любое шевеление снижает качество фото, человек должен лежать спокойно и выполнять все указания медицинского персонала. В отдельных случаях непроизвольное изменение положения тела предупреждают фиксацией ремешками.
Во время КТ шейного отдела пациент находится в комнате один. Специалист через стекло наблюдает за процессом из соседнего помещения. При необходимости можно переговариваться с врачом посредством специального устройства для связи, которым оснащен аппарат.
При КТ шейного отдела с контрастированием сначала делают обычные снимки, затем вводят йодсодержащий медикамент и продолжают сканирование. Обычно при отсутствии противопоказаний усилитель переносится хорошо. Но иногда после инъекции появляются тошнота, прилив холода или жара, легкое головокружение, вкус металла во рту. Если раньше аллергических реакций на йод или морепродукты не наблюдалось, негативные последствия будут минимальными и быстро пройдут самостоятельно. В противном случае врач назначит антигистаминные препараты.
Диагностическая процедура занимает около 10 минут. Когда применяется контрастное вещество, сеанс продлевается до 20-25 минут. КТ шейного отдела позвоночника не вызывает болевых ощущений или дискомфорта, кроме незначительного шума от движения камеры с оборудованием.
Расшифровкой результатов КТ шейного отдела позвоночника занимается специалист лучевой диагностики. Описание патологических изменений с заключением в центре «Магнит» в СПб выдается через два часа после обследования. Если не получается забрать документы в указанный врачом срок, приходите в другой удобный день.
Информация может быть предоставлена в виде:
бланка с характеристикой исследованной области;
письма на адрес электронной почты;
Заключение рентгенолога не является диагнозом. Точный диагноз ставит лечащий врач, учитывая жалобы пациента, клиническую картину заболевания, данные КТ шейного отдела позвоночника и лабораторных анализов.
Фото томографии шейного отдела
Сделанные в ходе КТ фото - это срезы шейного отдела позвоночника в нескольких проекциях. Рассматриваемая зона сканируется под разными углами, и пациенту не нужно менять свое положение. Так как съемка захватывает не только собственно шею, но и прилегающие участки, специалист получает достаточно информации, чтобы в полной мере оценить любые патологические изменения.
Главное достоинство КТ шейного отдела позвоночника - высокая точность фото и возможность преобразовать множество плоских картинок в объемную модель, которая покажет все анатомические особенности заданной области. Программное обеспечение томографа позволяет увеличивать снимки для более детального рассмотрения, качество от этого не меняется.
Вся информация о диагностике в медицинском центре «Магнит» хранится на компьютере в архиве. При утрате снимков вы всегда можете обратиться за их восстановлением.
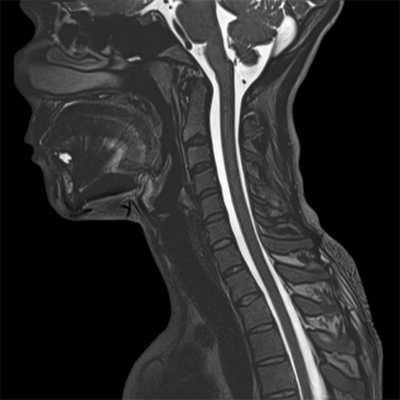
Деформирующий спондилез (образование костных наростов) в шейном отделе позвоночника
Читайте также:
- Влияние противоопухолевых препаратов на клеточный цикл
- Синдром Бонневи-Улльриха (Bonnevie-Ullrich)
- Иммуносупрессия после трансплантации поджелудочной железы. Принципы
- Требования к местной механической вентиляции. Общая механическая вентиляция
- Оценка реконструкции латеральных связок голеностопного сустава
