Рентгенограмма с патологическими изменениями ребер справа при застарелых переломах: описание, заключение
Добавил пользователь Валентин П. Обновлено: 21.01.2026
библиографическое описание:
Рентгенологическая диагностика давности переломов ребер — 2011.
код для вставки на форум:
Стадии развития мозоли
- соединительнотканная;
- остеоидная;
- костная.
Соединительнотканная мозоль
В место перелома пролиферирует соединительная ткань (в течение 7-10 дней). Образуется гематома (форменные элементы крови, плазма, фибрин и мигрирующие сюда с первых часов травмы фибробласты). Источником грануляционной ткани является периост, и, в меньшей степени, эндост.
Рентгенологически соединительнотканная мозоль не определяется.[1][2]
Остеоидная мозоль
При нормальных условиях заживления во второй стадии происходит метапластическое превращение незрелой соединительной ткани в остеоидную за счет обызвествления, на что также требуется недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее «хрящевой плотности» при ощупывании, принимали за хрящевую.
На начальных стадиях рентгенологически остеоидная мозоль не определяется. Первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3-4 недель (на 16-22-й день) после перелома. Одновременно, или несколькими днями раньше, концы отломков несколько притупляются, контуры корковых отломков в области мозоли становятся неровными и смазанными. [1][2]
Костная мозоль
Остеоидная ткань переходит в костную за счет обогащения апатитами.
В начальной фазе своего формирования костная мозоль имеет рыхлое строение, велика.
В фазе обратного развития начальная костная мозоль перестраивается, уменьшается в размерах, приобретает нормальную (или близкую к ней) архитектонику.[1][2]
Сроки заживления переломов ребер
По данным С.Я.Фрейдлина [4], основанным на исследовании 128936 человек, средняя длительность нетрудоспособности при переломах ребер составляет 23.9 суток (21.6 сут. — у межчин, 32.4 сут. — у женщин).
«. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: возраста, места перелома в различных костях и в различных частях одной и той же кости, от вида и степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих мышц, от способа лечения/ от осложнения течения регенеративного процесса, например, инфекцией или каким-нибудь общим заболеванием и т. д. Наиболее сильна восстановительная деятельность надкостницы в длинных трубчатых костях на местах прикрепления мышц и сухожилий, т. е. соответственно буграм, отросткам, шероховатостям. Здесь надкостница особенно толста, богата сосудами и нервами, функционально активна. По этой же причине наиболее неблагоприятно заживление переломов на границе средней и дистальной третей голени и предплечья.
В течение первого года костная мозоль продолжает моделироваться; по структуре она еще не имеет слоистого строения; ясная продольная исчерченность появляется только через 1/2-2 года.
«При свежем переломе на тщательно выполненных рентгенограммах на краях изображения костных отломков нередко удается различить выступающие зубчики. На 10-20-й день у взрослых и на 6—10-й день у детей вследствие остеокластического рассасывания костных концов эти зубчики сглаживаются и перестают различаться на снимках. При этом образуется зона рассасывания, в результате чего линия перелома, которая до сего времени могла быть недостаточно хорошо видна, а порой даже и совершенно не различима, начинает четко определяться. На 3—4-й неделе в поврежденной кости появляются признаки пятнистого или равномерного остеопороза.
Пятнистый остеопороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остеопороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный ее слой истончен, но на прозрачном фоне кости его тень выступает более подчеркнуто.
Обычно пятнистый остеопороз наблюдается в течение относительно небольшого промежутка времени, сменяясь затем остеопорозом равномерным. Однако в ряде случаев пятнистый остеопороз может существовать и довольно долго. К моменту появления остеопороза, примерно на 16—20-й день, на рентгенограммах начинают обнаруживаться первые признаки костной мозоли. Эти признаки выражаются в наличии на снимках слабоинтенсивных, облаковидных теней. Со временем тени становятся более плотными, сливаются между собой, и через 3-8 месяцев на рентгенограмме видна одна интенсивная, гомогенная тень костной мозоли. Обычно в этот промежуток времени исчезает и линия перелома, на месте которой начинает определяться в виде узкой тени костный шов, исчезающий вместе с костной мозолью. При дальнейшем развитии костной мозоли ее тень теряет свой гомогенный характер и через 1,5—2 года изображенная на снимке мозоль обнаруживает костную структуру с соответствующим расположением трабекул и костномозговым пространством. На этом формирование мозоли заканчивается и наступает ее обратное развитие. » [3]
«В первый день возникновения перелома края сломанного ребра четко видны, они мелко — или крупнозубчатые, на каждом отдельном участке края острые, без закруглений и размытости, между краями (при смещении отломков) щель минимальная. В первые несколько дней после возникновения переломов ребер их края начинают немного закругляться, четкость и острота очертаний теряется, щель остается минимальной. К 7— 10 дню после перелома кости развивается соединительнотканная (провизорная) мозоль, происходит рассасывание краев, которые приобретают закругленные очертания, между краями образуется щель шириною 0,1—0,2 см. Постепенно фиброзная ткань превращается в остеоидную мозоль; на ее образование требуется около 20—30 дней, края переломов находятся как бы ближе один к другому, в виде плавных извилистых линий, а между ними видна узкая полоска остеоидной ткани. В отдельных местах видны очаговые участки образования костной мозоли в виде светлых участков. Затем происходит образование костной мозоли — обызвествляется остеоидная мозоль, теперь между отломками и по краям видны обширные массы обызвествленной ткани, имеющие костную структуру. Эта ткань в виде муфт окружает отломки кости со всех сторон через 8—24 недели. В ближайшие несколько лет линии переломов слабо различимы, вокруг участков переломов ребер со всех сторон видна костная мозоль в виде муфт на протяжении 1,5—2 см, толщиною от 0,2 до 0,4 см в виде светлых участков однородного строения. » [5]
похожие статьи
Установление давности повреждения кости / Саенко А.В., Осипенкова Т.К., Пиголкин Ю.П. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 102-103.
Диагностика давности закрытой травмы грудной клетки с переломами ребер / Меркулова В.Г., Толпежников В.Ф., Волксоне В.Я. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — №. — С. 97-99.
Особенности повреждения надкостницы от действия механических повреждающих факторов / Ширяева Ю.Н., Журихина С.И., Макаров И.Ю. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 210-213.
Патологический перелом
Патологический перелом - это нарушение целостности кости в области ее патологической перестройки. Возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Клинические проявления обычно стертые, может наблюдаться боль, отек, ограничение функции конечности. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
МКБ-10


Общие сведения
Патологический перелом - повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур и т. д. Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи-ортопеды и онкологи.

Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях - в 15% случаев.
- Опухоли костей. Среди опухолевых процессов первое место по количеству таких осложнений занимают злокачественные опухоли, при этом патологические повреждения костей чаще наблюдаются при метастатических процессах и реже - при первичных опухолях. Отличительной особенностью переломов при метастазах является множественность, особенно выраженная при повреждениях тел позвонков. Множественные метастазы миеломы осложняются переломами в 2-3 случаев. Реже патологические переломы наблюдаются при метастазах гипернефромы и рака, а также при остеопластическом костном карцинозе. Нередки повреждения кости при остеокластических саркомах. Среди доброкачественных новообразований переломами чаще всего осложняются хондромы.
- Остеопороз. В наши дни в связи с увеличением продолжительности жизни и снижением двигательной активности «среднего» человека в травматологии и ортопедии все большее значение приобретают патологические переломы при остеопорозе. Повреждения чаще возникают у женщин постклимактерического возраста. Обычно нарушается целостность позвонков, шейки бедра или лучевой кости. Множественные повторные компрессионные переломы позвонков обуславливают развитие кифоза. Переломы шейки бедра становятся причиной инвалидности, а в старческом возрасте в 25-30% случаев заканчиваются летальным исходом вследствие тяжелых осложнений.
- Инфекции. Переломы часто возникают при эхинококкозе и достаточно редко - при туберкулезе, остеомиелите и третичном сифилисе.
- Изменения остеогенеза. Патологическая ломкость костей также наблюдается при остеопсатирозе и несовершенном остеогенезе, остеоартропатиях при сирингомиелии и сухотке спинного мозга и остеосклерозе различного генеза.
- Неврологические заболевания. Изменения костей вследствие неврогенных нарушений становятся причиной патологических переломов при парезах и параличах как травматического, так и нетравматического характера.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев - при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко - при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы патологического перелома
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагностика
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Определенную диагностическую ценность имеют и лабораторные исследования. Для остеолитических процессов характерно выделение гидроксипромина, гиперкальциурия и гиперкальциемия. При остеопластических поражениях наблюдается снижение уровня кальция и повышение уровня щелочной фосфатазы в сыворотке крови. Вместе с тем, данные анализов в большинстве случаев не специфичны и могут рассматриваться только в качестве дополнительного диагностического критерия.

КТ ГОП. Патологический перелом 6 и 7 грудных позвонков (красная стрелка) на фоне вторичного поражения позвонков (синяя стрелка).
Лечение патологического перелома
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии и т. д.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев - с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза - сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
2. Патологические переломы костей конечностей метастатического происхождения/ Зоря В.И., Злобина Ю.С.// Травматология и ортопедия России - 2008 - №1
Перелом ребер
Перелом ребер - это нарушение целостности одного или нескольких ребер в результате травматического воздействия. Сопровождаются интенсивной болью в груди, приводят к ограничению подвижности грудной клетки, по этой причине дыхание становится более поверхностным, что может вызвать нарушение легочной вентиляции. Множественные переломы ребер могут сочетаться с повреждением органов грудной клетки и представлять опасность для жизни пациента. Диагноз перелома ребер выставляется на основании данных рентгенографии, при необходимости проводится УЗИ плевральной полости и ее пункция.


Перелом ребер - самое распространенное повреждение грудной клетки. Переломы ребер составляют около 16% от общего числа переломов. У пожилых людей переломы ребер встречаются чаще, что обусловлено возрастным уменьшением эластичности костных структур грудной клетки.
Неосложненные переломы одного-двух ребер хорошо срастаются и сами по себе не представляют угрозы для жизни и здоровья человека. Основная опасность при этой травме связана с нарушением дыхания, повреждением внутренних органов и развитием сопутствующих осложнений. Неосложненные переломы ребер встречаются в 40% случаев. Остальные 60% сопровождаются повреждением легких, плевры и органов сердечно-сосудистой системы. Множественные переломы ребер - серьезная травма, представляющая опасность как из-за возможного развития плевропульмонального шока, так и из-за резко возрастающей вероятности возникновения опасных для жизни осложнений.
Причиной перелома ребер может стать падение, прямой удар в область ребер или сдавление грудной клетки. Чаще всего ребра ломаются в месте наибольшего изгиба - по боковым поверхностям грудной клетки. При переломе одного ребра отломки смещаются очень редко. Множественные переломы ребер часто сопровождаются смещением отломков (перелом со смещением). При этом отломки своими острыми концами могут повредить плевру, легкие и межреберные сосуды.
Патанатомия
Грудь - это верхняя часть человеческого туловища. Костный каркас, защищающий сердце и легкие, называется грудной клеткой. Грудная клетка образована 12 парами ребер. Между ребрами расположены межреберные мышцы, сосуды и нервы. Сзади все ребра соединяются с позвоночником. В своей передней части десять пар верхних ребер заканчиваются хрящами. Эластичные реберные хрящи обеспечивают подвижность грудной клетки. Хрящи семи верхних пар ребер соединяются с грудиной. Хрящи VIII-X ребер соединяются друг с другом, а XI и XII ребра лежат свободно, не сочленяясь в передней части с другими костными структурами.
Изнутри грудная клетка выстлана соединительнотканной оболочкой (внутригрудной фасцией) сразу под фасцией расположена плевра, состоящая из двух гладких листков. Между листками есть тонкий слой смазки, позволяющий внутреннему листку плевры при дыхании свободно скользить относительно наружного. Ткань легкого образована мельчайшими полыми пузырьками - альвеолами, в которых, собственно, и происходит газообмен.
Повреждение плевры и легких нередко сопровождается развитием осложнений - гемоторакса и пневмоторакса. При гемотораксе кровь скапливается между наружным и внутренним листками плевры. При пневмотораксе в грудной клетке скапливается воздух. Легкое сдавливается, уменьшается в объеме, альвеолы спадаются и перестают принимать участие в дыхании. Перелом ребер с повреждением легкого может сопровождаться проникновением воздуха в подкожную клетчатку (подкожной эмфиземой). При повреждении межреберных сосудов может развиться обильное кровотечение в плевральную полость или мягкие ткани.

Симптомы перелома ребер
Пациент жалуется на резкую боль в груди. Боль усиливается при дыхании, движениях, разговоре, кашле, уменьшается в покое в положении сидя. Дыхание поверхностное, грудная клетка на стороне поражения отстает при дыхании. При пальпации сломанного ребра выявляется участок резкой болезненности, иногда - костная крепитация (своеобразный хруст костных отломков).
Передние и боковые переломы ребер тяжело переносятся больными, сопровождаются нарушением дыхания. При повреждении задних отделов ребер нарушение легочной вентиляции, как правило, менее выражено. При множественных переломах ребер состояние больного ухудшается. Дыхание поверхностное. Пульс учащен. Кожа бледная, нередко синюшная. Пациент старается сидеть неподвижно, избегает малейших движений.
В области переломов наблюдается отечность мягких тканей, кровоподтеки. При пальпации определяется разлитая резкая болезненность, костная крепитация. Если перелом ребер сопровождается подкожной эмфиземой, при пальпации подкожной клетчатки выявляется крепитация воздуха, которая, в отличие от костной крепитации, напоминает мягкое поскрипывание.
Осложнения
О возникновении пневмоторакса свидетельствует ухудшение общего состояния больного, нарастающая одышка. Дыхание на пораженной стороне не прослушивается. Повреждение легкого может сопровождаться кровохарканьем. Пневмоторакс и гемоторакс - осложнения, которые, как правило, развиваются в ближайшее время после травмы. Через несколько дней после перелома может развиться еще одно опасное осложнение - посттравматическая пневмония. К развитию этого осложнения в большей степени склонны пациенты пожилого и старческого возраста, у которых пневмония протекает особенно тяжело.
О формировании пневмонии свидетельствует ухудшение общего состояния, симптомы интоксикации, затруднение дыхания и повышение температуры. Следует учитывать, что у ослабленных пожилых пациентов и больных с тяжелой сочетанной травмой посттравматическая пневмония не всегда сопровождается повышением температуры. В ряде случаев отмечается лишь ухудшение общего состояния.
Возникновение посттравматической пневмонии обусловлено снижением уровня вентиляции легких на стороне перелома. Дыхание при переломе ребер болезненно, поэтому пациент старается дышать как можно более поверхностно. Проблема усугубляется самолечением. Многие полагают, что для хорошего сращения ребер необходимо ограничить их подвижность, забинтовав грудную клетку. В результате дыхание ограничивается еще больше, в легких появляются застойные явления, развивается застойная пневмония.
При переломе ребер в абсолютном большинстве случаев фиксация не требуется. Исключение - некоторые осложненные и множественные переломы ребер, помощь при которых должна оказываться только в условиях стационара. При отсутствии своевременного лечения осложнения переломов ребер представляют непосредственную опасность для жизни больного. Для того, чтобы предупредить развитие осложнений или устранить их последствия, при подозрении на перелом ребер необходимо как можно раньше обратиться за квалифицированной медицинской помощью.
Диагноз перелома ребер и сопутствующих осложнений устанавливается травматологом на основании рентгенологического исследования. При подозрении на пневмо- и гемоторакс дополнительно проводится УЗИ плевральной полости, рентгеноскопия легких, плевральная пункция.

Лечение перелома ребер
Неосложненные повреждения одного (в ряде случаев - двух) ребер лечат амбулаторно. Перелом трех и более ребер является показанием для неотложной госпитализации в отделение травматологии и ортопедии. При неосложненном переломе ребер в момент поступления врач-травматолог производит местную анестезию перелома или ваго-симпатическую блокаду по Вишневскому. Затем пациенту назначают анальгетики, отхаркивающие препараты, физиотерапевтические процедуры и лечебную гимнастику для улучшения вентиляции легких.
Иногда пневмоторакс и гемоторакс развиваются не в момент поступления больного, а несколько позже. В ходе лечения осложненных переломов ребер, наряду со стандартными процедурами (анестезия перелома, анальгетики, физиотерапия и лечебная гимнастика), проводятся дополнительные лечебные мероприятия. Малое количество крови в полости между листками плевры рассасывается самостоятельно. При выраженном гемотораксе производится пункция плевральной полости. Врач под местной анестезией вводит в плевральную полость специальную иглу и удаляет скопившуюся кровь. Иногда гемоторакс развивается повторно, поэтому в ходе лечения приходится проводить несколько пункций.
При пневмотораксе в некоторых случаях достаточно провести пункцию для удаления воздуха. Напряженный пневмоторакс является показанием для срочного дренирования плевральной полости. Под местной анестезией врач делает небольшой разрез во втором межреберном промежутке по среднеключичной линии. В разрез вводят дренажную трубку. Другой конец трубки опускают в банку с жидкостью. Важно, чтобы эта банка все время находилась ниже уровня грудной клетки пациента. Скапливающийся в плевральной полости воздух выходит через трубку, легкое расправляется. Плевральный дренаж обычно сохраняют в течение нескольких суток, пока воздух не перестанет поступать по дренажной трубке. Затем выполняют контрольную рентгеноскопию и удаляют дренаж.
В ходе лечения посттравматической пневмонии, наряду с общими лечебными мероприятиями (антибиотики, физиопроцедуры), очень важно проводить лечебную гимнастику для восстановления нормальной вентиляции легких. Фиксация переломов ребер требуется очень редко и проводится, как правило, при массивных повреждениях грудной клетки, сопровождающихся множественными нестабильными переломами ребер.
Прогноз и профилактика
Прогноз при одиночных неосложненных переломах ребер благоприятный. Исход при множественных повреждениях, особенно осложненных зависит от своевременности начала и адекватности лечебных мероприятий. Средний срок нетрудоспособности при неосложненных травмах составляет около 1 месяца. Длительность лечения множественных и осложненных переломов определяется тяжестью осложнений и общим состоянием больного. Первичная профилактика заключается в проведении мероприятий по снижению травматизма. Снижение вероятности развития осложнений отмечается при немедленном обращении к травматологу и раннем начале лечения.
Ультразвуковая диагностика переломов ребер (клинические наблюдения)
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
В современном обществе наблюдается высокий уровень травматизма, причем количество травм не становится меньше. Большинство травм легко диагностируются как клинически, так и при помощи рентгенологического исследования, однако некоторые - травмы небольшие, без смещения переломы ребер в нижнебоковых отделах грудной клетки, диагностируются намного труднее. В первую очередь из-за органов брюшной полости, которые "наслаиваются" на нижние ребра. Диагностировать такие переломы рентгенологически трудно и врачом часто устанавливается диагноз "ушиб грудной клетки" вместо перелома ребер, который не подтвержден инструментальными методами исследования 1.
Однако нераспознанные переломы ребер нижних отделов грудной клетки доставляют много неудобств и болей пациентам, которым хочется знать четкое происхождение болей и убедиться в том, что у них нет "ничего серьезного". Безусловно, все это может приводить к конфликтным ситуациям и недопониманию между врачом и пациентом. В статье представлены собственные наблюдения автора, подтверждающие необходимость проведения УЗИ пациентам с травмой грудной клетки.
Материал и методы
За 11 мес 2015 г. в кабинет УЗИ клиники самостоятельно обратились 5 пациентов с жалобами на непрекращающиеся боли в нижнебоковых отделах грудной клетки после травм. Время, прошедшее после травмы, составляло от 5 до 14 дней. Трое из них находились на амбулаторном лечении, были осмотрены хирургом и аускультативно выслушаны, при рентгенологическом исследовании грудной клетки переломов ребер выявлено не было, анализы мочи без патологии. Один из пациентов страдал эпилепсией, боли в нижних отделах грудной клетки появились после очередного приступа, во время которого он и получил травму. Всех пациентов беспокоили непрекращающиеся боли в нижнебоковых отделах грудной клетки, усиливающиеся при глубоком вдохе, кашле, при поворотах туловища и перемене положения тела. Характерным являлось то, что пациенты четко указывали болевую точку на поверхности грудной клетки.
Результаты и обсуждение
Исследование проводилось на аппаратах SonoAce-8000, SonoAce-X8 и Accuvix-V10 (компании Medison) линейными датчиками 5-9 и 5-12 МГц в В-режиме в положении пациента стоя, без специальной подготовки. Обследование начиналось с осмотра болевой точки, на которую указывал пациент, что является безусловным достоинством метода, обеспечивая точность и короткое время исследования. Во всех случаях были выявлены переломы VII, VIII или IX ребер грудной клетки с обеих сторон по передней, средней и задней подмышечной линиям. У одного из пациентов был выявлен перелом двух ребер (рис. 1, 2). Все переломы были неполные и без смещения. В пяти случаях наблюдался перелом с острым концом костного отломка (рис. 2-6), в одном - у пациента с переломом двух ребер - двойной "окончатый" перелом (см. рис. 1). В трех случаях в месте переломов наблюдалось местное кровоизлияние в мягкие ткани (см. рис. 1, 2, 4), которое визуализировалось в виде гипоэхогенной зоны небольших размеров.
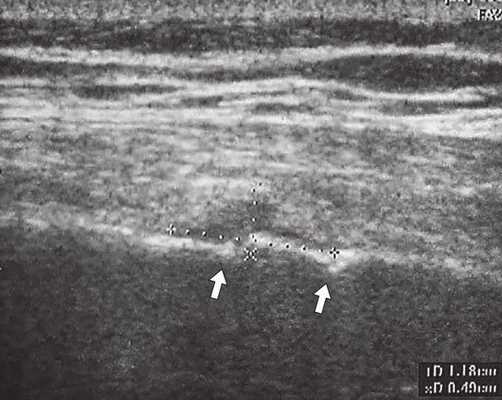
Рис. 1. Двойной "окончатый" перелом VII ребра правой половины грудной клетки (указан стрелками).
Консолидирующий перелом
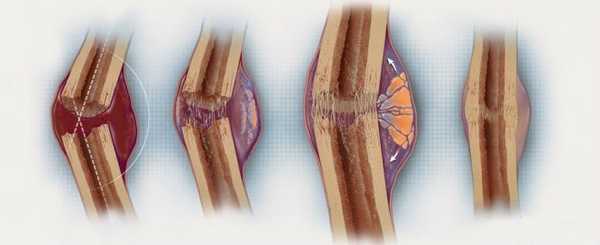
Переломы являются результатом полного или частичного нарушения целостности кости, произошедшего под влиянием большой нагрузки. Воздействующая сила существенно превышает прочность пострадавшего отдела. Консолидация предполагает сращение отломков с формированием первичной и вторичной костной мозоли. Из этого следует, что консолидированным переломом называют восстановление целостности ткани. Процесс этот долгий и непростой. На протяжении определенного времени происходит рост количества клеток, которые вырабатывают костную и соединительную ткани.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Признаки срастания
В зависимости от локализации травмы, различаются сроки консолидации перелома. В норме уходит:
- 3 недели на заживление ребер, фаланг пальцев и пястных костей;
- 4 недели на сращение ключицы;
- 2,5 месяца на консолидацию предплюсны, плюсны, запястья и предплечья;
- 3-4 месяца на восстановление бедра, плеча и голени;
- полгода на консолидацию перелома шейки бедра.
Признаки восстановления костной ткани видит врач, оценивая результаты рентгенограммы или другого визуализирующего исследования. Пациенту распознать консолидированный перелом, основываясь лишь на собственных ощущениях, довольно сложно. Чтобы не усугубить ситуацию, пытаясь выяснить, срослись ли кости, не нужно пытаться нагружать пострадавшую область до снятия гипса и получения контрольных снимков.
Только лечащий врач объективно оценит состояние твердых и мягких тканей, а затем даст рекомендации по дальнейшей реабилитации. Перед этим желательно сделать контрольные снимки, чтобы убедиться в отсутствии некорректного или неполного заживления. Без крайней необходимости не стоит:
- превышать допустимую физическую нагрузку;
- снимать давящую повязку или гипс;
- самостоятельно принимать лекарства.
Все манипуляции оговариваются с доктором. Он же информирует о сроках снятия гипса, отмены вытяжения. Ему следует обязательно сообщать о новых симптомах.

Причины неправильного срастания
К сожалению, не у всех пациентов консолидация занимает стандартные сроки. Замедление регенерации может быть связано с:
- дефицитом Ca;
- нарушением обменных процессов;
- нерациональным питанием;
- инфекционными процессами в области перелома;
- остеопорозом;
- гормональными скачками.
Нередко консолидирующий перелом проблемный в пожилом возрасте. Особую опасность для данной категории являет травма шейки бедра. Увы, немало случаев, когда пациенты с тяжелым увечьем остаются лежачими вплоть до смерти. Наступление летального исхода в таком случае ускоряется.
Для эффективного сращения необходимо соблюдение трех главных факторов. Это:
- полное сопоставление отломков;
- плотная фиксация;
- восстановление кровотока и лимфотока в поврежденном месте.
Если первые два условия зависят, преимущественно, от врачей, то последний фактор во многом ложится на плечи пациента. Необходимо регулярно выполнять специальные упражнения, прописанные доктором. Тогда кровь и лимфа будут циркулировать полноценно. Общие условия для мягкой стимуляции процесса:
- коррекция нарушений, вызванных травмой и хроническими проблемами;
- обогащение рациона витаминами и микроэлементами;
- поддержание оптимального гомеостаза.
Какой врач определит консолидированный перелом?
На протяжении всего времени, пока пациент лежит на вытяжении, ходит в гипсе или занимается постреабилитацией, ему нужен контроль специалиста. Оказывают необходимую помощь:
Читайте также:
- Уход после артроскопической резекции дистального конца ключицы
- Рентгенограмма, КТ при переломе нижней челюсти
- Влияние гипоталамуса на липидный обмен. Атеросклероз при диэнцефальном синдроме
- Исследование ортодонтического больного. Сбор анамнеза у ортодонтического больного.
- Чем опасно солнце? Какие болезни может вызвать летнее солнце?
