Случай успешного лечения кишечной инвагинации без хирургического вмешательства
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Под нашим наблюдением с 2011 по 2017 год находилось 386 детей с инвагинацией кишечника в возрасте от 4 месяцев до 7 лет. Пациенты проходили стационарное лечение в хирургическом отделении педиатрического корпуса Самарской областной клинической больницы им. В.Д. Середавина. Абсолютное большинство составили дети грудного возраста (224). Из 386 пациентов 251 ребенок поступил в первые сутки заболевания, 96 - на 2-е сутки, 33 - на 3-и, и 6 - на 4-е сутки от начала развития патологии. Кроме клинического обследования, применены ультразвуковое и рентгенологическое исследования. У 314 пациентов успешным оказалось консервативное лечение, у 72 выполнены хирургические вмешательства. 48 больных прооперированы с использованием лапароскопического доступа, 24 пациентам проведена дезинвагинация при лапаротомии. Одному ребенку с подвздошно-ободочной инвагинацией произведена резекция подвздошной кишки в связи с некрозом последней. В двух наблюдениях причиной инвагинации являлся Меккелев дивертикул, у остальных пациентов органических причин не выявлено. Все дети выписаны в удовлетворительном состоянии. Летальных исходов не наблюдалось. Из 386 пациентов у 15 больных отмечалось наличие рецидивирующей инвагинации после проведенного ранее консервативного расправления.
1. Детская хирургия: национальное руководство / под ред. Ю.Ф. Исакова, А.Ф. Дронова. - М.: ГЭОТАР-Медиа, 2009. - 1168 с.
2. Барская М.А. Диагностика и лечение приобретенной кишечной непроходимости у детей: учебное пособие для студентов мед. вузов / Федеральное агентство по образованию; Федеральное агентство по здравоохранению и социальному развитию; Гос. образовательное учреждение высш. проф. образования «Самарский гос. мед. ун-т». - Самара, 2005. - C. 107.
3. Гераськин А.В. Инвагинация кишечника у детей / А.В. Гераськин, А.Ф. Дронов // Медицинский вестник Северного Кавказа. - 2009. - № 1. - С. 25.
5. Юсуфов А.А. Ультразвуковая диагностика инвагинации кишечника / А.А. Юсуфов, Г.Н. Румянцева, В.Н. Карташев // Медицинский вестник Северного Кавказа. - 2009. - Т. 13. - № 1. - С. 99.
Инвагинация кишечника является самым частым видом приобретенной кишечной непроходимости у детей, при этом в абсолютном большинстве данная патология встречается у пациентов грудного возраста 1. Инвагинация кишечника относится к смешанной форме механической непроходимости (сочетание обтурации и странгуляции). К данной патологии приводит дискоординация кишечной перистальтики с образованием участков спазма, что способствует внедрению одного участка кишечника в другой, при этом чаще внедрение происходит по ходу перистальтики. У детей грудного возраста эта патология развивается на фоне анатомо-физиологических особенностей, к которым относятся подвижность подвздошной и слепой кишки, незрелость Баугиниевой заслонки [2; 3]. Именно с этими особенностями связано то, что инвагинация у детей до года чаще всего развивается в области илеоцекального угла. Кроме того, развитию данной патологии способствует возрастная физиологическая незрелость ферментативного аппарата кишечника. Значительная роль в возникновении инвагинации принадлежит нарушению режима вскармливания ребенка и факторам, способствующим изменению перистальтики кишечника - кишечным инфекциям [3].
К инвагинации кишечника приводят и различные органические причины: полипы кишечника, опухоли, удвоение различных отделов кишечника и т.п.
В диагностике кишечной инвагинации, кроме клинического исследования, большое значение отводится ультразвуковому исследованию, которое практически в 100% выявляет данную патологию [4].
Лечение инвагинации у большинства пациентов удается выполнить консервативными методами 2 Показания к операции: наличие перитонита, тонко-тонкокишечной инвагинации и безуспешность консервативного лечения [5].
Цель настоящего исследования - анализ результатов диагностики и лечения инвагинации кишечника у детей.
Материал и методы исследования
В основу работы включен анализ наблюдений за 386 детьми с инвагинацией кишечника в возрасте от 4 месяцев до 7 лет включительно, находящихся на лечении в хирургическом отделении педиатрического корпуса Самарской областной клинической больницы им. В Д. Середавина с 2011 по 2017 год. Мальчиков было 247, девочек - 139 (табл. 1). Наиболее часто инвагинация развивалась у детей до 1 года (224 человека, 58,0%).
Распределение наблюдаемых больных по полу и возрасту
Сроки госпитализации наших пациентов в хирургический стационар значительно колебались. В первые 6 часов от начала заболевания было госпитализировано лишь 11 (2,8%) человек, от 6 до 12 часов - 102 (26,4%) ребенка, от 12 до 24 часов - 138 (35,8%) детей, от 24 до 48 часов 96 (24,9%) детей, и позже 72 часов без хирургической помощи оставались 6 (1,6%) пациентов (рис. 1).
Рис. 1. Давность заболевания к моменту госпитализации в хирургический стационар
Всем больным проводилось клиническое обследование, применялись лабораторные, рентгенологические и ультразвуковые методы исследования.
При сборе анамнеза выявлено наличие погрешности в питании у 48 детей (12,4%). В 23 (6%) наблюдениях инвагинация развилась на фоне острой респираторной инфекции, у 29 (7,5%) пациентов - на фоне кишечной инфекции.
Клинические проявления кишечной инвагинации практически во всех наблюдениях были ярко выраженными.
Приступообразные боли в животе, которые выражались периодическим беспокойством, отмечались у 383 (99%) пациентов. Приступы болей длились от 5 до 15 минут. Промежутки времени между приступами были равны 10-20 минутам. У 322 (83%) больных наблюдалась повторяющаяся рвота, в начале заболевания - содержимым желудка, затем - с примесью желчи, у 11 пациентов отмечалась рвота застойным содержимым. В 86 наблюдениях (22%) отмечалось повышение температуры тела до субфебрильных значений. У 47 (12%) больных наблюдалось выделение крови из заднего прохода, причем у большинства - в виде «малинового желе».
При поступлении в детское хирургическое отделение состояние 45 детей (11,7%) было расценено как удовлетворительное, у 305 (79,0%) - средней тяжести. 39 (10,1%) пациентов поступили в стационар в тяжелом состоянии. Тяжелое состояние отмечено у детей, поступивших в стационар в сроки от начала заболевания более 48 часов.
Вздутие живота определялось у 115 детей (29,8%). Инвагинат пальпировался в виде опухолевидного подвижного, цилиндрической формы, умеренно болезненного образования в 223 наблюдениях (57,8%). Наличие симптома Данса отмечено в истории болезни 89 детей (23%). У 350 (90,6%) больных живот при пальпации был мягким, у 36 (9,4%) детей определялось напряжение мышц передней брюшной стенки.
В общем анализе крови у 331 ребенка количество лейкоцитов не превышало 10,0х109/л, у 21 пациента отмечался лейкоцитоз от 12,0 до 15,0х109/л, в 34 наблюдениях - от 16,0 до 25,0 х109/л (эти дети поступили в стационар позже 48 часов от начала заболевания, при этом 6 больных из них поступили позже 72 часов).
Всем наблюдаемым детям выполнено ультразвуковое исследование органов брюшной полости. 312 пациентам (81%) ультразвуковое исследование было дополнено рентгенологическим - ирригографией.
На рисунках 2 и 3 отображена ультразвуковая картина кишечной инвагинации.
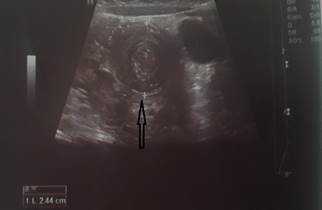
Рис. 2. Симптом «мишени»
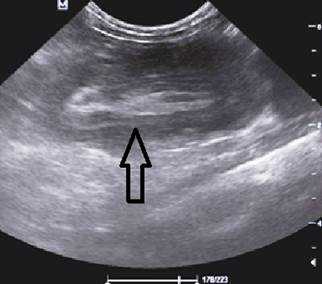
Рис. 3. Симптом «псевдопочки»
На рисунках 4 и 5 представлена картина кишечной инвагинации при рентгенологическом исследовании.
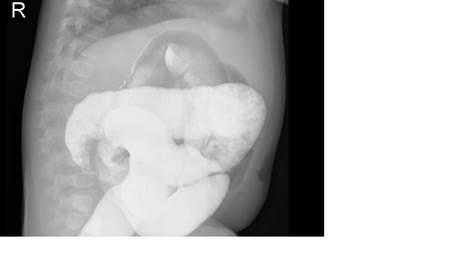
Рис. 4. Ирригограмма при тугом наполнении взвесью сульфата бария - симптом «клешней рака»
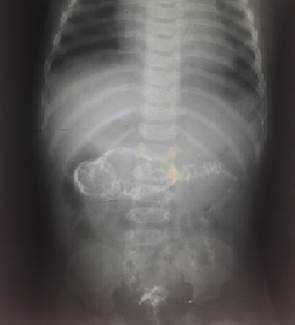
Рис. 5. Ирригограмма после опорожнения толстой кишки - симптом «кокарды»
ЛЕЧЕНИЕ. У 312 больных (80,8%) кишечная инвагинация устранена консервативно, у 2 больных (0,5%) инвагинация расправилась самопроизвольно. 72 ребенка (18,7%) оперированы. Показания к оперативному лечению были следующими:
- клинические признаки перитонита;
- тонко-тонкокишечная инвагинация (диагностирована при УЗИ);
- безуспешность консервативного лечения.
У 187 детей дезинвагинация произошла во время выполнения ирригографии.
В 125 наблюдениях инвагинация устранена при нагнетании в толстую кишку воздуха с контролем создаваемого давления. Этот метод используется нами у детей любого возраста. Для введения в прямую кишку воздуха мы применяем интубационную трубку (трубку для интубации трахеи), размер которой подбирается в зависимости от возраста ребенка. Трубка с помощью переходника соединяется с манометром и баллоном Ричардсона (рис. 6). Преимуществом данного устройства является наличие манжетки, которая позволяет создать герметизм при нагнетании воздуха в толстую кишку.
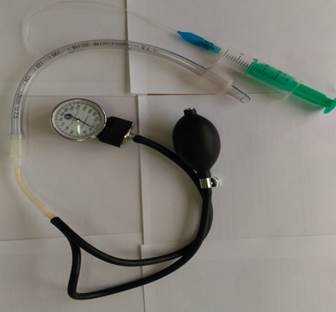
Рис. 6. Устройство для консервативного расправления инвагинации
Консервативная дезинвагинация проводится в операционной под общим обезболиванием. Перед манипуляцией необходимо произвести пальпацию живота для определения инвагината. Затем в прямую кишку пациента вводится интубационная трубка, после чего раздувается манжетка с целью создания герметизма во время нагнетания в кишку воздуха.
С помощью баллона Ричардсона начинается нагнетание воздуха, при этом отслеживается поступление воздуха в толстую кишку: в начале наблюдается асимметрия живота при прохождении воздуха до инвагината, при дальнейшем нагнетании воздуха при условии расправления инвагината живот становится симметричным в связи с прохождением воздуха в проксимальные отделы кишечника. В это время пальпаторно инвагинат перестает определяться. Затем от трубки отсоединяется баллон Ричардсона для удаления избыточного воздуха из кишечника. Ребенок помещается в палату. После полного пробуждения пациента выполняется обзорная рентгенография брюшной полости, на которой отмечается наличие газа как в толстой, так и в тонкой кишке.
В 26 наблюдениях консервативная дезинвагинация была безуспешной. Эти дети оперированы.
У 15 детей после пневмодезинвагинации и у 24 пациентов после дезинвагинации посредством ирригографии отмечен рецидив инвагинации. Эти дети оперированы.
Тонко-толстокишечная инвагинация: случай успешного лечения на фоне острой кишечной инфекции
В сентябре 2021 года в Ломоносовскую межрайонную больницу обратился 19-летний парень с жалобой на боль в животе.
Жалобы
Пациента мучили спазмы и вздутие в околопупочной области и правой части живота. Парень чувствовал общее недомогание и слабость. У него также был трёхкратный жидкий стул без рвоты.
Анамнез
Состояние ухудшилось за 2 дня до обращения в больницу, после того как парень съел шаурму. Через 12 часов появилось вздутие и общее недомогание, чуть позже — спазмы. Пациент пытался решить проблему с помощью лекарств, но это не принесло результата, поэтому он обратился в приёмное отделение.
Парень рос и развивался в нормальных условиях. Со здоровьем проблем не испытывал: хронических заболеваний и операций не было, ранее желудочно-кишечный тракт не обследовал, подобных состояний не замечал.
Обследование
Пациент находился в удовлетворительном состоянии, вёл себя адекватно. Кожа нормального цвета, температура тела — 36,6 °С, язык влажный с небольшим количеством серого налёта.
На осмотре у парня была несильная боль в правой части живота и рядом с пупком. Живот был подвздут, при этом мышцы передней брюшной стенки оставались расслабленными.
Обзорная рентгенография брюшной полости показало единичные уровни жидкости в тонкой кишке и пузырьки газа в её стенке (пневматоз).
УЗИ подтвердило пневматоз кишечника, а также выявило увеличение лимфоузлов брыжейки тонкой кишки до 1,6 см и внедрение толстой кишки в тонкую на 2-3 см.
Диагноз
Предоперационный диагноз: неуточнённая острая кишечная инфекция. Тонко-толстокишечная инвагинация. Мезаденит (воспаление лимфатических узлов брыжейки кишечника).
Лечение
Пациенту провели операцию по устранению инвагинации и фиксированию вовлечённого участка подвздошной кишки.
В ходе вмешательства также обнаружили и удалили изменившийся на фоне болезни червеобразный отросток и дивертикул Меккеля (мешковидное выпячивание тонкой кишки).
На следующий день после операции пациент начал передвигаться и через сутки смог поесть жидкую щадящую пищу. Также принимал антибиотики.
На 4-е сутки парня перевели в дневной стационар для дальнейших перевязок и продолжения антибактериальной терапии. Рана зажила первичным натяжением. Через неделю после операции ему сняли швы и дали рекомендации по дальнейшему амбулаторному лечению.
Заключение
Этот клинический случай показывает, что кишечные инфекции способны вызывать острые хирургические состояния, которые требуют операции. Это также подтверждает необходимость хирургической службы в инфекционном стационаре.
Случай успешного лечения кишечной инвагинации без хирургического вмешательства
Над описанием клинического случая, представленного доктором Левченко Игорем Игоревичем, работали литературный редактор Елизавета Цыганок , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Вступление
2 ноября 2017 года в 22:30 в приёмное отделение Детской краевой клинической больницы Краснодара обратились родители с ребёнком, которому исполнилось 3 года и 9 месяцев. Малыш был бледным и беспокойным.
Мама ребёнка рассказала, что после кормления он неожиданно начал плакать и поджимать ножки к животу. Такой приступ длился около 5 минут, закончился так же неожиданно, как начался, и повторился ещё 10-12 раз. В это время ребёнок бледнел (становился «мраморным») и у него повышалось потоотделение.
Перерывы между приступами длились 15-20 минут. Когда ребёнок начинал плакать и поджимать ножки, мама давала ему Эспумизан и растолчённые таблетки Но-шпа, разведённые водой. После приёма лекарств приступ временно проходил, малыш выглядел заторможенным, уставшим и сонливым, но со временем начинал вести себя как обычно и спокойно играл с игрушками, пока приступ не начинался снова.
На фоне происходящего мама заметила, что у малыша сильно вздулся живот, поэтому она поставила ему клизму, но вместо кала вышли промывные воды, что ещё больше насторожило женщину.
Первый приступ произошёл примерно в 16:30. Несмотря на все попытки мамы облегчить состояние ребёнка, вечером ему стало хуже. Он отказывался от еды, один раз его вырвало зеленовато-жёлтой массой. После того как самолечение не дало никаких результатов, родители решили отвезти ребёнка в больницу.
Беременность протекала без осложнений. Малыш весом 3570 г родился при первых срочных естественных родах. Сразу после рождения чувствовал себя хорошо. Ребёнок рос и развивался соответственно возрасту. По словам родителей, травм, переливания крови и плазмы, переломов и операций у малыша не было.
Болел ОРВИ, трахеитом и бронхитом, перенёс ветряную оспу, корь и скарлатину. За две недели до обращения в приёмное отделение хирургического корпуса находился на стационарном лечении в детской инфекционной больнице.
Малыш стонал, плакал и активно дышал. Его кожа побледнела и покрылась холодным потом, слизистая глаз и носа пожелтела, а губы стали синюшными. Визуально определялся симптом Данса (небольшое западение правой подвздошной области).
Чтобы немного успокоить ребёнка, ему внутримышечно ввели Дротаверин, после чего он стал вялым и менее активным. Живот также стал немного мягче. В правой боковой области прощупывалось мягко-эластичное образование, похожее на гладкий, умеренно подвижный валик. При прощупывании ребёнок чувствовал небольшую боль.
После ректального осмотра следов крови или слизи на перчатке не осталось. Верхняя часть прямой кишки была пустой.
Ребёнку назначили УЗИ органов брюшной полости, которое выявило образование в виде двух тёмных (гипоэхогенных) колец со светлым (гиперэхогенным) кольцом между ними, напоминающее мишень.
Обзорная рентгенография показала небольшое количество газа в правой нижней части живота и признаки кишечной непроходимости: расширенные петли кишечника с чередованием тёмных и светлых участков, указывающих на наличие жидкости.
Было принято решение провести пневматическую дезинвагинацию — высвободить ущемлённую кишку с помощью воздуха. Чтобы обнаружить инвагинат, перед операцией ребёнку прощупали живот, после чего в прямую кишку ввели медицинское зеркало, к которому присоединили систему нагнетания воздуха (баллон Ричардсона). Малышу сжали ягодицы и начали осторожно и медленно нагнетать воздух. Чтобы следить за продвижением воздуха по толстой кишке, также необходимо было внимательно наблюдать за изменением формы живота ребёнка.
Ассимметричный живот сначала полностью округлился, а потом внутри послышался звук, как от приглушённой хлопушки: воздух расправил инвагинат и проник в тонкую кишку.
При повторном прощупывании живота инвагинат больше не определялся, а рентгеновский снимок показал равномерное распределение расширенных петель кишечника без жидкости и газа. В брюшной полости свободного газа также не было.
Процедура проходила под анестезией. Когда ребёнок очнулся, его перевели в палату интенсивной терапии, так как в обычных палатах не было мест.
- антибактериальное лечение;
- сосудистую поддержку с помощью растворов, восстанавливающих водно-солевой баланс;
- стимуляцию кишечной моторики.
Малышу сделали рентген с контрастным веществом: ввели раствор бария и прослеживали его продвижение по толстому кишечнику с помощью серии снимков, которые делали через 2, 3, 6 и 12 часов. Рентгенография подтвердила эффективность проведённого лечения, и ребёнок мог начать нормально питаться.
Этот клинический случай доказывает, что при своевременном обращении за медицинской помощью и госпитализации пациента, а также проведении адекватного лечения прогноз благоприятный. В большинстве случаев описанная консервативная терапия помогает устранить инвагинацию без хирургического вмешательства. Но обойтись только деинвагинацией нельзя: после неё нужно провести антибактериальную терапию и через капельницу ввести специальные растворы, чтобы восстановить водно-солевой баланс и нормальную работу кишечника.
Обычно кишечная инвагинация встречается у детей 4 - 9 месяцев из-за введения прикорма. Поэтому важно, чтобы родители добавляли новые смеси, овощное пюре и соки в рацион ребёнка постепенно и маленькими порциями. Нельзя одновременно давать разные виды прикорма.
Иногда инвагинацией болеют дети 2 - 3 лет. Чтобы этого не случилось, малышам нужно соблюдать режим питания и чаще гулять. После болезни им приходится снижать физическую нагрузку и не заниматься физкультурой в течение 6 месяцев.
Инвагинация кишечника - симптомы и лечение
Что такое инвагинация кишечника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чепрасова Владимира Дмитриевича, детского хирурга со стажем в 6 лет.
Над статьей доктора Чепрасова Владимира Дмитриевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Инвагинация кишечника — это внедрение одной части кишки в другую, в результате которого развивается кишечная непроходимость.
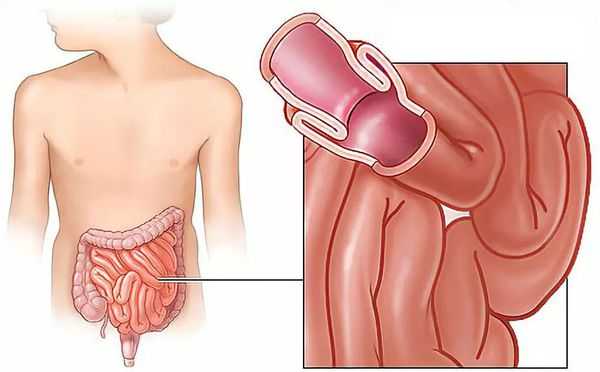
Данное заболевание является комбинированным видом механической непроходимости,так как оно сочетает в себе элементы обтурации (закрытия просвета кишки инвагинатом) и странгуляции (сдавления сосудов, питающих кишку).
Чаще всего к причинам возникновения инвагинации кишечника относят:
- возрастные особенности соединительной ткани у младенцев (крайне подвижный купол слепой кишки и недостаточность илеоцекального клапана, отделяющего тонкую кишку от толстой);
- незрелость нервной системы, которая просто даёт сбой — нарушается баланс между сокращениями продольных и круговых мышц кишки, а также возникает спазм вышележащего и парез (полное расслабление) нижележащего отдела кишки.
Дополнительными факторами риска могут стать:
- вирусные и кишечные инфекции;
- усиленная моторика (например, в ответ на приём слабительных);
- кишечная форма аллергии;
- муковисцидоз;
- туберкулёз брюшины и кишечника.
Также есть предположение, что инвагинацию кишечника может провоцировать именно аденовирусная или ротавирусная инфекция. [2] [3] Они поражают сначала Пейеровы бляшки кишечника, а затем мезентериальные лимфоузлы (лимфоузлы брыжейки тонкой кишки), где происходит размножение вируса. Этот тезис правильнее соотнести с большинством вирусных инфекций, например, с семейством пикорновирусов (вирус Коксаки, энтеровирусы).
Инвагинация кишечника встречается у абсолютно здоровых младенцев в возрасте 4-9 месяцев и является основной причиной кишечной непроходимости (в 85-90% случаев). [1]
У детей старшего возраста эта патология проявляется реже и часто имеет органическое происхождение:
- эмбриональные спайки Лейна (мембрана Джексона);
- энтероптоз — расположение петлей кишечника ниже нормы;
- дивертикул Меккеля — врождённая аномалия подвздошной кишки;
- полипы толстой кишки;
- кишечные удвоения;
- болезнь Геноха (геморрагический васкулит);
- гиперплазия (увеличение) лимфоидной ткани;
- новообразования, в том числе злокачественные.
Мальчики страдают данной патологией чаще девочек почти в два раза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы инвагинации кишечника
Проявления инвагинации зависят от её вида и продолжительности нарушения. К основным симптомам можно отнести:
- боль в животе;
- плач, беспокойство;
- отказ от еды;
- рвоту;
- выделение из заднего прохода розоватой слизи — симптом "малинового желе".
Заболевание начинается всегда внезапно с выраженного беспокойства, плача и болей в животе: ребёнок поджимает ножки, плачет, отказывается от пищи, игр и предлагаемых предметов. Так же неожиданно боли прекращаются, и ребёнок даже может продолжить играть, принимать пищу, но через некоторое время приступ повторяется.
Такой волнообразный характер болей объясняется движением волны кишечной перистальтики: при сокращении круговых мышц влагалища (ущемляющей части) инвагината в стенке (ущемлённой части) инвагината возникает гипоксия, вследствие чего появляется боль. На данном этапе возможна одно- или двукратная рвота рефлекторного характера (на высоте болевого синдрома). У ребёнка может быть нормальный стул, температура, как правило, не поднимается.
Если в период первых приступов ребёнок останется без квалифицированной медицинской помощи, то процесс инвагинации будет развиваться дальше:
- интервалы между "схватками" будут всё короче;
- боль постепенно станет постоянной;
- ребёнок будет бледным, истощённым, плаксивым, адинамичным, станет отказываться от пищи и игр;
- возникнет рвота, которая принесёт кратковременное облегчение или вовсе не облегчит состояние.
ВАЖНО: через некоторое время после приступов вид и поведение ребёнка не будут соответствовать слабому болевому синдрому — такое состояние следует расценивать как крайне тяжёлое, так как при отмирании стенки кишки боль прекращается, а патологический процесс прогрессирует. На этом этапе важным симптомом будет выделение из заднего прохода слизи, окрашенной в розовый цвет. Этот специфичный признак обнаруживается:
- в 70% случаев в первые 12 часов от начала заболевания (причём в 40% случаев — спустя 4 часа);
- в 30% случаев спустя 12 часов после начала заболевания.
В некоторых случаях симптом "малинового желе" не возникает ни в один из периодов болезни. В основном такое бывает в случае слепо-ободочной формы инвагинации. Это связано с отсутствием ущемления и преобладанием закрытия просвета кишки инвагинатом.
Проявления заболевания при слепо-ободочной и толстокишечной формах инвагинации невыразительны:
- нет выраженного беспокойства;
- приступы боли в животе становятся менее интенсивными и протекают с длительными "светлыми" промежуткам;
- рвота возникает только у 20-25% маленьких пациентов.
Патогенез инвагинации кишечника
Инвагинация кишечника чаще всего представляет собой внедрение проксимальной (ближней) части кишки в дистальную (дальнюю). По сути, это нарушение одновременно является и ущемлением части кишки, и закупоркой кишечной трубки, которые в дальнейшем становятся причиной патологических изменений в стенке кишки.
Механизм внедрения одной кишки в другую
В стенке кишки есть Мейсснерово и Ауэрбахово нервные сплетения [5] [6] , которые отвечают за то, чтобы мышцы кишки сокращались и расслаблялись. При введении в пищу незнакомого продукта — прикорма (например, фруктового сока или нового пюре) — происходит раздражение стенок кишки и вышеописанных нервных сплетений. В результате этого возникает спазм вышележащего отдела и парез (расслабление, невозможность сократиться) нижележащего отдела, которые в совокупности дают старт формированию инвагината: под воздействием спастических сокращений стенка кишки постепенно начинает втягиваться в её просвет.
Поскольку вместе с кишечной стенкой внедряется и её питающая часть — брыжейка — возникает замедление и полная остановка кровотока в венозном русле кишки, т. е. венозный стаз. В итоге данные процессы приводят к отёку, артериальной ишемии стенки и отмиранию поражённой кишки. Поэтому крайне важно вовремя распознать нарушения и обратиться к врачу.
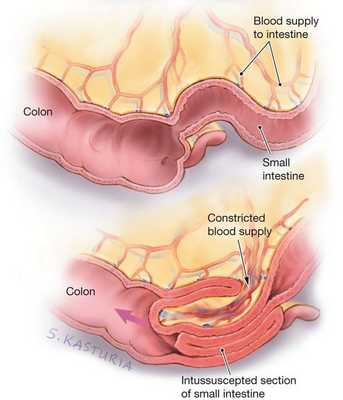
Классификация и стадии развития инвагинации кишечника
Инвагинация может образоваться на любом отрезке кишечника. По классификации J. Waldschmidt (1990), обычно выделяют три анатомических вида инвагинации кишечника:
- илеоцекальная — внедрение тонкой кишки в ободочную (встречается в 94% случаев);
- тонко-тонкокишечная — внедрение тонкой кишки в тонкую (встречается в 5% случаев);
- толсто-толстокишечная — внедрение толстой кишки в толстую (встречается в 1% случаев).
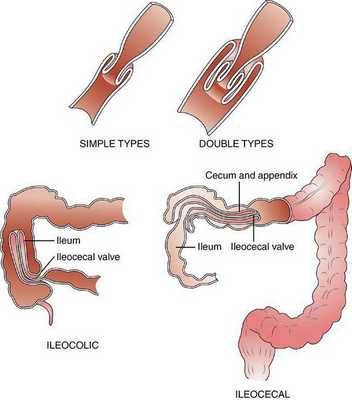
Илеоцекальная инвагинация, в свою очередь, можно разделить на два подвида:
- слепо-ободочная инвагинация — внедрение слепой кишки в восходящую ободочную ("головка" инвагината — слепая кишка);
- подвздошно-ободочная инвагинация — внедрение подвздошной кишки в восходящую ободочную через Баугиневу заслонку ("головка" инвагината — подвздошная кишка).
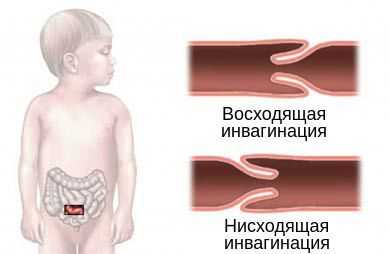
По направлению внедрения инвагината выделяют два типа инвагинации:
- нисходящая инвагинация — вышележащий участок входит в нижележащий (встречается редко);
- восходящая инвагинация — нижележащая часть кишки входит в вышележащую.
Инвагинация может протекать по трём клиническим типам:
- острое течение (в 98,8% случаев) — внедрение кишок, возникающее впервые, с характерным острым началом, сопровождающееся явными проявлениями кишечной непроходимости;
- рецидивирующее течение (в 0,7% случаев) — повторное внедрение кишок с острым началом;
- хроническое течение (в 0,5% случаев) — длительное внедрение кишок, при котором признаки клинической непроходимости выражены слабо.
Осложнения инвагинации кишечника
При длительном закрытии просвета кишки и закупорки сосудов возникнет кишечная непроходимость, а затем некроз (отмирание) стенки ущемлённой кишки. Некроз стенки ущемленной кишки может наступить через:
- 6-12 часов при подвздошно-ободочной инвагинации;
- 12-24 часа при тонкокишечной инвагинации;
- 36-48 часов при толстокишечной инвагинации.
Этот процесс в дальнейшем способен привести к перфорации — образованию отверстия в кишечнике.
Некроз и перфорация кишечника могут стать причиной развития перитонита. На это осложнение будут указывать такие симптомы, как:
- выраженный болевой синдром;
- сначала беспокойство, а потом полное безразличие ребёнка;
- вздутие живота;
- отсутствие отхождения газов и стула;
- выраженное ухудшение общего состояния.
Однако наличие отверстия в кишке редко приводит к развитию перитонита, так как ущемленная и уже некротизированная кишка находится внутри другой здоровой кишки.
Диагностика инвагинации кишечника
Диагностика инвагинации кишечника не вызывает трудностей и включает в себя осмотр, который производится детским хирургом, и инструментальное обследование.
Золотым стандартом считается проведение ультразвукового исследования (сонографии) органов брюшной полости, так как оно является неинвазивным, быстрым, безопасным, безболезненным и высоко информативным методом. [9] [10] При помощи сонографии можно диагностировать инвагинат не только на типичных, но и на атипичных участках кишечника, что повышает точность установления и верификации диагноза.
В момент УЗ-исследования врач может определить один из симптомов:
- симптом мишени (за счёт внедрения одной кишки в другую инвагинат на срезе выглядит как мишень);
- симптом "почки с завоздушенным центром".
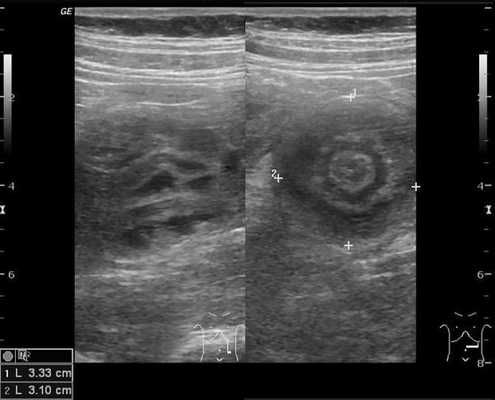
При осмотре хирург прощупывает живот пациента. Таким образом он может обнаружить характерный симптом слепо-ободочной инвагинации (симптом Данса) — "исчезновение" купола слепой кишки и выявление как бы пустой области правой подвздошной ямки. Дополнительным признаком может быть пальпаторное определение инвагината в брюшной полости в качестве дополнительного образования.
Очень важно произвести ректальное пальцевое исследование. Оно может быть очень информативным, так как с его помощью выявляются такие признаки инвагинации, как:
- расслабленные сфинктеры ануса — симптом Гиршпрунга;
- пальпируемая головка инвагината (при его расположении в сигмовидной кишке);
- эвагинация — выпадение головки инварианта через атоничные сфинкстеры ануса (возникает в тяжёлых случаях при толстокишечной инвагинации).
Также необходимо произвести осмотр содержимого прямой кишки и вышележащих отделов: при инвагинации можно обнаружить слизь малиновой окраски и кровь.
Дополнительными методами могут служить рентгенография органов брюшной полости, компьютерная томография и ирригография.
Лечение инвагинации кишечника
Лечение инвагинации кишечника подразумевает дезинвагинацию — высвобождение ущемленной кишки. Согласно Приказу Министерства здравоохранения РФ № 203 "Об утверждении критериев оценки качества медицинской помощи", лечение инвагинации кишечника должно производится не позже, чем через час после установления диагноза. [7] Дело в том, что патологический процесс в стенке ущемлённой кишки очень опасен. Поэтому важно как можно раньше и максимально быстро произвести дезинвагинацию.
Выделяют два основных принципа лечения инвагинации: хирургический (оперативный) и консервативный.
В случае тяжёлого общего состояния ребёнка необходимо произвести предоперационную подготовку:
- восстановить водно-электролитный баланс;
- снизить гипертермию;
- улучшить микроциркуляцию;
- как можно раньше ввести антибактериальные препараты.
Консервативная терапия
Лечение инвагинации кишечника длительное время было исключительно хирургическим, так как уровень диагностики был низким. На данный момент при отсутствии убедительных данных за перитонит и некроз ущемлённой кишки проводится консервативное лечение с помощью специальной манипуляции — дезинвагинации воздухом. [8] Эта процедура выполняется под общей анестезией и не причиняет ребёнку боль. Суть её заключается в ведении специальной трубки — ректального зонда с подключенной к нему системой нагнетания воздуха и манометром (ректоскопом с подсоединённым баллоном Ричардсона). Под определённым давлением воздух нагнетается в кишечник, и при помощи давления газа инвариант расправляется.
Данный метод считается золотым стандартом консервативного лечения инвагинации кишечника. Его эффективность подтверждена множеством мультицентровых исследований. [11] [12] [13] [14] [15]
Также существует метод гидродезинвагинации, основанный на воздействии гидростатического давления на инвагинат. Он подразумевает применение клизмы с нагнетанием тёплого физраствора или бариевой взвеси под контролем рентген-установки, которая ведёт непрерывную съёмку.
Стоит отметить, что метод с бариевой взвесью, по мнению авторов, имеет один плюс: барий является достаточно плотным и тяжёлым веществом, что может дать больше шансов для консервативной дезинвагинации. Однако в настоящее время данная взвесь не применяется, так как может привести к грозному осложнению: если во время дезинвагинации произойдет прорыв стенки кишки, то бариевая взвесь попадёт в брюшную полость, откуда удалить её будет крайне сложно, что даст толчок к развитию тяжёлого перитонита.
Сама по себе гидродезинвагинация в Федеральных клинических рекомендациях указана как дополнительный метод лечения, но она менее предпочтительна. [8]
Оперативное лечение
Хирургическое лечение инвагинации кишечника проводится значительно реже. Для его проведения существуют чётко сформулированные показания:
- наличие перитонита и верифицированного диагноза "Инвагинация кишечника";
- более 24-48 часов с момента начала заболевания;
- отсутствие эффективности от трёх попыток консервативной дезинвагинации (пневмодезинвагинации).
При наличии соответствующего оборудования и достаточной квалификации хирурга инвагинация устраняется через лапароскопический доступ. Если нет возможности произвести лапароскопическую дезинвагинацию, прибегают к открытой методике, которая уступает лишь в части послеоперационной реабилитации.
Сроки реабилитации крайне индивидуальны и зависят от многих факторов. Принято считать, что после лапароскопического высвобождения ущемлённой кишки реабилитация протекает проще и быстрее за счёт уменьшенного болевого синдрома.
Прогноз. Профилактика
В случае своевременного обращения за медицинской помощью и вовремя проведённого лечения прогноз благоприятный. Скорее всего, о данной проблеме через 1-2 года родители (а уж ребёнок и подавно) не вспомнят, так как последствий никаких нет.
Обычно после пневмодезинвагинации требуется, чтобы ребёнок находился в стационаре в течение 24 часов. Однако если инвагинация кишечника произошла на фоне, например, кишечной инфекции, то необходимо пройти курс стационарного лечения по поводу заболевания, которое привело к инвагинации, так как не устранив проблему можно спровоцировать рецидив инвагинации.
В тяжёлых случаях с некрозом кишки выполняется удаление отмершего участка и производится наложение кишечной стомы (выведение кишки на переднюю брюшную стенку и формирование противоестественного ануса). В этой ситуации прогноз будет зависеть от тяжести исходного и послеоперационного состояния и тяжести септического процесса.
Специфической профилактики инвагинации кишечника не существует, так как её причины обусловлены детским возрастом. Однако снизить риск возникновения данной патологии может правильное введение прикорма. [8]
Мочевой пузырь из подвздошной кишки - осложнения и функциональные результаты у 363 пациентов за 11 лет наблюдения
Создание искусственного мочевого пузыря стало стандартной методикой лечения рака мочевого пузыря [I]. В апреле 1986 г. мы начали предлагать мужчинам и женщинам реконструкцию нижних отделов мочевыводящих путей в виде формирования мочевого пузыря из подвздошной кишки [2, 3]. Во время принятия решения о тактике лечения пациент и уролог чувствуют себя более уверенными, если имеется информация о возможных осложнениях предлагаемого вмешательства, которые могут наступить в ближайшие и отдаленные сроки.
Материалы и методы Популяция пациентов. С апреля 1986 по август 1997 363 мужчин в возрасте 21 год - 83 года (средний возраст - 63 года) были последовательно пролечены с помощью радикальной цистэктомии единым блоком и формирования ортотопического искусственного мочевого пузыря из подвздошной кишки [2, 3]. Средний срок наблюдения в настоящем ретроспективном исследовании составил 57 месяцев (разброс от 10 до 137). У всех больных был переходноклеточный рак, стадия опухоли варьировала от T1 G3 до T4b, N0, М0. Все эти 363 больных образуют нашу базу данных для оценки послеоперационной смертности, а также ранних и поздних осложнений, которые далее подразделяются на обусловленные и не обусловленные формированием искусственного мочевого пузыря. Все мужчины, которые нуждаются в радикальной цистэктомии, сначала рассматриваются как кандидаты для формирования искусственного мочевого пузыря из подвздошной кишки. Наши представления о показаниях и противопоказаниях к ортотопической реконструкции согласуются с критериями, разработанными на международных совещаниях по согласованию общепринятой тактики лечения рака мочевого пузыря [1,4].
После операции все больные обследовались по следующему плану: в первые 2 года - каждые 3 месяца, на 3 и 4 году - раз в погода, а в последующем - ежегодно. Каждое обследование включало ультразвуковое исследование почек, цитологию мочи, рентгенографию органов грудной клетки, определение электролитов сыворотки, мочевины крови, биохимических показателей функции печени, взвешивание пациента, анализ на газы венозной крови. Метаболический ацидоз (избыток отрицательных оснований > 3 ммоль/л) компенсировался приемом внутрь бикарбоната натрия. Осадочная цистография (gravity cystogram) и экскреторная урография выполнялись ежегодно. Уровни витамина В 12 определяли начиная с 5 лет после операции. Трансректальное ультразвуковое исследование проводилось при каждом контрольном обследовании, чтобы не пропустить местный рецидив. Уретроскопия оставлялась для тех случаев, когда имелись подозрительные данные уретральной смывной цитологии, кровянистые выделения или дискомфорт при мочеиспускании.
Осложнения. Осложнения мы классифицировали на ранние (3 мес.). Ранние осложнения приводили к удлинению пребывания в стационаре, к повторным госпитализациям или к амбулаторному обследованию, выходящим за рамки обычного послеоперационного ведения больного. Затем мы подразделяли ранние и поздние осложнения на те, которые напрямую были связаны с формированием искусственного мочевого пузыря, и на те, которые не были непосредственно вызваны этой операцией. Эндоскопический доступ считался закрытым вмешательством, а эксплоративная операция - открытым вмешательством.
Результаты
Осложнения. Из 363 пациентов 11 (3,8%) умерли в послеоперационном периоде (таблица 2).
Наиболее частыми ранними осложнениями, не связанными с искусственным мочевым пузырем, явились: длительная непроходимость кишечника (7,1%), затем по частоте следовали пневмония (4,6%), симптомное лимфоцеле (3,5%) и тромбоз глубоких вен (3%). В 44 случаях по поводу осложнений, не связанных с искусственным мочевым пузырем, потребовалась повторная операция, наиболее частыми ее причинами при этом явились: синдром абдоминального сепсиса у 2,8% больных, а также непроходимость кишечника - механическая у 1,9% и паралитическая у 1,6%. У 4 больных с несостоятельностью подвздошного анастомоза потребовалось наложение отводящей илеостомы таблицы 2 и 3).
Таблица 1. Осложнения радикальной цистэктомии и формирования искусственного мочевого пузыря из подвздошной кишки у 363 больных.
Читайте также:
- Секреты красоты Клеопатры. Советы по уходу за собой
- Лекарства облегчающие отказ от курения и эффекты никотина
- Осложнения пункций при деструктивной пневмонии. Профилактика воздушной эмболии при пункции легкого
- Техника операции задней шейной декомпрессии межпозвоночного отверстия и ламинэктомии
- Нарушение эластичности стенки и перистальтики. Нарушение положения органа
