Техника артроскопического доступа к локтевому суставу
Добавил пользователь Владимир З. Обновлено: 02.02.2026
Артроскопия - это хирургическая операция, применяемая для осмотра, диагностики и устранения проблем внутри сустава.
Слова «артроскопия» происходит от двух греческих слов: «артро» — сустав, и «скопео» — смотрю, и дословно означает «смотреть в сустав». Во время артроскопии локтевого сустава в него вводится небольшая камера, называемая артроскопом. Изображение с камеры передается на телеэкран, и под таким визуальным контролем хирург вводит в полость сустава миниатюрные хирургические инструменты, с помощью которых выполняет все необходимые манипуляции.
Поскольку и артроскоп, и инструменты достаточно тонкие, то и разрезы для введения этих инструментов очень маленькие, в отличие более значительных разрезов, используемых при традиционных открытых вмешательствах. После операции пациенты испытывают меньше болевых ощущений, быстрее восстанавливаются и возвращаются к привычному для них образу жизни.
Артроскопические вмешательства на локтевом суставе начали выполняться в 80-х годах прошлого века. Они подняли диагностику, лечение и реабилитацию после травм и заболеваний локтевого сустава на новый уровень, который раньше было сложно представить. Техника артроскопических вмешательств на локтевом суставе продолжает развиваться и по сей день. Ежегодно появляются новые методики лечения, разрабатываются и внедряются новый инструментарий и расходные материалы для артроскопии локтевого сустава.
Локтевой сустав - это сложный сустав, образованный тремя костями:
- Плечевая кость
- Локтевая кость
- Лучевая кость
Сочленяющие поверхности костей, образующих локтевой сустав, покрыты суставным хрящом, гладкая поверхность которого защищает кости от повреждения и служит естественным амортизатором, поглощающим приходящиеся на сустав нагрузки.
Вся остальная внутренняя поверхность сустава покрыта тонкой оболочкой, называемой синовиальной мембраной. В здоровом локтевом суставе эта мембрана продуцирует небольшое количество жидкости, которая смазывает суставной хрящ и обеспечивает беспрепятственное скольжение костей друг относительно друга при движениях в суставе.
С внутренней и наружной стороны кости, образующие локтевой сустав, удерживаются коллатеральными связками.
Сзади и спереди локтевой сустав окружен мышцами. Кроме того, в непосредственной близости к суставным поверхностям и капсуле в области локтевого сустава проходят три крупных нерва, которые во время артроскопических операций необходимо защитить.
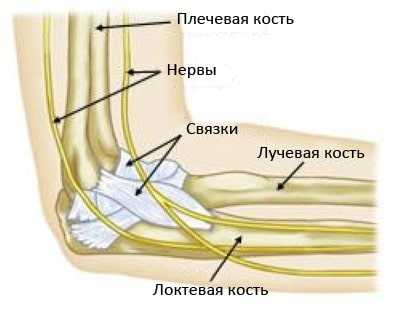
Локтевой сустав образован тремя костями: плечевой костью и двумя костями предплечья - локтевой и лучевой. Эти кости удерживаются вместе мощными связками, предотвращающими развитие вывиха в суставе.
Основными движениями в локтевом суставе являются сгибание, разгибание и ротация предплечья (пронация - вращение кистью вниз, супинация - вращение кистью вверх).
Сгибание и разгибание осуществляется в области сочленения плечевой и локтевой кости, а ротация - за счет сочленения локтевой и лучевой кости, причем в последнем случае в этом участвуют мышцы и связки, расположенные ниже на предплечье и в области лучезапястного сустава.
Доктор может порекомендовать вам артроскопическое вмешательство в случаях, когда связанную с тем или иным состоянием боль в локтевом суставе не удается купировать консервативными мерами. Консервативное лечение включает покой, физиотерапию и ряд препаратов, в т.ч. применяемых в виде инъекций в сустав, способствующих купированию воспаления. Воспаление - это нормальная реакция организма на травму или заболевание. Воспаление в суставе вызывает появление отека, боли и ограничения движений.
Наиболее частыми причинами проблем с локтевым суставом являются травма, избыточная нагрузка или связанный с возрастом износ внутрисуставных структур локтевого сустава. Артроскопия локтевого сустава помогает устранить болезненные проявления многих состояний, при которых повреждаются суставной хрящ и мягкие ткани вокруг локтевого сустава. Также артроскопия может быть рекомендована для удаление свободных внутрисуставных фрагментов костей и хряща или удаления рубцовых тканей, ограничивающих движения в суставе.
Наиболее распространенные артроскопические вмешательства на локтевом суставе:
- Лечение т.н. «локтя теннисиста» (латерального эпикондилита)
- Удаление свободных внутрисуставных тел (фрагментов хряща или костных фрагментов)
- Релиз внутрисуставных спаек для увеличения объема движений
- Лечение остеоартроза (артрита вследствие износа суставного хряща)
- Лечение ревматоидного артрита (артрит воспалительной причины)
- Лечение рассекающего остеохондрита (повреждение головчатого возвышения суставного конца плечевой кости вследствие физических перегрузок, наблюдаемое у метателей и гимнастов)
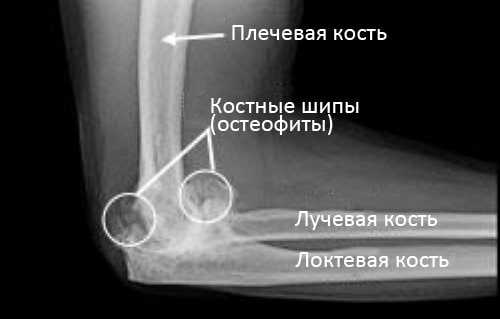
На представленной рентгенограмме локтевого сустава в боковой проекции видны признаки тяжелого остеоартрита. Обратите внимание на массивные костные выросты, сформировавшиеся вокруг сустава. При артроскопии эти выросты можно удалить, а также удалить любые свободно лежащие в суставе фрагменты хряща.
При некоторых состояниях локтевого сустава до сих пор наиболее эффективными считаются открытые варианты хирургических вмешательств. К таким состояниям и операциям можно отнести:
- Локоть гольфиста (медиальный эпикондилит)
- Восстановление целостности коллатеральных связок
- Фиксация многих переломов в области локтевого сустава локтевого сустава
- Декомпрессия локтевого нерва
При некоторых вариантах хирургических вмешательств комбинируются артроскопические и открытые доступы. Например, при тяжелом варианте рассекающего остеохондрита свободный костно-хрящевой фрагмент можно удалить артроскопически, а костную пластику поврежденного участка суставного конца плечевой кости выполнить открыто.
Если вы относитесь к той или иной группе риска, перед операцией вы должны будете пройти более углубленное обследование. Не забудьте проинформировать хирурга о любых препаратах или пищевых добавках, которые вы принимаете постоянно. Прием некоторых из таких препаратов перед операцией придется приостановить.
Если вы практически здоровый человек, артроскопия у вас будет почти амбулаторной операцией. Это означает, что после операции вам не придется оставаться в больнице.
Сотрудники клиники заранее свяжутся с вами, чтобы проинформировать о важных деталях, связанных с предстоящей операцией. Строго следуйте их рекомендациям, особенно касающимся того, когда вам следует прибыть в клинику, когда перестать есть и употреблять жидкости.
Анестезия
Перед операцией вы встретитесь с анестезиологом, который расскажет вам о возможных вариантах анестезиологического обеспечения операции. Артроскопия локтевого сустава чаще всего выполняется в условиях общей анестезии, это означает, что во время операции вы будете спать.
Регионарная анестезия, при которой блокируются нервы, отвечающие за чувствительность в области локтевого сустава, при этих операциях используется редко, поскольку ее эффект продолжает намного дольше, чем длится операция. Это, конечно, позволяет избавить пациента от боли сразу после операции, однако не дает возможности хирургу оценить функцию нервов верхней конечности по завершении вмешательства и убедиться, что с ними все в порядке.
При необходимости подобного обезболивания регионарная блокада может быть выполнена в послеоперационной палате после того, как хирург проведет необходимое ему неврологического обследование.
Укладка пациента на операционном столе
В операционной вам скорее всего дадут наркоз и введут внутривенно антибиотик. Антибиотики перед операцией назначаются для снижения риска инфекционных осложнений.
На операционном столе вы будете лежать так, чтоб хирург легко можно ввести в локтевой сустав артроскоп и увидеть все, что ему необходимо. При таких артроскопических операциях наиболее часто используются два положения пациента: на боку и на животе. В любом из этих положений под все костные выступы вашего тела для профилактики сдавления подкладываются мягкие подушки.
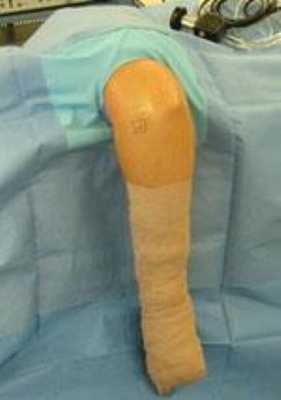
Типичная укладка для артроскопии плечевого сустава. Плечо пациента удерживается с помощью специального фиксирующего устройства.
На верхнюю часть вашего плеча накладывается турникет, а рука фиксируется специальным удерживающим устройством, чтоб во время операции она оставалась неподвижной. Для снижения отека предплечья и кисти на них во время операции может быть наложена компрессирующая повязка. Хирургическая бригада обрабатывает кожу в области операции раствором антисептика и укрывает руку и верхнюю часть тела стерильным операционным бельем.
На коже хирурги обычно отмечают костные и другие ориентиры, а также точки для формирования артроскопических портов.
Небольшие черточки на коже - это точки формирования артроскопических портов.
Ход операции
Сначала хирург вводит в полость сустава жидкость, чтобы увеличить его объем. Это облегчает осмотр всех внутрисуставных образований локтевого сустава, а также позволяет снизить риск повреждения кровеносных сосудов и нервов, проходящих близи сустава. Затем хирург делает несколько небольших проколов для введения в сустав артроскопа и инструментов.
Через артроскоп в сустав постоянно подается жидкость, с помощью которой полость постоянно промывается и обеспечивается хороший обзор. Изображение от артроскопа передается на видеоэкран, на котором хирург наблюдает за всеми проводимыми манипуляциями. Перед проведением тех или иных манипуляций внутри сустава хирург сначала полностью осматривает сустав. При необходимости осмотра полости сустава целиком используются 5 или 6 отдельных артроскопических портов. При выявлении проблемы хирург через отдельные проколы введет в сустав инструменты для ее устранения. При артроскопических вмешательствах используются инструменты для удаления, захвата, иссечения различных образований, проведения шовных нитей и завязывания узлов. Во многих случаях используются т.н. шовные якори, с помощью которых те или иные структуры фиксируются к костям.

Во время артроскопии хирург вводит в полость локтевого сустава артроскоп и небольшие инструменты.
По окончании операции хирург может ушить края разрезов швами или сопоставить их стерильными полосками пластыря, поверх которых накладывается мягкая марлевая повязка. В зависимости от особенностей операции эта повязка может меняться на другую мягкую повязку, допускающую возможность движений в суставе, либо на гипсовую повязку для исключения движений и защиты вашего локтевого сустава.
Свободные костные фрагменты и остеофиты, удаленные во время артроскопии, выполненной по поводу дегенеративного поражения локтевого сустава.
Послеоперационный период
После операции перед выпиской домой вы 1-2 часа проведете в послеоперационной палате. Медицинские сестры будут следить за вашим состоянием и при необходимости выполнят обезболивание. При выписке вы получите инструкции, как действовать дальше, какие препараты принимать, нужно ли вам применять лед или возвышенное положение для локтя, как ухаживать за повязкой. Затем желательно, чтобы кто-либо отвез вас домой (самому за руль садится нельзя) и по крайней мере на одну ночь оставался с вами дома.
Восстановительный период после артроскопических вмешательств обычно короче, чем после открытых операций, однако все равно не стоит ожидать полного восстановления раньше, чем через несколько недель.
На протяжении по меньшей мере первой недели после операции вы будете испытывать в той или иной мере выраженные болевые или дискомфортные ощущения. При более или менее обширных вмешательствах, пусть даже артроскопических, полностью боль исчезнет только через несколько недель. Доктор скорее всего выпишет вам обезболивающие препараты, которые вы будете регулярно принимать первые несколько дней после операции. Дополнительно вам могут быть выписаны и другие препараты, например, средства для размягчения стула или противовоспалительные.
В первые 48 часов после операции рекомендуется прикладывать к локтевому суставу лед и держать руку в возвышенном положении. Это уменьшить выраженность отека и уменьшит боль. Возвышенное положение означает, что ваша рука, когда вы лежите, должна находиться выше уровня сердца. В зависимости от особенностей операции доктор может порекомендовать лед и возвышенное положение на более долгий период.
Вам скорее всего будет рекомендовано регулярно заниматься гимнастикой для пальцев и лучезапястного сустава для улучшения кровообращения в конечности и снижения отека. Для профилактики контрактуры локтевого сустава доктор может рекомендовать как можно раньше начать восстановление движений в локтевом суставе. Когда вы сможете начать такие упражнения, а также сроки возвращения в обычной повседневной активности, зависит от характера проведенной вам операции.
Уход за повязкой также определяется характером выполненного вмешательства, а также предпочтениями хирурга. В большинстве случаев послеоперационная повязка и/или шина снимаются через 2-3 дня после операции. В этот период не следует трогать повязку и необходимо держать ее в сухости. В некоторых случаях вам будет рекомендовано сделать перевязку только при первом послеоперационном визите в клинику.
Реабилитация
Реабилитация является важнейшим компонентом вашего скорейшего возвращения к повседневной жизни. Специальные упражнения помогут вам как можно быстрей восстановить силу мышц и подвижность локтевого сустава. В зависимости от особенностей выполненного вмешательства вам будет предложен индивидуальный план реабилитации.
В некоторых случаях доктор научит вас или кого-либо из членов вашей семьи основным упражнениями, которыми следует заниматься дома в первые дни после операции. В более сложных ситуациях для ускорения восстановления движений, силы мышц и функции локтевого сустава назначается реабилитационное лечение в специализированном центре. Характер и продолжительность лечения зависят от характера вашей проблемы и типа выполненной операции.
Возвращение за руль, к основным повседневным занятиям и работе также зависят от характера предстоящей вам операции, и эти вопросы следует обсудить с доктором до ее проведения.
Возможные осложнения
У большинства пациентов, перенесших артроскопию локтевого сустава, не бывает каких-либо осложнений, однако, как и при любая другая операция, артроскопия сопряжена с определенными рисками. Если осложнения и случаются, обычно они незначительны и хорошо поддаются лечению. Однако во многих исследованиях сообщается, что риски инфекции и повреждения нервов при артроскопии локтевого сустава выше по сравнению с артроскопией, например, плечевого и коленного суставов. Возможными проблемами при артроскопии могут быть инфекция, кровотечение, тромбозы и травмы кровеносных сосудов и нервов.
Перед операцией вы обязательно обсудите с хирургом риски возможных осложнений в вашем конкретном случае.
Каждый пациент индивидуален, поэтому и сроки реабилитации в каждом конкретном случае разные.
Если объем операции в вашем случае невелик, иммобилизация конечности в вашем случае может быть не нужна, а реабилитационный период у вас закончится достаточно быстро. Вы сможете вернуться к работе или учебе уже через несколько дней после операции.
При более сложных вмешательствах реабилитационный период удлиняется. Хирургические доступы при артроскопии локтевого сустава невелики, однако это не означает, что объем внутрисуставного вмешательства такой же небольшой. Полное восстановление может занимать несколько месяцев. Восстановление - это медленный процесс, и только четкое соблюдение рекомендаций хирурга и выполнение всех пунктов плана послеоперационной реабилитации позволит вам добиться желаемого результата.
Артроскопия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Артроскопия - в настоящее время наиболее томный метод диагностики поражения внутрисуставных структур. Артроскопия применяется для диагностики поражений суставов в случаях, когда неинвазивные методы исследования неэффективны.
Значение артроскопии обусловлено рядом факторов:
- диагностической точностью метода;
- возможностью заменить артротомию закрытой операцией:
- усовершенствованием артроскопического оборудования, разнообразием инструментария, возможностью выполнения операции на различных суставах;
- возможностью проведения процедуры в амбулаторных условиях;
- коротким периодом реабилитации.
Преимущества метода артроскопии заключаются в минимальном повреждении суставных тканей, диагностической точности, способности полностью визуализировать все структуры сустава, в совершенствовании планирования дальнейшей терапевтической и оперативной тактики лечения. Кроме того, несомненными преимуществами метода являются небольшое количество послеоперационных осложнений и короткий период реабилитации.
Во время проведения диагностической артроскопии возможна запись патологических изменений в суставе на внешние носители, что позволяет проводить динамическое наблюдение за обследуемым.
Во время проведения диагностической артроскопии, при обнаружении внутрисуставных изменений, поддающихся одномоментной коррекции во время операции, диагностическая артроскопия пере ходит в лечебную.
При дегенеративных заболеваниях суставов артроскопия производится чаще всего на внутрисуставных структурах и суставном хряще. При воспалительных заболеваниях суставов объектом воздействии чаще всего является синовиальная оболочка.
В целом, операции при дегенеративных заболеваниях суставов могут быть разделены пи три группы;
- артроскопический лаваж и санация сустава;
- операции, направленные на стимуляцию восстановлении покровного хрящи;
- операции по трансплантации хряща.
Лечебное действие артроскопической санации и лаважа основано на удалении во время операции повреждённых структур, эвакуации с током воды свободных внутрисуставных тел, частиц хрящевой ткани, воспалительных агентов.
Вторая группа операций основана на активации репаративных процессов при нитрации субхондральной кости, которая позволяет мезенхимальным клеткам из костного мозга проникать в область хрящевого дефекта и замещать его фиброзным хрящом, состоящим преимущественно из коллагена 1 типа. К операциям этой группы относят абразивную хондропластику, субхондральную туннелизацию и создание микропереломов субхондральной кости.
В последние годы всё более широкое применение находят методы по восстановлению истинного гиалинового хряща. Эти методы основаны на трансплантации аутогенной или аллогенной хрящевой ткани в повреждённую область.
Для чего проводится артроскопия?
Основная цель — удалить патологическую ткань из сустава и улучшить механическую функцию воспалённого сустава. Даже несмотря на невозможность полного излечения, синовэктомия возвращает нормальную функцию суставу вследствие удаления патологических воспалительных тканей, устранения синовита.
Показания к проведению артроскопии
Артроскопическая синовэктомия показана при хронических синовитах, не восприимчивых к медикаментозному лечению в течение 6 мес и более. В ряде работ было показано, что, устраняя обширный очаг воспаления, замедляют прогрессирование суставной эрозии и разрушение хряща. Вследствие потенциальной способности синовэктомии предотвращать изменения в суставе некоторые авторы предлагают у молодых пациентов, имеющих рентгенологические изменения, производить синовэктомию в более ранние сроки.
Противопоказания к проведению артроскопии
Любые повреждения кожных покровов в области артроскопических доступов, инфекция кожных покровов. Инфекционный артрит не относят к противопоказаниям к артроскопии. Напротив, в настоящее время суставная инфекция - показание к артроскопической санации. Относительным противопоказанием к артроскопии можно считать конечные стадии деформирующего артроза, когда проведение операции может быть технически затруднено. Кроме того, было показано, что у пациентов с выраженным поражением сустава (IV стадия деструкции) синовэктомия даёт неприемлемо высокий процент неудачных результатов.
Как подготовится к артроскопии?
Артроскопия, несмотря на малоинвазивность, всё же операция, поэтому в предоперационном периоде проводят обследование пациента для оценки общесоматического состояния, оценивают операционный и анестезиологический риск.
Как проводится артроскопия?
Операция артроскопия проводится под местной, регионарной или общей анестезией. Выбор метода анестезии зависит от соматического и психологического состояния пациента, от объёма оперативного вмешательства. При операции на суставах нижних конечностей часто применяют спинальную анестезию, обеспечивающую хорошую мышечную релаксацию и устраняющую дискомфорт при использовании турникета, при местном обезболивании этого эффекта добиться не удаётся.
Артроскопия выполняется с использованием пневматического турникета в положении больного лёжа на синие. Оперированная конечность может быть уложена в специальный фиксатор и согнута под углом 90°. Диагностическую артроскопию чаще всего выполняют из стандартных передненаружного и передневнутреннего доступов, расположенных на 1 см выше суставной щели и на 1 см латеральнее к медиальнее края собственной связки надколенника. При выполнении лечебной артроскопии в зависимости от места локализации патологических изменений можно использовать добавочные артроскопические порталы, такие, как заднемедиальный, заднелатеральный, верхнемедиальный, верхнелатеральный и другие.
Артроскопическая синовэктомия позволяет решить некоторые проблемы, с которыми сталкиваются хирурги при открытой синовэктомии, радикальность резекции и послеоперационные осложнения. При использовании дополнительных порталов и оптики с разными углами зрения можно работать в любом отделе сустава под прямым визуальным контролем. Как и при открытой методике, удаление синовии облегчается отделением внутреннего синовиального слоя от подлежащего. Это может быть выполнено при помощи моторизованного бора.
Сразу после артроскопии разрешены изометрические упражнения и активные движения в оперированном суставе. Поскольку артроскопические доступы не нарушают нормальную функцию мышц, конечность быстро возвращается в первоначальное состояние. Полную активность разрешают после заживления ран, при отсутствии боли, отёка и восстановлении полного объёма движений и силы конечности. В ряде случаев назначают физиотерапию. Большинство авторов отмечают, что отказ от костылей и восстановление дооперационного объёма движений достигается к 7 10-му дню после артроскопической синовэктомии коленного сустава.
Операционные характеристики
Эффективность артроскопической синовэктомии на сегодняшний день показана во многих работах. В исследовании, проведённом на 84 пациентах с ревматоидным артритом, было показано, что после артроскопической синовэктомии к концу 5-го года наблюдения отмечали достоверное уменьшение болевого синдрома, улучшение функции сустава, отсутствие признаков местного воспаления. В другой работе через 3 года наблюдений отмечено 90% хороших результатов, но к концу 5-го года процент положительных исходов снизился до 75%. Несмотря на вариабельность клинических данных, к целом в большинстве исследований через 2 года после операции отмечают клиническую ремиссию. Принимая во внимание малую травматичность и низкий процент осложнений, можно считать артроскопическую синовэктомию методом выбора при лечении стойких рецидивирующих синовитов коленного сустава. не поддающихся консервативному лечению.
Артроскопия локтевого сустава
В последнее время широкое распространение и внедрение в клиническую практику получила артроскопия локтевого сустава. Помимо чисто диагностических целей (ревизия внутрисуставных структур, биопсия синовиальной оболочки и суставного хряща), выполняют различные оперативные манипуляции: удаление внутрисуставных тел, санацию очагов хондромаляции, артролиз и т.д.
Методика проведения артроскопии локтевого сустава
Предварительно проводят маркировку локтевого сустава при сгибании его до 90°: делают разметку латерального и медиального надмыщелков плечевой кости, головки лучевой кости и всех используемых артроскопических доступов.
Положение больного
Супинационная позиция. Положение больного - на спине, руку в плечевом суставе отводят до 90°. Дистальный отдел предплечья и кисть фиксируют таким образом, чтобы в случае необходимости можно было осуществить вытяжение через специальное, прикрепляющееся к операционному столу подвесное устройство с блоком и противовесом. При этом удерживают сгибание в локтевом суставе под углом около 90°.
Пронационная позиция. Положение пациента - на животе. Исследуемая рука свободно свисает с края операционного стола. В этом варианте подвесная система не нужна, плечо отведено до 90°, в локтевом суставе самопроизвольно устанавливается угол сгибания 90°. Под плечевой сустав и верхнюю треть плеча устанавливают короткую подставку с валиком.
В верхней трети плеча накладывают пневматический жгут. Максимальное давление - 250 мм рт.ст.
На первом этапе осуществляют максимальное наполнение полости локтевого сустава физиологическим раствором, что позволяет сместить нервные и сосудистые структуры кпереди и исключает возможность их повреждения. Наполнение сустава производится через прямой латеральный доступ, в нём же устанавливают постоянную канюлю для оттока. Топографически этот доступ располагается в центре так называемого треугольника Smith, образованного серединой головки лучевой кости, верхушкой локтевого отростка и латеральным надмыщелком плеча. Иглу вводят перпендикулярно поверхности кожи через мышцы и суставную капсулу. Обычно объём полости сустава составляет 15-25 мл. Признаком того, что сустав максимально наполнен, служит истечение жидкости из иглы под давлением. Рекомендуемое давление в полости сустава - до 30 мм рт.ст. При более высоком давлении может возникнуть наряду с перерастяжением капсулы и перерастяжение лучевого нерва.
Наиболее часто при артроскопии локтевого сустава используют три основных доступа: переднелатеральный, переднемедиальный и заднелатеральный. Остальные доступы считают добавочными и используют по мере необходимости. Недопустимо «слепое манипулирование» инструментами в полости сустава: это может привести к повреждению сосудисто-нервного пучка и/или суставного хряща даже при максимальном наполнении полости сустава.
Диагностическую артроскопию локтевого сустава начинают с переднего отдела. Это связано с тем, что максимальное расширение суставной полости возможно только при условии сохранения герметичности суставной капсулы, а при выполнении заднего доступа это условие уже не соблюдается - соответственно, нет максимального наполнения и перемещения нейрососудистых структур кпереди.
Переднелатеральный доступ. Согласно данным J.R. Andrews (1985), этот доступ расположен на 3 см дистальнее и на 1 см кпереди от латерального надмыщелка. В этом случае при введении троакар проходит вентральнее головки лучевой кости через короткий лучевой разгибатель кисти, всего в 1 см от лучевого нерва, расположенного кпереди. W.G. Carson (1991) определяет точку для этого доступа на 3 см дистальнее и на 2 см кпереди от латерального надмыщелка, вследствие чего ещё больше приближается к лучевому нерву. В эксперименте на трупных препаратах мы отработали оптимальную, на наш взгляд, точку для этого доступа: она расположена на 1 см дистальнее и на 1 см кпереди от латерального надмыщелка. В продольном направлении делают разрез кожи длиной 0,5 см. Оболочку артроскопа с тупым троакаром вводят строго по направлению к венечному отростку. Траектория проходит прямо, спереди головки лучевой кости, через короткий лучевой разгибатель и в 1 см от лучевого нерва. Артроскоп вводят при пронации предплечья, что уменьшает риск повреждения глубокой ветви лучевого нерва.
В первую очередь осматривают медиальный отдел капсулы сустава.
В части случаев можно отметить сморщивание и рубцевание медиального отдела капсулы сустава. При гипертрофии синовиальных ворсин, затрудняющей осмотр сустава, производят шейвирование синовиальной оболочки.
Затем артроскоп перемещают из медиального отдела в средний, а потом в латеральный отдел сустава. Последовательно осматривают блок плечевой кости, венечный отросток, головочку мыщелка плеча и головку лучевой кости. При осмотре этих структур обращают внимание на состояние хрящевого покрова, наличие очагов хондромаляции, их распространённость, глубину поражения хрящевой пластины, наличие остеофитов венечного отростка, его деформацию и соответствие блоку плечевой кости при сгибании и разгибании. Головочку мыщелка плеча осматривают спереди, головку лучевой кости - при ротационных движениях предплечья, что даёт возможность осмотреть примерно три четверти её поверхности.
Существует второй способ установки переднемедиального доступа. При этом артроскоп, введённый через переднелатеральный доступ, продвигают в нижнемедиальный отдел сустава. Затем артроскоп заменяют на длинный троакар, который упирается в медиальную стенку сустава, и снаружи в области выступающего конца троакара делают надрез кожи. На наш взгляд, второй способ имеет преимущества, так как полностью отсутствует риск повреждения суставного хряща при введении троакара. Кроме того, точка, выбираемая в полости сустава под контролем зрения, максимально удалена от передней поверхности сустава и, следовательно, от сосудисто-нервного пучка.
Во время артроскопии возможна инверсия, т.е. перестановка артроскопа и инструментов, так как лучшая визуализация синовиальной оболочки латерального отдела сустава, головочки мыщелка плеча и головки лучевой кости осуществляется из переднемедиального доступа.
Основным диагностическим доступом для заднего отдела сустава считают задне-латеральный доступ, локализованный на 3 см проксимальнее верхушки локтевого отростка, сразу же за латеральным краем сухожилия т. triceps. В зоне доступа проходят ветви заднего кожного нерва предплечья и латерального кожного нерва плеча. Для предупреждения их повреждения необходимо при выполнении доступа исключить использование острого троакара.
Второй способ установки заднелатерального доступа - по ходу суставной щели между прямым задним и среднелатеральным доступом. В этом случае артроскоп проходит в ямку локтевого отростка снизу вверх, что имеет свои преимущества для обзора. Инструментальным доступом тогда будет прямой задний. Посредством заднелатерального доступа можно визуализировать ямку локтевого отростка, верхушку локтевого отростка, заднелатеральную сторону плечелоктевого сочленения. При осмотре необходимо выполнять сгибательно-разгибательные движения в суставе, что позволяет более полноценно осмотреть эту зону.
Прямой задний доступ находится чуть латеральнее срединной линии, проходящей через локтевой отросток. Троакар проводят непосредственно через сухожилие трёхглавой мышцы по направлению к центру локтевой ямки. Этот доступ используют для установки артроскопа, тогда как инструменты проводят через заднелатеральный доступ.
После проведения артроскопии накладывают швы на кожные раны. Показана иммобилизация конечности - на косыночной повязке. На следующий день начинают активные движения в локтевом суставе.
Артротомия
Обнажение сустава и вскрытие его полости производится хирургическим путем, и данная манипуляция в ортопедической и травматологической хирургии определяется как артротомия, которая может проводиться различными оперативными доступами. [1]
Показания
Показаниями к артротомии является необходимость любой операции на суставах, требующей доступа к их структурам - для хирургического устранения имеющихся у пациентов проблем, в частности:
- перелома сустава, при котором нужна открытая репозиция костных отломков и их внутренняя фиксация в правильном положении;
- разрыва связок - для их реконструкции;
- скопления гнойного экссудата в суставной сумке при воспалительных суставных заболеваниях. Например, артротомия при гнойном артрите или синовите любого сустава, гнойном бурсите коленного сустава, плечевого или локтевого суставов проводится для удаления гноя из суставной полости - дренирования, когда нет улучшения после артроцентеза (внутрисуставной пункции).
Без широкого хирургического доступа к суставу не обойтись:
- при удалении остеофитов, фрагментов костей и хряща, внутрисуставной кисты или опухоли;
- когда требуется иссечение синовиальной оболочки - синовэктомия суставов, к которой могут прибегать в случаях ревматоидного и реактивного артрита, остеартроза, остеохондроматоза;
- в случаях проведения внутрисуставного артродеза - искусственной стабилизации сустава при его деформации или патологической подвижности;
- при артропластике - восстановлении подвижности сустава у пациентов с анкилозами или врожденными дефектами сочленения;
- если предполагается установка суставных имплантатов - эндопротезирование суставов.
Подготовка
Как правило, оперативное вмешательство на суставах проводится в плановом порядке, поэтому все необходимые обследования проходят на этапе выявления и определения имеющихся у пациентов проблем - клинической диагностики суставов - и выбора стратегии лечения. Часто ортопедическая хирургия становится неизбежной при отсутствии эффекта медикаментозной и физиотерапии. [2]
Перед операцией с артротомией, выполняемой в условиях клинического стационара, подготовка обязательно включает уточнение состояния конкретного сустава, для чего проводится его предоперационная визуализация: рентген, УЗИ, КТ или МРТ.
Также пациенты сдают общий анализ крови; анализы на гепатит, RW и ВИЧ; коагулограмму и общеклинический анализ синовиальной жидкости.
За неделю до срока операции следует прекратить прием антикоагулянтов, в том числе, содержащих ацетилсалициловую кислоту, а последний прием пищи должен быть не менее, чем за 10-12 часов до операции.
К кому обратиться?
Техника проведения артротомии
Техника проведения данной хирургической манипуляции зависит от конкретного диагноза, цели вмешательства и применяемой хирургом методики доступа на различных суставах, имеющих свои особенности костной и связочной анатомии. [3]
Для обезболивания операции (с учетом ее объема и локализации) используют как общий наркоз, так и регионарную или местную анестезию.
Артротомия тазобедренного сустава
Для хирургического дренирования при септическом артрите тазобедренного сустава или выполнения синовэктомии в случаях синовита тазобедренного сустава применяются такие стандартные доступы к нему, как: артротомия по Смиту-Петерсену - передний (илиофеморальный) доступ; переднебоковой доступ Уотсона-Джонса; заднебоковой доступ по Лангенбеку - с разрезом мягких тканей от задней верхней подвздошной ости к большому вертелу (бугру вверху бедренной кости - Trochanter major) и вскрытия суставной капсулы Т-образным рассечением.
При тотальном эндопротезировании тазобедренного сустава распространены задний, прямой передний и прямой боковой доступы. Например, прямая боковая артротомия тазобедренного сустава представляет собой разрез, который хирург начинают делать на 3 см ближе от средней трети большого вертела, продолжает по линии бедренной кости до ее бугра (на несколько сантиметров не доходя до него); надрез кожи и подкожных тканей производится до Fascia lata (широкой фасции бедра), которая также продольно надрезается перед боковым выступом Trochanter major. Далее - чтобы добраться до капсулы сустава - обнажаются ягодичные мышцы (m. gluteus medius и m. gluteus maximus) с их разделением путем тупой диссекции на уровне большого вертела.
Артротомия коленного сустава
В зависимости от диагноза и цели оперативного вмешательства артротомия коленного сустава может проводиться разными техниками: по Лангенбеку, Тилингу, Текстору. [4]
Так, артротомия по Текстору выполняется путем поперечного разреза дугообразной формы, который начинается у одного мыщелка бедренной кости и заканчивается у противоположного - ниже надколенника (коленной чашечки), с пересечением связок надколенника (Retinaculum patellae mediale и Ligamentum patellae).
Двумя продольными разрезами по бокам коленной чашечки выполняется артротомия по Войно-Ясенецкому или артротомия через боковой парапателлярный доступ.
При разрыве мениска, для удаления коленной чашечки, а также для проведения тотальной артропластики в случаях остеоартроза коленного сустава (гонартроза) для доступа к суставу используют медиальную парапателлярную артротомию. При этом делаются четыре разреза: два передних продольных - по обеим сторонам коленной чашечки, один через боковую поддерживающую связку и еще один продольный - выше края верхней части надколенника до середины границы Tuberculum medialis (медиального бугорка большеберцовой кости). [5]
Артротомия голеностопного сустава
Хирургическая фиксация перелома со смещением в области наружной или внутренней лодыжки признается наиболее адекватным оперативным лечением, обеспечивающим нормальную биомеханику голеностопного сустава после таких травм.
Оперативные подходы при артротомии голеностопного сустава: передний (медиальный) и переднебоковой, латеральный и заднебоковой.
При переднем доступе производится рассечение кожи и подкожной клетчатки над суставом по средней линии голени - вдоль большеберцовой (os tibia) и малоберцовой (os fibula) костей с вертикальным рассечением апоневроза голени между сухожилиями длинных разгибателей пальцев и большого пальца стопы - с выделением и защитой ветвей малоберцового нерва (кожных и глубоких), а также сосудов тыльной части стопы. Разрез может быть произведен медиальнее сухожилия передней большеберцовой мышцы с его боковым отведением (вместе с сосудисто-нервным пучком). Затем надрезается суставная капсула и обнажается сустав.
Боковая артротомия голеностопного сустава выполняется разрезом перед или сзади латерального края малоберцовой кости с его продолжением между мышцами голени - m. peroneus tertius (малоберцовой) и m. peroneus longus (длинной малоберцовой).
Артротомия с задним доступом - через разрез по заднебоковой границе пяточного (ахиллова) сухожилия до места его прикрепления к пяточной кости; также могут быть произведены два продольных разреза - с обеих сторон ахиллова сухожилия. Применение данной техники дает хирургу подход к дистальному концу большеберцовой кости, задней части голеностопного сустава, заднему концу таранной кости и таранно-пяточному суставу.
Артротомия плечевого сустава
Открытие полости сустава для проведения дренирования, согласно клиническому опыту, является более эффективным методом лечения септического артрита плечевого сустава, также к артротомии прибегают в случаях застарелого или привычного вывиха плеча.
Передняя артротомия плечевого сустава (по Лангенбеку) или дельтопекторальный доступ осуществляется разрезом, который начинается от передней поверхности латерального конца лопаточной кости (акромиона) далее спускается примерного на 8 см по переднему краю среднего пучка дельтовидной мышцы плеча (m. deltoideus) - с рассечением фасции (до суставного сухожилия) и разделением мышцы тупой диссекцией. Суставная сумка обнажается после растяжения мышечных волокон и рассечения проходящего через плечевой сустав длинного сухожилия caput longum (длинной головки) двуглавой мышцы плеча (m. biceps brachii).
Доступ к плечевому суставу может быть переднелатеральным, когда разрез также начинается от акромиона, но далее идет вниз по внутреннему краю двуглавой мышцы плеча - по ее медиальной борозде (sulcus bicipitalis medialis).
Артротомия локтевого сустава
При артротомии локтевого сустава по методике Лангенбека мягкие ткани на тыльной поверхности сустава разрезаются продольно - от нижней трети плечевой кости (humerus) до верхней трети предплечья; отросток локтевой кости (olecranon) пересекают поперечно и отсекается медиальный надмыщелок плечевой кости.
Артротомия может проводиться рассечением между задней мышцей предплечья - локтевым разгибателем запястья (m. extensor carpi ulnaris) - и локтевой мышцей (m. anconeus). Разрез проходит по линии, соединяющей латеральный надмыщелок плечевой кости и границу между проксимальной и средней третями локтевой кости (ulna). Разрез растягивают и надрезают общую фасцию разгибателя запястья; обнажают сухожилие верхней части локтевой мышцы, отсоединяют начало локтевого разгибателя запястья от латерального надмыщелка и оттягивают мышцы - чтобы обнажить переднебоковую поверхность суставной капсулы. Ее надрезают по переднему краю лучевой коллатеральной связки локтевого сустава (collaterale radiale) - от бокового надмыщелка до кольцевой связки лучевой кости.
Артроскопия при повреждении хряща (хондропластика)
Как известно, движение - это жизнь. В опорно-двигательном аппарате человека за движения отвечают суставы, а гиалиновые и фиброзно-волокнистые хрящи служат для смягчения ударов и обеспечения стабильности суставов. Их клетки регулируют естественный синтез и распад коллагена. Травмы, повышенные нагрузки на сустав и естественные процессы старения могут привести к повреждению и истиранию хрящей. В этом случае сустав не может правильно работать.
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни - спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
- резкая боль;
- отечность;
- ригидность;
- тугоподвижность;
- блокада сустава.
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия - современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
- повреждения хрящевой поверхности травматического генеза;
- дегенеративные изменения суставного хряща;
- начальные стадии артрозов.
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
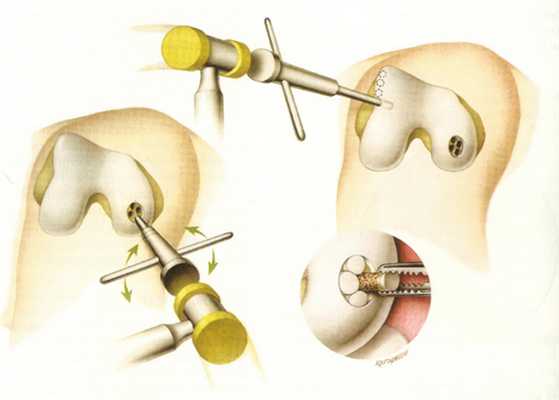
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана . Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика . Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ - приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии - щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Читайте также:
- Клиника интоксикации продуктами распада урана. Влияние изотопов урана на организм
- Комплекс Эйзенменгера у ребенка. Синдром (комплекс) Тауссиг
- Диагностика внутричерепных метастазов по КТ, МРТ
- КТ, МРТ при ecchordosis physaliphora
- Клинический пример гемофильтрации при ревматизме. Ультрафильтрация крови при сердечной недостаточности
