Техника дорсолатерального доступа к голеностопному суставу
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
В нашей клинике артроскопию суставов проводят одни из самых лучших специалистов России и Европы, успешно выполнившие десятки тысяч артроскопических вмешательств за последние 30 лет.
Среди них и самая первая, сделанная в Ленинграде в 1986 году, которую провел Кузнецов Игорь Александрович - ныне профессор травматологии и ортопедии главный врач СпортКлиники.
Голеностопный сустав - это сложное анатомическое образование, обеспечивающее подвижное сочленение между голенью и стопой. Состоит из трех костей: малоберцовой (наружная лодыжка), большеберцовой (внутренняя лодыжка) и таранной, а также мышц и связок. Основная его функция-осуществление движения стопы в одной плоскости (сгибание и разгибание), в стороны - приведение и отведение, ротационные. При этом сустав несет нагрузку веса всего тела и подвержен травматическим повреждениям (переломам, вывихам, растяжениям и разрывам связок) с наибольшей частотой. Для диагностики и лечения патологий становятся все более популярны артроскопические операции из-за низкой травматичности и быстрой успешной реабилитации. .
Симптоматика может быть острой и хронической и сходна с таковой при проблемах других суставов:
- Болевой синдром - ощущения могут иметь разный характер: резкая, ноющая, нарастающая со временем и при движении и т. п.
- Отечность может возникать при острой травматизации связок, сухожилий и костей, либо являться признаком хронического воспалительного процесса и скопления жидкости в полости сустава.
- При травмах, растяжениях и разрывах связочного аппарата наблюдается нестабильность, что приводит к аномальным движениям или нарушению функции.
- Снижение амплитуды сгибания и разгибания сустава может сопровождать большинство его патологических процессов.
- Блокада или «заклинивание» - симптом, сопровождающий наличие свободных хондральных тел внутри сустава, импинджмент-синдром и другие процессы. Может быть периодически возникающей или стать постоянной.
Как правило, симптоматика носит комплексный характер. И, чем раньше происходит обращение пациента к специалисту, тем более эффективным и щадящим будет процесс лечения. В настоящее время артроскопия помогает точно диагностировать и устранить большинство патологий голеностопного сустава. По частоте выполнения она занимает третье место после коленного и плечевого. Ввиду особенностей строения сустава выделяют несколько доступов к передней и задней его части. Близость нервных и сосудистых магистралей обуславливает дополнительные сложности техники исполнения оперативного лечения.
Подготовка к артроскопии
Подготовка включает лабораторное обследование, при необходимости - дополнительную диагностику сопутствующих заболеваний и консультации специалистов. Накануне операции рекомендуют воздержание от тяжелой пищи, за неделю - от алкоголя.
Ход операции
Эндоскопическое вмешательство проводится под местной (спинальной или проводниковой) анестезией. Доступ к оперируемому отделу избирается согласно предварительному диагнозу. После ревизии сустава врач принимает решение о необходимости и объеме лечебных мероприятий.
Показания к проведению артроскопии голеностопного сустава
Артроскопия голеностопного сустава при переломе таранной кости.
Наиболее часто артроскопия голеностопного сустава проводится по следующим показаниям:
Рассекающий остеохондрит
Это асептическое заболевание, характеризующееся некротизацией частей хряща и кости со временем, с дальнейшим отделением некротизировавшихся участков и образованием свободных хондральных тел. Заболевание встречается у лиц молодого возраста. В процессе артроскопии производится удаление некротизировавшихся тканей, фиксация жизнеспособных участков хряща, устранение очагов воспаления, санация суставной поверхности (дебридмент).
Импинджмент-синдром
Так именуется соударение костных структур сустава. Различают передний и задний импинджмент-синдром голеностопа, каждый из которых имеет свои особенности. В обоих случаях край большеберцовой кости соударяется с таранной костью, происходит защемление суставной капсулы и синовиальной оболочки, что сопровождается болевой симптоматикой и ограничением движений вплоть до блокады. Передний - наиболее распространен среди профессиональных спортсменов, часто интенсивно разгибающих стопу (баскетболисты, футболисты), и является следствием травм, в основном, связочного аппарата, задний - у артистов балета.
Предрасположенностью к заднему импинджменту может послужить ostrigonum - у некоторых людей бугристость таранной кости может быть отдельной костью. Импинджмент сопровождается периодическим воспалением, что впоследствии приводит к образованию костных разрастаний (остеофитов), соединительно-тканных рубцовых структур, спаек. Артроскопически удаляют остеофиты и другие патологически измененные ткани, патологические сращения. Функция сустава восстанавливается, как правило, полностью.
Повреждения хрящевой ткани
Могут быть травматической или дегенеративной этиологии, единичные или множественные, с полным отрывом частей хряща или без него. Тактика лечения избирается каждому пациенту индивидуально в зависимости от сроков, причин особенностей, распространения деформаций хряща. Оценивается возможность восстановления его целостности и фиксации отделившегося фрагмента, восстановление гладкой поверхности (абразивная хондропластика, дебридмент).
Хронический синовит голеностопного сустава
Довольно частая патология, обусловленная множеством факторов, при которой болевой синдром носит постоянный ноющий характер, может наблюдаться некоторая отечность и ограничение подвижности. Синовит (воспаление синовиальной оболочки сустава) при упорном рецидивировании лечат хирургически. Артроскопически производится полное или частичное удаление оболочки (синовэктомия). Впоследствии таким пациентам показано наблюдение и комплексное лечение во избежание осложнений.
Послеоперационная реабилитация
В послеоперационный период рекомендуется ограничить нагрузки, для чего используют гипсовую шину, костыли (не более 1-2 недель) или фиксатор. После снятия швов пациент проходит программу активной реабилитации, включающей различные виды ЛФК, физиотерапию и другие мероприятия, направленные на снижение отечности и восстановления двигательных функций. При соблюдении рекомендаций врача-реабилитолога, в течение двух месяцев пациенты полностью восстанавливаются и возвращаются к привычной активной жизни.
Артроскопия голеностопного сустава
Положение пациента лёжа на спине с упором под бедро. Целесообразно использование наружного тракционного устройства и жгута для лучшей визуализации. При артроскопии переднего отдела голеностопного сустава достаточно перевести стопу в положение максимального эквинуса для получения хорошего обзора, дистракция может понадобиться если потребуется добраться до более глубоких участков сустава.
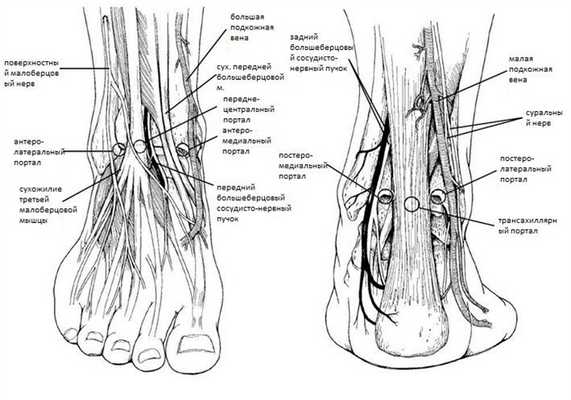
Артроскопические порты.
Устанавливать артроскопические порты следует крайне осторожно, так как они проходят в непосредственной близости от сосудисто-нервных пучков. Для выполнения артроскопии переднего отдела сустава предпочтительно перед установкой порта ввести в сустав 20 мл физиологического раствора, затем устанавливается антеромедиальный порт, в него вводится камера, и только под контролем световода выполняется антеролатеральный доступ в зоне свободной от ветвей поверхностного малоберцового нерва и вен.
Антеромедиальный портал голеностопного сустава - основной портал, чаще всего устанавливается первым, даёт доступ к передне-внутренним отделам сустава. Анатомическими ориентирами для установки служат сухожилие передней большеберцовой мышцы, внутренняя лодыжка и большая подкожная вена.
Антеролатеральный портал голеностопного сустава - основной портал, даёт доступ к передне-наружному отделу сустава, устанавливается кнаружи от третьей малоберцовой мышцы и поверхностного малоберцового нерва и кнутри от наружной лодыжки.
Передне-центральный портал голеностопного сустава - редко используется в связи с опасностью повреждения тыльной артерии стопы. Располагается кнутри от общего разгибателя пальцев и кнаружи от длинного разгибателя большого пальца.
Постеролатеральный портал голеностопного сустава - основной портал, даёт доступ к треугольной кости, располагается на 2 см выше верхушки наружной лодыжки между ахилловым сухожилием и сухожилиями малоберцовых мышц.
Постеромедиальный портал голеностопного сустава - основной портал, даёт доступ к треугольной кости и сухожилию длинного сгибателя большого пальца. Располагается на том же уровне что и антеролатеральный портал, сразу же кнутри от ахиллова сухожилия.
Трансахиллярный доступ используется редко в связи с его травматичностью.
Основными осложнениями артроскопии голеностопного сустава являются повреждение сосудисто-нервных пучков. Во избежание их травматизации крайне важно строго соблюдать порядок установки портов а при работе внутри сустава всегда направлять инструмент рабочей поверхностью в сторону камеры, так как существует высокий риск того что при неаккуратном движении вы можете повредить сосуд или нерв. Другим возможным осложнением является формирование синовиальной фистулы, по этой причине необходимо обеспечить адекватный кратковременный период иммобилизации голеностопного сустава после артроскопического вмешательства.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Артродез голеностопного сустава: виды замыкания, показания, осложнения
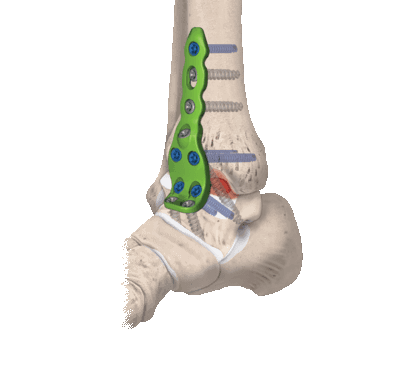
Артродез голеностопного сустава - оперативное вмешательство по искусственному сращению сочленяющихся суставных поверхностей голеностопа в физиологически выгодном для функционирования ноги положении. Основной целью хирургического лечения является придание опоропрочности проблемной зоне посредством полного блокирования ее подвижности (создания анкилоза). Обездвиживание достигается за счет жесткого соединения примыкающих концов костей сустава между собой специальными фиксаторами из металла (спицами, винтами, штифтами и пр.). Это позволяет прочно срастись суставным поверхностям друг с другом под нужным углом, то есть, привести сочленение в полное неподвижное состояние, что поможет пациенту избавиться от сильной боли и нестабильности стопы.
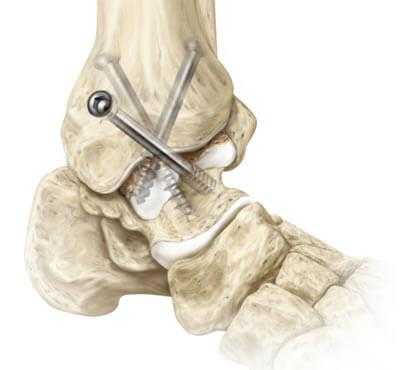
Техника артродезирования берет начало с самых истоков развития ортопедии, поэтому является устаревшей тактикой хирургии голеностопа. Открытие метода «замыкание сустава» датируется 1887 годом, впервые его предложил венский хирург Альберт. Операционные технические концепции мало чем изменились с того времени.
Эффективность артродеза голеностопного сустава имеет многолетнюю доказательную базу, но из-за радикального подхода и высокой частоты послеоперационных осложнений к вмешательству в стиле «ретро» обращаются в самых крайних случаях.
Травмы голеностопа сустава
Главное предназначение голеностопного сустава, образованного большеберцовой, малоберцовой и таранной костями, - быть надежной опорой для скелетно-мышечного аппарата. Этот отдел ноги должен стабильно выдерживать почти 90% от всей массы тела, когда человек стоит или выполняет в вертикальном положении любого рода физическую деятельность. Помимо опорных функций, сустав обеспечивает амортизацию конечности, разнообразные движения стопы в нормальной амплитуде:
- сгибание;
- разгибание;
- отведение;
- приведение;
- вращение.
Стабильную работу костного сочленения гарантирует здоровое состояние образующих его связок, костей, хрящей, мышц. Если хотя бы одна единица сустава выходит из строя, нарушается не только его работоспособность, но и происходит разбалансировка функций всего опорно-двигательного аппарата. Болезни голеностопного сочленения губительно отражаются на способности к передвижению, ведут к ухудшению походки, часто доводят человека до инвалидности. Нередко серьезные патологии, при которых может потребоваться артродез, начинаются с банальных травм, локализирующихся в данной зоне:
- ушибов;
- вывихов и подвывихов;
- переломов лодыжки;
- нарушения целостности пяточной кости;
- связочной дисторсии (растяжений, надрывов связок и пр.).
Поражения травматической природы чаще возникают вследствие прямого воздействия механической силы, что провоцируют локальные удары, падения с высоты, неудачные прыжки, резкие ротационные развороты. В конце концов, человеку иногда достаточно просто поскользнуться на скользкой поверхности или споткнуться, чтобы случилось повреждение составляющих структур голеностопного отдела.
Любые травматические поражения требуют своевременной диагностики и безотлагательной терапии. Спустя некоторый период травма, если не была оказана в свое время надлежащая медицинская помощь, дает о себе знать уже нешуточными последствиями. Патологии, ставшие результатом старой травмы, на фоне мнимого благополучия проявляются внезапным возникновением болей и нарастающей ограниченностью локомоторного, опорного потенциала. Люди не понимают, что случилось, откуда появился дискомфорт, а причиной оказывается былая травма.
Запомните! Сложные дегенеративно-дистрофические процессы, зачастую необратимые, преимущественно развиваются не сами по себе, а диагностируются как посттравматическое осложнение. Наиболее частые патологии посттравматического генеза с серьезным прогрессирующим течением - это артрит и остеоартроз.
Артроз, в свою очередь, является последствием артрита. Вот такой вот цепной механизм развития сложной клинической ситуации. От травмы до деформирующего остеоартроза (ДОА) несложно дойти за пару-тройку лет. Но если травму несложно вылечить консервативно, то с артрозом голеностопного сустава все иначе - это неизлечимая болезнь, которая критически угнетает качество жизни, негативно влияет на статику и динамику всей конечности.
Показания к проведению операции
Блокирование двигательных функций голеностопного сегмента путем костного сращения назначается при выявлении таких патологических состояний, как:
- вторичный (посттравматический) и первичный артроз 3-4 ст.;
- тяжело протекающий хронический артрит, в том числе по ревматоидному типу;
- постоянная боль в голеностопе и/или отдающая в коленный сустав, которая усиливается даже при несущественных нагрузках;
- выраженная хромота на почве деформации сустава;
- стойкое нарушение опороспособности стопы, выражающееся невозможностью стать в полном объеме на ногу из-за слабости голеностопного аппарата, разболтанности;
- сильная сгибательно-разгибательная контрактура сустава;
- парезы и параличи мышц голени, которые развились на фоне перенесенного в прошлом полиомиелита;
- неправильно сросшийся перелом, псевдоартроз.
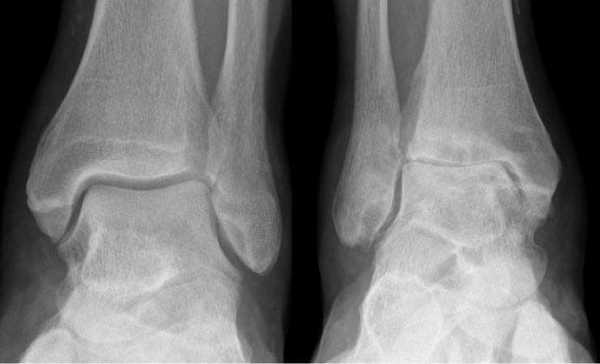
Артроз левого сустава. Суставная щель очень мала.
Противопоказания к артродезу голеностопного сустава
Артродезирование использовать в двигательно-опорном сегменте голеностопа не рекомендуется, если:
- пациент находится в том возрасте, когда костно-мышечная система продолжает активно расти (до исполнения 12 лет операция строго противопоказана);
- в суставе обнаружены свищи нетуберкулезного генеза;
- определены активные инфекционно-воспалительные процессы в зоне предполагаемого вмешательства или любые общие инфекционные болезни в фазе обострения;
- больной страдает тяжелыми формами легочной, почечной или сердечной недостаточности;
- присутствует хроническое заболевание в стадии декомпенсации (сахарный диабет и пр.);
- выявлена непереносимость на препараты анестезиологического предназначения.
Виды оперативного вмешательства
Когда износ и деформация сустава слишком сильные, это может стать препоной и для проведения замены суставного блока эндопротезом. Поэтому даже при всем желании поменять больной сегмент на искусственный аналог не всегда сделать реально. В этом и всех описанных ситуациях выше остается один выход - применить операцию по артродезу. Она позволит стабилизировать голеностоп и сократить болевую симптоматику до минимума, тем самым значительно улучшить качество жизни пациента. Существует несколько методов оперативного вмешательства.
- Внутрисуставный. В процессе хирургии выполняется вскрытие капсулы сустава с последующим удалением поврежденного гиалинового хряща с поверхностей костных элементов. После репозиции костей в выгодном положении выполняется их фиксация металлическими приспособлениями.
- Внесуставной. Фиксирование костей сочленения только при помощи укладки костного трансплантата, при этом хрящевые покровы резекции не подлежат.
- Комбинированный. Эта техника подразумевает сочетание в одном хирургическом процессе двух способов: внутрисуставного и внесуставного. Так, хрящевые структуры с сустава полностью счищаются, внедряется аутотрансплантат, который фиксируют специальными металлическими пластинами.
- Компрессионный. Операция заключается в сдавливании сочленяющихся поверхностей аппаратом компрессионного или компрессионно-дистракционного типа для дальнейшего их сращения. Широко применяемые конструкции - аппараты Илизарова, Гришина, Волкова-Оганесяна. Удаление хряща не исключается. Вживление костного трансплантата для способа компрессии не требуется.
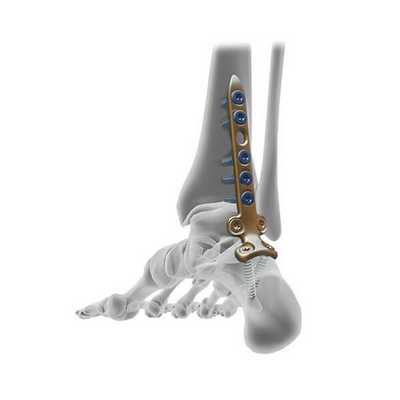
Подготовка пациента к артродезу голеностопа
Планируя данный вид оперативного лечения, предельно значимо произвести оценку всех сочленений, соседствующих с проблемной областью. Это необходимо, чтобы понять, насколько соседние сегменты способны принять на себя более увеличенный комплекс нагрузки. Так как двигательный потенциал голеностопного сустава заблокируется после операции, рядом расположенные подвижные соединения, естественно, будут больше нагружены. Особенно важно достоверно оценить состояние таранно-ладьевидного сочленения, ведь как раз на этот центральный сегмент стопы придется максимальная доля нагрузки. На положительный эффект от артродезирования можно рассчитывать сугубо при отсутствии дегенеративного патогенеза в нем.
Добро на оперирование пациента дается только после комплексного обследования с подтверждением явной необходимости использования данной медицинской помощи при отсутствии противопоказаний. Пациенту назначают прохождение ряда диагностических мероприятий:
- развернутые анализы крови и мочи, включая биохимию;
- рентген, МРТ или КТ сустава в нескольких плоскостях;
- исследование на ВИЧ, сифилис, гепатит;
- флюорография и электрокардиография;
- осмотр у узкопрофильных врачей (кардиолог, пульмонолог и пр.);
- консультация анестезиолога.
Кроме того, специалист должен дополнительно удостовериться, что эффект артродеза с максимальной вероятностью «сработает» и самочувствие пациента заметно улучшится. Для этого предварительно проводят своеобразный тест, заключающийся в наложении гипса на сустав. Так, человек ходит с зафиксированным в гипсе голеностопом примерно 7 суток, а по истечении недели ортопед-травматолог окончательно определяет целесообразность проведения операции. Если тестовое обездвиживание помогло создать опору конечности и значительно сократить боль, операцию проводят. При сохранившемся дискомфорте, появлении болезненности или усилении боли, усугублении походки - артродез отменяется.
За неделю до предполагаемой даты вмешательства следует остановить применение препаратов с противовоспалительным действием (НПВС) и средств, которые обладают кроворазжижающими свойствами. Накануне хирургии пищевой рацион должен быть легким, за 6-8 часов прекратить употребление пищи.
Внимание! Заранее позаботьтесь, чтобы по вашему прибытию домой из стационара жилое пространство было подготовлено. Следует убрать напольные ковры, дорожки и шнуры с полов, о которые можно зацепиться ногой и упасть. Предметы и вещи первой необходимости разместите в легкодоступных местах. В ванной комнате необходимо постелить нескользкие коврики из резиновых или силиконовых материалов на липучках и т. д.
Проведение операции
Артродез голеностопного сустава по традиционной методике выполняется под общим наркозом открытым способом. Операционные манипуляции под контролем артроскопа могут быть выполнены под спинальной анестезией. На осуществление сеанса требуется в среднем 2-3 часа интраоперационного времени. Рассмотрим принцип проведения классической тактики.
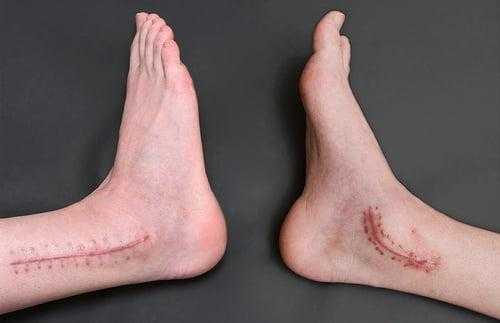
- На нижнюю треть бедра накладывается пневматический жгут. Далее создают доступ, совершая скальпелем линейный кожный разрез вдоль сустава. Разрез равен примерно 10 см.
- На следующем этапе выполняется вскрытие и надежная супинация сустава, которая облегчит работу с очередными манипуляциями.
- Затем подготавливаются поверхности большеберцовой и таранной костей. Подготовка включает резекцию хрящевых тканей хирургическим долотом, удаление окостенения.
- Дальше стопа выводится из порочного положения. Большеберцовый элемент и таранный компонент плотно сопоставляют друг с другом в удобной с точки зрения физиологии позиции. Достигнутая позиция скрепляется металлической конструкцией необходимого типа.
- Используемые операционные ходы на завершающем этапе закрывают при помощи послойного ушивания мягких тканей с оставлением дренажа.
В случаях сильной деформации может быть применена остеотомия малой берцовой кости. Обширные костные потери возмещаются трансплантатами - фрагментами аналогичного биологического материала, взятыми у пациента из гребня повздовшной кости.
Если использовались наружные системы фиксации, например, аппарат Илизарова, гипсование не применяется. При установке внутренних металлических имплантов, на прооперированную конечность ставят гипс. До тех пор, пока анкилоз не состоится, пациент находится в гипсовой повязке. Скорость костного сращения у каждого отдельного пациента может отличаться в силу физиологических особенностей организма. Полностью срастается и обездвиживается сустав через 3-6 месяцев после операции.
Реабилитация голеностопного сустава
После артродеза, осуществленного в области голеностопа, с первых суток начинают проводить занятия лечебной физкультуры. Они будут препятствовать развитию атрофии мышц, оказывать профилактику тромбообразования и не допускать появления застойных явлений в легких. При достаточно длительной иммобилизации конечности и низком уровне активности пациента без адекватной физкультуры можно прийти к весьма плачевным результатам.
ЛФК в раннем периоде это дыхательная гимнастика, изометрические упражнения для поддержания и укрепления голенных и бедренных мышц. Упражнения выполняются под наблюдением методиста по физической послеоперационной реабилитации. Гимнастика предусматривает постепенное увеличение нагрузки и введение новых упражнений в соответствии с самочувствием пациента и сроками восстановления.
Обязательным для реабилитации является медикаментозное лечение, включающее:
- высокоэффективную терапию против образования инфекционного патогенеза;
- применение симптоматических препаратов;
- использование медикаментов от тромбоэмболических осложнений.
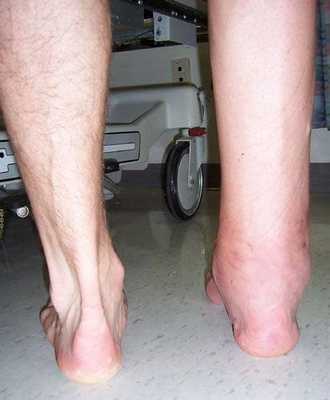
Со вторых суток пациента стараются уже вертикализировать. Ходить разрешается только с опорой на костыли, не допуская нагрузки на прооперированную конечность. Не ранее чем после появления первых признаков анкилоза, а это примерно через 6 недель, разрешается частично включать щадящую осевую нагрузку на больную ногу. Нормально пробовать ходить пациент сможет не раньше чем по истечении 4-6 месяцев. Снятие металлоконструкций обычно назначается через 6-12 мес. Внутренние фиксаторы не всегда нуждаются в извлечении.
Осложнения артродеза голеностопного сустава
Частота осложнений после стандартной операции с широким открытием сустава, как показывает клинический опыт, на порядок выше, чем после артроскопических вмешательств. Приведем некоторые сравнительные данные о негативных реакциях для двух видов процедур (без применения внешних фиксаторов), обнаруженных в течение первых 3 недель:
- флеботромбоз выявляется в 22% случаев после открытого артродеза голеностопа, в 1,8% после малоинвазивного вмешательства;
- раневая инфекция развивается примерно у 12% больных, тогда как риски после артроскопии практически отсутствуют ( <0,1%)
- некроз окружающих тканей, соответственно, в 17% и 0,2%;
- раневые гематомы и серомы: в 22% и 0,9%.
Интраоперационные кровопотери после стандартного артродезирования составляют 250 мл, после артроскопического артродеза - около 120 мл. Несостоятельность анкилоза спустя 6 месяцев определяется у 5%-6% людей, прошедших процедуру по традиционному сценарию, и у 0,5%-0,9% пациентов, которым делали артроскопию с интрамедуллярной фиксацией. Опустив тему сравнения, отметим, что после любого вида искусственного анкилоза есть повышенные риски, связанные с формированием артроза в других суставах конечности и с укорочением длины ноги до 3 см.
Артроскопия голеностопного сустава — это хирургическая процедура, при которой производится как диагностика, так и лечебная манипуляция при возникновении повреждений структур голеностопного сустава. При артроскопии голеностопного сустава выполняется 2 небольших тончайших кожных доступа, через которые с помощью оптики, и специального артроскопического инструментария осуществляется лечебная процедура внутри полости голеностопного сустава.
Артроскопия голеностопного сустава — это малоинвазивная хирургическая процедура, которая используется в ортопедии для лечения проблем в области голеностопного сустава. Артроскопия голеностопного сустава проводится при помощи тонкой камеры (артроскоп) и волоконно-оптической подсветки. Артроскоп может увеличивать и передавать видеоизображение, полученное внутри полости сустава, на монитор.
Целью операции является снижение болевой симптоматики и улучшение функции голеностопного сустава у пациента.
Анатомия голеностопного сустава
Голеностопный сустав образован соединением трех костей. Таранная кость помещается в так называемой вилке, которую образуют малоберцовая и большеберцовая кости сверху. Под таранной костью находится пяточная кость, вместе они образуют подтаранный сустав. Связки представляют плотные тяжи, которые соединяют кости вместе. Боковой комплекс связок снаружи голеностопного сустава представлен тремя связками: передняя таранно-малоберцовая связка, пяточно-малоберцовая связка, задняя таранно-малоберцовая связка.
Разрыв связок голеностопного сустава или инверсионная травма (внутренний вывих) голеностопного сустава включают чаще всего повреждение передней таранно-малоберцовой и пяточно-малоберцовой связок.
Имплантат устанавливают в межпозвоночный промежуток в сложенном состоянии (в виде стержня диаметром 5 мм) с помощью специального устройства. Оно же позволяет после установки выдвинуть из стержня металлические сегменты — зубцы. В один межпозвоночный промежуток устанавливают два имплантата.
Передняя таранно-малоберцовая связка выполняет несколько функций:
- удерживает голеностопный сустав и таранную кость от смещения кпереди
- обеспечивает как переднезаднюю, так и боковую стабильность голеностопного сустава
- ограничивает сгибание и инверсию стопы
- препятствует внутренней ротации таранной кости
Пяточно-малоберцовая связка несёт следующие функции:
- удерживает голеностопный сустав от смещения внутрь
- ограничивает инверсию стопы
- препятствует чрезмерному разгибанию стопы
- препятствует внутренней ротации таранной кости
Задняя таранно-малоберцовая связка является самой сильной из трех наружных боковых связок. Эта связка почти вся окружена синовиальной оболочкой. Функции задней таранно-малоберцовой связки:
- препятствует разгибанию стопы
- ограничивает заднее смещение
- ограничивает наружную ротацию таранной кости
- короткие волокна связки сдерживают чрезмерное приведение стопы
На внутренней стороне в виде треугольной формы расположена дельтовидная связка. Дельтовидная связка играет большую роль в стабилизации голеностопного сустава. Дельтовидная связка выполняет следующие функции:
Артродез голеностопного сустава
«Имею деформацию левого голеностопного сустава. Страдаю от постоянных болей. Из-за нестабильности сустава часто падаю. Делаю гимнастику, ношу спецстельки, принимаю нестероидные противовоспалительные средства, хондропротекторы, но состояние сустава не улучшается. Что можно сделать в таком случае?»
Это довольно частая жалоба на приеме у травматологов. Для таких пациентов решением проблемы может быть операция, которая восстановит стопу и купирует боли — артродез голеностопного сустава. Подробно о ней рассказал Олег Кезля, заведующий кафедрой травматологии и ортопедии БелМАПО, доктор мед. наук, профессор.
Суть операции
Артродез голеностопного сустава — операция по искусственному сращению сочленяющихся суставных поверхностей голеностопа в физиологически выгодном для функционирования ноги положении. Цель — придание опороспособности проблемной зоне, полностью блокировав ее подвижность (создание анкилоза).
Обездвиживание достигается за счет жесткого соединения примыкающих концов костей сустава между собой специальными металлическими фиксаторами: спицами, винтами, штифтами. Это позволяет суставным поверхностям срастись друг с другом под нужным углом, то есть привести сочленение в полное неподвижное состояние, что снимает болевой синдром.
Когда может понадобиться артродез
К серьезным патологиям, когда может потребоваться артродез, могут привести обычные травмы в зоне голеностопного сустава:
- вывихи и подвывихи,
- ушибы,
- переломы лодыжки,
- нарушения целостности пяточной и таранной кости,
- связочная дисторсия.
Падения с высоты или на скользкой поверхности, резкие ротационные развороты, неудачные прыжки — типичные ситуации, которые могут привести к повреждению структур голеностопного отдела.
Поэтому любые травматические поражения требуют своевременной диагностики и терапии. Застаревшие непролеченные травмы могут выстрелить спустя время болью и нарастающей ограниченностью локомоторного, опорного потенциала.
Наиболее частая патология посттравматического генеза с прогрессирующим течением — остеоартрит. Травму можно вылечить консервативно, а вот артроз голеностопного сустава — это уже неизлечимая патология, которая значительно ухудшает качество жизни человека.
Эндопротезирование суставного блока не всегда возможно. Этому может помешать, к примеру, сильные износ и деформация сустава. Остается один выход — операция по артродезу.
Виды операции
Существует несколько методов оперативного вмешательства.
1. Внутрисуставный. Вскрытие капсулы сустава с последующим удалением поврежденного гиалинового хряща с поверхностей костных элементов. После репозиции костей в выгодном положении выполняется их фиксация металлическими приспособлениями.
2. Внесуставный. Фиксирование костей сочленения только при помощи укладки костного трансплантата, при этом хрящевые покровы резекции не подлежат.
3. Комбинированный. Сочетание в одном хирургическом процессе внутрисуставного и внесуставного способов. Хрящевые структуры с сустава полностью счищаются, внедряется аутотрансплантат, который фиксируется специальными металлическими пластинами.
4. Компрессионный. Сдавливание сочленяющихся поверхностей аппаратом компрессионного или компрессионно-дистракционного типа для дальнейшего их сращения. Применяются аппараты Илизарова, Гришина, Волкова-Оганесяна. Удаление хряща не исключается. Вживление костного трансплантата для способа компрессии не требуется.
Показания
- вторичный (посттравматический) и первичный артроз 3-4-й ст.;
- тяжело протекающий хронический артрит, в т. ч. по ревматоидному типу;
- постоянная боль в голеностопе и/или отдающая в коленный сустав, которая усиливается даже при несущественных нагрузках;
- выраженная хромота на почве деформации сустава;
- стойкое нарушение опороспособности стопы, выражающееся невозможностью стать в полном объеме на ногу из-за слабости голеностопного аппарата, разболтанности;
- сильная сгибательно-разгибательная контрактура сустава;
- парезы и параличи мышц голени, которые развились на фоне перенесенного в прошлом полиомиелита;
- неправильно сросшийся перелом, псевдоартроз.
Противопоказания
- возраст, когда костно-мышечная система продолжает активно расти (до 12 лет операция строго противопоказана);
- свищи нетуберкулезного генеза в суставе;
- активные инфекционно-воспалительные процессы в зоне предполагаемого вмешательства или любые общие инфекционные болезни в фазе обострения;
- тяжелые формы легочной, почечной или сердечной недостаточности;
- хроническое заболевание в стадии декомпенсации (сахарный диабет и пр.).
Подготовка пациента
Планируя данный вид оперативного лечения, важно учесть несколько моментов.
Произвести оценку всех сочленений, соседствующих с проблемной областью, чтобы понять, насколько соседние сегменты способны принять на себя увеличенный комплекс нагрузки. Особенно нужно достоверно оценить состояние таранно-ладьевидного сочленения: на этот центральный сегмент стопы как раз придется максимальная доля нагрузки. Положительный эффект от артродезирования возможен только при отсутствии дегенеративно-дистрофических изменений в нем.
Назначить пациенту комплексное обследование с подтверждением необходимости использования данной операции при отсутствии противопоказаний.
Основные назначения пациенту:
За неделю до предполагаемой операции пациенту необходимо прекратить применять НПВС и средства с кроворазжижающими свойствами.
Если использовались наружные системы фиксации, например, аппарат Илизарова, гипсование не применяется. При установке внутренних металлических имплантатов на прооперированную конечность в послеоперационном периоде используют гипсовую иммобилизацию. Пока анкилоз не состоится, пациент находится в гипсовой повязке. Полностью сустав срастается и обездвиживается через 3-6 месяцев после операции. Скорость костного сращения может отличаться в силу физиологических особенностей организма конкретного пациента.
Реабилитация
ЛФК. После артродеза голеностопного сустава с первых суток должна проводиться лечебная физкультура, чтобы препятствовать развитию атрофии мышц, тромбообразования и застойных явлений в легких. Это дыхательная гимнастика, изометрические упражнения для поддержания и укрепления мышц голени и бедра. Гимнастика предусматривает постепенное увеличение нагрузки.
Медикаментозное лечение. Оно включает высокоэффективную терапию против образования инфекционного патогенеза; применение симптоматических препаратов; использование медикаментов от тромбоэмболических осложнений.
Со вторых суток пациенту можно вставать. Ходить разрешается только с опорой на костыли, не допуская нагрузки на прооперированную конечность. После появления первых признаков анкилоза (примерно через 6 недель), разрешается частично включать щадящую осевую нагрузку на больную ногу. Нормально пробовать ходить пациент сможет не раньше, чем через 4-6 месяцев. Снятие металлоконструкций обычно через 10-12 месяцев. Внутренние фиксаторы не всегда нуждаются в извлечении.
Осложнения
Частота осложнений после стандартной операции с широким открытием сустава выше, чем после артроскопических вмешательств. Вот некоторые сравнительные данные о негативных реакциях для 2 видов процедур (без применения внешних фиксаторов), обнаруженных в течение первых 3 недель:
- флеботромбоз выявляется в 22 % случаев после открытого артродеза голеностопа, в 1,8 % после малоинвазивного вмешательства;
- раневая инфекция развивается примерно у 12 % больных, тогда как риски после артроскопии практически отсутствуют (
- некроз окружающих тканей, соответственно, в 17 % и 0,2 %;
- раневые гематомы и серомы: в 22 % и 0,9 %.
Интраоперационные кровопотери после стандартного артродезирования составляют 150-200 мл, после артроскопического артродеза — около 120 мл. Несостоятельность анкилоза спустя 6 месяцев определяется у 5-6 % людей, прошедших процедуру по традиционному сценарию, и у 0,5-0,9 % пациентов, которым делали артроскопию с интрамедуллярной фиксацией. После любого вида искусственного анкилоза существуют повышенные риски, связанные с формированием артроза в других суставах конечности и с укорочением длины ноги до 3 см.
СПРАВКА
Голеностоп — опора всего скелета и мышечной системы. Голеностопный сустав в норме должен выдерживать почти 90 % всей массы тела, когда человек стоит или занимается физнагрузкой в вертикальном положении. Также сустав обеспечивает амортизацию конечности, разнообразные движения стопы в нормальной амплитуде. Нарушение его работоспособности может привести к ухудшению походки, ограничить человека в передвижении вплоть до инвалидности.
Читайте также:
