Трихоэпителиомы у ребенка
Добавил пользователь Евгений Кузнецов Обновлено: 08.01.2026
Может существовать с рождения, но чаще появляются в пожилом возрасте, иногда достигают значительной величины.Встречается в 5-10% общей популяции, преимущественно у женщин среднего возраста.Часто наблюдаются семейные формы, наследуемые, вероятно, по аутосомно-доминантному типу.
Гистогенетически трихолеммальная киста представляет опухоль, исходящую из наружного корневого волосяного влагалища и характеризующуюся трихолеммальной кератинизацией (резким переходом от ядерных эпителиальных клеток к безъядерным, минуя образование зернистого слоя).
Отмечаются семейные случаи с аутосомно-доминантным типом наследования.
Предполагается мутация гена TRICY1 на хромосоме Зр24-р21.2.Описаны случаи сочетания с гломангиомой, меланоцитарным и невусом сальных желез Ядассона
Одиночная волосяная киста
При отложении солей кальция узел становиться плотным. Травмирование опухоли вызывает выраженный отеку, болезненность, гиперемию, иногда изъязвление и кровоточивость.
Множественные волосяные кисты
Клинические признаки аналогичны одиночной волосяной кисте.Обычно количество элементов не превышает пяти (в среднем 2-3).Они могут быть сгруппированы или располагаться рассеянно.В большинстве случаев локализуются в области волосистой части головы.Возможно спонтанное вскрытие с выделением меловидной массы без запаха и примеси крови. |
Пролиферирующая волосяная (трихолеммальная) киста
Клинически проявляется в виде одиночного узла или бляшки мягкой консистенции с гладкой поверхностью телесного цвета. Примерно в 10% случаях отмечаются множественные высыпания.Размеры от 1 до 25 см (в среднем 5 см) . В 90% случаев располагается на волосистой части головы, реже - на лице, туловище, верхних конечностях, вульве или в области ягодиц.
Течение непредсказуемое, процесс может быть доброкачественным и медленным или очень быстрым с гистологическими признаками озлокачествления (злокачественная трихолеммальная опухоль) с метастазами в шейные, надключичные лимфоузлы и мягкие ткани шеи. Гистологически выявляется четко отграниченная кистозная масса, периферические слои которой сформированы из базалоидных клеток, среди которых могут встречаться атипичные. Внутренние слои образованы крупными плоскоэпителиальными клетками с бледной эозинофильной цитоплазмой и бледно окрашенным ядром, пролиферирующими в виде множественных долек к центру узла. Часто обнаруживаются множественные очаги обызвествления и некроза, структуры типа роговых кист. При злокачественном течении выявляются тяжелая ядерная атипия, плеоморфизмом клеток с атипичными митозами и инвазия узла в окружающие ткани.
Трихолеммо-кистозный невус (nevus tricholemmocysticus)
В большинстве случаев выявляется при рождении, реже в раннем детском возрасте.Этиопатогенез не изучен.
Синдром FLOTCH
Familial occurrence of total Leuk Onychia, Trichilemmal cysts and Ciliary dystrophy with dominant autosomal Heredity.Редкий генодерматоз, наследуемый по аутосомно-доминантному типу, характеризующийся одновременным развитием множественных крупных трихолеммальных кист, тотальной лейконихией и цилиарной дистрофией. |
Диагноз ставят на основании клинической картины и данных биопсии.
Стенка кисты выстлана эпителием, аналогичным по строению эпителию в области перешейка волосяного фолликула, для которого характерно отсутствие зернистого слоя, с палисадом из клеток базального слоя. Содержимое кисты составляет гомогенный кератин, иногда с отложениями холестерина и кристаллов жирных кислот. В 25% случаев происходит обызвествление. При разрыве стенки вокруг содержимого ее может наблюдаться гранулематозная гигантоклеточная реакция.
Хирургическое иссечение, электроиссечение с обязательным удалением капсулы.
Эпителиома
Эпителиома — это опухоль кожи и слизистых оболочек, развивающаяся из клеток их поверхностного слоя — эпидермиса. Эпителиомы отличаются многообразием клинических вариантов от небольших узелков до опухолей значительного размера, бляшек и язв. Могут иметь доброкачественную и злокачественную природу. Их диагностика включает дерматоскопию, бакпосев отделяемого, УЗИ образования, гистологическое исследование удаленных тканей или биопсийного материала. Лечение в основном хирургическое, при злокачественном характере опухоли — лучевое, химиотерапевтическое, фотодинамическое, с применением как общих, так и локальных способов воздействия.
МКБ-10
Общие сведения
В современной дерматологии большинство авторов относят к эпителиомам следующие новообразования кожи: базалиому (базально-клеточную эпителиому), плоскоклеточный рак (спиноцеллюлярную эпителиому) и трихоэпителиому (аденоидную кистозную эпителиому). Попытки некоторых исследователей отождествить эпителиому с раком кожи представляются нецелесообразными, поскольку среди эпителиом встречаются доброкачественные новообразования кожи, лишь в редких случаях претерпевающие злокачественную трансформацию. Большинство эпителиом возникает у пациентов зрелого и пожилого возраста. Наиболее распространенной эпителиомой является базалиома, на долю которой приходится 60-70% всех случаев заболевания.
Причины эпителиомы
К развитию эпителиомы приводят различные неблагоприятные факторы, хронически воздействующие на кожу и часто связанные с профессиональной деятельностью. К ним относятся:
- повышенная солнечная инсоляция;
- радиоактивное облучение;
- влияние химических веществ;
- постоянная травматизация кожи;
- локальные воспалительные процессы.
В связи с эти возникновение эпителиомы возможно на фоне хронического солнечного дерматита, лучевого дерматита, профессиональной экземы, травматического дерматита, на месте рубца после перенесенного ожога.
Симптомы эпителиомы
Базалиома
Базально-клеточная эпителиома чаще возникает на коже лица и шеи. Отличается многообразием клинических форм, большинство из которых начинаются с образования на коже небольшого узелка. Базально-клеточная эпителиома считается злокачественным образованием, так как она обладает инвазивным ростом, прорастает не только дерму и подкожную клетчатку, но также подлежащие мышечные ткани и костные структуры. Однако при этом она не склонна давать метастазы.
К редким формам базалиомы относятся саморубцующаяся эпителиома и обызвествленная эпителиома Малерба. Саморубцующаяся эпителиома характеризуется распадом типичного базалиомного узелка с образованием язвенного дефекта. В дальнейшем происходит медленное увеличение размеров язвы, сопровождающееся рубцеванием отдельных ее частей. В некоторых случаях переходит в плоскоклеточный рак кожи.
Обызвествленная эпителиома Малерба
Пиломатриксома — это доброкачественная опухоль, появляющаяся в детском возрасте из клеток сальных желез. Проявляется образованием в коже лица, шеи, волосистой части головы или плечевого пояса единичного очень плотного, подвижного, медленно растущего узелка, величиной от 0,5 до 5 см.
Спиноцеллюлярная эпителиома
Развивается из клеток шиповатого слоя эпидермиса и отличается злокачественным течением с метастазированием. Излюбленная локализация — кожа перианальной области и гениталий, красная кайма нижней губы. Может протекать с образованием узла, бляшки или язвы. Характеризуется быстрым ростом как по периферии, так и в глубину тканей.
Аденоидная кистозная эпителиома
Встречается чаще у женщин после пубертатного периода. В большинстве случаев она представлена множественными безболезненными опухолями размером до крупной горошины. Цвет образований может быть голубоватым или желтоватым. Изредка встречается белесоватый цвет, из-за которого элементы эпителиомы могут напоминать угри. В отдельных случаях наблюдается появление одиночной опухоли, достигающей размеров лесного ореха.
Типичная локализация элементов — ушные раковины и лицо, реже поражается волосистая часть головы, еще реже — плечевой пояс, живот и конечности. Характерно доброкачественное и медленное течение. Лишь в единичных случаях наблюдается трансформация в базалиому.
Диагностика
Многообразие клинических форм эпителиомы несколько затрудняет ее диагностику. Поэтому, проводя обследование, дерматолог старается подключить все возможные методы исследования: дерматоскопию, УЗИ кожного образования, бакпосев отделяемого отделяемого язвенных дефектов. Однако окончательный диагноз с определением клинической формы заболевания, его доброкачественности или злокачественности, позволяет установить только гистологическое исследование полученного при удалении эпителиомы или биопсии кожи материала. Дифференциальную диагностику проводят с:
- красным плоским лишаем;
- псориазом;
- болезнью Боуэна;
- системной красной волчанкой;
- склеродермией;
- себорейным кератозом;
- болезнью Кейра и др.
Аденоидная кистозная эпителиома требует дифференцировки от гидраденита, ксантелазмы, плоскоклеточного рака кожи, обыкновенной бородавки.
Лечение эпителиомы
Основной способ лечения эпителиомы, независимо от ее клинической формы, - это хирургическое иссечение образования. При мелких множественных опухолях возможно применение криодеструкции, удаления лазером, кюретажа или электрокоагуляции. При глубоком прорастании и наличии метастазирования операция может носить паллиативный характер. Злокачественная природа опухоли является показанием к сочетанию хирургического лечения с рентгенорадиотерапией, фотодинамической терапией, наружной или общей химиотерапией.
Прогноз
При доброкачественном характере заболевания, своевременном и полном удалении опухоли прогноз благоприятный. Базально-клеточная и спиноцеллюлярная эпителиома склонны к частым послеоперационным рецидивам, для раннего выявления которых необходимо постоянное наблюдение дерматоонколога. Наиболее неблагоприятной в прогностическом плане является спиноцеллюлярная форма заболевания, особенно при развитии метастазов опухоли.
Трихоцефалез у детей: причины, симптомы, диагностика, лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Трихоцефалёз у детей - хронический гельминтоз, вызываемый круглым червем - власоглавом, с преимущественным поражением ЖКТ, анемией и астенией.
Код по МКБ-10
Эпидемиология трихоцефалёза
Трихоцефалёз широко распространён во всех климатических зонах земного шара, исключая пустыни и зоны вечной мерзлоты. Особенно высока поражённость населения влажных тропиков и субтропиков, где инвазию выявляют в 40-50% случаев. В зоне умеренного климата в сельской местности поражено до 16-36% детского населения, преимущественно в возрасте 10-15 лет.
Источник инвазии - человек, выделяющий яйца паразита в окружающую среду с фекалиями. Развитие яиц происходит в почве при температуре от 15 до 35 °С при достаточной влажности. При температуре 26-28 °С развитие инвазионных яиц завершается в течение 20-24 сут. Яйца устойчивы к низким температурам, но быстро погибают при высыхании, инсоляции. Заражение происходит при занесении зрелых яиц в рот загрязнёнными руками, а также фруктами, овощами, водой.
Причины трихоцефалёза
Возбудитель трихоцефалёза Trichocephalis trichiuris - тонкая нематода коричневатого цвета. Передняя часть тела нитевидная, задняя - короткая, толстая. Длина самки - 3,25-5 см, самца - 3-4,5 см. Хвостовой конец у самца спирально свёрнут, у самки - конусовидный. Яйца бочкообразной формы, с «пробками» на полюсах. Самка выделяет до 1000-14 000 яиц в сутки. Власоглавы обитают преимущественно в слепой кишке, при интенсивной инвазии - на всём протяжении толстой кишки, включая прямую. Передней волосовидной частью тела паразит проникает в поверхностные слои слизистой оболочки кишки, иногда до подслизистого и мышечного слоев. Задняя часть паразита свисает в просвет кишки. Продолжительность жизни власоглава - 5-7 лет.
Патогенез трихоцефалёза
В тонкой кишке из инвазионных яиц выходят личинки, которые проникают в слизистую оболочку, где развиваются. Через 5-10 сут они снова выходят в просвет кишечника и спускаются в толстую кишку. Созревание до взрослых особей происходит в течение 1-2 мес. Внедрение головной части власоглава в слизистую оболочку кишки, выделение личиночной стадией паразита ферментов и метаболитов вызывают выраженную местную и относительно ограниченную общую воспалительную реакцию. Антигены власоглавов обладают невысокой иммуногенностью, но в раннем периоде болезни наблюдают умеренную эозинофильную реакцию, при интенсивной инвазии - повышение СОЭ, содержания альфа- и бета-глобулинов сыворотки.
Симптомы трихоцефалёза у детей
При умеренной инвазии без повторных заражений трихоцефалёз нередко протекает субклинически или проявляется редкими, периодически возникающими колющими или спастическими болями в животе с преимущественной локализацией в правой подвздошной области, эпигастрии, иногда по ходу всей толстой кишки. При массивной инвазии и повторных заражениях у детей нередки тошнота, потеря аппетита, слюнотечение, неустойчивый стул, головные боли, повышенная утомляемость. Дети раннего возраста могут отставать в физическом развитии, у них развиваются анемия, гипоальбуминемия.
Инвазию подразделяют на острую (раннюю) и хроническую стадии, болезнь - на субклиническую, компенсированную, манифестную и тяжёлую, осложнённую форму.
В зоне умеренного климата трихоцефалёз часто сочетается с аскаридозом. При этом боли распространены по всему животу, сопровождаются тошнотой, рвотой, неустойчивым стулом, потерей аппетита, похудением. У детей младшего возраста возможно отставание в физическом и даже умственном развитии. Особенно тяжело инвазия протекает в сочетании с амёбиазом и острыми кишечными инфекциями: с кровянистым стулом, тенезмами, выпадением слизистой оболочки прямой кишки, быстрой анемизацией, потерей массы тела. Трихоцефалёз осложняет течение острых кишечных инфекций, способствуя затяжной реконвалесценции, которой нередко не удаётся достичь без устранения инвазии. Трихоцефалёзом заражаются преимущественно дети активного возраста, инвазия у новорождённых - казуистика, у детей 1-го года жизни трихоцефалёз бывает редко, протекает стёрто при отсутствии осложняющих факторов. Врождённого трихоцефалёза не существует.
Диагностика трихоцефалёза
Трихоцефалёз диагностируют на основании эпидемиологического анамнеза, характерной клинической картины и обнаружения в фекалиях яиц власоглава. При ректороманоколоноскопии обнаруживают умеренную отёчность, гиперемию слизистой оболочки; при интенсивной инвазии - поверхностные эрозии, точечные геморрагии. Резкий отёк слизистой оболочки, язвы, геморрагии обнаруживают при расселении паразитов по всей толстой кишке и при сочетании инвазии с протозойной или/и бактериальной инфекцией, когда можно видеть в сигмовидной и даже в прямой кишке свисающих в просвет паразитов.
Трихоэпителиомы у ребенка
Встречается довольно редко, клинически, как правило, не распознается и чаще всего является гистологической находкой. Возраст больных колеблется от 11 до 77 лет (в среднем 47 лет). Опухоль чаще встречается у женщин.
Этиология и патогенез не известны.Опухоль развивается спонтанно, в некоторых случаях имеются анамнестические указания на предшествующую травму.Гистогенетически трихофолликулома связана с наружными слоями эпителиальной выстилки волосяного фолликула.Последние исследования позволяют трактовать ее как гамартому с фолликулярной дифференцировкой, в развитии которой предполагается участие регуляторной функции клеток Меркеля.
Трихофолликулома представляет собой одиночную папулу куполообразной формы или мелкий узелок телесного, розового (реже голубовато-серого) цвета , диаметром 0, 4-0, 6 см округлой формы с гладкой, уплощенной поверхностью и хорошо различимой широкой порой, в центре которой часто виден пучок тонких, бесцветных пушковых волосков.
Наиболее частая локализация - лицо (нос, околоносовая и периорбитальная области, веки), реже - волосистая часть головы, верхние отделы туловища, иногда - половые органы, веки. Преобладают солитарные формы. Изъязвление происходит исключительно редко.Описаны отдельные больные с композитными опухолями, включающими поверхностный липоматозный невус, поверхностную ангиомиксому, интраэпителиальную неоплазию вульвы, базальноклеточную карциному.
Диагноз ставят на основании клинических признаков, дерматоскопии и характерной гистологической картины.
Гистологическое исследование
Трихофолликулома может быть разного размера и располагается в дерме и в некоторых случаях в подкожно-жировой ткани. Верхушка образования представлена в виде одной или нескольких кистозно расширенных, иногда искривленных, открытых кнаружи воронок волосяного фолликула. Воронки обычно заполнены роговыми массами. Радиально от эпителиальной выстилки воронки отходят тяжи клеток, формирующие фолликулярные структуры 2-го порядка. Они также могут содержать кистозно расширенные полости, заполненные роговыми массами. Помимо пушковых фолликулов, имеющих связь с эпителием основной воронки, отдельно могут располагаться единичные или сгруппированные незрелые пушковые фолликулы. От последних могут отпочковываться комплексы, напоминающие фолликулярные зачатки эмбрионального типа.Вокруг каждого фолликулярного комплекса, отходящего от центральной воронки, имеется хорошо различимая со-единительно-тканная капсула. В тангенциальном срезе фолликулярные структуры могут быть полностью заключены в такую оболочку.Среди подобных разрастаний встречаются отдельные роговые кисты, а также комплексы мелких клеток с интенсивно окрашенными ядрами. В клетках некоторых фолликулов, несмотря на отсутствие вакуолизации, отмечается большое количество гликогена.
Иммуногистохимически характеризуется пролиферацией стволовых клеток волосяных фолликулов, позитивно окрашивающихся на СК15, которые в основном дифференцируются в направлении наружного корневого влагалища.
Дерматоскопия
| Дерматоскопия показывает голубоватую папулу с центральной бело-розовой зоной, блестящие белые структуры, пунктирные сосуды и чешуйки в центре. |
Удалять опухоль не требуется, необходимость этого диктуется только с косметической целью, рецидивы возникают в единичных случаях.
Моллюск контагиозный
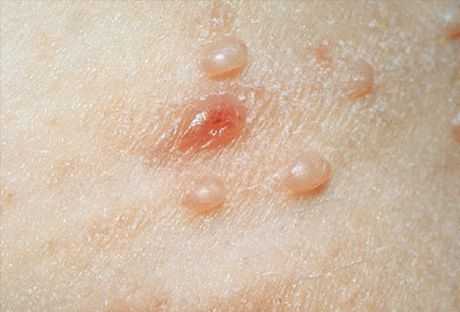
Контагиозный моллюск - хронический вирусный дерматоз, наблюдающийся преимущественно у детей; это вирусное заболевание, характеризующееся появлением на коже полушаровидных узелков с центральным вдавлением, зрительно напоминающих раковины моллюсков.
Что вызывает контагиозный моллюск?
Возбудителем заболевания является вирус molluscus contagiosum, который считается патогенным только для человека и передающимся либо при прямом контакте (у взрослых - нередко при сексуальных связях), либо опосредовано при пользовании общими предметами гигиены (мочалки, губки, полотенца и др.).
Инкубационный период колеблется от нескольких педель до нескольких месяцев. Иногда заболевание встречается у лиц со сниженным иммунитетом, тяжелыми системными заболеваниями.
Вирус (MCV) - это не классифицинованный тип вирусов группы оспы. Заболевание встречается повсеместно и поражает только людей. Инфекция передается при непосредственном (бытовом или половом) контакте с больным человеком либо опосредованно - через предметы быта. Дети до года болеют редко, возможно из-за приобретенного от матери иммунитета и длительного инкубационного периода.
Согласно многочисленным наблюдениям, контагиозный моллюск чаще встречается у пациентов, страдающих атоническим дерматитом и экземой. Это обусловлено как снижением реактивности кожи, так и длительным применением топических стероидов. Необычайно распространенные высыпания были отмечены у пациентов с саркоидозом, у больных, получающих иммуносупрессивную терапию, а также у ВИЧ-инфицированных. Таким образом, клеточно-опосредованный иммунитет имеет большое значение в возникновении и развитии инфекционного процесса.
Как развивается контагиозный моллюск?
Звенья патогенеза изучены недостаточно, однако решающую роль играет нарушение эпидермального фактора роста. Вирус внедряется в кератиноциты базального слоя эпидермиса и значительно увеличивает темпы деления клеток. Затем в шиповатом слое идет активное накопление вирусной ДНК В результате формируется узелок, в центре которого происходит деструкция и разрушение клеток эпидермиса, при этом клетки базального слоя не затрагиваются. Таким образом, центральная часть узелка представлена детритом, содержащим гиалиновые тела (тела моллюска) диаметром около 25 мк, которые, в свою очередь, содержат массы вирусного материала. Воспалительные изменения в дерме незначительные или отсутствуют, однако в случае длительно существующих элементов могут быть представлены хроническим гранулематозным инфильтратом.
Как проявляется контагиозный моллюск?
Контагиозный моллюск имеет инкубационный период, который составляет от 14 дней до 6 мес. Высыпания представлены блестящими перламутрово-белыми полусферическими папулами с пупкообразным вдавлением в центре. Медленно увеличиваясь в размерах, папула может достичь в диаметре 5-10 мм за 6-12 нед. При солитарном поражении диаметр папулы достигает значительных размеров. После травмы или спонтанно, через несколько месяцев, папулы могут нагнаиваться и изъязвляться. Обычно, просуществовав 6-9 мес, усыпания самопроизвольно разрешаются, но некоторые сохраняются до 3-4 лет. Высыпания локализуются чаще на лице, шее, туловище, особенно в области подмышечных впадин, за исключением инфекции, передающейся половым путем, когда обычно затрагивается аногенитальная область. Элементы также могут локализоваться на волосистой части головы, на губах, языке, слизистой оболочке щек, на любом участке кожного покрова, включая атипичную локализацию - кожу подошв. Папулы могут локализоваться на рубцах, татуировках.
В местах внедрения вируса появляются единичные или множественные, плотные, блестящие, безболезненные, розовые или серовато-желтые узелки размером от просяного зерна до горошины. В центре элемента имеется характерное вдавление. У детей они чаще расположены на лице, шее, тыле кистей, могут быть беспорядочно разбросаны по всему кожному покрову или сгруппированы в отдельные очажки.
Контагиозный моллюск у детей до 10 лет чаще локализуется на лице. Здесь высыпания чаще располагаются на веках, в частности, по ресничному краю, вокруг глаз, на носу и вокруг него, на щеках, подбородке. Помимо лица часто поражаются и другие области - подчелюстная, шея, грудь, верхние конечности, туловище, наружные половые органы и др.
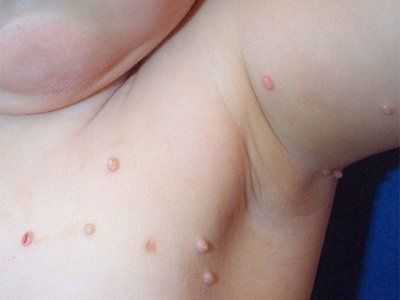
Если у детей частая локализация на лице (около 1/2 всех случаев) объяснима и является обычным явлением, то контагиозный моллюск у взрослых редко располагается на лицевом участке и рассматривается как результат ослабленного иммунитета (атопия, иммуносупрессивная терапия, СПИД и др.). Взрослые считаются невосприимчивыми к вирусу, поэтому быстрое распространение его по кожному покрову, особенно на лице, а также появление атипичных форм свидетельствуют о приобретенном иммунодефиците. В таких случаях нужно уточнить анамнез, провести необходимые исследования (в том числе и на ВИЧ-инфекцию) для выяснения патогенеза.
В типичных случаях первичными элементами сыпи являются невоспалительные, полупросвечивающиеся узелки, беловато-матовые, телесные из желтовато-розоватые, величиной с булавочную головку или просяное зерно. Чаще таких элементов несколько, располагаются они небольшими группами, асимметрично и не вызывают субъективных ощущений. На мелких элементах не видно пупковидных вдавлений в центре и они весьма напоминают милиумы или юные формы плоских бородавок. Количество и размеры медленно увеличиваются, и они достигают в среднем величины горошины. Такие элементы имеют полусферическую форму, характерное углубление в центре, плотную консистенцию. При сдавлении узелка с боков пинцетом из пупковидного западения выделяется беловатая кашицеобразная масса, coстоящая из ороговевших эпидермальных клеток, моллюсковых телец и жира. Это помогает при клинической и микроскопической диагностике.
Клинические проявления на лице могут быть весьма многообразными и напоминать некоторые другие, сходные в проявлениях дерматозы. Помимо описанных выше типичных элементов могут встречаться и атипичный его формы. В тех случаях, когда отдельный элемент достигает величины 1 см или более, констатируют гигантскую форму, похожего на кисту. Некоторые элементы (чаще гигантские) изъязвляются и напоминают кератоакантому, изъязвлению базалиому или плоскоклеточный рак кожи. Отдельные элементы могут воспаляться, нагнаиваться, поэтому изменяют свой внешний вид и становятся похожими на угри (акнеформные), элементы ветряной оспы (варицеллеформные), на фолликулит (фолликулитоподобные) или фурункул (фурункулоподобные). Такие клинические формы представляют определенные трудности для диагностики. Одновременное наличие и типичных узелков облегчает диагностику. Нагноение обычно завершается спонтанным регрессом этого элемента.
У ВИЧ-инфицированных лиц высыпания множественные, локализуются преимущественно на лице и резистентны к традиционной терапии.
У взрослых при половом заражении высыпания могут локализоваться на гениталиях и в перигенитальных областях.
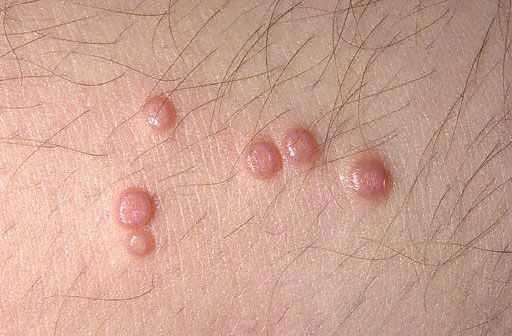
Характерным для узелков является выделение белой кашицеобразной массы из центрального углубления папул при сдавливании их пинцетом. Субъективные ощущения обычно отсутствуют. Иногда высыпания могут сливаться в крупные неровные опухолевидные образования («гигантский моллюск») или исчезать спонтанно.
Гистопатология
Наблюдается характерное образование, состоящее из грушевидных долек. Клетки эпидермиса увеличены, много внутриплазматических включений (моллюсковые тельца), которые содержат вирусные частицы. В дерме имеется небольшой воспалительный инфильтрат.
Диагностика основывается на характерной клинической картине. Верифицировать диагноз позволяет обнаружение характерных "моллюсковых телец" при микроскопическом исследовании выдавленной из моллюска кашеобразной массы (блестящих при просмотре нативного препарата в темном поле микроскопа или окрашенных в темно-синий цвет основными спасителями - метиленовым синим или по Романовскому-Гимза). В некоторых случаях для уточнения диагноза проводят гистологическое исследование пораженной кожи.
Как распознать контагиозный моллюск?
На лице у детей и юношей контагиозный моллюск прежде всего дифференцируют от плоских бородавок, милиумов, ангиофибром (изолированных и симметричных), сирингомы, верруциформной эпидермодисплазии, болезни Дарье, трихоэпителиомы, а атипичные формы - от кист, угрей, высыпаний ветряной оспы, фолликулита, фурункула, ячменя.
У лиц среднего и пожилого возраста, помимо более редких для этой группы вышеперечисленных дерматозов, дифференциальный диагноз контагиозный моллюск проводят с сенильной гиперплазией сальных желез, ксантелазмой, папулезной ксантомой, эластоидозом узелковым с кистами и комедонами (болезнью Фавра-Ракушо), с гидроцистомой (на веках), кератоакантомой, изъязвленной базалиомой или плоскоклеточным раком кожи.
Читайте также:
