УЗИ при псевдоопухоли почки
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
На компьютерную томографию, с подозрением на патологическое образование почек, пациент был направлен после УЗИ и это было правомерно: ультразвуковое исследование и КТ часто - взаимодополняющие методы. Правильно выполнив исследование, мы подтвердили наличие очагового образования левой почки (увы, у пациента был обнаружен рак почки). И это была плохая новость.
Но исследование включало и чуточку хорошего - в правой подвздошной области у пациента обнаружилась абсолютно нормальная «полноразмерная» почка, сосудистая ножка которой была «ориентирована» на подвздошные сосуды.
Что же показывает КТ почек? Каковы возможности этого метода при обследовании почек?
В норме при компьютерной томографии почек с контрастом мы говорим о паренхиме почки и почечном синусе. Паренхима начинает дифференцироваться на две зоны - кортикальный слой и мозговое вещество в артериальную фазу контрастного усиления. В позднюю венозную, равновесную, или паренхиматозную фазу контрастированные кортикальный слой и мозговой слой не различаются, чуть позже происходит доминирование контрастирования мозгового слоя, но не везде, а ближе к собирательной системе, и уж совсем поздно - после 5 минуты, контрастное вещество начинает заполнять чашечно-лоханочную систему.
Как видим, почки - еще более «дозовонагружаемый» орган при КТ, чем печень. Там можно обойтись тремя фазами сканирования. При исследовании почек - при корректно выполненном исследовании - фаз должно быть четыре (минимум).
Надо признать, что дифференциация слоев почек при МРТ видна и без контрастного усиления. Однако морфология и функция органа оценивается по тем же принципам контрастного усиления, что и при КТ.
Молодых врачей-рентгенологов, проводящих исследование почек, волнует вопрос: « В какую фазу что ищем?».
В нативную - рентгеноконтрастные конкременты, нарушения очертания наружного контура (подозрение на очаг), расширение чашечно-лоханочной системы - возможные начальные проявления гидронефротической трансформации. Гиподенсные зоны: нечеткие контуры - абсцессы? Четкие - кисты. Перемычки в кистах - подозрение на кистозную форму опухоли.
В артериальную - дефекты контрастирования кортикального слоя (как правило, опухоли) и оцениваем распространенность опухоли, особенно на чашечки и лоханку, а также на соседние органы. Ярко контрастированные сосуды в центре опухоли, в сочетании с жировой плотностью отдельных зон опухоли - это ангиомиолипома. В зависимости от доминирования того или иного компонента, опухоль (доброкачественная) может иметь абсолютно разную КТ-картину. При доминировании жировой ткани (липоангиомиома) может выглядеть «страшно», но остается доброкачественной. При преобладании гладкомышечного компонента может напоминать онкоцитому (тоже доброкачественную опухоль).
В венозную (паренхиматозную) фазу - лучше видны границы кист и контрастирования солидного компонента в кистозных опухолях. Также виден край опухоли и можно оценить ее распространение на чашечки и лоханку. В отсроченную (экскреторную) фазу - четко видны границы чашечек и лоханок, а также тромбы и рентгеннегативные камни и опухоли мочеточника с внутрипросветным ростом. Еще в эту фазу легко дифференцировать парапельвикальные кисты (не контрастируются) от лоханки (контрастированной), что иногда крайне сложно сделать в нативную фазу. Изображения артериальной и экскреторной фаз используют для трехмерных реконструкций - красиво и наглядно. При МРТ «стоячая жидкость» - моча, желчь и панкреатический сок на тяжеловзвешенных Т2 изображениях будет яркой - и можно получить изображение, имитирующее изображение экскреторной урограммы.
Нужно ли уж так стараться дифференцировать опухоли почек? Ведь все равно пациента ждёт нефрэктомия! Далеко не всегда. Например, у нас, в Институте хирургии им. А.В. Вишневского, выполняют не просто органосохраняющие операции (резекции почек - по показаниям), но и экстракорпоральные резекции с ортотопической реимплантацией собственной почки (проще говоря, почку на время «вынимают» из тела пациента, в специальных условиях оперируют «в лотке», и возвращают на «законное» место.
Важно: больной должен обратиться за хирургическим лечением уже полностью обследованным (включая все анализы, УЗИ, КТ или МРТ).
Предвосхищая вопрос пациентов «Как долго растут опухоли почек?», отвечаю: обычно долго. И если вовремя выполнить обследование - всегда есть шанс на Успех. И даже спасти этот важный орган возможно - современная хирургия позволяет это! Главное - не отчаиваться.
Григорий Кармазановский - доктор медицинских наук, профессор, заведующий отделом лучевых методов диагностики ФГБУ «Институт хирургии им. А.В. Вишневского» Министерства здравоохранения Российской Федерации (Москва).
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
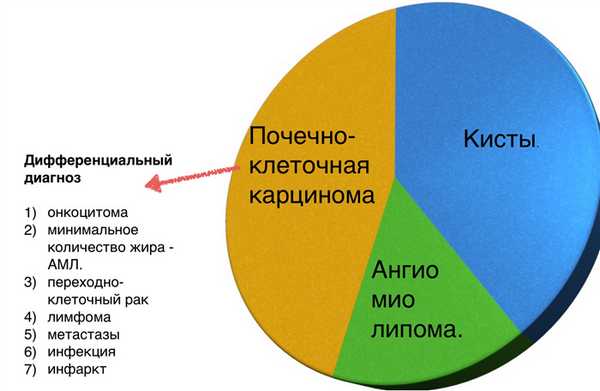
Алгоритм анализа при выявлении образования почки:
- определить кистозное образование или нет?
- если данное образование не кистозное — определите есть ли макроскопические включения жира, что в большей степени соответствует ангиомиолипоме.
- исключить рак почки, маскирующийся под инфаркт или инфекционное поражение, у пациентов с различными клиническими проявлениями.
- исключить лимфому или метастатическое поражение почек. Метастазирование в почки (менее 1%) и поражение почек при лимфоме (0,3%) — это редкость и свидетельствует о тотальном распространении заболевания.
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.

КТ
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
МРТ чувствительнее , чем КТ при определении кистозного образования, а также МРТ показано для дифференциации, если на КТ выявлено псевдо-усиление.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.

Размер и форма образования.
Ещё один способ в оценке солидных образований почки — это оценка формы образования. Солидные образования разделяют на шарообразные и бобообразные образования .
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.

Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.

Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.

Светло-клеточная карцинома.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.

Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.

Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.

Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.

Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.

Синдром Бёрта — Хога — Дьюба (англ. Birt-Hogg-Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.

Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Диагностические и лечебные возможности метода ультразвуковой томографии при очаговых поражениях почек

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
К настоящему времени проведено достаточно большое количество исследований, посвященных возможностям метода ультразвуковой томографии в диагностике очаговых поражений почек 3. Активно внедряются малоинвазивные методики под УЗ-контролем в лечении некоторых объемных жидкостных образований почек [4, 5].
Предлагаются различные диагностические алгоритмы при заболеваниях почек с включением метода ультразвуковой томографии 7. Однако полного методологического обоснования использования эхографии в той или иной диагностической схеме еще не разработано. Недостаточно четко представлен подход к УЗ-семиотике очаговых поражений почки и вытекающих из этого диагностических программ биопсий. Все это диктует необходимость оптимизации характера малоинвазивных манипуляций при некоторых типах очаговых поражений почек [9, 10].
Цель работы - усовершенствование метода ультразвуковой томографии с созданием унифицированного алгоритма, основанного на подборе дифференцированных диагностических и лечебных малоинвазивных программ под УЗ-контролем при различных типах очаговых поражений почек с дальнейшей оценкой УЗ-семиотики остаточных очагов после применения малоинвазивных манипуляций.
Материалы и методы
Обследовано 47 больных с различными типам очаговых поражений почек (33 человека с неосложненными кистами почек, 14 - с опухолями). У 11 пациентов выявляли рак почек, у 3 - аденому. У 25 человек кисты почек были врожденными, у 8 - посттравматическими. У 22 пациентов кисты являлись единичными, у двоих имелись 2 кисты, у 1 больного - четыре. Все 14 человек с опухолями почек имели один опухолевой конгломерат. Клиническая характеристика больных проводилась по основным направлениям стандартного обследования: жалобы и данные анамнеза; клиническое обследование; лабораторно-биохимические анализы.
Клинические симптомы оценивались во временном аспекте (ранняя и поздняя стадии болезни). Интервал наблюдения за больными составлял 3-6-9 мес. Оценка лабораторно-биохимических тестов проводилась по двум группам критериев, различаемых по органной специфичности. Первую группу биохимических признаков составили неспецифические тесты, вторую - специфические (мочевина, креатинин, проба Реберга, анализ мочи по Нечипоренко, Зимницкому [11, 12].
УЗИ проводилось с использованием цифрового оборудования в комбинации двух основных режимов -"серой шкалы" и энергетического допплера. Для стандартизации проведения УЗД и уменьшения доли субъективных ошибок нами были усовершенствованы стандартизированные УЗ-признаки описания очага, органа и окружающих структур [13]. Этапам проведения УЗИ соответствовало деление стандартизированных УЗ-признаков на:
- прямые УЗ-признаки, описывающие очаговые поражения;
- косвенные признаки первого порядка, описывающие орган в целом и его взаимоотношения с другими структурами брюшной полости;
- косвенные признаки второго порядка, описывающие патологические изменения в зоне локализации очаговых поражений.
Все УЗ-признаки оценивались по балльной системе с дальнейшей статистической обработкой как по количественным, так и по качественным критериям. Балльная оценка каждого признака от 0 до 4 предполагала определение степени "доброкачественности" очаговых поражений в сторону уменьшения суммы баллов и степени "злокачественности" очага в сторону увеличения суммы баллов.
Все данные о получаемом УЗ-изображении очага соотносились с результатами других методов верификации диагноза (РКТ, ЛС, операционные данные, аутопсии). В результате многофакторного анализа определялись информативные УЗ-критерии для каждой группы больных. Во всех группах применялись диагностические, диапевтические и лечебные малоинвазивные манипуляции под УЗ-контролем.
Для проведения склеротерапии в кистозных образованиях почек применялась усовершенствованная методика. Киста оценивалась в динамике через 6-12 мес, определялся темп ее роста. УЗ-структура описания кистозного очага оценивалась по стандартизированным УЗ-признакам. Объем вводимого спирта и его экспозиция в полость зависели от темпа роста очага и суммы баллов описания прямых УЗ-признаков. Темп роста разделялся на медленный (увеличение до 10% исходного объема кисты), средний (15%) и высокий (20% и более). Темп роста определялся в пересчете на 12 мес.
Результаты и обсуждение
Клинические проявления у больных с кистами почек, печени и селезенки были без существенной динамики как в начале заболевания, так и в поздние стадии болезни. Количество жалоб значительно увеличилось у больных с опухолевыми процессами (на 63,9%). Анализ объективных данных осмотра, методической пальпации, перкуссии, аускультации выявлял те же тенденции. Полученная информация о клиническом течении ОП почек согласуется с научными работами большинства исследователей [14]. Однако она не может служить основой дифференциальной диагностики и выбора дальнейшей методики лечения.
Лечебные вмешательства под УЗ-контролем при очаговом поражении почек заключались в проведении склеротерапии увеличивающихся кист. Процесс роста кистозной полости документировался в течение 6-12 мес. Малоинвазивные манипуляции состояли из двух этапов: диапевтическая пункция; склеротерапия 96% этанолом рецидивирующих кист после первого этапа.
Как следует из табл. 2, серии диапевтических пункций эффективны у больных с врожденными кистами, имеющими низкий темп роста полости. У пациентов с посттравматическими кистами два вида манипуляций имели одинаковую эффективность. Проводилась оценка связи между рецидивами кист, результатами цитологических исследований и УЗ-изображением очаговых поражений. Статистически достоверной связи выявлено не было (р>0,05). Корреляционная связь имелась только между рецидивом и особенностями УЗ-структуры остаточного очага. Выделялись несколько типичных УЗ-периодов развития остаточных очагов после малоинвазивных манипуляций:
- процесс малоинвазивных манипуляций;
- организация остаточного очага (1-3 мес);
- стабилизация структуры остаточного очага (3 мес - 5 лет).
| Клинический диагноз | Диапевтические пункции | Склеротерапия 96% этанолом | ||
|---|---|---|---|---|
| Абс. | % | Абс. | % | |
| Врожденные кисты (n=25) | 7 | 28 | 18 | 72 |
| Посттравматические кисты (n=8) | 4 | 50 | 4 | 50 |
| Всего (n=33) | 11 | 33 | 22 | 67 |
В каждом из периодов имелись свои комплексы информативных УЗ-признаков. В первом периоде (процесс малоинвазивных манипуляций) информативными, в плане возникновения рецидива, являлись прямые признаки: контуры очага, форма очага, эхогенность очага, подвижность внутренних структур очага и косвенные: контуры почки, состояние структур почки; состояние ЧЛС, васкуляризация почки.
Во втором периоде (организация очага) информативными УЗ-признаками, в плане возникновения рецидива полости, являлись только прямые УЗ-признаки: наличие полости в очаге, признаки вне очага, эхогенность остаточного очага. Используя эти критерии, можно прогнозировать степень вероятности возникновения рецидива после малоинвазивных манипуляций.
УЗ-признаки, выявляемые в процессе ПАБ, могут определить прогноз эффективности манипуляции более точно, чем оценка критерия темпов роста очага. Замечено, что сочетание двух признаков и более приводит к рецидиву в 90%. Сравнительные оценки этих двух прогностических систем приведены в табл. 3.
| Темп роста очага | Балльная оценка УЗ-изображения (сумма баллов) по прямым признакам | ||
|---|---|---|---|
| менее 5 | 5-10 | более 10 | |
| Низкий (n=14) | 12(11) | 2 | - |
| Умеренный (n=14) | 2 | 11 | 1 |
| Высокий (n=5) | 1 | 4[2] | |
Примечание: ( ) - число рецидивов после диапевтических пункций, [ ] - число рецидивов после склеротерапий 96% этанолом.
Как следует из табл. 3, пункция больных с кистами почек эффективна только при низких темпах роста очага и суммой баллов прямых признаков менее 5. Рецидив после проведения склеротерапии наблюдается при высоких темпах роста кисты и сумме баллов более 10 по прямым УЗ-признакам во время диапевтической пункции. Количество больных с рецидивами после склеротерапии составляло всего 6,0%. У всех больных было проведено оперативное лечение.
УЗ-семиотика очагового поражения до и после малоинвазивных манипуляций помогает выбрать дифференцированную тактику лечения. Это позволяет минимизировать количество осложнений и ведет к достижению хорошего лечебного эффекта. Данные малоинвазивные технологии могут служить альтернативой оперативному лечению больных с кистами почек.
Выводы
- Эхография высокоэффективна в выявлении очаговых поражений почек кистозной и солидной природы.
- Диагностическая эффективность метода, включая пункции, составляет: чувствительность для опухолей - 91,2%, для кист - 98,8%; специфичность для опухолей - 83,6%, для кист - 93,4%; точность для опухолей - 88,9%, для кист почек - 97,1%.
- Дифференцированный подход к тактике проведения склеротерапии 96% этанолом под УЗ-контролем, основанный на оценке темпа роста очага и УЗ-семиотики кисты, наиболее методологически обоснован и является альтернативой хирургическому лечению данной категории больных.
- Оценка УЗ-семиотики очагов почек до и после диапевтических малоинвазивных вмешательств позволяет дифференцированно определить дальнейшую лечебную тактику.
Литература
- Демидов В.Н., Пытель А.В., Амосов А.В. Ультразвуковая диагностика в уронефрологии. // М.: Медицина, 1989.
- Клиническое руководство по УЗ-диагностике / Под ред. В.В.Митькова. - т.1. - М.: Видар. - 1996. - С.187-200.
- Weill F.S., Bihr E., Rohner P., et al. Echoanatomy. In: Renal Sonography (ed.2). Springer-Verlag, 1991. - р.315-345.
- Самсонов В.А. Патоморфология опухолей почек и верхних мочевыводящих путей. - М.: Медицина, 1981.
- Amis E.S.,Cronan J.J. The renal sinus: an imaging review and proposed nomenclature for sinus cysts.- Urology. - 1988; 139: 1151-1159.
- Лопаткин Н.А., Глейзер Ю.Я., Мазо Е.Б. Радиоизотопная диагностика в уронефрологии // М.: Медицина, 1977.
- Перельман В.М., Буйлов В.М. Алгоритмы рентгено- и ультразвуковой диагностики в урологии // Вестн. рентгенологии и радиологии.- 1993. - N6. - С.6.
- Diament M.J., Takasugi J.,Kangarloo H. Hydronephrosis in childhood - Reliability of ultrasound screening.- Pediatr. Radiol. - 1984; 14:31.
- Алексе Р.О. Ультразвуковая диагностика некоторых неспецифических воспалительных заболеваний почек // В сб.: Гнойная хирургия. - Рига, 1990.
- Hricak H., Romanski R.N., Eyler W.R. The renal sinus during allograft rejection: Sonographic and histopathologic findigs.- Radiology. - 1982; 142:693.
- Митьков В.В., Хитрова А.Н., Черняков Р.М., Краснова Т.В., Насникова И.Ю. Фармакоэхографическая диагностика кист почечного синуса // Визуализация в клинике. - 1994. - N4. - С.37-42.
- Lang E.K.,ed. Radiology of the Upper Urinary Tract. Berlin, Heidelberg, New York, Springer-Verlag, 1987. - р.147-159.
- Борсуков А.В., Лемешко З.А., Смирнов В.Я. УЗ-диагностика внутренних органов. - Смоленск. - 1995. - 160 с.
- Имнаишвили Г.Н. Оценка состояния верхних мочевых путей при медикаментозной полиурии // Дисс.канд. - М.: 1989.
Журнал "SonoAce Ultrasound"
Онкоцитома почки
Онкоцитома почки - это незлокачественное новообразование почечной паренхимы, формирующееся из эпителиальных клеток (онкоцитов) дистальных собирательных канальцев. Часто протекает бессимптомно, иногда вызывает макрогематурию, ноющую боль в пояснице, повышение артериального давления, вторичное варикоцеле на стороне поражения. Для диагностики и дифдиагностики применяют УЗИ почек, лучевые методы (МРТ, КТ, ПЭТ-КТ), биопсию. Лечение оперативное: малоинвазивная радиочастотная деструкция, частичная или тотальная нефрэктомия.
МКБ-10

Общие сведения
Онкоцитома - вторая по распространенности доброкачественная опухоль почки после аденомы. На ее долю приходится 3-7% всех солидных образований органа. В большинстве случаев онкоцитомы - это одиночные, односторонние опухоли, однако в 5-13% наблюдений диагностируются множественные образования, в 3-6% ‒ с мультифокальным ростом. Онкоцитома почки в 2 раза чаще поражает мужчин, болеют преимущественно лица старше 60 лет. Онкоцитарные опухоли также могут развиваться в других железистых органах: слюнных, щитовидной и паращитовидных железах, гипофизе, надпочечниках, поджелудочной железе, предстательной железе.
Причины онкоцитомы
Этиологические факторы, вызывающие рост почечных новообразований, не выяснены. Известно, что некоторые опухоли (кисты, онкоцитомы, почечно-клеточный рак) часто встречаются при генетических патологиях: синдроме Берта-Хога-Дьюба, болезни Гиппеля-Линдау, туберозном склерозе. Также более высокий риск возникновения онкоцитомы почки имеется у пациентов с раком легкого, карциноидными опухолями, миеломной болезнью.
К другим факторам риска появления почечной онкоцитомы относят:
- курение: повышает вероятность развития опухолей почек в 2 раза;
- прием нефротоксичных лекарственных препаратов: диуретиков, НПВС, гормонов, цитостатиков;
- вредные производственные факторы: контакт с асбестом, кадмием, химикатами, радиационное облучение;
- хроническую почечную недостаточность, требующую проведения гемодиализа.
Патоморфология
Онкоцитома произрастает из эпителия собирательных трубочек почки. Онкоциты - это крупные эозинофильные клетки, содержащие большое количество митохондрий. В настоящее время их принято относить к разновидности эндокринных клеток - апудоцитам. Эти клетки обладают высокой метаболической активностью: участвуют в обмене и производстве ферментов, аминокислот, синтезируют биогенные амины (серотонин). Онкоциты широко представлены в различных органах: в слюнных железах, ЩЖ, гортани, пищеводе, трахее и легких, поджелудочной железе, гипофизе, почках, надпочечниках.
Механизмы возникновения онкоцитомы неизвестны, однако хорошо изучены ее патоморфологические характеристики. Онкоцитома почки обычно имеет форму узла с четкими границами, средний размер 5-8 см (может вырастать до 26 см). Цвет опухоли на разрезе варьирует от светло-желтого до красно-коричневого. В центре узлового образования может обнаруживаться рубец звездчатой формы, характерны кровоизлияния, кистозные изменения опухолевых тканей. В некоторых случаях онкоцитомы инвазируют сосуды и паранефральную клетчатку.
Микроскопически клетки онкоцитомы - онкоциты - крупные, преимущественно одноядерные (также встречаются двуядерные клетки), имеют округлую или полигональную форму, мелкозернистую эозинофильную цитоплазму, окружены гиалинизированной стромой. Опухолевые клетки расположены гнездно, чередуются с солидными полями и трабекулами.
Классификация
Общепринятая классификация онкоцитомы почки отсутствует. Наибольшее практическое значение в онкоурологии имеет разделение опухоли по размерам, влиянию на окружающие структуры мочевыводящей системы, злокачественному потенциалу.
В зависимости от диаметра различают онкоцитому малых размеров (до 4 см), средних размеров (от 4 до 8 см) и больших размеров (более 8 см). С учетом состояния выделительной функции различают клинический вариант патологии, протекающий без сдавления мочевых путей и с компрессией мочевых путей.
На основании гистологической картины выделяют 3 варианта онкоцитомы почки:
- доброкачественная;
- с неопределенным злокачественным потенциалом;
- злокачественная (онкоцитарная карцинома).
Симптомы онкоцитомы почки
Более чем в 80% случаев опухоль ведет себя бессимптомно и не нарушает состояния больного даже при достижении крупных размеров. У остальных пациентов развивается симптомокомплекс, включающий тянущие боли в пояснице, видимые следы крови в моче (макрогематурию), артериальную гипертензию.
При достижении онкоцитомой гигантских размеров пальпируется опухолевое образование в брюшной полости, становится заметна асимметрия в поясничной области. Сдавление новообразованием близлежащих сосудов с нарушением кровотока по нижней полой вене вызывает у мужчин развитие варикоцеле на стороне пораженной почки. При наличии множественных двусторонних образований, инфильтрирующих всю почечную паренхиму, говорят об онкоцитоматозе.
Осложнения
Макрогематурия опасна образованием кровяных сгустков, которые вызывают обтурацию мочеточника и приступ почечной колики. В пораженной почке может начаться инфекционное воспаление - пиелонефрит. В клинической нефрологии описаны случаи развития онкоцитомы в почечном трансплантате.
Симптомы онкоцитомы неспецифичны и всегда должны вызывать онконастороженность. Несмотря на то, что онкоцитома почки относится к доброкачественным опухолям, отмечены случаи ее злокачественного перерождения и агрессивного течения с инфильтрацией паранефральной клетчатки, сосудистой инвазией, метастазированием. Кроме этого, примерно у 10% пациентов одновременно диагностируется и онкоцитома, и почечно-клеточная карцинома.
Диагностика
Бессимптомная онкоцитома почки обнаруживается при обследовании пациента по поводу другого заболевания мочевыводящей системы. При наличии жалоб на боль в области почек, примесь крови в моче необходимо обратится к врачу-нефрологу. Для обнаружения микро- или макрогематурии назначается общий анализ мочи. С целью подтверждения диагноза, определения морфологического типа опухоли проводится:
- УЗИ почек. При почечной эхографии онкоцитома визуализируется как гипоэхогенное образование, вызывающее деформацию органа. Размеры узла чаще не превышают 10 см. УЗИ в допплеровском режиме обнаруживает гиперваскуляризацию онкоцитомы, что может привести к ошибочной диагностике рака почки.
- КТ почек. На нативных томографических снимках определяется опухоль округлой формы с четкими контурами. После контрастирования становится заметен аваскулярный звездчатый рубец в центре, капсула опухоли по периферии, сосудистый рисунок в виде колеса со спицами. На МРТ хорошо видна инвазия сосудов, околопочечной клетчатки и чашечно-лоханочной системы.
- ПЭТ-КТ.Радионуклидная диагностика с 18F-фтордезоксиглюкозой демонстрирует наличие изо- или гипоинтенсивного сигнала по отношению к почечной паренхиме, а также меньшее накопление радиоактивного изотопа, чем при раке почечной паренхимы.
- Биопсия почки. Гистологический диагноз подтверждается после проведения тонкоигольной биопсии с последующим микроскопическим исследованием образца ткани. Провести точную дифференциальную диагностику позволяет иммуногистохимический анализ биоптата.
Дифференциальная диагностика
При подозрении на новообразование почки необходимо патоморфологическое исключение других солидных новообразований доброкачественного и злокачественного характера. В их числе:
- папиллярная аденома;
- ангиолипома;
- гемангиома;
- лейомиома;
- ренинома (юкстагломерулярно-клеточная опухоль);
- хромофобная карцинома почки;
- лимфома;
- метастатические опухоли почки.
Лечение онкоцитомы почки
Хирургическое вмешательство является лечением первой линии, поскольку в большинстве случаев поставить диагноз удается только в ходе интраоперационной биопсии. При солитарных онкоцитомах диаметром менее 4 см рекомендуется нефронсберегающая операция ‒ открытая или лапароскопическая резекция почки, возможно проведение энуклеации узлового образования с сохранением паренхимы.
При новообразованиях малого размера у пациентов с тяжелой сопутствующей патологией или опухолью единственной почки также может применяться малоинвазивная технология ‒ радиочастотная термодеструкция онкоцитомы чрескожным, лапаротомным либо лапароскопическим доступом.
При мультифокальном поражении органа, а также при невозможности исключить высокий злокачественный потенциал онкоцитомы осуществляется радикальная нефрэктомия. При любом объеме резекции должны быть соблюдены онкологические принципы, однако единого мнения о необходимости выполнения лимфаденэктомии среди клиницистов нет.
Прогноз и профилактика
Отдаленный прогноз после хирургического удаления солидной доброкачественной онкоцитомы почки благоприятный. Рецидивы возникают редко, однако для их исключения в дальнейшем требуется ежегодный ультразвуковой контроль. Более неопределенный прогноз у пациентов с онкоцитоматозом, онкоцитарной карциномой, онкоцитомой единственной почки.
Учитывая неясность этиологии онкоцитомы, следует исключить возможные факторы риска: курение, бесконтрольный прием ЛС, производственные вредности. Следует своевременно лечить почечную патологию, приводящую к формированию ХПН.
2. Опухоли почки. Морфологичекская диагностика и генетика/ под ред. Ю.Ю. Андреевой, Г.А. Франка / Ю.Ю. Андреева, Л.В. Москвина, Л.Э. Завалишина, Т.В. Кекеева, Д.С. Михайленко, Н.В. Данилова, П.Г. Мальков, Г.А. Франк. - 2011.
3. Онкоцитарная опухоль надпочечника/ Лисицын А.А., Земляной В.П., Великанова Л.И., Нахумов М.М., Шафигуллина З.Р., Несвит Е.М.// Дальневосточный медицинский журнал. - 2016.
4. Multiple bilateral oncocytomas of the native kidneys following renal transplantation: report of a rare case and review of the literature/ S.Vernadakis, G. Karaolanis, D. Moris, V. Zavvos, G. Liapis, G. Zavos// World Journal of Surgical Oncology. ‒ vol. 11, №119 (2013).
Опухоли почек: первое обследование — УЗИ
Опухоль почки - это патологическое разрастание ее тканей. В зависимости от типа клеток, составляющих опухоль, новообразования делятся на доброкачественные и злокачественные (раковые).
Прием уролога — 1000 руб. Комплексное УЗИ почек — 1000 руб. Прием по результатам анализов — 500 руб. (по желанию)
Новообразования почек встречаются в любом возрасте, диагностируясь даже у детей. Доброкачественные формы развиваются в два раза реже злокачественных, поэтому при подозрении на новообразование нужно срочно посетить врача, сделать УЗИ почек и пройти дополнительные обследования.

Причины опухолей почки
Точные причины возникновения опухолей почек не изучены, но известно, что их провоцируют:
- неблагоприятная наследственность;
- воспалительные процессы;
- конкременты (камни и песок);
- курение и алкоголизм;
- радиационное облучение;
- вредные условия труда, при которых происходит контакт с веществами-канцерогенами;
- сбои в иммунной системе;
- хронические инфекции.
Симптомы опухолей почек
Новообразования долгое время могут не давать симптомов. Проявляются они только при разрастании опухоли до приличных размеров. Крупное образование растягивает капсулу почки, мешает оттоку мочи и пережимает сосуды. Больные жалуются на усиливающуюся боль в пояснице, отдающую в промежность , и бедро. Доброкачественные образования небольшого размера могут вообще не заявлять о себе, выявляясь случайно на УЗИ или МРТ.
В почечной ткани обнаруживаются различные доброкачественные опухоли:
- Кисты — полости, наполненные жидкостью. При множественных кистозных поражениях говорят о поликистозе.
- Аденомы — медленно растущие образования не вызывающие болей и не перерождающиеся в рак.
- Липомы - новообразования из жировой ткани, которые при быстром росте затрудняют работу почек. Не озлокачествляются.
- Фибромы - медленно растущие опухоли, состоящие из фиброзной ткани. Симптомы нарушения почечной функции они вызывают, только разрастаясь до больших размеров.
Злокачественные новообразования (рак и саркома) имеют различную симптоматику, но первым признаком любой почечной онкопатологии является появление крови в моче (гематурия). В дальнейшем у больного развиваются:
- слабость, усталость, утомляемость;
- лихорадка;
- тошнота, рвота, похудение;
- плохоустраняемое повышенное АД;
- задержка мочи;
- боль в пояснице.
Эти симптомы вызваны отравлением организма продуктами обмена опухолевых клеток, разрушением почек и переходом процесса на соседние органы (мочеточники, спинной мозг).
Некоторые опухоли вырабатывают гормон эритропоэтин. У больного развивается полицитемия. Организм вырабатывает огромное количество красных кровяных телец — эритроцитов, вызывающих чрезмерное полнокровие. Наблюдается расширение кожных сосудов, вызванное увеличением и замедлением кровотока. Язык и губы приобретают синеватый оттенок, конъюнктива глаз становится красноватой, а в кончиках пальцев рук возникает сильное жжение, вызванное кровяным застоем.
Симптомы при прогрессировании опухолей почек
Симптомы развития рака почек можно охарактеризовать в подробностях так:
- Больные жалуются на кожный зуд, боль в животе , костях, суставах, приливы к голове, слабость, утомляемость, ухудшение общего состояния. Нарушение работы почек приводит к стойкому повышению АД, неснижаемому стандартными препаратами.
- Распад опухоли почки приводит к появлению крови в моче (гематурии). Урина приобретает кровяной или гнилостный запах. Сгустки крови, закрывая пути оттока мочи, вызывают почечную колику — резкие боли в пояснице, вызванные перерастяжением почечных структур скопившейся мочой.
- Сдавление опухолью вен у мужчин вызывает расширение вен семенного канатика — варикоцеле . Если при отсутствии почечной патологии эта болезнь появляется слева, то при почечных опухолях варикоцеле образуется на стороне пораженной почки, или с обоих. Поэтому поражение вен семенного канатика справа - повод срочно проверить почки на наличие опухолей.
Нарушение почечной функции, вызванное опухолевым процессом, приводит к отекам лица, наиболее выраженным в утреннее время.
Диагностика опухолей почек
Для диагностики применяются УЗИ почек и надпочечников — самый безопасный, дешевый и безболезненный способ, МРТ и нефросцинтиграфия. Эти исследования позволяют выявить новообразования на ранних стадиях. С помощью ангиографии или УЗ-допплерографии определяется злокачественность опухоли и ее размер.
Не всегда опухоль на УЗИ выглядит типично. Чтобы не пропустить онкологический процесс, больным назначают:
- . Обнаружение крови — гематурия - частый симптом рака почек. Нарушение работы органа и присоединение инфекции вызывает появление в моче лейкоцитов и белка; . Увеличение паратгормона, вырабатываемого паращитовидными железами — своеобразный маркер злокачественных опухолей почки. В крови повышается уровень креатинина, мочевины, альфа-2-глобулинов, ЛДГ4, щелочной фосфатазы, кальция. Увеличение печёночных ферментов указывает на метастазирование опухоли в печень. Анализ на онкомаркеры — обязательное обследование и при других опухолях в организме.
- Анализ периферической крови (из пальца) меняется при возникновении опухоли, вырабатывающей гормоны, стимулирующие выработку эритроцитов. В крови обнаруживается большое количество красных кровяных телец. При злокачественных опухолях увеличивается СОЭ.
В спорных случаях берется фрагмент тканей на биопсию. Подтверждение злокачественности или доброкачественности новообразования помогает врачам определиться с тактикой операции.
Если опухоль злокачественная, проводится рентген легких, позвоночника и УЗИ брюшной полости для выявления метастаз.
Нормы УЗИ почек
Норма УЗИ почек - усредненные показатели, подтверждающие, что эти органы здоровы. Отклонения от стандартных цифр и терминов, указанных в протоколе исследования, повод для постановки неблагоприятного диагноза и дальнейшего обследования.
На УЗИ почек устанавливают нормы расположения, формы, структуры и размеров обеих почек.
Передне-задние размеры - до 1,5 см
При аномалиях почек, узист опишет найдены ли аплазия, киста, гипоплазия, губчатая почка, объемные образования, конкременты. Описывается их количество, расположение, диаметр, эхогенность, эхоструктура, наличие акустической тени.
Как выглядят опухоли почек на УЗИ
- Аденокарцинома - раковая опухоль почки, выглядящая на УЗИ, как темное пятно округлой формы, иногда разделённое светлыми перегородками. Стенка новообразования неровная и тонкая. Внутри часто видны светлые участки-кальцинаты, образованные солями кальция. Опухоль быстро растет, что хорошо видно на повторном УЗИ. Поскольку новообразование быстро дает метастазы, больным нужно обследовать и другие органы, в первую очередь — печень и легкие.
- Переходно-клеточная карцинома - рак лоханки почки. В отличие от камня или кровяного сгустка, с которыми его иногда путают, новообразование не смещается при перемене тела больного. Быстро вызывает появление крови в моче. Разрастаясь, приводит к застою урины в почке, сопровождающемуся коликами.
- Нефробластома (эмбриональная аденомиосаркома, опухоль Вильмса) выявляется у детей в возрасте до 8 лет. На УЗИ выглядит, как крупное темное пятно. Быстро растет, увеличиваясь в размерах и давая метастазы. Причины болезни не выяснены, не исключено влияние наследственности. Считается, что зачатки нефробластомы закладываются внутриутробно. При ее обнаружении нужно обследовать весь организм ребенка на возможность метастаз.
- Ангиолипомы и липомы — доброкачественные опухоли почки, состоящие из жировых, сосудистых и мышечных клеток. Это плотное образование небольшого размера на УЗИ выглядит светлым. Растет очень медленно и не даёт симптомов. Однако во время беременности опухоли могут разрастаться, мешая оттоку мочи и сдавливая сосуды.
- Онкоцитома — доброкачественная опухоль, встречающаяся у мужчин пожилого возраста. Из-за невысокой плотности на УЗИ выглядит темной. Опухоль часто перерождается в рак, поэтому от нее рекомендуют избавляться.
- Кисты — опухолевидные образования в почках выглядящие как полости с жидким содержимым. Имеют равномерную плотную оболочку и четкие контуры, отличаясь от раковых опухолей отсутствием перегородок. Могут быть множественными. В этом случае говорят о поликистозе.
Лечение опухолей почек
Чем раньше обнаружено новообразование, особенно злокачественное, тем лучше прогноз и выше выживаемость. Поэтому при первых симптомах поражения почек нужно обращаться к врачу — урологу, который даст направление на УЗИ. Если патология опухоль окажется злокачественной, лечение продолжит онколог.
При выявлении мелких одиночных доброкачественных опухолей, не мешающих работе почек, операцию делают не всегда. Часто больным назначают наблюдение с регулярным прохождением УЗИ и сдачей анализов. Если доброкачественное образование мешает выделению мочи или вызывает боль, производят его резекцию (удаление). Почку стараются сохранить.
При обнаружении крупных или злокачественных новообразований проводится их удаление с максимальным сохранением тканей органа. При раке дополнительно назначается лучевая и химиотерапия.
В запущенных случаях проводится нефрэктомия (орган удаляется полностью). При диагностике метастаз проводят лучевую и химиотерапию.
УЗ-обследование показано больным, когда-то перенесшим рак почек и излечившимся от него. Онкологические патологии могут возвращаться (рецидивировать) через много лет, поэтому больным нужно тщательно следить за своим здоровьем.
Где выявить опухоль почки и пройти лечение у уролога и онколога в СПБ
Лечить опухоль почки любого типа нужно строго обязательно, так как такая патология опасна для жизни. Обратиться по поводу диагностики и лечения опухоли почки можно в частную клинику Диана в Санкт-Петербурге.
Здесь есть новый экспертный аппарат УЗИ с доплером и другое современное медицинское оборудование . Стоимость УЗИ почек и надпочечников — 1000 руб. В клинике можно сдать все все анализы . Прием ведут опытные урологи и онкологи . Стоимость приема врача — 1000 руб. Повторный прием — 500 руб.
Читайте также:
- Эозинофильный пустулезный фолликулит (ЭПФ, болезнь Офуджи)
- Топография корня легкого. Взаимоотношения элементов корня легкого
- Конизация шейки матки: как проходит операция, радиоволновая конизация шейки матки, последствия.
- Глаза при синдроме Сениора-Локена (Senior-Loken syndrome, SLS)
- Диагностика нейроглиальной кисты по КТ, МРТ
