УЗИ при стенозе и окклюзии позвоночной артерии
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Что такое стеноз позвоночного канала (спинальный стеноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мажейко Людмилы Ивановны, невролога со стажем в 42 года.
Над статьей доктора Мажейко Людмилы Ивановны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
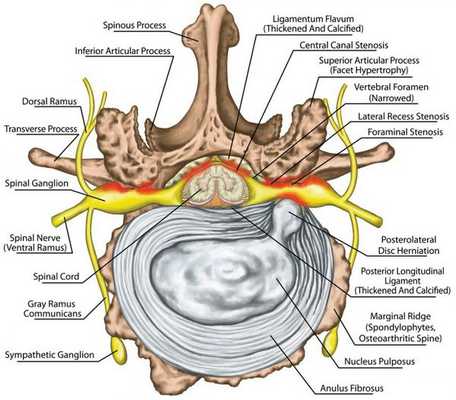
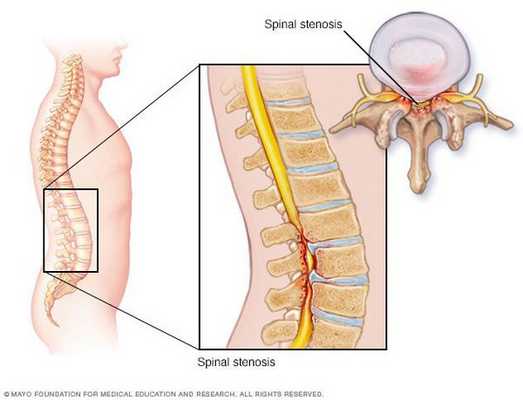
Стеноз позвоночного канала — это состояние, когда размеры позвоночного канала на поперечном срезе уменьшаются, либо уменьшаются размеры межпозвонковых отверстий, в результате чего сдавливается содержимое канала (спинной мозг, корешки) . Как правило, стеноз позвоночного канала выявляется на уровне нижних поясничных позвонков, реже — в шейном и грудном отделах позвоночника.
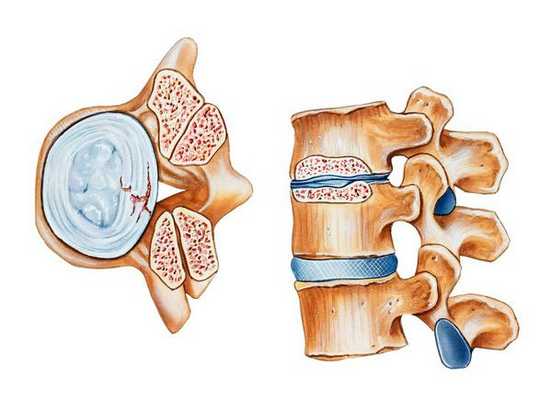
Позвоночный (спинномозговой) канал — это пространство внутри позвоночного столба, которое спереди образуют тела позвонков и межпозвонковые диски, с боков и сзади — дуги позвонков, соединенные желтой связкой. На поперечном срезе он треугольной или овальной формы. [1]
Позвоночный канал составляют: спинной мозг с корешками, окруженными оболочками мозга, а также жировая и рыхлая соединительная ткань с артериями, венами и нервами. От спинного мозга отходят парные нервные корешки, окруженные твердой мозговой оболочкой, каждый из которых выходит за пределы спинномозгового канала через свое отверстие. Спинной мозг продолжается от большого затылочного отверстия до второго поясничного позвонка. Ниже второго поясничного позвонка в позвоночном канале расположен "конский хвост" — пучок из корешков четырех нижних поясничных, пяти крестцовых и копчиковых корешков спинного мозга.
Функции спинного мозга:
- проводниковая — проведение нервного импульса от центра к периферии и обратно;
- рефлекторная — формирование ответной реакции нервной системы на раздражение.
Стеноз бывает врожденным и приобретенным. Врожденный (первичный) формируется на 3-6 неделе внутриутробного развития зародыша человека. Причинами этого нарушения могут быть генетический фактор, а также инфекционные и токсические факторы, влияющие на формирование позвоночника.
Причины врожденного стеноза:
- Врожденная хондродистрофия (ахондроплазия) — внутриутробное нарушение роста костей, при котором позвоночный канал сужается из-за сращения позвонков, укорочения и утолщения дуг позвонков.
- Диастематомиелия — разделение позвоночного канала внутренней перегородкой, которая состоит из хрящевой или костной ткани, раздвоение спинного мозга.
Причины приобретенного (вторичного) стеноза:
- травматическое смещение позвонков и их отломков, внутриканальные гематомы;
- дегенеративно-дистрофические изменения межпозвонковых суставов в виде костных разрастаний, направленных внутрь позвоночного канала (фасеточная артропатия);
- выпадение межпозвонковой грыжи, ее окостенение или секвестрирование вследствие дископатии;
- переднее смещение позвонка (спондилолистез) вследствие анатомического дефекта дуги позвонка;
- утолщение и обызвествление желтых связок позвоночника вследствие их воспаления или дистрофии;
- утолщение капсулы межпозвонковых суставов вследствие их воспаления при болезни Бехтерева и других воспалительных процессах;
- огрубение передней продольной связки (болезнь Форестье);
- застойное полнокровие вен внутри позвоночного канала;
- рубцовые изменения и внедрение стальных конструкций внутри позвоночного канала вследствие операций на позвоночнике;
- опухоли и кисты внутри позвоночного канала и др.
Зачастую на формирование стеноза позвоночного канала оказывают влияние как врожденные, так и приобретенные факторы. Страдают стенозом преимущественно пожилые люди, так как у них имеют место возрастные дегенеративные заболевания позвоночника. Частота заболевания резко возрастает у людей старше 50 лет и в данной возрастной группе составляет от 1.8 до 8%. [2] Наиболее часто встречающийся приобретённый стеноз позвоночного канала — это последняя стадия остеохондроза позвоночника, когда разрастается костная ткань тел позвонков и остеофитов.
У многих людей без врожденных нарушений развития позвоночника встречается конституционально анатомически более узкий позвоночный канал, чем в среднем. Нормальная глубина позвоночного канала в поясничном отделе составляет 13-25 мм, в шейном — 15-20 мм.
В шейном отделе позвоночника данную особенность костной структуры канала можно обнаружить на боковых рентгенограммах путем расчета и оценки индекса М.Н.Чайковского. Индекс Чайковского — это отношение сагиттального размера позвоночного канала к сагиттальному размеру тела позвонка на уровне данного конкретного позвонка без учета краевых костных разрастаний. На рентгенограмме измеряется сагиттальный диаметр позвоночного канала (а) и сагиттальный размер тела позвонка (б), первое число делится на второе (а:б).
Измерение сагиттального размера позвоночного канала и тела позвонка
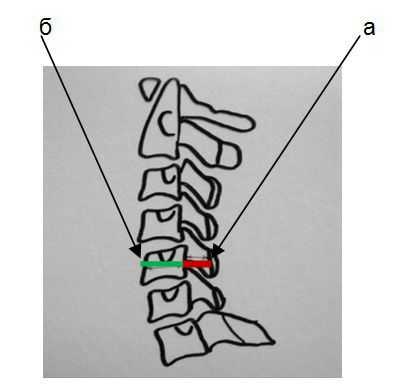
- 0,9 до 1,1 — позвоночный канал обычной глубины;
- меньше 0,85 (согласно некоторым авторам — 0,75) — конституционально узкий позвоночный канал.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы стеноза позвоночного канала
Развитие позвоночного стеноза происходит медленно и может занимать долгие годы. Симптомы стеноза позвоночного канала в поясничном и грудном отделах — постепенно нарастающая боль в спине, в ногах, возникающие поначалу иключительно при ходьбе. Болезненные ощущения без четкой локализации часто обозначаются больным человеком как неприятное ощущение. При ходьбе происходит нарастание слабости в ногах (нейрогенная перемежающая хромота), которая вынуждает человека остановиться, сесть или даже лечь. Облегчает ходьбу легкое сгибание в коленях и тазобедренных суставах, а также если одновременно наклонить корпус вперед. Этим можно объяснить и то обстоятельство, что человек с позвоночным стенозом не жалуется на недомогание, если длительно находится за рулем. [3]
Характерны чувствительные расстройства — онемение, ощущение мурашек и снижение чувствительности в нижних конечностях.
Симптомы проявляются с одной либо с двух сторон. Часто нарушается функция тазовых органов (задержка или внезапные позывы на мочеиспускание, дефекацию, снижение потенции). Если длительно сдавливаются нервные корешки на поясничном уровне, постепенно худеют нижние конечности.
Если стеноз развился на грудном уровне, то в ногах нарастают спастические явления.
Стеноз позвоночного канала на шейном уровне протекает чаще всего незаметно, симптомы болезни появляются уже в запущенной стадии заболевания. Это сильные боли в шее, как односторонние, так и двусторонние, отдающие в лопатки, плечи, руки, затылок. Боли могут проявляться во всем теле в виде болезненных спазмов. Боли усиливаются при определенных движениях шеей, при этом появляется слабость и онемение в руках, ощущение мурашек. В ногах может возникать ощущение «ватности», человек часто спотыкается. Характерны запоры и задержки мочеиспускания. Прогрессирующее сдавление спинного мозга на нижне-шейном уровне приводит к развитию вялости в руках и спастического состояния мышц в ногах. Если сдавление на уровне 3-4 шейного позвонка, то может наблюдаться нарушение функции дыхания и спастические явления в руках и ногах. [4]
Патогенез стеноза позвоночного канала
Вокруг спинного мозга и корешков в норме должно оставаться свободное (резервное) пространство, в котором важен каждый миллиметр. В резервном пространстве располагаются сосуды. Если в позвоночный канал внедряются костные, хрящевые или мягкотканные структуры, резервное пространство уменьшается или исчезает. Если просвет позвоночного канала патологически сужается, происходит нарушение кровообращения спинного мозга и корешков, нарушается циркуляция спинномозговой жидкости. [5] Сдавлению подвергаются сосуды и нервные элементы — спинной мозг или корешки. Внутри позвоночного канала повышается давление, так как сосудистое русло испытывает хронический застой. Нервные элементы постоянно испытывают недостаток кровоснабжения и кислородный дефицит, в результате серьезно нарушается их функция. Длительное нарушения питания нервных элементов сопровождается разрастанием рубцовой ткани, образованием спаек (рубцово-спаечный эпидурит) , [6] что еще более сдавливает содержимое позвоночного канала.
Вследствие этого развиваются двигательные, чувствительные, вегетативные и трофические нарушения. Сдавление корешков зачастую становится причиной выраженного болевого синдрома.
Классификация и стадии развития стеноза позвоночного канала
В зависимости от локализации выделяют центральный и латеральный стеноз позвоночного канала.
Центральный стеноз — уменьшение переднезаднего размера позвоночного канала.
- относительный стеноз — переднезадний размер составляет менее 12 мм.
- абсолютный — менее 10 мм.
Латеральный стеноз — уменьшение размеров межпозвонкового отверстия до 4 мм и менее.
Если уменьшаются все размеры позвоночного канала, это комбинированный стеноз.
Осложнения стеноза позвоночного канала
Осложнения при стенозе позвоночного канала отмечаются в результате дополнительной травмы позвоночника — падение с высоты, автодорожная, спортивная травма и др. Происходит усиление сдавления спинного мозга гематомой, рубцами, смещенным позвонком или его отломком. Осложнения при неустановленном диагнозе «позвоночный стеноз» могут давать сеансы мануальной терапии, которые часто применяются при болях в позвоночнике.
Но гораздо чаще встречаются осложнения оперативного лечения стеноза. Наиболее тяжелыми из них являются следующие:
- медленно прогрессирующий спаечный процесс в позвоночном канале, дополнительно сдавливающий спинной мозг и корешки;
- парезы, параличи конечностей;
- тазовые расстройства вследствие повреждения корешков спинного мозга хирургическим инструментом.
Воспалительные процессы в позвонках, оболочках и спинном мозге встречаются редко, так как после операции широко применяются антибиотики. Часто осложнения операций дают более тяжелые последствия, чем само заболевание. [7]
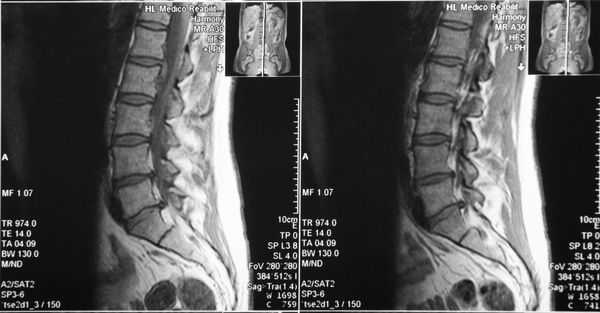
Диагностика стеноза позвоночного канала
Если появляются характерные жалобы, необходимы дополнительные методы обследования, которые позволят не только измерить размеры позвоночного канала, но и выявить причины, вызывающие компрессию нервных элементов внутри позвоночного канала.
- рентгенография пояснично-крестцового отдела позвоночника;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Для оценки состояния спинного мозга и нервной проводимости используются:
- электронейромиография;
- миелография;
- сцинтиграфия. [8][9]
Позвоночный стеноз диагностируют по совокупности выявленных признаков сужения позвоночного канала при наличии характерных клинических данных.
Лечение стеноза позвоночного канала
Консервативное лечение применяют на ранней стадии заболевания (незначительный позвоночный стеноз), когда беспокоят только боли в пояснице и ногах, а выраженные неврологические нарушения отсутствуют.
Медикаментозная терапия:
- нестероидные противовоспалительные препараты (таблетки, капсулы, инъекции, гели, пластыри) помогают снять воспаление и купировать боль;
- миорелаксанты — препараты, снимающие мышечное напряжение;
- витамины группы В;
- сосудистые и мочегонные средства;
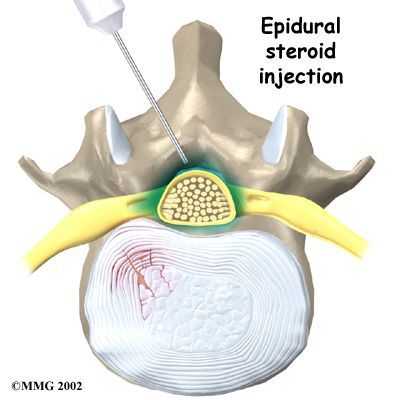
- для снятия болевого синдрома и отека эффективны медикаментозные блокады с местными анестетиками и гормонами.
Физиотерапевтические процедуры:
- электрофорез;
- амплипульс;
- магнитотерапия;
- водо- и грязелечение.
Показана дозированная лечебная физкультура и легкий массаж.
При стенозе позвоночного канала в любой стадии противопоказана мануальная терапия!
Если консервативное лечение оказывается неэффективным, боли и парезы нарастают, нарушаются функции тазовых органов, это является показанием для оперативного лечения (открытые и эндоскопические операции), цель которого — снять компрессию спинного мозга и нервных корешков.
Оперативные методы:
- декомпрессионная ламинэктомия — удаление части дуги позвонка, остистого отростка, части желтой связки, межпозвонковых суставов, которое дополняется стабилизирующей операцией с использованием металлических пластин, укрепляющих позвоночный столб;
- микрохирургическая декомпрессия и установка систем межостистой динамической фиксации, позволяющей сохранить возможность сгибания и разгибания позвоночника;
- дискэктомия, эндоскопическая микродискэктомия, лазерная вапоризация пораженного диска и другие операции по удалению грыжи, иногда они дополняют ламинэктомию. [11]
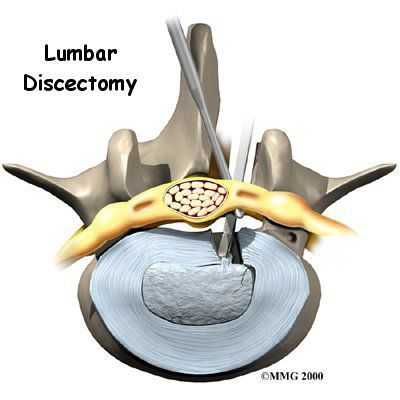
Как правило, оперативное лечение приводит к выздоровлению. После операции пациенты нуждаются в длительном восстановительном лечении в условиях реабилитационного отделения и санатория. Часть пациентов после операции имеют осложнения — усиление рубцовых изменений в позвоночном канале, приводящие к вторичному стенозу. Встречаются осложнения в виде воспаления, повреждения корешков и нервов с клиникой парезов рук и ног, нарушения функции тазовых органов. [12]
Прогноз. Профилактика
Прогноз течения данного заболевания зависит от причины, особенностей течения и давности заболевания. Прогноз благоприятный при своевременной диагностике заболевания, в зависимости от его причины, на ранних стадиях всегда можно подобрать пациенту адекватное консервативное или оперативное лечение. В этом заключается профилактика выраженных болей и тяжелых неврологических осложнений. Несвоевременная диагностика, грубые мануальные вмешательства, осложнения операций делают прогноз неблагоприятным, приводя больного к стойкой инвалидности.
Атеросклероз и синдром позвоночной артерии
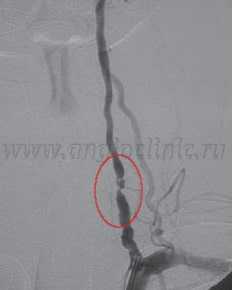
Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
могут возникать в любом ее отделе и могут стать причиной ишемического инсульта. В отличие от сужений сонных артерий, роль которых в развитии инсульта известна уже давно и отработаны методы их лечения, патология позвоночных артерий изучена еще недостаточно. Однако современные технологии диагностических исследований и методов эндоваскулярного лечения открыли новые возможности для вмешательства при этом заболевании.
Синдром позвоночной артерии является состоянием, связанным с нарушением проходимости проявляющийся симптомами недостаточности мозгового кровообращения в области задней части головного мозга.
Причины нарушенной проходимости могут быть самыми различными, поэтому основной задачей в ведении пациентов является точная диагностика, так, как только выявление точной причины позволит ее устранить и убрать тягостные для пациентов симптомы. С каждым годом заболевание молодеет, что связано с увеличением количества молодых людей, подолгу сидящих за компьютерами и малоподвижным образом жизни.
Своевременная диагностика гарантирует благоприятный результат лечения синдрома позвоночной артерии в нашей клинике.
Причины синдрома позвоночной артерии
Наиболее распространенная причина нарушений кровообращения позвоночной артерии является атеросклеротическая бляшка. Реже встречается расслоение (диссекция) артерии, сдавление ее на шее или на входе в череп, воспалительные заболевания (васкулит). Точно установить вероятность развития инсульта при подобной локализации поражения достаточно сложно. По данным анатомических исследований поражение позвоночных артерий при смерти от ишемического инсульта отмечалось в 12% случаев.
Поражение внутримозговых отделов вертебробазилярной системы чаще приводят к ишемическим инсультам, чем сужение артерии на шее. Риск развития ишемических событий при таких поражениях составляет около 7% в год. Симптомы синдрома позвоночной артерии диагностируются все чаще. Множество факторов влияет на развитие синдрома. Обычно он представляет собой комбинацию цереброваскулярного артериосклероза и шейного спондилеза (дегенеративно-дистрофические изменения тканей межпозвоночных дисков) в качестве основных клинико-патологических компонентов.
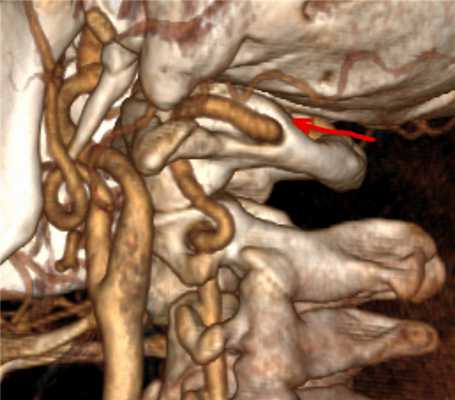
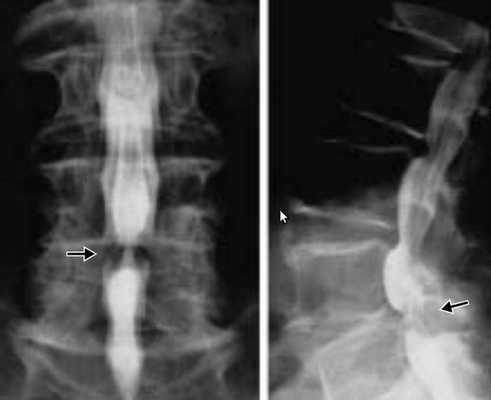
![Аномалия Киммерли]()
Аномалия Киммерли
Патологическая костная дужка на 1 шейном позвонке. Позвоночная артерия проходит через узкое костное отверстие перед входом в череп. В ряде случаев её компрессия может вызывать синдром позвоночной артерии с мучительными жалобами. На фотографии показана эта аномалия, выявленная при обследовании.
К причинам вызывающим синдром также относятся:
- Сдавление артерии в устье в области ответвления от подключичной из за анатомических особенностей этой зоны.
- Патологическая извитость в области устья.
- Сдавление артерии при аномалии Киммерли
- Остеофиты, образующиеся при остеохондрозе.
- Артроз.
- Нестабильность суставов головы.
- Межпозвонковая грыжа.
- Сдавление опухолями.
- Костно-хрящевые разрастания.
- Смещение позвонков (возникает при резком движении головы или поднятии тяжестей).
- Достаточно часто у пациента присутствует сразу несколько факторов.
Осложнения
При тромбозе или диссекции позвоночной артерии может развиться тяжелейший стволовой инсульт с летальностью более 80%. Из других осложнений отмечается появление признаков дисциркуляторной энцефалопатии - снижение памяти, работоспособности, нарушения сна. При нестабильных бляшках могут наблюдаться симптомы преходящих нарушений мозгового кровообращения (микроинсульты), связанные с отрывом кусочков бляшки и закупорке мелких артерий головного мозга.
В зависимости от причин появления симптомов заболевания могут наблюдаться различные осложнения. Чаще всего это мучительное состояние, вызывающее депрессию у пациентов, однако могут быть и объективные осложнения, угрожающие жизни.
- Тромбоз позвоночной артерии с развитием инсульта
- Судорожный синдром (эпилептиформные судороги)
- Дроп-атаки (падения без потери сознания)
- Нарушения зрения и слуха
Прогноз
При атеросклерозе позвоночной артерии прогноз для жизни и здоровья пациента давать достаточно сложно. При больших сужениях компенсация кровотока осуществляется за счет второй позвоночной артерии, кроме того, имеется коллатеральный кровоток. Больших исследований, оценивающих риск инсульта при поражении позвоночных артерий пока не проводилось. Однако остается фактом, что инсульты в вертебро-базилярной системе составляют не менее 25% всех инсультов и протекают значительнее тяжелее, чем инсульты связанные с сонной артерией. Поэтому выявление значимого сужения позвоночной артерии должно стать поводом для устранения этого рискованного состояния.
Без выявления и устранения причин развития синдрома позвоночной артерии прогноз выздоровления неблагоприятный. Чаще всего состояние пациентов постепенно ухудшается, что отрицательно сказывается на качестве жизни.
Самое сложное это выявить точную причину. Знание причины позволит устранить ее хирургическим или эндоваскулярным методом и избавить пациента от мучительных симптомов.
Преимущества лечения в клинике
Диагностика
Жалобы и симптомы
Часто сужение позвоночной артерии протекает без каких-либо жалоб и является случайной находкой при обследовании. Однако примерно у половины пациентов подобное поражение вызывает симтомы недостаточности кровообращения в задних отделах мозга.
- Головокружение
- Неуверенность в вертикальном положении
- Шум в голове
- Ощущение мозгового дискомфорта (вялость, плохой сон, нелокализованные головные боли)
- Снижение памяти
- Вегетативные нарушения (внезапные приступы слабости, потливости, сердцебиение).
Синдром позвоночной артерии представляет собой повторяющиеся эпизоды непостоянных симптомов нарушения мозгового кровообращения, главными из которых являются головокружение, нистагм (непроизвольные быстрые движения глаз), внезапный постуральный коллапс (обморок).
Также наблюдаются следующие симптомы:
- Цервикаглия, или боль в шее,
- Жгучая головная боль.
- Нарушение зрения (мелькание мошек, вспышки, временное выпадение полей зрения).
- Боли в глазных яблоках и ощущение песка в глазах.
- Снижение слуха, шум в ушах.
- Частичный паралич конечностей (парез).
- Головокружение без причины.
- Головокружение после поворота головы в сторону или когда человек посмотрел вверх являются начальными клиническими предупреждениями о синдроме позвоночной артерии.
- У пациентов с сердечной патологией (ишемическая болезнь сердца, гипертония) появляются острые давящие или сжимающие боли за грудиной и гипертония (повышение артериального давления).
Консультация невролога и УЗИ
Первый шаг для диагностики поражений позвоночных артерий. Невролог, проводя обследование, устанавливает факт вертебробазилярной недостаточности. Изучая функции равновесия, вегетативной нервной системы и анализируя жалобы пациента, специалист может составить правильный диагностический алгоритм для выявления патологии позвоночных артерий.
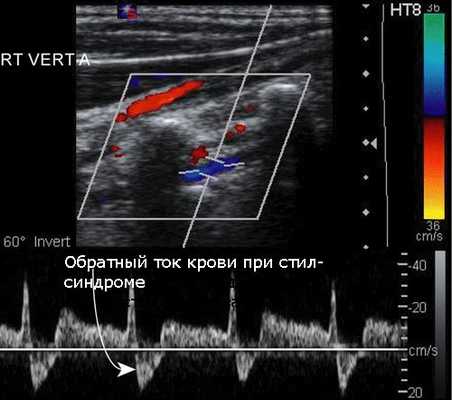
Начальная диагностика для выявления поражения позвоночной артерии на шее проводится с помощью УЗИ с цветовым допплеровским картированием. Ультразвуковое исследование позволяет выявить патологию сосудов у большинства пациентов, однако этот метод зависит от используемой аппаратуры и навыков врача УЗИ. Метод позволяет выявить сужение в шейном отделе позвоночной артерии, структуру атеросклеротической бляшки, характер кровотока по позвоночной артерии. Транскраниальная допплерография (ТКД) применяется для обнаружения внутричерепного стеноза позвоночной артерии. Метод позволяет в 80% случаев выявить нарушение кровотока в базилярной и позвоночных артериях, возможно исследование с детекцией эмболии (переноса кусочков бляшки в мозговые сосуды), что доказывает роль сужения в развитии нарушений мозгового кровообращения.
Компьютерная томография
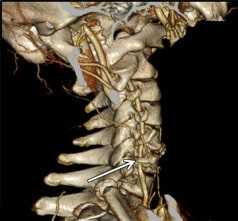
Компьютерная томография с ангиографией (КТА) позволяет получить изображения позвоночных артерий без рисков, связанных с обычной ангиографией. Положительным свойством этого исследования является возможность трехмерной оценки поражений артерий на шейном и внутримозговом уровне. Оцениваются все сосудистые бассейны. Возможность выявления различных вариантов нарушения проходимости, как внутрисосудистых поражений (атеросклеротические бляшки и расслоение), так и внешних влияний (сдавление костями, связками, мышцами).
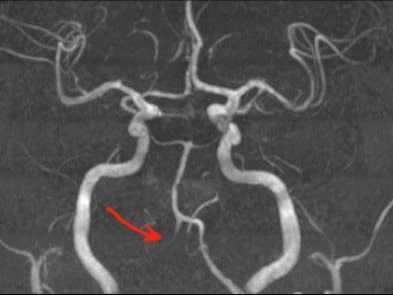
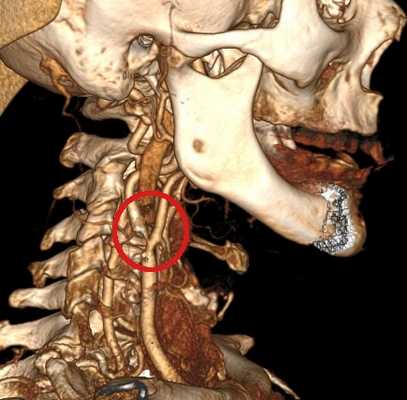
Магнитно-резонансная томография (МРТ) позволяет оценить состояние головного мозга, наличие свежих и старых ишемических очагов. В режиме МРТ ангиографии возможно без контраста оценить состояние шейных и внутримозговых отделов позвоночных артерий. С точки зрения визуализации артериальной патологии МРА уступает компьютерной томографии с ангиографией, однако не требует использовани контрастного вещества, что важно для пациентов с нарушением функции почек. На представленном изображении показана тромботическая закупорка левой позвоночной артерии (отсутствие контрастирование показано стрелкой).
"Золотым стандартом" для диагностики стеноза позвоночной артерии остается цифровая рентгеновская ангиография , хотя она и несет определенные риски осложнений и требует опытного специалиста для соблюдения технологии обследования. В нашей клинике ангиография позвоночной артерии проводится после принятия решения о эндоваскулярном вмешательстве (стентировании) с целью окончательной диагностики. Непосредственно во время исследования возможно проведение операции.
УЗИ сонных и позвоночных артерий
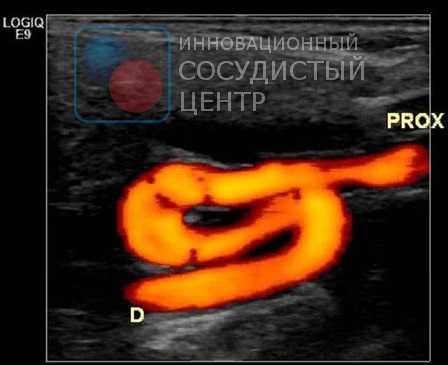
Ультразвуковое сканирование сонных артерий является безопасным и информативным методом диагностики многих заболеваний этих сосудов. У пациентов старше 55 лет это исследование необходимо выполнять ежегодно, для выявления факторов риска ишемического инсульта.
УЗИ магистральных артерий головы — неинвазивный метод визуализации, который посредством регистрации отражённых ультразвуковых волн позволяет получить информацию об индивидуальных анатомических особенностях, протяжённости и степени поражения артерий, а также оценить влияние этих факторов на кровоток.
Исследование абсолютно безболезненно и не доставляет пациенту существенного дискомфорта. Высокая диагностическая ценность исследования связана с тем, что специалист в режиме реального времени получает представление об анатомических образованиях и характере кровотока в сонных артериях.
Ультразвуковое исследование сонных и позвоночных артерий (УЗИ МАГ) проводится для выявления факторов риска ишемического инсульта. Сегодня уже доказано, что атеросклеротическое сужение внутренних сонных артерий значительно увеличивают риск инсульта из-за тромбозов сонной артерии или эмболии - переноса кусочка бляшки в мозговые сосуды. Это утверждение справедливо и для позвоночных артерий.
Преимущества диагностики в Инновационном сосудистом центре
Наш медицинский центр специализируется на сосудистой и эндоваскулярной хирургии, поэтому для нас важно получить детальную информацию о состоянии сонных артерий, ибо ишемический инсульт является одним из наиболее опасных осложнений в сосудистой хирургии. УЗИ сонных артерий мы проводим всем пациентам нашего стационара и отработали точный алгоритм ультразвуковой диагностики. Цены на исследование в нашем центре в Москве доступны каждому. Приём сосудистого хирурга всегда сопровождается УЗИ диагностикой.
Преимуществом УЗИ сонных артерий в нашей клинике являются ультразвуковые сканеры экспертного уровня, оценка полученных результатов врачом УЗИ совместно с оперирующим сосудистым хирургом. Точность результатов этого исследования у наших специалистов составляет 96%, против 80% во многих других диагностических центрах общей практики.
Противопоказания к методу
Не существует абсолютных противопоказаний к проведению УЗИ сосудов шеи, однако исследование может быть затруднено при выраженном кальцинозе артерий, поскольку кальций не пропускает УЗИ сигнал, а также в случае различных поражений кожи шеи, выраженного ожирения и при психических расстройствах.
Подготовка к исследованию
Специальной подготовки к УЗИ сосудов головного мозга и сонных артерий и не требуется.
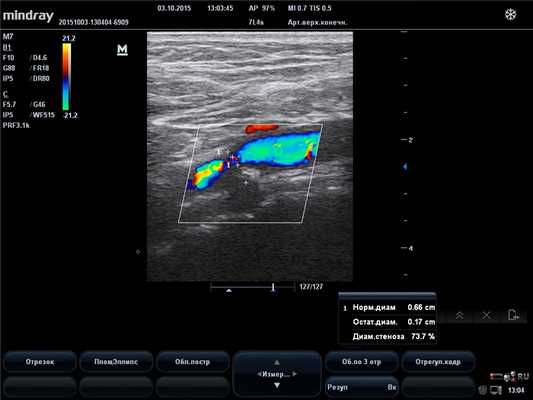
![Стеноз сонной артерии на УЗИ]()
Как проходит УЗИ сонных и позвоночных артерий
Специалист УЗИ диагностики проводит исследование, располагая ультразвуковой датчик над проекцией магистральных артерий на шее. Датчик посылает ультразвуковые волны в ткани, которые, отражаясь от них, возвращаются в датчик и воспринимаются в виде сигналов аппаратом УЗИ. Так как различные ткани обладают различной способностью поглощать ультразвуковые волны, то и отражённый сигнал будет от них различный, что позволяет дифференцировать их. Кроме исследования отражённого сигнала (В-режим) для оценки кровотока в сосудах используется эффект Доплера, который подразумевает, что скорость отражённого сигнала зависит от скорости объекта, который этот сигнал отражает. Этот эффект позволяет оценить скорость движения эритроцитов в просвете сосуда и составить цветовую карту кровотока. Такой метод называется цветовым допплеровским картированием.
Иногда во время исследования доктор может пережимать сонную артерию на одной стороне, для того чтобы оценить переносимость полной закупорки сонной артерии. Этот тест называется пробой Матаса и он используется перед операцией на сонной артерии, чтобы принять решение по использованию временного шунта.
Ультразвуковое сканирование сонных и позвоночных артерий обычно занимает около 30 минут.
Во время диагностики нужно лежать на спине запрокинув голову. Для лучшей визуализации артерий врач может изменять положение головы и шеи. На шею наносится специальный гель, который облегчает прохождение ультразвуковых волн в ткани и обратно. Датчик слегка прижимается к коже. Вы не должны чувствовать какого-либо дискомфорта во время процедуры диагностики.
Доктор последовательно изучает УЗИ картину сонных артерий, позвоночных и подключичных артерий. Оценивается проходимость, толщина стенки артерий, форма сосуда и его ход, наличие атеросклеротических бляшек и скорость кровотока по артериям.
После исследования
После исследования доктор даёт вам салфетку, для того чтобы вытереть гель. За это время составляется протокол диагностики. Если есть необходимость, то протокол может дополняться распечаткой УЗИ картинки на принтере, хотя чаще всего достаточно заключения опытного специалиста.
Ультразвуковое дуплексное сканирование артерий шеи является безопасным и неинвазивным методом диагностики патологии сонных и позвоночных артерий и позволяет выявлять многие опасные заболевания. Дуплексное сканирование МАГ необходимо проводить всем пациентам, имеющим риск ишемического инсульта или перед сложными сосудистыми вмешательствами.
Атеросклероз (стеноз и окклюзия) сонных артерий
Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
- Значительное сужение сонной артерии снижает кровообращение в мозге, а при внезапном падении давления (резко встать с постели, перелеты, перегрев на солнце или большая хирургическая операция) кровоток внезапно прекращается, что приводит к гибели нервных клеток.
- Отрыв кусочка атеросклеротической бляшки с переносом его кровотоком в мелкие артерии головного мозга, что приводит к их закупорке.
- Острый тромбоз (образование кровяного сгустка) на фоне сужения сонной артерии с полным прекращением кровотока в определенных областях мозга.
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
- Возраст
- Курение
- Гипертония (высокое артериальное давление) - самый важный фактор риска развития инсульта
- Высокий уровень холестерина
- Сахарный диабет
- Ожирение
- Малоподвижный образ жизни
- Отягощенная наследственность по атеросклерозу
Мужчины моложе 75 лет имеют больший риск развития стеноза сонной артерии, чем женщины в той же возрастной группе. В группе старше 75 лет женщины имеют больший риск инсульта . У пациентов страдающих ИБС нередко выявляются сужения сонной артерии.
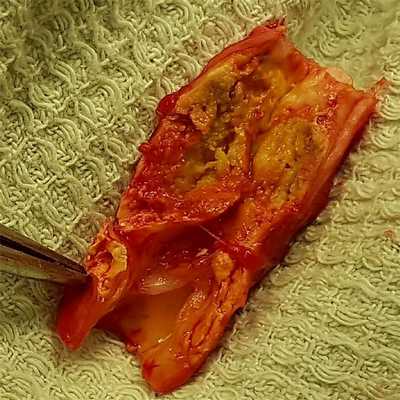
![Атеросклеротическая нестабильная бляшка в сонной артерии]()
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
- Атеросклероз общих сонных артерий - редко способствует ишемическому инсульту, даже при полной закупорке общей сонной артерии кровоток по внутренней сонной может быть сохранен. Однако могут быть общемозговые нарушения - плохая память, общая слабость, головные боли.
- Атеросклероз бифуркации общей сонной артерии - атеросклеротические бляшки суживают вход в внутреннюю сонную артерию и могут полностью ее закупорить. Это наиболее распространенная форма поражения. При такой локализации чаще всего развиваются транзиторные ишемические атаки и ишемические инсульты.
- Атеросклероз внутримозговых отделов сонной артерии - бляшки расположены в сонных артериях и их основных ветвях. Часто развивается ишемический инсульт, связанный с тромбозом суженных артерий.
По УЗИ выделяется два основных типа атеросклеротических бляшек:
- Стабильная бляшка - сужение артерии имеет ровные контуры, без подрытых краев, с небольшим ускорением кровотока на бляшке.
- Нестабильная бляшка - чаще кальцинированная бляшка с рваными контурами, могут отмечаться подвижные элементы, значительная турбулентность кровотока при допплерографии.
По степени сужения сонной артерии выделяют:
- Гемодинамически незначимый стеноз (сужение артерии менее чем на 70%, без локального ускорения кровотока)
- Гемодинамически значимый стеноз (сужение артерии более чем на 70%, с ускорением кровотока)
- Окклюзию - полную закупорку сонной артерии
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
ТИА происходит, когда кратковременно нарушается мозговой кровоток . Это начальная фаза острого нарушения мозгового кровообращения, которая является обратимой. Она имеет такие же симптомы как инсульт, но эти симптомы проходят через несколько минут или часов.
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
- Внезапная потеря зрения, нечеткость зрения, затруднение в том, что один или оба глаза.
- Слабость, покалывание или онемение на одной стороне лица, с одной стороны тела, или в одной руке или ноге.
- Внезапные трудности при ходьбе, потеря равновесия, отсутствие координации.
- Внезапное головокружение.
- Трудно говорить (афазия).
- Внезапная сильная головная боль.
- Внезапные проблемы с памятью
- Затруднение глотания (дисфагия)
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Диагностика атеросклеротического поражения сонных артерий очень важна для профилактики ишемического инсульта. Своевременное выявление гемодинамически значимых стенозов позволяет снизить риск ишемического инсульта в 3 раза.
При осмотре сосудистым хирургом обязательно проводится выслушивание (аускультация) с обеих сторон шеи. Если при этом выслушивается грубый шум, то это свидетельствует о значимом поражении внутренних сонных артерий и требует дополнительных методов диагностики.
В обязательном порядке всем больным с подозрением на атеросклероз сонных артерий должен проводиться неврологический осмотр, чтобы исключить предшествующие поражения головного мозга.
Цели диагностики сужений сонных артерий:
- Установление степени сужения
- Оценка внутримозговых артерий
- Оценка состояния головного мозга
- Оценка мозговых функций
- Оценка степени риска вмешательства на сонной артерии
- Оценка прогноза после восстановления сонной артерии
Ультразвуковое исследование сонной артерии
Это неинвазивное, безболезненное исследование использует ультразвуковые волны для просмотра сонных артерий. Оно позволяет выявить атеросклеротические бляшки и тромбы и определяет степень их сужения. Доплеровское УЗИ показывает скорость потока крови по кровеносным сосудам.
Магнитно-резонансная ангиография (МРА)
Этот метод визуализации использует мощный магнит, чтобы собрать точную информацию о работе мозга и артерий. Затем компьютер использует эту информацию для создания изображения с высоким разрешением. МРА часто можно обнаружить даже небольшие бляшки в сосудах головного мозга и постинсультные очаги.
![Атеросклероз, критический стеноз внутренней сонной артерии]()
Компьютерная томография в ангиорежиме (КТА)
Компьютерное томография с использованием контрастного вещества позволяет получить отчетливое изображение просвета сонных и мозговых артерий в трехмерном режиме. На компьютерной ангиографии хорошо видны атеросклеротические бляшки, тромбозы артерий, участки повреждения головного мозга. Доза рентгеновского излучения значительно меньше, чем при обычной рентгенографии.
Церебральная ангиография (каротидная ангиография)
Эта процедура считается "золотым стандартом" для визуализации сонных артерий. Эта процедура проводится через прокол в артерии, с подведением к интересующим сосудам специального катетера и введением контрастного вещества, которое хорошо видно при рентгеновском просвечивании. Ангиография позволяет точно определить показания к вмешательству на сонных артериях и выбрать необходимый метод лечения.
Подробнее о методах диагностики:
Лечение
Инновационный сосудистый центр применяет современные подходы к лечению атеросклероза сонных артерий. Мы внедрили в рутинную клиническую практику новые технологии лечения, делая профилактику инсульта максимально безопасной. В настоящее время мы отдаем предпочтение малоинвазивным методикам лечения, таким как стентирование сонных артерий и отходим от открытых операций.
Лечение атеросклероза сонных артерий в нашей клинике является безопасной процедурой. За последние годы мы не имели ни одного осложнения при стентировании и каротидной эндартерэктомии. Из важных технологий, внедренных в нашей клинике, можно назвать стентирование внутримозговых артерий при тандем - стенозе (атеросклерозе устья внутренней сонной артерии и ее мозговой части). Для лечения внутримозговых сегментов мы используем стенты с лекарственными покрытием.
Основной целью лечения при неосложненном атеросклерозе сонных артерий является профилактика дальнейшего прогрессирования атеросклеротической бляшки и сужения артерии. Для этого применяются медикаментозные препараты, снижающие уровень холестерина. Кроме того, назначаются препараты препятствующие образованию тромбов. Дозировка подбирается сосудистым хирургом, с учетом данных лабораторного обследования.
Для предупреждения развития ишемического инсульта пациент со стенозом сонных артерий должен выполнять несложные правила:
- Бросить курить
- Контролировать артериальное давление.
- Контролировать сахарный диабет.
- Дважды в год выполнять УЗИ сонных артерий.
- Каждые 3 месяца контролировать уровень холестерина в крови.
- Придерживаться антихолестериновой диеты.
- Поддерживать здоровый вес.
- Ежедневные прогулки хотя бы по 30 минут.
- Ограничить употребление алкоголя.
Какие препараты могут снизить риск инсульта?
Ваш врач может порекомендовать антиагрегантные препараты, такие как аспирин и клопидогрель (Плавикс), чтобы уменьшить риск инсульта, вызванного образованием тромбов. Ваш врач также может прописать лекарства для снижения уровня холестерина и артериального давления. При мерцательной аритмии может быть рекомендован препарат варфарин, чтобы уменьшить вероятность образования сгустков крови.
Хирургические вмешательства при стенозе сонных артерий
В случае значительного сужения сонной артерии, необходимо вмешательство, чтобы восстановить поток крови к головному мозгу. Это позволит предотвратить будущий инсульт. Основным методом лечения значимых стенозов сонных артерий является хирургический. Он может выполняться либо открыто в виде удаления бляшки - каротидная эндартерэктомия, либо через прокол эндоваскулярно - ангиопластика и стентирование сонной артерии.
Синдром позвоночной артерии
Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
МКБ-10
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI-СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Читайте также:
- Плоский живот. Как добиться красивого живота?
- Клиника иерсиниоза. Признаки иерсиниоза. Клинические проявления иерсиниоза. Микробиологическая диагностика при иерсиниозе. Выявление возбудителя иерсиниоза.
- Частота рака легких. Эпидемиология рака легкого
- Гипертензия и ее виды. Мишени антигипертензивных средств
- Группы риска атеросклероза. Статины при атеросклерозе.