Витрэктомия при кератопластике на афакичных глазах, увеите. Особенности
Добавил пользователь Morpheus Обновлено: 21.01.2026

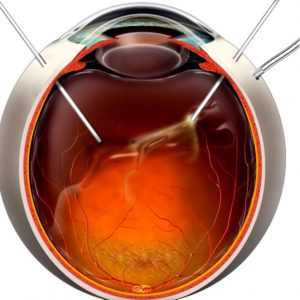
Значительную часть глазного яблока занимает стекловидное тело, функции которого достаточно важны для зрения. Благодаря ему глазные яблоки приобретают определенную форму. Также полость тела, состоящего из гелеобразного вида субстанции, защищает питательные каналы, ведущие к сетчатке глаза. При определенных заболеваниях, несмотря на важность этого органа, возникает необходимость в удалении части стекловидного тела или всего тела целиком.
Операции на заднем отделе глазных яблок (витреоретинальное вмешательство) носят название «витрэктомия» и являются достаточно сложными и требующими высокой квалификации от офтальмолога. Это обусловлено как тяжелым течением самого заболевания и множеством причин его возникновения, так и сложностью лечения.
Историческая справка
Современная пластическая хирургия глаза — витрэктомия — появилась около полувека назад. Ее родоначальником стал Роберт Макхемер, создавший в 1970 году устройство, позволяющее контролировать доступ к заднему отделу глазного яблока. Изобретенный ученым аппарат для всасывания стал первым устройством для витрэктомии, к тому же позволяющим контролировать во время операции внутриглазное давление.
Изначально витрэктомию задействовали исключительно для очистки стекловидного тела в случаях непрозрачности, в том числе и от крови. За годы, прошедшие после изобретения, аппарат Роберта Макхемера неоднократно усовершенствовался. В современном виде он представлен устройством новой формации, имеющим ряд калибровочных систем с улучшенным рабочим циклом и скоростями резания, благодаря чему возможности витреоретинальной хирургии глаза значительно расширились.
В современной витрэктомии полное или частичное удаление стекловидного тела сопровождается заменой данной составляющей глаза на специальный гель или газ с возможностью дальнейшей коррекции положения не только сетчатки, но и ее эпителия.
Особенности строения стекловидного тела
Стекловидное тело предназначено для проведения лучей света к сетчатке. В его состав входят вода (99%), коллагеновые волокна, протеины и гиалуроновая кислота. Смесь перечисленных выше субстанций представляет собой абсолютно прозрачное вещество гелеобразной консистенции, которым на две трети заполнен внутренний центр зрительного органа. Его функция — защищать сосуды, питающие сетчатку глаза, придавать нашим органам зрения форму и способствовать их сохранению.
Специфичная консистенция тела в некоторых случаях становится причиной возникновения определенных патологических процессов. Заболевания внутренней полости глаза могут сопровождаться падением прозрачности, затуманиванием субстанции тела и даже заполнением его кровью. Подобные изменения становятся препятствием для правильного попадания лучей света на сетчатку и могут привести к снижению зрения или полной его потере.
Показания для проведения операции

Необходимость проведения витрэктомии обусловлена рядом показаний и в каждом конкретном случае решается индивидуально. Стоимость подобных операций напрямую зависит от тяжести заболевания и от того, насколько оно запущено.
В частности, изменения в стекловидном теле (помутнение, кровоизлияния, сжимание) могут возникать вследствие травм глазного яблока, которые сопровождаются попаданием инородных тел, в результате отслоения сетчатки или заболевания ее сосудов. Операцию проводят из-за макулярного разрыва в центральной области сетчатки, вызванного сморщиванием или отслоением стекловидного тела. Образовавшиеся при этом пустоты могут заполняться жидкостью, которая вызывает искажение зрения. Витрэктомия показана из-за воспалительных заболеваний глаз (задние увеиты, вызванные воспалениями сосудов и сетчатки), Из-за катаракты — помутнения хрусталика, вызывающего потерю остроты зрения.
Сахарный диабет также может стать причиной похода к доктору - диабетическая ретинопатия, при которой на сетчатке образуются неососуды, приводящие к ее отслоению и слепоте. Из-за гемофтальма — кровоизлияния в глазную полость, вызванного гипертонической болезнью, раком крови, воспалениями сосудов, серповидно-клеточной анемией и другими причинами.
При эпиретинальном фиброзе (возрастное заболевание, вызывающее резкое ухудшение зрения). Из-за инфекции в глазу (эндофтальмит, приводящий к скоплению гноя в стекловидном теле) тоже идут на процедуру.
Противопоказания
О каких-либо существенных противопоказаниях к проведению витрэктомиии медики не упоминают.
Тем не менее, от подобных операций следует отказаться:
- При подозрении на любые формы ретинобластомы.
- В случаях заболевания активной формой меланомы, так как операция может дать толчок к распространению раковых клеток по кровеносной системе.
- К числу относительных противопоказаний можно отнести прием пациентом препаратов, которые разжижают кровь. В этом случае заключение о целесообразности проведения подобной операции дает лечащий врач. В случае ее острой необходимости он также дает рекомендации пациенту, как подготовиться к витрэктомии.
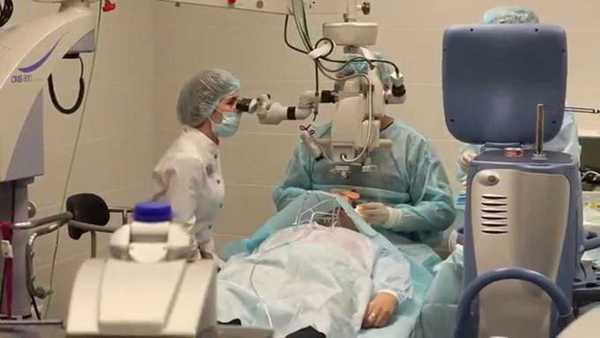
Порядок проведения
В зависимости от тяжести заболевания витрэктомию проводят под общей или местной анестезией. В ходе операции используют специальный цилиндрический нож — витреотом, осветительный прибор и инфузионную канюлю, которая применяется для замены жидкости в глазах на физраствор и поддержания нужного давления глаз. Продолжительность витрэктомии достигает полутора-двух часов.
Хирургическое вмешательство проходит в несколько этапов. После разрезов стекловидное тело высасывается из капсулы. Удаляются пораженные ткани, проводится коррекция сетчатки. «Устанавливается» новое стекловидное тело, которым может быть специальный газ, фторорганическая жидкость (вода, фтор, силиконовое масло). Ушиваются разрезы.
Виды витрэктомии
В зависимости от объема удаления, витрэктомия может быть тотальной, в том случае, когда речь идет о полном удалении стекловидного тела, или субтотальной. Последняя подразумевает частичную резекцию и подразделяется на переднюю и заднюю.
Передняя витрэктомия
В первом случае оперативное вмешательство необходимо вследствие утечки гелевой субстанции тела в переднюю камеру глаза. Ему могут предшествовать травмы глаз и проблемы с хрусталиком. Подобное проникновение иногда случается во время проведения операций по удалению глаукомы или катаракты.
Этот факт может стать причиной серьезных проблем, поэтому, чтобы свести к минимуму риски появления осложнений и воспалений, хирурги принимают решение о проведении передней витрэктомии. Очень часто подобные операции оказываются незапланированными.
Задняя витрэктомия
В связи с тем, что коллагеновые и гиалуронатные составляющие делают гелеобразную консистенцию тела в высокой степени эластичной, а стекловидные зерна способны поглотить лишь незначительную часть сцепления, может произойти ее перетекание в задний сегмент глаза. Это чревато разрывом сетчатки (слезами сетчатки) и отеком макулы (желтого пятна в центре сетчатки).
В подобных случаях, а также в случаях, когда необходим доступ к заднему сегменту глаза, предстоит задняя или пластическая витрэктомия Парса, которую выполняют специалисты по сетчатке.
Микроинвазивная витрэктомия
В современных реалиях возможно проведение операции по удалению части или всего стекловидного тела, не требующей госпитализации. Подобное хирургическое вмешательство осуществляется через 3 основных прокола микроскопических размеров (0,3-0,5мм).
Хирурги используют микроскоп и миниатюрные инструменты: специальные самофиксирующиеся многоточечные светильники и пневматический или электрический витреотом, работающий с частотой вдвое большей, чем при обычной операции.
Операция осуществляется следующим образом. После удаления стекловидного тела, чтобы вернуть сетчатку в нормальное состояние, в глаз пациента помещают пузырек газа или воздуха. Помогая сетчатке оставаться в правильном положении, он со временем самостоятельно исчезает.
После этого в глаз вводят специальную жидкость. Это может быть силиконовое масло, удаляемое позднее, после заживления роговицы.
Преимущества микроинвазивных хирургических вмешательств:
- Повышение точности и качество операции.
- Минимизация травм.
- Проведение в амбулаторных условиях.
- Местная анестезия, обеспечивающая полную безболезненность.
- Удаление патча на глазу на следующий день после операции.
- Значительное сокращение реабилитационного периода.
- Возможность параллельного выполнения другой операции.
- Быстрое восстановление сетчатки, так как швы не требуются.
Постоперационный период
Специалисты предупреждают о возможном дискомфорте на протяжении некоторого времени после операции. В целом выздоровление приходит через 3-6 месяцев, но иногда процесс восстановления может затянуться от года до полутора лет. Зрение после хирургического вмешательства восстанавливается в зависимости от состояния сетчатки и зрительного нерва, а также состава субстанции, на которую заменено стекловидное тело.
При замене гелеобразной субстанции на солевой раствор, имеющий низкую вязкость, на восстановление зрительной функции может понадобиться несколько недель. Это связано с наличием в глазной полости остатков клеток и крови.
В случае использования специального газа перед глазами пациента некоторое время «висит» черная пленка, на исчезновение которой достаточно одной недели.
В случаях, когда в полость глаза вливают силиконовое масло, некоторые пациенты нуждаются в коррекции зрения («плюсовые» очки).
Кроме этого у большей части оперируемых отмечается нарушения функций сетчатки, которая требует определенного времени для восстановления.
Прооперированные пациенты в течение некоторого времени состоят на учете у офтальмолога. Им также не рекомендуются физические и зрительные перегрузки. В случае заполнения полости глаза газом, пациентам не рекомендуют использовать подземный транспорт.
Послеоперационные осложнения
Занесение инфекции в ходе витрэктомии наблюдается крайне редко (до 0,07% случаев). В 5,5-10% случаев описано отслоение сетчатки. В основном оно связано с разрывов сетчатой оболочки при касании.
В некоторых случаях происходят необратимые изменения в сетчатой оболочке, которые затрудняют процесс реабилитации. При подобных обстоятельствах положительный анатомический эффект от операции (прилегание сетчатки, прозрачность полости стекловидного тела) не гарантирует остроты зрения.
Также отмечаются случаи повышения внутриглазного давления, повторного помутнения стекловидного тела, дефектов хрусталика, отечности роговичных тканей и развития катаракты. При подобных патологиях рекомендуется повторная операция.
Для минимизации рисков важно соблюдать рекомендации врача и оперироваться исключительно в проверенных клиниках.
В целом же отзывы о витрэктомии нельзя назвать однозначными.
Есть данные, что до 80% прооперированных пациентов ее результатами довольны, а оставшиеся — не то, чтобы совсем недовольны, но упоминают о возникших осложнениях.
8 этапов кератопластики роговицы
Кератопластика представляет собой процедуру в области микрохирургии, которая дает возможность восстановить зрительную функцию у пациентов с болезнями роговицы. Кератопластика позволяет устранить врожденные и приобретенные патологии, восстановить функции роговицы и ее форму.

- Врожденные дефекты развития: мегалокорнеа (увеличенная роговица), микрокорнеа (уменьшенная роговица), кератоконус (коническая форма), кератоглобус (шаровидная форма).
- Воспалительные процессы: кератиты (грибковые, вирусные, бактериальные). Бывают глубокие и поверхностные воспаления, эндогенные и экзогенные.
- Дистрофические состояния. В эту группу входят болезни, которые развиваются при нарушении обмена веществ, изменениях в структуре роговицы, изменении свойств. Бывают первичные и вторичные дистрофические патологии.
Кератопластикой принято называть пересадку роговицы. Во время операции производится замена деформированного участка роговицы донорским трансплантатом. Возможна частичная или полная замена, а также трансплантация на всю глубину роговицы, на передние слоя или в толщу.
Особенности роговицы
Роговица - прозрачная наружная оболочка глаза. По форме роговичный слой напоминает стекло в часах. По функциональности роговица выступает основой оптической системы глаза.
Роговица является выпукло-вогнутой прозрачной линзой, которая составляет 1/5 от наружной оболочки глазного яблока. Благодаря ее прозрачности свет может проникать вглубь глаза к сетчатке. Границу перехода роговицы в склеру называют лимбом.
- сферичность;
- чувствительность;
- прозрачность;
- зеркальность;
- отсутствие сосудов.
В центре толщина роговицы достигает 500 мкм, по краям до 750 мкм. В норме радиус кривизны составляет 7,7 мм, преломляющая сила роговицы - 41 диоптрия при 11 мм горизонтального диаметра.
- Передний эпителий включает 5-6 слоев быстро регенерирующих клеток, которые поддерживают форму роговицы и обеспечивают оптическую функцию. Этот слой защищает роговицу и глаз от воздействия внешней среды. Через передний эпителий осуществляется газо- и теплообмен.
- Боуменова мембрана расположена под эпителием. Этот слой плотный, он предназначен для поддержания формы роговицы. Боуменова мембрана обеспечивает противодействие механическому воздействию.
- Строма является самым толстым слоем. Она включает пластины коллагеновых волокон и другие клетки (лейкоциты, фиброциты, кератоциты).
- Десцеметова оболочка состоит из фибрилл, подобных коллагену. Слой борется с инфекциями и термическими воздействиями.
- Задний эпителий является внутренним слоем, включает шестигранные клетки. Через задний эпителий осуществляется питание роговицы из внутриглазной жидкости. При деформации этого слоя развивается отечность роговичной оболочки.
Примечательно, что роговица лишена кровеносных сосудов, все питательные вещества она получает из внутриглазной и слезной жидкости. Обменные процессы также осуществляются через сосуды вокруг роговицы. Именно отсутствие кровеносных сосудов дает возможность успешно проводить трансплантацию роговицы (кератопластика).
- защитная и опорная, благодаря ее прочности, чувствительности и быстрой регенерации;
- светопроведение и светопреломление, благодаря прозрачности и сферичности.

Показания к операции по пересадке роговицы
Среди всех болезней зрительной системы патологии роговичного слоя составляют четверть. Зачастую заболевания роговицы провоцируют необратимые ухудшения зрительной функции. Опасность патологий этой части глаза заключается в том, что большинство из них не поддается коррекции очками и контактными линзами. По этой причине кератопластика считается практически единственным способом восстановить зрение пациентам с помутнением роговицы или изменением ее сферичности.
- кератоконус (невоспалительная патология, при которой роговица принимает коническую форму и постепенно истончается);
- кератоглобус (невоспалительная патология, при которой истончается и выпячивается строма роговицы, что приводит к ее глобусообразной деформации);
- бессосудистое бельмо роговицы (помутнение, которое возникает при травме, воспалении, химическом или термическом ожоге, осложнении кератита или язвы);
- посттравматические рубцы (результат воспаления или операции);
- дистрофия роговицы (врожденная или приобретенная).
Перед кератопластикой, как и перед любой другой хирургической процедурой, пациент должен пройти обследование. Оно позволит выявить все показания и противопоказания, определить факторы риска, спрогнозировать результаты процедуры.
- энтропион (заворот века, при котором край века и ресницы контактируют с роговицей и конъюнктурой глаза и раздражают их);
- эктропион (выворот века, при котором нарушается контакт века и глазного яблока, слизистая глаза обнажается);
- блефарит (группа болезней, которые провоцируют хроническое воспаление века);
- бактериальный кератит (острый воспалительный процесс в роговице, который имеет бактериальную природу).
При обнаружении этих или других противопоказаний нужно провести полное лечение, после чего сделать повторное обследование и операцию (при отсутствии болезней).
Прогноз при кератопластике
Кератопластика с донорской тканью
Забор роговичной ткани должен производиться в течение суток с момента гибели донора. Роговицы новорожденных и младенцев не используют: они слишком податливы, что повышает риск развития высокого астигматизма. Доноры старше 70 лет также не подходят, так как в таком возрасте роговица имеет низкую плотность эндотелиальных клеток.
Перед операцией донорскую ткань обследуют при помощи щелевой лампы. Более достоверным методом исследования трансплантата является зеркальная микроскопия.
В каких случаях роговица непригодна для пересадки:
- если причины смерти донора неясны;
- если у донора имелись инфекционные болезни центральной нервной системы (системный склерозирующий панэнцефалит, болезнь Крейтцфельдта-Якоба, мультифокальная лейкоэнцефалопатия и прочее);
- если у донора имелись некоторые системные инфекции (сифилис, СПИД, септицемия, гепатит);
- если у донора выявили лейкемию, диссеминированную лимфому;
- если донор страдал от болезней глаз (воспалительный процесс, образования злокачественной природы, операции в анамнезе).
Возможно использование заготовленного трансплантата или забор непосредственно из донорского глаза. Размер трансплантата врач определяет заранее. Определить точные параметры можно в свете щелевой лампы. Если диаметр лоскута достигает 8,5 мм, повышается риск развития синехии, гипертензии глаза, васкуляризации. Лучшим считается размер в 7,5 мм. Меньшие лоскуты зачастую осложняются астигматизмом.
Размер донорского лоскута должен превышать пораженный участок на 0,25 мм. Это позволит обеспечить герметичность, а также ослабить уплощение роговицы после операции. Также это дает возможность предотвратить развитие глаукомы.
Этапы кератопластики
Кератопластику проводят в амбулаторном режиме. Предварительно нужно выбрать анестезию, которая будет зависеть от состояния здоровья, сопутствующих болезней, возраста пациента и прочего. Врачи используют общий и местный наркоз. Через несколько часов после операции пациента отправляют домой.
- Оптическая кератопластика. Целью процедуры является улучшение зрительной функции при буллезной кератопатии, дистрофии, рубцевании, дегенерации или другом поражении роговицы.
- Пластическая кератопластика. Подразумевает сохранение целостности роговичного слоя или его восстановление. Применяется при серьезных изменениях в структуре роговицы (десцеметоцеле, истончение стромы).
- Терапевтическая кератопластика. Операция включает замещение инфицированной ткани при неэффективности терапевтического лечения.
- Косметическая кератопластика. Целью процедуры является улучшение внешнего вида глазного яблока при видимых патологиях роговицы.
- Фиксация глазного яблока.
- Определение размеров пораженного участка, который будет удален.
- Формирование роговичного лоскута по заранее вымеренным параметрам.
- Удаление пораженных тканей. Врач может вырезать лоскут вручную, автоматически или при помощи вакуумного трепана. Удаление деформированных тканей осуществляется максимально аккуратно. Чтобы защитить хрусталик, перед кератопластикой создают пилокарпиновый миоз, а во время операции вводят вискоэластик. После накладывания швов вискоэластик замещают солевым раствором.
- Во избежание резкой декомпрессии, которая может привести к выпадению оболочек глаза, делают неполную трепанацию и вскрывают переднюю камеру алмазным ножом.
- Имплантирование трансплантата, который должен идеально подходить по размерам удаленному лоскуту.
- Фиксация трансплантата специальным материалом для сшивания. Используется нить тоньше человеческого волоса. Трансплантат фиксируют при помощи нейлона 10/0 на всю толщину роговицы. Сначала врач накладывает четыре узловых шва, после чего добавляют узловые швы, круговой непрерывный шов или комбинируют оба.
- После фиксации швами на глаз накладывается тугая давящая повязка. В некоторых случаях назначают контактные линзы для дополнительной защиты.
Иногда кератопластику выполняют при помощи фемтосекундного лазера, который обладает высокой скоростью вырезания роговичного лоскута. При соответствии показаний кератопластика может включать реконструкцию переднего отрезка глаза через удаление катаракты, разрушение синехий, пластику радужки, установку или реконструкцию интраокулярных линз (искусственные хрусталики).
Послеоперационная терапия
Пациенту назначают местно стероиды для предотвращения отторжения. Требуется четыре дозы в сутки на пару недель, постепенно дозу нужно снизить в зависимости от состояния глазного яблока. Чаще всего стероиды следует использовать по разу в сутки в течение года после операции.
Также после кератопластики могут возникать признаки увеита, поэтому стоит использовать мидриатики дважды в сутки две недели после операции. Еще пациенту назначают внутрь ацикловир, если в анамнезе имеется герпесвирусный кератит (для предотвращения рецидива).
Швы убирают только после полного приживления трансплантата через 6-12 месяцев. У пациентов пожилого возраста этот процесс занимает гораздо больше времени. После удаления швов пациентам с астигматизмом требуются жесткие контактны линзы для повышения остроты зрения.
Реабилитация после кератопластики
После кератопластики глаз восстанавливается до приемлемого состояния за 9-12 месяцев. Это обусловлено особенностями строения роговицы. Швы снимают только через полгода после операции. Чтобы предотвратить осложнения (воспалительный процесс, отторжение трансплантата), пациенту обязательно назначают антибактериальные средства и глюкокортикостероиды в глазных каплях на срок более, чем 2 месяца. Весь год реабилитации после кератопластики нужно защищать глаза от механического воздействия, избегать тяжелой физической активности.
Осложнения после пересадки роговицы
Кератопластика, как и любая другая хирургическая операция, сопряжена с определенным риском. Последствием пересадки роговицы может стать кровотечение, инфицирование, несостоятельность швов, осложнения от анестезии.
При операции на роговице редко развивается отек макулы (центр сетчатки, где фокусируется свет), астигматизм, поднимается внутриглазное давление. Чаще всего осложнения после кератопластики связаны с отторжением трансплантата.
- медленная эпителизация;
- раздражение швами, как следствие, капиллярная гипертрофия;
- уменьшение передней камеры;
- выпадение радужки;
- повышение внутриглазного давления;
- увеит;
- инфекция.
- астигматизм;
- глаукома;
- патологический процесс;
- расхождение границ раны;
- ретрокорнеальная мембрана;
- кистовидный отек макулы.
Несостоятельность трансплантата
Ранняя несостоятельность трансплантата характеризуется его помутнением с первого же дня после кератопластики. Процесс обуславливается развитием эндотериальной дисфункцией при дефектном эндотелии донора или операционной травме.
Поздняя несостоятельность характеризуется иммунной реакцией отторжения. Ее диагностируют в половине случаев после кератопластики. Нередко симптомы отторжения проявляются в первые полгода после операции (у большинства пациентов с отторжением в первый год).
- Эпителиальное, когда происходит линейное бессимптомное помутнение эпителия. При этом возникает множество мелких субэпителиальных инфильтратов, которые напоминают клиническую картину аденовирусного кератита. Данное состояние иногда сопровождается иритом. Купировать эпителиальное отторжение можно при помощи стероидов.
- Эндотелиальное, когда происходит повреждение клеток эндотелия, приводящее к нарушению процессах их регенерации. Реакция иммунитета может привести к хроническому отеку роговицы. Симптомами эндотелиального отторжения являются ирит и воспалительный процесс в местах соприкосновения трансплантата с роговичным слоем. Как следствие, возникают линейные отложения преципитатов, развивается отечность роговицы. Купировать отторжение можно при помощи интенсивной инстилляции, парабульбарных инъекций стероидов. Возможно применение иммуносупрессоров (системное).
Стоимость кератопластики
Выбирая клинику, нужно обратить внимание на те учреждения, в которых сквозная кератопластика является приоритетным направлением. В среднем стоимость операции по трансплантации роговицы стоит от 100000 до 300000 рублей за один глаз.
При этом пакет услуг включает:
- проверенный биоматериал, который будет использован для восстановления роговицы;
- послеоперационный уход (глазные капли, антибиотики, защитные пластыри для глаз и прочее);
- вовлечение опытного хирурга;
- разработка индивидуального плана операции для каждого пациента;
- использование только современной аппаратуры, которая не допускает чрезмерной нагрузки на сердечно-сосудистую систему пациента;
- подбор анестезии, которая хорошо переносится пациентами;
- выписка только после контрольного осмотра хирурга;
- послеоперационные осмотры и консультации;
- срочная медицинская помощь в случае осложнений.
В 90% случаев кератопластика позволяет добиться существенного улучшения зрительной функции. Лишь у немногих пациентов развиваются осложнения, большинство из которых можно легко купировать медикаментами.
Виды витрэктомии и их особенности
Ещё несколько десятков лет назад проблемы глазных органов в виде: тяжёлых травм зрительного анализатора, кровоизлияний в стекловидное тело органа или процесс отслоения сетчатки, относились к тяжёлым заболеваниям. Излечить их не представлялось возможности и в итоге человек полностью терял зрение. На сегодняшний день эти заболевания эффективно излечиваются при помощи проведения специальной операции - витрэктомия. Спасённый глазной орган полностью восстанавливается и продолжает выполнять свои анатомические функции.
Витрэктомия глаза успешно проводится как иностранными, так и отечественными офтальмологами. Современные методы проведения и специальная аппаратура позволяют осуществить восстановление глазного органа даже амбулаторно. Эта статья поможет разобраться в особенностях данного хирургического вмешательства, а также расскажет о возможных осложнениях и мерах, которые помогут их избежать.
Витрэктомия глаза
Витрэктомия глаза - оперативное вмешательство, в ходе которого из глазного органа извлекается стекловидное тело, занимающее большую часть органа. В зависимости от области поражения, тело может удаляться частично или полностью. Частичное удаление имеет название субтотальная витрэктомия. Полное изъятие стекловидного тела - тотальная витрэктомия.
- фотокоагуляцию (своеобразное припаивание сетчатки);
- воспроизвести восстановление целостности оболочки, которая могла нарушиться при получении тяжёлой травмы;
- переместить образовавшуюся рубцовую ткань с поверхности сетчатки, мешающую глазному органу.
Одновременно с этими процедурами могут осуществляться дополнительные (рассмотрим далее).
Удалённое стекловидное тело заменяется силиконовым маслом или газовой смесью - специальные средства, что обеспечивают тесный контакт сетчатки и сосудистой оболочки, а также минимизируют риск послеоперационных осложнений.
Важно: На сегодняшний день витрэктомия является единственным способом решения проблем, связанных с заболеванием глазного органа. Это различные кровоизлияния, отслоение сетчатки или травмирование зрительного анализатора.
Такая операция требует не только использование высокотехнологического оборудования, но и высокой квалификации врача.
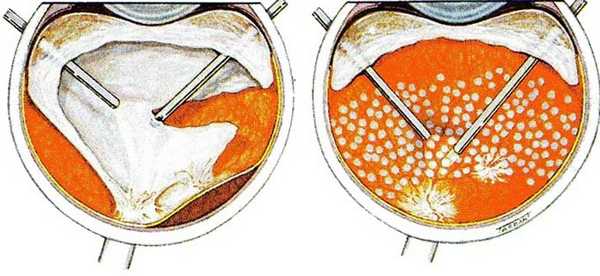
Что служит показанием к проведению витрэктомии?
- наличие глазной инфекции, что проявляется в тяжёлой форме;
- случаи отслойки сетчатки по причине: проникающее травмирование глазного органа, как результат сахарного диабета, при высокой степени миопии (близорукости), при наличии серповидно-клеточной анемии, а также из-за физиологического устаревания стекловидного тела в глазном яблоке;
- проникновение в глазной орган потустороннего предмета;
- образовавшееся отверстие или разрыв в макуле (жёлтом пятне); больших размеров;
- в структуре стекловидного тела произошло значительное помутнение; - стекловидное тело частично или полностью пропитывается кровью;
- наличие сахарного диабета часто становится причиной формирования ретинопатии - поражение сосудов глазного органа, из-за чего нарушается процесс кровоснабжения сетчатки;
- в случаях вывиха хрусталика или интраокулярной линзы, которой в ходе хирургического лечения катаракты он был заменён.
Повторные кровоизлияния и грубые помутнения приводят к рубцеванию тканей сетчатки. Эти рубцы мешают человеку чётко видеть. Цель хирургического вмешательства - их удаление.
Что может послужить противопоказанием к проведению витрэктомии?
Витрэктомия относится к современным и уникальным методам проведения хирургического вмешательства, но не всем пациентам можно нею воспользоваться. Среди противопоказаний отмечается: значительные помутнения роговицы, аллергические реакции на медпрепараты, общее тяжёлое состояние пациента, а также проблемы со свёртываемостью крови, которые способны спровоцировать серьёзные осложнения в момент операции и послеоперационный период.
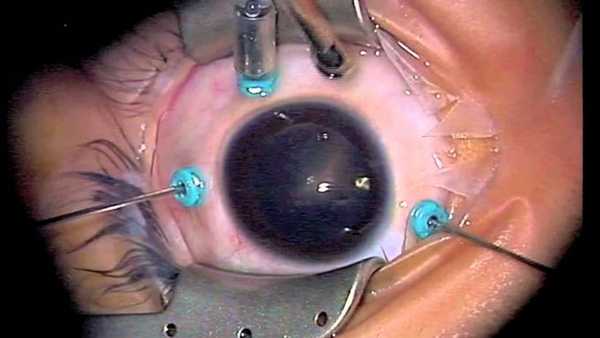
Как проводится операция?
Вначале специалист решает под местной или общей анестезией будет проводиться витрэктомия. Большую роль в этом решении могут сыграть предварительные анализы. Если хирургическое вмешательство предполагает большой объём различных манипуляций, у пациента имеются сопутствующие заболевания, а также если местное обезболивание невозможно провести из-за особого состояния больного, операция будет проходить под общим наркозом. При небольших объёмах оперативного вмешательства чаще всего используют местную анестезию с применением анестезирующих капель.
Пациент располагается на операционном столе. После того как подействует анестезия, специалист разводит веки при помощи специального устройства и фиксирует их в таком положении.
Специальным инструментом хирург выполняет на склере несколько разрезов. Они потребуются для введения в глазной орган необходимых инструментов. Далее, для проведения операции специалисту потребуется: осветительный прибор, витреотом, а также инфузионная канюля. С их помощью стекловидное тело из глазного органа отделяется и «высасывается». Образовавшуюся на его месте полость заполняют специальными средствами (рассмотрим далее), которые прижимают сетчатку к низ лежащим слоям с последующим удержанием её в нужном положении.
Среднее время выполнения операции составляется полтора часа. Но если патологический процесс находится в тяжёлой степени или потребуется провести дополнительные манипуляции, время выполнения может значительно увеличиться.
Составы, заменяющие стекловидное тело
- Использование силиконового масла. Это вещество имеет уникальную структуру, характеризующуюся химической и биологической инертностью, что способствует лёгкой переносимости масла организмом. Вещество содействует правильной анатомической позиции сетчатки и скорому восстановлению всех её функций. Риск с возникновением аллергической реакции минимален. Если рассматривать коэффициент преломления света с использованием этого наполнителя, то он на 90% совпадает с естественным преломлением, что воспроизводится глазным органом. В отличие от иных видов заменителей стекловидного тела, силиконовые масла используются с наибольшим сроком эксплуатации (около года).
- Применение перфторорганических жидких соединений. Второе название этих наполнителей «тяжёлая вода». Получено это название было благодаря молекулярной массе этих соединений, которая имеет вес в 2 раза больше обычной воды. После наполнения образовавшейся полости из-за удаления стекловидного тела, пациенту не требуется соблюдать особые режимы в послеоперационный период. Наполнитель в течение 3-4 месяцев удерживает сетчатку в нужном положении, после чего извлекается специалистом.
- Применение газовых смесей. Образовавшаяся полость заполняется газовым пузырьком. Из главных преимуществ такого наполнителя хочется отметить то, что газовый пузырь самостоятельно полностью рассасывается за 2-3 недели. Его состав постепенно замещается анатомической внутриглазной жидкостью. Конечно, есть и значительные недостатки. Пациенту приходится соблюдать определённые правила в послеоперационный период. Одно из них - голова должна находится в определённом положении на протяжении длительного времени.
Важно: С применением газовых смесей пациенту запрещается в послеоперационный период заниматься авиаперелётами. Изменения в атмосферном давлении провоцируют расширения газа, что приводит к неконтролируемому повышению внутриглазного давления.
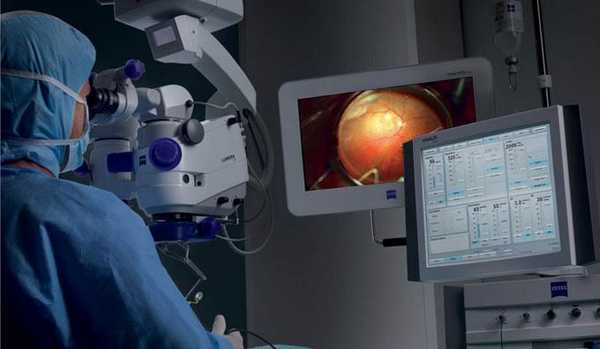
Основные правила после витрэктомии, которые сократят сроки реабилитации
- не стоит переутомлять зрительный аппарат (читать, писать, сидеть за монитором и т. д. более получаса);
- первые 2 недели запрещается поднимать вес свыше 3-х кг.
- противопоказана физическая активность с резкими движениями в сторону и наклонами вперёд;
- обязательное использование глазных капель, которые были назначены офтальмологом для заживления глазного органа и предотвращения повышения внутриглазного давления;
- в первый месяц после витрэктомии исключается посещение саун или баней;
- нельзя наклоняться над огнём (это может быть духовка, газовая плита или просто открытый огонь).
Особые тяжёлые случаи могут потребовать от пациента постельного режима на протяжении нескольких недель. Также особое поведение потребуется от пациента если в ходе оперативного вмешательства для удержания сетчатки использовался газовый пузырь. Рекомендации специалиста в данном случае будут касаться и особого положения головы в период реабилитации, а это около трёх недель. Например, во время сна человеку понадобится спать на одной определённой стороне или лицом вниз. В некоторых случаях пациенту рекомендуется арендовать специальную систему, которая предназначена для того, чтобы голова постоянно находилась в положении лицом вниз. Она специально была разработана для реабилитационного периода после витрэктомии и рассчитана на применение в течении от 5 дней и до 3 недель.
Несоблюдение рекомендаций часто приводит к кровотечениям, возвращению первоначального состояния глазного органа, послеоперационного инфицирования и многого другого. Это в лучшем случае дополнительное лечение, а в худшем необратимые процессы потери зрения.
Соблюдение всех правил будет влиять на сроки восстановления зрения в послеоперационный период.
В какие сроки после операции восстанавливается зрение?
- от применяемого наполнителя, который был использован вместо стекловидного тела;
- количества дополнительных хирургических этапов;
- от объёмов операции;
- от степени прозрачности оптической среды глазного органа;
- изначального и послеоперационного состояния сетчатки и зрительного нерва.
Например, если была проведена передняя витрэктомия, при которой удалили небольшой объём стекловидного тела, положительные результаты с возвращением зрения наблюдаются в течении первой недели. Запущенные стадии часто сопровождаются необратимыми изменениями тканей зрительного органа. Цель операции - не допустить осложнений, а заметных улучшений остроты зрения в этом случае может не наблюдаться.
Особенности реабилитации, связанные с заменителями стекловидного тела, проявляются в следующем. Заменители на основе солевых растворов обладают низкой вязкостью, а в полости глазного органа имеются кровь и клеточные элементы, которым нужно несколько недель для рассасывания. В этом случае восстановление зрения происходит не сразу.
Пациентам, которым в ходе операции образовавшуюся полость заполняли силиконовыми маслами, часто для коррекции прописывают ношение плюсовых очков.
Использование газовых смесей проявляется наличием чёрной пелены перед глазами, но этот негативный реабилитационный момент исправляется в течении первой недели - пелена уходит.
При отслоении сетчатки происходят нарушения её функции. Если пациент своевременно обратился за помощью и операция прошла без осложнений, эти функции восстановятся быстро. Но при затягивании проблемы эти изменения становятся необратимы. Происходят нарушения в зрительном нерве и в функционировании сетчатки. Реабилитация сильно осложняется, даже если в ходе операции был достигнут максимально положительный результат по прилеганию сетчатки.
Любые послеоперационные результаты ещё продолжительное время фиксируются офтальмологом, поэтому пациента ставят на учёт.
Дополнительные этапы хирургического вмешательства
- Инъекция воздуха. Выполняется в целях извлечения внутриглазной жидкости, расположенной в заднем сегменте глазного яблока. Эта процедура позволяет сохранить внутриглазное давление, которое необходимо для герметизации имеющихся отверстий в сетчатке и удержания её на месте. Образовавшееся от воздуха давление вскоре проходит, а задняя часть вновь начинает наполняться жидкостью.
- Процедура стяжки склеры. Вокруг глазного яблока устанавливается своеобразная поддержка «пояс», который после закрепления сетчатки поддерживает её в надлежащем положении.
- Удаление хрусталика - линзоэктомия. Часто такое вмешательство требуется при наличии на нём катаракты, а также при его скреплении с тканями имеющегося шрама.
- Лазерная обработка - фотокоагуляция. Выполняется при повреждении кровеносных сосудов для их закрытия. Часто подобные повреждения происходят из-за сахарного диабета у пациента. Также процедура отлично справляется с герметизацией образовавшегося отверстия в сетчатке.
Эти дополнительные этапы хирургических вмешательств способны значительно продлить период реабилитации.
Какие послеоперационные осложнения могут возникнуть?
- Наличие на момент хирургического вмешательства у пациента катаракты, часто оборачивается её прогрессированием в первый год после операции. Особенно это касается тех случаев, когда стекловидное тело заменялось силиконовым маслом.
- Если во время операции в полость глаза было введено избыточное количество заменителей, у пациента повышается внутриглазное давление. Для устранения этого побочного эффекта специалист должен назначить специальные препараты против глаукомы.
- Возможны рецидивы с отслойкой сетчатки.
- Осложнения в виде эндофтальмита - инфекционно-воспалительный процесс.
Важно: Токсическое воздействие заменителей способно поспособствовать помутнению роговицы.
Менее травматичной считается микроинвазивная витрэктомия
Особенности микроинвазивной витрэктомии
- добиться меньшей травматизации здоровых тканей;
- снизить риск возможных кровотечений, которые часто происходят из-за патологических разрастаний сосудов;
- значительно уменьшается реабилитационный период;
- такая операция часто проводится в амбулаторных условиях.
Для проведения микроинвазивной витрэктомии требуется специальное оборудование и высокая квалификация специалиста, поэтому метод применяется не во всех клиниках по восстановлению зрения.
Отзывы пациентов о витрэктомии в основном положительные. Каждый говорит о разных сроках восстановления зрения, но оно всё-таки происходит. А это уже большой плюс в пользу витрэктомии.
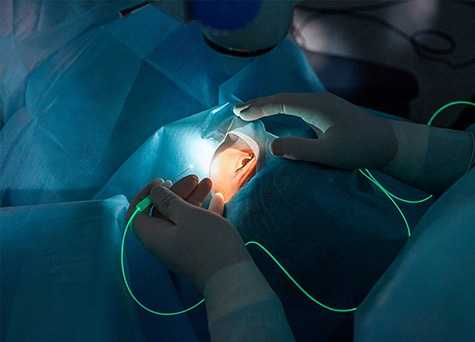
Витрэктомия
10.10.2017
Содержание:
Витрэктомия представляет собой хирургическое вмешательство, направленное на удаление стекловидного тела. Оно выглядит как прозрачная гелеобразная субстанция, которая находится в полости глазного яблока. Состоит из 99% воды, содержит также коллагеновые волокна, белки и гиалуроновую кислоту.
Такая операция связана, как правило, не с его изменениями. Она зачастую необходима для получения доступа к заднему сегменту глаза при различных патологических состояниях сетчатки. Впервые это микрохирургическое вмешательство было сделано в 1970 году. Витрэктомия с тех пор претерпела множество изменений, но актуальности своей в современной офтальмохирургии не потеряла.
Существует 2 типа витрэктомии, основанных на хирургическом подходе, используемом для удаления стекловидного тела, а именно передняя и задняя.
Наиболее распространенным методом вмешательства является задняя или pars plana. Эта операция является порой единственным методом вернуть человеку зрение.
Когда показана операция витрэктомия глаза
Микрохирургическое удаление стекловидного тела глаза производится при следующих патологических состояниях:
Пролиферативная диабетическая ретинопатия (в том числе кровоизлияния в стекловидное тело).
Осложненное, тракционное или рецидивное отслоение сетчатки.
Интраокулярное инородное тело.
Смещение искусственного хрусталика после его имплантации по поводу катаракты.
Гигантские ретинальные разрывы.
Возрастная макулярная дегенерация.
Часто витрэктомия выполняется в экстренных клинических ситуациях. Она может быть противопоказана определенной категории пациентов, например, при достоверно известном отсутствии световосприятия или невозможности восстановить зрение. Наличие или подозрение на активную ретинобластому или хориоидальную меланому глаза ставят под сомнение проведение операции ввиду высокого риска диссеминации злокачественной опухоли.
При удалении эпиретинальной мембраны или лечении макулярных разрывов использование лекарственных препаратов из группы системных антикоагулянтов и дезагрегантов (например, аспирина или варфарина) является относительным противопоказанием для проведения операции витрэктомии. Тяжелые системные коагулопатии также требуют пристального внимания со стороны врача, поэтому во время проведения операции витрэктомии необходимо следить за состоянием свертывающей и противосвёртывающей системами, и при необходимости проводить коррекцию.
Технические особенности операции
Витрэктомия является амбулаторным вмешательством, то есть после ее окончания, непродолжительного наблюдения и получения рекомендаций пациент может покинуть клинику. Анестезия, как правило, местная с использованием глазных капель, дополненная внутривенной седацией. Во время вмешательства пациент находится в сознании, но не чувствует боли, может быть легкий дискомфорт. Иногда при операции витрэктомии в качестве анестезиологического пособия используется ретробульбарная блокада.
Во время хирургической операции тщательно контролируются жизненно важные функции, такие как пульс, артериальное давление и ЭКГ.
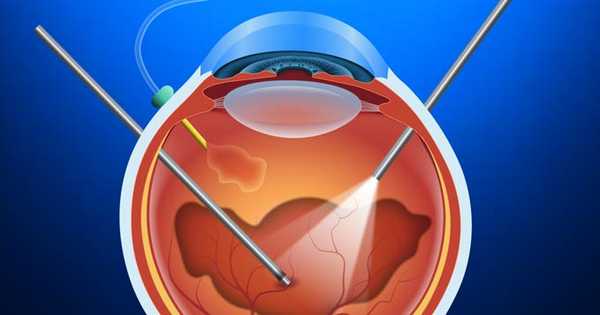
В области глазного яблока, по-латыни называемой pars plana, производятся микроскопические разрезы и устанавливаются три троакара диаметром 27G. Данные приспособления являются проводниками, по которым внутрь глаза доставляется специальный хирургический инструментарий.
Один из портов используется для инфузионной линии, необходимой для введения специального раствора в полость глаза во время операции. Второй порт при витрэктомии необходим для видеокамеры с осветителем, благодаря которым офтальмохирург может наблюдать за ходом работы на специальном мониторе. Третий троакар используется для витреотома - инструмента, выполняющего основные действия со стекловидным телом. Всех манипуляции на глазу во время выполнения витрэктомии производятся микрохирургом с помощью высокоточного микроскопа.
Хирургический микроскоп, снабженный специальной мощной линзой, обеспечивает четкое и увеличенное изображение внутренней части глаза.
В ходе операции витрэктомии производится аспирация стекловидного тела глаза, а освободившаяся полость заполнятся стерильным силиконовым маслом или особой газовоздушной смесью. Стекловидное тело не возвращается назад, и глаз может нормально функционировать без него.
Если нет отслоения сетчатки, может использоваться воздух или физиологический раствор (который поглощается через пару дней). Однако, если у пациента есть отслойка сетчатки, то для ее тампонады используется либо гексафторид серы (который держится в глазу в течение 10-14 дней), либо в более сложных случаях используется другой газ, например, фторгексан или фторопропан.
Восстановительный период
Продолжительность операции витрэктомии зависит от основного заболевания глаз, наличия сопутствующей офтальмологической патологии и составляет в среднем от 1 до 3 часов. После того, как была проведена витрэктомия, пациент уходит домой с повязкой, которую офтальмолог снимает с глаз при первом послеоперационном визите. Иногда назначают глазные капли с глюкокортикостероидам для минимизации воспалительных изменений, а также локальные антибиотики для редукции риска развития бактериальных осложнений.
Иногда врачи рекомендуют пациентам послеоперационное позиционирование. Это значит, что после того как была закончена операция, пациенту некоторое время придется провести «головой вниз» или лежа на животе. Такое положение способствует прижатию газового пузыря к задней стенке глаза, что препятствует отслоению сетчатки. Определенное положение головы должно удерживаться как минимум 45 минут каждые 60 минут. Эти 15 минут предназначены для приема пищи, посещения комнаты отдыха.
Если при операции витрэктомии полость глаза была заполнена газовоздушной смесью, зрение в раннем послеоперационном периоде будет резко снижено. Об этом врач должен предупредить пациента заранее. Восстановление зрительной функции наблюдается по мере рассасывания газа. Допустимо также двоение в глазах и блики после операции.
В послеоперационном периоде нельзя поднимать тяжести и по возможности избегать психо-эмоциональных нагрузок, так как это может привести к повышению внутриглазного давления и развитию различных осложнений.
Осложнения
Хотя витрэктомия произвела революцию в лечении нарушений заднего сегмента глаза и значительно улучшает зрение у пациентов с заболеваниями сетчатки, требующими хирургического вмешательства, она также связана с сопутствующими заболеваниями и осложнениями.
Кератопластика как способ лечения заболеваний роговицы
15.12.2017
Анатомия роговицы
Прежде чем рассматривать основные аспекты кератопластики, необходимо разобраться в анатомических и функциональных особенностях роговицы глаза. Как уже говорилось выше, основная функциональная нагрузка описываемой части глаза заключается в совместном с хрусталиком преломлении свела для адекватной фокусировки лучей на сетчатке. Нельзя забывать и защитной роли - роговица является барьером для небольших инородных тел, а также естественным фильтром против радиации. Состоит она из пяти слоев, толщина в центральной области около 550 мкм, на периферии- 650 мкм.
Рассмотрим кратко каждый из слоев:
Эпителий (50 мкм) - самый наружный слой, состоит из 5-6 рядов плоских эпителиальных клеток.
Боуманов слой (10 мкм) - ацеллюлярный структура, состоящая из гомогенных коллагеновых волокон, расположен непосредственно под эпителием.
Строма (450 мкм) - правильно организованные в пространстве пластинки коллагеновых волокон. Именно такое анатомическое расположение позволяет достичь прозрачности и эластичности, что необходимо для светопреломления.
Десцеметова мембрана (12 мкм) - очень тонкая, но упругая базальная мембрана эндотелия.
Эндотелий (10 мкм) - самый внутренний слой, состоящий из одного ряда клеток кубовидного эпителия. Важная функциональная роль эндотелиальных клеток - поддержание прозрачности роговицы посредством контроля над балансом жидкости. Данный клеточный материал не имеет способности к регенерации, единственный способ восстановить зрение после его повреждения - кератопластика.
Показания к кератопластике
Данное хирургическое вмешательство может быть выполнено в следующих ситуациях:
Коррекция рефракции, а именно улучшение зрения ввиду помутнения роговицы глаза или разрушения ее структуры.
С реконструктивной целью - поддержание анатомической целостности роговицы.
С терапевтической целью - как способ лечения инфекционного кератита, рефрактерного к любой терапии антибиотиками и противогрибковыми средствами.
Кератопластика - крайняя мера лечебного воздействия. Пересадку выполняют только в том случае, когда другие способы лечения неэффективны, либо иного лечения не существует. Актуальна кератопластика при следующих патологических состояниях:
- - дегенеративное заболевание глаза, при котором роговица постепенно принимает аномальную коническую форму. Патологические изменения приводят к значительным нарушениям зрения. На начальных этапах заболевания пациенты обходятся подбором очков или контактных линз, но со временем эти средства становятся неэффективными и требуют слишком частой замены. Истончение центральной и околоцентральной зоны роговицы может приводить к истончению стромы и острому попаданию жидкости в структуры роговицы.
Буллезная кератопатия - вторичный отек роговицы вследствие травматической или дегенеративной дисфункции эндотелия. Происходит формирование так называемых отсеков, заполненных жидкостью, что приводит к ухудшению зрения.
Различные виды дистрофических процессов неинфекционного характера. Чаще такие состояния являются генетически детерминированными. К таким состояниям можно отнести эндотелиальную дистрофию Фуха - прогрессивное уменьшение количества эндотелиальных клеток. Пациенты предъявляют жалобы на помутнение зрения, особенно выраженное утром и постепенно купирующееся в течение дня. Понятие стромальная дистрофия объединяет группу врожденных дистрофических заболеваний, при котором происходит формирование и аккумуляция отложений в стромальном слое. Со временем отложения становятся все плотнее, что и приводит к прогрессивной потере зрения.
Травматические повреждения глазного яблока с последующим формированием массивных рубцов зачастую требуют проведения кератопластики.
Инфекционные кератиты. Типичный пример - изменения со стороны роговицы в результате рецидивного поражения глаза вирусом простого герпеса. Симптоматика может варьировать от формирования рубцов, васкуляризации, образования иязъязвлений или даже перфораций роговицы.
Каждая клиническая ситуация рассматривается индивидуально, после чего специалистом принимается решение о необходимости трансплантации или продолжении консервативной терапии.
Происхождение донорского материала
Забор тканей роговицы проводится у трупного донора мозга специалистами-офтальмологами. Предварительно проводится констатация смерти мозга. Допустимо также получение донорского материала в течение суток после остановки сердца. После извлечения роговица помещается в заранее подготовленный раствор, в котором может быть безопасно транспортирована. Хранить в таком растворе ткани допустимо в течение недели.
В настоящее время начинают формировать специальные банки, где хранится донорские ткани. Это позволяет операцию по кератопластике перевести из разряда экстренных в плановые. Пациент проходит все необходимые обследования и подготовку, после чего проводится пересадка.
Разновидности кератопластики
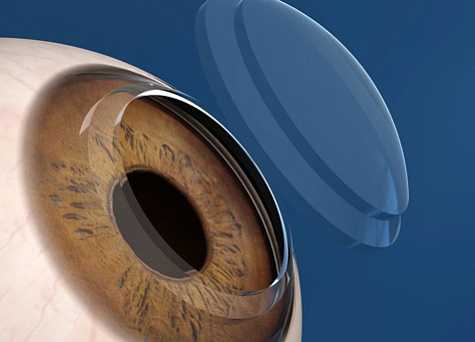
В течение последнего десятилетия ламеллярная кератопластика или, другими словами, замена ткани роговицы не на всю толщину, стала основной альтернативой более старой технике сквозной кератопластики.
При сквозной кератопластике полностью иссекается участок роговицы реципиента, а на ее место деликатными швами фиксируется донорский материал. Ламеллярная или послойная кератопластика подразумевает целенаправленное удаление пораженного слоя роговицы с его последующей заменой аналогичным донорским материалом. Пересадке могут подлежать как передние участки стромы (передняя ламеллярная кератопластика -ПЛК), так и задние участки стромы, эндотелиальный слой (задняя ламеллярная и эндотелиальная кератопластика).
При таких заболеваниях, как кератоконус, интактный эндотелий может быть сохранен посредством глубокой ламеллярной кератопластики. Такие технологии позволяют минимизировать наиболее частое эндотелиальное отторжение. Поскольку процедура является непроникающей, значительно снижается риск таких осложнений, как глаукома, формирование катаракты, отслойки сетчатки и различных эндофтальмитов. Такие операции являются более щадящими для глазного яблока, поскольку воздействие на Десцеметову мембрану отсутствует.
После проведения эндотелиальной кератопластики, как правило, наблюдается быстрое восстановление зрения, стабильность рефракции или снижается вероятность астигматизма. Отсутствие швов минимизирует риски раневых осложнений и инфекционных кератитов. Такая процедура более сложна для специалиста с технической точки зрения, а частота дислокации графта составляет 5-10%.
Ход и особенности оперативного вмешательства
Предоперационная подготовка подразумевает всестороннее обследование органа зрения, компенсация всех имеющихся патологических процессов, в том числе инфекционных кератитов. Анестезия чаще местная, дополненная внутривенной анальгоседацией. По показаниям или по желанию пациента, а также у детей, возможен и общий наркоз.
Приблизительная продолжительность процедуры - 40-60 минут. В осложненных случаях временной интервал может изменяться в большую сторону. Касается это и комбинированных процедур, например, кератопластики в сочетании с удалением катаракты. В ходе удаления собственной ткани необходимо максимально сохранить собственные здоровые участки.
При послойной кератопластике внедрение инструментария проводится на 90% толщины роговицы, глубокие участки стромы аккуратно отделяются, чтобы не повредить Десцеметову мембрану и эндотелий. Графт помещается поверх оставшейся стромы и фиксируется непрерывными швами. В случае проникающей кератопластики удаляются все слои роговицы, а предварительно подобранный по размеру графт также фиксируется швами.
Послеоперационный период
По окончании операции на глаз накладывается защитная повязка, которую врач снимает наутро, после чего проверяет состояние прооперированного органа. В последующем такая повязка не требуется, пациентам лишь рекомендуют на улице, особенно при сильной инсоляции, использовать солнцезащитные очки.
В обязательном порядке назначаются глазные капли с антибиотиком для профилактики инфекционных осложнений. Местные глюкокортикостероиды необходимо применять местно в течение минимум 3-6 месяцев. В осложненных случаях сроки лечения продляются, в случае отторжения актуальны энтеральные и парентеральные лекарственные формы.
В течения месяца нужно избегать подъема тяжестей и интенсивных физических нагрузок. Мытье головы и гигиенические процедуры должны проводится очень аккуратно - в прооперированный глаз не должны попадать моющие и косметические средства. От макияжа для глаз желательно воздержаться в течение месяца. После подобной операции пациент освобождается от работы на 2-3 недели.
Восстановления зрения после традиционной проникающей кератопластики составляет 12-17 месяцев, после послойной операции - 9-12. В течение первых трех месяцев важно добиться адекватного заживления прооперированной зоны и убедиться в отсутствии отторжения. Затем для улучшения рефракции допустимо назначить использование очков или контактных линз. Полностью оценить остроту зрения можно только после снятия швов - через 12-18 месяцев. Резидуальный астигматизм исправляется посредством послабляющих разрезов или эксимерного лазера.
Отторжения графта и другие осложнения
Кератопластика - высокотехнологичная операция, которая позволяет пациентам с ранее некурабельными заболеваниями вернуть себе хорошее зрение.
Кератоконус и другие заболевания, связанные с истончением роговицы, приводят к постепенному необратимому ухудшению остроты зрения. Такая патология трудно поддается лечению и вызывает значительное ухудшение.
Большое значение для визуального восприятия имеет ее прозрачность и форма. Эта уникальная прозрачность обусловлена высокоупорядоченной структурой коллагеновой стромы, которая составляет примерно 90% от всей толщины, так и активного контроля стромальной гидратации эндотелием, монослоем преимущественно гексагональных клеток
Читайте также:
