Влияние света на кровь. Кроветворение под действием света
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Изменения картины периферической крови при лучевых заболеваниях — одно из основных следствий поражения гемопоэтической ткани. Нарушения процессов кроветворения наступают очень рано и в дальнейшем развиваются пофазно.
Костный мозг. Реакции костного мозга проявляются очень быстро. При воздействии больших доз радиации уже в процессе облучения наблюдается прекращение митоза клеток и появляются дегенеративные формы клеток эритро- и миелобластического ряда и мегакариоцитов.
При внешнем облучении животных дозами ЛД50/30 и выше вначале повреждаются эритробласты, затем в следующих стадиях нарушается созревание клеток эритробластического ряда: пронормобласты — нормобласты — ретикулоциты — эритроциты. Количество пронормобластов резко снижается уже к 16-18 ч, а клеток следующих стадий — на 1-3-и сутки. Содержание ретикулоцитов и нормо-цитов в этот период повышено. Следовательно, эти клетки и после облучения продолжают дифференцироваться в более зрелые формы.
Снижение же количества эритроцитов в крови свидетельствует об их гибели в сосудистом русле и неполном замещении. Анемия обычно развивается спустя 2. 3 недели. С увеличением дозы облучения нарастают и дегенеративные изменения эритроцитарных клеток в костном мозге. При летальных и сверхлетальных дозах радиации содержание клеток не восстанавливается и происходит аплазия костного мозга.
Ретикулярные и жировые клетки костного мозга относительно радиоустойчивы, поэтому их количество не претерпевает заметных изменений. При гистологическом исследовании устанавливают расширение синусов костного мозга, отечность и кровенаполненность; в последующем гемопоэтическая ткань подвергается жировому и желатинообразному перерождению.
Кроветворная ткань, прилегающая непосредственно к хрящевой пластинке эпифизов, подвергается изменениям раньше и сильнее, чем костный мозг, расположенный ближе к центру самой кости, что связывают с различным содержанием кислорода в этих участках кости.
Ранние изменения костного мозга при внешнем облучении характеризуются относительным и абсолютным уменьшением незрелых форм красной и белой фракций крови, тромбоцитов и увеличением сегментоядерных гранулоцитов. Тромбоцитопения возникает в результате опустошения костного мозга; появление ее обычно сопровождается геморрагиями. Система мегакариоциты — тромбоциты изучена пока слабо. О снижении пролиферативной способности костномозговой ткани при радиоактивном облучении свидетельствует уменьшение содержания нуклеиновых кислот; особенно рано начинает сокращаться количество РНК. Содержание ДНК в клетках тоже снижается, но меньше, чем РНК.
Отмечено, что костный мозг обладает достаточно большой способностью к регенерации, которая при среднелетальных дозах наступает через 4. 7 суток; обычно к концу 4-й недели картина костного мозга становится близкой к нормальной.
Видовые различия радиочувствительности; например, у крупных животных они отмечаются позднее, чем у мелких лабораторных животных.
Лимфатическая ткань. Исключительно высокочувствительна к облучению. Радиационное воздействие приводит к раннему разрушению лимфобластов и лимфоцитов в лимфоидной ткани и лимфоцитов в периферической крови. Полулетальные и летальные дозы облучения, как правило, приводят к выраженным сосудистым расстройствам, дегенеративно-некротическим и атрофическим изменениям лимфоузлов и других лимфоидных образований. У выживших крупных животных после воздействия указанными дозами восстановительные процессы в лимфоузлах затягиваются до трех месяцев и более.
Селезенка. Клетки селезенки довольно рано реагируют на лучевое воздействие. В результате разрушения клеточных элементов орган уменьшается в размере и массе. При облучении полулетальной дозой сразу же прекращается митоз и наступает гибель части лимфоцитов. Уменьшается содержание в ткани РНК и ДНК и увеличивается количество пигмента. Ретикулярная ткань более устойчива, поэтому с ее стороны заметно лишь относительное увеличение.
Вилочковая (зобная) железа. Клетки зобной железы — тимоциты весьма радиочувствительны. При воздействии среднелетальными дозами уже в течение первых суток отмечается выраженное клеточное опустошение, погибает большая часть лимфоцитов; в разгар болезни остаются только единичные лимфоциты. Восстановление тимоцитов (лимфоцитов) идет вначале в мозговом веществе, а затем они поступают и в корковый слой железы. Другие виды клеток — соединительнотканные, эпителиальные и макрофаги — проявляют большую устойчивость к облучению. Изменения функции вилочковой железы под влиянием ионизирующего излучения выяснены пока мало.
Применение полихроматического некогерентного поляризованного света в лечении новорожденных и детей первых месяцев жизни: Применение некогерентного поляризованного света в комплексном лечении детей с перинатальными поражениями ЦНС
Применение полихроматического некогерентного поляризованного света в лечении новорожденных и детей первых месяцев жизни
Авторы: проф. Яцык Г.В., проф. Шищенко В.М., проф. Бомбардирова Е.П., проф. Дворяковский И.В., д.м.н. Беляева И.А., д.б.н. Семенова Г.Ф., к.м.н. Харитонова Н.А., к.м.н. Тресорукова О.В., к.м.н. Домарева Т.А.
Одобрено на заседании Ученого совета ГУ НЦЗД РАМН 19 октября 2008 г. Протокол № 15 Ученый секретарь ГУ НЦЗД РАМН А.Г. Тимофеева
Оглавление:
"Цвет небесный, синий цвет, Полюбил я с юных лет. "
Н. Бараташвили
Краткая характеристика клинических проявлений перинатальных поражений ЦНС у новорожденных и детей первых месяцев жизни.
Современная клиническая классификация перинатальных поражений мозга, утвержденная Российской ассоциацией специалистов перинатальной медицины и Союзом педиатров России в 2000 году, предусматривает выделение 4-х основных этиопатогенетических разновидностей поражений головного мозга -гипоксического, травматического, токсико-метаболического и инфекционного; в каждом из этих разделов выделяют ишемические и геморрагические поражения, а также различные клинико-морфологические варианты с учетом данных УЗИ, МРТ, ЭЭГ. У доношенных детей перинатальные поражения ЦНС чаще имеют в качестве морфологической основы субарахноидальные кровоизлияния и/ или кортикальную ишемию; у недоношенных - пери- и интравентрикулярные кровоизлияния и перивентрикулярную ишемию (лейкомаляцию с последующей кистозной дегенерацией). В клинической симптоматике у доношенных детей чаще преобладает синдром повышенной возбудимости и мышечной дистонии, у недоношенных - синдром церебральной депрессии. При травматическом поражении ЦНС, как правило, наряду с церебральными нарушениями у детей отмечаются и цереброспинальные расстройства (признаки поражения шейных и грудных отделов спинного мозга).
Критерии включения детей в группу наблюдения основывались на двух параметрах - возможных показаниях и противопоказаниях к проведению физиотерапевтического метода лечения.
Производитель рекомендует широкое применение прибора "Биоптрон" в спортивной медицине и реабилитологии для уменьшения напряжения мышц, снятия мышечного спазма, улучшения кровоснабжения и трофики тканей, расширения объема движений [9]. В перинатальной и неонатальной неврологии для достижения аналогичных эффектов у детей с изменениями мышечного тонуса и рефлексов в остром периоде поражений ЦНС используется лечение положением, осторожный точечный массаж, далее - сегментарный и общий массаж, упражнения в воде и мягкие виды физиотерапии - переменное магнитное поле низкой интенсивности, электрофорез. Один из видов светотерапии - лазерная терапия - у новорожденных применяется преимущественно для лечения инфекционно-воспалительных заболеваний. Работ по использованию нелазерной светотерапии у детей первых месяцев жизни практически нет. Цветотерапия у таких детей также не изучалась. Таким образом, на основании вышеизложенного было решено применить светотерапию (как полихроматичным, так и монохроматичными цветами) у новорожденных детей с перинатальными поражениями ЦНС для паравертебрального облучения "воротниковой" зоны (иннервация от шейных и верхнегрудных сегментов спинного мозга). Показанием к проведению светотерапии являлись шейно-спинальные нарушения (нарушение тонуса и двигательной активности в плечевом поясе, патологическая установка в шейно-затылочном сочленении, периферические парезы верхних конечностей по типу Дюшенна-Эрба).
В группу наблюдения включались доношенные и недоношенные дети, но, поскольку для недоношенных детей свет является "преждевременным" раздражителем, дети родившиеся до истечения 34-й недели гестации, включались в группу наблюдения только по достижении ими постконцептуального возраста 37-38 недель. В группу наблюдения не включались дети с тяжелыми проявлениями гипоксически-травматического поражения ЦНС - нарастающей постгеморрагической гидроцефалией, судорогами, глубокой церебральной депрессией, а также в остром периоде тяжелых инфекционно-воспалительных заболеваний; дети, имеющие серьезные пороки развития; геморрагический синдром, гемангиомы, получающие активную инфузионную терапию и фототерапию по поводу неонатальной желтухи.
Критерии выбора цветотерапии с учетом реакции лимфоцитов in vitro.
Поскольку показания для применения у новорожденных детей какого-либо определенного цветофильтра в процессе светотерапии не разработаны, нами была предпринята попытка индивидуального подбора цветофильтра с учетом реакции клеточных ферментов лимфоцитов на свет различной длины волны. В нашей клинике цитохимический метод подбора терапии и контроля ее эффективности по индивидуальной реакции на уровне клетки используется уже более 30 лет. Он особенно важен в неонатологии, так как предоставляет возможность выбора терапии in vitro.
В связи с необходимостью ограничения инвазивных вмешательств (забор мазка крови) мы оценивали воздействие на мазки крови только полихроматичного (белого), красного и синего цветов, при этом использовали время экспозиции - 4 минуты, расстояние от прибора "Биоптрон Компакт" до стекла 10 см (эти параметры определены эмпирически). Облучение мазков проводилось в одних и тех же условиях, забор крови - в утренние часы (спустя 1 час после кормления). До облучения брали мазки периферической крови у больных - на исследование исходного состояния основного энергообмена в лимфоцитах крови. У каждого больного брали дополнительно мазки на облучение белым, красным и синим цветами. Непосредственно после облучения все мазки фиксировали в ацетон-трилоне, промывали и помещали в инкубационную среду для выявления активности сукцинатдегидрогеназы (СДГ) количественным цитохимическим методом Р.П. Нарциссова [5] - это маркер основного энергообмена митохондрий. После проведения цитохимической реакции цитоморфоденситометрическим методом на анализаторе изображения клетки "ДиаМорф" определяли геометрические и оптические параметры митохондрий (MX) на основе проявленной активности СДГ в виде гранул формазана - число MX, их размеры - площадь, также оптическую плотность (чем плотнее гранулы продуктов реакции, тем выше интенсивность ферментной реакции). Эти параметры измеряли как для отдельных свободно лежащих митохондрий, так и для кластеров, т.е. конгломератов MX. Их активность в норме возрастает при реакциях напряжения в большей степени, чем свободных органелл. Всего обследовано 160-170 клеток в каждой из 4-х групп мазков (исходные, после облучения белым, красным, синим светом). Как известно, основной энергообмен митохондрий обеспечивает нормальное состояние структуры и функции любой клетки организма и его нарушение может приводить к патологии, либо являться результатом патологии (вторичные нарушения энергообмена). Доказано также, что активность СДГ является отражением развития ребенка, т.е. отклонения в ферментном статусе СДГ лимфоцитов крови показывают степень нарушения онтогенетической кривой [б]. Следовательно, основной митохондриальный энергообмен отражает исходное состояние, эффективность лечения и прогноз развития патологического состояния. Исходное состояние клеток у большинства пациентов характеризовалось снижением активности митохондрий; для каждого ребенка in vitro был определен свет, наиболее оптимально мягко повышающий эту активность (табл.2).
Клиническая характеристика наблюдавшихся детей.
Исходя из представленных выше критериев, в группу наблюдения были включены 9 доношенных и 6 недоношенных детей. Все дети находились в стационаре - отделении для недоношенных детей ГУ НЦЗД РАМН, краткая клиническая характеристика детей представлена в табл. 1.
Таблица 1. Клиническая характеристика наблюдаемых детей
| Число детей в подгруппе | Доношенные (N) | Недоношенные (N) |
| 9 | 6 | |
| Основной клинический диагноз: | ||
| Церебральная ишемия 2 степени | 8 | 3 |
| Церебральная ишемия 2-3 степени | 1 | 3 |
| Наличие пареза Эрба | 2 | - |
| Вес при рождении (г) | 2400-4450 | 2200-2600 |
| Гестационный возраст (нед) | 37-41 | 32-35 |
| Возраст к началу светотерапии (дни) | 6-16 | 22-37 |
| Результаты скрининг-тестирования in vitro (число детей): | ||
| Синий цвет | 5 | 3 |
| Красный цвет | 3 | 1 |
| Белый (полихроматический) | 1 | 2 |
| Клинический эффект ч/з 7-8 дней (число детей): | ||
| уменьшение неврологических симптомов; | 6 | 4 |
| нет явной динамики неврологических симптомов; | 3 | 1 |
| нарастание неврологических симптомов | - | 1 |
Все дети родились у матерей с отягощенным акушерско-гинекологическим анамнезом и получали комплексное лечение по поводу перинатальных поражений ЦНС.
Показания к проведению светотерапии.
Наличие у детей неврологических симптомов, свидетельствующих о поражении шейных отделов спинного мозга или о церебральных расстройствах, реализующихся в нарушении двигательной активности в плечевом поясе, патологических установках кистей, нарушениях мышечного тонуса.
Методика проведения светотерапии.
Пациентам ежедневно в первой половине дня в течение 7-8 дней проводились сеансы светотерапии, по 2 минуты справа и слева от позвоночника (суммарно -4 минуты) в шейно-паравертебральной, шейно-надлопаточной ("воротниковой") области. Расстояние от прибора "Биоптрон Компакт" до кожи ребенка - 10 см. Цветофильтр для прибора подбирался с учетом данных тестирования in vitro (табл.1,2).
Оценка клинической эффективности светотерапии с цветофильтрами проводилась по клинико-неврологическим параметрам и результатам нейросонограммы с ультразвуковой допплерографией.
Лечение оценивалось как достаточно эффективное при четком уменьшении патологических неврологических симптомов, увеличении объема движений в мышцах плечевого пояса, оптимизации тонуса в шейно-затылочной области; уменьшении (или отсутствии нарастания) патологических изменений при нейросонографии с ультразвуковой допплерографией (вентрикулодилатация, увеличение индекса резистентности). Как представлено в табл.1, у подавляющего большинства - 10 из 15 детей - лечение оценено, как достаточно эффективное; у 4 детей (3 доношенных и 1 недоношенного) в исходе курса лечения заметной клинической динамики не отмечено, и у одного недоношенного ребенка на фоне лечения отмечено нарастание неврологической симптоматики (мышечной дистонии), в связи с чем свето-цветотерапия была отменена после 5 сеансов.
Особо следует отметить, что на фоне свето-цветотерапии не наблюдалось нежелательных побочных эффектов - фотодерматозов (сыпей), нарастания общей возбудимости, температурных реакций. Результаты общепринятых клинических лабораторных анализов крови и мочи у наблюдавшихся детей также позволяют сделать вывод об отсутствии нежелательных побочных влияний на кроветворение, биохимические константы выделительной функции организма. Таким образом, у подавляющего большинства пациентов (как доношенных, так и недоношенных), по клинико-цитохимическим параметрам наиболее эффективным цветотерапевтическим действием обладает синий поляризованный свет. В связи с тем, что далеко не во всех клиниках имеется возможность цитохимического обследования и индивидуального подбора цветофильтра по облучению мазков, представляют интерес результаты сводной оценки реакции лимфоцитов на свет разной длины волны по группе детей в целом.
Результаты оценки влияния облучения мазков крови (прибор "Биоптрон Компакт III" с различными цветофильтрами) на активность митохондрий в группе обследованных доношенных и недоношенных новорожденных.
Средние параметры активности митохондрий до и после облучения с определенным цветофильтром представлены в табл.2.
Таблица 2. Цитоморфоденситометрические параметры митохондрий по активности СДГ лимфоцитов у доношенных и недоношенных детей после облучения мазков крови прибором "Биоптрон Компакт III" с цветофильтрами.
| Цитохимические параметры | Возрастная норма | Исходные состояния М ±σ | Белый цвет М±σ | Красный цвет М±σ | Синий цвет М±σ |
| Число отдельных MX | 16-19 | 14,02 ±1,2 | 14,3 ±2,2 | 13,4 ±3,7 | 14,7 ±3,9 |
| Площадь отдельных MX | 94-128 | 143 ±38,2 | 144 ± 15,6 | 148 ±12,8 | 145 ±48,6 |
| Оптическая плотность MX | 19,2-21,5 | 21 ±4,2 | 21 ±2,2 | 21 ±5,4 | 20,8 ± 3,1 |
| Число кластеров | 5-8 | 4,5 ± 2,0 | 5,0 ±1,1 | 4,7 ±1,2 | 5,1 ±3,1 |
| Площадь MX в кластерах | 115-287 | 203 ±18,5 | 201 ± 9,8 | 194 ± 11,3 | 206 ±21,9 |
| Интегральная оптическая плотность отдельных MX | 2100-3100 | 3461 ±128,2 | 3696 ±134,5 | 3671 ± 79,2 | 3507 ±227,3 |
| Интегральная оптическая плотность MX в кластерах | 3600 - 7650 | 6468 ± 328,2 | 6038 ±441,3 | 5978 ± 452,4 | 6268 ± 633,7 |
| Продукт реакции отдельных MX | 39000-46500 | 40666 ±2137,2 | 43023 ±6128,2 | 39304 ± 2248,4 | 43259 ±1699,9 |
| Продукт реакции MX в кластерах | 19800-29600 | 17795 ±1108 | 18829±2320 | 18269+1892 | 19777+611 |
| Общий продукт реакций в MX | 64000 - 73000 | 58461 ±9154,2 | 61853 ±7362,1 | 57573 ± 9902,4 | 63036 ± 2022,4 |
Как видно из таблицы 2, исходные параметры ферментного статуса лимфоцитов у наших пациентов снижены - т.е. снижено количество и свободных, и кластерных лимфоцитов; в качестве компенсаторной реакции исходно определяется увеличение размеров митохондрий и увеличение интегральной оптической плотности свободных митохондрий. До облучения у всех пациентов отмечалось снижение продукта реакции в кластерах, и только в мазках крови, облученных синим светом, отмечена тенденция к нарастанию этой величины и приближению ее к нижней границе нормы. Общий энергопродукт всех митохондрий имеет некоторую тенденцию к увеличению после облучения белым светом - полихроматическим светом, содержащим в том числе "синие" волны. Но особенно отчетливо это выявляется после облучения синим светом, когда этот расчетный показатель приближался к нормативам здоровых детей, хотя по результатам данного скрининг-тестирования можно говорить лишь о тенденциях метаболических сдвигов. Таким образом, можно рекомендовать использование прибора "Биоптрон" с синим цветофильтром для проведения мягкого физического (физиотерапевтического) лечения детей первых месяцев жизни (в том числе недоношенных) с перинатальными поражениями ЦНС по вышеописанной методике, с учетом представленных нами показаний и противопоказаний.
Влияние света на кровь. Кроветворение под действием света
Ультрафиолетовые лучи обладают значительной биологической активностью, они оказывают положитель - ное и отрицательное влияние на организм человека. Действие этих лучей на организм неодинаково и зависит от длины волны. Одни из них оказывают витамино образующее действие - способствуют образованию в коже витамина D, Наиболее короткие ультрафиолетовые лучи оказыва ют бактерицидное, убивающее микробы действие. Отрицательное влияние ультрафиолетового излучения обусловлено химическими изменениями поглощающих его молекул живых клеток, главным образом молекул нуклеиновых кислот и белков, и выражается в нарушениях деления, возникновении мутаций и гибели клеток.
4. Сивков В.П. Экология человека. - М.: Проспект, 2004. - 126 стр.Зотов В.Д. Лозовская Е. Я на солнышке лежу // Наука и жизнь. - 2004. - № 5. - С. 79-82.
5. Минаев Р.В. Актуальность использования методов и средств измерений характеристик ультрафиолетового излучения в соляриях // Метрология. - 2007. - № 6. - С. 43-47.
6. Чугунов Н. Озоновый слой и миф об опасности из космоса // Наука и жизнь. - 2000. - № 9. - С. 24-30.
Ультрафиолетовая ( УФ ) - часть солнечного спектра наиболее активна в биологическом отношении. По воздействию на биологические объекты УФ - радиации можно разделить на две основные группы: фотохимического характера и деструктивного.
Различают биогенное (благоприятное) и абиогенное (неблагоприятное) влияние ультрафиолетового излучения.
Действие видимой и инфракрасной радиации ограничивается нагреванием кожи и тканей, что приводит к переполнению сосудов. Эти виды лучей не могут вызывать фотохимические процессы, так как запас энергии в данных областях спектра слишком мал. Ультрафиолетовое излучение является химическим, а следовательно, и биологически чрезвычайно активным фактором. Эта активность широко известна в биологии, медицине, сельском хозяйстве. Механизм биологического действия ультрафиолетового излучения не считается полностью изученным. Выявлено, что при поглощении квантов ультрафиолето- вого излучения, обладающего большой энергией, в тканях организма возникают некие фотоэлектрические и фотохимические процессы. Что в сою очередь приводит к целому ряду биохимических сдвигов, существенно влияющих на состояние обмена веществ.
При воздействии ультрафиолетовых лучей в коже фотохимическим путем происходит образование витамина D . Можно считать, что этот феномен является единственным тщательно изученным физиологическим эффектом ультрафиолетового облучения кожи. При авитаминозе D в организме происходят патологические изменения: нарушается процесс свѐртываемости крови, возникает слабость мышц повышается ломкость костей из-за вымывания из них кальция, нарушается процесс окостенения . С целью профилактики или лечения авитаминоза D следует употреблять специальные препараты , обязательно в комплексе с УФ - облучением. Для профилактики рахита следует применять УФ - облуче ние. Наблюдения, показывают, что минимально необходимое количество ультрафиолетовой радиации, которое способно предупредить развитие рахита, связанной с нарушением фосфорно - кальциевого обмена, вызванного недостатком витамина D, должно составлять 10% безопасной дозы в день.
Но и при общестимулирующем действии УФ-излучения, на коже могут образовываться местные воспалённые области, при этом кожа краснеет, становится горячей, болезненной, несколько отечной. УФ - излучение оказывает влияние на белковый метаболизм: способствует увеличению содержания общего и аминокислотного азота, повышению уровня альбуминов и гамма-глобулинов. Кроме того, оно стимулирует работу костного мозга, нормализует белковый спектр крови и процесс кроветворения - обусловливает увеличение количества гемоглобина, эритроцитов и лейкоцитов, усиление резистентности клеток, активность ферментов тканевого дыхания.
УФ-излучение в малых дозах активирует процессы в коре головного мозга, повышает умственную работоспособность, мышечный тонус и физическую выносливость, эффектив ность отдыха. В незначительных дозах активируются процессы образования соединитель ной ткани, что используется при лечении ран и язв, особенно медленно заживающих. В процессе онтогенеза у человека сформировались эффективные способы защиты от чрезмерного влияния УФ-излучения. К ним относятся утолщение кожи, ее пигментация.
Пигментообразующее действие УФ-излучения сводится к образованию пигмента меланина . Меланин - один из основных пигментов организма человека. Он защищает ядра клеток кожи, а также внутренние органы от перегревания инфракрасным излучением.
Таким образом, УФ - излучение благотворно влияет лишь в тех случаях, когда дозы облучения незначительны.
Хорошо известен и ряд негативных эффектов, возникающих при воздействии УФ -излучения на организм человека, которые могут приводить к ряду серьезных структурных и функциональных повреждений кожи. Абиогенное влияние УФ - излучения имеет место при увеличении суммарной дозы облученности. В этих случаях угнетаются процессы синтеза ДНК и функциональной активности центральной нервной системы, развивается гипертрофия клеток пучковой и сетчатой зон коркового вещества надпочечников, а также происходят нарушения обмена витаминов, усиливается онкогенез.
К неблагоприятным для человека эффектам УФ- излучения, следует относить:
бактерицидное действие ; канцерогенное действие (ожоги, дерматит, язвы, доброкачественных и злокачественных опухоли); фототоксикоз (повреждение кожи видимым излучением (320- 400 нм), фотоаллергия (приобретѐнная способность кожи давать реакцию на видимое излучение (320-400 нм) самостоятельно или в присутствии фотосенси билизаторов.
Кроме того, эти повреждения можно разделить на:
- острые, вызванные большой дозой облучения, за короткое время. Солнечная радиация распределяется неравномерно: 70% дозы лучей, получаемых человеком, приходится на лето и полуденное время дня, когда лучи падают почти отвесно, а не скользят по касательной - в этих условиях поглощается максимальное количество излучения. Такие повреждения вызваны непосредственным действием УФ - излучения на хромофоры - именно эти молекулы избирательно поглощают УФ - лучи.
- отсроченные, вызванные длительным облучением умеренными дозами (например, к таким повреждениям относятся фотостарение, новообразования кожи, некоторые фотодерматиты).
Они возникают преимущественно за счет лучей спектра А, которые несут меньшую энергию, но способны глубже проникать в кожу, и их интенсивность мало меняется в течение дня и практически не зависит от времени года. Как правило, этот тип повреждений - результат воздействия продуктов свободно- радикальных реакций (напомним, что свободные радикалы - это высокореактивные молекулы, активно взаимодействующие с белками, липидами и генетическим материалом клеток).
Влияние ультрафиолетовых лучей на глаза человека.
Глаза страдают от сильного солнца. Снег, белый песок, вода отражают свет, увеличивая освещенность. Это может привести к воспалению роговицы и фотоконъюктивиту (воспалению соединительной оболочке глаза). воспаление, вызванный солнечным отражением от снега, в тяжелых случаях может вызвать слепоту в течение нескольких дней, которой предшествуют слезотечение и хроническое раздражение. Развитие катаракты усугубляется при повторных облучениях солнечным светом.
В мире миллионы человек страдают от слепоты, вызванной помутнением хрусталика. По оценкам Всемирной организации здравоохранения причиной катаракты в 20% случаев явля- ется чрезмерное облучение глаз ультрафиолетовыми лучами.
Влияние ультрафиолетовых лучей на кожу человека
Кожа — самый большой и самый сложный орган человеческого тела, выполняющий жизненно важную функцию. В одном из её слоев располагается около 1000-2500 специальных клеток , которые играют важную роль в образовании пигмента от наследствен ности.
Врачи призывают соблюдать все меры предосторожности по защите кожного покрова от излишнего влияния ультрафиолетовых лучей и предупреждают, что увлечение соляриями опасно для здоровья, особенно здоровья подростков.
Возможно, вы никогда больше не отважились бы загорать, если бы увидели под микроскопом, какой вред нанесен вашей коже - мертвые клетки сморщены, покрасневшие клетки соединительной ткани слиплись в серую массу, капилляры расширены и из них вытекает жидкость, а молекулы ДНК, этого материала, с помощью которого кожа восстанавливает себя, полностью повреждены, что провоцирует кожу создавать молодые незрелые предраковые клетки, а в некоторых случаях, и раковые.
Как следствие неумелого пользования солнцем происходит перегревание организма и на коже появляются ожоги. Солнечный ожог представляет собой воспаление кожи, вызываемое в основном ультрафиолетовыми лучами. Обычно спустя 4-8 ч после облучения на коже появляются краснота и припухлость. Сопровождают их резкая болезненность и чувство жжения. Образующиеся при распаде клеток токсические вещества оказывают неблагоприятное влияние на весь организм. Его симптомы - головная боль, недомогание, снижение работоспособности.
Сам по себе загар это разновидность повреждения, кожа утолщается, чтобы защититься от лучей и быстрее старится. При повторном облучении клетки кожи становятся недолговечными и дегенерируют. Ответная реакция кожи - родинки и пигментные пятна, загар перестает быть равномерным.
Чрезмерное увлечение загаром провоцирует рост онкологических заболеваний.
Существуют различные виды заболеваний вызванных влиянием ультрафиолетовых лучей на кожу. Одно из них - карциома, не является смертельным, развивается на наиболее уязвимых участках кожи, но его излечение является болезненным.
Злокачественная меланома представляет собой родинки, в которых произошли изменения, она затрагивает лишь небольшой участок кожи, но большинство летальных случаев от рака кожи происходят именно из-за этой патологии. При этом наиболее часто возникает меланома. Если 15 - 20 лет назад эта болезнь поражала людей пожилого возраста, то сегодня она все чаще встречается у молодежи.
Миокардиты представляют собой одну из актуальных и все еще во многом не решенных проблем кардиологии. Актуальность этой проблемы заключается в том, что миокардит — это полиэтиологическое заболевание, имеющее множество разноплановых причин его возникновения. Поэтому диагностика и лечение миокардитов до настоящего времени остается одним из наиболее сложных разделов работы терапевтов и кардиологов. Миокардит чаще всего протекает без выраженных кардиальных симптомов, нередко бессимптомно, и, как правило, не требует активного специфического лечения. Однако в небольшом числе случаев миокардит может сопровождаться выраженными клиническими симптомами и приводить к сердечной недостаточности и смерти. По секционным данным, распространенность миокардита составляет 4—10%.
Поэтому, несмотря на значительное количество клинических и экспериментальных исследований этиологии и патогенеза миокардитов, проблема выбора методов их лечения вызывает целый ряд затруднений.
Известно, что переход острого миокардита в аутоиммунное заболевание характеризуется увеличением выработки антикардиальных антител, усилением клеточной иммунной реакции, циркуляцией иммунных комплексов в крови и отложением их в миокарде, что усугубляет поражение сердечной мышцы. В ходе иммунных реакций из кардиомиоцитов высвобождаются различные биологически активные вещества (лизосомальные энзимы, простагландины, кинины, серотонин, гистамин, ацетилхолин и др.), способствующие повышению проницаемости сосудов, вызывающие отек, геморрагии и гипоксию мио-карда. Поэтому для купирования аутоиммунного процесса применяют делагил или плаквенил в сочетании с нестероидными противовоспалительными препаратами (ортофен, индометацин, ибупрофен, аспирин, пиразолоновые производные, пироксикамы). Широко используют трофические и метаболические препараты (неотон, кокарбоксилаза, аденозинтрифосфат, неробол, ретаболил, рибоксин) и иммуностимуляторы.
Кортикостероидные гормоны применяют при тяжело протекающих диффузных миокардитах, миоперикардитах, рецидивирующих миокардитах, аллергозах, выраженных лабораторных признаках активности, сохраняющихся на фоне лечения нестероид-ными препаратами. Частое применение этих препаратов способствует развитию таких побочных эффектов, как ульцерогенное действие и кушингоидный синдром. При этом следует учитывать дороговизну лекарств, что представляет серьезную финансовую проблему как для пациентов, так и для здравоохранения.
Актуальность изучения состояния миокарда и поиск новых медикаментозных средств для лечения данного заболевания определяется снижением насос-ной функции сердечной мышцы, которое имеет часто значительный и необратимый характер и приводит к тяжелой недостаточности кровообращения. По данным Н.Р. Палеева и соавт., в зависимости от тяжести поражения миокарда инфекционно-аллергический миокардит (ИАМ) сопровождается нарушениями гемодинамики, причиной которых среди прочих являются и гемореологические нарушения [1]. Однако реологические свойства крови на практике редко рассматриваются при оценке кровообращения, особенно в условиях патологии. Это объясняется тем, что такие изменения во многом определяются гидродинамическими факторами и геометрией сосудистого русла, которые для разных его участков неодинаковы. Однако даже общие представления о реологических свойствах крови, направленности их изме-нений в условиях патологии и применения терапевтических мероприятий могут дать немало для трактовки расстройств кровообращения и оценки механизмов их коррекции.
В то же время в современной литературе, посвященной ИАМ, исследования реологических свойств крови в процессе данного заболевания отсутствуют.
Ранее проведенные нами исследования показали [2], что ИАМ сопровождается гемореологическими расстройствами, проявляющимися в нарушении структуры кровотока, сгущении крови за счет полицитемии и увеличении количества и размеров циркулирующих эритроцитов. Все это может значительно изменить характеристики кровотока и усугубить течение основного заболевания [3, 4].
В настоящее время ни одно из применяемых для лечения ИАМ медикаментозных средств не влияет в должной мере на вязкость крови, величину гематокрита и поведение эритроцитов в потоке. Это объясняется тем, что гемореологические нарушения имеют выраженный инертный характер и весьма трудно поддаются коррекции.
В то же время в последние годы в комплексном лечении ИАМ все шире используют методы немедикаментозного (оптического) воздействия на кровь в сочетании с лекарственной терапией.
В последнее время в литературе достаточно активно дискутируются вопросы применения фотогемотерапии (ФГТ) как одного из немедикаментозных методов коррекции различных гомеостатических расстройств, сопровождающих многочисленные заболевания. ФГТ получила возможность применения в виду ее простоты и высокой эффективности [5, 6].
По синдромно-патогенетической классификации физических методов лечения ФГТ относят к органонеспецифическим методам, купирующим преобладающие синдромы заболевания: болевой, воспалительный, интоксикационный, метаболический, дистрофический, иммунной дисфункции и др. В основе ее лечебного эффекта лежит ряд фотохимических реакций: фотоионизация, фотоокисление, фотовосстановление, изменение пространственной структуры молекул и их фотодиссоциация [7]. При этом установлено, что из всех методов ФГТ наиболее эффективным является воздействие на кровь пациента оптическим излучением синего диапазона.
Все вышесказанное послужило основанием для настоящего научного исследования, целью которого явилось изучение эффективности применения ФГТ синим светом в комплексной терапии ИАМ.
Материал и методы
Комплексное клинико-лабораторное обследование было проведено в 1-м терапевтическом отделении ГБУЗ МО «МОНИКИ им. В.Ф. Владимирского». Под наблюдением находились 28 больных — 12 женщин и 16 мужчин в возрасте от 16 до 45 лет, страдающих ИАМ.
Диагноз ИАМ был подтвержден клинически, биохимически и функционально с помощью анализов крови, рентгенологического исследования органов грудной клетки, электрокардиографии, производимой с помощью аппарата Cardimax FX-326U («Fukuda Denshi», Япония), эхокардиографии, осуществляемой с помощью аппарата Diasonics Vingmed CPM 750 («Toshiba», Япония).
При постановке диагноза миокардита использовали классификацию Н.Р. Палеева [8], а также рекомендации NYHA. Диагноз ишемической болезни сердца исключали по критериям, рекомендованным Всемирной организацией здравоохранения. Степень сердечной недостаточности у больных оценивали по критериям классификации NYHA.
Больные получали терапию с использованием нестероидных противовоспалительных препаратов, метаболических средств, антиаритмиков, мочегонных, ингибиторов ангиотензинпревращающего фермента.
Все больные были распределены в 2 группы: пациенты 1-й (контрольной) группы (9 мужчин и 7 женщин) получали общепринятую базисную терапию; больные 2-й (экспериментальной) группы (7 мужчин и 5 женщин) — базисное лечение в сочетании с ФГТ синим светом.
Для ФГТ синим светом применяли светодиодный аппарат АФС-Соларис (регистрационное удостоверение №ФСР 2010/08725 от 30.08.10). Излучающую синий свет с длиной волны 450±10 нм головку-модуль, снабженную волоконно-оптической насадкой, вводили в локтевую вену пациента. Мощность на конце световода составляла 1,0—1,5 мВт. Воздействие синим светом продолжалось 30 мин, проводилось через день и в целом составляло 5—6 процедур.
При выполнении настоящего исследования использовали комплекс общепринятых методов оценки реологических свойств крови: вискозиметрию проводили с помощью аппарата Lowshear (Швейцария), агрегацию эритроцитов — на нефелометре-колориметре ФЭК-56М (Россия), показатель гематокрита измеряли с помощью гематокритной центрифуги («Аутокрит», США).
У всех больных оценивали основные базовые рео-логические параметры:
— вязкость крови при высокой скорости сдвига (128 с -1 ), отражающей особенности ее текучести в магистральных артериях;
— вязкость крови при низкой скорости сдвига (27 с -1 ), отражающей особенности ее текучести в крупных венах;
— вязкость плазмы крови, влияющей на особенности ее поведения в микрососудах;
— показатель гематокрита как один из основных параметров, влияющих на вязкость крови;
— коэффициент структурирования (расчетный параметр), представляющий собой отношение вязкости крови при низкой скорости сдвига к вязкости крови при высокой скорости сдвига; данный показатель отражает патологическую способность крови образовывать агрегаты эритроцитов (вплоть до сладжа) при снижении скорости тока крови.
Итоговые данные анализировали отдельно для мужчин и женщин, так как физиологическая норма показателей гематокрита и гемоглобина имеет гендерные различия: в норме женщины имеют более низкий уровень гематокрита и соответственно более низкую вязкость крови, чем мужчины. Для установления нормальных значений реологических свойств крови были обследованы 20 практически здоровых людей.
Статистический анализ данных осуществляли посредством статистического пакета Statistica 10.0 («StatSoft Inc.», США) с соблюдением принципов и требований к статистической обработке материала в биологических и медицинских исследованиях. Для анализа соответствия вида распределения признака закону нормального распределения применяли критерий Шапиро—Уилка. Для описания количественных данных использовали среднее (М) со стандартным отклонением (m). Различия считали статистически значимыми при р
Результаты и обсуждение
На первом этапе мы определяли гемореологический статус больных ИАМ при поступлении в стацио-нар. По нашим данным, до лечения у всех больных отмечаются выраженные нарушения реологических свойств крови (табл. 1, 2).
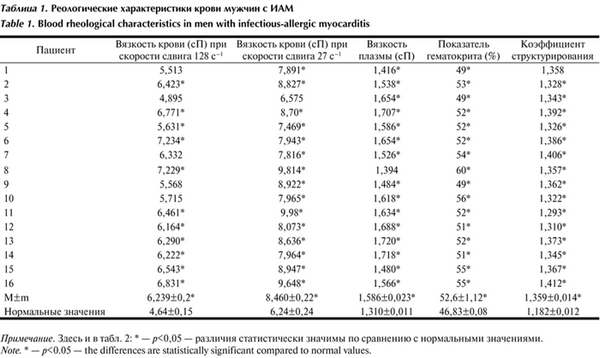
Как мы видим из табл. 1, вязкость Таблица 1. Реологические характеристики крови мужчин с ИАМ Примечание. Здесь и в табл. 2: * — р
Вязкость плазмы крови была повышена у 15 (94%) из 16 больных. Показатель гематокрита превышал верхнюю границу нормальных значений на 11%.
Все обследованные мужчины, страдающие ИАМ, имели те или иные гемореологические нарушения. В большинстве случаев вязкость крови была увеличена в результате повышенной вязкости плазмы, высокого уровня гематокрита и чрезмерно активного структурирования эритроцитов.
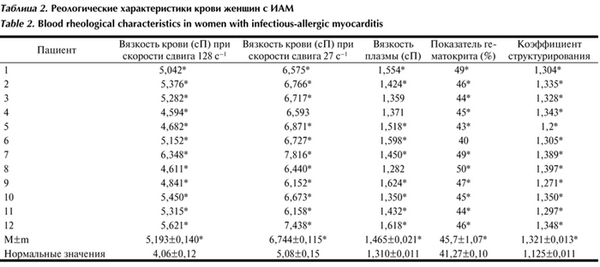
Как видно из табл. 2, у Таблица 2. Реологические характеристики крови женщин с ИАМ всех женщин была установлена повышенная вязкость крови. При высокой скорости сдвига увеличение вязкости крови составило 13%, при низкой — 16%.
Таким образом, как у мужчин, так и у женщин, страдающих ИАМ, выявлены гемореологические нарушения. При этом степень этих расстройств у мужчин была более выраженной, чем у женщин.
Одним из механизмов повышения вязкости плазмы, вызывающего увеличение вязкости крови у больных ИАМ, является диспротеинемия, а именно гиперглобулинемия, неизбежно возникающая при иммунном ответе организма на развитие инфекционного процесса.
Что касается агрегации эритроцитов, то известно, что их активность определяется поверхностным электрическим зарядом этих клеток, содержанием фибриногена и иммуноглобулина класса М в плазме крови. При инфекционном процессе заряд эритроцитов, отвечающий за их взаимное отталкивание, может снижаться вследствие адсорбции на поверхности этих клеток иммунных комплексов. Это сопровождается усилением агрегации эритроцитов, активным образо-ванием крупных трехмерных агрегатов, значительно влияющих на вязкость крови и ее текучесть. В конечном счете все это приводит к нарушению кровообращения в системе микро- и макрогемодинамики.
Высокие показатели гематокрита у больных ИАМ могут быть объяснены 2 причинами: 1) вторичной полицитемией, развивающейся на фоне хронической кислородной недостаточности; 2) ригидностью эритроцитов, когда при одном и том же их количестве неэластичные, жесткие эритроциты занимают большее пространство в единице объема плазмы крови.
Таким образом, очевидно, что выявленные у больных ИАМ гемореологические расстройства являются одним из отягощающих факторов патогенеза данного заболевания, которые в зависимости от степени поражения миокарда ИАМ сопровождаются нарушениями гемодинамики и развитием полиорганной недостаточности [9, 10].
В последнее время в качестве одного из немедикаментозных методов коррекции гемореологических расстройств в лечебной практике применяют ФГТ. В частности, под действием синего света кислородно-транспортная функция эритроцитов и их реологические свойства улучшаются, что приводит к усилению микроциркуляции и активации трансорганного кровотока в органах и тканях [11].
Поэтому на следующем этапе настоящего исследования мы изучали влияние актуального базисного лечения у больных ИАМ 1-й (контрольной) группы (n=16) и базисной терапии в сочетании с внутривенным воздействием ФГТ у пациентов 2-й (экспериментальной) группы (n=12) на реологические свойства крови.
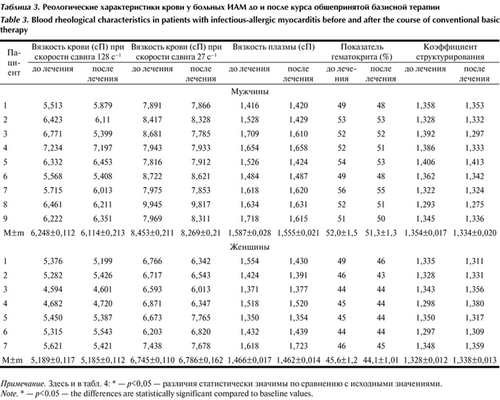
Анализ гемореологических параметров, полученных у больных ИАМ 1-й группы после базисного медикаментозного лечения, продемонстрировал отсутствие статистически достоверных изменений в показателях вязкости крови и плазмы, агрегации эрит-роцитов и значении гематокрита как у мужчин, так и у женщин по сравнению с этими же показателями до базисного лечения (табл. 3). Таблица 3. Реологические характеристики крови у больных ИАМ до и после курса общепринятой базисной терапии Примечание. Здесь и в табл. 4: * — р
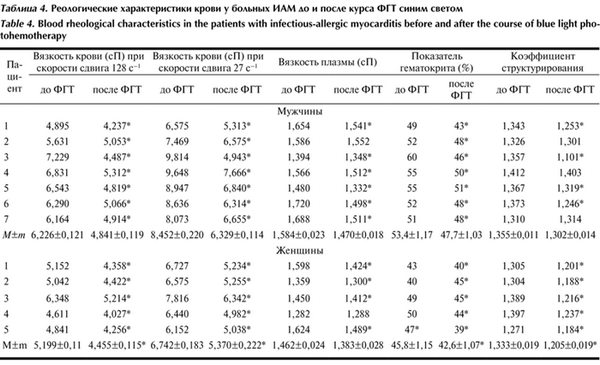
Иная картина наблюдалась в группе больных, получавших базисную терапию в сочетании с воздействием синего света на кровь. Метод ФГТ с применением синего диапазона излучения был использован у 12 больных ИАМ (табл. 4). Таблица 4. Реологические характеристики крови у больных ИАМ до и после курса ФГТ синим светом
После курса ФГТ вязкость крови при высокой скорости сдвига снизилась на 21% у женщин и 26% у мужчин, но все еще оставалась патологически высокой. При низкой скорости сдвига вязкость крови статистически достоверно снизилась на 23% у мужчин и на 15% у женщин, но ее значения были все еще далеки от нормы. Вязкость плазмы после курса ФГТ снизилась всего на 8% у мужчин и на 6% у женщин.
Значение гематокрита после воздействия синим светом у 7 больных снизилось практически до физио-логической нормы. Статистически достоверно уменьшился коэффициент структурирования крови, что свидетельствует о снижении активности процесса агрегации эритроцитов.
Анализ динамики вязкостных изменений у больных ИАМ в процессе ФГТ показал, что основной эффект снижения вязкости крови происходил уже после первой процедуры внутривенного воздействия синим светом. Последующие процедуры закрепляли достигнутый эффект. При этом коррекция нарушений вязкости крови происходила главным образом за счет уменьшения уровня гематокрита и угнетения агрегационной активности эритроцитов.
Заключение
Таким образом, проведенные нами исследования по применению ФГТ синим светом в комплексном лечении ИАМ показали, что данный метод имеет положительное влияние на реологические свойства крови. В основе этих изменений лежат сложные процессы взаимодействия организма на всех его уровнях с энергоинформационным воздействием синего света. Происходит повышение синтеза энергии в клетках, ускорение метаболизма, улучшение гемодинамики за счет нормализации повышенной вязкости крови, что в целом приводит к снижению эндогенной интоксикации и ускоряет процесс выздоровления больных ИАМ [12].
Дополнительная информация
Финансирование. Исследование проведено без спонсорской поддержки.
Конфликт интересов. Авторы декларируют отсутствие конфликта интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы сделали эквивалентный вклад в подготовку публикации.
Ультрафиолетовое излучение и его влияние на организм
Наибольшей биологической активностью обладают ультрафиолетовые лучи. В естественных условиях мощным источником ультрафиолетовых лучей является солнце. Однако лишь длинноволновая его часть достигает земной поверхности. Более коротковолновая радиация поглощается атмосферой уже на высоте 30- 50 км от поверхности земли.
Наибольшая интенсивность потока ультрафиолетовой радиации наблюдается незадолго до полудня с максимумом в весенние месяцы.
Как уже указывалось, ультрафиолетовые лучи обладают значительной фотохимической активностью, что широко используется в практике. Ультрафиолетовое облучение применяется при синтезе ряда веществ, отбеливании тканей, изготовлении лакированной кожи, светокопировании чертежей, получении витамина D и других производственных процессах.
Важным свойством ультрафиолетовых лучей является их способность вызывать люминесценцию.
При некоторых процессах имеет место воздействие на работающих ультрафиолетовых лучей, например электросварка вольтовой дугой, автогенная резка и сварка, производство радиоламп и ртутных выпрямителей, литье и плавка металлов и некоторых минералов, светокопировка, стерилизация воды и т. д. Этому же воздействию подвергаются медицинский и технический персонал, обслуживающий ртутно-кварцевые лампы.
Ультрафиолетовые лучи обладают способностью изменять химическую структуру тканей и клеток.
Длина волны ультрафиолетового излучения
Биологическая активность ультрафиолетовых лучей различной длины волны неодинакова. Ультрафиолетовые лучи с длиной волны от 400 до 315 mμ . оказывают относительно слабое биологическое действие. Лучи с меньшей длиной волны отличаются большей биологической активностью. Ультрафиолетовые лучи длиной 315-280 mμ оказывают сильное кожное и антирахитическое действие. Особенно большой активностью обладает излучение с длиной волн 280-200 mμ . (бактерицидное действие, способность активно воздействовать на тканевые белки и липоиды, а также вызывать гемолиз).
В производственных условиях имеет место воздействие ультрафиолетовых лучей с длиной волны от 36 до 220 mμ ., т. е. обладающих значительной биологической активностью.
В отличие от тепловых лучей, основным свойством которых является развитие гиперемии в участках, подвергшихся облучению, действие на организм ультрафиолетовых лучей представляется значительно более сложным.
Ультрафиолетовые лучи относительно мало проникают через кожу и их биологическое действие связано с развитием многих нейрогуморальных процессов, обусловливающих сложный характер влияния их на организм.
Ультрафиолетовая эритема
В зависимости от интенсивности источника света и содержания в его спектре инфракрасных или ультрафиолетовых лучей изменения со стороны кожи будут неодинаковыми.
Воздействие ультрафиолетовых лучей на кожу вызывает характерную реакцию со стороны сосудов кожи - ультрафиолетовую эритему. Ультрафиолетовая эритема существенно отличается от тепловой эритемы, вызванной инфракрасным облучением.
Обычно при применении инфракрасных лучей выраженных изменений со стороны кожи не наблюдается, так как возникающее чувство жжения и боль препятствуют длительному воздействию этих лучей. Эритема, развивающаяся в результате действия инфракрасных лучей, возникает непосредственно после облучения, является нестойкой, держится недолго (30-60 минут) и носит главным образом гнездный характер. После длительного воздействия инфракрасных лучей появляется бурая пигментация пятнистого вида.
Ультрафиолетовая эритема появляется после облучения вслед за некоторым латентным периодом. Этот период колеблется у разных людей от 2 до 10 часов. Продолжительность латентного периода ультрафиолетовой эритемы находится в известной зависимости от длины волны: эритема от длинноволновых ультрафиолетовых лучей появляется позднее и держится дольше, чем от коротко
Эритема, вызванная ультрафиолетовыми лучами, имеет ярко-красную окраску с резкими границами, точно соответствующими участку облучения. Кожа становится несколько отечной и болезненной. Наибольшего развития эритема достигает через 6-12 часов после появления, держится в течение 3-5 дней и постепенно бледнеет, приобретая коричневый оттенок, причем происходит равномерное и интенсивное потемнение кожи вследствие образования в ней пигмента. В некоторых случаях в период исчезновения эритемы наблюдается небольшое шелушение.
Степень развития эритемы зависит от величины дозы ультрафиолетовых лучей и индивидуальной чувствительности. При прочих равных условиях, чем больше доза ультрафиолетовых лучей, тем интенсивнее воспалительная реакция кожи. Наиболее выраженная эритема вызывается лучами с длинами волн около 290 mμ . При передозировке ультрафиолетового облучения эритема приобретает синюшный оттенок, края эритемы становятся расплывчатыми, облученный участок отечен и болезнен. Интенсивное облучение может вызвать ожог с развитием пузыря.
Чувствительность различных участков кожи к ультрафиолету
Кожные покровы живота, поясницы, боковых поверхностей грудной клетки обладают наибольшей чувствительностью к ультрафиолетовым лучам. Наименее чувствительна кожа кистей рук и лица.
Лица с нежной, слабопигментированной кожей, дети, а также страдающие базедовой болезнью и вегетативной дистонией обладают большей чувствительностью. Повышенная чувствительность кожи к ультрафиолетовым лучам наблюдается весной.
Установлено, что чувствительность кожи к ультрафиолетовым лучам может изменяться в зависимости от физиологического состояния организма. Развитие эритемной реакции зависит в первую очередь от функционального состояния нервной системы.
В ответ на ультрафиолетовое облучение в коже образуется и откладывается пигмент, являющийся продуктом белкового обмена кожи (органическое красящее вещество - меланин).
Длинноволновые ультрафиолетовые лучи вызывают более интенсивный загар, чем коротковолновые. При повторном ультрафиолетовом облучении кожа становится менее восприимчивой к этим лучам. Пигментация кожи развивается нередко и без предварительно видимой эритемы. В пигментированной коже ультрафиолетовые лучи не вызывают фотоэритемы.
Положительное влияние ультрафиолета
Ультрафиолетовые лучи понижают возбудимость чувствительных нервов (болеутоляющее действие) и оказывают также антиспастическое и антирахитическое действие. Под влиянием ультрафиолетовых лучей происходит образование очень важного для фосфорно-кальциевого обмена витамина D (находящийся в коже эргостерин превращается в витамин D). Под воздействием ультрафиолетовых лучей усиливаются окислительные процессы в организме, увеличивается поглощение тканями кислорода и выделение углекислоты, активируются ферменты, улучшается белковый и углеводный обмен. Повышается содержание кальция и фосфатов в крови. Улучшаются кроветворение, регенеративные процессы, кровоснабжение и трофика тканей. Расширяются сосуды кожи, снижается кровяное давление, повышается общий биотонус организма.
Благоприятное действие ультрафиолетовых лучей выражается в изменении иммунобиологической реактивности организма. Облучение стимулирует выработку антител, повышает фагоцитоз, тонизирует ретикулоэндотелиальную систему. Благодаря этому повышается сопротивляемость организма к инфекциям. Важное значение в этом отношении имеет дозировка облучения.
Ряд веществ животного и растительного происхождения (гематопорфирин, хлорофилл и т. д.), некоторые химические препараты (хинин, стрептоцид, сульфидин и т. д.), особенно флуоресцирующие краски (эозин, метиленовая синька и т. д.), обладают свойством повышать чувствительность организма к свету. В промышленности у лиц, работающих с каменноугольной смолой, отмечаются заболевания кожи открытых частей тела (зуд, жжение, краснота), причем эти явления исчезают по ночам. Это связано с фотосенсибилизирующими свойствами содержащегося в каменноугольной смоле акридина. Сенсибилизация имеет место преимущественно в отношении видимых лучей и в меньшей степени в отношении ультрафиолетовых лучей.
Большое практическое значение имеет способность ультрафиолетовых лучей убивать различные бактерии (так называемое бактерицидное действие). Это действие особенно интенсивно выражено у ультрафиолетовых лучей с длинами волн менее (265 - 200 mμ ).
Бактерицидное действие света связано с влиянием на протоплазму бактерий. Доказано, что после ультрафиолетового облучения митогенетическое излучение в клетках и крови повышается.
По современным представлениям, в основе действия света на организм лежит главным образом рефлекторный механизм, хотя большое значение придается и гуморальным факторам. Особенно это относится к действию ультрафиолетовых лучей. Нужно также иметь в виду возможность действия видимых лучей через органы зрения на кору и вегетативные центры.
В развитии эритемы, вызванной светом, существенное значение придается влиянию лучей на рецепторный аппарат кожи. При воздействии ультрафиолетовых лучей в результате распада белков в коже образуются гистамин и гистаминоподобные продукты, которые расширяют кожные сосуды и повышают их проницаемость, что ведет к гиперемии и отечности. Образующиеся в коже при воздействии ультрафиолетовых лучей продукты (гистамин, витамин D и др.) поступают в кровь и вызывают те общие сдвиги в организме, которые имеют место при облучении.
Таким образом, развивающиеся в облученном участке процессы ведут нейрогуморальным путем к развитию общей реакции организма. Эта реакция определяется главным образом состоянием высших регулирующих отделов центральной нервной системы, которое, как известно, может меняться под влиянием различных факторов.
Нельзя говорить о биологическом действие ультрафиолетового облучения вообще, вне зависимости от длины волны. Коротковолновое ультрафиолетовое излучение вызывает денатурацию белковых веществ, длинноволновое - фотолитический распад. Специфическое действие разных участков спектра ультрафиолетового излучения выявляется главным образом в начальной стадии.
Применение ультрафиолетового излучения
Широкое биологическое действие ультрафиолетовых лучей дает возможность в определенных дозах использовать их для профилактических и лечебных целей.
Для ультрафиолетового облучения пользуются солнечным светом, а также искусственными источниками облучения: ртутно-кварцевыми и аргонортутно-кварцевыми лампами. Спектр излучения ртутно-кварцевых ламп характеризуется наличием более коротких ультрафиолетовых лучей, чем в солнечном спектре.
Ультрафиолетовое облучение может быть общим или местным. Дозировка процедур производится по принципу биодоз.
В настоящее время ультрафиолетовое облучение широко используют, прежде всего, для профилактики различных заболеваний. С этой целью ультрафиолетовое облучение применяют для оздоровления окружающей человека внешней среды и изменения его реактивности (в первую очередь - повышения его иммунобиологических свойств).
С помощью специальных бактерицидных ламп может производиться стерилизация воздуха в лечебных учреждениях и жилых помещениях, стерилизация молока, воды и т. д. широко используется ультрафиолетовое облучение для предупреждения рахита, гриппа, в целях общего укрепления организма в лечебных и детских учреждениях, школах, физкультурных залах, фотариях при угольных шахтах, при тренировке спортсменов, для акклиматизации к условиям севера, при работах в горячих цехах (ультрафиолетовое облучение дает больший эффект в сочетании с воздействием инфракрасной радиации).
Ультрафиолетовые лучи особенно широко используются для облучения детей. В первую очередь такое облучение показано, ослабленным, часто болеющим детям, проживающим в северных и средних широтах. При этом улучшается общее состояние детей, сон, нарастает вес, снижается заболеваемость, уменьшается частота катаральных явлений и, длительность заболеваний. Улучшается общее физическое развитие, нормализуется кровь, проницаемость сосудов.
Значительное распространение получило также ультрафиолетовое облучение горнорабочих в фотариях, которые в большом количестве организованы на предприятиях горнорудной промышленности. При систематическом массовом облучении шахтеров, занятых на подземных работах, отмечается улучшение самочувствия, повышение трудоспособности, уменьшение утомляемости, снижение заболеваемости с временной утратой трудоспособности. После облучения шахтеров повышается процентное содержание гемоглобина, появляется моноцитоз, уменьшается число случаев гриппа, снижается заболеваемость опорно-двигательного аппарата, периферической нервной системы, реже наблюдаются гнойничковые заболевания кожи, катары верхних дыхательных путей и ангины, улучшаются показания жизненной емкости, легких.
Применение ультрафиолетового излучения в медицине
Применение ультрафиолетовых лучей с терапевтической целью базируется в основном на противовоспалительном, антиневралгическом и десенсибилизирующем действии этого вида лучистой энергии.
В комплексе с другими лечебными мероприятиями ультрафиолетовое облучение проводится:
1) при лечении рахита;
2) после перенесенных инфекционных заболеваний;
3) при туберкулезных заболеваниях костей, суставов, лимфатических узлов;
4) при фиброзном туберкулезе легких без явлений, указывающих на активацию процесса;
5) при заболеваниях периферической нервной системы, мышц и суставов;
6) при заболеваниях кожи;
7) при ожогах и отморожениях;
8) при гнойных осложнениях ран;
9) при рассасывании инфильтратов;
10) в целях ускорения регенеративных процессов при травмах костей и мягких тканей.
Противопоказаниями к облучению являются:
1) злокачественные новообразования (так как облучение ускоряет их рост);
2) резкое истощение;
3) повышенная функция щитовидной железы;
4) выраженные сердечно-сосудистые заболевания;
5) активный туберкулез легких;
6) заболевания почек;
7) выраженные изменения центральной нервной системы.
Следует помнить, что получение пигментации, особенно в короткий срок, не должно быть целью лечения. В ряде случаев хороший терапевтический эффект наблюдается и при слабой пигментации.
Негативное действие ультрафиолета
Длительное и интенсивное ультрафиолетовое облучение может оказать неблагоприятное влияние на организм и вызвать патологические изменения. При значительном облучении отмечаются быстрая утомляемость, головные боли, сонливость, ухудшение памяти, раздражительность, сердцебиение, понижение аппетита. Чрезмерное облучение может вызвать гиперкальциемию, гемолиз, задержку роста и понижение сопротивляемости инфекциям. При сильном облучении развиваются ожоги и дерматиты (жжение и зуд кожи, диффузная эритема, отечность). При этом отмечается повышение температуры тела, головная боль, разбитость. Ожоги и дерматиты, возникающие под воздействием солнечной радиации, связаны преимущественно с влиянием ультрафиолетовых лучей. У работающих на открытом воздухе под влиянием солнечной радиации могут возникнуть длительно и тяжело протекающие дерматиты. Необходимо помнить о возможности перехода описываемых дерматитов в рак.
В зависимости от глубины проникновения лучей различных участков солнечного спектра могут развиться изменения глаз. Под влиянием инфракрасных и видимых лучей возникает острый ретинит. Хорошо известна так называемая катаракта стеклодувов, развивающаяся в результате длительного поглощения инфракрасных лучей хрусталиком. Помутнение хрусталика происходит медленно, главным образом у рабочих горячих цехов со стажем работы 20-25 лет и больше. В настоящее время профессиональные катаракты в горячих цехах встречаются редко вследствие значительного улучшения условий труда. Роговица и конъюнктива реагируют главным образом на ультрафиолетовые лучи. Эти лучи (особенно с длиной волны менее 320 mμ .) вызывают в ряде случаев заболевание глаз, известное под названием фотоофтальмии или электроофтальмии. Это заболевание наиболее часто встречается у электросварщиков. В таких случаях часто наблюдается острый кератоконъюнктивит, который обычно возникает через 6-8 часов после работы, нередко ночью.
При электроофтальмии отмечается гиперемия и припухание слизистой, блефароспазм, светобоязнь, слезотечение. Часто обнаруживается поражение роговицы. Продолжительность острого периода болезни 1-2 дня. У работающих на открытом воздухе при ярком солнечном освещении широких покрытых снегом пространств фотоофтальмия протекает иногда в виде так называемой снежной слепоты. Лечение фотоофтальмии заключается в пребывании в темноте, применении новокаина и холодных примочек.
Средства защиты от ультрафиолетового излучения
Для защиты глаз от неблагоприятного действия ультрафиолетовых лучей на производствах пользуются щитками или шлемами со специальными темными стеклами, защитными очками, а для защиты остальных частей тела и окружающих лиц - изолирующими ширмами, переносными экранами, спецодеждой.
В бытовых условиях рекомендуется использование солнцезащитных кремов, лосьонов, спреев с высоким фактором защиты, ношение солнцезащитных очков и закрытой одежды из натуральных тканей.
Читайте также:
