Желтая лихорадка - причины, симптомы, диагностика и лечение
Добавил пользователь Валентин П. Обновлено: 02.02.2026
Источником возбудителя желтой лихорадки являются больные люди и дикие животные, как правило, опоссумы и обезьяны. А переносчиками возбудителя служат комары.
Симптомы желтой лихорадки
Инкубационный период, то есть время от момента укуса комаром до появления первых признаков заболевания, длится 3-6 суток.
В проявлениях заболевания врачи выделяют три периода: лихорадочный, период ремиссии и реактивный.
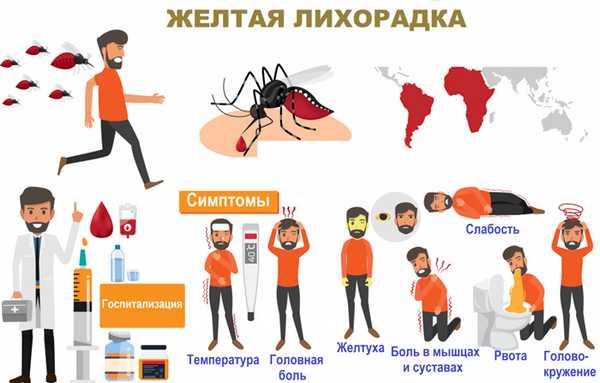
Для болезни характерно острое начало с повышением температуры тела до 40 градусов Цельсия, появления сильной головной и суставной боли. Характерна так же боль в ногах и спине.
Лицо пациента краснеет и отекает.
На второй день появляется сильная жажда, тошнота и многократная рвота.
К концу лихорадочного периода может отмечаться желтуха.
На 4-5 день болезни самочувствие пациента улучшается, а температура тела снижается. Это период ремиссии. Но длится он всего несколько часов!
После этого самочувствие резко ухудшается, а температура вновь возрастает. Развивается тромбогеморрагический синдром, проявляющийся носовым, кишечным, маточным кровотечением, кровавой рвотой и точечными красными высыпаниями на коже. Артериальное давление падает, пульс замедляется, нарастает слабость, может возникнуть бред.
Осложнения желтой лихорадки
К осложнениям заболевания относятся миокардит, пневмония, гангрена мягких тканей или конечностей.
В результате присоединения вторичной бактериальной флоры возможно развитие сепсиса.
Диагностика желтой лихорадки
Для диагностики желтой лихорадки важное значение имеет эпидемиологический анамнез и симптомы проявления заболевания.
При лабораторно-инструментальных исследованиях крови отмечается снижение уровня лейкоцитов и нейтрофилов, увеличение остаточного азота, билирубина и повышение активности сывороточных трансаминаз.
В моче обнаруживается белок и цилиндры.
Так же используются серологические методы и гистологическое исследование биоптатов печени.
Лечение желтой лихорадки
В лечении желтой лихорадки доктор преследует две цели: устранение симптомов заболевания и прекращение его дальнейшего развития.
Больным назначается строгий постельный режим, щадящая диета с высоким количеством калорий. Необходима массивная витаминотерапия и внутривенное введение адсорбирующих препаратов и плазмозаменителей.
При выраженном геморрагическом синдроме назначается переливание крови.
В тяжелых случаях в терапии могут быть использованы гормоны ГКС.
Профилактика желтой лихорадки
С целью профилактики желтой лихорадки проводится вакцинация людей, выезжающих в эндемичные по данному заболеванию районы. Иммунитет развивается в течение 1 недели и сохраняется в течение 30 лет.
Вакцинация противопоказана детям до 9-12 месяцев, беременным женщинам, ВИЧ-инфицированным пациентам, а так же людям, имеющим аллергию на яичный белок или страдающим заболеваниями вилочковой железы.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Жёлтая лихорадка
Желтая лихорадка - острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций. Желтая лихорадка распространяется трансмиссивным путем, ее переносчиками являются комары. Инкубационный период желтой лихорадки составляет около недели. ее клиника включает тяжелую интоксикацию вплоть до нарушений сознания и сердечной деятельности, геморрагический синдром, гепатоспленомегалию, желтушность склер. Лечение больного желтой лихорадкой проводится исключительно стационарно в отделении для особо опасных инфекций.
Общие сведения
Желтая лихорадка - острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций.
Характеристика возбудителя
Вирус желтой лихорадки - РНК-содержащий, относится к роду Flavivirus, устойчив во внешней среде. Хорошо переносит замораживания и высушивание погибает в течение 10 минут при нагревании до 60 °С, а также легко инактивируется ультрафиолетовым излучением и дезинфицирующими растворами. Плохо переносит кислую среду. Резервуаром и источником инфекции являются животные - обезьяны, сумчатые, грызуны и насекомоядные. Человек может стать источником инфекции только при наличии переносчика.
Заболевание распространяется по трансмиссивному механизму, переносчиками вируса являются комары. В странах Америки желтая лихорадка распространяется комарами рода Наетаgogus, в Африке - Aedes (преимущественно вида A. Aegypti). Комары размножаются вблизи человеческих жилищ, в бочках с водой, искусственных застойных водоемах, затопленных подвалах и т. п. Насекомые заразны с 9-12 дня после укуса больного животного или человека при температуре 25 °С и уже через 4 дня при 37 °С. Передача вируса при температуре окружающей среды менее 18 °С не осуществляется.
В случае попадания крови, содержащей возбудителя, на участки поврежденной кожи или слизистой возможна реализация контактного пути заражения (при обработке туш больных животных). Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения формируется длительный иммунитет. Заболевание относится к карантинным (ввиду особой опасности), случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Вспышки заболевания могут отмечаться в любых зонах ареала распространения переносчика, преимущественно возникают в тропических странах. Распространение лихорадки из очага эпидемии осуществляется при переездах больных и перемещении комаров при перевозке грузов. Эпидемии желтой лихорадки развиваются при наличии трех необходимых условий: носители вируса, переносчики и благоприятные погодные условия.
Патогенез желтой лихорадки
Вирус проникает в кровь во время кровососания из пищеварительной системы переносчика и в течение инкубационного периода репродуцируется и накапливается в лимфатических узлах. Первые дни заболевания вирус распространяется по организму с током крови, оседая в тканях различных органов (печень и селезенка, почки, костный мозг, сердечная мышца и головной мозг) и поражая их сосудистую систему и вызывая воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция паренхимы, повышение проницаемости сосудистой стенки способствует геморрагии.
Инкубационный период желтой лихорадки составляет неделю (иногда 10 дней). Заболевание протекает со сменой последовательных фаз: гиперемии, кратковременной ремиссии, венозного стаза и реконвалесценции. Фаза гиперемии начинается с резкого подъема температуры, нарастающей интоксикации (головная боль, ломота в теле, тошнота и рвота центрального генеза). С прогрессированием интоксикационного синдрома могут отмечаться расстройства центральной нервной деятельности: бред, галлюцинации, нарушения сознания. Лицо больного, шея и плечевой пояс одутловаты, гиперемированы, имеют место многочисленные инъекции склер, слизистые оболочки рта, язык, конъюнктива ярко красные. Пациенты жалуются на светобоязнь и слезотечение.
Отмечаются токсические нарушения сердечной деятельности: тахикардия, сменяющаяся брадикардией, гипотензия. Снижается количество суточной мочи (олигурия), отмечают умеренное увеличение размеров селезенки и печени. В последующем возникают первые признаки развивающегося геморрагического синдрома (кровоизлияния, кровоточивость), склеры приобретают желтушный оттенок.
Состояние больных значительно ухудшается, выражена геморрагическая симптоматика, больные отмечают рвоту с кровью, мелену (дегтеобразный кал - признак интенсивного кишечного кровотечения), кровотечения из носа, могут отмечаться внутренние кровоизлияния. Обычно прогрессирует олигурия (вплоть до анурии), в моче также отмечают кровянистые примеси. В половине случаев заболевание прогрессирует с развитием тяжелых летальных осложнений. При благоприятном течении наступает продолжительный период реконвалесценции, клиническая симптоматика постепенно регрессирует. Возможно сохранение разнообразных функциональных нарушений при значительной деструкции тканей. После перенесения заболевания сохраняется пожизненный иммунитет, повторных эпизодов не отмечается.
Тяжело протекающая желтая лихорадка может осложниться инфекционно-токсическим шоком, почечной и печеночной недостаточностью. Эти осложнения требуют мероприятий интенсивной терапии, во многих случаях приводят к летальному исходу на 7-9 день заболевания. Кроме того, возможно развитие энцефалита.
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, пониженная концентрация нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз. Тромбоцитопения прогрессирует. Растет гематокрит, повышается содержание азота и калия в крови. Общий анализ мочи отмечает повышение белка, отмечаются эритроциты и клетки цилиндрического эпителия.
Биохимический анализ крови показывает повышение количества билирубина, активности печеночных ферментов (преимущественно АСТ). Выделение возбудителя производят в условиях специализированных лабораторий с учетом особой опасности инфекции. Диагностику производят с помощью биопробы на лабораторных животных. Серологическая диагностика производится следующими методиками: РНГА, РСК. ИФА. РНИФ и РТНГ.
Желтую лихорадку лечат стационарно в инфекционном отделении, специализированном для лечения особо опасных инфекций. Этиотропной терапии данного заболевания в настоящее время не разработано, лечение направлено на поддержание иммунных функций, патогенетические механизмы и облегчение симптомов. Больным показан постельный режим, полужидкая легкоусвояемая пища, богатая калориями, витаминотерапия (витамины С, Р, К). В первые дни можно производит переливание плазмы реконвалесцентных доноров (лечебный эффект незначительный).
В период лихорадки больным переливают кровь в количестве 125-150 мл каждые 2 дня, назначают препараты на основе экстракта печени крупного рогатого скота, железо внутримышечно с целью компенсации потерь крови. В комплексной терапии могут назначаться противовоспалительные (при необходимости - кортикостероидные), антигистаминные средства, гемостатики, сердечно-сосудистые препараты. При необходимости осуществляются реанематологические мероприятия.
Прогноз и профилактика желтой лихорадки
Прогноза при желтой лихорадке в случае легкого или абортивного течения благоприятный, при развитии тяжелой клиники - усугубляется. Осложнения инфекции в половине случаев приводят к смерти.
Профилактика заболевания предусматривает контроль за миграцией населения и перевозками грузов с целью исключения возможности завоза желтой лихорадки из эпидемического очага. Кроме того, проводится уничтожение переносчиков желтой лихорадки в населенных пунктах. Индивидуальная профилактика подразумевает использование средств защиты от укусов насекомых. Специфическая профилактика (вакцинация) заключается в ведении живой ослабленной вакцины. Иммунопрофилактика показана лицам любого возраста, планирующим путешествие в эндемичные регионы за 7 -10 дней перед отбытием.
Желтая лихорадка
Инкубационный период вируса в организме человека составляет 3-6 дней. Во многих случаях заболевание протекает бессимптомно. При появлении симптомов наиболее распространенными являются повышенная температура, мышечная боль с сильной болью в спине, головная боль, потеря аппетита и тошнота или рвота. В большинстве случаев симптомы исчезают в течение 3-4 дней.
Тем не менее у небольшой доли пациентов в течение 24 часов после исчезновения первых симптомов наступает вторая, более тяжелая фаза заболевания. Вновь сильно повышается температура и происходит поражение ряда систем организма, как правило, печени и почек. Для этой фазы нередко характерна желтуха (пожелтение кожи и глазных яблок, отсюда и название заболевания - «желтая лихорадка»), потемнение мочи, боль в животе и рвота. Могут открываться кровотечения изо рта, из носа или желудочные кровотечения. Половина пациентов, у которых заболевание переходит в токсическую фазу, умирает в течение 7-10 дней.
Диагностика
Желтая лихорадка с трудом поддается диагностике, особенно на ранних этапах. Тяжелые формы болезни можно принять за тяжелую форму малярии, лептоспироз, вирусный гепатит (особенно скоротечный), другие геморрагические лихорадки, заражение другими флавивирусами (например, геморрагическая лихорадка денге) и отравление.
В некоторых случаях анализ крови (ОТ-ПЦР) позволяет обнаружить вирус на ранних этапах болезни. На поздних этапах болезни необходимо тестирование на наличие антител (иммуноферментный анализ и реакция нейтрализации бляшкообразования).
Группы риска
Сорок семь стран — в Африке (34) и Центральной и Южной Америки (13) — либо эндемичны, либо имеют в своем составе регионы, эндемичные по желтой лихорадке. По результатам моделирования на основе данных, полученных из источников в странах Африки, бремя желтой лихорадки в 2013 году составило 84 000-170 000 случаев тяжелой формы заболевания и 29 000-60 000 случаев смерти.
Периодически лица, совершающие поездки в страны, эндемичные по желтой лихорадке, могут завезти заболевание в страны, где оно отсутствует. В целях предотвращения завозных инфекций многие страны при выдаче виз требуют представить справку о вакцинации против желтой лихорадки, особенно если человек проживает в эндемичных районах или посещал их.
В прошлом (в XVII-XIX веках) желтая лихорадка попадала в Северную Америку и Европу, что провоцировало крупные вспышки болезни, наносило вред экономике стран, подрывало их развитие и, в некоторых случаях, приводило к гибели большого числа людей.
Передача инфекции
Вирус желтой лихорадки является арбовирусом рода flavivirus, а основными переносчиками являются комары видов Aedes и Haemogogus. Среда обитания этих видов комаров может быть разной: некоторые размножаются либо вблизи жилищ (домашние), либо в джунглях (дикие), либо в обеих средах обитания (полудомашние). Существует три типа циклов передачи инфекции.
- Лесная желтая лихорадка: во влажных тропических лесах обезьяны, которые являются основным резервуаром инфекции, заражаются в результате укуса диких комаров видов Aedes и Haemogogus и передают вирус другим обезьянам. Периодически инфицированные комары кусают людей, работающих или находящихся в лесах, после чего у людей развивается желтая лихорадка.
- Промежуточная желтая лихорадка: в данном случае полудомашние комары (те, что размножаются как в дикой природе, так и вблизи жилищ) инфицируют как обезьян, так и людей. Более частые контакты между людьми и инфицированными комарами приводят к более частым случаям передачи инфекции, и вспышки заболевания могут происходить одновременно во многих изолированных селениях отдельно взятых районов. Это самый распространенный тип вспышки болезни в Африке.
- Городская желтая лихорадка: крупные эпидемии происходят в тех случаях, когда инфицированные люди заносят вирус в густонаселенные районы с высокой плотностью популяции комаров видов Aedes и Haemogogus и низким или нулевым иммунитетом к этой болезни у большинства населения из-за отсутствия вакцинации или перенесенной ранее желтой лихорадки. В этих условиях инфицированные комары передают вирус от человека человеку.
Лечение
Правильное и своевременное поддерживающее лечение в больницах повышает показатели выживаемости пациентов. На данный момент антивирусного препарата от желтой лихорадки не существует, однако предоставление лечения от дегидратации, печеночной или почечной недостаточности и повышенной температуры позволяет сократить вероятность неблагоприятного исхода. Сопутствующие бактериальные инфекции можно лечить с помощью антибиотиков.
Профилактика
1. Вакцинация
Вакцинация — основной способ профилактики желтой лихорадки.
Вакцина от желтой лихорадки является безопасной и недорогостоящей. При этом одна доза вакцины достаточна для формирования пожизненного иммунитета без необходимости ревакцинации.
Для предотвращения желтой лихорадки и ее распространения применяется ряд стратегий: плановая иммунизация детей грудного возраста; проведение кампаний по массовой вакцинации для расширения охвата в странах, где существует риск вспышек болезни; вакцинация лиц, совершающих поездки в районы, эндемичные по желтой лихорадке.
В районах с высоким риском заболевания, для которых характерен слабый охват прививками, важнейшим условием предотвращения эпидемий является своевременное выявление и подавление вспышек болезни посредством массовой вакцинации населения. При этом, чтобы не допустить дальнейшего распространения заболевания в регионе, где зафиксирована вспышка, важно обеспечить большой охват иммунизацией подверженного риску населения (не менее 80%).
В редких случаях сообщается о серьезных побочных эффектах вакцины против желтой лихорадки. Показатель частоты таких серьезных «неблагоприятных проявлений после иммунизации» (НППИ), когда после введения вакцины наблюдаются поражения печени, почек и нервной системы, составляет от 0,09 до 0,4 случаев на 10 000 доз вакцин среди населения, не подверженному вирусу.
Уровень риска НППИ выше у лиц старше 60 лет, пациентов с тяжелым иммунодефицитом, связанным с симптоматическим ВИЧ/СПИДом или другими факторами, а также лиц с нарушениями вилочковой железы. Вакцинацию людей старше 60 лет следует проводить после тщательной оценки потенциального риска и пользы иммунизации.
Как правило, к числу лиц, не подлежащих вакцинации, относятся:
- дети грудного возраста младше 9 месяцев;
- беременные женщины (кроме случаев вспышки желтой лихорадки и высокого риска инфекции);
- лица с тяжелыми формами аллергии на яичный белок;
- лица с тяжелым иммунодефицитом, связанным с симптоматическим ВИЧ/СПИДом или другими факторами, а также лица с нарушениями вилочковой железы.
В соответствии с Международными медико-санитарными правилами (ММСП) страны имеют право требовать от лиц, совершающих поездки, представить свидетельство о вакцинации против желтой лихорадки. При наличии медицинских противопоказаний к вакцинации необходимо предоставить соответствующую справку от компетентных органов. ММСП — это юридически обязательный механизм, предназначенный для предотвращения распространения инфекционных заболеваний и других источников угрозы для здоровья населения. Применение к лицам, совершающим поездки, требования по предоставлению свидетельства о вакцинации оставлено на усмотрение каждому государству-участнику и в настоящее время практикуется не всеми странами.
2. Борьба с комарами - переносчиками заболевания
Риск передачи желтой лихорадки в городских районах можно сократить путем ликвидации мест, пригодных для размножения комаров, в том числе — обработкой ларвицидами резервуаров и других объектов со стоячей водой.
Как эпидемиологический надзор, так и контроль над переносчиками заболевания — элементы стратегии по профилактике заболеваний, вызываемых насекомыми-переносчиками, и борьбе с ними, которые используются в том числе для предотвращения передачи заболевания при эпидемиях. В случае желтой лихорадки эпидемиологический надзор за комарами вида Aedes aegypti и прочими видами Aedes помогает получить информацию о наличии риска вспышек в городах.
На основе сведений о распространении комаров этих видов по стране можно выделить зоны, в которых необходимо усилить эпиднадзор за заболеваемостью среди людей и тестирование, а также разработать мероприятия по борьбе с переносчиками заболевания. В настоящее время арсенал безопасных, эффективных и экономичных инсектицидов, которые можно использовать против взрослых особей комаров, ограничен. В основном это связано с устойчивостью данных видов комаров к распространенным инсектицидам, а также с отказом от определенных пестицидов или их отзывом по причинам безопасности или высоких цен на перерегистрацию.
В прошлом кампании по борьбе с комарами позволили ликвидировать Aedes aegypti, переносчика желтой лихорадки, в городских районах в большей части Центральной и Южной Америки. Однако Aedes aegypti вновь заселил городские районы этого региона, что опять создало высокий риск передачи заболевания в городах. Программы по борьбе с комарами, нацеленные на дикие популяции комаров в лесных районах, непригодны для профилактики передачи лесной желтой лихорадки.
Чтобы избежать укусов комаров, рекомендуется использовать средства индивидуальной защиты, такие как закрытая одежда и репелленты. Использование противомоскитных сеток на кровати имеет ограниченную эффективность, поскольку комары вида Aedes активны в дневное время.
3. Обеспечение готовности к эпидемиям и принятие мер реагирования
Быстрое выявление желтой лихорадки и оперативное реагирование посредством начала кампаний по экстренной вакцинации — важнейшие средства борьбы со вспышками. Тем не менее отмечается проблема неполного выявления случаев заболевания: по оценкам, реальное число случаев в 10-250 раз превышает сегодняшнюю официальную статистику.
ВОЗ рекомендует каждой стране с риском эпидемии желтой лихорадки располагать по меньшей мере одной национальной лабораторией, в которой могли бы выполняться элементарные анализы крови на желтую лихорадку. Один случай заболевания в непривитой популяции уже рассматривается как вспышка желтой лихорадки. В любом случае все лабораторно подтвержденные случаи должны быть объектом тщательного расследования. Группы по проведению расследований должны выполнить оценку характеристик вспышки и принять как экстренные, так и долгосрочные меры реагирования.
Деятельность ВОЗ
В 2016 г. две связанные вспышки желтой лихорадки в городах Луанда (Ангола) и Киншаса (Демократическая республика Конго) привели к тому, что из Анголы заболевание широко распространилось по всему миру, включая Китай. Этот факт подтверждает, что желтая лихорадка представляет собой серьезную глобальную угрозу, которая требует нового стратегического подхода.
Стратегия по ликвидации эпидемий желтой лихорадки (EYE) была разработана в ответ на растущую угрозу вспышек желтой лихорадки в городах и распространение заболевания по всему миру. Стратегия осуществляется под руководством ВОЗ, ЮНИСЕФ и ГАВИ (Глобального альянса по вакцинам и иммунизации) и охватывает 40 стран. Над ее реализацией работают свыше 50 партнеров.
Глобальная стратегия ЕYЕ призвана решить три стратегические задачи:
1. защита подверженного риску населения
2. предотвращение распространения желтой лихорадки по всему миру
3. быстрая ликвидация вспышек
Для успешного решения этих задач необходимы пять составляющих:
1. доступные вакцины и устойчивый рынок вакцин
2. сильная политическая воля на международном и региональном уровнях, а также на уровне отдельных стран
3. принятие решений на высоком уровне на основе долгосрочного партнерства
4. синергия с другими программами и секторами здравоохранения
5. исследования и разработки для улучшения инструментов и практик.
Стратегия EYE — комплексная, многокомпонентная, объединяющая усилия многих партнеров. В дополнение к рекомендованным мероприятиями по вакцинации стратегия призывает к созданию городских центров устойчивого развития, планированию готовности к вспышкам заболевания в городах и более последовательному применению Международных медико-санитарных правил (2005 г.).
Партнеры стратегии EYE оказывают поддержку странам с высоким и средним риском заболевания желтой лихорадкой в Африке и Северной и Южной Америке за счет усиления их эпидемиологического надзора и лабораторных мощностей для реагирования на вспышки и случаи заболевания жёлтой лихорадкой. Кроме того, партнеры стратегии EYE поддерживают развертывание и устойчивую реализацию программ регулярной иммунизации и кампаний по вакцинации (превентивных, упреждающих и реактивных) в любой точке мира и в любое время при необходимости.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Желтая лихорадка: причины появления, симптомы, диагностика и способы лечения.
Определение
Желтая лихорадка (лихорадка амарилльная, тиф амарилльный) - острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдромов. Заболевание относится к карантинным ввиду особой опасности. Случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Ежегодно желтая лихорадка поражает около 200 тыс. человек, около 90% всех случаев заболевания диагностируются в Африке. По статистике, около половины заболевших умирают в течение первых 7 дней, а у части пострадавших развиваются тяжелые осложнения. Летальность составляет от 5 до 20%.
Причины появления желтой лихорадки
Причиной желтой лихорадки является РНК-содержащий арбовирус Viscerophilus tropicus из семейства флавивирусов. Он имеет антигенное родство с вирусами японского энцефалита, Денге и энцефалита Сент-Луис.
Вирус желтой лихорадки устойчив во внешней среде, способен длительно (более 12 месяцев) сохраняться в замороженном состоянии и при высушивании, но быстро погибает при нагревании до 60°C, под воздействием ультрафиолетовых лучей, хлорки и обычных дезинфицирующих средств. Плохо переносит кислую среду.
Желтая лихорадка относится к категории зооантропонозов, то есть ею могут болеть как люди, так и животные. Резервуаром и источником инфекции являются животные - обезьяны, сумчатые, грызуны и насекомоядные.
Насекомое способно передавать вирус на протяжении десяти дней с момента укуса больного животного или человека. Передача вируса при температуре окружающей среды ниже 18°С не происходит. Человек может стать источником инфекции только при наличии переносчика (то есть только через комара).
Попав в организм, вирус начинает распространяться от места укуса к лимфатическим узлам, где происходит его размножение и накопление. Через некоторое время он обнаруживается повсеместно, оседает в тканях различных органов (в печени, селезенке, почках, головном и костном мозге, сердечной мышце), поражает сосудистую систему и вызывает воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция тканей. Повышение проницаемости сосудистой стенки способствует формированию большого количества микроскопических внутренних кровоизлияний.
Второй по распространенности причиной заражения считается непосредственный контакт здорового человека с кровью, содержащей возбудителя, - например, это может произойти при обработке туш больных животных.
Вспышки заболевания возникают преимущественно в тропических странах. Распространенность болезни достигает максимума в период проливных дождей, то есть при высокой влажности.
Завоз желтой лихорадки в страны с умеренным климатом, включая Россию, не исключен - источником инфекции могут быть люди, посещающие страны, где находятся природные очаги заболевания.
Эпидемия желтой лихорадки развивается при наличии трех условий: носители вируса, переносчики вируса и благоприятные погодные условия.
Классификация заболевания
Существует три варианта желтой лихорадки у людей:
- эндемический («лихорадка джунглей») - распространен в сельской местности, передается человеку комарами от инфицированных диких приматов;
- эпидемиологический («лихорадка населенных пунктов») - распространен в мегаполисах, вызывает большинство вспышек и эпидемий, передается комарами от больного человека здоровому;
- промежуточный вариант.
- первая волна лихорадки (острая);
- фаза ремиссии;
- вторая волна лихорадки (токсическая);
- выздоровление.
- бессимптомная форма (чаще у детей);
- очень легкая, с непродолжительной лихорадкой;
- легкая, с 2-3-дневной лихорадкой, головной болью, тошнотой, незначительной альбуминурией и незначительным повышением температуры;
- средняя, с выраженной головной болью и болью в пояснице, тошнотой, рвотой, обычно с двухволновым течением, кровавой («черной») рвотой;
- злокачественная, со всеми клинические симптомы и с крайне высоким риском летального исхода.
Инкубационный период продолжается от трех до шести дней, редко - до 10 суток.
Первая волна болезни продолжается не более недели и характеризуются нарастающими признаками интоксикации. В это время человек может испытывать следующие симптомы:
- сильный жар и озноб;
- резкое повышение температуры тела вплоть до 40°С;
- ярко выраженные головные боли, приступы мигрени;
- гиперемия (патологическое переполнение кровью сосудов) кожи лица, зоны плеч и шеи;
- отечность век;
- мышечная слабость, болезненность в области спины, в руках и ногах;
- пожелтение кожи и склер;
- тошнота и рвота (иногда с примесью желчи);
- учащение сердцебиения;
- кровоточивость десен, носовые кровотечения, покраснение склер, слизистых оболочек рта, языка;
- светобоязнь и слезотечение;
- нарушение сна;
- увеличение селезенки и печени (гепатоспленомегалия).
Но у некоторых больных, которые своевременно не получили лечение после ремиссии начинается токсическая фаза, для которой характерны следующие симптомы:
- усиление желтухи;
- кашель и одышка;
- брадикардия (меньше 40 ударов в минуту), снижение артериального давления;
- субфебрильная температура тела;
- несформированный стул дегтеобразной консистенции (признак кишечного кровотечения);
- петехии (точечные кровоизлияния);
- уменьшение суточного объема выделяемой мочи (олигурия вплоть до анурии), в моче отмечают примесь крови;
- бред, галлюцинации, спутанность сознания;
- выраженная бледность и цианотичность (синюшность) кожных покровов;
- резкие боли в животе, сильная рвота с кровью (консистенция кофейной гущи).
У детей желтая лихорадка проходит практически бессимптомно или с легкими симптомами в виде невысокой температуры и желтухи.
Диагностика желтой лихорадки
Диагностировать желтую лихорадку крайне сложно, поскольку ее нередко путают с другими заболеваниями - например, с малярией, лептоспирозом, вирусом Зика или с обычным отравлением.
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, снижением концентрации нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз, прогрессирует тромбоцитопения, растет гематокрит.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
В общем анализе мочи отмечается повышение концентрации белка, обнаруживаются эритроциты и клетки цилиндрического эпителия.
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп.
Читайте также:
