Инфекционные болезни в больших городах
Урбанизация – неизбежное следствие развития технологий. При множестве возможностей, которые открывает город, он несёт нам и ряд опасностей. Экологическая обстановка в городах, как правило, хуже, чем в сельской местности. Но если проблемы промышленного загрязнения можно решить с помощью современных технологий, то есть опасности, практически неподвластные человеческому контролю. Среди них главная проблема – это эпидемии, очагами которых становятся в первую очередь крупные города.

Эпидемией считается быстрый процесс распространения заболевания. Правда не существует универсального порога для всех болезней. Часто эпидемической признают ситуацию, когда количество заболевших превышает 5% населения. Но есть заболевания с однопроцентным эпидемическим порогом. К тому же в разных странах могут действовать свои критерии определения эпидемии.

С тех пор изменилось очень многое – города стали ещё больше, как и международные транспортные потоки, а бактерии и вирусы постоянно мутируют, становясь устойчивыми к лекарствам. Конечно, сложно однозначно сказать, стало ли эпидемий больше, чем их было в прошлые столетия. С одной стороны развитие медицины позволило победить ряд болезней, которые раньше могли приводить к эпидемиям. В частности, такие опасные как оспа и тиф. С другой стороны, ежегодно в странах Африки и Азии происходят вспышки холеры и чумы. Да и в такой развитой стране как США, отмечаются случаи заболевания чумой.
Однозначно можно утверждать, что распространение болезней сегодня происходит быстрее и на большие расстояния. Все древние пандемии были локализованы континентом, в рамках которого существовали тесные торговые связи. В других частях планеты об этих эпидемиях даже не знали. Сейчас же заболевания могут распространяться за десятки тысяч километров. Показательный пример – вирус MERS, который появился в прошлом году в странах Ближнего Востока, но привёл к эпидемии в Южной Корее. Туда он был занесён одним заболевшим человеком, прилетевшим в Корею из Саудовской Аравии. А дальше – стандартный путь распространения болезни в современном городе: общественный транспорт и другие места скопления людей, которые становятся катализатором развития эпидемии.
Для возникновения эпидемии необходимо всего три фактора: источник заболевания, механизм его распространения и восприимчивые к нему живые существа. Город – идеальное место, где все три фактора совпадают. Во-первых, при высокой плотности населения значительно возрастает риск большого количества источников инфекций, так как среда благоприятна для размножения бактерий и вирусов. По той же причине значительно упрощаются механизмы их передачи, так как взаимодействие тысяч людей происходит постоянно. И наконец, в силу ослабленного стрессами и неблагоприятной экологической ситуацией иммунитета, городские жители всегда в зоне риска. Это, конечно, неоднозначное утверждение, ведь и проживание в сельской местности может быть сопряжено с теми же причинами снижения иммунитета. Но в целом хотя бы по причине наличия крупных предприятий и больших транспортных потоков, вредных выбросов в атмосферу в городах больше, и их влияние на здоровье людей неизбежно.
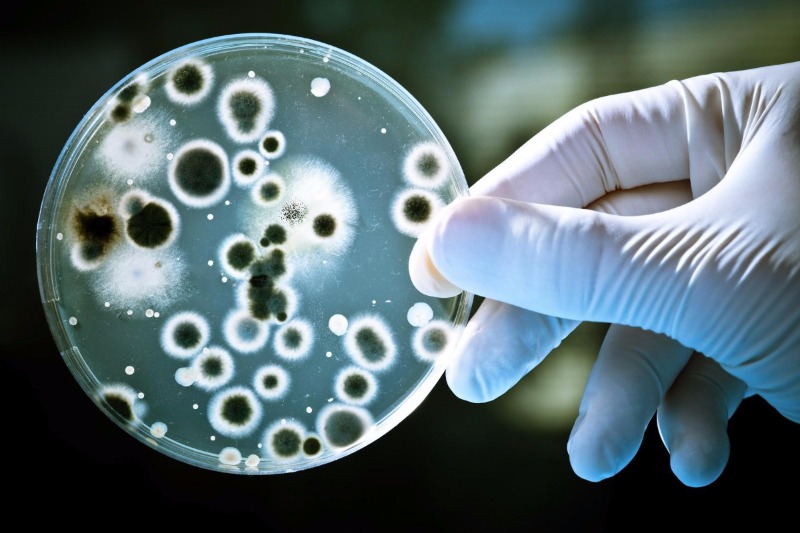
Напугавшая планету и показавшая неготовность медицинского сообщества решить эту проблему, эпидемия лихорадки эбола стала доводом в пользу пессимистичных прогнозов футурологов. Специалисты прямо говорили, что если эпидемия начнёт распространяться в 20-миллионном Лагосе, остановить её будет невозможно. Как невозможно было и не допустить её в другие страны. Пусть и единичные, но всё-таки были отмечены случаи заболевания в США и странах Европы. В большинстве своём заболевшие были врачами, прилетевшими из Африки, из мест возникновения эпидемии. Но ведь есть немало вирусов, которые могут пересекать границы не с людьми, а с товарами. И в таком случае отследить и пресечь их распространение становится практически невозможным.
Рассматривая специфику города в распространении заболеваний, мы в основном говорим о нормальной повседневной жизни, с действующей инфраструктурой города. В случае же техногенных катастроф, террористических атак или войны, ситуация и вовсе выходит из-под контроля. И дело не только в проблемном доступе к медицинской помощи в таких условиях, а в самих изменениях окружающей среды. В случае разрушения системы водоснабжения и канализации в многотысячных городах эпидемия становится неизбежной. И остановить её не устранив в кратчайшие сроки саму причину будет невозможно.
Не менее важная проблема – мутация вирусов. Грипп мутирует ежегодно и по нескольку раз. Различные его штаммы в течение месяцев, а иногда и недель, становятся устойчивыми к лекарствам. А это значит, что в случае крупной эпидемии новые лекарства просто не успеют создать и остановить её будет невозможно. По этой же причине бессмысленными становятся прививки против гриппа, поскольку за время, прошедшее после прививки и до начала эпидемии вирус может мутировать.

В качестве примера заболевания, развивающегося путём адаптации к лекарствам, можно назвать туберкулёз. Беларусь, согласно докладу ВОЗ находится на пороге эпидемии туберкулёза. Если ситуация не изменится – порог мы перейдём к 2020 году. Основной причиной сложившейся ситуации специалисты ВОЗ называют неправильное лечение больных туберкулёзом, в результате которого около половины из них в Беларуси уже стали не восприимчивыми к лекарствам. То есть они стали носителями мутировавшего заболевания, и останутся таковыми до конца жизни. Это делает практически невозможным пресечь распространение вируса. Естественно ни один врач не признаёт свою вину в увеличении невосприимчивых к лекарствам больных, и проблема только усугубляется. Такая же ситуация с туберкулёзом в России, Украине, Казахстане и Индии. То есть значительная часть планеты находится на пороге эпидемии этой болезни.

Касательно статистики людей, невосприимчивых к антибактериальным препаратам, то её нет. Точнее оценки приблизительны и очень сильно отличаются. По самым оптимистичным оценкам таких людей на планете около 700 тысяч, но к 2050 году будет 10 миллионов.
Несмотря на уровень развития медицины, время от времени человечество сталкивается с совершенно неизвестными заболеваниями. К примеру, в 2014-2015 годах в США отмечалась вспышка болезни, по симптомам схожей с полиомиелитом. Болели дети, и почти сто человек остались парализованы. Но при этом врачи так и не сошлись во мнениях, что это был за вирус. И, следовательно, не было найдено лекарство от него. К счастью, вспышка заболевания не переросла в эпидемию, хотя случаи заболевания отмечались в 34 штатах, то есть территория распространения была весьма большой.
Все вышеперечисленные факторы обеспечили эпидемиям место во всех апокалипсических прогнозах. И на фоне многих других бед человечества, они выглядят значительно опаснее, поскольку никогда в полной мере не контролируются людьми. Если возникнет вирус, соединяющий в себе простой путь заражения, что сделает его распространение очень быстрым, длительный инкубационный период, что сделает невозможным ограничить ареал распространения, и устойчивость к существующим лекарствам, он может уничтожить миллионы людей. И в первую очередь в опасности будут жители городов.
Бешеный ритм жизни мегаполисов накладывает свой негативный отпечаток на здоровье человека. Постоянные стрессы, большая плотность населения, плохая экология, неправильный образ жизни не могут не повлиять на организм. Есть определенный список болезней, которые выделяют в особую группу так называемых городских болезней.
По общему мнению врачей, самыми популярными заболеваниями, которые чаще всего не минуют горожанина, в наше время являются гипертоническая болезнь, стенокардия и инфаркты, атеросклероз, различные аллергии.
Молодые больные
Атеросклероз — это хроническое заболевание, при котором в стенках артерий откладывается холестерин и стенки уплотняются, теряя эластичность. Это приводит к сужению просвета артерий и затруднению тока крови. Кислородное же голодание, в свою очередь, приводит к сердечным приступам, инфарктам или инсультам. Еще в прошлом веке атеросклероз считался болезнью пожилых людей, но с ускорением темпа жизни это заболевание, как и многие другие, резко помолодело: сейчас этот недуг встречается и у людей в возрасте 30–40 лет.
Более всего атеросклерозу подвержены мужчины: у них эта болезнь встречается в несколько раз чаще, чем у женщин. И, конечно же, жители городов сталкиваются с ней чаще, чем сельские жители. Причины все те же: плохая экология, неправильное питание с обилием жирной пищи, стрессы и малоподвижный образ жизни.
"Плохо, что у многих горожан режим питания похож на такой: легкий завтрак и "обедоужин" на ночь. В итоге все, что есть вредного в продуктах питания, прекрасно усваивается организмом за ночь, усиливая атеросклеротические процессы в сосудах. И ведь так живет как минимум треть городского населения!" — говорит заведующий терапевтическим отделением, терапевт, кардиолог клиники "21 век" Сергей Маслов.
Спасение в разнообразии
Среди жителей больших городов распространены различные аллергии, как у детей, так и у взрослых, говорит Алексей Попович, руководитель Центра аллергологии и иммунологии доктора Поповича. Он указывает, что чаще всего аллергию вызывают молоко, яйца и глютен. Алексей Попович также отмечает: "Сейчас в городах очень распространено заражение кандидой: этот грибок есть очень во многих продуктах. Он "съедает" многие микроэлементы, подрывает иммунитет и часто дает непонятные аллергические реакции".
Совет врача — не увлекаться одним видом молочной продукции и чередовать ее употребление, например, сегодня творог, завтра — кефир и т. д.
Болезни с пропиской
В число характерных для Петербурга болезней Сергей Маслов относит заболевания щитовидной железы (аутоиммунный тиреоидит, новообразования в щитовидной железе) из–за отсутствия в структуре питания петербуржцев продуктов, богатых йодом. Другими распространенными патологиями у петербуржцев, связанными с жизнью во влажном холодном климате, являются рост аденоидов у детей и хронические тонзиллиты у взрослых. Алексей Попович добавляет в этот список еще и герпес.
"Кроме того, именно в нашем климате, когда, например, и зимой температура колеблется от плюс пяти до минус пяти, отлично чувствуют себя вирусы. И поэтому в Петербурге заболевания острыми вирусными респираторными инфекциями распространены чаще, чем в других регионах, где зимы холодные", — отмечает Сергей Маслов. Причем ОРВИ начинается с детей, которые приезжают с дач в школы и начинают болеть, за ними "подтягиваются" и взрослые, описывает Алексей Попович.
Профилактика поможет
Что касается профилактики всех болезней, то "солнце, воздух и вода — наши лучшие друзья", уверена Екатерина Сахно, семейный врач клиники "Скандинавия". А кардиологи рекомендуют не менее 40 минут пеших прогулок на свежем воздухе в день, правильное сбалансированное питание, соблюдение режима работы и отдыха, своевременное лечение простудных заболеваний.
"Важно помнить, что дети берут пример со взрослых и перенимают многие привычки, в том числе и вредные. Детям необходим режим дня, ежедневные прогулки, правильное питание", — предостерегает Екатерина Сахно.
Медики напоминают, что своевременное обращение к врачу и адекватная терапия существенно сокращают количество осложнений и улучшают качество жизни в целом.

ТАСС-ДОСЬЕ. По данным на 24 января 2020 года, число подтвержденных случаев пневмонии в Китае, вызванной новым типом коронавируса 2019-nCoV, достигло 900. Случаи заражения зафиксированы также во Вьетнаме, в Таиланде, Республике Корея, США, Сингапуре и Японии.
Информация о наиболее опасных инфекционных заболеваниях - в материале ТАСС.
Чума (или чумная болезнь) - инфекционное заболевание, возбудителем которой является бактерия чумной палочки (лат. Yersinia Pestis; открыта в 1894 году), встречающаяся на мелких животных (грызунах) и на обитающих на них паразитах - блохах. К человеку передается через укус зараженной блохи, при прямом контакте с инфицированными материалами или воздушно-капельным путем от заболевшего. Инкубационный период - 3-7 дней, затем развиваются типичные для гриппа симптомы: внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота. Существует три формы чумы. При бубонной - наиболее распространенной форме - бацилла чумы поражает лимфосистему. В результате лимфоузел становится твердым, на теле возникает бубон. В поздней стадии заболевания воспаленные лимфоузлы превращаются в гноящиеся раны. При септической форме инфекция проникает через трещины в кожном покрове и попадает сразу в кровь. Легочная - наиболее тяжелая и наименее распространенная форма чумы - сопровождается поражением органов дыхания. При отсутствии лечения болезнь может привести к тяжелым осложнениям и смерти (смертность - 30%-60%). В борьбе против чумы эффективно лечение антибиотиками, а также поддерживающая терапия. При отсутствии лечения болезнь может в короткий срок привести к летальному исходу.
Первые сведения о заболевании со сходными симптомами относятся к временам Древнего Рима. Однако считается, что оно имело распространение и в более ранний период на территории современных Ливии, Сирии и Египта. В прошлом чума вызывала широкомасштабные пандемии. В XIV в. одна из форм чумы, более известная как "черная смерть", по некоторым данным, унесла жизни 50 млн человек. По сведениям Всемирной организации здравоохранения (ВОЗ), в 2010-2015 годах было зарегистрировано 3 тыс. 248 случаев заболевания чумой разных форм, от болезни умерли 584 человека.
Натуральная оспа вызывается вирусом вариола (лат. Variola). Передается воздушно-капельным путем, а также через предметы, с которыми контактировал инфицированный. Инкубационный период - 7-17 дней. Заболевание начинается с резкого повышения температуры, головной боли, нередко тошноты и рвоты. Через 2-3 дня температура спадает, на коже и слизистых появляется узелково-пузырьчатая сыпь, оставляющая после себя рубцы (оспины). В 30% случаев наблюдается летальный исход, при редких формах (сливная, геморрагическая, пурпурная) смертность достигает 70% и выше.
До недавнего времени считалось, что оспа появилась к Африке или Азии в IV-м тысячетелетии до н. э. Однако сегодня ученые высказывают предположение, что вирус человека близок вирусу верблюжьей оспы и перешел к человеку в ближневосточном регионе в начале нашей эры. Эпидемия оспы впервые прокатилась по Китаю в IV в., в VI в. поразила Корею. В VIII в. болезнь была завезена в Европу (в XVII-XVIII вв. эпидемиями было охвачено практически все население Европы, ежегодно от этой болезни умирали более 1,5 млн человек; в России наивысшего распространения это заболевание достигло в XVIII в.). К началу XVI в. относятся первые упоминания об оспе в Америке, куда ее могли завезти испанские завоеватели. В конце XVIII в. оспа была завезена в Австралию.
Справиться с болезнью удалось благодаря реализуемой со второй половины 1960-х годов глобальной программе ВОЗ по вакцинации. Последний случай заболевания человека натуральной оспой был зафиксирован 26 октября 1977 года в Сомали. Официально о победе над болезнью было объявлено в 1980 году. Право на хранение вируса и проведения исследований имеют только две лаборатории - российский Государственный научный центр вирусологии и биотехнологии "Вектор" (пос. Кольцово, Новосибирская обл.) и американский Центр по контролю и профилактике заболеваний (г. Атланта, шт. Джорджия).
Холера
Холера - острая кишечная инфекция, вызываемая бактериями вида Vibrio cholerae, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма. Распространяется через загрязненную воду и продукты питания, тесно связана с плохими санитарными условиями и нехваткой чистой питьевой воды. Холера известна еще с античных времен и до середины XX в. оставалась одной из наиболее опасных эпидемических болезней. В XIX в. холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни нескольких миллионов людей по всему миру. Седьмая эпидемия началась в 1961 году в Южной Азии и распространилась в 1971 году на Африку, в 1991 году - на Америку. В настоящее время отдельные случаи и вспышки заболевания возникают в развивающихся и бедных странах, особенно при массовых стихийных бедствиях. Так, после разрушительного землетрясения на Гаити в январе 2010 года, число жертв вспышки холеры превысило 7,5 тыс. В январе 2011 года холера из Гаити была перенесена в Венесуэлу, Доминиканскую Республику, Испанию, США и Мексику, в 2012 году - на Кубу.
По данным ВОЗ, ежегодно происходит от 3 млн до 5 млн случаев заболевания холерой, из них более 100 тыс. - с летальным исходом. Для предупреждения этого заболевания используется два вида вакцин. Они обеспечивают устойчивую защиту на уровне более 50% в течение двух лет.
"Свиной грипп"
"Свиной грипп" (англ. Swine Influenza) - условное название вирусной инфекционной болезни человека, первоначально распространившейся среди домашних свиней (в 2009 году в Мексике и США). Вирус передается бытовым и воздушно-капельным путем и вызывает типичные для гриппа и ОРВИ симптомы - кашель, головную боль, повышение температуры, рвоту, диарею, насморк. Наиболее опасны осложнения, в первую очередь - пневмония. "Свиной грипп" относится к наиболее часто встречающемуся гриппу типа А и объединяет подтипы H1N1 (самый распространенный), H1N2, H3N1, H3N2 и H2N3. Наиболее надежным способом избежать заражения "свиным гриппом" является сезонная прививка.
В 1957-1958 годах к пандемии привел вирус H2N2, тогда переболело от 20% до 50% населения Земли и погибли от 1 млн до 4 млн человек, при этом чаще всего грипп поражал детей. Другой возбудитель - вирус H3N2 - вызвал эпидемию 1968-1969 годов, первые случаи которой были зафиксированы в Гонконге. Распространившаяся по всему миру болезнь унесла жизни до 4 млн человек. Значительная вспышка вируса H1N1 произошла в 2009-2010 годах. По данным ВОЗ, тогда пандемия охватила 30% населения Земли в 214 странах, умерли более 18 тыс. человек.
Считается, что одним из видов "свиного гриппа" была т. н. испанка - эпидемия 1918-1919 годов, распространившаяся по миру из Испании. Тогда заболели более 500 млн человек, погибли от 20 млн до 50 млн. Это самая массовая по количеству летальных исходов пандемия в истории человечества.
Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), поражает человека и некоторые виды животных. Впервые вирус был зафиксирован в 1976 году в Заире (ныне Демократическая Республика Конго, ДР Конго), в селении на берегу реки Эбола, в связи с чем и получил название. Считается, что носителями вируса изначально были летучие мыши. Он передается людям от диких животных и распространяется от человека человеку при тесном контакте через слизистую оболочку или повреждения на кожном покрове. Болезнь проявляется лихорадкой, желтухой, геморрагическим синдромом и почечной недостаточностью. Инкубационный период варьируется от 2 до 21 дня. В ходе вспышек заболевания смертность достигает 90%. Специалисты выделяют пять разновидностей вируса: Бундибуджио (BDBV), Заир (EBOV), Судан (SUDV), Таи Форест (TAFV), Рестон (RESTV; поражает только животных).
Вспышки лихорадки были зафиксированы в ДР Конго в 1976, 1995 и 2007 годы, в Судане в 1976 году, в Уганде в 2000 году и в Республике Конго в 2003 году. Наибольшее количество жизней унесла эпидемия в 2013-2016 годах, охватившая Гвинею, Сьерра-Леоне и Либерию. Случаи заболевания были зафиксированы также в Мали, Нигерии, Сенегале, Испании, Великобритании, Италии и США. По данным ВОЗ, с начала этой эпидемии заразились около 30 тыс. человек, умерли 11,3 тыс. человек. В 2018-2019 годах вспышки эпидемии с перерывами проходили в ДР Конго (3,4 тыс. заболевших, 2,3 тыс. умерших).
Синдром приобретенного иммунодефицита (СПИД) - заболевание, развивающееся при инфицировании вирусом иммунодефицита человека (ВИЧ). Вирус поражает иммунную систему и ослабляет защиту организма от инфекций и болезней. ВИЧ может передаваться при сексуальном контакте, переливании зараженной крови, использовании зараженных игл или острых инструментов, а также от матери ребенку во время беременности, родов и грудного вскармливания. СПИД может развиться через 2-15 лет после инфицирования. Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря лечению антиретровирусными препаратами вирус можно контролировать, предотвращать его передачу и ослаблять разрушительное действие на организм.
Некоторые ученые считают, что ВИЧ передался от обезьян к человеку еще в 1920-х годах. Первой жертвой этого заболевания, предположительно, был мужчина, умерший в Конго в 1959 году (к такому выводу медики пришли, проанализировав позднее его историю болезни). Впервые симптомы заболевания, характерные для ВИЧ-инфекции, были описаны в июне 1981 года в США. В 1983 году исследователи из США и Франции описали вирус, который способен вызывать ВИЧ/СПИД.
Согласно данным Объединенной программы ООН по проблемам ВИЧ/СПИД, в 2018 году в мире насчитывалось около 37,9 млн ВИЧ-инфицированных, из них 1,7 млн - дети в возрасте до 15 лет. Наиболее неблагоприятным регионом являются страны Восточной и Южной Африки, где проживают порядка 20,6 млн зараженных. Число новых случаев заражения ВИЧ сократилось на 40% по сравнению с 1997 годом, когда этот показатель достиг пикового значения, - с 2,9 млн до 1,7 млн. В России с 1987 года, когда был выявлен первый случай заболевания, по 30 июня 2019 года было зарегистрировано 1,38 млн ВИЧ-инфекции среди граждан РФ, из них умерли 335 тыс. 867 человек.
Коронавирусы
Коронавирусы - это разновидности вирусов, принадлежащие к подсемейству Coronavirinae семейства Coronaviridae (порядок Nidovirales). Впервые они были открыты в 1960-х годах, являются причиной желудочно-кишечных и респираторных инфекций как у человека, так и у животных. Насчитывается 39 коронавирусов, в том числе вирусы Тяжелого острого респираторного синдрома и Ближневосточного респираторного синдрома.
Тяжелый острый респираторный синдром (ТОРС), также известный как атипичная пневмония - острое инфекционное респираторное заболевание, которое характеризуется скоротечным развитием и вероятностью летального исхода около 10%. Инкубационный период (интервал между инфицированием и появлением симптомов) обычно составляет до 10 дней. Болезнь начинается с повышения температуры (более 38 градусов Цельсия), появления лихорадки, озноба, головной боли и боли в мышцах. По истечении 3-7 дней начинается фаза ухудшения состояния дыхательной системы. Заболевание распространяется воздушно-капельным и контактно-бытовым путем.
Впервые вспышка ТОРС была зарегистрирована в ноябре 2002 года в южно-китайской провинции Гуандун. В дальнейшем многочисленные случаи заболевания фиксировались в Китае, во Вьетнаме, в Новой Зеландии, Индонезии, Таиланде и на Филиппинах. Помимо азиатских стран, атипичная пневмония была зарегистрирована в Северной Америке и в Европе. В России был зафиксирован только один случай заболевания (пациент излечился). По данным ВОЗ, за время эпидемии в 2002-2003 годах общее число заболевших в 37 странах мира достигло 8 тыс. 437 человек, из них умерли более 800.
Ближневосточный респираторный синдром (БВРС) был выявлен в 2012 году в Саудовской Аравии, откуда он перекинулся на другие страны Ближнего Востока. По одной из версий ВОЗ, носителями вируса выступали верблюды. Проявления БВРС похожи на обычный грипп: повышенная температура, кашель, затрудненное дыхание, общее недомогание, диарея. Инкубационный период составляет 7-14 дней. Редко передается детям (по статистике, дети до 14 лет составляют 3% всех заболевших). Смертность - 35%-40%. В 2012-2015 годах случаи заболевания были зафиксированы более чем в 20 странах, включая Великобританию, Германию, Китай и США. Всего в мире с сентября 2012 года, по данным ВОЗ, было зафиксировано более 1,3 тыс. лабораторно подтвержденных случаев инфицирования, в том числе более 460 со смертельным исходом. Применяется лечение с использованием плазмы крови пациентов, которые успешно перенесли заражение коронавирусом.

Коклюш и дифтерия вернулись из-за антипрививочников. В промышленных кондиционерах может быть помет грызунов и туляремия. От вирусного гепатита В вообще никто не застрахован. О том, какие инфекции угрожают сегодня жителям больших городов и как от них защищаться рассказала главный внештатный специалист по инфекционным болезням Минздрава России, д.м.н. профессор кафедры инфекционных болезней и эпидемиологии МГМСУ им. А.И. Евдокимова Ирина Викторовна Шестакова.
Ирина Викторовна, действительно ли жителя большого города на каждом шагу подстерегает какая-нибудь инфекция, или эта опасность сильно преувеличена?
— Естественно, что в городах-миллионниках с большим количеством общественного транспорта и скученностью населения вероятность подхватить инфекцию значительно выше, чем у сельчанина, который живет в небольшом доме и не пользуется общественным транспортом. Хотя и в сельской местности такое возможно (например, если населенный пункт находится в зоне природно-очаговых заболеваний).
Кстати, когда лет 25 назад впервые заговорили о болезни легионеров, это было связано именно с кондиционированием. Опасность не только в контрасте температур, повышающем опасность простудиться. А в том, что возбудитель инфекции может достаточно долгое время сохраняться в воде кондиционера и попадать оттуда в воздух. Особенно неприятные ситуации могут случаться с промышленными кондиционерами, куда, как показывает практика, может попасть помет грызунов. Известны случаи, когда занимавшиеся заменой кондиционеров сотрудники поступали в стационар с пневмоническим вариантом туляремии.
— Парентеральные инфекции, которые передаются половым путем, через кровь, в результате использования нестерильных инструментов. При этом, риск всегда оценивается по определенной группе заболеваний. Например, если мы говорим о ВИЧ-инфекции, то, конечно, наиболее уязвимыми являются лица, потребляющие наркотики, практикующие незащищенный секс, страдающие алкоголизмом, больные венерическими болезнями, без определенного места жительства.
Около 55% случаев заражения ВИЧ-инфекцией сегодня связаны с инъекционным потреблением наркотиков, а уже на втором месте — гетеросексуальные контакты между мужчиной и женщиной (и лишь 1,5% среди всех ВИЧ-инфицированных в прошлом году составили мужчины, практикующие однополые связи).
То же самое можно сказать и про передающиеся парентеральным способом вирусные гепатиты. На самом деле от вирусного гепатита не застрахован никто. Заразиться можно в личной жизни или в профессиональной деятельности в результате прямого контакта крови или поврежденной слизистой оболочки с биологическими жидкостями зараженного человека (кровью, спермой, секретом влагалища и др.).
К сожалению, нестерилизованными инструментами пользуются не только наркоманы, поэтому надо обращаться только в проверенные заведения, даже если просто хотите сделать маникюр. Весь инструментарий должен открываться при вас — вы должны видеть, что, например, в маникюрном кабинете есть устройство для стерилизизации инструментов, которые использует мастер. А мастер маникюра должен быть в перчатках и в маске. Если эти элементарные правила не соблюдаются, лучше развернуться и уйти. Кстати, у самих работников службы быта и медиков риск заражения значительно выше, чем у простого обывателя, и все требования безопасности для них четко прописаны.
И все-таки люди больше боятся подхватить какую-нибудь заразу не в парикмахерской, а в метро или на вокзалах.
— Понятно, что вокзалы остаются основными прибежищами лиц без определенного мечта жительства и асоциальных личностей. Это те группы населения, которые в силу низкого иммунитета и особенностей санитарных условий вокруг, не только являются разносчиками инфекций, но и сами стоят в первых рядах по заражению. Понятно, что среди этих людей велико распространение чесотки, много инфекций, передающихся половым путем, большое количество педикулеза (это вши, а вши переносят множество возбудителей, вплоть до сыпного тифа). Но, на мой взгляд, Роспотребнадзор, на котором в этой ситуации лежит большая нагрузка, очень неплохо справляется. По крайней мере, в последние годы не было крупных вспышек, связанных с мигрантами, вокзалами и их нелегальными обитателями.
Насколько основательны опасения горожан по поводу туберкулеза? Ведь эта болезнь передается воздушно-капельным путем, и не обязательно близко контактировать с больным.
— Туберкулез — совсем нередкая у нас инфекция. И не только у нас, на всем постсоветском пространстве и в странах восточной Европы — это серьезная социальная проблема. Но сейчас в России ситуация улучшается, благодаря работающей в стране программе профилактики туберкулеза. Основная проблема состоит в устойчивости возбудителя к имеющимся химиопрепаратам, из-за чего число мультирезистентных форм туберкулеза постоянно растет. Кроме того, на фоне распространения ВИЧ-инфекции туберкулез приобрел еще большее значение. ВИЧ-инфицированные пациенты сегодня чаще погибают именно от туберкулеза.
А правда ли, что сегодня возвращаются инфекции, которых давно не было? Почему, например, стало больше коклюша?
Кто еще, кроме антипрививочников, вносит свою лепту в появление новых вспышек инфекции — путешественники? Мигранты?
— Все это так. Но вы понимаете, что миграцию населения никто не отменит. Поэтому защита тут одна — вакцинопрофилактика и соблюдение санитарно-эпидемиологических норм для каждого определенного заболевания или группы инфекций. Что касается путешественников, то туркомпании, к сожалению, не информируют туристов о том, какие заболевания есть в странах, куда они выезжают. Да и законодательно не обязаны этого делать. Поэтому, планируя отпуск, обязательно нужно выяснить эту информацию у специалиста, лучше всего — проконсультироваться с инфекционистом, и, взвесив все риски, сделать прививки.
Как жителю мегаполиса защищаться от инфекций у себя дома?
— Самая надежная защита — специфическая профилактика заболеваний, против которых есть вакцины. А врачам нужно найти способ объяснить населению, что иммунопрофилактика — это никакие не происки фармацевтических компаний, не желание врачей создать видимость работы, а то, что действительно нужно для сохранения здоровья населения.
Национальный календарь прививок составляется на основе анализа эпидемической ситуации на протяжении долгого времени. В нем учитываются те инфекции, которые сложились здесь исторически или были завезены и укоренились. А также те, которые сейчас актуальны по приграничным территориям и тем местам, куда люди выезжают чаще всего. Национальный календарь касается людей всех возрастов, но, к сожалению, у нас очень плохо обстоят дела с ревакцинацией во взрослом возрасте. Каждая вакцина имеет свой определенный срок действия (какая-то полгода-год, какая-то пять-семь лет и т.д.), по истечении которого эффективной защиты у человека уже нет.
При этом, подходить к вакцинации нужно очень индивидуально, оценивая реальность риска для каждого конкретного человека, в зависимости от того, где он живет, чем занимается. Например, воспитатели детских садов и школьные учителя находятся в группе риска по заражению детскими инфекциями — коклюшем, корью, краснухой.
Если мы говорим об инфекциях, передающихся половым путем, к примеру, сифилис или ВИЧ-инфекция, то тут все упирается в случайные половые связи. Желательно, чтобы их не было вообще, а если уж они случаются, то только с использованием механических средств защиты как со стороны мужчин, так и женщин.Что касается некоторых парентеральных инфекций, например, гепатита В — это опять же вакцинопрофилактика.
Очень показателен такой пример: когда в России в 90-х годах начали прививать от гепатита В, пораженность населения была очень высока, а благодаря появлению вакцины, за первые пять лет активной прививочной кампании заболеваемость резко упала. И сейчас мы практически не имеем случаев заболеваний острым гепатитом В у детей до 17 лет. И связано это с тем, что вакцинация против гепатита В введена в Национальный календарь прививок. Но вот ревакцинация против гепатита В среди взрослого населения уже хромает. От гепатита C вакцины нет, и, значит, здесь все упирается в соблюдение элементарных мер предосторожности.
Сейчас больше всего людей беспокоит ситуация с гриппом
— Эпидемия гриппа в России развивается достаточно активно. И, по данным Роспотребнадзора, у нас на сегодняшний день доминирует штамм H3N2. Профилактика гриппа — это то, что называется, прописные истины. Вакцинация населения (специфическая профилактика) должна начинаться в конце августа — начале сентября и заканчиваться приблизительно недели за три до начала эпидемического сезона.
Читайте также:


