Квадратная мышца подошвы болит
Стопа – это самый нижний отдел конечности. Она представляет собой объединенную группу костей, осуществляющих опорную функцию. Появившиеся боли в стопе могут сигнализировать о различных заболеваниях, физических перегрузках, травматических повреждениях. Характер тягостных ощущений, их частота и выраженность зависят от возрастных особенностей пациента, образа жизни и состояния организма в целом. При эпизодических болях волноваться не стоит, если же болевой дискомфорт ощущается постоянно, необходимо обратиться в медицинское учреждение.
Причины боли в стопе
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Спровоцировать появление болевого синдрома могут разные причины. Подобное состояние может возникать как при ходьбе, так и в состоянии покоя. Локализация боли приходится либо на всю поверхность стопы, либо на какую-то определенную ее часть. Выявит природу патологии только специалист. Поэтому при регулярных жалобах на болезненные ощущения в ступнях необходимо проконсультироваться у невролога или ортопеда.
Распространенные причины, вызывающие патологический дискомфорт в этой области:
- возрастные изменения;
- длительное пребывание в положении стоя;
- наследственные деформации и аномалии стопы;
- лишний вес, за счет которого повышается давление на область ступней;
- травматические повреждения (сложные переломы, растяжения, вывихи);
- переизбыток физических (спортивных) нагрузок на нижние конечности;
- неудобная обувь с нарушенными амортизирующими характеристиками;
- ослабление мышечной ткани и связок в результате длительного отсутствия двигательной активности (лежачие больные).
Заболевания
Провоцировать болевые ощущения в ступнях могут системные и хронические болезни, которые сказываются на работе всего опорно-двигательного аппарата:
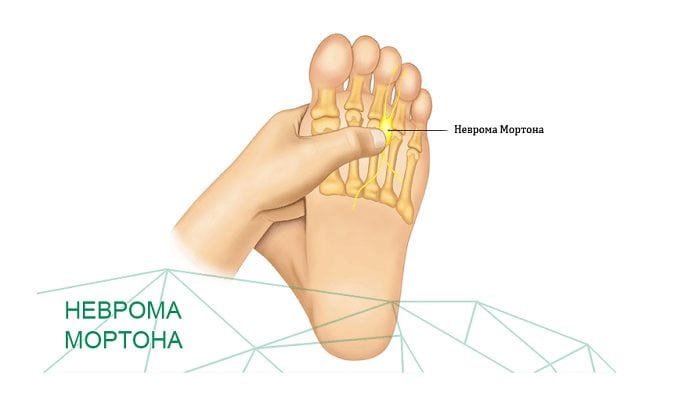
- неврома стопы, или неврома Мортона. Это доброкачественное разрастание околонервных тканей в подошвенной области. Патология проявляет себя тягостными ощущениями в основании третьего и четвертого пальцев. Подобному поражению подвержена только одна нога;
![]()
- болезни суставов стопы (артроз, артрит). Обычно возникают у людей старческого возраста, что связано с возрастным изнашиванием суставов, нарушением кровотока в нижних конечностях, костными деформациями, сдавливанием нервных окончаний. Патологии провоцируют нарушения двигательной активности пораженной конечностью, боли различной степени выраженности;
![]()
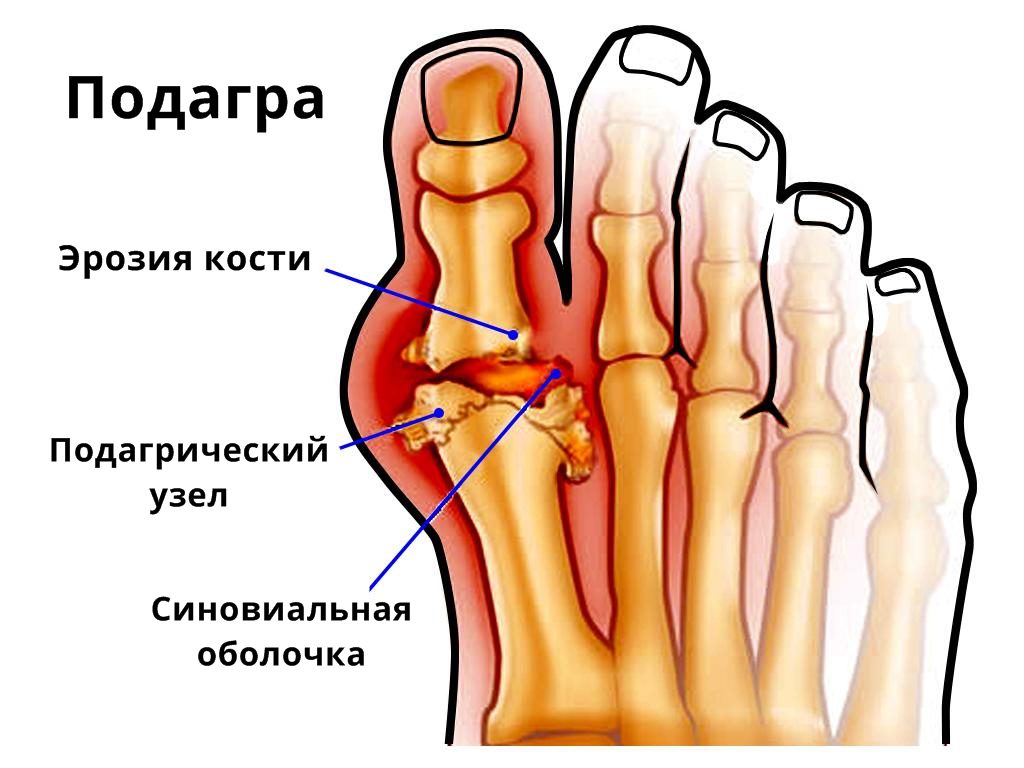
- подагрический артрит. Разновидность суставных болезней, имеет воспалительную природу. Появление болей в нижних конечностях при такой патологии связано с образованием кристаллов уратов в околосуставных тканях, которые способствуют формированию опухолевидных наростов;
![]()
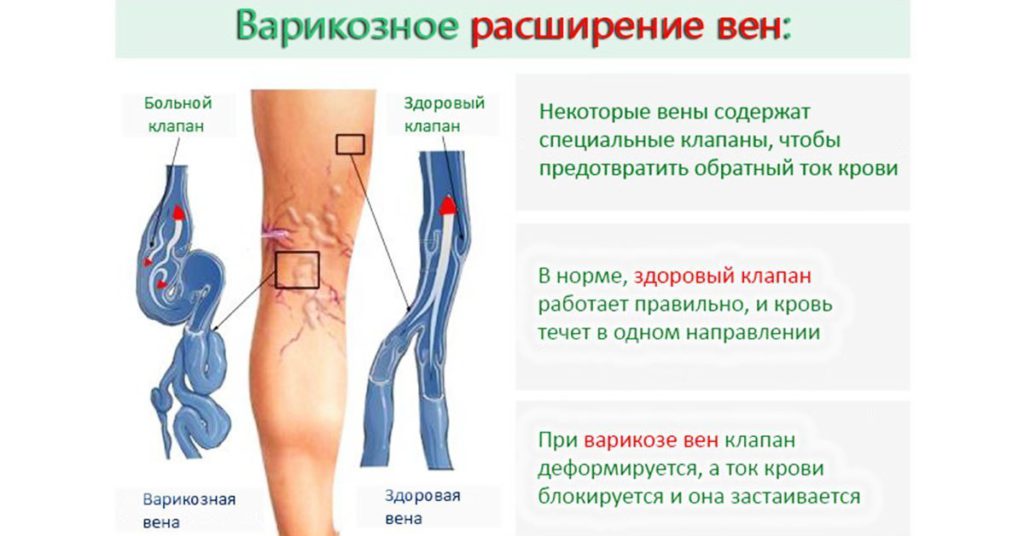
- варикозное расширение вен. Такой симптом, как тяжесть и боль в области ступней, не является редкостью при этом диагнозе. Подобные проявления — следствие заболевания и возникают уже после развития варикоза.
![]()
Боль в стопе при варикозном поражении может сигнализировать о финальной стадии заболевания. Легкомысленное отношение к такой серьезной патологии может привести к тромбозу и эмболии;
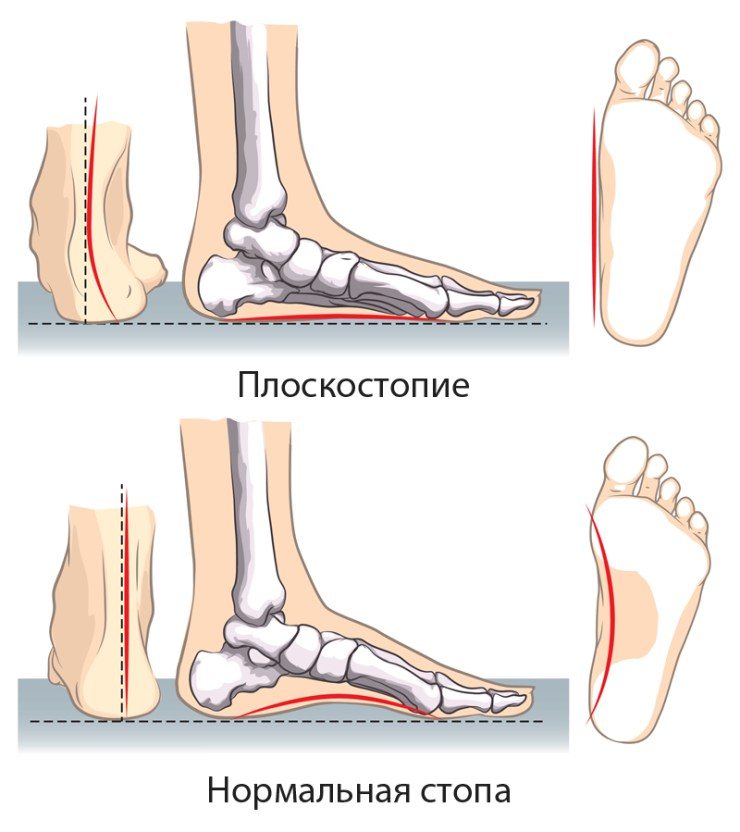
- плоскостопие (наследственное или приобретенное). Происходит нарушение рессорной функции стопы, боль распространяется не только на кости и суставы стопы, болит и голеностоп. Выраженные болевые ощущения возникают как при двигательной активности, так и пассивном нахождении в вертикальном положении;
![]()
- подошвенный фасциит. Развитие заболевания происходит в результате повреждения или растяжения фасции подошвы. В области поражения локализуется воспалительный процесс, вызывающий сильные болевые спазмы, которые мучают человека преимущественно утром;
![]()
- гигрома стопы. Это доброкачественное образование, внутри которого серозно-фиброзная жидкость. Такая шишка на ступне появляется в результате ношения неудобной обуви и чрезмерных физических нагрузок на ноги;
![]()
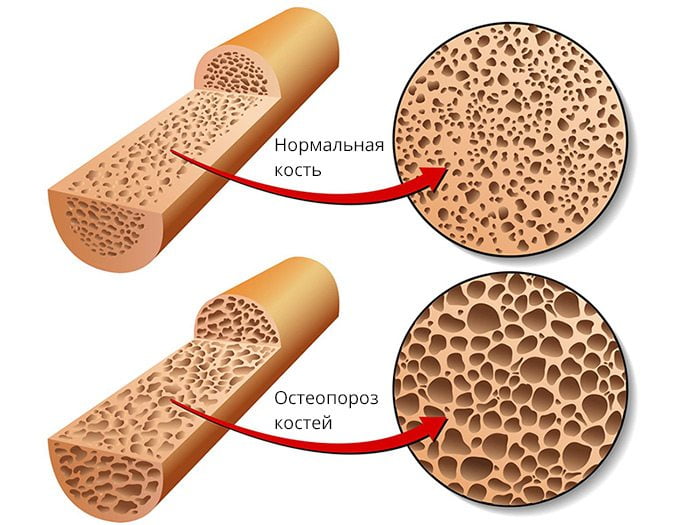
- остеопороз. Болевые приступы носят постоянный характер независимо от двигательной активности. Очаг воспаления распространяется на кости, расположенные близко к кожным покровам. Поэтому даже незначительное прикосновение к зоне повреждения вызывает сильный дискомфорт;
![]()
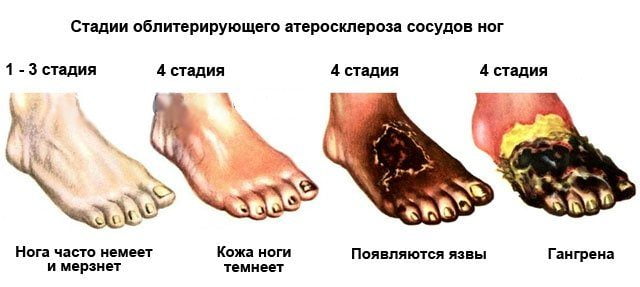
- облитерирующий эндартериит. Неприятные ощущения в области стопы имеют ярко выраженный постоянный характер. Заболевание сопровождается онемением ступней, усилением болезненных ощущений после температурного воздействия, возникновением язвенных ран, хромотой;
![]()
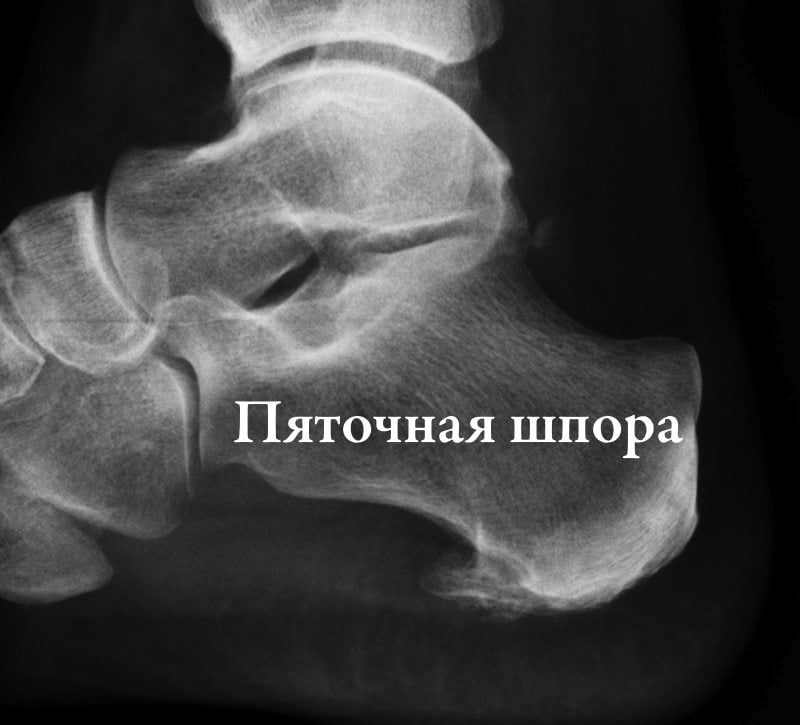
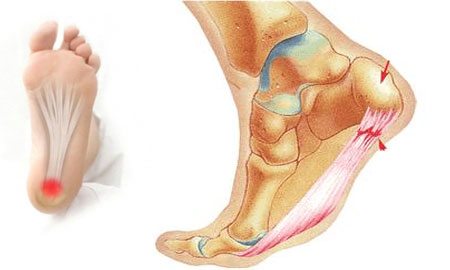
- шпоры—источник боли в области пятки. Появление этих костных наростов на подошвенной или задней части пяточной кости обусловлено чрезмерной нагрузкой на пяточные сухожилия. Такие наросты раздражают мягкие ткани, вызывая пронизывающую острую боль. Особенность патологии состоит в том, что болят стопы ног преимущественно по утрам, когда больной встает на ноги после сна;
![]()
- лигаментит (воспалительное заболевание сухожильно-связочного аппарата) характеризуется возникновением неприятных ощущений при ходьбе и физических нагрузках. Всякий раз, когда больной пытается пошевелить онемевшей от боли конечностью, возникает характерный щелкающий звук;
![]()
- ахиллотендинит провоцирует острую пронизывающую боль в области пятки и тыльной стороны голени. Сопутствующими симптомами являются отек в зоне поражения, повышение чувствительности и местной температуры, судорожные сокращения во время ходьбы;
- эритромелалгия, или Болезнь Митчелла. Острая боль вызвана неврогенными патопроцессами в сосудах и тканях. Заболевание распространяется на кисти рук и ступни, характеризуется сильными болевыми приступами и покраснением области ступни. Чаще всего патологии подвержены мужчины среднего возраста;
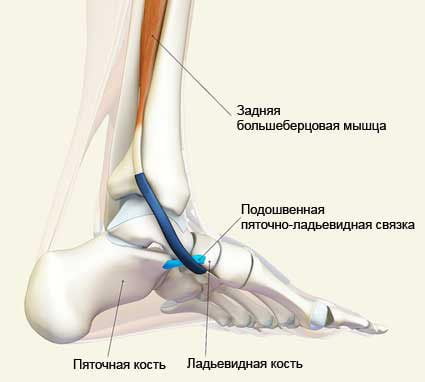
- тендинит задней большеберцовой мышцы. Боли в стопе связаны с растяжением сухожилий и возникают в области подъема стопы. Тягостные ощущения усиливаются при перенапряжении, но быстро проходят после отдыха;
![]()
- бурсит. Боли локализуются в голеностопе, но впоследствии распространяются до пяточного бугра и пальцев, затрагивая всю стопу. Помимо болевого синдрома, формируется отек, изменяется цвет кожи, повышается местная температура;
![]()
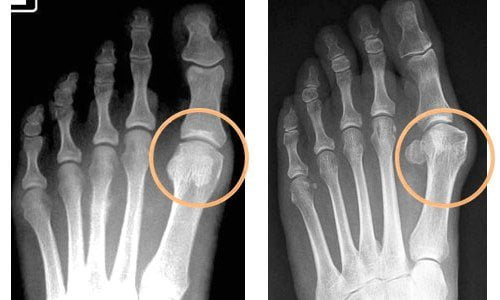
- сесамоидит. Заболевание связано с переломом двух хрупких сесамовидных косточек, которые отвечают за сгибание-разгибание большого пальца ноги, и развитием воспалительного процесса в близкорасположенных тканях. Характерные симптомы — отечность и боль в области большого пальца;
![]()
- кожные болезни (подошвенные бородавки, мозоли, натоптыши, микозы). Все эти состояния провоцируют болевые ощущения, что связано с ношением неудобной или некачественной обуви. Характер таких болей — ноющий, пульсирующий, усиливающийся при ходьбе;
- сосудистые патологии, нарушение обмена веществ. Болевые спазмы при таких нарушениях достаточно выраженные, сопровождаются ощущением жара или холода в нижних конечностях, разрастанием сосудистой сетки (венозной паутины). Расстройство метаболических процессов отражается на органическом составе костных структур, правильном функционировании мышечных и суставных тканей. Это приводит к тягостным ощущениям в стопе;
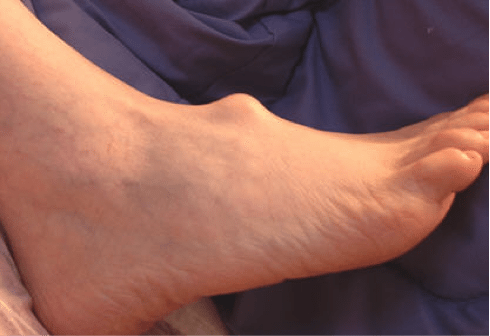
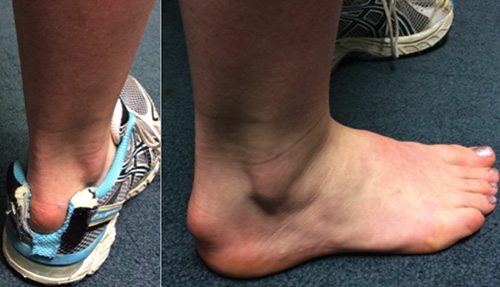
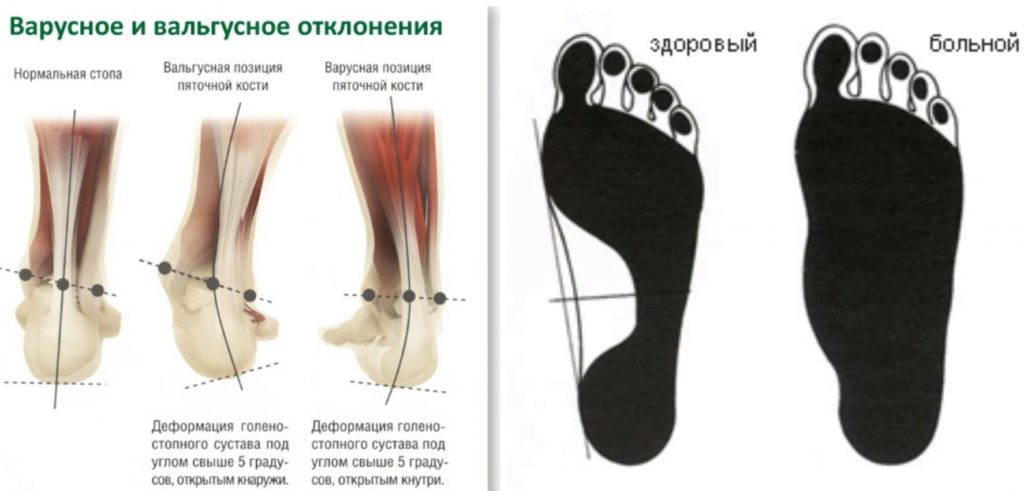
- вальгусная деформация стопы характеризуется ее деформацией, в результате которой большой палец смещается в сторону. Это приводит к нарушению походки, появлению болей и прочим неприятным последствиям.
![]()
При подозрении на деформацию стопы необходимо в срочном порядке обратиться к ортопеду или травматологу для выявления причины и экстренного лечения. Запущенные формы болезни требуют оперативного вмешательства и последующего наблюдения у эндокринолога.
Диагностика
Разнообразие причин, которые провоцируют появление болей в стопах, требует квалифицированной диагностики. Качественное обследование играет важную роль в постановке верного диагноза и выбора метода лечения. К первоначальным методам диагностики относятся:
- изучение истории болезни. Позволяет выявить причины, которые могли напрямую или косвенно повлиять на развитие патологии;
- физикальный осмотр. Врач оценивает общее состояние больного и саму поврежденную конечность: определяется точная локализация боли, целостность кожного покрова (раны, язвы), изменение его цвета, наличие отека или опухоли в области стопы.
Уточняющие диагностические мероприятия:
- общие и развернутые анализы мочи;
- исследование крови для оценки ее биохимических маркеров;
- магнитно-резонансная томография позволяет оценить состояние мышечной, костной и суставной тканей, сухожилий области стоп. Исследование считается наиболее точным, поскольку помогает понять, что именно вызывает боль: поражение мышц, сухожилий, костей или это болят суставы стопы;
- рентгенографическое обследование необходимо для точного выявления органических изменений и патопроцессов в костных структурах;
- компьютерная томография предназначена для послойного изучения костной ткани нижних конечностей. Полученные результаты позволяют точно установить диагноз. Поэтому компьютерная томография — завершающий этап обследования, подтверждающий предыдущие диагностические процедуры.
Методы диагностики определяет специалист на основании общего состояния и индивидуальных особенностей пациента, сопутствующих симптомов и анамнеза заболевания.
Лечение болей в ногах
Когда сильно болят суставы стопы, что делать, вам подскажет врач. После определения причины неприятных ощущений приступать к лечению необходимо как можно раньше. Это позволит избежать серьезных осложнений и развития сопутствующих заболеваний. Комплексная терапия включает:
- прием медикаментов;
- физиопроцедуры;
- лечебную гимнастику;
- ношение ортезов;
- хирургическое вмешательство (при необходимости).
Доктор Шперлинг о заболевании:
Лечение предполагает прием лекарственных препаратов, способных купировать боль, снять воспаление, уменьшить отек и другие неприятные симптомы. Назначение медикаментов осуществляется только врачом с учетом заболевания, вызвавшего дискомфорт в стопе:
- для устранения болевых ощущений назначается пероральный прием анальгетиков;
- для подавления воспалительного процесса или инфекции рекомендуется прием антибиотиков;
- если боли в стопе вызваны грибковым поражением, необходимо применение противогрибковых лекарств (мази, гели для местного использования);
- при невыносимой боли допускается инъекционное введение анестетиков (растворы Лидокаина, Новокаина);
- при опухолях, отеках, гиперемии назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен) в виде таблеток, мазей или гелей;
- при мышечных спазмах необходим прием миорелаксантов с витаминно-минеральными комплексами (Кавинтон, Актовегин).
Если боли в стопах возникли по причине сбоев работы щитовидной железы, печени или почек, необходимо направить все силы на лечение основного заболевания. Необходима консультация узкопрофильного специалиста и лечение по его рекомендациям. Обычно после устранения основной болезни неприятные ощущения в дистальных отделах нижних конечностей уходят.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Помимо медикаментозного лечения, врачи рекомендуют физиопроцедуры – ударно-волновую и магнитно-резонансную терапию. Эти процедуры повышают тонус мышц и нервов нижних конечностей, восстанавливают их двигательную способность, избавляют человека от болей, улучшают кровообращение, ускоряют обменные процессы, снимают отечность и покраснение кожи.
Пациентам могут быть назначены грязевые аппликации, массажи, ультразвуковая, лазерная и рентгенотерапия. Такое лечение направлено на устранение проявлений патологии и профилактику осложнений и рецидивов.
Лечебная гимнастика – эффективное средство от болей в стопах, предупреждающее различные патологии опорно-двигательного аппарата (плоскостопие, неврому Мортона, артрит, подагру и другие заболевания). Специальный комплекс упражнений направлен на улучшение кровотока, растяжение мышечно-связочного аппарата, что повышает прочность и гибкость нижнего отдела ноги. Поэтому, когда суставы болят, стопы требуют регулярной оздоровительной гимнастики:
Ношение ортопедических стелек-супинаторов (ортезов) — неотъемлемая составляющая комплексной терапии при постоянных болях в ногах. Они способствуют устранению неприятных ощущений и отечности, правильному распределению нагрузок на ступни, предотвращают образование натоптышей и мозолей, облегчают ношение неудобной обуви.
Оперативное вмешательство показано при неэффективном консервативном лечении, наследственных или приобретенных аномалиях стоп, тяжелых травматических повреждениях:
- операции при переломах, когда необходима репозиция (правильное сопоставление сломанных и сместившихся фрагментов кости);
- вживление имплантов или опорно-удерживающих конструкций в кость;
- артроскопия для удаления разрушенных или поврежденных фрагментов суставов;
- остеотомия.
Народные средства
Многие люди склоняются к домашним методам лечения средствами народной медицины. Но в случае с болью в нижних конечностях, применять такую терапию категорически запрещено, поскольку такой симптом может говорить о серьезных заболеваниях внутренних органов. Хотя многие врачи приветствуют использование средств альтернативной медицины в лечении болей в ногах, все же применять тот или иной рецепт на практике необходимо только после консультации врача. Наиболее эффективными признаны следующие:
Хвойный отвар для ванночек:
- 100 г сухой сосновой хвои залить 1 л кипятка.
- Проварить на слабом огне 5 минут, томить на водяной бане еще полчаса.
- Настоять до полного охлаждения, отфильтровать.
- Перелить в таз и парить стопы 15 минут.
Настойка из корня окопника:
- 1 ст. л. сырья залить 1 л спирта (40% алк.).
- Настоять в темном сухом месте 3 недели, разбавить 2 л воды.
- Принимать на протяжении 1 месяца вовнутрь по 1 ст. л. трижды в день за 10-15 минут до еды.
Настой из кукурузных рылец:
- 4 ст. л. сухого сырья залить 1 л кипятка.
- Настоять под крышкой полчаса.
- Отфильтровать и пить по 100 мл через каждые 2 часа.
- Курс терапии – 1,5 месяца.
Профилактика болей в стопе
К профилактическим мероприятиям относится соблюдение простых правил здорового образа жизни:
Все существующие болезни стоп приводят к ограничению подвижности и появлению болей. В запущенных случаях патологии стопы становятся причиной инвалидности. Поэтому нужно приложить максимум усилий, чтобы не допустить их развития. Соблюдая простые профилактические меры, можно избежать возможных нарушений и сохранить здоровье многих других органов.
Мышцы нижних конечностей выполняют множество важных функций. Они отвечают за сгибание, вращение, отведение, что позволяет человеку ходить или бегать.
Анатомическое строение и особенности

Мускулатура подошвы стопы делится на три группы:
- медиальные мышцы, отвечающие за двигательную способность большого пальца;
- латеральные – несут в себе функцию сгибания и отведения мизинца;
- средние – отвечают за поддержку свода стопы и разгибание фаланг.
Подошвенная мышца рудиментарная и не имеет синергистов и антагонистов по отношению к суставам. Она берет начало от задней подколенной поверхности и крепится к пяточной кости.
Распространенные заболевания
Мышцы подошвы стопы очень чувствительны к заболеваниям и различным патологическим процессам стоп, так как на них идет значительная нагрузка при движениях.

Болезнь сухожилий подошвы с вовлечением мышечной ткани.
Причинами тендинита являются:
- травмы, сильная нагрузка стоп;
- дегенеративные повреждения хрящей;
- ношение неудобной, узкой обуви на высоком каблуке и мелкие повреждения голеностопного сустава;
- нехватка кальция и нарушение обменных процессов;
- инфекционные процессы, затрагивающие сухожилия;
- плоскостопие;
- побочные действия от приема некоторых лекарств.
Симптоматика тендинита стопы имеет выраженные болевые ощущения при активных движениях и в покое. В области подошвы имеется гиперемия, отечность, местное повышение температуры. Больной сустав хрустит или щелкает.
Если вовремя не начать лечение, то патология переходит в хроническую форму, возникают постоянные застойные явления, мышцы и стопы могут болеть даже во время привычных движений.
- обеспечение полного покоя голеностопному суставу (повязка из эластичного бинта);
- прием НПВС для снятия воспалительного процесса;
- при выявлении инфекций назначают антибактериальные средства;
- физиотерапия, лечебный массаж, щадящие упражнения;
- в запущенных случаях оперативное вмешательство.

Кератодермия – общее определение дерматозов, характеризующееся нарушением состояния кожных покровов на стопах и ладонях. Заболевание может быть как симптомом сопутствующих недугов, так и самостоятельной патологией.
Причины развития дерматозов до сих пор не выяснены. Предполагается, что кератоз вызывается мутацией в генах и имеет наследственную предрасположенность.
Также факторами развития становятся злокачественные новообразования, нарушения гормонального обмена, инфекционные процессы вирусного и бактериального характера.
Патологию подразделяют на виды:
- диффузный кератоз: болезнь носит наследственный характер и проявляется эритемой и частотностью трещин на коже;
- кератодермия Вернера: утолщение ногтей и отслаивание омертвевших тканей;
- сотовидный кератоз (мутилирующий): патологические очаги имеют звездчатые очертания;
- дерматозы с воспалительным процессом: носят название кератоза острова Меледа.
Основные признаки болезни заметны уже с рождения ребенка. Пораженные участки кожи стоп имеют желтоватый, коричневый цвет, наблюдаются мозолевидные образования, изменения ногтей.
Терапия кератоза проводится в зависимости от тяжести патологического процесса после выяснения истинной причины заболевания.
Общее лечение дерматоза стоп базируется на:
- употреблении витаминных комплексов;
- ванночках, использовании мазей с молочной кислотой или мочевиной;
- мазях с содержанием ланолина, йодида калия;
- физиопроцедурах.

Неврит – патология периферического нерва, имеющая воспалительный характер. Чаще всего поражаются большеберцовые и малоберцовые нервы.
Причиной болезни служит:
- генетическая предрасположенность;
- беременность, тяжелые роды;
- алкоголизм;
- вибрационная болезнь;
- застарелые травмы;
- нарушение работы эндокринных желез;
- частые вирусные заболевания.
Неврит при несвоевременном лечении приводит к параличу, нарушению походки, деформации стопы.
- болевые ощущения в стопе и мышцах голеностопного сустава;
- гиперемия кожных покровов;
- отсутствие чувствительности, рефлексов;
- атрофия мышц стопы;
- нарушение походки.
Лечение неврита комплексное, симптоматическое, может проводиться в условиях стационара. После применения лекарственных средств дополнительно назначают витаминотерапию, массаж, ванны, ЛФК.

Болезнь с уплощением свода стопы называют плоскостопием. Патология очень распространена у детей и людей с лишней массой тела.
Причинами также являются:
- ношение тесной обуви;
- поднятие тяжестей;
- отсутствие физических нагрузок;
- перенесенный рахит у детей;
- врожденная причина;
- неправильно сросшиеся переломы;
- осложнение после полиомиелита.
Признаками плоскостопия являются:
- быстрая усталость ног, хроническая слабость;
- ноющие болезненные ощущения в стопах после ходьбы или длительного стояния;
- напряжение икроножных мышц;
- отеки ступней;
- появление натоптышей у большого пальца;
- увеличение стопы в размере и ширине;
- изменение походки, косолапость, нарушение осанки.
Плоскостопие диагностируют с помощью плантографии и рентгенологического исследования.
Терапия должна проводиться с первых признаков заболевания, так как полностью преодолеть недуг возможно лишь в детском возрасте.
Лечение должно включать в себя снятие болевого и воспалительного синдромов, профилактические упражнения, которые должны выполняться ежедневно. Не последнюю роль в устранении плоскостопия имеют сеансы массирования и физиотерапии.
Профилактика плоскостопия предполагает правильный выбор обуви, рациональное питание и снижение веса, расслабляющие ванночки для ног и самомассаж.
Возможные причины боли

Также к причинам болезненных ощущений в мышцах стопы и подошвенной мышце голени относят:
- растяжение связочного аппарата;
- заболевание суставов (артриты, артрозы, подагра);
- травмы голеностопа и стопы (переломы, вывихи);
- неврома (процесс разрастания нервной ткани стопы);
- мозоли, бородавки;
- заболевания опорно-двигательного аппарата (межпозвонковая грыжа, ишиас, радикулит).
При возникновении неприятных ощущений в нижних конечностях, не утихающих в покое, следует обратиться к врачу для выяснения причины и устранения заболевания. Регулярное выполнение профилактических мероприятий и умеренная физическая активность уменьшает риск возникновения болей в стопе и сохраняет гибкость суставов на долгие годы.
ГЛУБОКИЕ СОБСТВЕННЫЕ МЫШЦЫ СТОПЫ. Квадратная мышца подошвы (m.quadratus plantal); червеобразные мышцы; короткий сгибатель большого пальца стопы (flexor hallucis brevis); мышца, приводящая большой палец стопы (adductor hallucis); короткий сгибатель мизинца стопы и межкостные мышцы (mm.interоssei).
Клиника. Характеризуется ухудшением походки из-за боли, чувство онемения и отечность стоп, в основном дистальной части стопы. Отмечается усиление боли при использовании различного рода ортопедических изделий (стелек и вкладышей). Нарушения мышечного равновесия и функции суставов стопы могут привести к возникновению проблем в любом проксимальном сегменте тела и конечностей, включая коленный, тазобедренный суставы, а также таз и позвоночник.
Все мышцы. Ухудшение походки из-за боли, пациент не может прыгать на больной ноге.
Квадратная мышца подошвы. Боль и болезненность по подошвенной поверхности пятки. Такая боль может имитировать подошвенный фасциит (подошвенный апоневрозит).
Мышца, приводящая большой палец. Боль и болезненность в передней части подошвы, в основном в области головок первых-четвертых плюсневых костей, а также чувство онемение и отечность над областью головок плюсневых костей с подошвенной стороны. Гипертонус и укорочение мышцы может иметь значение в возникновении искривления пальца Hallux valgus.
Короткий сгибатель большого пальца. Боль и болезненность в области головки первой плюсневой кости по ее внутренней и подошвенной сторонам или во всем большом пальце и большей части второго пальца стопы.
Короткий сгибатель мизинца стопы. Боль и болезненность в области головки пятой плюсневой кости по ее внутренней, наружной и подошвенной сторонам или во всем мизинце и части четвертого пальца стопы.
Межкостные и червеобразные мышцы. Боль и болезненность по той стороне пальца, по которой прикрепляется каждая мышца, боль в области тыльной и подошвенной (основная болевая зона) поверхности стопы вдоль дистальной части соответствующей плюсневой кости. Поражение тыльных межкостных мышц может сопровождаться молоткообразной деформацией пальцев стопы. По сообщению Travell J. G. et Simons D.G. подобная деформация может исчезнуть сразу же после лечения мышц, особенно у лиц молодого возраста.
Анатомия. Для практической работы мануального терапевта особенности анатомического строения собственных мышц стопы не имеют принципиального значения в отличии от функций и действия мышц, а также иннервации мышцы, что необходимо для выполнения топической диагностики.
Короткий сгибатель большого пальца стопы и первая червеобразная мышца иннервируются медиальным подошвенным нервом из L5 и S3.
Квадратная мышца подошвы, вторая, третья и четвертая червеобразные мышцы, короткий сгибатель мизинца стопы, мышца, приводящая большой палец стопы и все межкостные мышцы иннервируются латеральным подошвенным нервом из S2 и S3.
Функция. Все мышцы. Стабилизация стопы. Стабилизация подтаранного сустава и поперечного сустава предплюсны.
Квадратная мышца подошвы. Сгибание средних и проксимальных фаланг четырех меньших пальцев стопы.
Червеобразные мышцы. Сгибание четырех проксимальных фаланг пальцев на уровне плюснефаланговых суставов и разгибание двух дистальные фаланг в межфаланговых суставах этих пальцев.
Короткий сгибатель мизинца стопы. Сгибание проксимальной фаланги мизинца в плюснефаланговом суставе.
Мышца, приводящая большой палец стопы. Приведение большого пальца стопы (наклон пальца в направлении второго пальца стопы), сгибание проксимальной фаланги большого пальца стопы, поперечная стабилизация стопы.
Короткий сгибатель большого пальца стопы. Сгибание проксимальной фаланги большого пальца на уровне плюснефалангового сустава. Медиальная головка этой мышцы отводит проксимальную фалангу, а латеральная головка приводит ее в сторону второго пальца.
Межкостные мышцы. Тыльные межкостные мышцы. Отведение второго, третьего и четвертого пальцев (отведение второго пальца осуществляется и в латеральном и медиальном направлении. Сгибание проксимальных фаланг и незначительное разгибание двух дистальных фаланг второго, третьего и четвертого пальцев. Подошвенные межкостные мышцы. Приведение третьего, четвертого и пятого пальцев в сторону второго пальца стопы, сгибание проксимальных и некоторое разгибание двух дистальных фаланг этих пальцев.
Собственные мышцы стопы – Исследование пассивных и активных движений. Голеностопный сустав располагается в нейтральном положении или в положении легкого подошвенного сгибания (для предупреждения натяжения длинного сгибателя пальцев стопы), передний отдел стопы фиксирован врачом. Выполнение: Исследование пассивных движений. Отведение большого пальца стопы (мышца, приводящая большой палец стопы); Разгибание проксимальной фаланги большого пальца стопы (короткий сгибатель большого пальца стопы); Разгибание проксимальных и средних фаланг всех пальцев по отдельности и как группы (квадратная мышца подошвы, короткий сгибатель мизинца стопы, червеобразные мышцы); Смещение двух соседних плюсневых костей: одна смещается в подошвенном направлении, другая смещается при помощи отведения одной головки от другой в поперечной плоскости (межкостные мышцы). Исследование активных движений. Попытка прижатия всех пальцев стопы друг к другу и разведения пальцев друг от друга; Сгибание пальцев стопы без и против внешнего сопротивления. Оценка результатов исследования: при поражении мышц появляются следующие симптомы – слабость и боль при выполнении активных движений без сопротивления или против сопротивления врача. Ограничение объема движения и болезненность при выполнении пассивных движений.
Червеобразные и межкостные мышцы – Исследование мышечной силы. Врач: стабилизирует плюснефаланговые суставы, удерживая стопу в положении подошвенного сгибания под углом 20-30 градусов и удерживая четыре согнутые пальца в положении сгибания в межфаланговых суставах. Выполнение: пациент пытается разогнуть пальцы против сопротивления врача. Оценка результатов исследования: при выполнении движения разгибания пальцев в случае поражения мышцы появляется боль и слабость. Примечание: тест является более специфичным для червеобразных мышц, чем для межкостных мышц.
Межкостные мышцы - Исследование мышечной силы. Пациент: пытается удерживать пальцы разведенными в стороны. Выполнение: врач пытается сжимать проксимальные фаланги четыре меньших пальцев. Оценка результатов исследования: при выполнении движения разведения пальцев в случае поражения мышцы появляется боль и слабость. Примечание: многие люди не могут достаточно хорошо выполнять пальцами эти движения.
Лечение. Условием полного и длительного выздоровления является мобилизация всех тугоподвижных суставов стопы до или сразу после лечения мышц или коррекция нарушения структурных отклонений стопы (валусная или варусная установка заднего отдела стопы, эквинус, структурное плоскостопие и т.д.).
Собственные мышцы стопы – Мобилизация растяжением и постизометрическая релаксация – положение лежа. Голеностопный сустав располагается в нейтральном положении или в положении легкого подошвенного сгибания (для предупреждения натяжения длинного сгибателя пальцев стопы), передний отдел стопы фиксирован врачом. Для дифференцированного выполнения приема пальцы пассивным смещением устанавливаются в следующие исходные положения: отведение большого пальца стопы (мышца, приводящая большой палец стопы), разгибание большого пальца стопы (короткий сгибатель большого пальца стопы), разгибание (отгибание) всех пальцев (квадратная мышца подошвы, короткий сгибатель мизинца стопы, червеобразные мышцы), смещение двух соседних плюсневых костей: одна смещается в подошвенном направлении, другая смещается при помощи отведения одной головки от другой в поперечной плоскости (межкостные мышцы). Выполнение: 1. Врач выполняет предварительное пассивное растяжение мышц при помощи дальнейшего усиления исходного смещения небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей (упругого барьера) и удерживает его 3-5 с для адаптации (приучения) мышцы к растяжению. 2. Пациент переводит взгляд вверх, медленно и плавно вдыхает, задерживает дыхание и пытается сократить мышцы, преодолевая смещение исходного положения, с минимальным усилием против адекватного легкого сопротивления врача в течение 7-9 с. 3. Пациент медленно и плавно выдыхает, плавно расслабляет мышцы и переводит взгляд вниз, а врач выполняет дополнительное мягкое плавное пассивное растяжение мышцы при помощи увеличения амплитуды смещения исходного положения минимальным усилием до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышцы фиксируются натяжением для повторения изометрической работы. 4. Прием повторяется 4-6 раз без перерыва растягивающего усилия между повторами при помощи осторожного удерживания мышцы в растянутом состоянии и без возвращения ее в нейтральное положение. Примечание: подобное выполнение приема возможно в виде самостоятельной постизометрической релаксации в положении сидя.
Глубокие межкостные мышцы и червеобразные мышцы – Самостоятельные ишемическая компрессия и глубокий расслабляющий массаж – положение сидя. Примечание: подобные действия с использованием специальных массирующих приспособлений или больших пальцев в положении пациента лежа на животе могут выполняться врачом. Такой способ применяется для эффективного воздействия на мышцы, залегающих глубоко под подошвенным апоневрозом стопы. Пациент: сидит. Стопу подошвой располагает на мяче для игры в гольф или на скалке. Выполнение: Первый вариант. Пациент с усилием надавливает подошвой стопы на мяч для гольфа (в основном за счет переноса массы тела на эту ногу) и выявляет болезненные участки стопы. Затем пациент осуществляет постоянную ишемическую компрессию болезненного участка или прокатывает мяч над болезненной областью вдоль уплотненного пучка мышечных волокон, осуществляя глубокий массаж. Второй вариант. Пациент с усилием надавливает подошвой стопы на скалку (в основном за счет переноса веса тела на эту ногу) и прокатывает скалку всей плоской стопой или прокатывает края стопы (стопа расположена в положении инверсии или эверсии). При выявлении болезненной области подошвы, скалку очень медленно крутят вдоль всей напряженной части мышцы.
Читайте также: