Острый гнойный периостит нижней челюсти у ребенка
Периостит у детей (более простым языком - флюс) – это заболевание, которое провоцирует появление воспалительного процесса в надкостнице. Возникает как осложнение пародонта, периодонта или же, если больные зубы не были вовремя вылечены.
Виды заболевания
В зависимости от того, какой характер имеет воспалительный процесс, периостит у детей делят на хроническую и острую форму. Острая форма заболевания также делится на несколько разных форм. Далее рассмотрим более подробно каждую из них.
Острая серозная форма
Данная форма патологии развивается очень стремительно – всего за 1-3 дня. Основными признаками становится появление отечности в мягких тканях лица, флюс располагается возле пораженного зуба. В большинстве случаев периостит у детей возникает как результат сильного ушиба, перелома и поэтому его еще могут называть травматическим периоститом. Воспаление при острой серозной форме проходит очень быстро, как правило, без постороннего вмешательства.
Острая гнойная форма
Для острого гнойного периостита у детей характерна сильная боль пульсирующего типа, которая распространяется на ухо, глаза и виски. Слизистая оболочка быстро краснеет, наблюдается отечность и резко поднимается температура тела. Накапливание гноя происходит постепенно, поэтому признаки могут стать более выраженными. Возникнуть острый гнойный периостит у детей может в связи с самыми разными причинами.

Диффузная форма заболевания
Характерным признаком для этой формы периостита челюстей у детей является сильная боль, затем происходит общая интоксикация организма. Температура тела начинает подниматься до высоких отметок, во всем теле появляется слабость, практически полностью исчезает аппетит. Стоит отметить, что в этом случае воспаление распространяется очень широко.
Хроническая форма
Такая форма патологии встречается более редко, нежели острая. В большинстве случаев развивается непосредственно на нижней челюсти. Основным признаком станет сильная отечность, которая приведет к изменению черт лица. В месте расположения флюса начинает утолщаться кость, что приводит к увеличению в размерах рядом расположенных лимфатических узлов.
Хронический периостит может протекать без каких-либо симптомов на протяжении нескольких месяцев. При этом время от времени может происходить обострение, а симптоматика будет напоминать острый периостит у детей.
Причины развития заболевания
Периостит челюстных костей у детей встречается очень часто, и причин его появления существует достаточно много. Основной из них специалисты называют скопление в полости зуба или же под больной десной частичек гнилостного распада, которые могут оставаться после приема пищи. Из-за этого начинает развиваться воспалительный процесс, образуется гной, и очаг поражения переходит на надкостницу.
К другим причинам можно отнести следующие.
- Был травмирован зуб или ткани, расположенные вокруг него. Из-за этого может начать развиваться воспаление непосредственно в костной ткани или же возникнет внутренняя гематома.
- Присутствует запущенная форма кариеса, которая перешла в пульпит или же периодонтит – бактерии начали поражать не только корень зуба, но и ткани, расположенные вокруг него.
- Инфекция в надкостнице из-за непрофессионального стоматологического вмешательства.
- Начал развиваться воспалительный процесс в десневом кармане.
- Человек плохо следит за гигиеной полости рта.
- Осложнение после фурункулеза или ангины.
- Присутствует обширное инфекционное заболевание, что привело к попаданию инфекции в надкостницу через лимфу или кровь.
Общие признаки патологии
Несмотря на то что лечение периостита у детей подбирается индивидуально, совершенно все его формы имеют некоторые общие симптомы. К ним можно отнести следующее:
- в месте поражения чувствуется сильная боль, которая распространяется на голову и шею;
- опухает щека;
- при надавливании на больной зуб возникает сильная боль;
- опухает и краснеет нижнее веко, крылья носа и губы;
- десна, расположенная рядом с больным зубом, начинает сильно краснеть;
- повышается температура тела;
- присутствует постоянная общая слабость.
В более старшем возрасте симптомы могут выражаться менее четко.
Стадии развития
Для некоторых появление флюса может стать неожиданностью, но на самом деле патология развивается постепенно, но при этом достаточно быстро.
- 1 стадия. Во время приема еды появляются болезненные ощущения в пораженном зубе.
- 2 стадия. Десна вокруг больного зуба начинает краснеть и опухать. Если не начать лечение, то припухлость спустя некоторое время переходит в гнойник.
- 3 стадия. Появляется отечность щек, губ, подбородка с той стороны, где находится флюс. Например, при периостите нижней челюсти у детей, все проявления будут замечены именно в этой области.
- 4 стадия. Резко повышается температура тела, появляется пульсирующая боль в пораженном месте, которая отдает в виски, уши. Чаще всего такие симптомы наблюдаются при периостите верхней челюсти у детей.
Это заболевания может пройти все стадии развития буквально за несколько дней. Если не начать вовремя лечение, то гнойник может прорваться, признаки исчезнут, но воспалительный процесс начнет поражать более глубокие ткани и саму надкостницу. Спустя некоторое время флюс снова даст о себе знать.
Диагностика заболевания
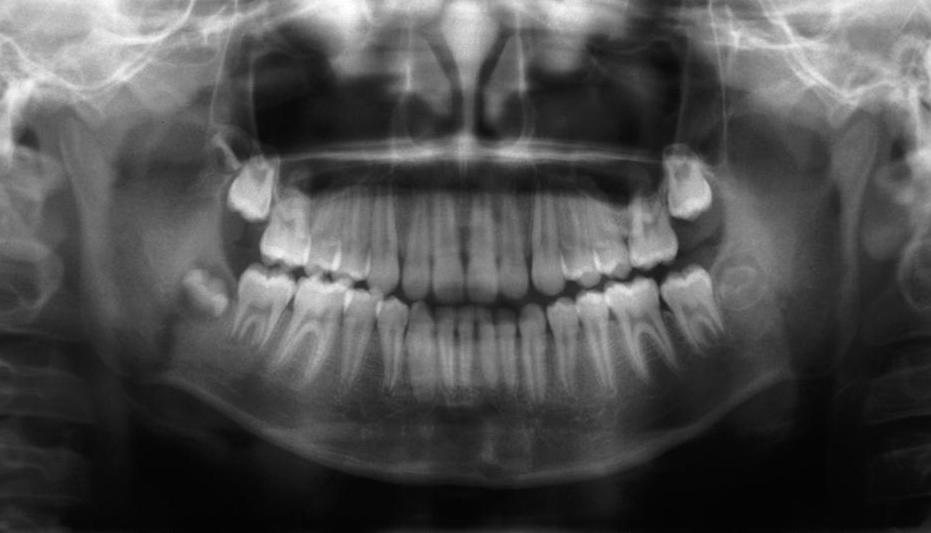
Поставить правильный диагноз будет не так сложно. Для этого достаточно провести тщательный осмотр полости рта пациента. В некоторых случаях нельзя обойтись без рентгенологического исследования и лабораторных анализов, чтобы можно было точно установить стадию развития периостита. После диагностики можно будет подобрать наиболее подходящий способ лечения заболевания.
Лечение ранних стадий развития болезни
На первой стадии развития флюса, образования гнойника, как правило, еще не происходит, поэтому патологию можно лечить без хирургического вмешательства. Пациент должен принимать обезболивающие препараты и антибиотики для устранения воспалительного процесса. Стоит отметить, что лечение обязательно должно проводиться только под наблюдением специалиста. Также на ранней стадии развития периостита нужно будет определить, можно сохранить зуб или нет. Очень часто люди не обращают на зубную боль внимания на ранних стадиях, поэтому патология продолжает быстро развиваться.
Лечение хирургическим путем
Если до того, как начал образовываться гнойник, человек не обращается за помощью к специалисту, то терапия периостита должна проводиться с помощью хирургического вмешательства.
При наличии гнойника лечение будет делиться на следующие этапы:
- Пораженное место обезболивается.
- Возле больного зуба делается маленький разрез в десне. Иногда нужно разрезать и костную ткань, чтобы полностью выпустить гной наружу.
- После того как гной выйдет, нужно тщательно обработать антисептиками воспаленную зону.
- Чтобы оставшийся гной продолжал выходить, в нарез укладывается дренаж. Нужно это для того, чтобы очаг периостита не успел полностью зажить до того момента, как полностью выйдет гной.
- Пациент должен принимать антибиотики, чтобы устранить воспалительный процесс.
- После полного устранения гноя снимается дренаж, и начинается восстановление костной ткани. Десна при незначительном хирургическом вмешательстве заживает самостоятельно. Если разрез был более глубоким, то ее нужно зашить.
- Если произошло значительное разрушение зуба, то проводится его удаление.
Лечение с помощью антибиотиков
Лечить периостит с помощью антибиотиков самостоятельно ни в коем случае нельзя. Правильно подобрать лекарство сможет только специалист после проведения тщательного обследования пациента. Антибиотики подбираются в индивидуальном порядке. Вместе с ними обязательно назначаются средства для обезболивания и устранения воспалительного процесса. Также стоит принимать лекарства, которые будут снижать вредное влияние антибиотиков на внутренние системы органов. Дозировку также должен назначить лечащий врач, ведь в этой ситуации важно учитывать общее состояние больного человека, степень тяжести патологии.
Периостит – это очень неприятное заболевание, которое может иметь весьма серьезные последствия. Поэтому не стоит терпеть зубную боль, лучше сразу обратиться за помощью к специалисту. Также важно правильно и регулярно следить за полостью рта, чтобы минимизировать факторы, которые могут повлиять на развитие воспалительного процесса в надкостнице. При первых же симптомах развития периостита стоит обратиться к специалисту, чтобы избежать хирургического вмешательства.

Периостит челюсти – инфекционно-воспалительный процесс с локализацией очага в надкостнице альвеолярного отростка либо тела челюсти. Периостит челюсти сопровождается формированием поднадкостничного абсцесса; отеком околочелюстных мягких тканей; болью с иррадиацией в ухо, висок, глаз; ухудшением общего самочувствия (слабостью, повышенной температурой тела, головной болью, нарушением сна). Диагноз периостита челюсти устанавливается на основании данных осмотра и пальпации, подтвержденных рентгенологически. Лечение периостита челюсти включает вскрытие и дренирование поднадкостничного абсцесса, удаление зуба-источника инфекции, физиотерапию, полоскания полости рта, антибиотикотерапию.

Общие сведения
Периостит челюсти - воспаление периоста (надкостницы) альвеолярной дуги, реже – тела верхней или нижней челюсти инфекционного или травматического генеза. В хирургической стоматологии периостит челюстей диагностируется у 5,4% пациентов с воспалительными заболеваниями челюстно-лицевой области; при этом в 95% случаев периостальное воспаление протекает в острой форме и лишь в 5% - в хронической. Примерно в 1,5-2 раза чаще периостит локализуется в области нижней челюсти. Течение периостита челюстей характеризуется своеобразием местной и общей клинической картины, обратимостью воспалительного процесса при своевременном лечении и высоким риском возникновения тяжелых гнойных осложнений при прогрессирующем варианте развития.

Классификация
В зависимости от пути проникновения инфекции в надкостницу различают следующие формы периостита челюсти: одонтогенный (обусловленный заболеванием зубов), гематогенный (обусловленный распространением инфекции по кровеносному руслу), лимфогенный (обусловленный распространением инфекции по лимфатическим путям), травматический (обусловленный повреждением надкостницы). С учетом клинического течения и патоморфологической картины воспаления периостит челюсти может быть острым (серозным или гнойным) и хроническим (простым или оссифицирующим).
Острый серозный периостит челюсти сопровождается инфильтрацией надкостницы и скоплением в воспалительном очаге умеренного количества серозного экссудата. Острый гнойный периостит челюсти (флюс) протекает с формированием ограниченного поднадкостничного абсцесса, образованием свищей, через которые гной оттекает наружу.
Хронический периостит челюсти характеризуется вялотекущим инфекционно-воспалительным процессом в надкостнице, сопровождающимся образованием молодой костной ткани на поверхности челюстных костей. Если при простом периостите челюсти процесс новообразования костной ткани является обратимым, то при оссифицирующем быстро прогрессируют окостенение и гиперостоз. По степени распространения различают ограниченный (в области 1 или нескольких зубов) и диффузный (с охватом практически всей челюсти) гнойный периостит.
Причины периостита челюсти
Чаще всего периостит челюсти имеет одонтогенное происхождение и возникает на фоне предшествующего заболевания зубов. В 73% случаев причиной периостита челюсти выступает хронический периодонтит; в 18% - альвеолит; в 5% - воспаление полуретинированных и ретинированных зубов мудрости; примерно в 4% - пародонтит и нагноившаяся киста челюсти. В этих случаях воспалительный экссудат перемещается из периодонта под надкостницу по костным канальцам губчатого и компактного слоя челюстной кости.
Гематогенный и лимфогенный периостит челюстей обычно развивается после перенесенной ангины, тонзиллита, отита, гриппа, ОРВИ, скарлатины, кори. Такой путь распространения инфекции чаще всего имеет место у детей. Травматический периостит челюсти может являться следствием удаления сложного зуба, хирургического вмешательства, травмы зубов, открытых переломов челюсти, инфицированных ран мягких тканей лица и пр.
У большинства пациентов прослеживается связь периостита челюстей с предшествующим переохлаждением или перегреванием, эмоциональным или физическим перенапряжением. При исследовании воспалительного экссудата при гнойных периоститах челюсти обнаруживается смешанная анаэробная (75%) и аэробная (25%) микрофлора, представленная стрептококками, стафилококками, грамположительными и грамотрицательными палочками, гнилостными бактериями.
Симптомы периостита челюсти
Острый гнойный периостит может являться самостоятельной патологией или служить ведущим симптомом остеомиелита челюсти. Данная клиническая форма сопровождается ухудшением общего самочувствия: слабостью, субфебрилитетом, ознобом, головной болью, нарушением сна и аппетита. Больные отмечают резкую локальную боль в области челюсти с иррадиацией в ухо, висок, глазницу, шею; болезненность при открывании рта, ограничения движения челюсти, патологическую подвижность больного зуба.
При осмотре выявляется припухлость щеки, изменение конфигурации лица за счет отека мягких тканей околочелюстной области. Отечность при гнойном периостите челюсти имеет характерную локализацию: так, при поражении области верхних резцов возникает припухлость верхней губы; при поражении верхних клыков и премоляров – щечной, скуловой, подглазничной областей; верхних моляров - околоушно-жевательной области. При периостите нижней челюсти отек распространяется на нижнюю губу и подбородок.
При периостите челюсти также обнаруживаются изменения со стороны полости рта, включающие гиперемию слизистой оболочки, наличие плотного болезненного инфильтрата или валикообразной припухлости с очагом флюктуации - поднадкостничного абсцесса. В дальнейшем, по мере гнойного расплавления надкостницы, экссудат проникает под слизистую оболочку десны, образуя подслизистый (поддесневой) абсцесс, откуда гной может периодически изливаться через свищевое отверстие в полость рта, принося временное облегчение.
Хронический периостит челюсти протекает с периодическими болями в области причинного зуба, утолщением челюсти, незначительным изменением контура лица, увеличением поднижнечелюстных лимфоузлов, отечностью и гиперемией с цианотичным оттенком слизистой оболочки со стороны полости рта.
Диагностика периостита челюсти
При стоматологическом осмотре выявляются характерные клинические признаки периостита челюсти (гиперемия, инфильтрат, флюктуация и др.). При одонтогенной инфекции в полости рта обычно имеется сильно разрушенная коронковая часть зуба, послужившего источником инфекции, с кариозной полостью и корневыми каналами, заполненные продуктами распада тканей. При перкуссии зуба отмечается болевая реакция.
С помощью рентгенографии при остром периостите челюстей изменений со стороны костной ткани не выявляется, однако могут быть обнаружены гранулематозный или гранулирующий периодонтит, одонтогенные кисты, ретинированные зубы и пр. При хроническом периостите челюстей рентгенологически определяется новообразованная костная ткань. Острый гнойный периостит челюсти следует разграничивать с острым периодонтитом, остеомиелитом, сиаладенитом, абсцессом, околочелюстной флегмоной, лимфаденитом, синуситом и др.
Лечение периостита челюсти
В стадии серозного воспаления проводится комплексное лечение пульпита или периодонтита, физиотерапия (УВЧ), полоскания полости рта дезинфицирующими средствами. Как правило, консервативных мер бывает достаточно для рассасывания инфильтрата.
Острый гнойный периостит челюсти требует хирургического лечения – вскрытия поднадкостничного или подслизистого абсцесса. Периостотомия производится под инфильтрационной или проводниковой анестезией через внутриротовой разрез. С целью обеспечения оттока гнойного экссудата рану дренируют марлевым или резиновым выпускником. В послеоперационном периоде показана щадящая диета, антисептические полоскания, прием антибиотиков, дезинтоксикационная, гипосенсибилизирующая, симптоматическая терапия.
К решению вопроса о целесообразности сохранения причинного зуба при остром периостите челюсти подходят дифференцированно: молочные и сильно разрушенные постоянные зубы требуют удаления; зубы, сохранившие функциональную ценность, подлежат лечению. С целью купирования воспалительных явлений назначается физиотерапия: УВЧ, флюктуоризация, ультразвук, лазеротерапия, электрофорез с гиалуронидазой. Выздоровление обычно наступает через 5-7 дней.
Лечение хронического периостита челюсти включает удаление зуба, медикаментозную и физиотерапевтическую терапию.
Прогноз и профилактика
При первых признаках периостита челюсти необходимо немедленно обратиться к стоматологу. В противном случае возможно развитие тяжелых по своим последствиям осложнений (остеомиелита, флегмоны шеи, сепсиса), представляющих угрозу для жизни пациента. Наиболее благоприятно протекает острый серозный периостит челюсти; гнойный периостит требует активной хирургической тактики.
Профилактика периостита челюсти заключается в своевременном лечении одонтогенных очагов (кариеса, пульпита, периодонтита), профессиональной гигиене полости рта, санации хронических гнойных очагов.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Острый одонтогенный периостит — это серозное или гнойное воспаление периоста (надкостницы), при котором зона первичного инфекционно-воспалительного процесса в челюсти ограничена пределами пародонта пораженного зуба.
Название протокола: Острый гнойный периостит челюстей.
Код протокола:
Код(ы) МКБ-10:
К10.2 Воспалительные заболевания челюстей.
Сокращения используемые в протоколе:
ACT - аспартатаминотрансфераза;
AЛT - аланинаминотрансфераза;
ВИЧ - вирус иммунодефицита человека.
ВНЧС - височно-нижнечелюстной сустав;
КТ - компьютерная томография;
ЛФК - лечебная физкультура;
ОАК - общий анализ крови;
СОЭ - скорость оседания эритроцитов;
УВЧ - ультравысокие частоты;
УЗИ - ультразвуковое исследование;
УФО - ультрафиолетовое облучение;
ЭКГ - электрокардиограмма
Дата разработки протокола: 2015 год.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| Наилучшая фармацевтическая практика |


Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий [2]:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· рентгенография челюстей.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови
· рентгенография челюстей.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот);
· КТ челюстей.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы и анамнез:
· повышение температуры тела до 38-38,5С.
· слабость, потеря аппетита;
· боль в области причинного зуба и челюсти;
· припухлость и отек мягких тканей в области воспаления;
· длительность заболевания – как правило, в течение 2-3 дней беспокоит кариозный зуб, который ранее мог быть лечен, затем появляется боль и припухлость челюсти.
Лабораторные исследования:
· ОАК: умеренно выраженный нейтрофильный лейкоцитоз, относительный лимфоцитоз, ускоренное СОЭ.
Инструментальные исследования:
· Рентгенография челюстей – нарушения в околокорневых тканях зуба, расширение периодонтальной щели.
Показания для консультации специалистов: не проводится.
Дифференциальный диагноз
Дифференциальный диагноз [8]:
Лечение
Цели лечения:
· ликвидация воспалительного очага;
· купирование симптомов интоксикации;
· восстановление функции челюстей;
· профилактика осложнений.
Тактика лечения [1,6,7,10,11,12].
1. Клинико-рентгенологическое обследование;
2. Оперативное лечение;
3. Медикаментозное лечение;
4. Профилактические мероприятия;
5. Другие виды лечения (физиолечение, ЛФК, массаж и др).
Немедикаментозное лечение:
· Режим в раннем послеоперационном периоде – полупостельный, в послеоперационном периоде – общий. При консервативном лечении – общий.
· Диета стол - после хирургического лечения – №1а,1б, в последующем №15.
Медикаментозное лечение:
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол раствор для инфузии 0,5% - 100 мл | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза. Если операция длится более 3 часов повторно через 6 и 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет составляет 0.1 - 0.5 мг/кг массы тела, при необходимости возможно повторное введение препарата. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл или перорально 150мг пролонгированный 100мг. | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные капсулы 150мг 1 р/д, капс. таб. 100 мг 2 р/д | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл или перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия - разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 8 | Парацетамол 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл или ректально 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза - 500 мг – 1,0 г (1-2 таблетки) до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 4,0 г. Детям от 6 до 12 лет: разовая доза – 250 мг – 500 мг по 250 мг – 500 мг до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 1,5 г - 2,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% - 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг). | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P.aeruginosa) или | Внутривенно и внутримышечно Взрослые: 3,0 - 6,0 г/сут в 2-3 введения (при синегнойной инфекции - 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
Другие виды лечения, оказываемые на стационарном уровне:
· физиолечение (УВЧ-терапия, электрофорез, УФО).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Дальнейшее ведение:
· физиолечение (УЗТ, электрофорез);
· дыхательная гимнастика.
Индикаторы эффективности лечения:
· отсутствие воспаления в надкостнице;
· отсутствие воспалительных осложнений;
· восстановление функции полного открывания рта, жевания, глотания.
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· повышение температуры тела;
· боль и припухлость мягких тканей;
· сглаженность переходной складки;
· слизистая оболочка переходной складки полости рта гиперемирована, отечна, напряжена;
· нарушение функции жевания;
Показания для плановой госпитализации: нет.
Профилактика
Информация
Указание на отсутствие конфликта интересов: нет.
Условия пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Читайте также:


