Дефицит фолиевой кислоты и атеросклероз. Инфекционная и вирусная теории атеросклероза.
Добавил пользователь Дмитрий К. Обновлено: 20.01.2026
Атеросклероз - одно из самых распространенных заболеваний. Пожалуй, не найти на Земле взрослого человека, который в той или иной степени не страдал бы от его последствий. На факультете фундаментальной медицины Московского государственного университета имени М. В. Ломоносова ведется работа по этой тематике. Факультет, созданный в 1993 году, дает будущим врачам не только медицинское, но и фундаментальное естественно-научное образование, позволяющее им работать со сложнейшим медицинским оборудованием, широко использовать мировые информационные ресурсы, глубоко понимать те процессы в организме, которые протекают в норме и патологии. Студенты старших курсов активно привлекаются к научной работе. Итак, теорий, объясняющих причины возникновения отложений на стенках кровеносных сосудов, - множество, но ни одна из них до сих пор не может претендовать на универсальность. Поэтому и эффективной профилактики и лечения атеросклероза пока не существует. В статье кратко изложены все наиболее значительные теории атерогенеза. На основе этих общепринятых воззрений, а также экспериментальных данных, полученных на факультете фундаментальной медицины МГУ им. М. В. Ломоносова, автором делается попытка сформулировать объединительную теорию возникновения атеросклероза.
Ишемическая болезнь сердца, стенокардия, инфаркт миокарда, инсульт - все эти заболевания сердечно-сосудистой системы, ставшие терминами уже не столь медицинского, сколь бытового звучания, являются, по данным Всемирной организации здравоохранения (ВОЗ), причиной более 50% смертей в таких странах, как США, Германия и Великобритания. Они следствие одного и того же процесса - атеросклеротического поражения стенок кровеносных сосудов. Неожиданные провалы памяти, забывчивость - это первые симптомы и проявления развивающегося атеросклероза.
Снимок фрагмента кровеносного сосуда со зрелой атеро-склеротической бляшкой у больного после инсульта. Стрелкой отмечен сохранившийся просвет сосуда. Справа в схематическом виде представлены поперечное сечение сосуда, его структура и строение бляшки.
Само слово "атеросклероз" в переводе с древнегреческого означает "кашицеобразное уплотнение" (от "athere" - каша и "sclerosis" - уплотнение). Этот термин довольно точно описывает основное проявление атеросклероза - появление отложений на внутренней поверхности стенки кровеносного сосуда, которые называются бляшками. Они состоят из плотной соединительной ткани с кашицеобразной липидной массой в центре.
Молодые часто думают, что атеросклероз - удел пожилых людей. Но бессимптомные проявления атеросклероза в виде отложений на сосудах можно заметить уже у шестилетних детей. Получается, что, не успев вырасти, малыш стареет, так как атеросклероз принято считать признаком старения. Все чаще встречается детский и юношеский атеросклероз с характерными симптомами. Можно сказать - атеросклероз молодеет прямо на глазах.
Попробуем объяснить, что такое атеросклероз, проведя аналогию между кровеносными сосудами и трубами водоснабжения. Действительно, сосуды подобны трубам, на стенках которых со временем появляются накипь и другие отложения, существенно уменьшающие их просвет. И в кровеносных сосудах тоже постепенно образуется своего рода накипь. Это вызывает сужение их просвета, а следовательно, ухудшается кровоснабжение головного мозга и других органов, и у человека появляются первые признаки атеросклероза.
Каким образом "засоряются" наши кровеносные сосуды? Что является причиной атеросклероза и как этому противодействовать - вот серьезнейшие проблемы, стоящие перед современной медициной.
На этот счет существует довольно много разнообразных теорий. Остановимся на наиболее существенных.
ЛИПИДНАЯ ТЕОРИЯ АТЕРОСКЛЕРОЗА
Кровь - это сложная биологическая система, и поэтому, естественно, что все ее компоненты в той или иной мере могут быть представлены в атеросклеротических бляшках на стенках сосудов. В том числе в отложениях на стенках кровеносных сосудов содержится большое количество холестерина. Холестерин относится к липидам, то есть к жироподобным веществам. Он входит в состав клеток нашего организма как их
структурная основа, являясь одним из основных компонентов клеточных мембран. Наши клетки могут перерабатывать его в другие вещества, также играющие важнейшую роль в поддержании жизнедеятельности организма. В частности, холестерин - предшественник многих гормонов (кортикостероидов, андрогенов, эстрогенов, прогестинов), желчных кислот и ряда других соединений.
То, что холестерин в большом количестве представлен в отложениях на стенках сосудов - в атеросклероти ческих бляшках, и послужило основанием для ряда теоретических воззрений, рассматривающих это вещество как главную причину атеросклероза. Начало этих теорий берет отсчет с 15-20-х годов XX века. В первых научных работах (Н. Аничков, 1915) атерогенез рассматривался как результат нарушения обмена холестерина. Предполагалось, что увеличение поступления холестерина с пищей приводит к его накоплению в тканях сосудистой стенки и развитию атеросклеротических изменений. И в самом деле, диета с повышенным содержанием холестерина вызывала у экспериментальных животных развитие атеросклероза. Поэтому гиперхолестеринемия, то есть повышенное содержание холестерина в крови, стала считаться одним из факторов риска развития атеросклероза у человека.
Но уже в 20-30-е годы ученым стало ясно, что это не совсем так. Оказалось, что за атерогенез ответстве нен не вообще холестерин, а только холестерин крови. Более того - во многих случаях атеросклероз может развиваться без гиперхолестеринемии, и, наоборот, гиперхолестеринемия может не вызывать атеросклеро за. Поэтому объяснить развитие атеросклеротических изменений только лишь нарушением холестеринового обмена нельзя.
В 40-50-е годы ученые обратили внимание на молекулы - переносчики холестерина. Холестерин, как и большинство других липидов, нерастворим в плазме крови. Поэтому в организме липиды переносятся белково-липидными комплексами - липопротеинами (ЛП). ЛП - это мельчайшие жиросодержащие частички типа шариков, заключенных в оболочку. Снаружи оболочка по своей природе гидрофильна, то есть легко смачивается водой. В нее встроены белковые молекулы, называемые апобелками. Внутренняя же сторона оболочки, наоборот, гидрофобна, то есть не смачивается водой. Она окружает липидную (жироподобную) часть ЛП, в которую включаются переносимые липиды и в их числе холестерин.
Постепенно в науке сформировалось представление о том, что нарушение метаболизма переносчиков холестерина липопротеинов - повышение их содержания в плазме крови вызывает развитие атеросклероза. Однако оказалось, что, хотя высокая концентрация ЛП и может привести к атеросклерозу, прямой связи между степенью атеросклероза и содержанием ЛП в крови все же нет.
В 60-е годы было обнаружено, что ЛП неоднородны по плотности, видам апобелков, липидному составу, а также и по влиянию на развитие атеросклеротических изменений в кровеносных сосудах. В наибольшей степени атерогенны ЛП низкой и очень низкой плотности. ЛП высокой плотности, напротив, предотвращают атеросклероз, что подтвердили не только эксперименты на животных, но и многочисленные клинические данные. Это звучит убедительно, поскольку ЛП низкой и очень низкой плотности переносят липиды в периферические ткани - при их избыточном содержании в плазме крови вероятность развития атеросклероза резко увеличивается. Наоборот, ЛП высокой плотности переносят липиды из тканей в печень, тем самым препятствуя атерогенезу.
Казалось бы, причина развития атеросклероза наконец-то найдена. Но тем не менее в современной науке появились и другие, не менее обоснованные теории атерогенеза.
ПАРАЗИТАРНАЯ ТЕОРИЯ
Какая связь между отложениями в сосудах и инфекционными заболеваниями? Оказывается - прямая. Еще на заре изучения причин развития атеросклероза, в начале ХХ века, обнаружили, что повреждение стенки кровеносного сосуда является одной из наиболее вероятных предпосылок для образования атеросклероти ческой бляшки. А ведь стенка сосуда может стать мишенью воздействия микроорганизмов. Поэтому легко предположить, что одним из следствий тяжелых инфекций, сопровождающихся попаданием микробов в кровь, будет атеросклероз.
Но оказалось, что микроорганизмы могут вызывать образование отложений на стенках сосудов и без других симптомов инфекционного заболевания. В 1978 году группа американских ученых обнаружила, что индуцировать образование атеросклеротических бляшек у экспериментальных животных можно, заразив их цитомегаловирусом. Причем содержание холестерина в крови (а экспериментальные животные были разделены на несколько групп, получавших с пищей разное количество холестерина) в этом случае не влияет на тяжесть атеросклероза. Аналогичные результаты были получены и для других вирусов. Но настоящий переворот в представлениях об атерогенезе произвело обнаружение в атеросклеротических бляшках возбудителей бактериальной пневмонии - Chlamydia pneumoniae. Автором этого открытия можно считать доктора из университета штата Юта в США Джозефа Мухлештейна, опубликовавшего результаты своих сенсационных исследова ний в журнале Американского колледжа кардиологии. Он обнаружил в коронарных артериях у 80% больных атеросклерозом хламидии. В то же время у здоровых людей хламидии в сосудах встречаются только в 4% случаев.
Эта работа стала началом паразитарной теории атерогенеза. Результаты доктора Мухлештейна были подтверждены целым рядом исследователей. Что же получается, атеросклероз - инфекционное заболевание? И для того, чтобы защититься от атеросклероза и его последствий, вовсе не обязательно переходить на диеты с низким содержанием холестерина, а просто нужно носить защитную маску? И врачи должны выписывать больным атеросклерозом не препараты, снижающие уровень холестерина в крови, а антибиотики?
Что ж, это вполне реально. Ведь, к примеру, раньше считалось, что в кислой среде желудочного сока не может существовать ни один микроорганизм. И лишь совсем недавно были обнаружены особые бактерии-хеликобактеры, благополучно живущие в желудке и разрушающие его слизистую оболочку. Поэтому теперь пациенты с тяжелыми формами язвенной болезни желудка не отправляются под нож хирурга для удаления язвы (вместе с частью желудка), как это делалось раньше, а просто принимают антибиотики, что значитель но увеличивает эффективность терапевтического лечения. То же самое может произойти и с атеросклеро зом. Об этом свидетельствуют данные о возрастающем интересе исследователей к паразитарной теории.
Но паразитарная и липидная концепции возникновения и развития атеросклероза охватывают далеко не все современные теории атерогенеза. Сегодня можно выделить как минимум восемь основных научных теорий атерогенеза, ни одна из которых не была ни строго доказана, ни опровергнута.
Среди наиболее важных теорий можно упомянуть нервно-метаболическую, рассматривающую атеросклероз как следствие нарушения нервно-эндокринного контроля состояния кровеносных сосудов. Ее разновидностью является эмоционально-стрессовая, по которой причина таких нарушений заключается в стрессорных воздействиях. С обеими вышеуказанными теориями связана так называемая простациклиновая гипотеза, предполага ющая, что атеросклероз развивается вследствие нарушения механизма синтеза простагландина I2 (простацик лина), обеспечивающего расширение кровеносных сосудов и снижение проницаемости клеток, выстилающих их внутреннюю стенку.
Существует также так называемая тромбогенная теория. Она рассматривает в качестве причины атерогенеза локальное нарушение свертываемости крови, вызывающее местный тромбоз с последующим формированием атеросклеротической бляшки. С ней связана теория "response-to-injury" ("ответ на повреждение"), созданная в 1970-х годах. Согласно этой теории, атеросклероз возникает вследствие локальных повреждений клеток внутренней поверхности сосуда, причина которых неизвестна. К поврежденной сосудистой стенке начинают прилипать тромбоциты. Это, в свою очередь, может вызывать местный тромбоз. Кроме того, при формировании тромба тромбоциты выбрасывают в плазму крови вещества, вызывающие развитие всего комплекса изменений стенки сосуда, характерных для атеросклероза.
Можно также упомянуть и теорию, которая рассматривает атеросклероз как следствие старческого изменения артериальной стенки (геронтологическая теория И. Давыдовского, 1966).
ГДЕ ЖЕ КЛЮЧЕВОЕ ЗВЕНО?
Итак, теорий атерогенеза - множество. В подобных случаях в медицинской литературе такое заболевание называют полиэтиологическим. Это означает, что его возникновение зависит от множества различных факторов. Еще говорят: "Когда теорий много, значит - их нет совсем". Можно сказать, причина атеросклероза пока неизвестна.
Однако, так как воздействие всех этих факторов приводит к одному и тому же результату, можно предположить, что в их действии есть какое-то общее звено. Не зная его, невозможно найти адекватных мер по профилактике атеросклероза. Можно лишь воздействовать на отдельные факторы атерогенеза, например снижать содержание холестерина в крови.
Поэтому создание объединительной теории возникновения атеросклероза - одна из важнейших задач, стоящих перед учеными-медиками. На факультете фундаментальной медицины МГУ мы изучали свойства ЛП и обнаружили важное обстоятельство. Оказывается, ЛП легко могут модифицироваться под действием самых разнообразных факторов, в том числе и окислительных агентов. При этом ЛП делаются "клейкими". Другими словами, ЛП при любой модификации слипаются, образуя более крупные частицы. Это натолкнуло нас на мысль, что, возможно, модификация ЛП, сопровождающаяся их склеиванием, собственно и есть тот спусковой механизм, который вызывает образование атеросклеротических бляшек в сосудах.
Что же это за модификация? ЛП, как выше уже отмечалось, - жировая субстанция, заключенная в оболочку, наподобие полиэтиленовых пакетиков с маслом. У неповрежденных природных ЛП пакетики целые, и масло, содержащееся в них, не просачивается наружу. С такими пакетиками ничего не произойдет, даже если, образно говоря, их непрерывн о встряхивать и комкать. Представим теперь, что пакетики облили чем-то очень едким. После этого они сразу же могут потерять эластичность и стать жесткими. При любой деформации поверхность таких пакетиков начнет растрескиваться, и через микротрещинки содержимое будет сочиться наружу, делая их поверхность клейкой. Нарисованная картина, хоть и является упрощенной, но наглядно объясняет, что имеется в виду, когда говорится о модификации ЛП.
Поэтому и возникла идея о роли модификации ЛП, как непосредственной причине образования атероскле ротической бляшки. Об этом на ставшей уже для факультета фундаментальной медицины традиционной пятой по счету студенческой научной конференции сделал доклад (в котором более строго и предметно излагались материалы данной статьи) студент 4-го курса Денис Шашурин. Его научная работа "Окислительная модификация липопротеинов как ключевое звено в теориях атерогенеза", выполненная на кафедре физико-химических основ медицины под моим руководством, авторитетным жюри была признана лучшей. Действительно ли любой механизм возникновения атеросклероза включает в себя стадию модификации ЛП? От ответа на этот вопрос зависит, насколько предложенная нами объединительная теория атерогенеза убедительна. Здесь мы попытаемся привести доводы Д. Шашурина, изложенные в его докладе, применительно к конкретным теориям, о которых рассказывалось выше.
Начнем с бактериальной теории атерогенеза. Из литературных данных известно, что хламидии, паразитиру ющие в стенках кровеносных сосудов, могут вызывать окисление ЛП. Аналогичный механизм действия возможен и у вирусов.
Тромбогенный механизм возникновения атеросклероза также может включать окислительную модификацию ЛП. Показано, что появление окисленных ЛП в тканях сосудистой стенки увеличивает прилипание к ней тромбоцитов, что и может стать первой стадией образования тромбов. Следовательно, окислительная модификация ЛП может приводить к локальному тромбозу, а это, в свою очередь, - к развитию атеросклероза.
Но все это - лишь косвенные доказательства, основанные на литературных данных. А вот для эмоциональ но-стрессовой теории нами были получены некоторые прямые экспериментальные подтверждения.
Известно, что атеросклероз наиболее часто развивается у людей, подвергающихся большим психоэмоциональным нагрузкам. Основной посредник стресса в организме человека - адреналин. В экстремальных ситуациях в кровь выбрасывается огромное количество этого вещества - "кровь кипит". Нами было показано, что адреналин обладает очень опасным свойством для организма - он генерирует активные формы кислорода. Именно активные формы кислорода и окисляют липопротеи новые шарики, повреждая их и делая клейкими. Такие поврежденные ЛП слипаются, образуя крупные частицы, которые могут прилипать к стенкам сосудов и закупоривать их. По нашим данным, адреналин окислял ЛП в тех концентрациях, которые имеются в крови при сильном стрессе. А это уже доказательство того, что одной из причин атеросклероза может быть стресс.
Итак, окислительная модификация ЛП способна связать между собой все существующие представления об атерогенезе, соединив их в единую теорию. Конечно, для ее создания необходимо еще множество дополнительных экспериментальных данных. Но в любом случае такая единая теория могла бы стать научной основой профилактики и лечения атеросклероза.
Доктор биологических наук Ю. Петренко,
профессор Российского государственного медицинского университета
и факультета фундаментальной медицины МГУ им. М. В. Ломоносова.
К проблемам атеросклероза журнал "Наука и жизнь" обращался не один раз. Напоминаем некоторые публикации:
1. В борьбу с тромбами вступил фибринолизин. (Беседа с профессором Б. А. Кудряшовым , доктором медицинских наук Е.И. Чазовым и кандидатом медицинских наук В. М. Панченко. Записал И. Губарев.) № 5, 1964.
2. Академик АМН СССР А. Мясников. Атеросклероз. № 2, 1965.
3. Академик АМН СССР Е. Чазов. Нервная система и сердечно-сосудистые заболевания . № 12, 1973.
4. Атеросклероз и питание. (Реферат статьиН. Власовой, И. Гительзона и Ю. Окладникова "Липидный обмен у коренных жителей Крайнего Севера Красноярского края", опубликованной в журнале "Вопросы питания".) № 5, 1975.
5. Академик АН СССР Е. Чазов, профессор А. Вихерт. Правда об атеросклерозе . № 11, 1977.
6. Кандидат медицинских наук С. Новикова. Атеросклероз и генная терапия. № 11, 1989.
Дефицит фолиевой кислоты и атеросклероз. Инфекционная и вирусная теории атеросклероза.
Поражение атеросклерозом коронарных артерий. Поражение атеросклерозом церебральных артерий.
Поражение атеросклерозом коронарных артерий — процесс хронический, развивающийся в течение многих лет, — происходит поражение коронарных артерий (они грубеют, в них нарушается кровоток) не в одной, а в нескольких зонах Могут быть различными типы артерий, в которых развиваются бляшки и места их образования, что проявляется неодинаковыми симптомами Первым сигналом поражения коронарных артерий являются кратковременные приступообразные давящие и/или жгучие боли в загрудинной области (появление стенокардии) либо смещение интервала ST на ЭКГ (безболевая ишемия миокарда — хуже, так как нет сигнала больному) На раннем этапе развития атеросклероза коронарных артерий процесс может быть клинически бессимптомный, так как в состоянии покоя сердце получает достаточно крови для обеспечения потребностей его миокарда, но недостаточно при значимой ФН или эмоциональных возбуждениях.
При этом появляется симптоматика стенокардии напряжения. Стенокардия обычно свидетельствует об окклюзии более 50% просвета, по крайней мере одной из основных коронарных артерий Стабильная форма стенокардии может сохраняться в течение нескольких месяцев или лет Затем внезапно боли становятся сильнее, что обычно свидетельствует о критическом стенозировании артерии (более 90%) Иногда часть больных узнает о наличии у них выраженного атеросклероза коронарных артерий только при развитии первого ИМ («с атеросклерозом живут, а умирают от ИМ») Поэтому в странах Западной Европы врач, не назначающий больному стенокардией терапию, корригирующую уровень липидов, — редкость Выделяют две клинические фазы эволюции атеросклероза коронарной артерии
• первую — формируется стабильная атеросклеротическая бляшка (плотная, с гладкой поверхностью), которая суживает просвет артерии и вызывает развитие стабильной стенокардии,
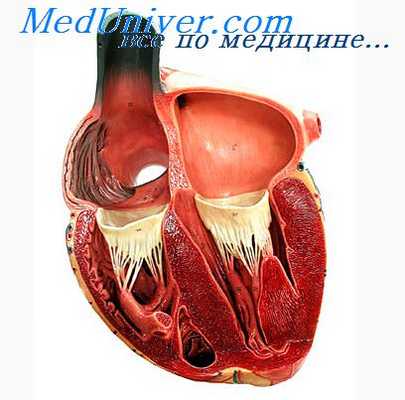
• вторую — бляшка «дестабилизируется», становится рыхлой, склонной к разрыву Повреждение (разрывы) этой уязвимой бляшки обычно возникают в переходной зоне и в «покрышке» бляшки Оно приводит к формированию тромбоцитарного тромба, последующей полной окклюзии артерии и развитию острого коронарного синдрома (ОКС) — нестабильной стенокардии или ИМ (их соотношение 11) Тромб в пораженных коронарных артериях при нестабильной стенокардии преимущественно «белый», а при ИМ (которому предшествовало повышение ST) — «красный» (из-за большого количества эритроцитов и фибрина) Это в определенной степени объясняет эффективность тромболизиса у больных с повышением ST на ЭКГ и отсутствием таковой при нестабильной стенокардии или ИМ без подьема ST
Поражение атеросклерозом церебральных артерий (обычно внечерепных) встречается чаще, чем коронарных артерий Частое место локализации атеросклеротических бляшек в области шеи — проксимальная часть внутренней сонной артерии, реже — место ее бифуркации Атеросклероз крупных артерий шеи (каротидных или вертебральных) — частая причина ТИА и эмболов (обычно состоящих из остатков бляшки, агрегатов эритроцитов и тромбоцитов, кристаллов холестерина и сгустков фибрина) в головной мозг Атеросклеротические бляшки обычно находятся в зоне бифуркации сонной артерии Преходящие симптомы ишемии мозга возникают нередко вследствие мик-роэмболий из разрушенных и изъязвленных атеросклеротических бляшек Тромб, оторвавшийся от бляшки (вместе с кристаллами холестерина, сгустками фибрина, остатками бляшки), выносится кровью в мозговой сосуд и там, оказавшись в сосуде более мелкого калибра, приводит к развитию ишемического инсульта
Выраженному церебральному атеросклерозу, как правило, сопутствуют значительные склеротические изменения артерий сетчатки глаза (верифицируются офтальмоскопией) Атеросклероз церебральных артерий может вызвать головокружение, внезапную слабость или потерю речи и формирование симптоматики дисциркуляторной энцефалопатии (хронической ишемии мозга, согласно МКБ-10) при возникновении в ткани мозга очажков некроза и ишемически измененных нервных клеток. Эти изменения могут стать постоянным состоянием, если произошла полная окклюзия артерии или если бляшка так изменила стенку артерии, что вызвала ее разрушение, приведшее к кровоизлиянию в мозг. На ранней стадии поражения атеросклерозом возникает триада симптомов: головная боль, головокружение и ослабление памяти на недавние события (больной забывает куда положил вещи, с трудом запоминает недавно услышанное), но на события детских лет память хорошая.
Дополнительно возникают ощущение звона в ушах, снижение работоспособности, повышение утомляемости, эмоциональная лабильность и умеренная бессонница. В более поздних стадиях прогрессирует снижение памяти (в том числе и профессиональной, но она сохраняется значительно дольше) и интеллекта (вплоть до глубокой деменции). Идет распад личности (резко снижаются круг интересов и критика, ухудшается характер, появляются слезливость при эмоциональных стрессах и неуживчивость), формируются паркинсонизм, ТИА с длительностью симптоматики менее 1 суток (приступы преходящих нарушений речи, зрения, походки и статики, появление парезов, онемений рук или ног) и ишемические инсульты (длительность симптомов более 1 суток). Лицо становится маловыразительным (амимичным), взгляд тусклым (нет живости), появляется неуверенная и шаркающаяся походка с укороченным шагом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дефицит фолиевой кислоты, приводящий к нарушению обменных процессов и метаболизма аминокислоты гомоцистеина Дефицит фолиевой кислоты по значимости в развитии атеросклероза не уступает гиперхолестеринемии Количество гомоцистеина в тканях и в крови при этом увеличивается, что повреждает структуру стенки сосуда и негативно влияет на функцию эндотелия (нарушается сосудодвигательная регуляция и антикоагулянтные свойства эндотелия), появляется и го-моцистеинурия Кроме негативного влияния на функцию эндотелия гипергомоцистеинемия вызывает изменения в стенке сосудов, характерные для атеросклероза, стимулирует пролиферацию ГМК и способствует росту атеросклеротической бляшки Степень гипергомоцистеинемии часто прямо коррелирует с гиперхолестеринемией.
На фоне выраженного дефицита фолиевой кислоты наблюдаются тяжелейшие атеросклеротические поражения коронарных артерий (развитие ИБС), церебральных (существенно повышается риск инсультов) или сонных и других артерий
Инфекционная и вирусная теории атеросклероза активно обсуждаются в последнее время Воспалительная реакция лежит в основе всех этапов атеросклеротического повреждения Хламидия пневмонии, Н. pylon, herpes simplex играют определенную роль в патогенезе атеросклероза Отмечено, что атеросклероз и патология сердца связаны (особенно в возрасте 45-55 лет) с хламидией пневмонии Так, у взрослых частота выявления антител к ней превышает 50% Имеются разновидности герпес-вирусов (Коксаки, простой герпес, 1-й и/или 2-й типы, цитомегаловирус и вирус Эбстайна—Барра) и вирус гепатита А, которые могут повреждать эндотелий сосудов Точный механизм поражения артерий вирусом не ясен.
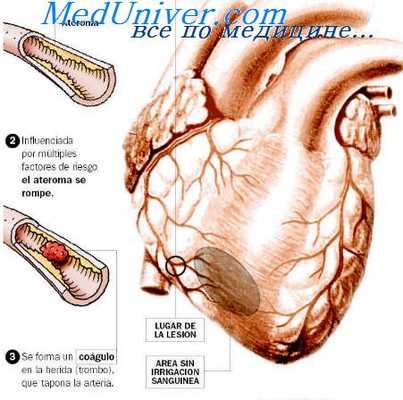
Вероятно, в пораженных им эндотелиальных клетках артерий нарушается липидный обмен, что и обусловливает появление гиперхолестеринемии Пока имеются лишь экспериментальные доказательства этой теории. Атеросклероз — процесс воспалительный, хроническое воспаление в эндотелии верифицируется высокими уровнями С-реактивного протеина (СРП), его повышение указывает на наличие «нестабильных» бляшек и провоспалительных цитоки-нов (как и при других видах воспаления). Моноциты, макрофаги и Т-лимфоциты, работающие в ходе развития атеросклероза, — это типично воспалительные клетки. При атеросклерозе в ходе хронического воспаления также повышаются уровни реактивных форм кислорода вследствие дисбаланса (их синтез превышает уровень антиоксидантной защиты). Полагают, что наличие воспаления в бляшке (воздействие хламидии, пневмококка) делает ее более уязвимой (повышается риск ее разрыва), что благоприятствует развитию острого коронарного синдрома (ОКС).
Причиной этого могут быть и неинфекционные факторы (оксидантный стресс, гемодинамические нарушения).
Повреждение эндотелия — это инициирующий момент атеросклероза. Развитие атеросклероза может быть обусловлено неблагоприятным воздействием на эндотелий повреждающих факторов: СО (у курильщиков); гемодинамических факторов (например, внезапное повышение АД у гипертоников); вирусов и хламидии; окисленных (модифицированных) ЛПНП и нарушением синтеза N0. В зоне повреждения фиксируются тромбоциты, их активация приводит к каскаду клеточных реакций, способствующих формированию бляшки. Модифицированная теория включает сочетание липидных нарушений и повреждения эндотелия, дополняющих друг друга.
Таким образом, комплексное воздействие патогенетических ФР (затрагивающих рецепторный аппарат, эндотелий и липидный обмен) обусловливает развитие сложных реакций и атеросклероза.
В течении атеросклероза выделяют этапы:
• прогрессирования — гиперхолестеринемия, увеличение концентрации ХСЛПОНП и ХСЛПНП, формирование атеросклеротических бляшек с развитием клинической симптоматики атеросклероза (например, появление стенокардии и ИМ);
• обратного развития атеросклеротических бляшек;
• стабилизации.
В формировании атеросклеротической бляшки (морфологической основы атеросклероза) участвуют как общие, так и местные факторы. Очень многое зависит и от генетической предрасположенности организма к развитию атеросклероза. Если общие факторы (гиперхолестеринемия, рост концентрации ХСЛПОНП, ХСЛПНП и снижение уровня ХСЛПВП) сочетаются с местными (пролиферация ГМК, дезорганизация эндотелиальных клеток и повышение проницаемости сосудистой стенки) на уровне интимы артериальной стенки (ее больше всего поражает атеросклероз), то начинается формирование атеросклеротической бляшки.
Атерогенез. Этапы развития атеросклероза. Местные причины атеросклероза.
Задолго до клинических проявлений атеросклероза в интиме и подслизистом слое артерий запускается сложный патогенетический механизм формирования бляшки. Ее развитие представляет условный стадийный процесс: начальные поражения (рост проницаемости эндотелия, адгезия и миграция моноцитов, появление отдельных пенистых клеток, миграция ГМК) -> липидные полоски и пятна (не возвышающиеся над поверхностью) -> «перламутровые» бляшки, возвышающиеся над поверхностью интимы (атерома со сформировавшимся липидным ядром) -> фиброатерома (имеет липидное ядро и «покрышку») -> фиброз и кальциноз бляшек (отложение большого количества солей кальция) -> ослабление и разрывы бляшки с изъязвлением, наложением и ростом тромботических масс (интрамуральные тромбозы, приводящие к различной степени нарушениям кровотока в артериях) и последующая утрата эластичности и сократимости артерий.
На начальных этапах атеросклероза формируются атерогенная гиперлипопротеинемия под действием ФР и ряда этиологических причин (нарушение функции печени, кишечника, эндокринных желез) и внеклеточное накоплениелипидов (и их модификация) в интиме артерий (инфильтрация модифицированными ЛП сосудистой стенки). Атерогенные ХСЛПНП проникают в интиму артерий вследствие дисфункции эндотелия — повышения его проницаемости и адгезивности, нарушения удаления ХС из интимы артерий, активации ПОЛ и включения иммунных механизмов за счет образования антител к атерогенным ХСЛПНП.
При атеросклерозе также возникает поломка транспорта ХС, рецепторов и эндотелия артерий. Если отмечается избыток липидов в клетке, то активируются процессы ПОЛ и ХС становится чужеродным для клетки.
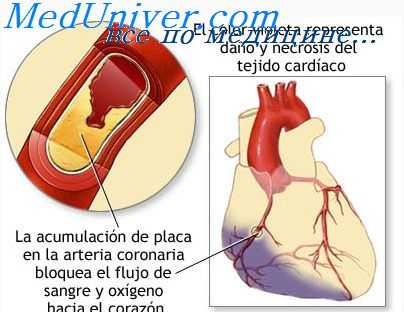
В начале формирования атеросклероза выделяют следующие важные местные механизмы атерогенеза:
• дисфункция и травма эндотелия (десквамация) - первичное событие в атеросклеротическом повреждении. Функциональная целостность эндотелия обеспечивает барьерную, антиатерогенную и антитромботическую активность стенки артерии Любое из этих нарушений приводит к развитию атеросклероза В его патогенезе эндотелий — одновременно медиатор и «мишень» патологического процесса При дисфункции эндотелия создаются условия для турбулентного потока крови и развития атеросклеротической бляшки,
• миграция ГМК из медии в интиму,
• прилипание тромбоцитов к оголенной соединительной ткани, что благоприятствует агрегации тромбоцитов и микротромбообразованию Позднее здесь развивается фиброз, отложения липидов, некроз и кальцификация
Под действием классических ФР (курения, гиперхолестеринемии, воспаления, АГ, СД, старения, менопаузы и др ) формируется дезорганизация эндотелиальных клеток артерий (нарушается барьерная функция эндотелия), в результате чего снижается синтез и выделение N0, повышаются экспрессия на поверхности эндотелия веществ, притягивающих воспалительные клетки, и проницаемость сосудистой стенки Все это приводит к притоку и инфильтрации субэндотелиального слоя стенок артерий воспалительными клетками крови (лимфоциты, макрофаги) и белками плазмы (СРП и др).
Последнее благоприятствует изменению функциональных свойств эндотелия повышению проницаемости интимы, росту клеточной инфильтрации стенки артерии
Причины дисфункции эндотелия артерий
• высокие гемодинамические нагрузки крови на стенку артерии, ее «износ» вследствие гидродинамических ударов крови по эндотелию в участках разветвления артерий либо их высокой кривизны (появляется вихревой или турбулентный кровоток),
• токсические и раздражающие влияния (например, факторы, возникающие при курении),
• неблагоприятное воздействие циркулирующих иммунных комплексов, моноцитов, вирусов, ЛП, сопутствующих гиперхолестеринемии, продуктов гликозилирования белка у больных СД и вазоактивных аминов (норадреналин, ангиотензин),
• повышенный уровень ХСЛПНП и гомоцистеина,
• секреция в кровоток избыточных количеств биологически активных веществ (БАВ) (адреналин стимулирует сокращение эндотелия клеток и расширение щелей в нем) и эндотелийзависимого супероксида (усиливает окисление ХСЛПНП и последующее повреждение мембран эндотелия), • локальное снижение выработки эндотелием сосудов N0, препятствующего адгезии и агрегации тромбоцитов и не дающего проникать моноцитам в эти зоны (по мере прогрессирования повреждения эндотелия идет потеря антиагрегатных свойств нормальной стенки, благоприятствующая муральным тромбозам)
Число дефектов эндотелия с возрастом увеличивается (это «расплата» за АГ, курение и другие ФР), что приводит к нарушению релаксации и локальной выработки N0, а в последующем — к повышению агрегация тромбоцитов и их адгезии в эту зону (тромбоциты прилипают к субэндотелиальному коллагену) Повреждение эндотелия — общий механизм формирования АГ и атеросклероза
Фолиеводефицитная анемия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фолиеводефицитная анемия: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия, обусловленная дефицитом фолиевой кислоты, которую еще называют витамином В9, – заболевание крови, которое характеризуется снижением количества гемоглобина и эритроцитов (красных кровяных телец).
В обычных условиях она синтезируется микрофлорой кишечника и поступает в организм в составе фолатов с пищей растительного происхождения (бобовыми, мукой грубого помола, спаржей, шпинатом, листьями салата, брокколи, говяжьей печенью).

В организме фолиевая кислота присутствует в виде своей коферментной формы - тетрагидрофолиевой кислоты, активно участвующей в синтезе глутаминовой кислоты, пиримидиновых и пуриновых оснований, а также тимидинмонофосфата – компонента ДНК. При фолиеводефицитной анемии, в первую очередь, нарушается синтез нуклеиновых кислот активно делящихся кроветворных клеток, в результате чего развивается анемия, часто сочетающаяся с лейкопенией и тромбоцитопенией.
Причины появления фолиеводефицитной анемии
В основе развития фолиеводефицитной анемии – множество различных причин и факторов риска. Запас фолиевой кислоты в организме незначительный, поэтому его постоянно необходимо восполнять.
Одной из основных причин развития дефицита витамина В9 является его недостаточное потребление с пищей.
Часто проблема недостатка фолиевой кислоты в организме наблюдается у лиц, злоупотребляющих алкоголем, психотропными веществами. Люди, потребляющие мало овощей и фруктов, особенно пожилые, также входят в группу риска развития дефицита витамина В9.
Фолиевая кислота участвует в процессе деления клеток и необходима в большом количестве для их роста и быстрого обновления.
В связи с этим распространенной причиной развития фолиеводефицитной анемии является избыточная потребность в фолиевой кислоте при низком поступлении ее с пищей. К группе риска относятся женщины в период беременности и лактации, дети в период интенсивного роста, подростки. Также в большом количестве фолиевой кислоты нуждаются люди, страдающие хроническими кожными заболеваниями, например псориазом, экземой.
Гемолитические анемии (при которых по разным причинам происходит усиленное разрушение эритроцитов) различного происхождения также способствуют развитию дефицита фолиевой кислоты.
Нарушение всасывания фолиевой кислоты возникает при различных заболеваниях кишечника, которые характеризуются синдромом мальабсорбции (снижением функции всасывания питательных веществ в кишечнике).
К ним относятся воспалительные заболевания кишечника (например, болезнь Крона), глютеновая энтеропатия (целиакия), пищевая аллергия у детей с кишечными проявлениями, лактазная недостаточность.
У детей в развитии фолиеводефицитной анемии значительную роль играют следующие факторы риска: недоношенность, маленькая масса тела при рождении (менее 2500 г), вскармливание цельным козьим молоком, использование неадаптированных молочных смесей, частые инфекционно-воспалительные заболевания, в том числе желудочно-кишечного тракта. Различные энтериты (воспаления тонкого кишечника) представляют особую опасность развития анемии у детей раннего возраста.
Лекарственные препараты и токсические вещества способны нарушить процесс всасывания и обмена фолиевой кислоты в организме.
Некоторые препараты (например, метотрексат, используемый для терапии онкозаболеваний, псориаза, ревматоидного артрита и т.д.) являются антагонистами фолиевой кислоты. Противосудорожные лекарственные вещества также способны привести к дефициту фолиевой кислоты в организме.
К редким причинам развития фолиеводефицитной анемии относят наследственные дефекты обмена фолиевой кислоты, связанные с недостаточностью ферментных систем.
Классификация фолиеводефицитной анемии
Общепринятой классификации фолиеводефицитной анемии не существует. Однако любая анемия подразделяется на степени тяжести в зависимости от уровня снижения гемоглобина крови. Для детей старше 6 лет и взрослых действует следующая классификация:
- анемия легкой степени тяжести: уровень гемоглобина от 90 до 120 г/л;
- анемия средней степени тяжести: уровень гемоглобина от 70 до 89 г/л;
- тяжелая анемия: уровень гемоглобина ниже 70 г/л.
Согласно МКБ-10 выделяют следующие виды фолиеводефицитной анемии:
- Фолиеводефицитная анемия, связанная с питанием.
- Фолиеводефицитная анемия медикаментозная.
- Другие фолиеводефицитные анемии.
- Фолиеводефицитная анемия неуточненная.
При исследовании крови отмечается снижение количества гемоглобина и эритроцитов, увеличиваются цветовые индексы крови (показывающие увеличение насыщения эритроцитов гемоглобином), а также размер эритроцитов. Увеличение содержания непрямого билирубина в сыворотке крови связано с разрушением «неправильных» слишком крупных эритроцитов. Нередко фолиеводефицитная анемия сочетается с В12-дефицитной анемией, при которой развиваются различные неврологические нарушения, а также сопутствует железодефицитной анемии.
Для детей грудного и раннего возраста дополнительными симптомами развития фолиеводефицитной анемии являются вялость или повышенная возбудимость, которые развиваются вследствие снижения доставки кислорода к тканям мозга.
Диагностика фолиеводефицитной анемии
Провести диагностику фолиеводефицитной анемии необходимо до начала лечения, так как нередко дефицит фолиевой кислоты сочетается с дефицитом железа, витамина В12 и белковой недостаточностью. В план необходимых лабораторных и инструментальных обследований следующие тесты:
- уровень содержания фолиевой кислоты в крови;
Фолиевая кислота − витамин, необходимый для нормального синтеза ДНК (особенно в онтогенезе) и процессов кроветворения. Синонимы: Витамин В9; Фолацин; Пте�.
Читайте также:
