Интермиттирующие менингиты. Отличие менингитов от абсцессов мозга
Добавил пользователь Владимир З. Обновлено: 09.01.2026
На основании клинических и рутинных ликворологических данных в ранние сроки развития менингита не всегда можно установить бактериальную этиологию болезни, что снижает вероятность проведения оптимальной терапии. Комплексное детальное исследование спинномоз
Basing on clinical and routine liquorologic data at the early stages of the development of meningitis, it is not always possible to establish a bacterial etiology of the disease that reduces the likelihood of optimal therapy. A comprehensive detailed study of the cerebrospinal fluid is of great importance for the diagnosis, effective treatment and prediction of outcome of disease.
Бактериальные гнойные менингиты (БГМ) занимают ведущее место в структуре нейроинфекций. Несмотря на существенные успехи в лечении БГМ летальность на протяжении последних 40 лет остается на стабильном уровне 6–24% в зависимости от этиологии БГМ и качества лечения [1–5]. Исследования, проведенные в 2008–2014 гг., повысили качество оказания медицинской помощи больным БГМ благодаря в том числе разработке и внедрению новых методов исследования спинномозговой жидкости (СМЖ): полимеразной цепной реакции (ПЦР), уровня лактата, D-димера фибрина (D-ДФ), лактатдегидрогеназы (ЛДГ) и ее изоформ, фракций белка, рН, рО2 и рСО2, исследованию показателей местного гуморального и клеточного иммунитета.
Материалы и методы исследования
Исследована СМЖ у 1806 больных БГМ различной этиологии, группу сравнения составили 25 больных серозными вирусными менингитами и 10 пациентов с невоспалительным поражением центральной нервной системы (ЦНС). Спинномозговая пункция осуществлялась при поступлении в стационар (острый период болезни), на 3–5 дни (осложненное течение) и на 8–18 дни лечения.
Результаты исследования
Бактериологическое исследование СМЖ, являясь «золотым стандартом» диагностики, обеспечивает этиологическую расшифровку менингитов не более чем в 30–40% случаев [1, 4, 6], а иммунологические методы, в частности, реакция латекс-агглютинации (РЛА), — в 60% случаев [7, 8]. Применение ПЦР позволяет расшифровать этиологию менингита в поздние сроки заболевания и на фоне проводимой антибактериальной терапии, когда бактериологический метод не дает положительного результата и количество капсульных полисахаридных антигенов в СМЖ не достаточно для их выявления методом РЛА [8–10]. Использование ПЦР также помогает дифференцировать вирусные и бактериальные менингиты в сомнительных случаях, определяя тактику лечения больного. Использование ПЦР повысило эффективность расшифровки этиологии БГМ в среднем на 40% по сравнению с результатами бактериологического и иммунологического исследований (N. meningitidis, H. influenzaе и Str. рneumoniaе), а в комплексе с другими методами этиологической диагностики менингитов позволило повысить расшифровку БГМ с 46% до 88%, а при раннем поступлении и отсутствии лечения в 100% (табл. 1).
По результатам различных методов диагностики за последние 7 лет были выявлены значительные изменения в структуре БГМ. По-прежнему ведущими возбудителями БГМ (64%) являются менингококк и пневмококк, причем отмечается снижение числа больных менингококковым менингитом в 1,25 раза (50,1–41%). Гемофильной менингит регистрируется у детей до 5 лет, и в связи с применением вакцинации число больных снизилось в 2,5 раза (с 9,9% до 4,0%). Существенным является возрастание за последние 5 лет роли стафилококкового менингита до 22,3%. Заболеваемость пневмококковым менингитом сохраняется на стабильно высоком уровне (23%). В отдельных случаях возбудителями БГМ являлись листерии, клебсиеллы, различные виды стрептококков, грамотрицательные бактерии — не более 9% (рис. 1).
При эффективной антибактериальной терапии уже через 2–3 суток концентрация лактата снижается в 1,5–2,0 раза и более, при отсутствии эффекта, неблагоприятном исходе болезни положительная динамика отсутствовала, что свидетельствует о сохранении возбудителем биологической активности в субарахноидальном пространстве. Таким образом, лактат СМЖ может использоваться как диагностический, дифференциально-диагностический и прогностический биохимический маркер при БГМ. Нами установлено наличие при менингитах в СМЖ компонентов системы гемостаза и фибринолитической активности. Наибольший интерес представляет определение D-ДФ, являющегося основным продуктом фибринолиза [13–15]. В норме уровень D-ДФ в СМЖ не превышает 0,5 µг/мл (500 мг/мл). В остром периоде болезни (при поступлении) в субарахноидальном пространстве количество его возрастает и составляет выше 1,0 µг/мл у 90% обследованных. В процессе фибринолиза воспалительного гнойного экссудата, на 3–7 дни лечения количество D-ДФ в СМЖ продолжало увеличиваться в среднем в 1,7 раза (особенно при пневмококковой этиологии менингита) и варьировало у отдельных больных от 3 до 21 µг/мл (в среднем 13,5 ± 1,41 µг/мл), что было достоверно выше (p < 0,005), чем при поступлении. При вирусных менингитах и невоспалительных заболеваниях ЦНС уровень D-ДФ не превышал 3,0 µг/мл (1,05 ± 0,28 µг/мл) (рис. 2).
Содержание D-ДФ в СМЖ коррелирует и с другими показателями, характеризующими выраженность воспалительного процесса в субарахноидальном пространстве. Коэффициент корреляции с цитозом составил 0,48, с содержанием белка — 0,65, с уровнем глюкозы — 0,65, с уровнем лактата — 0,73. При этом фибриноген у обследованных больных в СМЖ отсутствовал, что свидетельствует о высокой свертывающей активности СМЖ, приводящей к формированию фибринозных сгустков в оболочках и веществе головного мозга. Таким образом, D-ДФ может использоваться как диагностический маркер БГМ, а по динамике D-ДФ можно судить об эффективности проводимой терапии и при отсутствии его снижения — прогнозировать неблагоприятный исход болезни. Показателями, характеризующими БГМ, также являются изменения кислотности СМЖ [21, 24, 25]. рН СМЖ в норме является слабощелочной, соответствующей плазме крови за счет повышения pCO2 до 50–60 мм рт. ст. (норма 45 мм рт. ст.). При развитии БГМ ликвор у 84,5% становился более кислым (рН 7,0–7,3). Также отмечается снижение pO2 в СМЖ у более 50% больных до 40–45 мм рт. ст. (норма 60 мм рт. ст.), эти показатели имели прямую корреляцию с тяжестью состояния больного (табл. 3).
При эффективной терапии в динамике к 3-му дню лечения при БГМ рН ликвора повышается в среднем на 0,2 и составляет 7,25–7,35, повышается рО2 (более 60 мм рт. ст.), что указывает на улучшение кровотока в мозге, и снижается pCO2, которые нормализуются при осложненном течении болезни к 5–8 дню лечения. Таким образом, уровень рН СМЖ может служить диагностическим критерием БГМ, объективным показателем тяжести течения болезни и критерием оценки эффективности проводимой терапии. В СМЖ обнаружены почти все ферменты, принимающие участие в обмене веществ в мозге [12, 24–27]. Однако вследствие низкого содержания в СМЖ определение их активности связано с рядом трудностей. Из обнаруженных ферментов большее диагностическое значение имеет ЛДГ — наиболее чувствительный индикатор гипоксии и лактатрахии мозга. Активность ЛДГ в СМЖ повышается при различных поражениях головного мозга (норма 5,0–40,0 Ед/л) [19, 20]. Причем исследование изоферментного спектра ЛДГ более информативно, чем общей активности. У здоровых людей активность ЛДГ в СМЖ ниже, чем в сыворотке крови, а изоферменты ЛДГ4 и ЛДГ5 чаще всего вообще не определяются. Так, установлено, что активность ЛДГ1–2 в СМЖ имеет положительную корреляционную связь с тяжестью травматического повреждения мозга [18]. Воспалительные изменения при гнойных менингитах вызывает увеличение доли ЛДГ4–5. Исследование изоформ ЛДГ (ЛДГ1, ЛДГ2, ЛДГ3, ЛДГ4, ЛДГ5) в СМЖ в остром периоде и в динамике заболевания БГМ различной этиологии и степени тяжести показало, что при БГМ в СМЖ происходит повышение активности ЛДГ4 и ЛДГ5 в 2,5 раза в остром периоде болезни. Отмечено значительное повышение фракций ЛДГ4 и ЛДГ5 в СМЖ при всех БГМ, причем при менингококковом менингите их уровень достигал максимума уже в 1-й день, при пневмококковом — к 3–5 дню болезни (р < 0,05) и в среднем составлял для ЛДГ4 — 17 ± 9,5% (в группе сравнения — 8,8 ± 5,7%), ЛДГ5 — 33,2 ± 12,4 (3,3 ± 2,1). При летальном исходе заболевания увеличение фракций ЛДГ значительнее, чем при БГМ среднетяжелого течения, что отражает вовлечение в процесс вещества головного мозга при осложненном течении БГМ (рис. 3).
Установлена зависимость активности ЛДГ в СМЖ от содержания белка и рН [21, 23, 24]. При вирусном менингите в отличие от БГМ увеличивалась активность изоферментов ЛДГ1 и ЛДГ3 в СМЖ, что коррелировало с содержанием лимфоцитов. Таким образом, появление ЛДГ4–5 в СМЖ может служить диагностическим критерием БГМ, а нормализация этих показателей говорит об эффективности проводимой терапии. Повышение уровня белка в СМЖ при воспалительных процессах обусловлено повышением проницаемости стенок сосудов [24, 28]. При этом отношение альбумина к глобулинам колеблется в пределах 2–3. Альбумины и глобулины в СМЖ — важный показатель проницаемости гематоликворного барьера (ГЛБ), а также являются маркерами острого воспаления (белки острой фазы), т. к. их функция при БГМ — распознавание чужеродных агентов, образование с ними комплекса антиген–антитело и нейтрализация их [12, 28]. Протеинограмма СМЖ является значительно более информативной по сравнению с величиной общего белка, так как в ряде случаев при нормальном содержании общего белка в СМЖ выявляются существенные фракционные изменения при электрофорезе [12, 24, 25]. Методом электрофореза белки СМЖ можно разделить на альбумины, α-1-глобулины, α-2-глобулины, β-глобулины и γ-глобулины, нами были проведены эти исследования в зависимости от тяжести состояния больного в остром периоде и динамике лечения. Во всех группах больных БГМ в остром периоде болезни отмечено повышение? -1-глобулинов в СМЖ, что представлено в табл. 4.
Отсутствие положительной динамики или ухудшение этих показателей прогностически неблагоприятно. Несмотря на имеющиеся критерии отмены антибиотиков, в частности снижение цитоза до 100 клеток в 1 мкл, у 5–10% больных в течение 1,0–1,5 месяцев в СМЖ сохраняется лимфоцитарный плеоцитоз до 200–300 в 1 мкл при хорошем общем состоянии. Нами установлено, что плеоцитоз в этих случаях обусловлен местной иммуноклеточной реакцией с накоплением Т-хелперов и повышением ИРИ до 4,5–5,0. Одновременно активируется и В-клеточная система и в СМЖ происходит накопление Ig различных классов. Таким образом, совокупность этих данных в большинстве случаев позволяет в течение 2–3 суток реально оценить эффективность лечения и принять обоснованное решение о продолжительности лечения тем же препаратом или о его замене. Оценка эффективности антибактериальной терапии объективно возможна не ранее чем через 2–3 суток лечения, а при пневмококковом менингите — через 3–5 суток.
Заключение
Исследование СМЖ позволяет получить огромный объем информации о характере патологического процесса в оболочках и веществе мозга и при БГМ является основным методом диагностики, дифференциальной диагностики и оценки эффективности антибактериальной терапии и прогноза заболевания. Для повышения диагностической ценности исследования СМЖ целесообразно проводить определение уровня лактата, D-ДФ, рН как в остром периоде болезни, так и в процессе лечения.
Литература
- Лобзин Ю. В., Пилипенко В. В., Громыко Ю. Н. Менингиты и энцефалиты. СПб: Фолиант, 2006. 124 с.
- Королева М. А., Покровский В. И., Миронов К. О. и др. Эпидемиологический мониторинг за гнойными бактериальными менингитами в историческом и современном аспекте // Эпидемиология и инфекционные болезни. Актуальные вопросы. 2014. № 2. С. 52–56.
- Венгеров Ю. Я., Нагибина М. В. Практические аспекты диагностики и лечения бактериальных гнойных менингитов // Неотложная медицина. 2011. № 3. С. 23–28.
- Сорокина М. Н., Иванова В. В., Скрипченко Н. В. Бактериальные менингиты у детей. М.: Медицина, 2003. 320 с.
- Bottomley M. J., Serruto D., Safadi M. A. P., Klugman K. P. Future challenges in the elimination of bacterial meningitis // Vaccine. 2012; 30 (Suppl. 2): B78–В86.
- Schuchat A., Robinson K., Wenger J. D. et al. Bacterial meningitis in United States in 1995 // Active Surveillance Team. N. Engl. J. Med. 1997; 337 (14): 970–976.
- Богомолов Б. П. Диагностика вторичных и первичных менингитов // Эпидемиология и инфекционные болезни. 2007. № 6. С. 44–49.
- Thigpen V. C., Whitney C. G., Messonnier N. E. et al. Bacterial meningitis in the United States, 1998–2007 // N. Engl. J. Med. 2011; 36 (21): 2016–2025.
- Венгеров Ю. Я., Нагибина М. В. Диагностическое значение ПЦР при нейроинфекциях / Материалы VIII научно-практической конференции «Инфекционные болезни и антимикробные средства». М., 2010. С. 125–130.
- Тютюнник Е. Н. Использование ПЦР для диагностики и прогнозирования течения менингитов. Автореф. к.м.н. М., 2001.
- Венгеров Ю. Я., Нагибина М. В. и др. Клиническое значение лактат-ацидоза при гнойных менингитах // Тер. архив. 2008. № 80. С. 33–35.
- Молотилова Т. Н. Сравнительная оценка биохимических характеристик СМЖ и крови больных менингитами различной этиологии. Автореф. к.м.н. М., 2012.
- Папаян Л. П., Князева Е. С. D-димер в клинической практике. М., 2002.
- Гильманов А. Ж. D-димер. Что? Как? У кого? С какой целью? // Клинико-лабораторный консилиум. 2009. № 6.
- Adam S. S., Key N. S., Greenberg C. S. D-dimer antigen: current concepts and future prospects. // Blood. 2009. Vol. 113. № 13. P. 2878–2887.
- Рослый И. М., Шуляк Ю. А. Практическая биохимия. М., 2004. 167 с.
- Миноранская Н. С., Миноранская Е. И. Значение воспалительных маркеров для дифференциальной диагностики различных форм острых иксодовых клещевых боррелиозов // Современные проблемы науки и образования. 2014. № 1.
- Watson M. A., Scott M. G. Clinical utility of biochemical analisis of cerebrospinal fluid // Clin. Chem. 1995. Т. 41. Р. 343–360.
- Paz J. M. et al. Evaluation of determination of lactate dehydrogenase isoenzyme I by chemica inhibition with perchiorate or with 1,6-hexanediol // Clin. Chem. 1990. Vol. 36. P. 355–358.
- Берестовская В. С. Методы определения активности лактатдегидрогеназы // Terra medica nova. Журн. для врачей всех специальностей. 2008. № 1. 17 с.
- Марданлы С. Г., Первушин Ю. В., Иванова В. Н. Спинномозговая жидкость, лабораторные методы исследования и их клинико-диагностическое значение: учебное пособие для специалистов по клинической лабораторной диагностике Электрогорск. ЗАО «ЭКОлаб», 2011. 72 c.
- Черняева Т. Е. Кислотно-основное состояние, газовый состав крови и ликвора у больных менингококковой инфекцией. Автореф. к.м.н. М., 1973. 17 с.
- Ткачук В. А. Клиническая биохимия. М.: Издательство ГЭОТАР-Медиа, 2004. 515 с.
- Фридман А. П. Основы ликворологии (учение о жидкости мозга). Изд. «Медицина», 1971. 647 с.
- Seehusen D. A., Reeves M. M., Fomin D. A. Cerebrospinal fluid analysis // Am Fam Physician. 2003. Vol. 68. P. 1103–1108.
- Гусейнов Т. Ю. Углеводный обмен мозга в условиях гипоксии // Анестезиология и реаниматология. 1991. № 3. С. 14–17.
- Пикалюк В. С., Бессанова Е. Ю., Ткач В. В. Ликвор как гуморальная среда организма. Симферополь: ИТ «Ариал», 2010. 192 с.
- Бабич Г. Н. Маркеры повреждения гематоэнцефалического барьера при нейроинфекциях // Нейроиммунология. 2003. Т. 103. № 1. С. 51–56.
- Балмасова И. П., Венгеров Ю. Я., Раздобарина С. Е., Нагибина М. В. Иммунопатогенетические особенности бактериальных гнойных менингитов // Инфекционные болезни и эпидемиология. 2015. № 3. С. 15–18.
- Мазанкова Л. Н., Наср М. А., Гусева Г. Д. и др. Особенности продукции цитокинов при менингококковой инфекции у детей // Детские инфекции. 2010. Т. 9. № 1. С. 17.
М. В. Нагибина* , 1 , кандидат медицинских наук
Ю. Я. Венгеров*, доктор медицинских наук, профессор
Д. В. Чернышев**
Т. М. Коваленко**
Т. Н. Молотилова**, кандидат медицинских наук
Е. П. Михалинова**
С. Е. Раздобарина**
Т. С. Свистунова**, кандидат медицинских наук
Е. В. Беликова**
Л. Б. Байкова**
Т. Ю. Смирнова**
А. П. Сафонова***
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ,
** ГБУЗ ИКБ № 2 ДЗМ,
*** ФБУН ЦНИИЭ Роспотребнадзора РФ, Москва
Интермиттирующие менингиты. Отличие менингитов от абсцессов мозга
Диагноз отогенного абсцесса мозга. Дифференциация абсцесса мозга
При явном преобладании общей и общемозговой симптоматики врач вынужден склоняться скорее к диагнозу менингита, допуская при этом возможность существования абсцесса мозга лишь на основании печального опыта нередких неожиданных секционных находок. Явное преобладание в клинической картине очаговых проявлений позволяет с большей уверенностью диагностидировать абсцесс, но не всегда дает право исключать возможность опухоли.
Назначение антибиотиков еще до установления диагноза может быстро подавить ряд симптомов внутричерепного процесса. Порой клинические проявления абсцесса затушевываются настолько, что создается впечатление случайного острого инфекционного заболевания, сопровождавшегося лишь кратковременной неврологической симптоматикой и благополучно закончившегося к моменту обращения больного к врачу. Поэтому теперь приходится фиксировать внимание на ряде слабо выраженных и иногда малохарактерных проявлений мозгового процесса.
Так, долгое время не исчезающая, хотя и умеренная, головная боль, особенно односторонняя, заставляет и в этих сомнительных случаях настораживаться в отношении возможного внутричерепного процесса. Общее неудовлетворительное состояние больного, известные изменения в его психике с преобладанием заторможенности либо неадекватности поведения делают такую настороженность еще более обоснованной.
Быстрее всего снимаются антибиотиками общие проявления. Температура в течение 2—3 дней может нормализоваться, а лейкоцитоз и нейтрофилез исчезнуть столь же быстро; ускорение нее РОЭ и при современных способах лечения остается устойчивым. Среди общемозговых симптомов очень лабильным оказывается менингеальный синдром, вызываемый чаще всего сопутствующим воспалением мозговых оболочек. Связанные с гипертензией изменение глазного дна, брадикардия и иногда головня боль оказываются более стойкими.
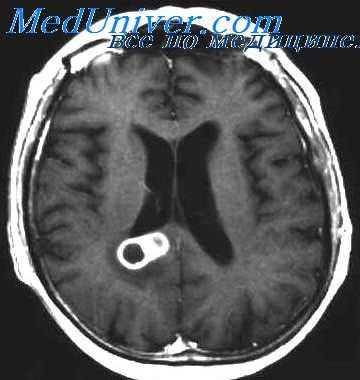
Неустойчивыми, легко устранимыми могут быть порой и очаговые симптомы, поскольку они возникают нередко в результате перифокального воспаления или ограниченного менингита. Очаговые симптомы в ранних стадиях болезни чаще связаны с энцефалитическими изменениями вокруг абсцесса, чем с разрушением ткани самим гнойником. Позднее по мере формирования капсулы роль перифокального воспаления уменьшается. Поэтому в начальных стадиях заболевания очаговая симптоматика легче подавляется антибиотиками, чем в более поздних.
Диагностические трудности, возрастающие при применения антибиотиков, заставляют теперь чаще прибегать к люмбальной пункции. При лечении антибиотиками патологические изменения в ликворе при абсцессах мозга также могут быть подавленными, но полная нормализация его достигается все же редко. Само по себе исследование спинномозговой жидкости, однако, не позволяет точно установить диагноз, особенно при однократной люмбальной пункции.
Нередко результаты первого обследования больного говорят лишь о наличии внутричерепного процесса, но не дают еще точных представлений о его характере. В этих случаях приходится иногда ограничиться временным решением вопроса, относится ли процесс к отогенным осложнениям. При абсцессах мозга такая задача разрешается обычно легко, поскольку причинный отит чаще всего является эпитимпанитом с холестеатомой, мало изменяющимся под влиянием антибиотиков.
Затруднения чаще возникают при острых отитах, симптомы которых могут быть к моменту исследования подавлены. В этих случаях нередко помогает анамнез, позволяющий установить, что острое заболевание среднего уха предшествовало появлению мозговой силштоматики. Отогенный характер страдания легче устанавливается при преобладании внутричерепной симптоматики на стороне больного уха. Очень трудно установить отогенную природу редких осложнений, возникающих в течении мезотимпанита или спустя долгое время после радикальной операции (Александер, Штепплер).
Однако даже при эпитимпанитах с холестеатомой установление связи мозгового процесса с ушным заболеванием не может претендовать на абсолютную точность.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дифференциация менингита и абсцесса мозга. Диагноз туберкулезного менингита
Отогенный характер внутричерепного процесса служит показанием к производству хирургического вмешательства с обнажением твердой мозговой оболочки, позволяющего нередко установить точный диагноз. Наконец, в ряде случаев сущность процесса выясняется лишь при длительном послеоперационном наблюдении.
Из процессов, не связанных с ушным заболеванием, но существующих одновременно с ним, чаще всего приходится при дифференциальном диагнозе учитывать туберкулезный менингит и опухоли головного мозга и его оболочек. Вопрос решается, хотя и не абсолютно достоверно, в первую очередь характером отита и степенью вероятия развития при нем осложнения.
Диагноз туберкулезного менингита становится также очень вероятным при обнаружении туберкулезных очагов в легких, костях, лимфатических узлах и т. д. Не надо, однако, забывать, что отогенное осложнение может развиться и у больного туберкулезом. В настоящее время вследствие применения стрептомицина течение и симптоматика туберкулезного менингита стали малотипичными.
Ввиду того что стрептомицин легко подавляет и проявления гнойных осложнений, раннее применение его может привести иногда к ряду диагностических колебаний. При исследовании ликвора диагноз специфического менингита становится убедительным при обнаружении в нем туберкулезных палочек. Выпадение нежной пленки очень подозрительно для туберкулезного менингита; однако схожие с ней образования появляются иногда и при неспецифических воспалениях.
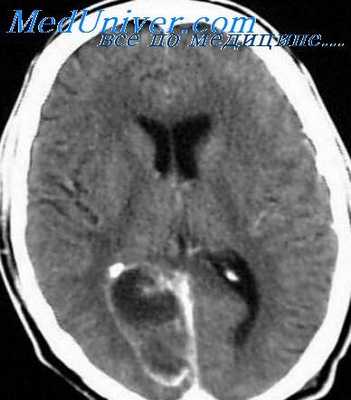
Прозрачность ликвора с лимфоцитарным невысоким плеоцитозом наблюдается чаще при туберкулезном менингите, а нейтрофильная реакция — при неспецифическом процессе.
К сожалению, исключения из этого правила возможны.
Очень трудна диагностика при сочетании опухоли мозга с гнойным средним отитом. При наличии признаков поражения отдаленных от уха отделов мозга вероятность нахождения абсцесса меньше, чем опухоли. Развитие клинической картины при опухоли идет значительно медленнее, а внутричерепное давление достигает обычно более высокого уровня, чем при абсцессе.
Изменения глазного дна при опухолях встречаются чаще и достигают большей выраженности, чем при абсцессах; брадикардия же, наоборот, чаще наблюдается при абсцессах. Параличи черепномозговых нервов при гнойниках мозга имеют большую избирательность (VII, VI, Ш). Абсцесс мозга значительно чаще дает повышение температуры, быстрое нарастание общей слабости, разбитости, апатии и изменения крови воспалительного характера.
В спинномозговой жидкости больных отогенным абсцессом нарастание плеоцитоза идет обычно параллельное повышением содержания белка; наоборот, для опухоли более характерна белково-клеточная диссоциация. Менпнгеальный синдром также при опухолях выявляется реже, чем при абсцессах. В. П. Ярославский собрал за 30 лет в отечественной литературе 11 случаев описания опухолей мозга у больных гнойным средним отитом; лишь у одного из них диагноз был поставлен правильно.
Иногда легко смешать с абсцессом мозга и менингитом ряд грубых нарушений мозгового кровообращения — внутримозговые и субарахноидальные кровоизлияния (С. Ф. Летник и др.), тромбозы мозговых сосудов, в частности задненижней мозжечковой артерии [Фишлер (Fishier)]. Сочетаясь с эпитимпанитом, они с трудом могут быть дифференцированы от внутричерепного осложнения.
Еще большие трудности могут встретиться при дифференциальной диагностике между абсцессом мозга и другими внутричерепными осложнениями. Чаще всего они возникают при ограниченных межобол очечных нагноениях. Обычно правильный диагноз устанавливается при этом во время операции или в ближайшие дни после нее. Изменения твердой мозговой оболочки — ее некроз, фистула и т. д.—при наличии соответствующих клинических симптомов требуют рассечения ее.
Если при этом вскрывается гнойник, то, как правило, следует выждать некоторое время и продолжать поиски абсцесса мозга лишь при стабилизации или нарастании мозговой симптоматики в течение ближайших дней. Диагноз иногда облегчается, если удается выявить последовательное изменение клинической картины, характерное, как мы видели, для межобол очечных нагноений.
Отличие абсцесса мозга от менингита иногда становится трудным при лечении антибиотиками; при неполном излечении менингита могут сохраниться отдельные осумкованные очаги нагноения в субарахиоидальном пространстве, сопровождающиеся очаговой симптоматикой. Вопрос обычно решается пункцией, рассечением твердой мозговой оболочки в месте предполагаемого скопления гноя л дальнейшим наблюдением. Значительно труднее положение при одновременном существовании менингита и абсцесса мозга.
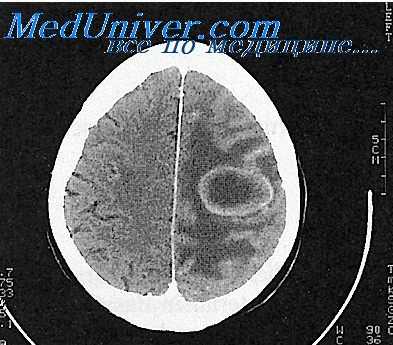
М. И. Вольфкович различает менингиты, предшествующие абсцессу мозга, от менингитов, осложняющих прорыв последнего. Первые протекают менее бурно и не маскируют полностью проявлений абсцесса. Наоборот, менингиту, осложняющему абсцесс, свойственно более тяжелое и бурное течение, полностью подавляющее симптоматику причинного заболевания. К сожалению, четкое разграничение проявлений этих двух форм менингита возможно далеко не во всех случаях, особенно при интенсивном лечении антибиотиками.
Последние могут привести не только к быстрой ликвидации менингеального синдрома, предшествующего абсцессу мозга, но иногда и к подавлению очаговых симптомов гнойника. Возникающий при прорывах абсцессов менингит действительно отличается бурными проявлениями, маскирующими симптомы абсцесса. Такое течение возможно, однако, и при менингитах, существующих одновременно с непрорвавшимся абсцессом (Р. А. Шахнович). Таким образом, при сочетании этих двух заболеваний абсцесс мозга при любых вариациях может долгое время оставаться новы явленным.
Особое значение приобретают так называемые интермиттирующие менингиты. Чаще всего они связаны с наличием неликвидированных ограниченных очагов нагноения, среди которых первое место прлнадежит абсцессам мозга. Таким образом, повторные атаки менингита всегда должны служить поводом к самым тщательным поискам такого гнойника. Несколько проще диагностика при сочетании абсцесса с септическим синустромбозом, поскольку последний сам по себе редко дает мозговую симптоматику. Трудности возникают при тромбозах, которые распространяются на мелкие мозговые вены и сопровождаются очаговой симптоматикой, иногда неисчезающей долгое время после удаления тромба из синуса.
Симптомы абсцесса мозга возникают иногда и при арахноидитах, и негнойных ограниченных энцефалитах. В пользу арахноидита обычно говорят близкий к нормальному состав ликвора, отсутствие изменений в крови, меньшая устойчивость очаговой симптоматики, более быстрое, без продромального периода, начало заболевания при медленном течении его, не ведущем к истощению больного.
МЕНИНГИТЫ
Менингит — воспаление оболочек головного и спинного мозга — может встретиться в практике врача любой специальности. В настоящее время исход болезни определяется в основном своевременным началом адекватной терапии Этиология менингитов многообр
Менингит — воспаление оболочек головного и спинного мозга — может встретиться в практике врача любой специальности.
В настоящее время исход болезни определяется в основном своевременным началом адекватной терапии
 |
Этиология менингитов многообразна. Возбудителями менингита могут быть бактерии (менингококк, пневмококк, гемофильная и туберкулезная палочки, спирохеты и др.), вирусы (энтеровирусы группы Коксаки-ЕСНО, вирус эпидемического паротита и др. ), хламидии, микоплазмы, простейшие, грибы.
Менингиты могут быть первичными, т. е. развиваться без предшествующих признаков патологического процесса, вызванного соответствующим возбудителем, например менингококковым, или вторичными, когда поражению оболочек мозга предшествуют другие проявления инфекции. Например, эпидемический паротит — паротитный менингит, лептоспироз — менингит, отит — отогенный пневмококковый менингит и т. д. Менингиты, вызываемые одним и тем же возбудителем, могут протекать как первичные и вторичные (пневмококковый, туберкулезный и т. д.), поэтому вторичные менингиты правильнее рассматривать не как осложнение, а как проявление соответствующей инфекции.
Эпидемиология менингитов определяется свойствами возбудителя и механизмом его передачи. Первичные менингиты, как правило, являются воздушно-капельными инфекциями, энтеровирусные же имеют фекально-оральный механизм передачи. Для практического врача важно, во-первых, то обстоятельство, что менингит является лишь одной из клинических форм инфекции, вызываемых соответствующим микроорганизмом (например, менингококковая инфекция протекает чаще всего в форме назофарингита, энтеровирусная инфекция в форме респираторной или кишечной инфекции); во-вторых, вторичные менингиты могут вызываться условно-патогенной аутофлорой, поэтому случаи менингита в семейных очагах, как правило, единичные, спорадические, а групповые заболевания возможны только в коллективах (ясли, школа, общежитие, воинская часть и т. д.).
В оболочки мозга возбудители могут проникать гематогенно (при менингококковой инфекции, сепсисе, лептоспирозе и т. д.), лимфогенно и по контакту при наличии гнойно-воспалительных очагов на голове (отит) и в области позвоночника (остеомиелит, эпидуральный абсцесс).
Менингиты сопровождаются повышенной продукцией цереброспинальной жидкости и развитием внутричерепной гипертензии, повышением проницаемости гематоэнцефалического барьера, токсическим поражением вещества мозга, нарушением мозгового кровообращения, особенно микроциркуляции, нарушением ликвородинамики, гипоксией мозга, что в конечном итоге приводит к развитию отека-набухания мозга. Этому способствует распространение воспалительного процесса на желудочки и вещество мозга, что в особенности свойственно гнойным менингитам. При вирусных менингитах явления отека мозга менее выраженны, но вещество мозга также вовлекается в патологический процесс. При распространении воспалительного процесса на вещество мозга появляется очаговая неврологическая симптоматика.
Финалом отека-набухания мозга является его дислокация со сдавлением ствола мозга миндалинами мозжечка. Клинически при этом наблюдаются расстройства функций жизненно важных органов, прежде всего дыхания, что и является наиболее частой причиной смерти больных менингитами.
Хотя клинически менингиты различной этиологии существенно различаются, все же преобладают общие симптомы, объединяемые понятием “менингеальный” синдром. Менингиты чаще начинаются остро, нежели постепенно (туберкулезный, грибковые); обычно симптомам менингита предшествуют общие инфекционные симптомы — лихорадка, слабость, боли в мышцах и другие, свойственные данной болезни: при менингококковой инфекции — сыпь, при пневмококковой — ринит, пневмония, отит, при паротитной инфекции — поражение слюнных желез, при энтеровирусной — диспепсические расстройства и катаральные явления и т. д.
Наиболее ранним и ярким симптомом менингита является головная боль диффузного характера, которая быстро нарастает, приобретает распирающий характер и достигает такой интенсивности, что взрослые больные стонут, а дети кричат и плачут. Вскоре начинается тошнота и у части больных рвота, в некоторых случаях — многократная. Головная боль усиливается при перемене положения тела, от звуковых и зрительных раздражителей. Отмечается общая гиперестезия кожи. Больные обычно лежат на боку, согнув голову, иногда (особенно дети) поджав ноги к животу. При осмотре выявляется ригидность мышц затылка, верхний, средний и нижний симптомы Брудзинского, симптомы Кернига и Нери. Часто выявляется анизорефлексия, пирамидные знаки. В более поздние сроки возможны парезы черепных нервов, реже парезы конечностей, мозжечковые расстройства, нарушения сознания вплоть до развития мозговой комы, делириозный синдром.
Решающим для подтверждения диагноза менингита является исследование цереброспинальной жидкости. По показаниям проводят дополнительные исследования (рентгенографию черепа и придаточных пазух носа, осмотр глазного дна, электроэнцелографию, эхо-энцефалографию, компьютерную и ядерно-магнитнорезонансную томографию). При люмбальной пункции определяют давление цереброспинальной жидкости, проводят ликвородинамические пробы Стуккея и Квикенштедта, определяют визуальные характеристики жидкости (прозрачность, цвет). В осадке жидкости определяют количество и состав клеток, наличие микрофлоры. Проводят биохимические (количество белка, глюкозы, хлоридов, осадочные пробы и т. д.) и микробиологические исследования.
Менингококковый менингит начинается остро с высокой лихорадки, озноба. В первый-второй день у большинства больных появляется геморрагическая сыпь. Менингеальные симптомы появляются также на первые-вторые сутки болезни. Спинномозговая жидкость мутная, молочно-белого или желтоватого цвета, содержит в 1 мл несколько тысяч нейтрофилов, в цитоплазме которых часто видны характерные бобовидные диплококки; при посеве можно выделить культуру возбудителя. Количество белка значительно повышено, глюкозы — снижено. При помощи иммунологических методов в цереброспинальной жидкости можно обнаружить антиген возбудителя, а используя полимеразную цепную реакцию (ПЦР) — его ДНК. В крови резко выражены островоспалительные изменения. Если не проводить соответствующего лечения, летальность при менингите достигает 50%. При своевременной терапии летальность составляет менее 5%, главным образом за счет тяжелых форм менингококкцемии, осложненных инфекционно-токсическим шоком, при котором поражение оболочек мозга слабо выражено.
Пневмококковому менингиту, как правило, предшествует отит, синусит или пневмония, но у половины больных он протекает как первичный. Начало острое, менингеальный синдром выявляется несколько позже, чем при менингококковом менингите. Даже при условии ранней госпитализации болезнь быстро прогрессирует, рано появляются расстройства сознания, судороги, нередко парезы черепных нервов, гемипарез. Цереброспинальная жидкость гнойная, часто ксантохромная, обнаруживаются внеклеточно расположенные ланцетовидной формы диплококки. В связи с быстрым вовлечением в процесс вещества и желудочков мозга, быстрой консолидацией гнойного экссудата летальность достигает 15-25%, даже если терапия начала проводиться на ранних сроках.
Менингит, вызываемый гемофильной палочкой, чаще наблюдается у детей до 1 года; может начинаться как остро, так и постепенно с лихорадки, катаральных явлений. Менингеальные симптомы появляются на второй — пятый день болезни. При этом у детей до 1 года наиболее серьезными симптомами могут считаться срыгивание или рвота, немотивированный пронзительный крик, выбухание и прекращение пульсации родничка.
Большие трудности представляют для диагностики менингиты у больных, получавших лечение антибиотиками в недостаточных для выздоровления дозах. В этих случаях температура тела снижается до 37,5 — 38,5ОС, регрессируют менингеальные симптомы, головная боль становится менее интенсивной, но сохраняет упорный характер, часто остается тошнота, реже рвота. Через несколько дней в связи с распространением процесса на желудочки и вещество мозга наступает резкое ухудшение состояния больных. Появляется общемозговая и очаговая неврологическая симптоматика. В этой группе больных летальность и частота остаточных явлений резко возрастают.
Вирусные менингиты могут начинаться с симптомов, свойственных соответствующей инфекции, тогда как картина менингита развивается позже. В этих случаях наблюдается двухволновое течение болезни. Но менингит с первых дней может быть и ведущим проявлением болезни. В отличие от гнойных бактериальных менингитов, в этом случае лихорадка умеренная, менингеальные симптомы появляются на второй-третий или пятый-седьмой дни с момента начала заболевания, иногда позже. Несмотря на интенсивную головную боль и плохое самочувствие больных, менингеальные симптомы выражены умеренно, часто не в полном объеме, расстройства сознания (исключая вирусные менингоэнцефалиты) не характерны. Люмбальная пункция с эвакуацией 4-8 мл цереброспинальной жидкости приносит больному выраженное облегчение.
| Менингиты классифицируются по этиологии, по характеру воспалительного процесса (серозные, гнойные), причем гнойные менингиты в подавляющем большинстве носят бактериальный характер, а серозные — вирусный, однако последние могут быть и бактериальными (туберкулезный, лептоспирозный и др.). По патогенезу выделяют первичные и вторичные менингиты |
Цереброспинальная жидкость прозрачная, количество клеточных элементов измеряется десятками или сотнями, более 90% лейкоцитов составляют лимфоциты. (Иногда в первые два дня болезни могут преобладать нейтрофилы. В этих случаях через один-два дня следует во избежание диагностической ошибки повторить исследование.) Содержание глюкозы повышено или нормальное, количество белка может быть как понижено (разведенный ликвор), так и незначительно повышено, при посеве цереброспинальная жидкость стерильна (асептический менингит). В результате иммунологических исследований в цереброспинальной жидкости можно обнаружить антигены вирусов или антитела, методом ПЦР — наличие вирусной нуклеиновой кислоты. Картина крови в большинстве случаев мало характерна.
Туберкулезный менингит, который раньше обязательно заканчивался смертью больного, в настоящее время встречается чаще, причем у большинства больных он является первым клиническим проявлением туберкулезной инфекции. Нередко туберкулезный менингит протекает атипично, поэтому при наличии большого количества эффективных противотуберкулезных препаратов летальность составляет 15-25%. Обычно болезнь начинается с лихорадки. Через несколько дней появляется головная боль и рвота. Менингеальные симптомы появляются на третий — десятый дни болезни. Довольно часто обнаруживаются парезы черепных нервов. К концу второй недели, иногда позже, развиваются общемозговые симптомы. При отсутствии специфической терапии больные погибают к концу месяца, но даже неспецифическая терапия может продлить жизнь больного до 1,5—2 месяцев. Важно подчеркнуть, что нецеленаправленная терапия аминогликозидами, рифампицином, а также любыми другими антимикробными препаратами может вызвать временное улучшение, что в значительной степени затрудняет диагностику. Цереброспинальная жидкость при туберкулезном менингите опалесцирующая, вытекает под высоким давлением. Количество лейкоцитов (преимущественно лимфоциты) составляет от нескольких десятков до трех-четырех сотен в 1 мкл. Содержание белка, как правило, повышено; количество глюкозы — со второй-третьей недели болезни — снижено, осадочные пробы резко положительные. Микобактерии туберкулеза в цереброспинальной жидкости обнаруживается очень редко. Для подтверждения диагноза важно обнаружение антигенов возбудителя ИФА, выявление легочного процесса (чаще милиарный туберкулез).
Менингиты приходится дифференцировать с широким кругом болезней, протекающих с синдромом менингизма, то есть характеризующихся наличием менингеального синдрома, не связанного с воспалительным процессом в оболочках мозга.
Это прежде всего инфекционные болезни, протекающие с выраженным нейротоксикозом, например грипп, сальмонеллез, крупозная пневмония и др. В этих случаях наличие общих признаков инфекционной болезни, тяжесть состояния являются показанием для экстренной госпитализации в инфекционный стационар, менингеальный синдром служит показанием для спинномозговой пункции.
Второе место занимают субарахноидальные кровоизлияния, не связанные с черепно-мозговой травмой. Их причиной является разрыв аневризмы или патологически измененных сосудов оболочек головного мозга. Болезнь начинается с внезапной головной боли (удар в голову), которая сначала может быть локальной, но быстро приобретает диффузный характер. При осмотре выявляется менингеальный синдром, повышение артериального давления. Через два-три дня картина может измениться: головная боль нарастает, наблюдается рвота, температура тела повышается. Это связано с развитием асептического воспаления, не требующего специальной терапии. Такие пациенты должны госпитализироваться в неврологические отделения. Окончательный диагноз устанавливается после исследования цереброспинальной жидкости, которая в этих случаях равномерно окрашена кровью, после центрифугирования — красная, прозрачная (лаковая), позже — мутноватая, ксантохромная. В мазке — эритроциты, нейтрофилы и лимфоциты в различных соотношениях, количество белка повышено, иногда резко, глюкозы — в норме или повышено.
Синдром менингизма наблюдается при внутричерепных объемных процессах, интоксикациях (печеночная и уремическая кома, отравление суррогатами алкоголя), инсультах и многих других болезнях.
На догоспитальном этапе важно провести дифференциальный диагноз между первичными и некоторыми вторичными гнойными менингитами, при которых больные подлежат оперативному лечению (оториногенные менингиты; менингиты, осложняющие абсцесс мозга или эпидуральный абсцесс). Например, летальность при отогенных менингитах, лечение которых проводилось консервативными методами, достигает 25%, тогда как в результате своевременной операции летальность снижается до 5%.
Лечение больных той или иной формы менингита следует начинать на догоспитальном этапе. Перед транспортировкой целесообразно ввести седативные препараты и анальгетики, а также, если нет признаков обезвоживания, лазикс; при подозрении на бактериальный менингит — пенициллин в дозе 3-4 млн. ЕД в/м, так как большинство бактериальных менингитов вызывается чувствительной к нему флорой. При наличии судорог необходимы противосудорожные препараты. Если имеются признаки шока (цианоз, обильная геморрагическая сыпь, артериальная гипотензия, похолодание конечностей, анурия), а также отека мозга с дислокацией (кома, судороги, расстройства дыхания, нарушения гемодинамики), больные должны госпитализироваться реанимационной службой.
В стационаре лечение проводится по следующим направлениям:
- этиотропная терапия;
- лечение и профилактика развития отека мозга;
- дезинтоксикация;
- индивидуальная терапия.
При выборе этиотропных средств лечения менингитов следует помимо общих подходов, основанных на видовой или индивидуальной чувствительности возбудителя, учитывать биологическую доступность возбудителя, поскольку многие антибиотики (макролиды, аминогликозиды, пенициллины и цефалоспорины) плохо проникают через гематоэнцефалический барьер. В отношении пенициллинов и некоторых цефалоспоринов III поколения (цефотаксим, цефтриаксон), учитывая их низкую токсичность, терапевтической концентрации в субарахноидальном пространстве достигают за счет повышения дозы. Поскольку более 90% менингитов вызываются флорой, чувствительной к этим препаратам, они должны рассматриваться как препараты выбора до установления этиологии болезни. В зависимости от вида возбудителя могут быть использованы хлорамфеникол, тетрациклины, амикацин, рифампицин, ванкомицин, бисептол, фторхинолоны, азтреонам, меропенем, амфотерицин В и другие противогрибковые препараты. При туберкулезном менингите применяют комбинированную терапию (изониазид, этамбутол, рифампицин). Назначение антимикробных препаратов при вирусных менингитах бесполезно.
Для лечения и профилактики отека мозга проводят плановую дегидратацию с использованием таких препаратов, как лазикс, урегид, диакарб. В тяжелых случаях назначают дексазон в дозе до 0,25 мг/кг массы в сутки. Дегидратация должна сочетаться с введением жидкости перорально, через зонд и внутривенно в объемах, достаточных для поддержания нормоволемии. Важное значение имеет оксигенотерапия путем ингаляции кислородно-воздушной смеси, по показаниям — ИВЛ.
Целесообразно использование препаратов, улучшающих мозговой кровоток, антиоксидантов, антигипоксантов, ноотропов; если имеются показания, применяют противосудорожные средства.
Выписка из стационара производится после полного регресса менингеальной и общемозговой симптоматики, санации цереброспинальной жидкости, а при менингококковой инфекции — после получения отрицательных результатов бактериологического исследования носоглоточной слизи. В неосложненных случаях длительность госпитализации составляет около 20 дней.
После выписки больные должны находиться под наблюдением невропатолога. Вопросы восстановления трудоспособности, возможности обучения, посещения детских коллективов решаются индивидуально. Обычно необходимость в амбулаторном лечении и освобождении от работы сохраняется около 1 месяца. Реконвалесцентам необходимо избегать излишних физических и психоэмоциональных нагрузок, инсоляции, избыточного приема жидкости, ограничивать количество соли, исключить употребление алкоголя. С особенной осторожностью следует подходить к решению вопроса о восстановлении трудоспособности для лиц, работа которых связана с повышенной концентрацией внимания, быстротой реакции, возможностью нестандартных ситуаций.
Читайте также:
