Клиника внутриутробного туберкулеза. Внутриутробный сифилис
Добавил пользователь Alex Обновлено: 27.01.2026
Сифилис – хроническое инфекционное заболевание. При сифилисе поражается кожа, слизистые , внутренние органы, иммуная система, кости и нервная системы. Возбудитель – бледная трепонема.
Бледная трепонема (Treponema pallidium) принадлежит к порядку Spirochaetales, семейству Spirochaetaceae, роду Treponema.
Наиболее частый путь инфицирования сифилисом – половой, при различных формах половых контактов.
Инфицирование сифилисом происходит через небольшие генитальные, экстрагенитальные дефекты кожного покрова, также через эпителий слизистых при контакте с твёрдым шанкром, эрозивными папулами на коже и слизистых оболочках половых органов, полости рта, широкими кондиломами, в которых присутствует значительное количество активных бледных трепонем.
В слюне возбудители сифилиса находятся лишь в случае, когда имеют место высыпания на слизистых в полости рта.
Возможен путь заражения через сперму больного при отсутствии видимых изменений на половых органах больного сифилисом.
Гораздо реже заражение сифилисом бывает бытовым способом, а также через предметы обихода (посуду, полотенца и т.д). Возможен путь инфицирования через молоко кормящей женщины, зараженной сифилисом. Через мочу и пот случаев заражения сифилисом отмечено не было. Сифилис с начала инфицирования есть общее инфекционное заболевание, которое может длится многие годы. Также для заболевания типично волнообразное протекание болезни.
Обострение заболевания отмечается активными проявлениями сифилиса на кожных покровах, слизистых, а также и внутренних органах.
Одной из основных причин изменений клиники, длительности инкубационного периода, малосимптомных или бессимптомных форм сифилиса, может быть неоправданно частое применение лекарств, в том числе антибактериальных препаратов, сбои в иммунитете организма и другие причины. Сифилис (ош. сифилиз) обычно характеризуется сменой активных проявлений заболевания со скрытыми периодомами. Сифилис классифицируется на
- инкубационный период,
- первичный,
- вторичный,
- третичный периоды.
ПЕРВИЧНЫЙ СИФИЛИС (syphilis I primaria) – стадия сифилиса c появлением твёрдого шанкра и увеличением лимфатических узлов.
Серонегативный первичный сифилис (syphilis I seronegativa) – сифилис с отрицательными серологическими реакциями в течение курса терапии.
Первичный серопозитивный (syphilis I seropositiva) – сифилис с положительными серологическими реакциями.
Первичный скрытый сифилис (syphilis I latens) – сифилис с отсутствием клинических проявлений у пациентов, начавших лечение в первичный период болезни и незакончивших его.
ВТОРИЧНЫЙ СИФИЛИС (syphilis II secundaria) – стадия сифилиса, обусловленная гематогенным распространением возбудителей (трепонем) из первичного очага, проявляющаяся полиморфными высыпаниями (розеолы, папулы, пустулы) на коже и слизистых оболочках.
Свежий вторичный сифилис (syphilis II recens) – период сифилиса с множественными полиморфными высыпаниями на коже и слизистых; нередко наблюдаются остаточные признаки твёрдого шанкра.
Вторичный рецидивный сифилис (syphilis II recidiva) – период вторичного сифилиса, который проявляется немногочисленными полиморфными сгруппированными высыпаниями и, иногда, поражением нервной системы.
Вторичный скрытый сифилис (syphilis II latens) – вторичный период сифилиса, протекающий латентно.
ТРЕТИЧНЫЙ СИФИЛИС (syphilis III tertiaria) – следующая за вторичным сифилисом стадия с деструктивными поражениями внутренних органов и нервной системы с возникновением в них сифилитических гумм.
Активный третичный сифилис проявляется активным процессом образования бугорков, разрешающихся с образованием язв, рубцов, появлением пигментации.
Скрытый третичный сифилис – сифилис у лиц, перенесших активные проявления третичного сифилиса.
СКРЫТЫЙ СИФИЛИС (syphilis latens) – сифилис, при котором серологические реакции положительные, но отсутствуют признаки поражения кожи, слизистых и внутренних органов.
Ранний скрытый cифилис (syphilis latens praecox) – скрытый сифилис, с момента заражения которым прошло менее 2 лет.
Поздний скрытый сифилис (syphilis latens tarda) – скрытый сифилис, с момента заражения которым прошло более 2 лет.
Неуточненный скрытый сифилис (syphilis ignorata) – болезнь с неустановленной давностью.
СИФИЛИС БЫТОВОЙ – сифилис, инфицирование которым происходит бытовым путём.
ВРОЖДЕННЫЙ СИФИЛИС – сифилис, при котором инфицирование произошло от больной матери в период внутриутробного развития.
СИФИЛИС ТРАНСФУЗИОННЫЙ – при переливании донорской крови больного сифилисом у реципиента развивается трансфузионный сифилис. Возможно инфицирование медицинского персонала при осмотре больных сифилисом, во время оперативного вмешательства, проведении лечебных процедур, при вскрытии трупов (особенно новорожденных с ранним врождённым сифилисом).
СИФИЛИС ОБЕЗГЛАВЛЕННЫЙ – инфицирование происходит при попадании трепонемы непосредственно в кровь (через рану, при исследовании крови). Характерно отсутствие твердого шанкра.
СИФИЛИС НЕРВНОЙ СИСТЕМЫ – НЕЙРОСИФИЛИС (neurosyphilis): ранний (neurosyphilis praecox) – давность болезни до 5 лет, поздний (neurosyphilis tarda) – более 5 лет.
СИФИЛИС ВИСЦЕРАЛЬНЫЙ (syphilis visceralis) – сифилис, при котором поражены внутренние органы (сердце, головной мозг, спинной мозг, лёгкие, печень, желудок, почки).
СИФИЛИС ЗЛОКАЧЕСТВЕННЫЙ – тяжело протекающий сифилис с массивным поражением внутренних органов и нервной системы, характерным для третичного сифилиса.
Симптомом сифилиса первичного периода является Шанкр твердый
Симптомами сифилиса являются также экстрагенитальные шанкры, расположенные в перианальной области, на губах, языке, на пальцах, в области молочной железы.
Симптомом сифилиса также является регионарный склераденит – увеличение регионарных (близлежащих) лимфатических узлов (при пальпации они плотноэластической консистенции, безболезненны).
Третьим симптомом сифилиса является специфический лимфангит – лимфатический сосуд пальпируется в виде эластического тяжа, безболезненного при пальпации. Сейчас этот признак сифилиса не имеет диагностической значимости.
К нетипичным симптомам сифилиса первой стадии относятся атипичные твердые шанкры:
– индуративный отек – появляется в области полового члена, мошонки, крайней плоти, половых губах, клиторе, шейке матки. ;
– шанкр-панариций – чаще всего располагается на указательном пальце, характеризуется уплотнением тканей, образованием эрозии или язвы, резкой болезненностью;
– шанкр – амигдалит относится к атипичным признакам сифилиса и характеризуется односторонним увеличением миндалины, язва отсутствует.
Симптомами сифилиса первичного периода являются его осложнения: баланит, баланопостит; фимоз, парафимоз; гангренизация, фагеденизм, приводящие к необратимым последствиям.
Симптомы сифилиса вторичного периода проявляются в виде высыпаний на коже и слизистых оболочках. Признаки сифилиса этой стадии разнообразны. К симптомам сифилиса вторичного периода относится розеолезная сыпь: пятна розового цвета расположенные беспорядочно или сгруппированы в полукольца и кольца, чаще всего расположены на туловище.
Признаком сифилиса является сифилитическая лейкодерма – появляется через полгода после заражения, чаще у женщин, располагается на задней и боковой поверхности шеи, характеризуется появлением гипер- и гипопигментированных пятен.
Симптомом сифилиса являются папулы, они могут появляться после возникновения пятен.
Сифилитические папулы различаются по размеру:
– милиарные с просяное зерно;
– лентикулярные – 0,5 см в диаметре;
– нуммулярные – 2-2,5 см в диаметре.
К признакам сифилиса второй стадии относятся широкие кондиломы, которые образуются в результате мацерации и раздражения в перианальной, межъягодичной областях и пахово-бедренных складках. Широкие кондиломы необходимо дифференцировать с остроконечными кондиломами, вызываемыми группой вирусов папилломы (папиломы – ош.) человека.
Симптомами сифилиса являются также папулы, расположенные на ладонях и подошвах, на волосистой части головы, на слизистой оболочке ротовой полости – на языке, на миндалинах, на нёбе, на губах. Патогномоничным симптомом сифилиса этого периода является охриплость голоса вплоть до афонии из-за расположения папул на голосовых связках.
Признаком сифилиса вторичного являются пустулезные сифилиды.
ЛЕЧЕНИЕ СИФИЛИСА
Лечение сифилиса строится по установленным в мире соответствующим стандартам и проводится только после установления диагноза и подтверждения его лабораторными методами исследования.
Лечение сифилиса требует от врача-венеролога учёта разных факторов, различных показателей, осложняющих моментов. Это, во-многом, определяет последующий выбор метода лечения сифилиса.
В лечении сифилиса используются специфические антибактериальные препараты нескольких групп и поколений и они являются основой терапии. При лечении сифилиса пациент также должен строго соблюдать рекомендованный режим ( достаточный сон, рациональное питание, витамины, запрещение алкоголя), продолжительность интервалов между курсами лечения, что значительно повышает эффективность лечения сифилиса. Существенное значение для успешного лечения сифилиса имеет помимо проводимой терапии состояние организма больного , его реактивность, поэтому в процессе лечения необходимо повышать сопротивляемость к инфекции. Для этого назначаются препараты, стимулирующие защитные реакции организма.
Венеролог определяет в каждом случае, в зависимости от стадии сифилиса, осложнений, сопутствующих заболеваний со стороны других органов и систем, аллергического фона, массы тела, процентного соотношения всасываемости и биодоступности лекарственного средства, необходимые дозы медикаментов, дополнительное применение иммуномодуляторов, ферментных, витаминных препаратов, физиотерапии.
После окончания лечения сифилиса обязателен неоднократный клинико-серологический контроль крови в течение нескольких месяцев – лет (зависит от стадии сифилиса).
Если после лечения сифилиса в течение года кровь не стала отрицательной, констатируется состояние серорезистентности и назначается дополнительное лечение сифилиса.
Клиника внутриутробного туберкулеза. Внутриутробный сифилис
Клиника внутриутробного туберкулеза. Внутриутробный сифилис
Клинически туберкулез новорожденного не диагностируется из-за отсутствия типичных симптомов и поэтому специфическая терапия не предпринимается.
Патологоанатомически при гематогенном распространении первичный туберкулезный аффект отсутствует. Макроскопически прежде всего в печени и селезенке обнаруживаются крупные желтоватые фокусы казеозного некроза округлой формы, разных размеров в одном и том же органе. Наблюдается фибринозный перитонит с наличием возбудителя в экссудате.
При аспирации в легких развиваются множественные мелкие первичные аффекты с вовлечением регионарных лимфатических узлов. При заглатывании возбудителя в желудочно-кишечном тракте возникают опухолевидные казеозные очаги с вовлечением регионарных лимфатических узлов. В легких процесс начинается с некроза терминальных бронхиол.
В прилежащих альвеолах — слущенные альвеолоциты, макрофаги, лимфоциты с начинающимся кариорексисом. В дальнейшем некротический процесс распространяется на альвеолярные перегородки. В регионарных лимфатических узлах некрозы с неспецифической воспалительной реакцией в капсуле. В желудочно-кишечном тракте изменения аналогичного характера.
Если дети с множественными первичными аффектами выживают, то развивается вторичная гематогенная генерализация. Микроскопически гематогенные очаги представляют собой фокусы казеозного некроза с огромным скоплением туберкулезных палочек.

Реактивные изменения вокруг очагов отсутствуют, образования эпителиодных и гигантских клеток не бывает, поэтому установить туберкулезную природу очагов без обнаружения возбудителя не представляется возможным. В печени особенно много милиарных и более крупных очагов некроза, в окружающей ткани незначительное скопление лимфоцитов, эозинофилов и макрофагов.
Значительная клеточная инфильтрация того же типа имеется по ходу портального тракта. В селезенке первичные некрозы локализуются в центральных артериях фолликулов и периваскулярно. В дальнейшем происходит полный некроз фолликула, вокруг него образуется вал из лимфоидных клеток с отдельными эозинофилами. Дети с внутриутробным туберкулезом чаще погибают в первые 5 лет жизни.
Внутриутробный сифилис
Внутриутробный сифилис часто приводит к внутриутробной сметри плода (в 10 раз чаще, чем другие причины) [Stowens D., 1966]. В настоящее время встречается редко и редко диагностируется из-за быстро возникающего патоморфоза, связанного с широко применяемой терапией пенициллином [Hinseh U. et al., 1978].
По данным Н. Essbach (1960), на 3000 вскрытий автор наблюдал 10 случаев (0,3%), причем только в .одном из них были выраженные характерные изменения.
Источником заражения плода всего является мать какв период острой стадии заболевания, так и при латентном сифилисе. Патогенез гематогенный (трансплацентарный). Развитие эмбриопатии сифилитической природы не установлено. Вероятно, ранняя гибель зародыша наступает от тяжелых повреждений его в период бластулы или от панорганодисплазии в ранний эмбриональный период.
Заражение в раннем фетальном периоде заканчивается рождением мертвого плода с мацерацией, что затрудняет исследование. Несмотря на мацерацию, имеются указания, что в этом периоде обнаруживаются множественные ареактивные некрозы в органах с обильным скоплением трепонем в виде гнезд или клубков в центре некротических очагов и наличием нарушений тканевого развития. Пролиферативные изменения, особенно в позднем фетальном периоде, бывают выражены преимущественно со стороны тканей мезенхимальното гистогенеза, что связано с особым тропизмом трепонемы к этим тканям.
Рождение жизнеспособного плода наблюдается при заражении его в фетальном периоде после 5 мес беременности, причем тяжесть процесса, как и при токсоплазмозе, наибольшая при первых родах и падает при последующих.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Маловодие
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Маловодие: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Маловодие – состояние организма беременной женщины, при котором происходит уменьшение количества околоплодных вод, окружающих и питающих плод.
Околоплодные воды - это биологическая среда, заполняющая полость плодного пузыря, образованного плодными оболочками.
Изменение состава и количества околоплодных вод может стать причиной многих осложнений - как со стороны плода, так и со стороны матери:
- со стороны плода: врожденные аномалии развития, задержка внутриутробного роста, асфиксия, внутриутробная инфекция, преждевременный разрыв оболочек;
- со стороны матери: преэклампсия, гипертония, метаболический синдром, системные заболевания соединительной ткани, инфекционно-воспалительные заболевания.
Разновидности маловодия
По срокам возникновения выделяют два вида маловодия:
- раннее, выявляемое на сроках до 20 недель беременности;
- позднее, диагностируемое после 20-й недели беременности.
Основные причины, способствующие снижению уровня околоплодных вод, условно разделяют на 3 основные группы:
- Заболевания, связанные с организмом матери:
- одним из первых признаков перенашивания беременности является прогрессирующее маловодие;
- бактерии и вирусы, входящие в группу TORCH (краснуха, корь, герпес, токсоплазмоз);
- артериальное давление, превышающее 140/90 мм рт. ст.;
- метаболический синдром, впоследствии приводящий к ожирению;
- аборты, заболевания, передающиеся половым путем, эрозия шейки матки, воспаление яичников, миома матки – являются предрасполагающими факторами для развития маловодия у беременной;
- заболевания почек – хронический пиелонефрит, мочекаменная болезнь;
- заболевания желудочно-кишечного тракта – холецистит, панкреатит;
- хронические заболевания органов дыхания – хронический бронхит, тонзиллит, гайморит;
- нарушение выработки гормонов, отвечающих за функциональную способность плаценты.
- Заболевания, связанные с патологиями плаценты:
- фетоплацентарная недостаточность – недостаточное поступление необходимых веществ и крови к плаценте и плоду.
Диагностика и обследования при маловодии
I. Гинекологические заболевания и последствия абортов следует устранять до зачатия, так как их прогрессирование во время беременности может привести к развитию патологических состояний.
При подозрении на заболевания матки или яичников может быть проведено ультразвуковое исследование органов малого таза, а также взятие отделяемого из половых путей либо соскоб - для обнаружения вирусов, бактерий или онкологических клеток.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
Врожденный сифилис
Врожденный сифилис — клиническая форма сифилиса, возникающая при внутриутробном заражении ребенка бледными трепонемами. Врожденный сифилис может проявляться в различные периоды жизни ребенка от внутриутробного до подросткового. Он характеризуется специфическим сифилитическим поражением кожи, слизистых, костной ткани, соматических органов и нервной системы. Диагностика врожденного сифилиса основана на выделении возбудителя из крови, отделяемого кожных элементов и спинномозговой жидкости; положительных результатах серологических реакций и ПЦР-диагностики, обследовании состояния внутренних органов. Лечение врожденного сифилиса проводится антибиотиками, препаратами висмута и неспецифическими средствами, направленными на повышение иммунитета.
МКБ-10
Общие сведения
Сифилис относится к одним из самых распространенных венерических заболеваний. Наряду с гонореей, хламидиозом, цитомегалией и трихомониазом он является инфекцией, передаваемой половым путем. Кроме полового способа передачи, заражение может произойти внутриутробно и привести к развитию врожденного сифилиса. Больной врожденным сифилисом ребенок представляет инфекционную опасность для окружающих, особенно, если заболевание протекает с кожными проявлениями.
Причины возникновения врожденного сифилиса
Заболевание ребенка врожденным сифилисом обусловлено передачей инфекции от больной матери в период внутриутробного развития. Бледная трепонема (возбудитель сифилиса) не способна проходить сквозь здоровый трансплацентарный барьер. Однако сифилис у женщин в период беременности приводит к поражению плаценты и вызывает нарушение ее защитной барьерной функции. В результате трепонемы проникают в организм плода.
Передача трепонем от матери плоду наиболее вероятна в первые годы заболевания матери, со временем эта способность угасает. Риск рождения ребенка с врожденным сифилисом особенно велик у женщин с вторичной формой этого заболевания, сопровождающейся диссеминацией возбудителя с током крови. У зараженного трепонемами плода поражения внутренних органов развиваются только на 5-6-ом месяце беременности. Поэтому проведенное на ранних сроках противосифилитическое лечение может привести к рождению здорового ребенка.
Симптомы врожденного сифилиса
В зависимости от особенностей протекания врожденного сифилиса и сроков появления его клинических признаков венерология выделяет 4 основные формы заболевания.
Сифилис плода развивается во время внутриутробного периода, но не ранее 5-ого месяца беременности. Характеризуется уплотнением и увеличением внутренних органов (особенно печени и селезенки), происходящим вследствие их воспалительной инфильтрации. Образование инфильтратов в легких приводит к развитию «белой» пневмонии плода. Самым достоверным критерием, подтверждающим врожденный сифилис плода, является рентгенологическое обнаружение у плода признаков специфического остеохондроза. Возникновение врожденного сифилиса в период внутриутробного развития может стать причиной преждевременных родов, позднего выкидыша, мертворождения или рождения больного ребенка.
Ранний врожденный сифилис проявляется у ребенка в возрасте до 2-х лет и подразделяется на врожденный сифилис грудничкового возраста и сифилис раннего детского возраста. У грудных детей симптомы врожденного сифилиса могут появляться на протяжении первых 1-2 месяцев жизни. Наиболее часто это поражение кожи и слизистых оболочек с развитием сифилитической пузырчатки.
При врожденном сифилисе грудного возраста может происходить язвенное поражение гортани с возникновением осиплости голоса. Поражения костной ткани проявляются остеохондритами и периоститами преимущественно длинных трубчатых костей. Как при вторичном сифилисе могут наблюдаться обусловленные врожденным сифилисом специфические поражения соматических органов: гепатит, миокардит, перикардит, эндокардит, гломерулонефрит, гидроцефалия, менингит, менингоэнцефалит. У мальчиков часто наблюдается специфический орхит, иногда — водянка яичка. Поражение легких при врожденном сифилисе протекает с развитием интерстициальной диффузной пневмонии, что часто приводит к гибели ребенка на первых днях жизни.
В раннем детском возрасте врожденный сифилис может проявляться заболеваниями глаз, поражением нервной системы и ограниченными кожными проявлениями в виде немногочисленных крупных папул и широких кондилом. При врожденном сифилисе у детей раннего возраста поражения внутренних органов выражены слабее. Изменения костной ткани выявляются лишь на рентгенограммах.
Поздний врожденный сифилис начинает проявляться клинически после 2-х летнего возраста, чаще всего — в подростковом периоде (14-15 лет). Его симптомы схожи с картиной третичного сифилиса. Это гуммозные или бугорковые сифилиды, локализующиеся на туловище, лице, конечностях, слизистой носа и твердого неба. Они быстро распадаются с образованием язв. К часто встречающимся симптомам позднего врожденного сифилиса относится специфический гонит, саблевидные голени, а также дистрофические изменения (стигмы), обусловленные влиянием возбудителя на формирующиеся ткани и органы. Стигмы носят неспецифический характер и могут наблюдаться при других инфекционных заболеваниях (например, при туберкулезе). Специфической для позднего врожденного сифилиса является триада Гетчинсона: сифилитический лабиринтит, диффузный кератит и зубы Гетчинсона — дистрофические изменения центральных верхних резцов.
Скрытый врожденный сифилис может наблюдаться у ребенка в любом возрасте. Он протекает при полном отсутствии клинических симптомов и выявляется только по результатам серологических исследований.
Диагностика врожденного сифилиса
Диагноз врожденного сифилиса подтверждается обнаружением бледных трепонем в содержимом пузырей сифилитической пузырчатки или отделяемом язв. Однако в случае отсутствия кожных проявлений применить этот метод диагностики не представляется возможным. Выявление возбудителя при врожденном сифилисе может быть проведено путем микроскопического исследования спинномозговой жидкости, полученной в результате люмбальной пункции. Но отрицательный результат этого исследования не исключает наличие скрытой формы врожденного сифилиса.
Решающую роль в диагностике врожденного сифилиса имеют серологические реакции. Неспецифические исследования (реакция Вассермана, RPR-тест) могут давать ложноположительные результаты. Поэтому при подозрении на врожденный сифилис широко применяются также специфические серологические исследования: РИФ, РИБТ, РПГА. ПЦР-выявление бледной трепонемы проводят с кровью, соскобом, отделяемым кожных элементов пациентов с врожденным сифилисом. Точность результата — 97%.
Диагностика сифилитического поражения различных внутренних органов может включать консультацию пульмонолога, невролога, гепатолога, нефролога, окулиста, отоларинголога, проведение рентгенографии легких, рентгенографического исследования костей, ультрасонографии, ЭХО-ЭГ, люмбальной пункции, УЗИ органов брюшной полости и печени, УЗИ почек и пр.
Лечение врожденного сифилиса
Бледная трепонема, в отличие от большинства других микроорганизмов, до сих пор остается высоко чувствительной к воздействию антибиотиков пенициллинового ряда. Поэтому основная терапия врожденного сифилиса заключается в длительном системном назначении пенициллинов (бензилпенициллины в комбинациях и в сочетании с экмолином). При возникновении у ребенка аллергической реакции на пенициллин или выявлении устойчивости трепонемы по результатам бакпосева с антибиотикограммой, лечение проводится эритромицином, цефалоспоринами или производными тетрациклина.
При поражении врожденным сифилисом нервной системы с развитием нейросифилиса показано эндолюмбальное введение антибиотиков и проведение пиротерапии (продигиозан, пирогенал), улучшающей их проникновение через гемато-энцефалический барьер. В лечении позднего врожденного сифилиса наряду с антибиотикотерапией назначают препараты висмута (бисмоверол, бийохинол). Применяются также витамины, биогенные стимуляторы, иммуномодуляторы.
Профилактика врожденного сифилиса
Основным профилактическим мероприятием в предупреждении врожденного сифилиса является обязательное двухкратное серологическое обследование всех беременных женщин на сифилис. При выявлении положительной серологической реакции на сифилис проводится дообследование женщины. Установление на ранних сроках беременности диагноза «сифилис» является медицинским показанием к проведению аборта. При сохранении беременности, но раннем начале лечения у зараженной сифилисом женщины возможно рождение здорового ребенка.
Врожденный сифилис
Врожденный сифилис является мультисистемной инфекцией, вызывается Treponema pallidum и передается плоду через плаценту. К ранним симптомам относят: поражения кожи, лимфатических узлов, гепатоспленомегалию, задержку развития, кровянистые выделения из носа, трещины кожи в периоральной области, менингит, хориоидит, гидроцефалию, судороги, умственную отсталость, остеохондроз и псевдопаралич (атрофию Пэррота у новорожденных). Более поздние признаки: гуммозные язвы, периостальные поражения, парезы, сухотка спинного мозга, атрофия зрительного нерва, интерстициальный кератит, нейросенсорная глухота и деформация зубов. Диагноз устанавливают на основании клинических проявлений и подтверждают с помощью микроскопических или серологических методов. Лечением является терапия пенициллином.
Общие справочные материалы
1. Centers for Disease Control and Prevention (CDC): Sexually Transmitted Disease Surveillance 2018.
Симптомы и признаки врожденного сифилиса
У многих пациентов заболевание протекает бессимптомно, и инфекция может клинически не проявляться на протяжении всей жизни.
Ранний врожденный сифилис обычно проявляется в течение первых 3 месяцев, жизни. Манифестация включает характерные везикуло-буллезные высыпания или пятнистую медно-красную сыпь на ладонях и подошвах и папулезные поражения вокруг носа и рта и в области подгузников, а также петехиальные высыпания. Часто развиваются генерализованная лимфаденопатия и гепатоспленомегалия. Ребенок может плохо расти и иметь характерные слизисто-гнойные или кровянистые выделения из носа, вызывающие заложенность носа. У некоторых младенцев развивается менингит, хориоидит, гидроцефалия или судороги, у других может развиваться умственная отсталость. В течение первых 8 месяцев, жизни остеохондроз (хондроэпифизит), особенно длинных костей и ребер, может привести к псевдопараличу конечности с характерными радиологическими изменениями в костях.
Поздний врожденный сифилис обычно манифестирует у детей старше 2 лет, проявляется гуммозными язвами, что ведет к вовлечению носа, носовой перегородки и твердого неба, а также поражению надкостницы. Все это приводит к формированию саблевидных голеней и бугристости на лобной и теменной костях. Нейросифилис обычно протекает бессимптомно, но могут развиваться ювенильные парезы и сухотка спинного мозга. Возможна атрофия зрительного нерва, что иногда приводит к слепоте. Наиболее распространенное поражение глаз – интерстициальный кератит Интерстициальный кератит Интерстициальный кератит – хроническое неязвенное воспаление средних слоев стромы роговицы, иногда сопровождающееся увеитом. Причина его обычно инфекционная. Симптомы включают светобоязнь, боль. Прочитайте дополнительные сведенияОстеопороз большеберцовой кости приводит к характерным саблевидным голеням у пациента с врожденным сифилисом.
Изображение предоставил Robert Sumpter via the Public Health Image Library of the Centers for Disease Control and Prevention.
Интерстициальный кератит проявляется помутнением роговицы разной степени и неоваскуляризацией. Неоваскуляризация проявляется в виде слабого порозовения участков периферической роговицы с позиции 11 часов до позиции 1 час.
© Springer Science+Business Media
Эта фотография показывает деформацию в форме треугольника правых верхних и левых нижних резцов, вызванную врожденным сифилисом.
Изображение предоставлено Robert E. Sumpter via the Public Health Image Library of the Centers for Disease Control and Prevention.
Диагностика врожденного сифилиса
Ранний врожденный сифилис: клиническая оценка; темнопольная микроскопия поражений, плаценты или пуповины, серологическое обследование матери и новорожденного; возможен анализ цереброспинальной жидкости (ЦСЖ)
Поздний врожденный сифилис: клиническая оценка, серологическое исследование матери и ребенка
Ранний врожденный сифилис
Диагноз ранний врожденный сифилис обычно подозревают на основе серологического исследования крови матери, которое обычно проводят на ранних сроках беременности и часто повторяют в III триместре и в родах. Новорожденным от матерей с серологическими признаками сифилиса следует провести тщательное обследование, темнопольную микроскопию образцов или иммунофлюоресцентное окрашивание пораженной кожи или слизистых оболочек, количественные нетрепонемные исследования сыворотки крови (например, быстрый плазменный реагиновый тест [RPR-тест], тесты исследовательской лаборатории венерических болезней; при этом сыворотку пуповинной крови для тестирования не используют, поскольку она дает менее чувствительные и специфичные результаты. Плацента или пуповина должны быть исследованы с помощью темнопольной микроскопии или флуоресцентного окрашивания антителами, если есть возможность.
Младенцам и маленьким детям с клиническими признаками болезни или результатами серологических исследований, которые предполагают наличие заболевания, также следует провести спинномозговую пункцию с анализом ЦСЖ для подсчета клеток, отборочная реакция на сифилис (VDRL-тест) и белка; общий анализ крови (ОАК) с подсчетом количества тромбоцитов; печеночные пробы; рентген длинных трубчатых костей; и другие исследования в соответствии с клиническими показаниями (офтальмологическая оценка, рентгенография грудной клетки, нейровизуализация и слуховая реакция ствола головного мозга).
Сифилис может быть причиной множества различных рентгенологических аномалий длинных костей, включая:
диффузный или локализованый остит;
Остит иногда описывают, как «стержень, диффузно изъеденный молью». Метафизит обычно проявляется, как плотные или блестящие полосы, которые могут чередоваться, придавая вид бутерброда или стебля сельдерея. Знак Вимбергера представляет собой симметричные эрозии верхней берцовой кости, но также могут быть эрозии в метафизе других длинных костей. Было описано избыточное образование каллюса на концах длинных костей. Многие пострадавшие дети имеют более одного из этих показателей.
Диагноз подтверждают с помощью микроскопической визуализации спирохет в образцах, взятых от новорожденных детей или из плаценты. Диагностика на основе серологических тестов у новорожденных детей затруднена из-за трансплацентарно переданных материнских IgG-антител, которые могут дать ложноположительный результат при отсутствии инфекции. Тем не менее, титр нетрепонемных антител у новорожденного, > 4 раза превышающий титр антител матери, как правило, не является результатом трансплацентарного переноса антител, и диагноз «сифилис» в этом случае считается подтвержденным или весьма вероятным. При заражении матери в конце беременности трансплацентарная передача возбудителя может произойти до выработки антител. Таким образом, у новорожденных с более низкими титрами антител, но наличием типичных клинических проявлений сифилис также считается весьма вероятным. У новорожденных без признаков заболевания и низкими или отрицательными титрами антител сифилис считается возможным. Последующий подход к ведению таких пациентов зависит от различных факторов, связанных как с матерью, так и с новорожденным (см. Наблюдение Последующее ведение Врожденный сифилис является мультисистемной инфекцией, вызывается Treponema pallidum и передается плоду через плаценту. К ранним симптомам относят: поражения кожи, лимфатических узлов. Прочитайте дополнительные сведенияЗначение флуоресцентных методов выявления антитрепонемных IgM, не передающихся через плаценту, является спорным, но такие анализы использовали для выявления неонатальной инфекции. Любой положительный нетрепонемный тест должен быть подтвержден конкретным трепонемным тестом, чтобы исключить ложноположительные результаты, однако проведение подтверждающих тестов не должно препятствовать лечению детей с клиническими симптомами заболевания или детей с высоким риском заражения.
Поздний врожденный сифилис
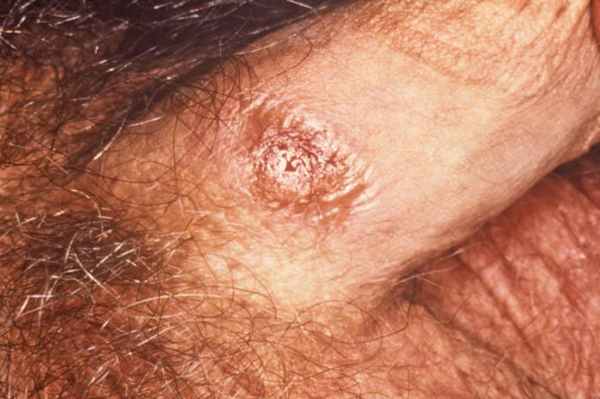
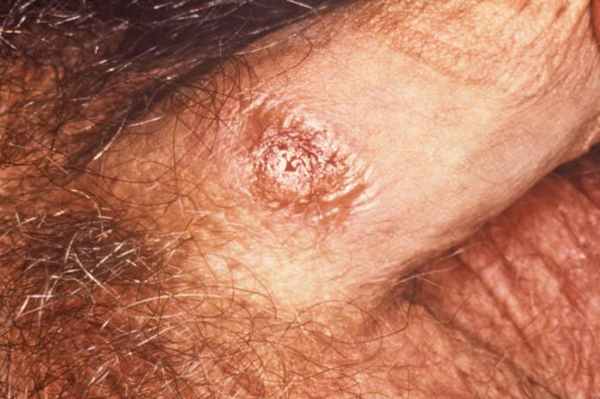
Диагноз позднего врожденного сифилиса ставится на основании клинического анамнеза, характерных физикальных проявлений и положительных серологических тестов ( Диагностические тесты на сифилис Диагностические тесты на сифилис Сифилис вызывается спирохетой Treponema pallidum и характеризуется 3 последовательными клиническими, симптоматическими стадиями, отделенными периодами бессимптомной скрытой инфекции. Прочитайте дополнительные сведения ). Интерстициальный кератит, резцы Хатчинсона и глухоту, связанную с VIII черепным нервом, представляющие собой триаду Хатчисона, является диагностическим. Иногда результаты стандартных нетрепонемных серологических тестов на сифилис являются отрицательными, но трепонемный тест связывания флуоресцентных антител (FTA-ABS) при этом положительный. Этот диагноз следует рассмотреть в случаях необъяснимой глухоты, прогрессирующей умственной отсталости или наличия кератита.
Последующее ведение
Всем серопозитивным младенцам и детям, чьи матери были серопозитивными, нужно проводить тест на отборочную реакцию на сифилис (VDRL-тест) или антикардиолипиновые тесты [RPR тесты] каждые 2–3 месяца, пока тест не будет отрицательным или будет выявлено снижение титра антител в 4 раза. У неинфицированных и успешно излеченных младенцев нетрепонемные титры антител обычно инертны в течение 6 месяцев. Пассивно приобретенные антитрепонемные антитела могут присутствовать дольше, возможно, 15 месяцев. Это важно помнить, чтобы со временем использовать те же специфичные нетрепонемные тесты для контроля титров у матерей, новорожденных, младенцев или маленьких детей.
Если тест на отборочную реакцию на сифилис (VDRL-тест) или антикардиолипиновые тесты (RPR-тесты) остаются реактивными в течение последних 6–12 месяцев, или титры возрастают, ребенку должно быть проведено повторное исследование (включая люмбальную пункцию для анализа ЦСЖ и общего анализа крови (ОАК) с подсчетом числа тромбоцитов, рентгенографию длинных костей и другие тесты по клиническим показаниям).
Лечение врожденного сифилиса
Парентеральное введение пенициллина
Беременные

Беременным с сифилисом на ранних стадиях вводят бензатин пенициллин G (по 2,4 млн единиц внутримышечно в одной дозе). На более поздних стадиях сифилиса и нейросифилиса нужно применять режим, показанный для небеременных пациентов ( Поздний или третичный сифилис Поздний или третичный сифилис Сифилис вызывается спирохетой Treponema pallidum и характеризуется 3 последовательными клиническими, симптоматическими стадиями, отделенными периодами бессимптомной скрытой инфекции. Прочитайте дополнительные сведения ). Иногда после такой терапии развиваются тяжелые реакции Яриша–Герксхаймера, что приводит к спонтанным абортам. Больным с аллергией на пенициллин возможно проведение десенсибилизации с последующим лечением пенициллином.
После соответствующего лечения, результаты антикардиолипинового теста(RPR-теста) и теста на отборочную реакцию на сифилис (VDRL-теста) снижаются в 4 раза к 6-12 месяцев, у большинства пациентов и становятся отрицательными к 2 годам почти у всех пациентов. Эритромицин является неадекватной терапией для матери и плода, и его применение не рекомендуется. Тетрациклин противопоказан.
Ранний врожденный сифилис
При подтвержденных или высоковероятных случаях в методических рекомендациях Центра по контролю и профилактике заболеваний за 2015 год при врожденном сифилисе (2015 Centers for Disease Control and Prevention [CDC] guidelines for congenital syphilis) рекомендовано введение кристаллического пенициллина G 50 000 единиц/кг внутривенно каждые 12 часов в течение первых 7 дней жизни и затем каждые 8 часов, всего в течение 10 дней; или прокаин пенициллин G 50 000 единиц/кг внутримышечно 1 раз/день в течение 10 дней ( Рекомендованные дозировки некоторых парентеральных антибиотиков для новорожденных Рекомендованные дозировки некоторых парентеральных антибиотиков для новорожденных ). Если пропущен ≥ 1 дня терапии, весь курс должен повториться. Этот режим также рекомендуют для младенцев с подозрением на сифилис, если мать соответствует любому из следующих критериев:
Читайте также:
