Кровоснабжение толстой кишки. Дуга Риолана. Венозный отток от толстой кишкой.
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Кровоснабжение осуществляется ветвями двух систем — верхней и нижней брыжеечных артерий (рис. 7).
Верхняя брыжеечная артерия дает ветви:
1) a.ileocolica, которая снабжает конечный отдел подвздошной кишки, червеобразный отросток, слепую и нижнюю части восходящей;
2) a.colica dextra снабжает верхнюю часть восходящей ободочной кишки, печеночную кривизну и начальный отдел поперечноободочной кишки;
3) a.colica media проходит между листками брыжейки поперечноободочной кишки и снабжает большую часть этой кишки (артерию надо щадить при операциях, связанных с рассечением брыжейки поперечноободочной кишки или желудочно-ободочной связки).
Кроме того, желудочно-ободочная связка, как показывают исследования на трупах и наблюдения во время операций на больных, почти всегда бывает спаяна с брыжейкой поперечноободочной кишки, преимущественно на уровне пилорической части желудка. В зоне спаяния этих элементов брюшины артериальные аркады, образованные ветвями средней ободочной артерии, расположены вдвое чаще, чем вне этой зоны. Поэтому рассечение желудочно-ободочной связки при операциях на желудке целесообразно начинать на 10-12 см левее привратника во избежание повреждения аркад средней ободочной артерии.
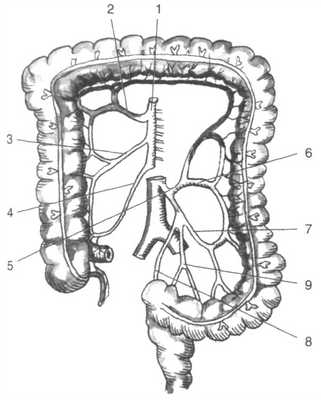
Рис. 7. Кровоснабжение толстой кишки
1 — верхняя брыжеечная артерия (a. mesenteries superior), 2 — средняя ободочная артерия (a. colica media), 3 — правая ободочная артерия (a. colica dextra), 4 — подвздошно-ободочная артерия (a. ileocolica), 5 — нижняя брыжеечная артерия (a. mesenterica inferior), 6 — левая ободочная артерия (а. соliса sinistra), 7,9 — сигмовидные артерии (aа. sigmoidei), 8 —верхняя прямокишечная артерия (a. rectalis superior). (Из: Огнев Б.В., Фраучи В.Х. Топографическая и клиническая анатомия. — М., 1960.)
От нижней брыжеечной артерии отходят ветви:
1) a.colica sinistra, снабжающая часть поперечноободочной кишки, селезеночную кривизну ободочной кишки и нисходящую ободочную кишку;
2) аа.sigmoideae, идущие к сигмовидной кишке;
3) a.rectalis superior (a.haemorrhoidalis superior — BNA), идущая к прямой кишке.
Перечисленные сосуды образуют аркады, подобные имеющимся на тонких кишках. Дуга, образовавшаяся при слиянии ветвей средней и левой ободочных артерий, проходит между листками брыжейки поперечноободочной кишки и обычно хорошо выражена (ее называли прежде риолановой дугой — arcus Riolani). Она снабжает левый конец поперечноободочной кишки, селезеночный изгиб ободочной кишки и начало нисходящей.
При перевязке верхней прямокишечной артерии (в связи с оперативным удалением высоко расположенной раковой опухоли прямой кишки) может быть резко нарушено питание начального отрезка прямой кишки. Это возможно потому, что выключается важная коллатераль, связывающая последнюю сосудистую аркаду сигмовидной кишки с a.haemorrhoidalis (a.rectalis — PNA) superior. Место слияния этой артерии с a.haemorrhoidalis siperior называют «критической точкой» и предлагают перевязывать прямокишечную артерию выше этой точки — тогда кровоснабжение начального отдела прямой кишки не нарушается.
На протяжении сосудов кишечника имеются и другие «критические точки». К их числу относится, например, и ствол a.colica media. Перевязка этой артерии может вызвать омертвение правой половины поперечноободочной кишки, поскольку артериальные аркады a.colica sinistra обычно не могут обеспечить кровоснабжение этой части кишки.
Вены сопровождают артерии в виде непарных стволов и относятся к системе воротной вены, за исключением средних и нижних вен прямой кишки, связанных с системой нижней полой вены.
Иннервация толстой кишки осуществляется ветвями верхнего и нижнего брыжеечных сплетений. Из всех отделов кишечника наиболее чувствительной к рефлекторным влияниям зоной является илеоцекальный угол с червеобразным отростком.
Лимфатические узлы, относящиеся к толстой кишке (nodi lymphatici mesocolici), располагаются вдоль артерий, снабжающих кишки. Их можно разделить на узлы:
1) слепой кишки и червеобразного отростка;
2) ободочной кишки;
Узлы слепой кишки расположены, как уже сказано, вдоль ветвей a.ileocolica и ее ствола. Узлы ободочной кишки, подобно мезентериальным, также располагаются в несколько рядов. Главные узлы ободочной кишки находятся:
1) на стволе а. colica media, в mesocolon transversum, рядом с центральной группой брыжеечных узлов;
Кровоснабжение толстой кишки, иннервация, отток лимфы
Кровоснабжение осуществляется ветвями двух систем — верхней и нижней артерий (рис. 19.39). Первая дает ветви: 1) a. ileocolica, которая снабжает конечный отдел подвздошной кишки, червеобразный отросток, слепую и нижнюю части восхо-
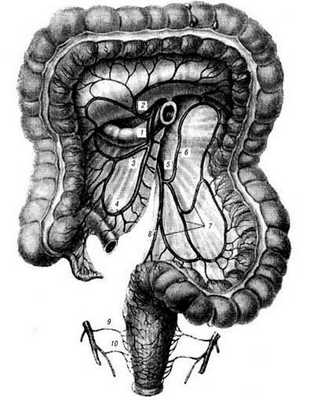
Рис. 19.39.Кровоснабжение толстых кишок:
1 — a. mesenterica superior; 2 — a. colica media; 3 — a. colica dextra; 4 — a. ileocolica; 5 — a. mesenter-ica inferior; 6— a. colica sinistra; 7— aa. sigmoideae; 9— a. rectalis superior; 9— a. rectalis media; 70 — a. rectalis inferior
дящей; 2) a. colica dextra снабжает верхнюю часть восходящей ободочной кишки, печеночную кривизну и начальный отдел поперечноободочной кишки; 3) a. colica media проходит между листками брыжейки поперечноободочной кишки и снабжает большую часть этой кишки (артерию надо щадить при операциях, связанных с рассечением брыжейки поперечноободочной кишки или желудочно-ободочной связки). Кроме того, желудочно-ободочная связка, как показывают исследования на трупах и наблюдения во время операций на больных, почти всегда бывает спаяна с брыжейкой поперечноободочной кишки, преимущественно на уровне пило-рической части желудка. В зоне спаяния этих элементов брюшины артериальные аркады, образованные ветвями средней ободочной артерии, расположены вдвое чаще, чем вне этой зоны. Поэтому рассечение желудочно-ободочной связки при операциях на желудке целесообразно начинать на 10-12 см левее привратника во избежание повреждения аркад средней ободочной артерии.
От нижней брыжеечной артерии отходят ветви: 1) a. colica sinistra, снабжающая часть поперечноободочной кишки, селезеночную кривизну ободочной кишки и нисходящую ободочную кишку; 2) аа. sigmoideae, идущие к сигмовидной кишке; 3) a. rectalis superior (a. haemorrhoidalis superior — BNA), идущая к прямой кишке.
Перечисленные сосуды образуют аркады, подобные имеющимся на тонких кишках. Дуга, образовавшаяся при слиянии ветвей средней и левой ободочных артерий, проходит между листками брыжейки поперечноободочной кишки и обычно хорошо выражена (ее называли прежде риолановой дугой — arcus Riolani). Она снабжает левый конец поперечноободочной кишки, селезеночный изгиб ободочной кишки и начало нисходящей.
При перевязке верхней прямокишечной артерии (в связи с оперативным удалением высоко расположенной раковой опухоли прямой кишки) может быть резко нарушено питание начального отрезка прямой кишки. Это возможно потому, что выключается важная коллатераль, связывающая последнюю сосудистую аркаду сигмовидной кишки с a. haemorrhoidalis (a. rectalis — PNA) superior (см. рис. 19.39). Место слияния этой артерии с a. haemorrhoidalis siperior называют «критической точкой» и предлагают перевязывать прямокишечную артерию выше этой точки — тогда кровоснабжение начального отдела прямой кишки не нарушается.
На протяжении сосудов кишечника имеются и другие «критические точки». К их числу относится, например, и ствол a. colica media. Перевязка этой артерии может вызвать омертвение правой половины поперечноободочной кишки, поскольку артериальные аркады a. colica sinistra обычно не могут обеспечить кровоснабжение этой части кишки (см. рис. 19.39).
Крайние формы ветвления нижней брыжеечной артерии имеют значение в оперативном лечении высоко сидящих раков прямой кишки, поскольку при этом приходится производить мобилизацию сигмовидной кишки с рассечением ее брыжейки и перевязкой a. haemorrhoidalis superior. Последняя составляет конечную ветвь a. mesenterica inferior. Клинический опыт показывает, что такая операция нередко приводит к гангрене оставшейся после операции части прямой кишки. Суть дела заключается в том, что при перевязке верхней прямокишечной артерии может быть резко нарушено питание начального отрезка прямой кишки. Это возможно потому, что выключается важная коллатераль, связывающая последнюю сосудистую аркаду сигмовидной кишки с a. haemorrhoidalis superior и носящая название a. sigmoidea ima. Место слияния этой артерии с a. haemorrhoidalis superior называют «критической точкой» и предлагают перевязывать прямокишечную артерию выше места соединения ее с названной коллатералью, расположенного чаще всего на уровне мыса.
А. Ю. Созон-Ярошевич показал, что при рассыпной форме строения нижней брыжеечной артерии может наблюдаться не один ствол a. haemorrhoidalis superior, а два или три ствола, причем a. sigmoidea ima в этих случаях соединяется лишь с одним из стволов верхней прямокишечной артерии. Отсюда вытекает, что при перевязке артерии выше критической точки, но ниже деления ее на несколько стволов, кровоснабжение части прямой кишки будет нарушено.
Исходя из этого, а также учтя другие моменты (например, возможность врожденного отсутствия нижней брыжеечной артерии), А. Ю. Созон-Ярошевич предложил перевязывать при рассыпной форме строения нижней брыжеечной артерии основной ствол ее. Он считал при этом, что такая операция лучше обеспечит доступ крови в конечные ветви нижней брыжеечной артерии (через анастомозы между ветвями верхней и нижней брыжеечных артерий, в частности через a. colica sinistra). Предложение А. Ю. Созон-Ярошевича было с успехом осуществлено при операциях на больных.
Лимфатические узлы, относящиеся к толстой кишке (nodi lymphatici mesocolici), располагаются вдоль артерий, снабжающих кишки. Их можно разделить на узлы: 1) слепой кишки и червеобразного отростка; 2) ободочной кишки; 3) прямой кишки.
Узлы слепой кишки расположены, как уже сказано, вдоль ветвей a. ileocolica и ее ствола. Узлы ободочной кишки, подобно мезентериальным, также располагаются в несколько рядов. Главные узлы ободочной кишки находятся: 1) на стволе а. colica media, в mesocolon transversum, рядом с центральной группой брыжеечных узлов; 2) у начала a. colica sinistra и над ней; 3) по ходу ствола нижней брыжеечной артерии (см. рис. 24.17).
19.8. О некоторых отклонениях в строении и топографии кишок
У истощенных людей, многорожавших женщин и в старческом возрасте нередко наблюдается значительная подвижность duodenum (Ф. И. Валькер).
Среди встречающихся в практике пороков развития кишечника на первом месте стоит мекке-лев дивертикул (diverticulum Meckeli), существующий примерно у 2% людей; это — остаток жел-точно-кишечного протока (ductus omphaloentericus), который обычно к концу 2-го месяца эмбриональной жизни зарастает. Дивертикул представляет собой выпячивание стенки подвздошной кишки на стороне, противоположной брыжейке; он располагается в среднем на расстоянии 50 см от слепой кишки (иногда значительно ближе к ней, иногда — дальше).
Формы и размеры дивертикула крайне вариабельны. Наиболее часто встречаются 3 формы дивертикула: 1) открывающийся в виде свища на пупке, 2) связанный с пупком при помощи тяжа, 3) в виде слепого кармана на стенке кишки.
Воспаление дивертикула (дивертикулит) можно принять за аппендицит; нередко меккелев дивертикул бывает причиной непроходимости кишечника.
Что касается толстой кишки, то следует отметить редкие случаи левостороннего положения восходящей кишки или правостороннего положения нисходящей (sinistro и dextropositio coli). Более часто встречается косой ход поперечноободочной кишки, когда flexura coli dextra располагается вблизи слепой (что следует иметь в виду при аппендэктомии), и длинная брыжейка сигмовидной кишки, петли которой заходят в правую половину брюшной полости (при этой форме строения кишки могут наблюдаться завороты ее).
Слепая кишка, начальный отдел восходящей и конечный отдел подвздошной кишки иногда имеют общую брыжейку — mesenterium ileocaecale commune, что может создать условия для заворота caecum.
Врожденное расширение сигмовидной кишки (мегасигма), известное под названием болезни Гиршпрунга, обусловлено резким снижением количества ганглиозных клеток ауэрбаховского сплетения в дистальном отделе толстой кишки. Вследствие этого происходит спастическое сокращение и сужение прямой кишки, влекущее за собой вторичное резкое расширение сигмовидной кишки.
2.2 Топография толстой кишки (intestinum crassum): кровоснабжение, иннервация, лимфоотток
1. У толстой кишки продольный слой мышечной оболочки распреде-лен не равномерно, а представлен 3-мя лентами: свободной (tenia libera), сальниковой (tenia omentalis) и брыжеечной (tenia mesocolica) лентами. Они имеют ширину около 1 см и наиболее выражены на слепой и восхо-дящей ободочной кишке.
2. Между лентами образуются расширения (гаустры), отделенные друг от друга перехватами.
3. К лентам толстой кишки фиксированы сальниковые отростки (ap-pendices epiploicae).
4. Толстая кишка имеет голубовато-серый цвет, тонкая кишка – розо-ватый цвет.
5. У толстой кишки толщина стенки меньше, чем у тонкой кишки.
6. Толстая кишка имеет больший диаметр.
Толстая кишка начинается в правой подвздошной ямке у места пере-хода в нее тонкой кишки и заканчивается заднепроходным отверстием. Общая длина толстой кишки примерно 1,5 м. В ней различают 3 отдела:
а) слепую кишку и червеобразный отросток;
б) ободочную кишку;
Слепая кишка (caecum) представляет собой часть толстой кишки, рас-положенную дистальнее места перехода конечного отдела тонкой кишки в восходящую ободочную кишку. Длина ее колеблется от 1 до 10 см, в большинстве случаев 5–6 см.
Положение и проекция
Слепая кишка обычно находится в правой подвздошной ямке и лишь в редких случаях располагается высоко в области правого подреберья или опускается ниже правой подвздошной ямки в полость малого таза. У мо-лодых субъектов слепая кишка располагается выше, чем у пожилых.
Слепая кишка покрыта брюшиной со всех сторон и может свободно смещаться относительно своего основания. Между задней стенкой кишки и пристеночной брюшиной располагается recessus retrocaecalis, который ограничен снаружи складкой брюшины (plica caecalis).
Спереди и слева слепая кишка покрыта петлями тонкой кишки, справа от нее располагается латеральный канал. Иногда слепая кишка оттесняется петлями тонкой кишки кнутри и соприкасается с передней брюшной стенкой.
У медиальной стенки слепой кишки или на 3–4 см кнутри от нее рас-полагается мочеточник.
В отдельных случаях слепая кишка опускается в полость малого таза и соприкасается с прямой кишкой, подвздошной кишкой, мочевым пузырем, а у женщин, кроме того, с широкой маточной связкой, маткой и придатками.
Продолжением слепой кишки кверху является восходящая ободочная кишка (colon ascendens). Она располагается в части брюшной полости на протяжении от подвздошной ямки до правого подреберья, длина ее колеб-лется в пределах 3–16 см, в среднем составляя 10 см.
Отношение к брюшине
Восходящая ободочная кишка спереди и с боков покрыта брюшиной. Задняя поверхность ее лишена брюшинного покрова и посредством соеди-нительнотканных волокон фиксирована к жировой клетчатке забрюшинно-го пространства.
Положение и синтопия
Восходящая ободочная кишка располагается в желобе, образованном m. psoas major, m. quadratus lumborum и m. transversus abdominis, и доходит до нижнего полюса правой почки. Спереди она покрыта петлями тонкой кишки или непосредственно соприкасается с передней брюшной стенкой. Нередко верхняя часть ее прикрыта начальной частью поперечной ободоч-ной кишки. Сзади восходящая ободочная кишка отделена от поперечной мышцы живота и квадратной мышцы забрюшинной клетчаткой и фасцией. Иногда к заднемедиальной стенке кишки прилежит правый мочеточник, обычно же он располагается на расстоянии 1–4 см кнутри от кишки. Слева от восходящей ободочной кишки находится правый мезентериальный синус, справа — правый латеральный канал. В правом подреберье, на месте перехо-да восходящей ободочной кишки в поперечную ободочную, образуется пра-вая кривизна (flexura coli dextra). Она располагается соответственно нижнему полюсу правой почки, прикрывая его на протяжении 1–6 см, и непосредст-венно соприкасается с жировой капсулой почки. Вверху правая ободочная кривизна граничит с висцеральной поверхностью правой доли печени.
Поперечная ободочная кишка (colon transversum) является продолже-нием восходящей ободочной кишки. Она простирается от правой до левой ободочной кривизны. Длина поперечной ободочной кишки равняется 40–100 см, наиболее часто 50–60 см.
В отличие от восходящей и нисходящей ободочной кишки colon transversum покрыта брюшиной со всех сторон и имеет довольно длинную брыжейку (mesocolon), которая позволяет ей свободно смещаться в раз-личные отделы брюшной полости.
Нижняя поверхность брыжейки поперечной ободочной кишки сопри-касается с петлями тонкой кишки. Верхняя поверхность брыжейки попе-речной ободочной кишки отграничивает снизу полость сальниковой сум-ки. Нередко в области пилорической части желудка брыжейка поперечной ободочной кишки сращена с желудочно-ободочной связкой.
Передняя поверхность кишки сращена с большим сальником, верхняя часть которого между большой кривизной желудка и поперечной ободоч-ной кишкой известна под названием желудочно-ободочной связки.
Поперечная ободочная кишка обладает большой подвижностью и может смещаться кверху, соприкасаясь с передней поверхностью желудка, опускать-ся книзу до уровня лонного сочленения или иногда в полость малого таза.
Большая подвижность поперечной ободочной кишки и различное по-ложение, которое она может занимать в брюшной полости, являются при-чиной того, что иногда поперечная ободочная кишка может быть содер-жимым пупочных, паховых или бедренных грыж.
Вверху и справа начальная часть поперечной ободочной кишки со-прикасается с висцеральной поверхностью правой доли печени и желчным пузырем. В средней части кишка граничит с передней поверхностью же-лудка или располагается у большой кривизны его, с которой она соединена посредством желудочно-ободочной связки. Слева colon transversum сопри-касается с facies colica lienis, снизу с петлями тонкой кишки, иногда с пет-лей сигмовидной кишки, сзади с 12-перстной кишкой и поджелудочной железой, а спереди с передней брюшной стенкой.
В левом подреберье поперечная ободочная кишка переходит в нисхо-дящую ободочную кишку, образуя левую кривизну (flexura coli sinistra), которая располагается несколько выше правой кривизны. Между диафраг-мой и левой кривизной ободочной кишки натянута диафрагмально-ободочная связка (lig. phrenicocolicum), ограничивающая слепой карман, saccus lienalis, в котором размещается передний полюс селезенки.
Нисходящая ободочная кишка (colon descendens) является продолжени-ем поперечной ободочной кишки. Она располагается в левой части брюшной полости на протяжении от левого подреберья до левой подвздошной ямки. Длина ее колеблется в пределах 5–20 см, в среднем составляя 15 см.
Нисходящая ободочная кишка покрыта брюшиной спереди и с боков, а задняя стенка ее сращена с забрюшинной клетчаткой.
Нисходящая ободочная кишка располагается кнаружи от m. psoas major на квадратной мышце поясницы и поперечной мышце живота. В ле-вой подвздошной ямке или на уровне гребня подвздошной кости она пере-ходит в сигмовидную кишку. Справа от нисходящей ободочной кишки располагается левый мезентериальный синус, а слева — левый латераль-ный канал. Нисходящая ободочная кишка соприкасается с петлями тонкой кишки; если она переполнена содержимым или раздута газами, то может соприкасаться также с передней брюшной стенкой.
Левый мочеточник располагается примерно на расстоянии 4 см кнут-ри от кишки.
Сигмовидная кишка (colon sigmoideum) начинается в левой подвздош-ной ямке или на уровне гребня подвздошной кости и заканчивается в ма-лом тазу на уровне III крестцового позвонка. Длина сигмовидной кишки от 20 до 75 см, среднем — 40 см.
Отношение к брюшине, брыжейка
Сигмовидная кишка полностью покрыта брюшиной и соединена с брюшной стенкой посредством брыжейки, длина которой колеблется в пределах 10–17 см.
У основания брыжейки нередко располагается межсигмовидный кар-ман (recessus intersigmoideus). Этот карман легко обнаружить, если петлю сигмовидной кишки приподнять кверху и натянуть ее брыжейку
Поскольку сигмовидная кишка имеет довольно длинную брыжейку, она свободно может смещаться в различные отделы брюшной полости: к срединной линии живота, в полость малого таза, в правую подвздошную ям-ку, вверх по направлению к печени или желудку. Однако наиболее часто пет-ля сигмовидной кишки опускается из левой подвздошной ямки вниз, пересе-кает большую поясничную мышцу и располагается в полости малого таза.
Кровоснабжение толстой кишки осуществляется ветвями верхней и нижней брыжеечных артерий.
Верхняя брыжеечная артерия (a. mesenterica superior) и ее ветви, иду-щие к толстой кишке:
1. Подвздошно-ободочная артерия (a. ileocolica) проходит в забрю-шинном пространстве в проекции правого брыжеечного синуса к илеоце-кальному углу и отдает:
артерию червеобразного отростка (a. appendicularis), проходящую в брыжейке червеобразного отростка;
переднюю и заднюю слепокишечные артерии, кровоснабжающие слепую кишку;
восходящую артерию, кровоснабжающую начальную часть восхо-дящей ободочной кишки и анастомозирующую с нисходящей ветвью пра-вой ободочной артерии.
2. Правая ободочная артерия (a. colica dextra) делится забрюшинно в пределах правого брыжеечного синуса на нисходящую и восходящую вет-ви, кровоснабжающие восходящую ободочную кишку и анастомозирую-щие с восходящей ветвью подвздошно-ободочной артерии и правой вет-вью средней ободочной артерии соответственно.
3. Средняя ободочная артерия (a. colica media) делится в брыжейке поперечной ободочной кишки на правую и левую ветви, кровоснабжающие поперечную ободочную кишку и анастомозирующие с правой и левой обо-дочными артериями соответственно. Анастомоз между левой ветвью сред-ней ободочной артерии и левой ободочной артерией соединяет бассейны верхней и нижней брыжеечных артерий и называется дугой Риолана.
Нижняя брыжеечная артерия (a. mesenterica inferior) кровоснабжает тол-стую кишку от левого изгиба ободочной кишки до верхней трети прямой кишки, отходит от брюшной аорты на уровне IV поясничного позвонка.
Ветви нижней брыжеечной артерии:
1. Левая ободочная артерия (a. colica sinistra) направляется в забрю-шинном пространстве в проекции левого брыжеечного синуса к нисходя-щей ободочной кишке и делится на:
восходящую ветвь, кровоснабжающую верхнюю часть нисходящей ободочной кишки и анастомозирующую на уровне селезеночного изгиба ободочной кишки с левой ветвью средней ободочной артерии с образова-нием дуги Риолана;
нисходящую ветвь, кровоснабжающую нижнюю часть нисходящей ободочной кишки и анастомозирующую с 1-й сигмовидной артерией.
2. Сигмовидные артерии (aa. sigmoideae) в количестве 2–4-х проходят в брыжейке сигмовидной кишки и, разветвляясь, анастомозируют друг с другом (анастомоза между последней сигмовидной и верхней прямоки-шечной артериями, как правило, не бывает).
3. Верхняя прямокишечная артерия (a. rectalis superior) спускается вдоль корня брыжейки сигмовидной кишки в позадипрямокишечное пространство и кровоснабжает нижнюю часть сигмовидной и верхнюю часть прямой кишки.
Вены толстой кишки принадлежат к системе верхней и нижней бры-жеечных вен. От правой половины толстой кишки отток крови осуществ-ляется по v. ileocolica, v. colica dextra, v. colica media, которые вливаются в верхнюю брыжеечную вену.
От слепой кишки, а также от конечного отдела тонкой кишки и на-чального отдела восходящей ободочной кишки кровь оттекает по под-вздошно-ободочной вене. Правая ободочная вена принимает кровь из вос-ходящей ободочной кишки.
Венозный отток крови от поперечной ободочной кишки происходит в систему верхней и нижней брыжеечных вен. В верхнюю брыжеечную вену впадают средняя ободочная; в нижнюю брыжеечную вену направляется вена, сопровождающая восходящую ветвь левой ободочной артерии.
От нисходящей ободочной и сигмовидной кишок отток крови осуще-ствляется по левой ободочной и сигмовидным венам.
Лимфатические сосуды и узлы, отводящие лимфу от толстой кишки, в основном, располагаются по ходу артерий, питающих кишку. Они отводят лимфу к центральным группам лимфатических узлов, лежащих вдоль верхней и нижней брыжеечных артерий, затем в кишечный ствол, впа-дающий в поясничный ствол, и далее в грудной проток.
Иннервация толстой кишки осуществляется ветвями верхнего и ниж-него брыжеечных сплетений, а также ветвями чревного сплетения.
Кровоснабжение толстой кишки. Дуга Риолана. Венозный отток от толстой кишкой.
Толстая кишка начинается от илеоцекального соединения в правой подвздошной области и заканчивается анальным каналом с заднепроходным отверстием.
В толстой кишке выделяют слепую кишку, caecum, ободочную кишку, colon, состоящую из восходящей, поперечной, нисходящей и сигмовидной ободочных кишок, прямую кишку, rectum, и анальный канал, canalis analis. Отделы ободочной кишки П-образно окружают петли тонкой кишки.
Место перехода восходящей ободочной кишки в поперечную выделяют как правый изгиб ободочной кишки, flexura coli dextra, или печеночную кривизну, а место перехода поперечной ободочной кишки в нисходящую — как левый изгиб ободочной кишки, flexura coli sinistra, или селезеночную кривизну.
Топографию прямой кишки рассматривают вместе с топографией органов таза, а анального канала — при описании regio analis промежности.
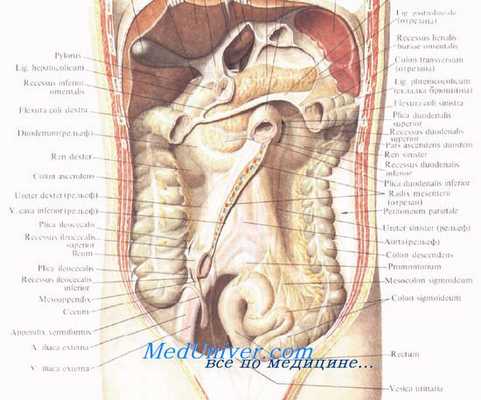
Поперечная ободочная и сигмовидная ободочная кишки располагаются интраперитонеально и, следовательно, имеют брыжейки. Восходящая и нисходящая ободочные кишки чаще лежат мезоперитонеально, то есть покрыты брюшиной с трех сторон. Задние стенки этих отделов кишки вместо брюшины покрыты позадиобо-дочной фасцией, fascia retrocolica. Ширина этих отделов составляет 2,5—4 см.
В некоторых случаях ободочная кишка имеет общую брыжейку или брыжейку одной из ее половин.
Во время операций на толстой кишке необходимо уметь отличать толстую кишку от тонкой и различать отделы толстой кишки.
Основные отличия тонкой кишки от толстой следующие:
1. Диаметр толстой кишки больше, чем тонкой. В дистальном направлении диаметр толстой кишки уменьшается.
2. Толстая кишка имеет серовато-пепельный оттенок, а тонкая — розоватый, более яркий.
3. Продольные мышцы в стенке тонкой кишки расположены равномерно, а в стенке толстой кишки они образуют три отдельные мышечные ленты, taeniae coli, идущие вдоль кишки. Ширина каждой из них — 3—5 мм. Ленты начинаются у основания аппендикса и заканчиваются при переходе сигмовидной кишки в прямую. Передняя мышечная лента, идущая по свободному краю кишки, называется свободной лентой, taenia libera.
На поперечной ободочной кишке taenia coli, располагающаяся по брыжеечному краю, называется брыжеечной лентой, taenia mesocolica, а располагающаяся по линии прикрепления сальника — сальниковой лентой, taenia omentalis.
4. Стенка толстой кишки между мышечными лентами образует выпячивания — гаустры ободочной кишки, haustra coli. В промежутках между ними на стенках кишки имеются циркулярные борозды, где кольцевая мускулатура сильнее выражена, а слизистая оболочка образует складки, вдающиеся в просвет кишки. В связи с этим расширения чередуются с сужениями, что позволяет легко отличить ободочные кишки от всех других отделов желудочно-кишечного тракта при рентгенологическом исследовании.
5. В отличие от тонкой кишки на поверхности брюшинного покрова толстой кишки имеются сальниковые отростки, appendices omentales (epiploicae). Они представляют собой дупликатуру висцеральной брюшины с большим или меньшим содержанием жировой ткани. Их длина обычно 4—5 см. На поперечной ободочной кишке они образуют один ряд, на других отделах толстой кишки — два ряда. Сальниковых отростков нет на слепой и прямой кишке.
Учебное видео по анатомии толстой кишки
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Толстый кишечник
Толстый кишечник (лат. – intestinum crassum) является конечным отделом ЖКТ (желудочно-кишечного тракта).
Анатомия и физиология

От вышележащего тонкого кишечника толстый кишечник отделен мышечным клапаном, т.н. илеоцекальным сфинктером или баугиниевой заслонкой. Толстый кишечник расположен в нижней части или этаже брюшной полости включает в себя следующие отделы:
- Слепая кишка (лат. – caecum). Имеет длину 3-8 см, и ширину 4-7 см. Данный отдел толстого кишечника снабжен червеобразным отростком, аппендиксом. Слепая кишка с аппендиксом проецируется на правую среднюю и нижнюю часть передней брюшной стенки.
- Ободочная кишка (лат. – colon). Самый длинный отдел тонкого кишечника. Ободочная кишка диаметром коло 4 см окаймляет весь нижний этаж брюшной полости с петлями тонкого кишечника и другими органами. Отсюда и название. В ободочной кишке различают ее начальную восходящую часть. Длиной 12-20 см от слепой кишки до правого изгиба, т.н. печеночного угла. Поперечная ободочная кишка – это ее средняя часть длиной 50 см от печеночного угла до селезеночного угла, левого изгиба. Нисходящая часть длиной 22-23 см идет от селезеночного угла до сигмовидной кишки. За счет того что поперечная часть немного провисает, конфигурация ободочной кишки напоминает букву М.
- Сигмовидная кишка (лат. – colon sigmoideum). Тоже относится к ободочной кишке, и в виде двух петель длиной 54-55 см и диаметром 4 см располагается между нисходящей частью и прямой кишкой. На переднюю брюшную стенку проецируется в ее левой нижней части.
- Прямая кишка (лат. – rectum). Располагается в полости малого таза. Длина прямой кишки 14 см. Ширина в начальных отделах 4 см, далее расширяется в ампулу прямой кишки 7,5 см, и заканчивается узким отверстием заднего прохода.
В сравнении с другими отделами ЖКТ толстый кишечник имеет особенности. В отличие от розового тонкого кишечника толстый имеет сероватый цвет. Снаружи он покрыт серозной соединительнотканной оболочкой. Участки ободочной кишки, а у некоторых и слепая кишка, фиксируются к стенкам брюшной полости брыжейкой. Это подвижное анатомическое образование образовано двумя листками брюшины. По брыжейке к кишечнику проходят сосуды и нервы.
Средняя мышечная оболочка представлена внутренним круговым или циркулярным слоем, и наружным продольным слоем. Перистальтические (волнообразные) сокращения этих мышц обеспечивают продвижение пищевого комка по кишечной трубке.
Но, в отличие остальных отделов ЖКТ, наружный мышечный слой здесь сплошной только в месте перехода слепой кишки в аппендикс, и в прямой кишке. А на большей части он представлен тремя лентами. Эти ленты как бы стягивают кишечную трубку. В результате на ее поверхности образуются выпячивания, гаустры. Между собой гаустры разделены поперечными бороздами. Этим бороздам соответствуют полулунные складки слизистой оболочки.
На слизистой нет ворсин, как в тонком кишечнике. Она содержит секреторные железы, выделяющие пищеварительный сок. Толстокишечный сок выделяется в покое, но его количество невелико.
Пищевое содержимое поступает в толстый кишечник из тонкого маленькими порциями в момент открытия илеоцекального сфинктера. В ответ на механическое раздражение секреция сока многократно увеличивается. В его составе находятся: амилаза, липаза, и ряд других пищеварительных ферментов. Но в целом содержание ферментов в соке толстого кишечника невелико, в 20 раз меньше, чем в соке толстого кишечника.
Невелико и количество всосавшихся компонентов пищи. Здесь в небольшом количестве усваиваются те компоненты пищи, которые не всосались в тонком кишечнике. Основная функция толстого кишечника заключается во всасывании воды из пищевого комка, и в формировании каловых масс в суточном количестве от 150 г и более.
При питании растительной пищей кала образуется больше, чем при питании продуктами животного происхождения. Растительная пища содержит большое количество неперевариваемых волокон, которые впитывают в себя кишечные токсины. Конечный отдел ЖКТ, прямая кишка, служит резервуаром для каловых масс. Акт дефекации контролируется мышечными клапанами – внутренним и наружным сфинктером.
На работу толстого кишечника в значительной степени влияет содержащаяся в нем микрофлора, представленная бифидобактериями, лактобактериями, бактероидами.
Основные функции физиологической кишечной микрофлоры:
- Окончательное расщепление непереваренных компонентов пищи.
- Инактивация компонентов желчи, пищеварительных соков, поступивших в толстый кишечник из вышележащих отделов ЖКТ.
- Обезвреживание токсических продуктов, образующихся в ходе переваривания пищи.
- Синтез витамина К, некоторых витаминов группы В.
- Уничтожение болезнетворной микрофлоры кишечника.
- Участие в других неспецифических реакциях иммунитета.
Наряду с микрофлорой иммунную защиту обеспечивают расположенные в слизистой оболочке скопления лимфоидной ткани, лимфатические фолликулы.
Заболевания и симптомы
Заболевания толстого кишечника:
- Хронические неинфекционные воспалительные процессы слепой, ободочной и сигмовидной кишки – тифлиты, колиты, сигмоидиты.
- неспецифический язвенный колит;
- аппендицит;
- острые кишечные инфекции;
- гельминтозы;
- болезни прямой кишки – проктиты, парапроктиты, геморрой, анальные трещины;
- рак различных отделов толстого кишечника;
- толстокишечные доброкачественные опухоли, полипы;
- толстокишечная непроходимость, обусловленная паралича гладкой мускулатуры, закупоркой кишечного просвета опухолью, и другими причинами.
Типичные симптомы хронических заболеваний:
- распространенные ноющие боли в животе;
- вздутие живота, метеоризм;
- поносы, запоры, их чередование;
- болезненность, ощущение неполного опорожнения кишечника после дефекации;
- примесь слизи, крови в кале;
- темный «вишневый» или дегтеобразный стул – признак кишечного кровотечения.
Кишечная непроходимость и другие остро протекающие заболевания характеризуются тяжелым общим состоянием пациента. Возможен перитонит (воспаление брюшины) с резкими болями и напряжением мышц брюшной стенки. Интоксикация сопровождается тошнотой, рвотой. При кишечной непроходимости рвота может принимать каловый характер.
Хронические заболевания толстого кишечника, как правило, протекают на фоне дисбактериоза с исхуданием, малокровием, авитаминозами, и снижением иммунитета.
Диагностика
Диагностика толстого кишечника начинается с пальцевого исследования заднего прохода. Далее приступают к лабораторным и инструментальным исследованиям. Среди инструментальных исследований диагностически ценной является эндоскопия толстого кишечника – ректороманоскопия и колоноскопия. При ректороманоскопии врач осматривает прямую и сигмовидную кишку, а при колоноскопии – весь толстый кишечник.
Ирригоскопия – это рентгенологическая диагностика толстого кишечника после наполнения через задний проход контрастной бариевой взвесью. Обзорная рентгенография органов брюшной полости без использования контраста информативна при кишечной непроходимости. На рентгенограмме видны т.н. чаши Клойбера, горизонтальные уровни жидкости в просвете кишечника. Это специфический для непроходимости кишечника признак.
Из лабораторных анализов основное место занимает диагностика кала. В зависимости от поставленных задач кал берут на:
- общий анализ (копрогамму);
- скрытую кровь;
- яйца глист;
- бакпосев на питательные среды.
Вспомогательную роль играет общий и биохимический анализ крови, иммунодиагностика и посев крови на питательные среды.
Читайте также:
