КТ, МРТ при саркоме жевательного пространства
Добавил пользователь Владимир З. Обновлено: 16.01.2026
Плоский эпителий выстилает слизистую ротоглотки, гортаноглотки, и полости рта. Плоскоклеточный рак языка, миндалин, гортаноглотки, и и полости рта, включая губы, очень распространен. В ротоглотке, наиболее частой локализацией плоскоклеточного рака служит передняя миндалина. Плоскоклеточный рак с этого места может глубоко распространяться под невовлеченной слизистой оболочкой. Типично распространение через межмышечные щели в окологлоточное пространство и сонное пространство. Часто поражаются цепочки лимфатических узлов вдоль внутренней яремной вены. При клиническом обследовании очень трудно правильно оценить поражение слизистых оболочек и распространение рака.
В статье МРТ и КТ мягких тканей шеи мы подробно описываем пространства шеи, разграничиваемые при МРТ мягких тканей.
Постановка ротоглоточного плоскоклеточного рака основывается на размерах опухоли и инвазии в соседние структуры. Поэтому при МРТ мягких тканей этой области нужно обратить особое внимание на переход опухоли в глубокие пространства, особенно в окологлоточное, сонное, и превертебральное. При МРТ сонных пространств также важно оценить лимфаденит.
МРТ мягких тканей шеи с контрастированием. Распространения рака ротоглотки на парафарингеальное пространство.
Плоскоклеточный рак основания языка также может прорасти в соседние глубокие пространства. Встречается периневральное распространение. Кроме того, следует определить линии пересечения опухоли, как это имеет значения для выбор объема операции. Плоскоклеточный рак основания языка имеет склонность вторгаться книзу в подчелюстное пространство и спускаться вплоть до надгортанника. Кроме того, при МРТ мягких тканей следует оценить инвазию нижней челюсти.
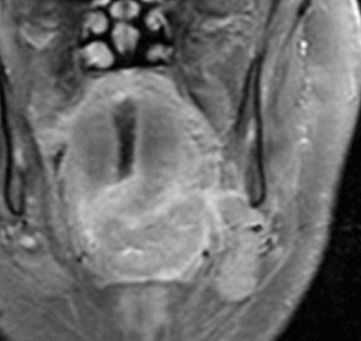
МРТ мягких тканей шеи с контрастированием. Распространение рака ротоглотки на подчелюстное пространство.
Плоскоклеточный рак губы, особенно нижней губы, является второй наиболее частой локализацией плоскоклеточного рака головы и шеи после рака кожи. Плоскоклеточный рак губы может распространиться по щечной слизистой оболочке и в нижнюю челюсть, и также уходить в глубокие пространства.
Плоскоклеточный рак гортаноглотки наиболее часто включает грушевидные синусы. Раки, которые возникают в этом месте, как правило, долго не проявляются и очень агрессивные. Они прорастают в глубокие пространства и сразу поражают многочисленные лимфатические узлы. Опухоль может прорастать хрящ и даже гортань. При МРТ мягких тканей правильная оценка характера роста плоскоклеточного рака гортаноглотки очень важно для стадирования процесса и хирургической тактики лечения.
Что касается глубинных структур, особое внимание при МРТ мягких тканей шеи следует уделить распространению опухоли на превертебральное пространство. Инвазия глубокой фасции шеи, длинных мышц шеи, или самого позвоночника, определяемые при МРТ мягких тканей шеи, ставят вопрос об обширной операции. Кроме того, поражение сонной артерии ставит вопрос о резектабельности. Некоторые хирурги считают, что если опухоль по данным МРТ мягких тканей шеи охватывает меньше 50% сонной артерии она может быть от нее отделена. Вероятность невозможности удаления опухоли заметно увеличивается, когда по данным МРТ мягких тканей шеи она окружает более 75% сонной артерии. Вовлечение в процесс жевательного пространства может происходить с ротоглотки. Вовлечение жевательного пространства должно насторожить в плане прорастания основания черепа, особенно, через овальное окно и/или вдоль крылонебной ямки. Другие пути распространения через основание черепа идут вдоль сонного канала, через яремное отверстие, и евстахиеву трубку
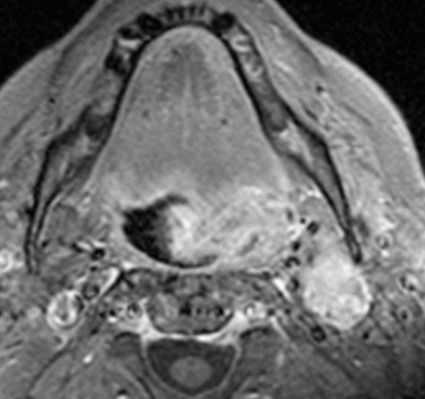
МРТ мягких тканей шеи с контрастированием. Распространение опухоли корня языка на каротидное пространство.
При МРТ в СПб в наших клиниках, учитывая нейрохирургическую специфику, мы особое внимание уделяем инвазии плоскоклеточного рака в полость черепа.
КТ, МРТ при саркоме жевательного пространства
а) Терминология:
1. Синонимы:
• Саркома жевательного пространства (ЖП)
• Множество вариантов: рабдомиосаркома, лейомиосаркома, саркома Юинга, синовиальная саркома, липосаркома, фибросаркома
2. Определение:
• Саркома жевательного пространства (ЖП): злокачественная опухоль мягкотканного происхождения (жировая клетчатка, мышцы, нервы, суставы, кровеносные сосуды, глубокие ткани кожи), которая расположена в жевательном пространстве надподъязычной области шеи
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Агрессивное новообразование с неровными контурами, которое разрушает костные ткани и прорастает в близлежащие фасциальные пространства
• Локализация:
о Жевательное пространство, часто распространяется за его пределы
• Размер:
о Часто крупное (>4см), несмотря на поверхностную локализацию
• Морфология:
о Нечеткие границы ± многодольчатое строение
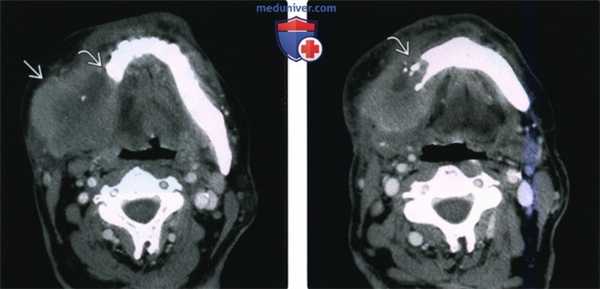
(Слева) КТ с КУ, аксиальная проекция. Злокачественная фиброзная гистиоцитома жевательного пространства и нижней челюсти. Солидная опухоль, которая умеренно накапливает контраст, располагается в правом жевательном пространстве и разрушает нижнюю челюсть, в том числе ее ветвь и тело. Жевательное пространство представляет собой глубокую область лица, в которой может возникать саркома.
(Справа) КТ с КУ, аксиальная проекция, тот же пациент. Солидная опухоль, умеренно накапливающая контраст, разрушает значительную часть нижней челюсти.
2. КТ при саркоме жевательного пространства:
• КТ с КУ:
о Возможны различные варианты накопления контраста:
- Обычно неоднородное накопление
• КТ в костном окне:
о Инвазивная опухоль жевательного пространства, разрушающая нижнюю челюсть, скуловую дугу или крыловидные отростки:
- Остеосаркомы челюсти прорастают в мягкие ткани в большинстве случаев (72%)
о Кальцификаты или образование костной ткани могут наблюдаться при любом варианте сарком:
- Чаще всего при остеосаркоме (72%), хондросаркоме, синовиальной саркоме или саркоме Юинга
- Периостальная реакция отмечается при 62% всех остеосарком челюсти
3. МРТ при саркоме жевательного пространства:
• Т1ВИ:
о Изо- или гиперинтенсивный относительно здоровых мышц сигнал, часто неоднородный
о Замещение нормального сигнала от костного мозга
• Т2ВИ:
о Неоднородный гиперинтенсивный относительно мышц сигнал
• STIR:
о Неоднородный гиперинтенсивный относительно мышц сигнал
• ДВИ:
о Количественные значения кажущегося коэффициента диффузии помогают дифференцировать инфекционный процесс от саркомы
о Ключевым значением считается 1,20 х 10 -3 мм 2c-1
- Более высокие цифры говорят об инфекционном процессе
- Более низкие цифры говорят о злокачественном процессе
• Т1 ВИ с КУ:
о Типично неоднородное накопление контраста
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ в костном окне тонкими срезами + MPT Т1ВИ с контрастированием:
- МРТ: оценка состояния мягких тканей, наличии периневрального распространения
- КТ в костном окне: позволяет оценить матрикс саркомы ± наличие костно-деструктивных изменений
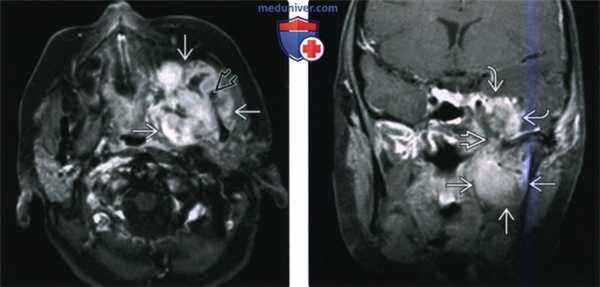
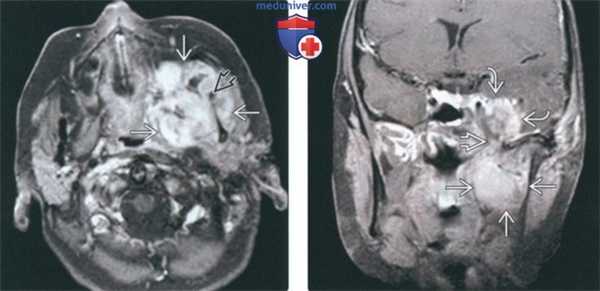
(Слева) МРТ Т1ВИ FS с КУ, аксиальная проекция. Лейомиосаркома жевательного пространства высокой степени злокачественности. Опухоль неоднородно накапливает контраст и прорастает в нижнюю челюсть. Только по данным лучевой диагностики дифференцировать различные типы сарком невозможно, за исключением случаев обнаружения матрикса остео- или хондросаркомы.
(Справа) МРТ Т1ВИ FS с КУ, коронарная проекция, тот же пациент. Новообразование, накапливающее контраст, распространяется в полость черепа через овальное отверстие. Отсюда опухоль может прорастать в пещеристый синус.
в) Дифференциальная диагностика:
1. Абсцесс жевательного пространства:
• Скопление жидкости в жевательном пространстве с периферическим кольцом накопления контраста ± остеомиелит нижней челюсти
2. Остеомиелит нижней челюсти:
• Деструкция кости без формирования остеоидной ткани
• Возможно формирование секвестров
3. Инвазивный плоскоклеточный рак:
• Плоскоклеточный рак небной миндалины:
о Новообразование небной миндалины прорастает в расположенное рядом жевательное пространство
• Плоскоклеточный рак позадимолярного треугольника:
о Новообразование позадимолярного треугольника прорастает в расположенное рядом жевательное пространство
4. Метастазы в нижней челюсти:
• Агрессивные деструктивные изменения в кости
• Кальцификация или периостальная реакция отсутствуют
5. Кератокистозная одонтогенная опухоль (одонтогенная кератокиста):
• Кистозное образование, происходящее из нижней челюсти, которое характеризуется доброкачественным ростом и смещает окружающие ткани
6. Периневральное распостранение опухоли по нижнечелюстному нерву:
• Плоскоклеточный рак кожи подбородка или первичный рак полости рта и ротоглотки
• Опухоль распространяется по нижнечелюстному нерву в жевательное пространство
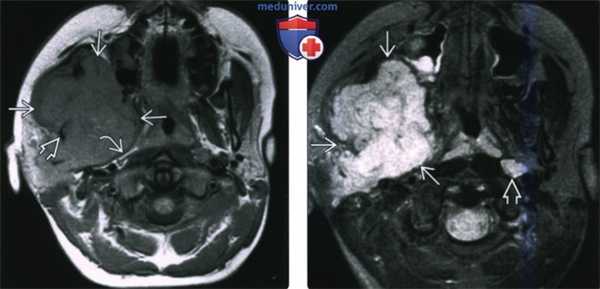
(Слева) МРТ Т1ВИ в аксиальной проекции. Саркома Юинга, локализующаяся в жевательном пространстве. Обратите внимание, что сигнал относительно здоровых мышц гиперинтенсивный. Нижняя челюсть разрушена, определяется лишь небольшой ее фрагмент. Жировая клетчатка окологлоточного пространства смещена в медиальную сторону.
(Справа) МРТ Т2ВИ FS, аксиальная проекция, тот же пациент. Неоднородный сигнал высокой интенсивности. Крупный лимфоузел в заглоточном пространстве слева представляет собой случайную находку.
г) Патология:
1. Общая характеристика:
• Этиология:
о Ионизирующее излучение (чаще всего вследствие лучевой терапии по поводу других опухолей):
- На него приходится - Между проведением лучевой терапии и постановкой диагноза проходит около 10 лет
о Семейный анамнез:
- Синдром Гарднера: повышен риск образования десмоид-ных опухолей (фибросаркомы низкой степени злокачественности) в брюшной полости
- Синдром Ли-Фраумени: повышен риск образования сарком мягких тканей и костей
- Ретинобластома (наследственная форма): повышен риск образования саркомы костей или мягких тканей
о Повреждение лимфоузла:
- Лифангиосаркомы изредка обнаруживают после хирургического удаление лимфоузла или после лучевой терапии
• Генетические факторы:
о Мутации ДНК в саркомах мягких тканей встречаются часто
2. Стадирование, классификация саркомы жевательного пространства:
• Гистологическая классификация:
о G1: микроскопические характеристики здоровой ткани (медленный рост)
о G2: микроскопические характеристики напоминают здоровую ткань (более быстрый рост)
о G3: микроскопические характеристики лишь отдаленно напоминают здоровую ткань (быстрый рост)
о G4: микроскопические характеристики радикально отличаются от нормы (самый быстрый рост)
• Т-система стадирования:
о Т1: опухоль < 5см
о Т2: опухоль > 5см:
- а: поверхностное расположение
- b: глубокое расположение
• Анатомические стадии/прогностические группы согласно Американскому объединенному комитету по раку:
о Стадия IA: G1-2, Т1 (а или b), N0, М0
о Стадия IB: G1-2, Т2а, N0, М0
о Стадия IIА: G1-2, Т2b, N0, М0
о Стадия IIB: G3-4, Т1 (а или b), N0, М0
о Стадия IIС: G3-4, Т2а, N0, М0
о Стадия III: G3-4, Т2b, N0, М0
о Стадия IVA: Любая G, любая Т, N1, М0
о Стадия IVB: Любая G, любая Т, любая N, М1
3. Макроскопические и хирургические особенности:
• Патоморфологические характеристики зависят от варианта саркомы
• Неоднородное образование с оссифицированными (желто-белые, плотные) и неоссифицированными участками (мягкие, бурого цвета, с участками кровоизлияния и некроза)
• Периостальная реакция: участки формирования новой ткани на периферии опухоли
4. Микроскопия:
• Опухоли с низкой степенью злокачественности:
о Мало митозов, клеточная атипия выражена слабо или отсутствует, относительно неинфильтративный характер роста
• Опухоли с высокой степенью злокачественности:
о Выраженная клеточная атипия, гиперхроматизм, ядерный плеоморфизм, инфильтративный характер роста
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Увеличивающееся в размерах болезненное новообразование, расположенное над нижней челюстью
о Другие признаки/симптомы:
- При поражении основания черепа достаточно часто встречаются нарушения со стороны черепных нервов
2. Демография:
• Возраст:
о Средний возраст: 35 лет
• Пол:
о М:Ж=2:1
• Эпидемиология:
о В США регистрируется около 8000 новых случаев в год
3. Течение и прогноз:
• Стадия I = пятилетняя выживаемость 99%; рецидив 20%
• Стадия II = пятилетняя выживаемость 80%; рецидив 35%
• Стадия III = пятилетняя выживаемость 50%; рецидив 65%
• Стадия IV = пятилетняя выживаемость 10%
4. Лечение саркомы жевательного пространства:
• При планировании лечения значение имеет не только патоморфология и стадия по TNM, но и локализация опухоли:
о Лечение обычно мультимодальное
• Стадия I: хирургическое удаление; лучевая терапия в случае, если опухоль не была полностью удалена:
о Лучевая терапия при неоперабельных опухолях (например, если она окружает жизненно важные структуры)
• Стадия II: цель - хирургическое удаление с захватом здоровых тканей в 2 см:
о Достаточно часто используется пред- или послеоперационная лучевая терапия; химиотерапия используется реже
• Стадия III: для снижения риска рецидива хирургическое лечение обычно сочетается с химио- и лучевой терапией
• Стадия IV: хирургическое и лучевое лечение, хирургическое удаление метастазов
• В настоящее время исследуются экспериментальные методы лечения, например, иммунотерапия интерлейкином-2
• В особенных случаях возможно проведение адъювантной химиотерапии
• При рецидивах рабдомиосаркомы используется радиочастотная абляция
е) Диагностическая памятка:
1. Следует учесть:
• Отсутствие известной первичной опухоли и клиники инфекционного поражения должно насторожить врача в отношении саркомы
• Деструкция нижней челюсти ± периневральное распространение опухоли по нижнечелюстному нерву в сторону основания черепа являются лучевыми признаками саркомы
2. Советы по интерпретации изображений:
• Подозрение на злокачественную природу опухоли по данным КТ или МРТ:
о Следует тщательно оценить состояние нижнего альвеолярного канала, отверстия нижней челюсти, овального отверстия и нижнечелюстного нерва на предмет наличия периневральной опухолевой инвазии
ж) Список использованной литературы:
1. Abdel Razek АА et al: Role of diffusion-weighted MRI in differentiation of masticator space malignancy from infection. Dentomaxillofac Radiol. 42(4):20120183, 2013
2. Wang S et al: Osteosarcoma of the jaws: demographic and CT imaging features. Dentomaxillofac Radiol. 41(1 ):37-42, 2012
3. Makimoto Y et al: Imaging findings of radiation-induced sarcoma of the head and neck. Br J Radiol. 80(958):790-7, 2007
4. Pandey M et al: Soft tissue sarcoma of the head and neck region in adults. Int J Oral MaxillofacSurg. 32(1):43-8, 2003
5. Potter BO et al: Sarcomas of the head and neck. Surg Oncol Clin N Am. 12(2):379-417, 2003
6. Folpe AL et al: (F-18) fluorodeoxyglucose positron emission tomography as a predictor of pathologic grade and other prognostic variables in bone and soft tissue sarcoma. Clin Cancer Res. 6(4): 1279-87, 2000
7. Patel SG et al: Radiation induced sarcoma of the head and neck. Head Neck. 21(4):346-54, 1999
8. Som PM et al: A re-evaluation of imaging criteria to assess aggressive masticator space tumors. Head Neck. 19(4):335-41, 1997
9. Lyos AT et al: Soft tissue sarcoma of the head and neck in children and adolescents. Cancer. 77(1): 193-200, 1996
10. Le Vay J et al: An assessment of prognostic factors in soft-tissue sarcoma of the head and neck. Arch Otolaryngol Head Neck Surg. 120(9):981-6,1994
11. Wanebo HJ et al: Head and neck sarcoma: report of the Head and Neck Sarcoma Registry. Society of Head and Neck Surgeons Committee on Research. Head Neck. 14(1): 1-7,1992
1. Синонимы:
• Саркома жевательного пространства (СаЖП)
• Другие саркомы: рабдомиосаркома, лейомиосаркома, саркома Юинга, синовиальная саркома, липосаркома, фибросаркома
2. Определение:
• СаЖП: злокачественная опухоль мягких тканей (жировой, мышечной, нервной; суставов, кровеносных сосудов, глубоких слоев кожи) в жевательном пространстве (ЖП) надподъязычной области шеи
1. Общая характеристика:
• Лучший диагностический критерий:
о Агрессивная, плохо отграниченная опухоль ЖП с деструкцией кости и инвазией соседних фасциальных пластинок/про-странств
• Локализация:
о ЖП; часто распространяется за пределы ЖП
• Размер:
о Часто большой (> 4 см) несмотря на поверхностное расположение ЖП
• Морфология:
о Расплывчатые ± бугристые контуры
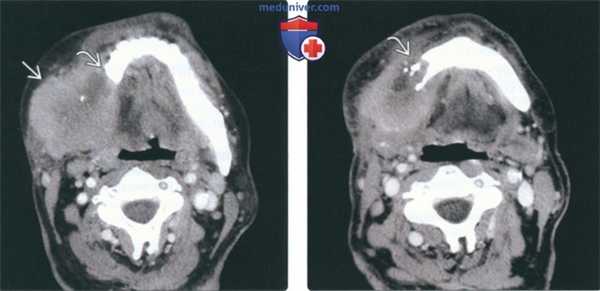
(Слева) На аксиальной КТ с КУ в жевательном пространстве справа визуализируется злокачественная фиброзная гистиоцитома нижней челюсти в виде минимально контрастирующегося солидного объемного образования, разрушающего ветвь и тело нижней челюсти. Жевательное пространство является известным местом возникновения сарком глубоких областей ли ца.
(Справа) На аксиальной КТ с КУ у этого же пациента визуализируется опухоль в жевательном пространстве справа, приводящая к обширной деструкции нижней челюсти. Обратите внимание на асимметрию лица на стороне поражения.
2. КТ при саркоме жевательного пространства:
• КТ с КУ:
о Вариабельная картина контрастирования:
- Обычно неоднородное
• КТ в костном окне:
о Инвазивная опухоль в ЖП с деструкцией нижней челюсти, скуловой дуги или крыловидной пластинки
о В любой саркоме может наблюдаться продукция костной ткани или обызвествление:
- Преимущественно в остеосаркоме, хондросаркоме, синовиальной саркоме, саркоме Юинга
• КЛКТ:
о Метод аналогичен КТ в костном окне; ниже разрешающая способность для мягких тканей
о Иногда единственным признаком является воздействие на окружающую костную ткань (напр., периостальная реакция)
3. МРТ при саркоме жевательного пространства:
• Т1 ВИ:
о Изо- или гиперинтенсивный сигнал (часто неоднородный) относительно нормальных мышц
о Замещение нормального жирового сигнала при поражении нижней челюсти
• Т2 ВИ:
о Неоднородный гиперинтенсивный сигнал относительно мышц
• STIR:
о Неоднородный гиперинтенсивный сигнал по сравнению с мышцами
• Т1 ВИ С+:
о Типичное неравномерное контрастное усиление
4. Сцинтиграфия:
• Остеосцинтиграфия:
о Вспомогательный метод: остеосцинтиграфия с Тс-99m
• ПЭТ:
о Накопление F18 ФДГ
о Играет роль в планировании биопсии, прогнозировании степени злокачественности опухоли, оценке ответа на терапию
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Тонкосрезовая КТ в костном окне в сочетании с MPT (Т1 ВИ С+):
- МРТ для оценки мягких тканей, возможной инвазии нижней челюсти, периневрального распространения опухоли вдоль ЧМН V3
- КТ в костном окне для оценки матрикса саркомы ± деструктивных изменений костей
(Слева) На аксиальной МРТ (Т1 ВИ C+) в жевательном пространстве визуализируется лейомиосаркома высокой степени злокачественности, неравномерно накапливающая контраст и поражающая нижнюю челюсть. Большинство типов сарком жевательного пространства сложно дифференцировать в отсутствие костного или хондроидного матрикса.
(Справа) На корональной МРТ (Т1 ВИ С+ FS) у этого же пациента визуализируется контрастирующаяся опухоль с интракраниальным распространением через овальное отверстие а и поражением кавернозного синуса.
в) Дифференциальная диагностика саркомы жевательного пространства:
1. Венозная мальформация жевательного пространства:
• Многокамерное объемное образование с вероятными участками «выпадения» сигнала и кальцинатами (флеболитами)
2. Абсцесс жевательного пространства:
• Скопление жидкости в ЖП, окруженное контрастирующимся ободком ± остеомиелит нижней челюсти
3. Остеомиелит нижней челюсти:
• Деструкция кости без формирования остеоида
• Может обнаруживаться секвестрация
• Возможна линейная периостальная реакция
4. Инвазивный плоскоклеточный рак:
• Плоскоклеточный рак (ПКР) небной миндалины:
о Опухоль небной миндалины с инвазией подлежащего ЖП
• ПКР позадимолярного треугольника:
о Опухоль небной миндалины с инвазией ЖП
5. Периневральная опухоль ЧМН V3 в жевательном пространстве:
• ПКР кожи подбородка, первичный ПКР полости рта или ротоглотки
• Злокачественная опухоль, распространяющаяся вдоль ЧМН V3 в ЖП
6. Метастазы в нижней челюсти:
• Агрессивные деструктивные изменения костей
• Отсутствие периостальной реакции или кальцинатов в опухоли
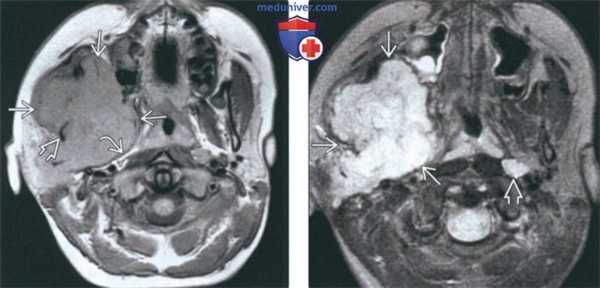
(Слева) На аксиальной МРТ (Т1ВИ) в жевательном пространстве визуализируется саркома Юинга в виде огромного объемного образования с гиперинтенсивным относительно мышц сигналом. Ветвь нижней челюсти разрушена, на этом изображении виден лишь ее мелкий фрагмент. Полоска окологлоточного жира смещена кнутри.
(Справа) На аксиальной МРТ (Т2ВИ FS) у этого же пациента определяется неоднородный сигнал крайне высокой интенсивности в опухоли. Хорошо различимый заглоточный лимфоузел слева является случайной находкой.
1. Общая характеристика:
• Этиология:
о Ионизирующее излучение (ЛТ), преимущественно по поводу других опухолей:
- Обусловливает - Среднее время между ЛТ и выявлением саркомы - 10 лет
о Наследственность:
- Синдром Гарднера: риск десмоидных опухолей (фибросаркомы низкой степени злокачественности) в брюшной полости
- Синдром Ли-Фраумени: повышенный риск развития мягкотканных и костных сарком
- Ретинобластома (врожденная форма): повышенный риск развития сарком мягких тканей и костей
о Повреждение лимфоузла:
- Лимфангиосаркомы редко обнаруживаются после лимфодиссекции или в поле облучения
• Генетика:
о В мягкотканной саркоме часто встречаются мутации ДНК
2. Стадирование, градации, классификация саркомы жевательного пространства:
• Гистологическая градация:
о G1: микроскопически нормальная ткань (медленный рост)
о G2: ткань, микроскопически напоминающая нормальную (несколько более быстрый рост)
о G3: ткань, микроскопически лишь слегка напоминающая нормальную (более быстрый рост)
о G4: микроскопически патологическая ткань (наиболее быстрый рост)
• Стадия Т:
о T1: опухоль о T2: опухоль >5 см:
- а: поверхностная опухоль
- b: глубокая опухоль
• Анатомические стадии/прогностические группы АОКР:
о Стадия IA: G1—2, T1(а или b), N0, M0
о Стадия IB: G1-2, T2a, N0, M0
о Стадия IIA: G1-2, T2b, N0, M0
о Стадия IIB: G3-4, T1 (a или b), N0, M0
о Стадия IIC: G3-4, T2a, N0, M0
о Стадия III: G3-4, T2b, N0, M0
о Стадия IVA: любая G, любая Т, N1, M0
о Стадия IVB: любая G, любая Т, любая N, M1
3. Макроскопические и хирургические особенности:
• Патоморфологические изменения зависят от типа саркомы
• Неоднородная опухоль с оссифицированным (желтовато-белым, твердым) или неоссифицированным (мягким, цвета загара, с очагами кровоизлияний ± некроз) компонентом
• Периостальная реакция: пластинки вновь сформированной кости на периферии опухоли
4. Микроскопия:
• Опухоли низкой степени злокачественности:
о Малое количество фигур митоза, минимальная клеточная атипия (если присутствует), относительно неинфильтративная картина роста
• Опухоли высокой степени злокачественности:
о Выраженная клеточная атипия, гиперхроматизм, плеоморфизм ядер, инфильтративная картина роста
1. Проявления:
• Типичные признаки/симптомы:
о Увеличивающееся мягкотканное объемное образование в области нижней челюсти, нарастание боли
о Другие признаки/симптомы:
- Дефицит ЧМН (онемение, паралич жевательной мышцы) часто сопровождает поражение основания черепа
2. Демография:
• Возраст:
о Средний возраст: 35 лет
• Пол:
о М:Ж = 2:1
• Эпидемиология:
о 8000 новых случаев в год (в США)
3. Течение и прогноз:
• Стадия I: пятилетняя выживаемость: 99%; рецидив: 20%
• Стадия II: пятилетняя выживаемость: 80%; рецидив: 35%
• Стадия III: пятилетняя выживаемость: 50%; рецидив: 65%
• Стадия IVB: пятилетняя выживаемость: 10%
4. Лечение:
• При планировании лечения важно учитывать локализацию саркомы, ее патоморфологию и стадию TNM:
о Обычно рекомендуется мультимодальный подход
• Стадия I: хирургическое удаление; в сочетании с ЛТ в случае наличия опухоли в крае резектата:
о ЛТ может использоваться как основной метод при нерезекта-бельных опухолях (например, в случае обрастания жизненно важных структур)
• Стадия II: хирургическое лечение (эксцизия) с захватом 2 см здоровых тканей от края опухоли:
о Часто в сочетании с пред- и послеоперационной ЛТ, реже с химиотерапией
• Стадия III: оперативное лечение и ЛТ, часто в сочетании с химиотерапией, для снижения уровня рецидивов
• Стадия IV: оперативное лечение и ЛТ, хирургическое удаление метастазов
• Исследуются экспериментальные методы лечения, такие как иммунотерапия интерлейкином-2
• В нетипичных случаях используется адъювантная химиотерапия
• При рецидивирующей рабдомиосаркоме применяется радиочастотная абляция
1. Следует учесть:
• В отсутствие известной злокачественной опухоли (системной; головы и шеи) или симптомов сепсиса (абсцесс ЖП) наличие объемного образования в ЖП позволяет заподозрить саркому
• Деструкция нижней челюсти ± периневральное распространение опухоли по ходу ЧМН V3 к основанию черепа: подозрительные лучевые признаки саркомы
2. Советы по интерпретации изображений:
• КТ или МРТ при подозрении на злокачественную опухоль в ЖП:
о Тщательно исследуйте нижний альвеолярный канал, подбородочное отверстие, овальное отверстие, и другие отделы ЧМН V3 на предмет периневрального распространения опухоли
1. Аббревиатура:
• Хондросаркома жевательного пространства (ХСЖП)
2. Определение:
• Злокачественная опухоль хряща, возникающая в жевательном пространстве
1. Общая характеристика:
• Лучший диагностический критерий:
о Мягкотканное образование в ЖП возле нижней челюсти с вариабельной картиной обызвествления
• Локализация:
о Возле исходной кости (ХС неотделима от нее)
о В нижней челюсти поражаются преимущественно область моляров и ветвь
о Может распространяться книзу от основания черепа или височно-нижнечелюстного сустава (ВНЧС)
• Размер:
о Наиболее часто > 3 см на момент обнаружения
• Морфология:
о Округлая форма с волнистыми краями
2. Рентгенография при хондросаркоме жевательного пространства:
• Рентгенологические признаки:
о Расширение пространств периодонтальной связки лучше определяется на панорамных и периапикальных рентгенограммах
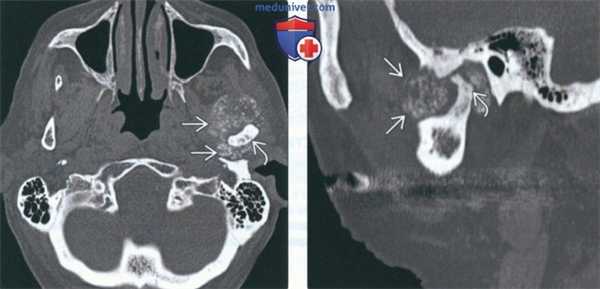
(Слева) На аксиальной КТ в костном окне визуализируется типичная хондросаркома ВНЧС с множественными кальцинатами. Мыщелок нижней челюсти слева неравномерно склерозирован, в ВНЧС и вокруг него визуализируются множественные мелкие очаговые кальцинаты.
(Справа) На сагиттальной реформатированной КТ у этого же пациента определяется деформация мыщелка. Некоторые кальцинаты, вероятно, находятся в мягкотканном компоненте за пределами сустава.
3. КТ при хондросаркоме жевательного пространства:
• КТ с КУ:
о Неоднородное, преимущественно периферическое контрастирование
о Опухоль с нечеткими контурами и протяженной переходной зоной
• КТ в костном окне:
о Рентгенонегативный очаг ± зоны обызвествления:
- Наличие и выраженность обызвествлений зависит от степени злокачественности опухоли
- Кальцинаты в виде колец и дуг наиболее характерны для опухолей низкой степени злокачественности
- В опухолях высокой степени злокачественности обызвествления выглядят аморфными или отсутствуют
о Эрозии исходной кости и окружающих костей (напр., основания черепа)
о Расширение суставной щели (если опухоль возникает в ВНЧС)
о При наличии периостальной реакции она обычно выражена минимально
4. МРТ при хондросаркоме жевательного пространства:
• Т1ВИ:
о Однородный промежуточный сигнал
о Неоднородный сигнал при наличии хрящевого матрикса или кальцинатов
о Инвазия кости лучше определяется без контрастирования:
- Замещение жирового костного мозга
• Т2ВИ:
о Типичен гиперинтенсивный сигнал
о Однородный или неоднородный в зависимости от выраженности и типа обызвествлений
о Может определяться отек костного мозга, мягких тканей
• Т1ВИ С+:
о Очаговое (часто периферическое) или диффузное контрастирование
о Выраженность контрастирования зависит от степени злокачественности:
- Выше в ХС высокой степени злокачественности
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о На КТ обнаруживаются характерные кальцинаты; МРТ позволяет лучше оценить распространенность опухоли
• Выбор протокола:
о КТ с КУ в костном окне:
- КТ в костном окне лучше подходит для выявления характерных кальцинатов
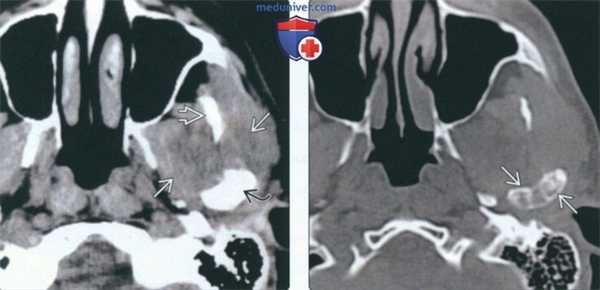
(Слева) На аксиальной КТ с КУ в мягкотканном окне визуализируется гиподенсная опухоль (хондросаркома без включений кальция), окружающая ветвь нижней челюсти и распространяющаяся вокруг венечного отростка и мыщелка.
(Справа) На аксиальной КТ в костном окне определяется вздутие мыщелка и шейки нижней челюаи с наличием хондроидных кальцинатов. Отсутствие типичных для хондросаркомы кальцинатов в мягкотканном компоненте затрудняет диагностику.
в) Дифференциальная диагностика хондросаркомы жевательного пространства:
1. Инфекция жевательного пространства:
• Наиболее частая причина объемного образования в ЖП
• Обычно одонтогенной природы
• В отсутствие кальцинатов ХСЖП может имитировать инфекцию ЖП на изображениях
2. Синовиальный хондроматоз височно-нижнечелюстного сустава:
• Обызвествленные свободные тела в мягких тканях вокруг ВНЧС
• Картина «зерен риса»
• Патологический процесс обычно ограничен расширенной синовиальной полостью, но может приводить к эрозии основания черепа
3. Остеосаркома нижней челюсти:
• Наиболее частая саркома кости в ЖП
• Вновь сформированная костная ткань в виде «кучевых облаков»
• Лучистая периостальная реакция
• Прогноз при остеосаркоме хуже, чем при ХСЖП
4. Метастазы в нижней челюсти:
• Кальцинаты в метастазах рака легкого, молочной железы, толстой кишки
• Аморфные кальцинаты в метастазах муцинозных опухолей можно спутать с хондроидными обызвествлениями
• Поражаются челюсти, основание черепа, мягкие ткани
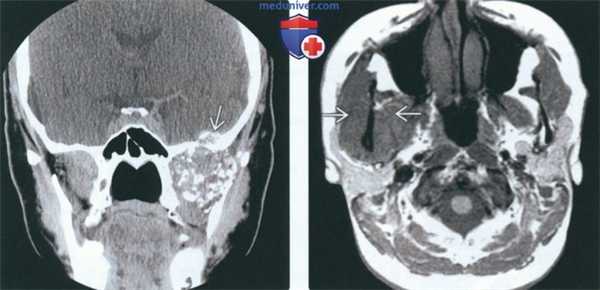
(Слева) На корональной КТ с КУ визуализируется обызвествленная опухоль в жевательном пространаве, распроараняющаяся через основание черепа. Картина обызвеавления характерна для высокодифференцированной хондросаркомы.
(Справа) На аксиальной MPT (Т1 ВИ) визуализируется опухоль с промежуточным сигналом вокруг ветви нижней челюсти справа. В данном случае картина хондросаркомы жевательного пространства неспецифична.
1. Общая характеристика:
• Этиология:
о ХСЖП преимущественно спорадические (75%)
о Могут сочетаться с иными состояниями или доброкачественными хондроидными опухолями:
- Остеохондрома
- Энхондрома
- БолезньОлье
- Синдром Маффуччи
- Болезнь Педжета
- Фиброзная дисплазия
- Синовиальный хондроматоз
- Облучение
- Воздействие торотраста
• ХСЖП может возникать в т.ч. в хрящевых суставах (ВНЧС):
о ХС ВНЧС обусловлена опухолевой дифференцировкой плюрипотентных мезенхимальных клеток
2. Стадирование, градации, классификация хондросаркомы жевательного пространства:
• Костная/внекостная форма
• Центральная (медуллярная)/периферическая (юкстакортикальная)
• Первичная/вторичная (связанная с энхондромой или остеохондромой)
• Гистологические подтипы ХС:
о Традиционная
о Миксоидная
о Светлоклеточная
о Мезенхимальная
о Дедифференцированная
• Гистологическая степень дифференцировки:
о Степень I (высокодифференцированная ХС): часто обнаруживаются кальцинаты и участки формирования костной ткани
о Степень II (умеренно дифференцированная ХС): преимущественно миксоидный (не хондроидный) матрикс
о Степень III (низкодифференцированная ХС): отсутствие матрикса, высокая митотическая активность (редкая форма)
3. Макроскопические и хирургические особенности:
• Твердая узловатая опухоль
• Цвет от коричневато-белого до опалесцирующего желтовато-серого
• Крупные кровоизлияния в опухолях высокой степени злокачественности
4. Микроскопия:
• Гиалиновый хрящ в матриксе
• Многоядерные лакуны с вариабельными ядрышками
• ХС может быть сложно отличить от хондробластической остеосаркомы
• Опухоли низкой степени злокачественности сложно отличить от энхондромы
1. Проявления:
• Типичные признаки/симптомы:
о Увеличивающаяся безболезненная опухоль в преаурикуляр-ной области:
- Скорость роста зависит от степени злокачественности
- Может быть ошибочно принята за опухоль околоушной железы
• Другие признаки/симптомы:
о Головная боль
о Выпадение или смещение зубов
о Дисфункция ЧМН V3
о ХС ВНЧС часто болезненны
2. Демография:
• Возраст:
о Любой, но наиболее часто 30-45 лет
• Эпидемиология:
о Вторая наиболее частая злокачественная опухоль костей (после остеосаркомы, не учитывая множественную миелому)
о ХС: 15% злокачественных костных опухолей
о 5-10% ХС возникают в области головы и шеи:
- Гортань, челюсти, кости лица, основание черепа, ВНЧС
- У детей чаще поражается глазница
3. Течение и прогноз:
• Местные рецидивы (50%):
о Возможны поздние рецидивы (10-20 лет)
• Метастазы нетипичны (7%)
• Пятилетняя выживаемость: 68% (степень I = 90%, степень II/III = 50%)
• Общий прогноз зависит от степени злокачественности опухоли, размера
• Возможна дедифференцировка в остеосаркому, злокачественную фиброзную гистиоцитому или фибросаркому
4. Лечение:
• Широкая локальная эксцизия
• Роль лучевой терапии, химиотерапии, криохирургии, иммунотерапии изменчива и противоречива
1. Следует учесть:
• Инфекционное поражение ЖП встречается намного чаще, чем саркома:
о При отсутствии кальцинатов в первую очередь предполагайте инфекцию
• При наличии объемного образования в ЖП без клинических признаков инфекции предполагайте опухоль:
о В первую очередь предполагайте периневральное распространение плоскоклеточного рака (ПКР) кожи, альвеолярного гребня нижней челюсти, позадимолярного треугольника по ходу V3
о При отсутствии признаков ПКР с инвазией ЖП, предполагайте первичную саркому ЖП
2. Советы по интерпретации изображений:
• Объемные образования ЖП необходимо наблюдать, пока не будет сделано заключение, что они не являются саркомами
• Вариабельная картина ХС затрудняет точную диагностику за исключением случаев с характерными кальцинатами:
о Крайне важно заподозрить опухоль; точный ее тип можно определить при оперативном вмешательстве
1. Аббревиатура:
• Хондросаркома (ХС)
2. Синонимы:
• Хондросаркома жевательного пространства (ЖП): злокачественная опухоль жевательного пространства, происходящая из хрящевой ткани
1. Общая характеристика:
• Лучший диагностический критерий:
о Мягкотканное новообразование ЖП, которое располагается в нижней челюсти или возле нее, накапливает контраст и характеризуется различной степенью кальцификации (Са++)
• Локализация:
о Расположена возле (неотличима от) причинной кости
о Чаще всего происходит из нижней челюсти, области моляров, ветви нижней челюсти
о Может распространяться книзу из области основания черепа или височно-нижнечелюстного сустава
о Экстраоссальные хондросаркомы без вовлечения в процесс костей встречаются редко (2%)
• Размер:
о При первичном обращении обычно >3 см
• Морфология:
о Округлая с дольчатыми краями
о Мягкотканная опухоль может иметь четкие края
2. Рентгенография:
• Рентгенограмма:
о Симметричное расширение пространства периодонта на панорамных снимках
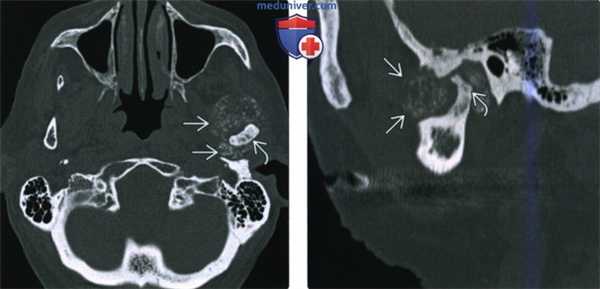
(Слева) КТ в костном окне, аксиальная проекция. Типичная хондросаркома левого височно-нижнечелюстного суаава. Мыщелок нижней челюсти склерозирован и имеет неправильную форму, внутри и вокруг сустава рассеянны множественные кальцификаты. И хотя в данном случае достаточно сложно дифференцировать заболевание от синовиального хондроматоза, в обоих случаях лечение должно быть хирургическим, а точный диагноз будет установлен после гистологического исследования.
(Справа) Реконструкция в сагиттальной плоскости, этот же пациент. Мыщелок деформирован, а часть кальцификатов находится в мягких тканях вне сустава.
3. КТ при хондросаркоме жевательного пространства:
• КТ без контрастирования:
о Неоднородное накопление контраста, преимущественно на периферии
• КТ в костном окне:
о Новообразование с четко очерченными костными контурами и длинной переходной зоной
о Участки пониженной плотности ± участки отложения Са++:
- Наличие и количество отложений Са++ зависит от злокачественности опухоли
- Отложения кальция в виде колец и полуколец: низкая степень злокачественности
- Неоднородные отложения кальция или его отсутствие: высокая степень злокачественности
о Эрозия исходной кости и окружающих костей (например, основания черепа)
о Расширение сустава (если исходит из височно-нижнечелюстного сустава)
о Надкостница обычно не реагирует или реагирует слабо
4. МРТ при хондросаркоме жевательного пространства:
• Т1ВИ:
о Однородный сигнал промежуточный интенсивности
о Наличие хрящевого матрикса или Са++ делает сигнал неоднородным
о Инвазию в костную ткань лучше всего оценивать на Т1ВИ без контрастирования:
- Замещение костного мозга
• Т2ВИ:
о На Т2 ВИ обычно имеет интенсивный сигнал:
- Для эксраоссальной хондросаркомы больше характерен промежуточный сигнал
- Для эксраоссальных хондросарком также характерны участки потери сигнала
о В зависимости от количества и формы отложения Са++ сигнал однородный или неоднородный
о Иногда определяется отек костного мозга и мягких тканей
• Т1ВИ с КУ:
о Накопление контраста может быть как локальным (обычно по периферии), так и диффузным
о Интенсивность накопления контраста зависит от злокачественности опухоли:
- Опухоли высокой степени злокачественности интенсивнее накапливают контраст на Т1 ВИ с контрастированием
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о При КТ хорошо визуализируются характерные отложения Са++, но при МРТ более четко видна степень распространенности опухоли
• Протокол исследования:
о При использовании КТ с контрастированием снимки стоит оценивать в костном окне:
- При КТ в костном окне проще всего визуализировать отложения Са++
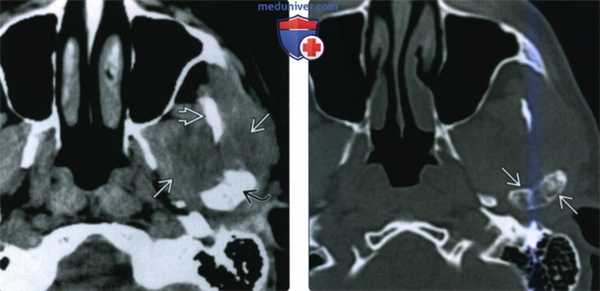
(Слева) КТ с КУ, мягкотканное окно. Другой пример хондросаркомы жевательного пространства, на этот раз без кальцификатов. Образование низкой плотности окружает ветвь нижней челюаи и распространяется вокруг венечного отростка и мыщелка.
(Справа) КТ в костном окне, аксиальная проекция. Мыщелок и шейка нижней челюсти деформированы и содержат кальцификаты. Отсутствие характерных кальцификатов в мягкотканной части опухоли делает постановку диагноза затруднительной.
1. Инфекция жевательного пространства:
• Самая частая этиология объемных образований ЖП
• Обычно одонтогенной природы
• Некальцифицирующая хондросаркома на снимках может выглядеть как инфекционный процесс
2. Синовиальный хондроматоз височно-нижнечелюстного сустава:
• Область сустава заполнена мелкими редкими тельцами
• Участки свободной хрящевой ткани различной степени кальцификации
• Вид «зерен риса»
• Обычно патологические изменения ограничены расширенной суставной полостью, но иногда обнаруживается эрозия основания черепа
3. Одонтома:
• Составной вариант: небольшой зуб внутри новообразования
• Сложный вариант: аморфные отложения Са++ с участками плотной эмали
4. Оссифицирующая фиброма нижней челюсти:
• Доброкачественная одиночная опухоль челюсти
• Фиброзный центр, окруженный периферическим кольцом высокой плотности
• Характерный «звездчатый» характер отложения Са++
5. Фиброзная дисплазия нижней челюсти:
• Расширенная кость с характерным матриксом
• Кистозный вариант и вариант по типу «матового стекла», обычно сочетаются друг с другом
• Экспансивное, а не эрозивное образование, в отличие от хондросаркомы
• Только костный компонент, без мягкотканного
6. Остеосаркома нижней челюсти:
• Наиболее распространенная саркома жевательного пространства костного происхождения
• Образование новой костной ткани по типу «кучевого облака»
• «Лучистая» реакция надкостницы
• Прогноз при остеосаркоме хуже, чем при хондросаркоме
7. Метастазы в нижней челюсти:
• Отложения Са++ встречаются в метастазах при раке легких, предстательной железы, толстой кишки
• Неоднородные отложения Са++ при метастазах муцинозного рака можно принять за хондрокальциноз
• Метастазы поражают челюсть, основание черепа, мягкие ткани
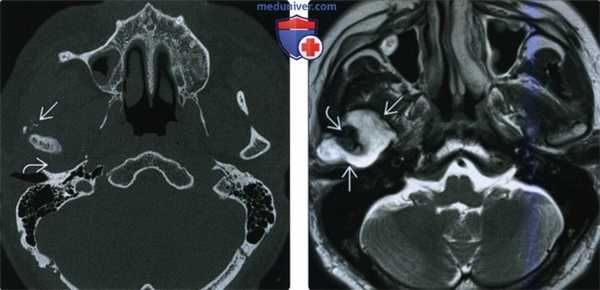
(Слева) КТ в костном окне, аксиальная проекция. Типичная хондросаркома височно-нижнечелюстного сустава низкой степени злокачественности. Определяются небольшие кальцификаты дистрофической природы (либо кальцифицированный матрикс самого образования) и обширная деарукция/ремоделирова -ние суставной ямки.
(Справа) MPT Т2ВИ в аксиальной проекции, тот же пациент. Определяется дольчатое гиперинтенсивное образование с четкими контурами, которое окружает мыщелок нижней челюсти.
1. Общая характеристика:
• Этиология:
о Большинство случаев заболевания спорадические (75%)
о Предрасполагающие состояния:
- Остеохондрома
- Энхондрома
- Болезнь Оллье
- Синдром Маффуччи
- Болезнь Педжета
- Фиброзная дисплазия
- Синовиальный хондроматоз
- Воздействие радиации
- Воздействие торотраста
• Хондросаркома жевательного пространства может происходить, а может не происходить из области хрящевого соединения (височно-нижнечелюстной сустав):
о Хондросаркома височно-нижнечелюстного сустава возникает вследствие опухолевой дифференцировки плюрипотентных мезенхимальных клеток
2. Стадирование, классификация хондросаркомы жевательного пространства:
• Костная и внекостная
• Центральная (медуллярная) и периферическая (юкстакортикальная)
• Первичная и вторичная (связанная с энхондромой или остеохондромой)
• Гистологические варианты:
о Типичная
о Миксоидная
о Светлоклеточная
о Мезенхимальная
о Дедифференцированная
• Гистологические степени злокачественности:
о Степень I (высокодифференцированная): Са++ и формирование новой костной ткани встречаются часто
о Степень II (умеренно дифференцированная): матрикс миксоидный, а не хондроидный
о Степень III (низкодифференцированная): матрикс отсутствует, высокая митотическая активность (встречается редко)
3. Макроскопические и хирургические особенности:
• Плотное узловое образование
• Цвет от светло-коричневого до мутного серо-синего
• Кровоизлияния в опухолях высокой степени злокачественности
4. Микроскопия:
• Матрикс дольчатого гиалинового хряща
• Многоядерные лакуны с различным числом ядрышек
• Может быть сложно отличить от хондробластной остеосаркомы
• Опухоль низкой степени злокачественности сложно дифференцировать от энхондромы
1. Проявления:
• Типичные признаки/симптомы:
о Увеличивающееся в размерах безболезненное новообразование, расположенное кпереди от ушной раковины:
- Скорость роста зависит от степени злокачественности
- Можно спутать с опухолью околоушной слюнной железы
о Другие признаки/симптомы:
- Головная боль
- Выпадение зубов
- Нарушения со стороны нижнечелюстного нерва
- Хондросаркома, происходящая из височно-нижнечелюстного сустава, обычно сопровождается болевым синдромом
2. Демография:
• Возраст: любой, чаще всего 30-45 лет
• Эпидемиология:
о Вторая по частоте встречаемости злокачественная опухоль костной ткани (после остеосаркомы, не считая множественной миеломы)
о Хондросаркома = 15% всех злокачественных опухолей костной ткани
о 5-10% случаев приходятся на голову и шею:
- Поражаются гортань, челюсти, лицевой скелет, основание черепа, височно-нижнечелюстной сустав
- У детей достаточно часто поражается глазница
3. Течение и прогноз:
• Высокий риск местного рецидива (50%)
о Возможны поздние рецидивы (10-20 лет)
• Метастазирует редко (7%)
• Общая пятилетняя выживаемость: 68% (90% степень I; 50% степени II и III вместе)
• Прогноз зависит от степени злокачественности и размера опухоли на момент постановки диагноза:
о При наличии системных метастазов прогноз неблагоприятный
• Может дедифференцироваться в остеосаркому, злокачественную фиброзную гистиоцитому, фибросаркому
4. Лечение:
• Широкое хирургическое удаление
• Значение лучевой, химио-, крио-, иммунотерапии неоднозначно, данные методы в настоящий момент развиваются
1. Следует учесть:
• В жевательном пространстве заболевания инфекционной природы возникают гораздо чаще:
о При отсутствии кальцификатов в первую очередь следует думать об инфекции
• Если клинических данных за инфекционный процесс нет, следует думать об опухолевой природе:
о В первую очередь следует думать о периневральном распространении опухоли по волокнам нижнечелюстного нерва (плоскоклеточный рак кожи подбородка, альвеолярного гребня, позадимолярного треугольника)
о Если данных за распространение плоскоклеточного рака нет, следует думать о первичной саркоме ЖП
2. Советы по интерпретации изображений:
• Всех больных с объемным образованием жевательного пространства следует отслеживать до полного разрешения процесса, дабы убедиться в том, что образование не является саркомой
• Поскольку внешний вид хондросарком крайне вариабелен, отсутствие кальцификатов затрудняет диагностику:
о Крайне важно заподозрить опухоль; точный диагноз будет установлен интраоперационно
Читайте также:
