Лечение дефекта кончика пальца
Добавил пользователь Skiper Обновлено: 30.01.2026
Деформация пальцев рук развивается при травматических повреждениях, дегенеративных и воспалительных заболеваниях, пороках развития, наследственных патологиях. Обусловлена изменением длины, толщины и конфигурации фаланг либо их расположения относительно друг друга, нарушением формы суставов, фиброзными разрастаниями, отеком мягких тканей. Установление причины патологии осуществляется на основании данных опроса, физикального обследования, рентгенографии, КТ, МРТ, лабораторных анализов. До постановки диагноза иногда допускается применение обезболивающих и противовоспалительных средств.
Почему возникает деформация пальцев рук
Травматические повреждения
Причиной деформации пальцев рук становятся следующие травмы:
- Ушиб. Палец отекает, определяется умеренная болезненность при пальпации и движениях. Все симптомы постепенно исчезают через 1-2 недели.
- Перелом. Изменение формы связано с отеком или смещением отломков. В последнем случае обнаруживаются укорочение, искривление по оси. Боли интенсивные, функция руки резко снижена, иногда выявляются крепитация, патологическая подвижность.
- Вывих. Палец резко деформирован в области сустава, движения невозможны. Отмечается выраженный болевой синдром.
- Подкожный разрыв сухожилия. Возникает при ударе концом пальца (чаще – указательного) о твердую поверхность. Дистальная фаланга сгибается, палец приобретает форму крючка, активное разгибание невозможно.
- Отморожение. Из-за значительного отека пальцы становятся сосискообразными, рука иногда напоминает подушку. Наблюдаются интенсивные жгучие боли.
Артриты
Деформация пальцев рук на ранних стадиях возникает из-за отека, в последующем – из-за деструкции, эрозирования и фиброзирования суставных концов костей, хрящевой ткани. Особенности клинической картины определяются видом артрита:
- Ревматоидный. Чаще всего страдают пястно-фаланговые суставы 2 и 3 пальцев, возможны множественные артриты. Поражение симметричное. Вовлечение дистальных суставов нехарактерно.
- Псориатический. Поражение несимметричное. В воспалительный процесс вовлекаются все суставы пальца, который вследствие отека напоминает сосиску. Кожа над суставами багрово-синюшная.
- Подагрический. Суставы кистей рук чаще воспаляются у женщин. Возможен олиго- или полиартрит. Течение приступообразное, интенсивные боли сочетаются с отеком, гиперемией, повышением локальной температуры.
- Ювенильный ревматоидный. Диагностируется у детей младше 16 лет. Локализация воспаления та же, что при обычном ревматоидном артрите.
- Неспецифический инфекционный. Протекает в форме полиартрита. Деформация появляется через некоторое время после перенесенной острой инфекции, обусловлена отеком, быстро исчезает, костно-хрящевые структуры не страдают.
Артрозы
Посттравматический артроз поражает один сустав, может возникать в любом возрасте. Изменения постепенно нарастают на протяжении нескольких лет, деформация формируется на поздних стадиях. Множественные артрозы кистей и пальцев рук развиваются у пациентов старшей возрастной группы, чаще наблюдаются при наличии наследственной предрасположенности либо при профессиональной деятельности, сопряженной с большой нагрузкой на руки.
Особым признаком артроза являются узлы Гебердена и Бушара. Первые формируются в области дистальных межфаланговых суставов, вторые – проксимальных. Узелки Гебердена нередко дополняются боковым отклонением, усугубляющим деформацию. При узелках Бушара пальцы рук из-за утолщения становятся веретенообразными. Отмечается симметричное поражение с вовлечением 10 и более суставов.

Аномалии развития
Врожденные пороки развития пальцев могут возникать изолированно, сочетаться с другими стигмами эмбриогенеза либо наблюдаться в составе синдромных патологий:
- Эктродактилия. Один или несколько пальцев недоразвиты. Из-за срединного расщепления рука нередко напоминает клешню краба.
- Синдактилия. Наблюдается полное либо частичное сращение пальцев между собой. Форма и размеры пальцев могут быть сохранены (простая форма болезни) или изменены (сложная синдактилия).
- Брахидактилия. Одна или несколько фаланг укорочены. Возможно сочетание с синдактилией, поворотом фаланг вокруг оси, изменением формы ногтевой пластины, недоразвитием пястных костей.
- Полидактилия. На кисти больного присутствуют дополнительные полноценные, раздваивающиеся либо рудиментарные пальцы.
- Клинодактилия. Пальцы искривлены, ось пальцев не совпадает с осью руки. Нарушение симметричное, страдают мизинцы или мизинцы и безымянные пальцы.
- Арахнодактилия. Пальцы длинные, тонкие, характерно искривленные. Деформация сочетается с другими изменениями скелета, как правило, входит в состав синдромных патологий: гомоцистинурии, синдромов Марфана, эктопии хрусталиков, расслоения и дилатации аорты.
Наследственные синдромы
Деформации пальцев наблюдаются при большом количестве заболеваний, обусловленных случайными мутациями, анеуплоидиями, генетическими аномалиями. Чередование или сочетание нескольких пороков выявляется при следующих синдромах:
- Синдром Андерсена: брахидактилия, клинодактилия, иногда синдактилия.
- Синдром Корнелии де Ланге: синдактилия, клинодактилия, уменьшение количества пальцев.
- Синдром Поланда: синдактилия, брахидактилия на стороне поражения.
- Синдром Кабуки. Отличается особенно ярко выраженной полиморфностью. Возможны брахидактилия, синдактилия, арахнодактилия, клинодактилия.
Существует ряд наследственных заболеваний, для которых характерна одна определенная врожденная аномалия пальцев:
- Клинодактилия. Поражает мизинцы кистей рук, наблюдается при синдромах кошачьего крика, Рассела-Сильвера, Дауна.
- Брахидактилия. Обнаруживается при диастрофической дисплазии, синдромах Аарскога-Скотта и Нунан.
- Синдактилия. Выявляется у больных синдромом Пфайффера. Для синдрома Ван дер Вуда типично сочетание синдактилии с недоразвитием 1 пальца, для синдрома Апера – частичное или полное сращение 2, 3 и 4 пальцев, возможно с одним общим ногтем.
У пациентов с анемией Фанкони определяется отсутствие или недоразвитие большого пальца, у больных с синдромом Рубинштейна-Тейби – врожденное расширение фаланг пальцев рук, особенно первых. В остальных случаях деформации наблюдаются не с момента рождения, а формируются в течение жизни пациента:
- Болезнь Олье. Приобретенное увеличение, утолщение за счет роста хрящевой ткани.
- Болезнь Тиманна. Несимметричный асептический некроз фаланг 2-3 пальцев. Отмечается веретенообразное утолщение, затем укорочение дистальных фаланг, деформации межфаланговых суставов.
- Прогерия. Деформации обусловлены ранним старением организма, развитием остеоартроза
- Мукополисахаридоз. Первым симптомом заболевания становятся приобретенные сгибательные контрактуры.
- Атаксия Фридрейха. Нарушения формы кистей рук связаны с парезами, атрофией мышц.
- Псевдогипопаратиреоз. Фаланги укорачиваются, искривляются на фоне разрушения костной ткани.
Гипертрофическая легочная остеоартропатия
ГЛОА (болезнь Мари-Бамбергера) развивается при многих хронических воспалительных и онкологических заболеваниях. Ногтевые фаланги приобретают форму «барабанных палочек», ногти становятся похожими на «часовые стекла». ГЛОА чаще выявляется у пациентов старше 40-50 лет. Возможными причинами являются:
- Неопластические процессы: периферический рак легких, рак пищевода, рак щитовидной железы, лимфогранулематоз, саркома средостения, мезотелиома плевры, метастазы в средостение.
- Болезни легких и плевры: эмпиема плевры, абсцесс легкого, хроническая пневмония, бронхоэктатическая болезнь, фиброзирующий альвеолит.
- Сердечные патологии: инфекционный эндокардит, «синие» пороки сердца.
- Заболевания ЖКТ: неспецифический язвенный колит, болезнь Крона, хронический гепатит, первичный билиарный цирроз.
Иногда изменения возникают при муковисцидозе и гипертиреозе. Существует также пахидермопериостоз (первичная гипертрофическая остеоартропатия), при котором аналогичные деформации рук обусловлены аутосомно-рецессивной наследственной патологией, а не вызываются тяжелыми нарушениями деятельности внутренних органов.
Другие причины
В число других возможных причин развития симптома входят следующие заболевания:
- Панариций. Отмечается значительный отек, при глубоких формах исходом нередко являются грубые деформации, обусловленные костными дефектами, поражением суставов.
- Сирингомиелия. Пальцы утолщаются, кожа становится сухой, шероховатой.
- Чинга. Вначале деформация провоцируется отеком сустава, в исходе может наблюдаться остеоартроз, анкилоз.
- Хондрома. Часто возникает в области фаланг. Медленно растет в течение нескольких лет.
- Рахит. Обнаруживается утолщение межфаланговых суставов («нити жемчуга»).
- Парезы, параличи. Пальцы рук деформируются из-за нарушений иннервации, атрофии, преобладания тяги одних групп мышц над другими.
Диагностика
Определение патологии, вызывающей деформацию пальцев рук, осуществляют травматологи-ортопеды. По показаниям пациентов направляют к ревматологам, хирургам, неврологам, другим специалистам. Чаще всего проводятся следующие диагностические процедуры:
- Опрос, осмотр. В ходе беседы врач устанавливает время и обстоятельства возникновения симптома, выявляет другие нарушения. Исследует динамику развития заболевания. Определяет характер и выраженность внешних изменений, наличие отека, цвет и температуру кожи, подвижность суставов.
- Рентгенография. Производятся снимки пальцев или кисти в двух проекциях. На рентгенограммах визуализируются вывихи, переломы, нарушения конфигурации фаланг, новообразования, признаки воспаления и дегенерации, участки расплавления кости.
- КТ, МРТ. Рекомендованы при недостаточной информативности рентгенологического исследования. Позволяют детализировать выявленные изменения, точно определить их локализацию, характер и объем, выбрать оптимальную тактику консервативной терапии, спланировать хирургическое вмешательство.
- Лабораторные анализы. Требуются для подтверждения наследственных заболеваний, онкологических и воспалительных процессов, ревматических болезней.
План обследования при вторичной остеоартропатии зависит от особенностей основной патологии. В процессе диагностики могут назначаться рентгенография ОГК, УЗИ органов брюшной полости, эхокардиография, другие методики.
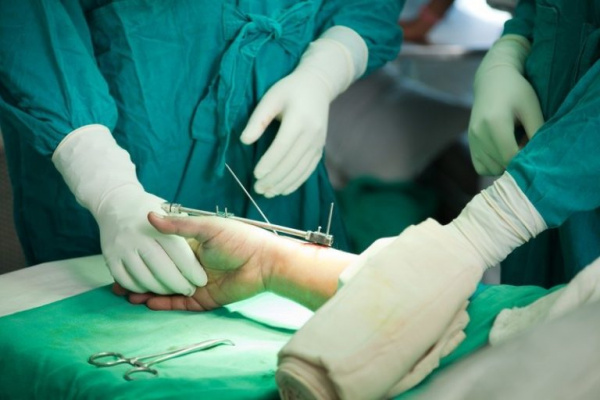
Лечение
Помощь на догоспитальном этапе
При травмах, воспалительных процессах показано возвышенное положение конечности. К переломам и вывихам прикладывают холод, пальцы фиксируют шиной или прибинтовывают друг к другу. Пострадавшим с отморожениями накладывают согревающие повязки. Для уменьшения выраженности болевого синдрома дают анальгетик. При обострении хронического воспаления используют средства местного действия.
Консервативная терапия
Пациентам с травмами производят вправление, выполняют иммобилизацию гипсовой повязкой. При подкожном разрыве сухожилия палец фиксируют в состоянии переразгибания. При отморожениях проводят перевязки. План лечения может включать следующие консервативные мероприятия:
- Охранительный режим. Показан больным с травмами, артрозами, артритами в период обострения. Рекомендуется ограничение нагрузки на конечность, в отдельных случаях – ортопедические приспособления.
- Лекарственная терапия. Чаще назначают НПВС. В перечень других используемых медикаментов входят антибиотики, гормональные препараты, средства для улучшения кровообращения. В ряде случаев эффективны блокады со смесью местных анестетиков и кортикостероидов.
- Немедикаментозные методики. Применяют физиопроцедуры, массаж, ЛФК, кинезиотейпирование, мануальную терапию.
Больным с синдромной наследственной патологией, болезнями внутренних органов, сопровождающихся остеоартропатией, проводят лечение основного заболевания.
Хирургическое лечение
С учетом причин деформаций могут осуществляться следующие операции:
- Травматические повреждения: фиксация спицами, шов сухожилия при отсутствии самостоятельного сращения, ампутация пальцев или некрэктомия при отморожениях.
- Врожденные аномалии: вмешательства при синдактилии, пластические операции для улучшения функциональности и коррекции формы пальцев.
- Артрит: эндопротезирование пястно-фаланговых суставов.
- Панариций: вскрытие, дренирование.
- Хондромы: удаление опухоли.
В послеоперационном периоде назначают антибиотики. Проводят комплексные восстановительные мероприятия для улучшения функций кисти.
Лечение дефекта кончика пальца
Лечение травматических ампутаций пальцев кисти - принципы, рекомендации
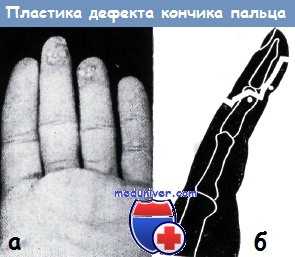
Среди повреждений, сопровождающихся частичным отрывом дистальной фаланги, наиболее часто наблюдается отрыв ногтевого отростка концевой фаланги или разрушение его вместе с мягкими тканями. Лечение таких повреждений заключается в укорочении пальца или же замещении дефекта перемещенным лоскутом кожи.
Если при укорочении ногтевой фаланги остается ее основание менее 5 мм, то концевая фаланга становится неподвижной и культя всего пальца будет «слишком длинной» при выполнении работы, так как при захвате рукоятки любого инструмента она сгибается вместе с остальными пальцами. Предложение Верта сохранять основание ногтевой фаланги ввиду прикрепления к нему сухожилий сгибателей и разгибателей считается не только устарелым, но и вредным.
Если от ногтевой фаланги сохраняется только короткий участок, то палец необходимо укоротить до головки средней фаланги, причем с удалением мыщелков. Обработка ногтя хирургами часто не производится, хотя функциональная способность кончика пальца во многом зависит от его состояния. Если концевая фаланга укорочена больше чем наполовину длины ногтя, то последний следует удалить вместе с ногтевым ложем и корнем ногтя с целью профилактики деформации ногтя.
Оттягивание ногтевого ложа в волярную сторону для покрытия культи пальца является недопустимым и приводит к неправильному росту ногтя. Напротив, при переломе дистальной части фаланги ноготь следует сохранять ввиду того, что он оказывается хорошей шиной для сломанной кости.

а-б - обработка раны при травматической ампутации ногтевой фаланги:
а) Схема образования культи: матрикс полностью удаляется; конец кости закругляется; мягкие ткани в окружности надкостницы отсепаровьшаются.
б) Рубец располагается на дорзальной поверхности, швы накладываются без натяжения
в-г - правильное и неправильное дренирование после вычленения поврежденной или инфицированной фаланги.
Выведение тонкого дренажа через отдельное отверстие, созданное в здоровых тканях (в) не мешает процессу заживления в такой степени, как дренирование через рану (г) (по схеме Уалтон—Гревса)
д - закрытие дефекта после травматической ампутации пальца волярным кожным лоскутом на уровне средней фаланги. Боковые выпячивания оставлены для создания закругленной формы культи (по схеме Никольса)
Вопросы ампутации средней фаланги те же, что и концевой. Если основание фаланги подвижно и имеет достаточную длину, то оно сохраняется, при небольшой длине — подлежит удалению. В противном случае средний сустав окажется неподвижным, а культя «слишком длинной».
Сохранение основной фаланги чрезвычайно важно с точки зрения каждой отдельной рабочей кисти (Ланге). Неподвижность основной фаланги легко приводит к ограничению функции и остальных пальцев, в то время как сохраненная подвижная основная фаланга увеличивает силу кисти. Неподвижная основная фаланга, находящаяся в положении сгибания, подлежит вычленению.
При ампутации пальца, выполненной на уровне, выбранном хирургом, предпочитается образование ладонного кожного лоскута. При этой операции наиболее современным способом разреза является так называемый «двойной разрез», то есть проведение дорзального разреза в виде полукруга и выкраивание волярного лоскута. Дорзальный разрез распространяется на 2/3 окружности пальца, а волярный лоскут имеет длину 1,5—2 см.
Целью такого разреза является соответствие длины циркулярного разреза длине лоскута. Если основание лоскута шире 1/3 окружности пальца, то по обеим сторонам образуется выпячивание. На рисунке показано неправильное направление разреза, приводящее, ввиду несоразмерности двух разрезов, к неудовлетворительным результатам. При ампутации фаланги головка ее должна быть укорочена до такой степени, чтобы длина ее вместе с покрывающей культю кожей не превышала длину фаланги.
Боковые выступы головок фаланг удаляются, головки округляются, предупреждая этим утолщение кончика пальца.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
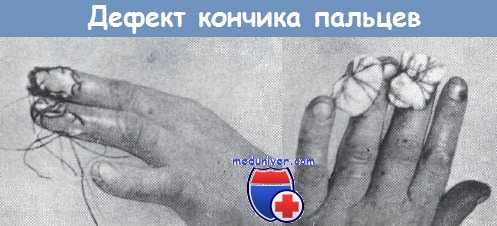
Дефектам кончика пальца кисти следует посвятить отдельную статью, так как подобные повреждения встречаются довольно часто и их последствия весьма существенны с точки зрения функции кисти. Наиболее часто встречающиеся типы повреждений кончика пальца показаны на рисунке. Консервативный способ лечения, разумеется, не может быть успешным, так как возникающий рубец срастается с подлежащей костью, он сильно болезненен и мешает функции остальных пальцев.
Наиболее важным отделом пальца является его мякоть, что объясняется ее особым строением, густотой нервных окончаний, богатой васкуляризацией и, наконец, специальной осязательной способностью. Ни в коем случае нельзя согласиться с мнением, что функциональная способность пальца будто бы пропорциональна длине ампутированного участка его, как это показано в таблицах западных частных страховых обществ.
Отсутствие III фаланги снижает функциональную способность пальца не па одну треть, а более чем наполовину. Изелен, в связи с контролем больных с ампутацией одного пальца, наблюдал интересные факты. Он отметил, что при отсутствии концевой фаланги больной не пользуется данным пальцем и в процессе захвата вовлекает только здоровые пальцы. Принимая во внимание вышесказанное, излишне при изолированном повреждении одного пальца стремиться к сохранению по возможности наиболее длинного отрезка его (за исключением большого пальца).

Наиболее часто встречающиеся шесть типов повреждения кончика пальцев по Вебстеру (а) и по Бофингеру (б)
Если культю решено покрыть при помощи свободной пересадки кожи, то, по Изелену, лучше всего применять кончик ампутированного пальца.
Изелен пишет о том, что обращавшиеся к нему пострадавшие часто приносили с собой укутанный в носовой платок или в газетную бумагу оторванный участок пальца, надеясь, что его можно пришить обратно. «Иногда кажется, будто мы волшебники! А по истине мы действуем крайне логично, удаляя все ткани ампутированного пальца за исключением его кожи. Таким образом получается свободный кожный лоскут, снабженный нервными окончаниями и обладающий характерным строением мякоти пальца. Разумеется, что сохраняется только такой участок кожи, который необходим для покрытия дефекта.
Свободный лоскут пришивается при помощи швов, находящихся на большом друг от друга расстоянии, а затем покрывается давящей повязкой так, как это принято при свободной пересадке кожи.
Этот способ в моей личной практике давал очень обнадеживающие результаты. После пересадки сначала наступает слущивание эпидермиса, но позже кожа принимает соответствующую структуру, вплоть до появления сосочковых линий и отпечатка пальцев» (Изелен).

Дефект после отрыва кончика пальца может быть закрыт путем свободной пересадки кожи только тогда, если он располагается не на ладонной поверхности, а плоскость его перпендикулярна оси пальца или же несколько приближается к дорзальной поверхности.
Закрытие дефекта мякоти пальца путем свободной пересадки кожи нежелательно.
Пересаженная кожа пришивается металлической проволокой или нейлоновой нитью.
Нити завязываются над марлевым шариком, создавая таким образом давление на кончик пальца, необходимое для приживления трансплантата
Наши личные наблюдения свидетельствуют о том, что пересадка лоскута Краузе, взятого с кожи предплечья, дает такие же хорошие ближайшие результаты, как свободная пересадка кожи ампутированного пальца. Однако функциональные результаты в обоих случаях менее удовлетворительны, чем при замещении дефекта перемещенным лоскутом кожи.
Вопросом о реплантации отрезанного пальца занималась проф. Ладаньи, ею описаны 78 успешных случаев. В этом отношении большим шагом вперед являются эксперименты на животных, проведенные советским хирургом Мазаевым и его сотрудниками. Применяя методику проф. Ладаньи, нами выполнена успешная реплантация пальца у 4 молодых больных и детей. Однако операция у одного пожилого больного не увенчалась успехом.
Гепфнер уже в 1903 году пытался произвести реплантацию, но попытка осталась безуспешной. Спустя 50 лет Лапшински успешно реплантировал конечности в экспериментальных условиях. Чен-Чунг-Вей и сотрудники сообщают о реплантации травматически ампутированного предплечья. У 27-летнего мужчины рука была полностью оторвана от проксимальной культи.
Произведена успешная реплантация. Через 7 месяцев рука имела нормальный внешний вид, прощупывался пульс, больной был способен поднять реплантированной рукой груз весом в 6 кг, чувствительность на кончиках пальцев абсолютно хорошая. По мнению авторов, этот хороший результат достигнут вследствие применения следующих методов:
а) совершенная фиксация костей, исключение напряжения мягких тканей путем укорочения костей;
б) анастомоз между артериями путем применения полиэтиленовой трубочки;
в) современная нейрография;
г) соединение надкостницы и нервов по Буннеллу;
д) закрытие кожной раны по Z-образной линии, для избежания сморщивания кольцевидного рубца.
После операций реплантации, пластики со смещением кожного лоскута, то есть после таких вмешательств, при которых страдает кровообращение, предлагается введение компламина, Он улучшает капиллярное кровообращение, увеличивает минутный объем периферической крови и уменьшает опасность тромбообразования благодаря своему фиоринолитическому действию. В своих последних операциях реплантации кончика пальцев мы наблюдали благоприятное действие компламина.
Методы пластических операций, применяемых для восстановления пальца при отрыве его мякоти:
1. Свободная пересадка кожи: по Тиршу, по Ревердену, эпидермальный лоскут (дерматом) и лоскут Краузе.
2. Способы, основанные на перемещении или применении кожи смежных областей пальца:
а. пластика по Клаппу,
б. образование волярного лоскута по Маркусу,
в. пластика по Транкийи—Лили,
г. пластика по Цехи.
д. Пластика лоскутом на ножке:
1. с кожи кисти:
а) тенарный лоскут,
б) пальмарный лоскут,
в) перекрестный пальцевой лоскут,
г) использование кожи пальца, претерпевшего необратимые изменения;
2. лоскут, взятый с кожи отдаленного участка:
а) перекрестный лоскут с кожи предплечья,
б) стебельчатый лоскут с кожи живота или грудной клетки.
Продольный травматический дефект половины кончиков пальцев первично замещается свободной кожной пересадкой с предплечья
Однако при применении любого из этих способов необходимо учитывать особое строение кожи кисти. Кожа ладонной поверхности имеет хорошую подкладку из жировой клетчатки. Эта подкладка защищает сосуды, нервы и сухожилия кисти от механических влияний. Кожа дорзальной поверхности более подвижна. Отсюда следует, что для устранения дефекта кожи ладони требуется кожный лоскут во всю толщу вместе с подкожной клетчаткой. К коже дорзальной поверхности предъявляются меньшие требования, поэтому она может быть замещена эпидермальным лоскутом. Особое строение кожи ладони обеспечивает функцию осязания и прочного захвата.
Мейсснер в коже кончика указательного пальца обнаружил 23, ладонной поверхности второй фаланги — 9, а в коже основной фаланги — 3 осязательных тельца в каждом квадратном миллиметре, в то время как в коже дорзальной поверхности кисти количество их чрезвычайно мало, а в коже предплечья на каждые 30 квадратных миллиметров падает одно осязательное тельце. Функцию осязания кожа волярной поверхности выполняет без контроля глазом, поэтому создание хорошей кожной чувствительности является непременным условием успешной пластики.
Кожа дорзальной поверхности почти не участвует в функции осязания. В процессе движения дорзальная поверхность кисти контролируется глазами, поэтому полное восстановление чувствительности не является безусловным требованием. Именно поэтому замещение кожного дефекта дорзальной поверхности кисти при помощи свободной пересадки кожи вполне удовлетворяет требованиям, в то время как для покрытия дефекта кожи ладонной поверхности можно прибегать к способам восстановительной хирургии, основанным на перемещении собственной кожи ладони.

У молодой работницы был оторван кончик указательного пальца правой кисти при работе на обжимочной машине.
Пересаженная на место дефекта кожа, взятая с предплечья, за три месяца проросла под свободный край ногтя. Таким образом тактильная функция мякоти пальца стала нормальной.
О бывшей ампутации свидетельствует лишь укорочение ногтевой фаланги. Палец имеет вид совершенно здорового.
Операция произведена мною на здравпункте, так как для ее выполнения не требовалось особого оборудования.
Методы пластики дефекта кончика пальца и их результаты
Оценка способов пластической хирургии, применяемых при утрате кончика пальца, приводится ниже.
Кожный лоскут Тирша ввиду пониженной резистентности эпидермиса совсем не применяется. Способ Ревердена дает хорошие результаты и при замещении дефекта кончика пальцев, однако при наличии дефектов, доходящих до костей, ввиду отсутствия жировой клетчатки результаты такой пластики неудовлетворительны. Поэтому этот способ применяется только при наличии поверхностных дефектов. Преимущества способа Ревердена в отечественной литературе известны по работам Эрци и И. Золтана.
Свободная пересадка кожи по способу Краузе большинством авторов рассматривается как способ, пригодный для замещения любого дефекта кончика пальца. Киршнер и Горбанд, даже Мельцер и Филлингер применяют толстый кожный лоскут Тирша, заключающий в себе и сосочки кожи. Недостатком этого способа является то, что у неопытного хирурга кожный лоскут часто не приживается, а так как пересаженная кожа не имеет подкладки из жировой клетчатки, она не может быть применена для замещения дефекта волярной поверхности.
а - замещение дефекта кожи мякоти пальца путем мозаичной пластики с точки зрения заживления раны является хорошим методом лечения, но функционально он дает малоудовлетворительный результат, так как область мелких кожных лоскутов является нечувствительной.
Косметический результат является малоудовлетворительным. Этот способ применяется на кисти крайне редко
б - создание волярного кожного лоскута по Маркусу
Недостатки этого способа заключаются и в том, что кожный лоскут сильно сморщивается, со временем пигментируется, и, наконец, температурная, болевая и тактильная чувствительность его уменьшается на продолжительное время или же окончательно. В приживлении дерматома (эпидермальный лоскут) можно быть более уверенным, чем в приживлении лоскута Краузе.
Свободная пересадка эпидермального лоскута является одним из наиболее приемлемых способов пластической хирургии на кисти. Она описана Блером, Брауном и Байерсом, за ними и Педжетом и одновременно с ними, но независимо от них, венгерским исследователем Кеттешши. В Венгрии этот способ ввел в широкую практику И. Золтан. Он с большим успехом применяется «для замещения дефекта кожи в таких случаях, когда подкожная жировая клетчатка сохранена или же в замещении ее нет надобности (Золтан)».
Замещение дефектов кожи ладонной поверхности кисти и кончика пальцев наиболее успешно выполняется применением собственной кожи кисти в виде перемещенного или стебельчатого лоскута. Разумеется, что собственная кожа кисти, имея особое строение, превосходит качества любой другой, будучи весьма прочной и в высшей степени чувствительной. Густота чувствительных нервных окончаний способствует почти полному восстановлению чувствительной функции в течение нескольких месяцев.
Также быстро восстанавливается и функция потовых желез, так как количество их в коже кисти в три раза больше, чем в коже брюшной стенки (Хорн). Это весьма существенно при захвате мелких предметов (например листа бумаги, бумажных денег). При пластической операции очень важным фактом является наличие богатой васкуляризации пересаженной кожи, иначе угрожает опасность ишемии и инфекции. При пересадке собственной кожи кисти больной не нуждается в стационарном лечении или в перекрещенной иммобилизации (фиксация к другой руке, к стенке живота). Последняя может привести к образованию контрактур.
При утрате мягких тканей кончика пальца для замещения дефекта собственная кожа кисти может быть использована по описанным ниже методам.
Пластика по Клаппу является видоизменением способа покрытия ампутационной культи по Замтеру. В настоящее время этот способ хирургами отвергнут, так как после него остается небольшой дефект. Для замещения больших дефектов он также непригоден.
Способ Маркуса заключается в укорочении кости и образовании волярного кожного лоскута таким образом, что из кожи с обеих сторон иссекается небольшой отрезок треугольной формы. При наличии показаний к укорочению этот способ применяется с успехом.
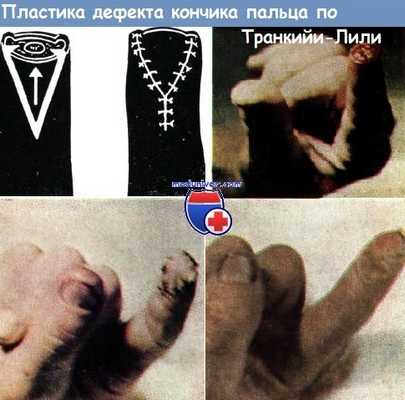
По поводу отрыва кончика указательного пальца произведена пластика по Транкийи—Лили.
Результат операции отличный не только косметически, но и с точки зрения функции
Пластика по Транкийи — Лили — по опыту Коша — при закрытии дефектов кожи дает отличные результаты. На волярной поверхности пальца выкраивается треугольный кожный лоскут, верхушка которого отрезается почти до кости. Затем он смещается вверх, и основание его сшивается над ногтевым ложем или самим ногтем. Этот способ при большом дефекте мякоти пальца дает менее хорошие результаты, чем при покрытии кожей кончика пальца.
Клиникой Лехи в 1945 году предложен способ пластики для лечения утраты кончика пальцев. В основое способа лежит перемещение кожного лоскута. Подобно Ленгеману, нами при применении этого способа получены хорошие результаты.
Перемещение собственной кожи пальца привело к благоприятным результатам в практике Эйлера, Эхалъта, Хенцла, Гессендёрфера, Ленгемана, Рейса, Бофингера и Штукке.

Пластику кожным лоскутом на ножке, взятым из кожи кисти или отдаленных участков, Изелен и Буннелл применяют в первую очередь при восстановлении большого дефекта мягких тканей дистальной фаланги большого и указательного пальцев.
Тенарный лоскут берется из кожи возвышения большого пальца, при этом проксимальная граница лоскута не должна мешать сгибанию большого пальца. Дефект кожи, оставшийся в области тенара, замещается при помощи свободной пересадки кожи.
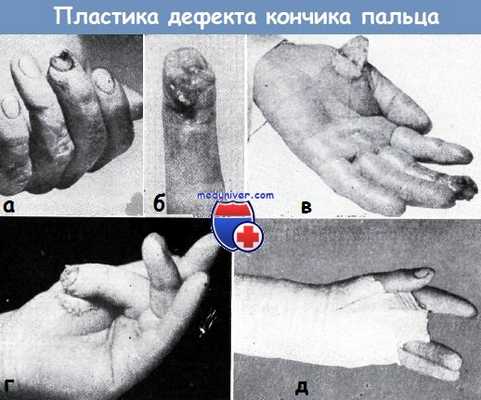
Использование тенарного лоскута для закрытия дефекта кончика пальца. На кончике III пальца имелся обширный дефект кожи и мягких тканей (а—б).
Место кожного лоскута на ножке в области тенара покрыто путем свободной пересадки кожи, взятой с предплечья (в).
Поврежденный палец удобно расположен после пришивания к нему лоскута на ножке (г), гипсовая повязка существенно не ограничивает движения здоровых пальцев (д)
Пальмарный лоскут пригоден для замещения дефектов большого пальца. Основание лоскута может располагаться в любом направлении, следует только щадить подкожно идущие пальцевые нервы.
Перекрестной пальцевой лоскут применим для замещения дефектов не только кончика большого и остальных пальцев, но и для дефектов волярной поверхности средней и основной фаланг. Этот способ целесообразно применять только у молодых людей (Хорн). Способ получения таких лоскутов показан на схеме Бофингера и Куртиса, а диаграмма строения его на рисунке Куртиса.
Применение перекрестного кожного лоскута показано в тех случаях, когда имеется необходимость замещения и кожи и подкожной клетчатки. Хорошая мобилизация кожного лоскута на ножке достигается отслоением косо проходящих пучков фасции, так как кожа пальца с латеральной стороны прикреплена к перитенону сухожилия разгибателя и к периосту (см. рисунок Куртиса). Результаты пластики, проведенной перекрестным кожным лоскутом, в оперированных нами случаях оказались отличными как с точки зрения функции, так и косметики. Поэтому этот способ показан во всех случаях замещения кожи и подкожной клетчатки, особенно при наличии повреждения кончика пальцев типа В.
Чувствительность пересаженной кожи не достигает степени чувствительности перемещенного кожного лоскута.
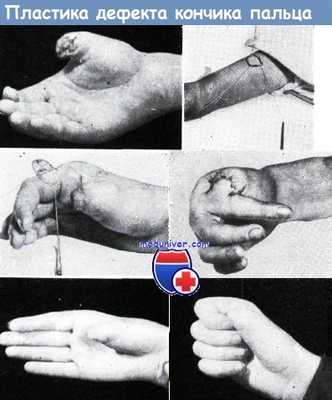
Применение перекрестного кожного лоскута с пальца для закрытия дефекта большого пальца. На фотоснимках показан данный способ пластики.
При выполнении операции дефект на месте кожного лоскута на ножке, взятый с латерального края указательного пальца, сразу же был закрыт путем свободной пересадки кожи.
На последнем фотоснимке видно, что указательный палец соприкасается с культей большого пальца, которая имеет достаточную толщину мягких тканей
Замещение дефекта с применением кожи менее важного поврежденного пальца. Применение этого способа допускается только при отсутствии возможности восстановления данного пальца. Во всяком случае при одновременном наличии дефекта кожи и разрушения пальца, последний удаляется только после замещения дефекта, так как остатки кожи такого пальца путем скелетизации могут быть использованы.
Перекрестный кожный лоскут с предплечья берется при повреждении одновременно нескольких пальцев. Такой лоскут пригоден не только для замещения дефекта кончика пальцев, но и, например, при наличии дефекта кожи над влагалищем сухожилия.

Пластика перекрестным кожным лоскутом пальца:
а) лоскут взят с дорзальной поверхности неповрежденного пальца, основание его лежит проксимально,
б) основание лоскута расположено дистально,
в) лоскут для замещения дефекта мякоти пальца, основание расположено латерально
Кожный лоскут на ножке, взятый со стенки живота, при обычной методике для пластики применяется неохотно. Его недостатки описаны Эрци.
Пластика стебельчатым лоскутом на одной ножке в нашей литературе впервые описана Кошем в 1952 году. Она применяется главным образом при обнажении большого и указательного пальцев.
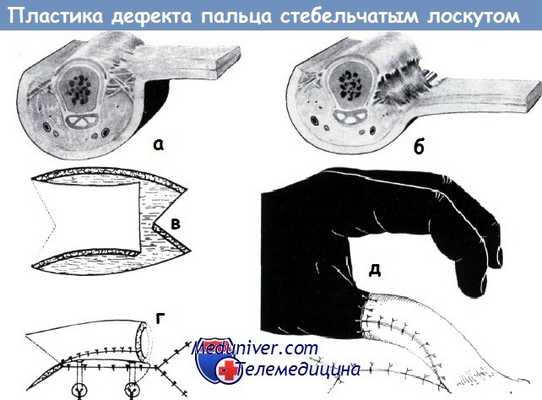
а-б - а) Поперечный срез основной фаланги. Видны пучки фасции, фиксирующие кожу к сухожилию разгибателей и надкостнице,
б) Удлинение кожного лоскута, применяемого для образования перекрестного лоскута пальца, после перерезки этих фасциальных пучков (по Куртису)
в-д - Схема образования стебельчатого лоскута на одной ножке
При отсутствии мягких тканей пальца на большом участке и по всей окружности пальца, как правило, отсутствуют и условия для свободной пересадки кожи. Но если все же производится пересадка кожи без подкожной жировой клетчатки, полученные результаты, как правило, мало удовлетворительны. Замещение дефекта перемещенным лоскутом в таких случаях неосуществимо, так как в окружности нет достаточного количества кожи. Таким образом, остаются две возможности: укорочение пальца или же применение лоскута на ножке. Укорочение большого пальца не рекомендуется, но и в случаях повреждений остальных пальцев необходимо принимать во внимание профессию больного. В таких случаях применение простого лоскута на ножке (форма моста или крыла) или же пересадка пальца под кожу живота в настоящее время уже не удовлетворяет требованиям. Простой кожный лоскут на ножке не обеспечивает полного закрытия циркулярного дефекта. Недостатки этого способа описаны Эрци, Золтаном и Яношем. Недостатком способа пересадки пальца под кожу живота является то, что освобождение его требует слишком длительного времени и, кроме того, желаемый конечный результат может быть достигнут только путем повторных пластических операций.
При замещении обширных циркулярных дефектов мягких тканей пальца нами в четырех случаях успешно применен стебельчатый лоскут на ножке. После этой операции требуется недлительная иммобилизация предплечья.
Мы применяли следующую технику операции: после обычной подготовки раны пальца к операции при помощи кусочка марли определяется величина и форма кожного дефекта. Затем этот кусок марли кладется на стенку живота и края его отмечаются на коже с учетом сокращения отпрепарированной кожи, затем кожа с трех сторон надрезается. На дальнейших этапах образование стебельчатого лоскута происходит по предложенному Эрци и Золтаном способу образования стебельчатого лоскута Филатова. Отличие заключается лишь в том, что у свободного края дефекта кожи на стенке живота вырезается треугольный участок кожи, чтобы обеспечить равномерное стягивание краев дефекта. Кожа в области критического участка, возникающего у места схождения двух линий швов, не отсепаровывается от подлежащих тканей с целью сохранения кровоснабжения. Для предупреждения напряжения кожи живота следует применять ослабляющий шов, например, над костной пуговицей. Приготовленная по такому способу кожная трубочка вполне пригодна для замещения дефекта обнаженного пальца. Сшивание свободного края лоскута и края кожной раны пальца не представляет трудности даже в тех случаях, когда края дефекта являются неровными. Ниже приводятся два случая из нашей практики.
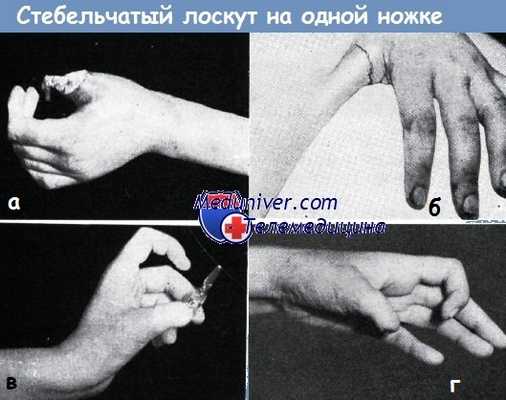
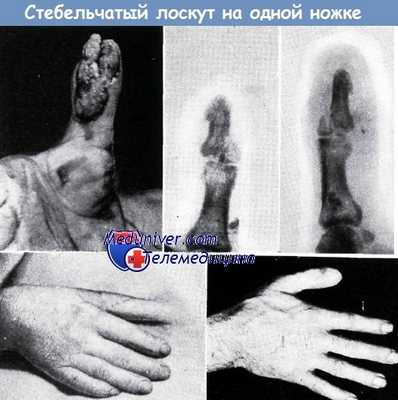
2. Б. И., 36-летний рабочий. Большой палец правой кисти сдавлен железными блоками. Кроме дефекта кожи, показанного на рис. а, обнажающего кость дистальной фаланги и часть сухожилия сгибателя, имел место и открытый перелом основания ногтевой фаланги (б). Через четыре недели после пластики (в) палец отделен от стенки живота. Полное восстановление работоспособности наступило на 16-й неделе после момента травмы (г).
При этой операции для установления длины лоскута необходимо принимать во внимание то обстоятельство, что при данном видоизмененном способе в отличие от оригинального стебельчатого лоскута Филатова пересаживаемая кожа получает полное кровоснабжение только с одной стороны. Поэтому длина лоскута не должна превышать двойную его ширину. Кроме того, кровоснабжение лоскута постепенно уменьшается и со стороны пальца.
Для оценки полученных нами результатов проводилось сравнение с результатами, полученными другими авторами. С уверенностью можно сказать, что наши результаты были более благоприятными. Так, например, на 41 странице монографии Крёмера (см. список литературы) описано идентичное нашему первому случаю повреждение, восстановление которого производилось лоскутом на ножке, взятым со стенки живота. Восстановленный палец оказался намного толще и деформированнее, чем в нашем случае.
Описанные выше способы пересадки кожи могут применяться не только для восстановления повреждений мякоти и кончика пальца, но и для замещения дефектов кожи других отделов кисти. Кожная пластика при открытых переломах фаланг и пястных костей требуется в 25—35% случаев. В отношении первичного замещения дефектов кожи заслуживают внимания благоприятные результаты пластики перемещенными кожными лоскутами.
Следует подчеркнуть, что техническое выполнение этой пластической операции чрезвычайно просто. Рана хорошо заживает, поэтому любой врач может выполнять операцию с успехом.
Стенозирующий лигаментит ( Болезнь Нотта , Узелковая болезнь сухожилия , Щелкающий палец )
Стенозирующий лигаментит – это заболевание сухожильно-связочного аппарата кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Причиной развития обычно становятся повторяющиеся однообразные движения. Вначале возникает ощущение препятствия, при сгибании и разгибании пальца в определенном положении слышен щелчок. В последующем возможна полная блокировка пальца в согнутом или разогнутом положении. Отмечается боль в основании пальца. Диагноз выставляют на основании анамнеза и клинической картины, для исключения других заболеваний выполняют рентгенографию кисти. Лечение может быть как консервативным, так и оперативным.
МКБ-10
Общие сведения
Стенозирующий лигаментит – заболевание, при котором нарушается свободное скольжение сухожилия пальца по сухожильному влагалищу. В результате вначале возникают затруднения при движениях, а затем палец блокируется в положении сгибания или разгибания. Болезнь провоцируется повторяющимися однотипными движениями. Стенозирующий лигаментит чаще выявляется у женщин 35-50 лет, однако может наблюдаться и у детей. По данным специалистов, I палец поражается в 25,5% случаев, II – в 3,3%, III – в 19,7%, IV – в 43,8%, V – в 7,7% случаев.
Стенозирующий лигаментит нередко развивается на фоне других воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата и может сочетаться с артрозами крупных суставов конечностей или мелких суставов кисти, с эпикондилитом, спондилоартрозом и плечелопаточным периартритом. Это обусловлено слабостью соединительной ткани, нарушениями обмена веществ и т. д. Лечение стенозирующего лигаментита осуществляют ортопеды-травматологи.
Причины
Причиной развития стенозирующего лигаментита являются постоянные перегрузки или чрезмерное давление на область связок. Выявляется связь с профессией, отмечается преобладание больных, чья профессия связана с совершением частых хватательных движений: каменщики, сварщики, закройщики и т. д. Иногда заболевание обусловлено большой бытовой нагрузкой на руки (например, у домашних хозяек). У детей стенозирующий лигаментит выявляется очень редко, при этом наблюдается только поражение I пальца, спровоцированное врожденными особенностями или нарушениями развития связочного аппарата.
Патогенез
Сухожилия сгибателей кисти расположены в каналах (сухожильных влагалищах), изнутри покрытых синовиальной оболочкой и содержащих небольшое количество жидкости. «Смазка» и гладкие стенки каналов обеспечивают беспрепятственное скольжение сухожилий во время движений. В области основания пальцев, а также на уровне диафизов проксимальных и средних фаланг сухожилия удерживаются связками, образованными утолщенной фиброзной тканью оболочки сухожильных влагалищ. При определенных условиях в этой области появляются утолщения, просвет канала сужается, свободное движение сухожилия становится невозможным.
Патогенез стенозирующего лигаментита пока окончательно не выяснен. Большинство специалистов в области ортопедии и травматологии считают, что первично патологический процесс возникает в связке, а уже затем распространяется на сухожильное влагалище и сухожилие. Однако ряд авторов утверждают, что первичные изменения могут возникать не только в связке, но и в ткани сухожильного влагалища. В любом случае, при прогрессировании болезни патологические проявления затрагивают все анатомические структуры это области. Связка утолщается и уплотняется, внутренняя оболочка сухожильного влагалища воспаляется и становится менее гладкой, сухожилие утолщается.
Симптомы стенозирующего лигаментита
Симптомы острой патологии очень специфичны – пациенты описывают и показывают врачу основное проявление болезни, то есть «соскакивание», «щелканье» пальца при разгибании. При затяжном течении распознать болезнь становится труднее, поскольку симптом «защелкивания» исчезает, а палец переходит в сгибательную или разгибательную контрактуру. И при остром, и при затяжном течении отмечаются боли не только при выполнении мелких движений, но и в покое. При ощупывании области основания пораженного пальца определяется болезненность и уплотнение.
В течении стенозирующего лигаментита можно выделить несколько четко выраженных фаз. В начальной фазе наблюдается боль при надавливании на ладонь в основании пальца и периодические затруднения при попытке полностью разогнуть или согнуть палец, особенно выраженные по утрам. Во второй стадии постоянные «защелкивания» пальца доставляют выраженные неудобства. Препятствие движениям устраняется с трудом, иногда для преодоления сопротивления приходится сгибать или разгибать палец второй рукой. Боли сохраняются после щелчка, уплотнение в области основания пальца становится болезненным. В третьей стадии ограничение движений нарастает, постепенно развивается стойкая контрактура. Пациент может изменить положение пальца только при помощи второй руки. После «защелкивания» больного беспокоят длительные боли, распространяющиеся на ладонь, предплечье и даже плечо.
На первой и второй стадии постановка диагноза обычно не вызывает затруднений. При обращении на третьей стадии учитывают анамнез заболевания, наличие характерных профессиональных или бытовых нагрузок, а также возраст и пол пациента. Дифференциальную диагностику проводят с контрактурой Дюпюитрена – в отличие от нее при стенозирующем лигаментите отсутствуют тяжи и узлы на пальцах и ладони, процесс ограничен одним пальцем, при этом выявляется болезненность при пальпации на уровне кольцевидной связки. Для исключения патологии мелких суставов назначают рентгенографию кисти.
Лечение стенозирующего лигаментита
Тактика лечения определяется с учетом стадии болезни, наличия провоцирующих факторов и возраста пациента. Больным с первой стадией рекомендуют уменьшить нагрузку на кисть, при необходимости осуществляют иммобилизацию, назначают противовоспалительные препараты и электрофорез с гиалуронидазой. На второй стадии консервативная терапия стенозирующего лигаментита менее эффективна, однако ее следует провести, потому что шансы на выздоровление без операции еще достаточно высоки.
При второй стадии назначают интенсивную противовоспалительную и рассасывающую терапию с использованием ферментных препаратов. Проводят иммобилизацию пальца, корригирующий массаж, электрофорез и ЛФК. Для уменьшения болей используют местное орошение хлорэтилом, теплый местный душ, специальный массаж и другие средства. При выраженном воспалении выполняют блокады с новокаином и глюкокортикостероидными препаратами. Лечение длительное, продолжается в течение нескольких месяцев. При успешном исходе для профилактики рецидивов необходимо устранение травмирующих факторов и смена работы. При неэффективности терапии больным трудоспособного возраста с второй стадией болезни показано хирургическое вмешательство.
При третьей стадии стенозирующего лигаментита трудоспособных пациентов обычно сразу направляют на операцию. Тактику лечения людей преклонного возраста и больных, страдающих тяжелыми соматическими заболеваниями, определяют индивидуально, в ряде случаев проводят консервативную терапию. При неэффективности лечения, упорном болевом синдроме и контрактуре, затрудняющей самообслуживание, оперативное вмешательство осуществляют независимо от возраста.
Операцию проводят в плановом порядке. Над областью повреждения делают разрез длиной 2-3 см, мягкие ткани отодвигают, обнажая сухожильное влагалище и утолщенную, иногда хрящевидную, спаянную с окружающими тканями кольцевидную связку. Затем сгибают и разгибают палец, точно определяя локализацию стеноза. Под связкой проводят зонд (если возможно) и рассекают ткань связки под контролем зрения. Потом снова сгибают и разгибают палец, оценивая состояние сухожильного влагалища. Если движения осуществляются свободно, влагалище не трогают, если есть препятствие – вскрывают.
Рану промывают, ушивают и дренируют резиновым выпускником. Накладывают стерильную повязку. В послеоперационном периоде назначают антибиотики, анальгетики и физиопроцедуры. Швы обычно снимают на 10 день. Еще одним вариантом лечения является закрытая лигаментотомия, при которой связку рассекают через небольшой прокол, однако по статистике рецидивы после таких вмешательств наблюдаются чаще, чем после использования традиционной оперативной методики.
Прогноз и профилактика
Прогноз благоприятный. Следует учитывать, что консервативное или оперативное устранение стеноза не гарантирует от последующих рецидивов и развития стенозирующего лигаментита других пальцев. Достаточно эффективной профилактической мерой в таких случаях становится изменение профессии и уменьшение бытовой нагрузки на руки. Наряду с этим проводят обучение пациента правильной рабочей позе и расслаблению мышц рук.
Специалисты в области хирургии кисти отмечают, что из-за многолетних трудовых привычек люди редко расслабляют руки даже на отдыхе. Дополнительным фактором, способствующим возникновению мышечного напряжения, становится защитная реакция на периодическую или постоянную боль. Эта реакция иногда частично сохраняется после устранения болевого синдрома. Таким образом, выработка новых двигательных стереотипов становится одним из действенных способов снизить нагрузку на руки и уменьшить вероятность развития рецидивов.
2. Диагностика и лечение стенозирующего лигаментита пальцев кисти. Автореферат диссертации / Дзацеева Д.В. - 2004
3. Стенозирующий лигаментит пальцев кисти / Дзацеева Д. В., Титаренко И. В. // Вестник хирургии имени И.И. Грекова - 2006 - Т.185, №6
Читайте также:
