Очаговые протезные стоматиты. Распространенность очаговых стоматитов
Добавил пользователь Skiper Обновлено: 08.01.2026
Что такое стоматит, симптомы и причины возникновения.
Как лечить протезный стоматит.
Как лечить стоматит в домашних условиях.
Несмотря на достижения в области стоматологических технологий, которые предлагают нам все лучшие и лучшие материалы и конструкции протезов, они все еще остаются далеко позади естественного прикуса. Половина беды, если мы не можем спокойно подвернуть гайки. Настоящая проблема возникает тогда, когда протезной конструкции возникает боль или начинает развиваться воспаление.
Протезирование зубов может вызвать побочные эффекты разных видов: механические, токсические и аллергические. Причиной механических повреждений является некачественное исполнение протеза, неправильно сформированные пролеты моста, его свободное положение на челюсти или слишком длительное ношение. Такие протезы могут втиснуться слишком глубоко в десенный канал и постепенно приводят к атрофическим изменениям пародонта и даже могут стать причиной развития рака. Что касается искусственных зубов, их острые края могут раздражать язык и слизистую оболочку полости рта, что может привести к образованию язв, стоматита и лейкоплакии. Также акриловые материалы, из которых сделаны протезы, могут вызвать дискомфорт.
Самым частым заболеванием, связанным с протезированием зубов, является стоматит.
Стоматит - фото, лечение
Умные люди говорят, что врага нужно знать в лицо, поэтому мы подготовили несколько фотографий, на которых виден стоматит. Возможно, они помогут вам диагностировать проблему своевременно и вовремя начать ее лечение.
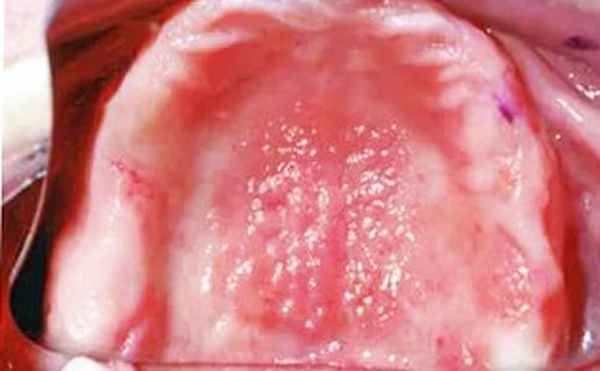
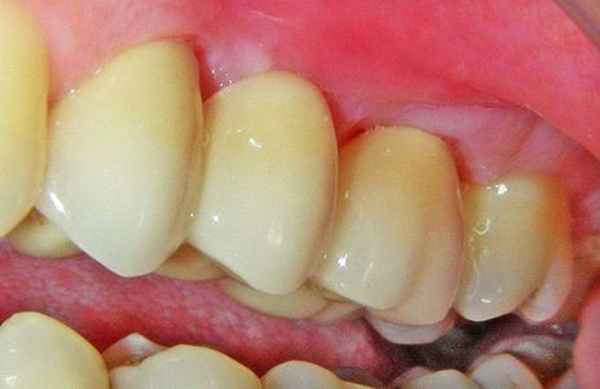
ФАКТ: Чаще всего протезный стоматит возникает из-за неправильной подгонки зубных протезов. Чтобы этого избежать, не стоит экономить на услугах стоматолога и обращаться к проверенным квалифицированным специалистам. От этого зависит ваше здоровье.
Что такое протезный стоматит?
Протезный стоматит - это изменения, которые происходят в слизистой оболочке полости рта и, как правило, вызывают боль. Поражения образуются в результате воздействия внешних факторов, которые травмируют слизистый слой ротовой полости. Ношение зубных протезов, ортодонтических аппаратов или незначительные травмы способствуют образованию язв и развитию данного заболевания. Лечение стоматита не сложное, главное вовремя его начать (об этом мы еще поговорим ниже).
Протезный стоматит является одним из наиболее часто диагностируемым поражением, дислоцирующихся в полости рта. Статистика показывает, что данному заболеванию больше всего подвержено население более зрелого возраста, что в первую очередь связано с более частым использованием в этой возрастной группе протезов.
Причины возникновения стоматита:
Недобросовестная либо нерегулярная гигиена ротовой полости.
Травмы полости рта (точнее, слизистой).
Ослабленный иммунитет, наличие иммунодефицита.
Контакт с носителем болезни.
Употребление антибиотиков, глюкокортикоидов, цитостатиков.
В последние годы проблема протезного стоматита стала актуальной также в младших возрастных группах, и это связано с использованием ортодонтических аппаратов. Способы борьбы с этим типом заболеваний довольно много - все больше и больше эффективных препаратов доступны без рецепта. Если наблюдается стоматит у детей, лечение необходимо начинать сразу же после первых симптомов. Полезными будут меры, которые не только ускорят процесс регенерации поврежденной поверхности слизистой оболочки, но и уменьшат неприятные ощущения, особенно боль, связанную с этими изменениями. Мы не можем забывать, однако, что наиболее эффективным способов для лечения стоматита у взрослых является устранение причин их возникновения, то есть, например, своевременное исправление неправильной подгонки зубных протезов.
Факт: Правильный уход за протезами и ежедневная гигиена полости рта может избавить от таких неприятных проблем, как стоматит и прочие поражения ротовой полости .
Стоматит - симптомы и лечение
Симптомы, которые вызывает протезный стоматит, очень разные, но чаще болезнь имеет форму трофических и атрофических изменений в слизистой оболочке. Побочным эффектом могут быть патологические высыпания и язвенные воспаления. Иногда формируются злокачественные опухоли, таких как гранулемы или лейкоплакии. На твердом небе также может происходить диффузная гиперплазия.
Вот перечень наиболее частых симптомов:
Боль и неприятные ощущения в ротовой полости.
Жжение и зуд при употребление кислой либо острой еды.
Формирование на языке, небе, деснах, внутренних сторонах щеки эрозий (язв, белых или красных пятен и т.д.).
Рыхлость и опухлость десен.
Возможно увеличение лимфатических узлов.
Если вы наблюдаете у себя данные симптомы, вполне возможно, что у вас стоматит. Но не стоит сразу начинать лечение, лучше проконсультироваться у врача, чтобы он поставил точный диагноз (вплоть до вида стоматита, а их всего четыре), выявил возможные аллергии, выписал рецепт, соответствующий вашему анамнезу.
Профилактика и лечение протезного стоматита
Ключом к устранению некоторых инфекций является тщательная и регулярная гигиена рта и уход за протезом. Протезная пластина идеально подходит для развития бактерий, ведь там может скапливать пища, которую так любят микроорганизмы. В сочетании с раздражением слизистой оболочки и пониженной секрецией слюны может легко развиться бактериальная инфекция или грибковая. Принимая во внимание наиболее общие механизмы, которые могут привести к появлению стоматических язв во рту, то становится очевидным, что наиболее эффективный способ вылечить их - это устранение причин из создания. Следует отметить, однако, что для этой цели вы должны проконсультироваться со своим стоматологом, ведь самостоятельная коррекция зубных протезов (например, приклеивание их или изгибание) вызывают гораздо больше проблем, чем пользы. В последнее время все большее значение и пользу имеют препараты для местного применения, предназначенные для ускорения заживления дефекта ткани и уменьшение болей.
Лучшим лечением является сглаживание или извлечение расходных материалов. Кроме того, эффективны противогрибковые препараты (Пимафуцин, Фамцикловир, Валацикловир, Минакер, Мирамистин, Нистатин) и витамин В2, В12 и РР, С и железо для повышения функций слизистой оболочки полости рта. Если успела развиться гранулема, может потребоваться хирургическое вмешательство. Кроме того, применяют вяжущий лосьон и заживляющая мазь (Солкосерил, Вифирин). В некоторых случаях актуальным будет прием жароснижающих средств, частые полоскания травами и т.д.
Есть препараты с доказанной эффективностью, которые можно приобрести без рецепта. Чаще всего они находятся в форме геля, что облегчает применение в затрагиваемых районах (даже тех, к которым трудно получить доступ), а также дает приятное ощущение прохлады и быстро снимает боль. Кроме того, важно, что препарат образует мягкий гель слой на поверхности слизистой оболочки, что делает язвы несколько изолированными от внешней стороны. Это позволяет почти безболезненно употреблять продукты питания и пить напитки, которые в случае болезненных язв часто практически невозможно есть и пить. Композиции этого типа содержат различные соединения, которые имеют адъювант и ускоряют регенерацию поврежденной ткани (например, декспантенол, глицирретиновая кислота), уменьшают сопровождающие изменения воспаления и отека, а также ослабляют боль во рту.
Стоматит - лечение в домашних условиях
Способ лечения воспалительных заболеваний и инфекций полости рта определяется причиной, вызвавшей заболевание. Обычно - первый шаг - достаточно уделять больше внимания гигиене полости рта и применять противовоспалительные и защитные крема или гели (в случае изменений в ограниченной области). Также в домашних условиях вы можете помочь обеззараживанию ротовой полости c помощью полоскания следующими средствами:
Вода с содой, настои или готовые экстракты шалфея, ромашки, мирры.
Готовые смягчители на основе буры, эфирные масла, хлоргексидин.
Противовоспалительные и обезболивающие гели, например, на основе салициловой кислоты.
Можно иногда обойтись без антибиотиков и противовирусных препаратов, главное своевременно начать терапию.
Элементом профилактики также является правильная диета, которая - в данном случае - в основном состоят из: овощей, фруктов, яиц, цельного зерна, злаков и орехов, богатых витаминами группы В (особенно фолиевой кислотой и B12.), витамином C и железом.
Другие публикации:
Эксперт статьи, которую Вы читаете:
Стоматолог- ортопед, специалист по протезированию на имплантатах с применением конструкции на основе оксида циркония, эксперт международного исследовательского центра MINEC
Очаговые протезные стоматиты. Распространенность очаговых стоматитов
Очаговые протезные стоматиты. Распространенность очаговых стоматитов
У больных второй группы было очаговое воспаление слизистой оболочки протезного ложа, проявляющееся точечной гиперемией, одиночными или множественными гиперемированными пятнами на слизистой оболочке твердого неба. Установить какую-либо закономерность в их расположении не удавалось. Они наблюдались на твердом небе и по вестибулярной поверхности альвеолярного отростка. Реже всего очаги воспаления можно было видеть по переходной складке вблизи уздечек. Иногда удавалось заметить, что очаги воспаления совпадали с местами неплотного прилегания протеза к слизистой оболочке, где имелись поры, небольшие углубления в базисе, его трещины. У 5 больных этой группы были отмечены декубитальные язвы. Они располагалисо по переходной складке на уздечках, на небе соответственно его дистальному краю и были следствием удлинения края протеза, повреждающего слизистую оболочку мягкого неба. У 2 больных клинические проявления реакции тканей протезного ложа были весьма сложными. Во-первых, в переднем отделе альвеолярного отростка отмечался избыток слизистой оболочки (болтающийся гребень), во-вторых, здесь же по переходной складке была щелевидная язва с гиперплазией эпителия по ее краям, надвигающегося на края протеза в виде валика.
Происхождение болтающегося гребня, по-видимому, связано с системным пародонтитом, сопровождавшимся значительно быстрой атрофией костной ткани альвеолярного отростка даже после удаления зубов и протезирования, при котором не замещаются нижние коренные зубы. Это вызывает концентрацию давления только на переднем участке протеза. При быстрой атрофии кости одновременно возникает избыток соединительной ткани, образующий болтающийся гребень. Эта точка зрения поддерживается многими авторами. У 5 больных в передней трети твердого неба и альвеолярного отростка по срединному шву на фоне воспаленной слизистой оболочки были обнаружены плоские или в виде бугорков множественные папилломатозные разрастания.
Отмечена определенная связь между морфологическими изменениями слизистой оболочки и сроком пользования протезами. Участки гиперемии слизистой оболочки без нарушения эпителия наблюдались при сроках пользования протезами от 1 года до 3 лет, отечность с наличием эрозий, декубитальные язвы и гиперпластические папилломатозные разрастания возникали при более продолжительных сроках пользования протезами.
Обследование показало, что межальвеолярная высота у 7 больных была нормальной, у 21 пониженной и у 4 больных повышенной. Базисы протезов соответствовали границам протезного ложа лишь у 15 больных, а у 27 они были нарушены. Удовлетворительная фиксация отмечалась только у 4 больных, а у остальных протезы балансировали вследствие атрофии альвеолярного отростка и деформации базиса. Внутренняя поверхность протезов была гладкой у 12 больных, а у 20 она имела шероховатости. Проверка окклюзии искусственных зубных рядов показала отсутствие множественных контактов в положении центральной окклюзии у 25 больных.
Срок пользования протезами у 8 больных не превышал 3 лет, у 24 был более 3 лет, причем у 20 больных протезы несколько раз менялись.
Таким образом, наши клинические наблюдения показали, что дефекты протезов были одной из причин возникновения очаговых воспалений слизистой оболочки. Однако при обследовании больных этой группы было обнаружено нарушение режима пользования протезом. Так, 25 больных продолжали пользоваться протезами круглосуточно, не удаляя их на ночь, не соблюдали гигиену полости рта, вследствие чего внутренняя поверхность протезов покрывалась грязным налетом, остатками пищи. Протезы издавали дурной запах. Лишь 7 больных точно выполняли врачебные указания и поддерживали гигиену полости рта и протезов.
В третьей группе у 5 из 17 больных срок пользования протезами не превышал 3 лет, а у 12 был более 4 лет с периодической заменой протеза и без таковой. У больных с разлитым воспалением слизистой оболочки протезного ложа, так же как и у больных второй группы, имелись недостатки в протезах, а именно неудовлетворительная фиксация, нарушение артикуляции зубов, понижение высоты межальвеолярной высоты, нарушение границ протезов. Кроме того, все больные третьей группы не снимали протезы на ночь, не соблюдали гигиену полости рта и протезов. Естественно, все это оказывало неблагоприятное влияние на состояние слизистой оболочки протезного ложа. У больных этой группы воспаление слизистой оболочки протезного ложа носило разлитой характер и строго соответствовало границам протеза. У 16 больных слизистая оболочка была нормальной, а у 1 больного воспаление развертывалось на фоне атрофии тканей протезного ложа.
Воспаление слизистой оболочки протезного ложа беззубой верхней и нижней челюстей у разных больных имеет свои особенности. У одних больных слизистая оболочка блестящая, гладкая или отечная, синюшного цвета. Последнее наблюдалось чаще на верхней челюсти и очень редко на нижней. У других больных на фоне воспаления слизистой оболочки отмечались эрозии и гиперпластические разрастания в виде зернистости и папилломатоза. Зернистость чаще была на твердом небе и на альвеолярном отростке верхней челюсти и не наблюдалась на нижней. Папилломатоз, наоборот, встречался в различных участках слизистой оболочки протезного ложа. У третьих — выявлялись декубитальные язвы с одновременным образованием избытка слизистой оболочки в виде болтающегося гребня в переднем отделе альвеолярного отростка беззубой верхней челюсти. Декубитальные язвы располагались по переходной складке. У больных этой группы также отмечалась определенная закономерность развития патологических изменений в слизистой оболочке в зависимости от сроков пользования протезами.
Воспаление без нарушения эпителия слизистой оболочки наблюдается у больных, пользующихся съемными протезами от 1 года до 3 лет. Эрозии и гиперплазии слизистой оболочки развиваются после 3-летнего пользования протезами, когда возникает больше возможностей к появлению несоответствия между поверхностью базиса и протезным ложем. Описанная нами клиническая картина во многом совпадает с тем, что было описано другими авторами.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Протезный стоматит: причины, лечение и профилактика

01.06.2022
Актуальность
Число пожилых людей в возрасте 60 лет и старше во всем мире растет и составляет 810 миллионов человек. Ожидается, что к 2050 году эта цифра приблизится к двум миллиардам (22% всего населения мира). У стареющих людей обычно наблюдается ухудшение состояния полости рта, ведущее к потере зубов. Как следствие этого, около 20% всего населения Великобритании носят съемные протезы, а среди пациентов старше 75 лет 70% носят съёмные зубные протезы. Более, чем две трети этих людей страдают протезным стоматитом.
Сложная полимикробная биопленка полости рта способна пролиферировать на поверхности материалов зубных протезов и созревать, образуя видимый зубной налет.
Аспирация ротоглоточного содержимого – обычное явление у здоровых людей, из которых примерно 45% аспирируют материал в легкие во время сна. Поскольку пневмония является основной причиной смерти, связанной с инфекцией, у пациентов в возрасте 65 лет и старше присутствие таких видов патогенов на зубных протезах представляет собой фактор риска развития пневмонии.
Цель
Выявить основные причины и возбудителей протезного стоматита. Разработать методики по его лечению и профилактике.
Материалы и методы
Был проведен микробиологический анализ протезов 131 пациента.
Результаты
В зубном налете были выявлены предполагаемые респираторные патогены Staphylococcus aureus, Haemophilus influenzae B, Pseudomonas aeruginosa, Streptococcus pneumoniae, Streptococcus pyogenes и Moraxella catarrhalis. На некоторых зубных протезах были колонизированы до трех видов этих патогенов.
Поверхность протеза способна переносить до 10 11 микробов на миллиграмм налета. Таким образом, с точки зрения более широких системных последствий, зубные протезы представляют собой значительный резервуар для потенциально патогенных видов микробов.
Микробный состав зубного налета хорошо изучен и включает патогены пародонта, в том числе Fusobacterium nucleatum, Aggregatibacter actinomycetemcomitans и Porphyromonas gingivalis, из которых наиболее заметны виды, связанные с кариесом (виды Streptococcus и Lactobacillus). Совместная агрегация этих бактерий с грибами Candida albicans позволяет этим микроорганизмам процветать в виде биопленки в топографии поверхности зубного протеза с коллективным активным высвобождением протеолитических и липолитических ферментов, вызывающих воспаление поверхности неба. Действительно, полимикробные взаимодействия приводят к синергизму и потенциально могут увеличить тяжесть протезного стоматита.
Выводы
Будущее лечения протезного стоматита может быть связано с исследованиями новых материалов и покрытий протезов, которые обеспечивают топографию поверхности и химический состав, на которых микробам труднее образовывать биопленки. Было показано, что применение нанотехнологий в протезных материалах с композитной смолой является успешным, и ее применение в материалах базиса зубных протезов продолжает изучаться.
Включение противомикробных препаратов в базовые материалы для протезов и мягкие прокладки – не новая концепция. Тем не менее, стоит рассмотреть вопрос об антимикробном применении природных соединений на биопленках, связанных с протезами. Куркумин (диферулоилметан), активный ингредиент куркумы, представляет собой полифенол, который демонстрирует антимикробные свойства широкого спектра.
Что касается чистки зубных протезов, то в целом отсутствуют данные о сравнительной эффективности различных методов чистки, а также недостаточно данных в поддержку замачивания зубных протезов в шипучих таблетках с ферментативными растворами.
Противогрибковые препараты следует назначать только после посева и анализа чувствительности, указывающих на восприимчивость к кандидам, поскольку частота рецидивов и резистентность высоки у пациентов с протезным стоматитом.
Американский колледж протезистов опубликовал рекомендации по уходу за зубными протезами. Мы представляем модификацию этого протокола для лечения протезного стоматита в первичной медико-санитарной помощи, основанную на наиболее убедительных доказательствах.
Протокол лечения стоматита зубных протезов в первичной медико-санитарной помощи
Применение препарата Метрогил Дента® в комплексном лечении протезного стоматита
Протезным стоматитом (ПС) называют изменения, в том числе воспалительные, слизистой оболочки рта, вызванные наличием во рту зубного протеза. Этот термин, предложенный в 1979 г. Е.И.Гавриловым, точно отражает основную причину патологической реакции слизистой оболочки протезного ложа – зубной протез. Заболевания полости рта, связанные с использованием зубных протезов, достаточно широко распространены, особенно у людей пожилого и старческого возраста, имеющих соматическую патологию. Установлено, что у женщин ПС встречается несколько чаще.
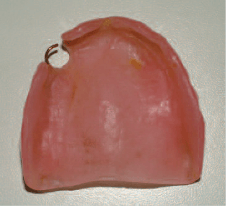
Рис. 1. Налет желтого цвета на пластиночном протезе верхней челюсти.
ередко в основе патологической реакции слизистой оболочки протезного ложа лежит аллергическая реакция на химические вещества, входящие в состав зубного протеза, или грибковая инфекция, развивающаяся при плохом гигиеническом уходе за зубным протезом, что нередко бывает у престарелых пациентов (рис. 1). К сожалению, часто ПС имеет ятрогенное происхождение: ошибки при выборе конструкции протеза, нарушение технологии его изготовления, ошибки на клинических этапах протезирования – все это может стать причиной ПС. В практике российской стоматологии традиционно используется классификация ПС, предложенная А.К.Иорданишвили в 1988 г. В соответствии с этой классификацией ПС подразделяются следующим образом (в зависимости от этиологии, локализации и т.д.):
1. По этиологии: травматические, токсические, аллергические, вызванные физическими факторами.
2. По форме патологического процесса: катаральные, эрозивные, язвенные, язвенно-некротические, гиперпластические.
3. По характеру течения: острые, подострые, хронические (в стадии ремиссии, стадии обострения).
4. По локализации: очаговые, диффузные.
5. По степени тяжести: легкой степени, средней степени, тяжелой степени.
В клинику кафедры терапевтической стоматологии Первого МГМУ им. И.М.Сеченова чаще всего обращаются пациенты с аллергическим и травматическим ПС.
Аллергический ПС, часто называемый акриловым стоматитом, возникает вследствие вымывания остаточного мономера (монометилакрилата) в ротовую жидкость из базиса протеза. Аллергический ПС по механизму возникновения представляет собой аллергическую реакцию замедленного типа, клинически проявляющуюся возникновением контактного стоматита со всеми характерными признаками и жалобами со стороны пациента.
Основной причиной возникновения аллергического ПС остается развитие повышенной чувствительности к органическим и неорганическим компонентам – исходным материалам для получения базисов съемных зубных протезов (красители, пластификаторы и т.д.). Данные вещества, являясь неполными антигенами-гаптенами, реагируя с белками тканей протезного ложа, становятся аллергенами, приобретая полноценные антигенные свойства. Выраженность реакции будет зависеть от размера протезного ложа, длительности его контакта со слизистой оболочкой, концентрации мономера в ротовой жидкости и состояния слизистой оболочки рта. При наличии воспаления способность слизистой оболочки к всасыванию возрастает, что ускоряет развитие и усиливает проявления аллергической реакции. Вскоре после наложения нового зубного протеза у пациентов возникает ощущение жжения слизистой оболочки рта, появляется повышенное слюноотделение. Если на данном этапе прекратить пользоваться протезами, то все явления аллергического ПС исчезнут через 5–7 дней, но при повторном наложении зубного протеза возникнут вновь и достигнут пика к 7–9-му дню. При осмотре слизистая оболочка протезного ложа и участков, контактирующих с протезом, диффузно гиперемирована, отечна, с петехиальными кровоизлияниями.
Лечение аллергического ПС заключается в отказе от пользования зубными протезами до момента разрешения патологических изменений слизистой оболочки. За это время протезы подвергают повторной полимеризации или обработке ультразвуком, что снижает содержание в них остаточного мономера. В случае отсутствия лечебного эффекта изготавливают новые съемные зубные протезы методом литьевого прессования. Иногда для достижения стойкого лечебного эффекта приходится изготавливать съемные зубные протезы из бесцветной пластмассы или с металлическим базисом.
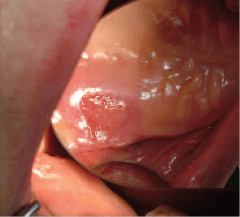
Рис. 2. Язва слизистой оболочки неба – следствие хронической механической травмы пластиночным протезом.
Однако наиболее распространенным следует считать травматический ПС. Травматический ПС, от небольшой гиперемии до декубитальной язвы (рис. 2), возникает, если имеется несоответствие рельефа и краев протеза, поверхности и границ протезного ложа. В основе патогенеза язвы лежит концентрация давления на небольшом участке слизистой оболочки протезного ложа с последующим развитием ишемии и ее некроза. Таким образом, причина травматического ПС – механическое повреждение поверхности слизистой оболочки элементами протеза (базисом, кламмерами и т.д.).
Балансирование базиса съемного протеза практически всегда является причиной возникновения очаговых воспалительных изменений слизистой оболочки рта. Травма слизистой оболочки протезного ложа может быть связана с наличием пор в базисе протеза или его шероховатости.
Пациенты с травматическим ПС будут предъявлять жалобы на локальные боли, усиливающиеся при пользовании зубным протезом. Если не устранить причину травматического ПС, то на месте локальных катаральных изменений возникнут эрозии, затем – язвы. Защитной реакцией слизистой оболочки при воздействии базиса протеза являются ее гиперплазия и травматический папилломатоз, что также расценивается как проявление ПС (рис. 3, 4).
Рис.3. Гиперплазия десны альвеолярного отростка верхней челюсти.
При лечении травматических ПС необходимо прежде всего устранить раздражающие механические факторы путем тщательной коррекции и обработки зубного протеза, что включает коррекцию границ и толщины базиса протеза, исправление артикуляции искусственных зубов путем пришлифовывания, аккуратного полирования внутренней поверхности базиса съемного зубного протеза с целью удаления возможных шероховатостей, а также изоляцию базиса протеза в области острых костных выступов (экзостозов), которые нередко встречаются у пациентов с адентией.
Рис. 4. Травматический папилломатоз нижней челюсти. Перебазировка протеза не проводилась в течение 6 лет.
В случаях упорного течения травматического ПС следует рассмотреть вопрос о полном изменении конструкции протеза: например, вместо съемного пластиночного изготовить бюгельный протез или условно-съемный с опорами на имплантаты. Целью изменения конструкции протеза является освобождение чувствительных областей слизистой оболочки рта от контакта с ним. В ряде случаев решением проблемы может стать изготовление двухслойных зубных протезов с мягкой эластичной подкладкой базиса съемного протеза.
После устранения причины ПС для купирования воспалительного процесса и ускорения эпителизации слизистой оболочки протезного ложа необходимо проводить симптоматическую терапию, в состав которой обязательно входит нормализация гигиенического ухода за полостью рта и зубным протезом, включая правильную чистку языка (это делает сам пациент после соответствующего обучения). В зависимости от выраженности воспалительных изменений слизистой оболочки следует делать ротовые ванночки с ополаскивателями, в состав которых входит хлоргексидин (2 раза в день в течение недели). При наличии выраженного болевого синдрома можно использовать аппликации масляного раствора анестезина для облегчения приема пищи и проведения гигиенических мероприятий.
Наибольшую сложность представляет собой лечение ПС, когда изменения слизистой оболочки протезного ложа носят эрозивноязвенный характер, так как в данном случае необходимо сочетать обезболивание слизистой оболочки рта, противомикробное воздействие и стимуляцию эпителизации путем применения кератопластиков.
Этиотропное лечение язвенно-некротических поражений при ПС необходимо проводить с использованием препарата, содержащего метронидазол, – стоматологического геля Метрогил Дента ® , который обладает антибактериальным, бактерицидным и антисептическим действием. Для лечения поражений слизистой оболочки рта важным является то, что гель при местном применении практически не всасывается, потенцируя свое действие на поверхности слизистой оболочки. Высокая эффективность препарата обусловлена наличием в его составе 2 антибактериальных компонентов:
а) метронидазола, который обладает антибактериальным действием против анаэробных бактерий: Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium fusiformis, Wolinella recta, Eikenella corrodens, Borrelia vincenti, Bacteroides melaninogenicus, Selenomonas spp.;
б) хлоргексидина – антисептического и противомикробного средства, активного в отношении грамотрицательных и грамположительных аэробных и анаэробных бактерий: Treponema spp., Neisseria gonorrhoeae, Trichomonas spp., Chlamydia spp., Ureaplasma spp., Bacteroides fragilis.
При лечении заболеваний слизистой оболочки рта с применением противомикробных препаратов всегда есть риск развития дисбиоза полости рта, поэтому для врачей-стоматологов очень важным является то, что Метрогил Дента ® не нарушает функциональной активности лактобацилл полости рта. Обычно при лечении воспалительных заболеваний пародонта рекомендуется проводить аппликации геля 2–3 раза в день. Пациент должен стремиться к тому, чтобы гель оставался на поверхности дефекта не менее 10 мин, для чего во время аппликации в кабинете стоматолога используется слюноотсос. При самостоятельном нанесении геля можно пользоваться ватной палочкой или наносить его пальцем, предварительно тщательно вымыв руки. Курс лечения составляет от 7 до 10 дней в зависимости от размеров и глубины дефекта слизистой оболочки. Желательно перед аппликацией геля провести гигиеническую обработку полости рта и языка.
В период лечения язвенно-некротических поражений слизистой оболочки следует ограничить или исключить применение зубной щетки, заменив чистку зубов использованием ирригатора и антисептических растворов. Проводить гигиенический уход за полостью рта необходимо после каждого приема пищи, а не только утром и вечером. Критерием качественного ухода за полостью рта должно стать полное отсутствие неприятного запаха изо рта.
Внимательное отношение к изготовлению зубных протезов и соблюдение правил их коррекции позволит свести к минимуму проявления травматического ПС, а в случае его возникновения – быстро купировать воспаление с помощью геля Метрогил Дента ® .
Очаговые протезные стоматиты. Распространенность очаговых стоматитов
УЗ «7-я городская стоматологическая поликлиника»
Врач-стоматолог ортопед Матусевич Александр Леонидович
Профилактика протезного стоматита у лиц, пользующихся съемными протезами
С возрастом не только ухудшается качество жевательного аппарата, но и значительная часть людей полностью лишается зубов. Ортопедическое лечение лиц с частичной и полной утратой зубов с использованием съемных пластиночных протезов является весьма актуальной задачей.
Какими бы идеальными не бьши съемные пластиночные протезы, они являются неадекватными раздражителями для слизистой полости рта и относятся к нёфизиологическим видам протезов: 26% пациентов не могут пользоваться съемными протезами, а 37% вынуждены приспосабливаться к некачественно изготовленным протезам. С изменением экологической среды обитания, питания, водоснабжения на фоне низкой санитарно-гигиенической культуры обостряются все существующие в организме противоречия, особенно это, касается протеза и слизистой оболочки. Неблагоприятные гигиенические условия в полости рта являются той благотворной почвой, на которой начинает бурно увеличиваться патологическая микрофлора полости рта, активизируется процесс воспаления протезного ложа. Чаще всего при пользовании съемным протезом нарушается самоочищение, терморегуляция, микроциркуляция слизистой под протезом, изменяется речь, восприятие вкуса и возникает ряд других нежелательньгс явлений. К тому же известно побочное, травмирующее, токсическое, аллергическое воздействие СПП на ткани протезного ложа.
Воспаление, вызванное съемными протезами, многие авторы называют протезными стоматитами. При возникновении протезного стоматита слизистая оболочка под протезом гиперемируется, становится отечной, болезненной. Кроме того, могут наблюдаться различного рода гиперпластические разрастания эпителия, повреждения различной степени от небных экскориации до глубоких пролежней. На воспаленной слизистой оболочке возможны точечные кровоизлияния. Воспалительный процесс может носить очаговый или разлитой характер. Разлитое воспаление характеризуется такими же признаками, как и очаговое, но занимает все пространство протезного ложа, точно совпадая с его границами. Слизистая выглядит, вишнева - красной, разрыхленной и отечной. Количество микроорганизмов на одном протезе составляет 1х106 - 2х109 микробных клеток, причем часть микробов могут быть высоко устойчивыми к воздействию внешней среды. Ряд авторов указывает на увеличение обсемененности слизистой оболочки полости рта у лиц, пользующихся съемными протезами, грибами рода Candida.
На верхней челюсти протезный стоматит развивается чаще, чем на нижней. Частота возникновения протезного стоматита увеличивается с возрастом пациента, женщины страдают чаще, чем мужчины. Протезный стоматит может возникать и при некачественном изготовлении протезов: при наличии шероховатости и пор в базисе, избытке мономера, при нарушении режима полимеризации, из-за плохой полировки, балансировании протезов, нарушении артикуляции искусственных зубных дуг, несоответствии базиса протеза границе и поверхности протезного ложа, а также при неоднократной починке протезов. Указанные факторы, как правило, способствуют задержке пищи на поверхности базисов и размножению микроорганизмов. Материалы акрилового ряда, применяемые для изготовления базиса протеза, обладают малой теплопроводностью, в результате чего нарушается терморегуляция слизистой оболочки под протезом, где устанавливается более высокая температура, чем в полости рта. Возникает эффект термостата, и создаются условия для размножения бактериальной и грибковой микрофлоры. Если на парниковый эффект наслаивается плохая гигиена протеза и полости рта, слизистая оболочка попадает в еще более худшие условия.
Большинство людей, имеющих полные или частичные съемные пластиночные протезы, не обеспечивают достаточный гигиенический уход за ними.
Следует отметить, что отношение к гигиене полости рта во многом определяется и социальными условиями, уровнем культуры и образования, местом жительства.
Непосредственной причиной травмы слизистой у лиц, пользующихся съемными протезами, является удлиненные и острые края протеза, наличие экзостозов и острьк краев альвеолярного отростка после удаления зубов; неравномерный окклюзионный контакт между зубами, наличие на базисах протезов выступов, раковин, и остаточного мономера. На каждом этапе изготовления семново протеза надо учитывать возможные недостатки вр избежание окончательно неправильного изготовления его.
Гигиена съемных протезов, прежде всего, заключается в тщательной механической и химической очистке их после каждого приема пищи. Это можно осуществить различными способами.
1. Соблюдение режима пользования протезами: по возможности ополаскивать протезы после еды водой.
2.Чистить протезы специальной щеткой и пастой под струей воды утром и вечером после еды (на отечественном рынке можно приобрести такую пасту, как «Locolut» (Германия). Щетки для чистки полных и частичных съемных протезов имеют щетину с двух сторон головки: на одной стороне - зигзаговидную для чистки наружных поверхностей протезов, а на другой - закругленную для обработки вогнутой части базиса протеза. Искусственная щетина в несколько раз более жесткая, чем в обычных зубных щетках.
3.Помещать их в растворы антисептиков (хлоргексидинабиглюконата 0,12 %, 20 % раствор NaCl и др.) на 60 минут 1-2 раза в день, можно также использовать ферментосодержащиЛ очистители в виде таблеток (dexturta, mutanasa, proteinasa) или специальные индикаторные растворимые таблетки, как «Locolut» (Германия), содержащие активный кислород. К достоинствам последних относится способность не только очистки, но и возможность убивать запахи. Одна таблетка «Locolut» растворяется в стакане теплой воды, куда на 15-30 минут помещается протез. По мере очистки протеза раствор обесцвечивается.при этом они не сказывают раздражающего действия на материал протезов.
4. Использование фиксирующих прокладок, порошков, кремов предотвращает возникновение натертостей, улучшающает фиксацию и повышает жевательную эффективность полньк съемных протезов, ингибирует. рост патогенной флоры. Наиболее известными на нашем рынке указанные средства производятся фирмой QueisserPharma под названием: FixodentCreme.
5. На ночь чистые протезы, предварительно обработанные помещают в герметичные пластиковые пакеты или специальные футляры (примером футляра может служить мыльница) в условия 100%-ной влажности (обернуть протезы во влажную марлевую салфетку).
6. Обучение пациентов навыкам само массажа слизистой десен и неба.
7. Полоскание полости рта жидкими средствами: растворами антисептиков 0,05% р-р хлоргексединабиглюконата, йодинол, р-р фурацилина. Аппликация настоев трав ромашки, шалфея, сока подорожника, календулы. Полоскание настойкой багульника: I ч.л. на стакан воды. 10% р-р багульника обеспечивает высокий фунгицидный эффект.
8. Каждые полгода посещать стоматолога.
Необходимо предупреждать и лечить общие заболевания, которые могут сказывать влияние на возникновение и течение протезных стоматитов, такие как сахарный диабет, ишемическая болезнь сердца, артериальные гипертензии является обязательным в их профилактике.
Читайте также:
