Отомикоз: причины, симптомы и лечение
Добавил пользователь Alex Обновлено: 30.01.2026
В наше время стали широко распространены грибковые заболевания, то есть болезни, которые вызывает грибковая инфекция. Первым, что приходит на ум, когда слышишь словосочетание «грибковое заболевание» - грибок ногтей. Но существуют грибки, которые поселяются в ушах, причиняя больному массу беспокойств. Поражение среднего или наружного уха грибковой инфекцией называется отомикозом.
Отомикозы вызывают плесневые и дрожжеподобные грибки. Чаще всего это грибы вида Аспергилл и Кандида.
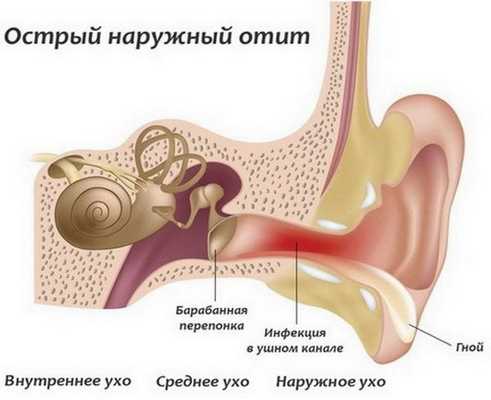
Другое название диагноза – грибковый отит. Если воспаление затронуло ушную раковину и слуховой проход, больному ставят диагноз наружный грибковый отит, или наружный отомикоз. Если поражено среднее ухо, средний грибковый отит. При воспалении барабанной перепонки ставят диагноз грибковый мирингит. Также отомикоз может развиться в послеоперационных полостях. Коды по МКБ-10 - H62.2, Н74.8. На долю отомикозов приходится около 25% случаев среди всех ушных инфекций.
В 90% случаев болезнь поражает только одно ухо, и лишь в 10% воспалительный процесс двухсторонний. Если поражено правое ухо – это правосторонний грибковый отит, если ухо слева – левосторонний.
Болезнь может развиться и у взрослого, и у ребёнка. В особой группе риска жители жаркого влажного климата, люди со слабым иммунитетом, пловцы и те, кто часто используют наушники. Диагностировать заболевание может только лор - врач.
От чего появляется отомикоз?
Грибок ушей относится к так называемой условно-патогенной флоре. Грибки в ухе есть у каждого человека. Они безвредны до тех пор, пока не появятся благоприятные условия для их активизации и усиленного размножения. К провоцирующим факторам относятся:
- Механические травмы и повреждения уха. Это частая причина наружного отомикоза. Банальная чистка уха ватными палочками может закончиться лечением в кабинете лор – врача. При использовании ватных палочек можно легко травмировать кожу слухового прохода. В микротрещинки направляется инфекция и вызывает воспаление. Травмы могут вызвать попадание в ухо посторонних предметов (дети очень любят засовывать в слуховой проход мелкие детальки игрушек), а также аллергические реакции, сопровождаемые сильным зудом и расчёсыванием участков кожи.
- Перенесённые ушные заболевания (острый наружный отит, острый средний отит, хронический гнойный отит, фурункулы и др.), из-за чего в ухе меняется состав микрофлоры.
- Усиленное потоотделение в области ушей. Это может быть как физиологической особенностью человека, так и симптомом нарушения обмена веществ в организме.
- Приём лекарственных препаратов (чаще гормональных и антибактериальных). Чаще болезнь возникает после бесконтрольного приёма лекарств у любителей самолечения.
- Хронические заболевания, которые снижают иммунитет.
- Кожные болезни, например, дерматит.
- Другие заболевания, такие как: сахарный диабет, вич, бронхиальная астма, туберкулёз и т.п.
- Плавание в водоёмах или бассейнах.
- Неблагоприятная экологическая обстановка.
- Плохие условия труда (работа в запыленных, холодных, влажных помещениях).
- Частое использование наушников-вкладышей.
- Ношение слуховых аппаратов.
- Аллергические реакции, например, на использование шампуня.
Как видно, причина отита грибкового характера далеко не одна. Определить верную причину болезни и провести правильную диагностику может только лор-врач.
Симптомы отомикоза.
Основные симптомы заболевания проявляются не сразу. Отомикоз развивается постепенно, так как грибку нужно время, чтобы прорасти глубже в кожу.
Признаки болезни будут отличаться в зависимости от поражённого отдела уха.
Наружный грибковый отит начинается с отёчности слухового прохода. Его защитная жировая плёночка исчезает. Ухо «закладывает» и чешется внутри. На этой стадии мало кто обращается к доктору. Многие пациенты «винят» в зуде серную пробку и пытаются самостоятельно её удалить, чем сильнее травмируют кожные покровы. Грибок проникает в эти микротрещинки, и воспалительный процесс усиливается. У человека ухудшается слух, и появляются боли в ухе, которые усиливаются во время еды.
Средний грибковый отит является неприятным последствием среднего гнойного отита. Эта форма отомикоза характеризуется следующими проявлениями:
- сильная боль в ушной полости;
- выделения из слухового прохода (творожистые или тёмные);
- снижение слуха;
- звон в ухе.
При попадании грибковой флоры на барабанную перепонку у человека ухудшается слух, поскольку поражённая барабанная перепонка не может нормально колебаться. Грибковый отит может развиться после операций на ушной полости. В послеоперационном периоде для обеззараживания полостей длительное время используются антибактериальные и антисептические препараты, что изменяет баланс микрофлоры в органе слуха. Ухо начинает болеть, из него появляются выделения.
Отомикоз у детей.
Болезнь в детском возрасте – не редкость. Чаще всего отомикоз встречается у детей в возрасте до пяти лет. Причинами развития болезни в детском возрасте являются перенесённые воспалительные заболевания, аллергия, изменения микрофлоры в ухе, ослабление иммунитета, неправильная чистка ушей.
Дети с грибком в ушах жалуются на зуд, жжение, боль в слуховом проходе. Родителям в этом случае нужно осмотреть наружное ухо: оно может быть отёкшим и покрасневшим. Могут появиться творожистые или тёмные выделения. Может снизиться слух.
Диагностика.
Диагностика и лечение отомикоза – профиль оториноларинголога. Диагностика включает комплекс мер и исследований. Предварительно лор-врач опрашивает пациента на предмет жалоб и собирает его анамнез жизни и здоровья. Анамнез помогает определить причину заболевания.
Во время диагностики пациенту проводятся:
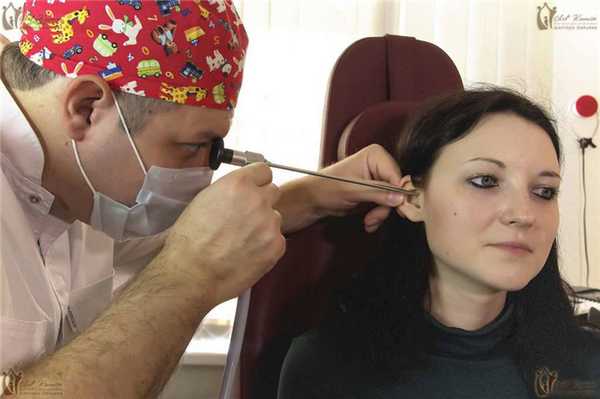
- отоскопия (осмотр ушной полости с помощью специальной воронки);
- эндоскопическое исследование для осмотра отдалённых участков, не видимых при отоскопии;
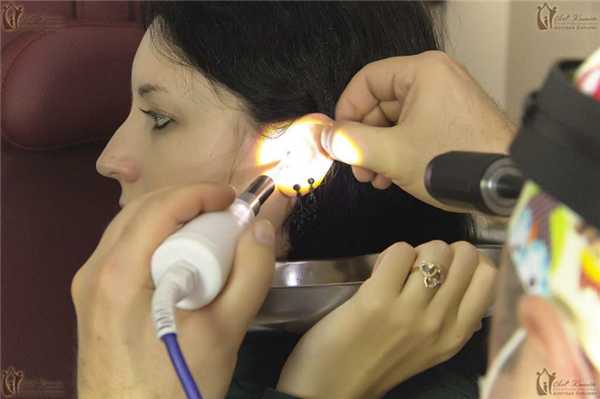
- лабораторное исследование выделяемого из уха (для определения типа возбудителя);
- исследования слуха (аудиометрия, акустическая импедансометрия, отоакустическая эмиссия).
На основе полученных данных доктор подбирает эффективную тактику лечения.
Лечение отомикоза.
Многие пациенты задаются вопросом: «Можно ли вылечить отомикоз самому?». Нет. Протокол лечения должен составлять лор-врач в зависимости от вида грибковой инфекции, состояния здоровья пациента и причины, вызвавшей болезнь. Схема лечения всегда подбирается индивидуально.
Важным элементом терапии является промывание уха от патологических выделений. Качественный туалет ушной полости необходим, поскольку, если в ухе останется хотя бы немного продуктов жизнедеятельности грибов, лечение может сильно затянуться. Промывать ухо должен только оториноларинголог с помощью противогрибковых и противовоспалительных средств.
Клинические рекомендации при отомикозе могут включать:
- противомикотические препараты (мази, таблетки, капли);
- витаминные комплексы;
- антигистаминные препараты;
- физиопроцедуры (инфракрасная лазерная терапия, виброакустическая терапия, ультрафиолетовое облучение, ультразвуковая терапия).
Также нужно скорректировать питание во время лечения и соблюдать диету. Диета очень важна: следует исключить из рациона сладости, мучное, продукты, вызывающие аллергические реакции.
Прогноз.
Несмотря на то, что терапия отомикоза не самая простая и может затянуться, при выполнении всех рекомендаций оториноларинголога прогноз на выздоровление благоприятный.
При хронизации воспалительного процесса, если пациент вовремя не обратился за помощью, обострения могут повторяться. При среднем грибковом отите в запущенных случаях острота слуха может не восстановиться. Поэтому важно своевременно посетить лор-врача.
Если вы или члены вашей семьи столкнулись с отомикозом, записывайтесь к нам в лор – клинику и приезжайте на лечение. Наши доктора имеют большой опыт в терапии болезней уха и обязательно вам помогут.
Отомикоз - симптомы и лечение
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
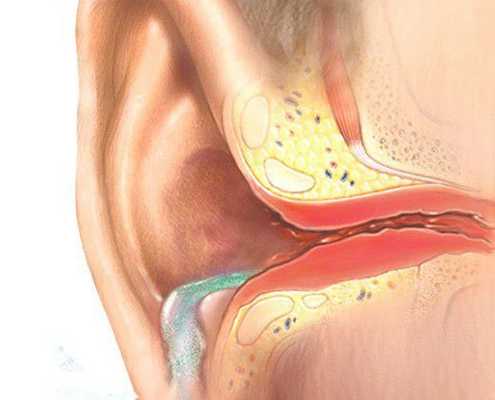
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
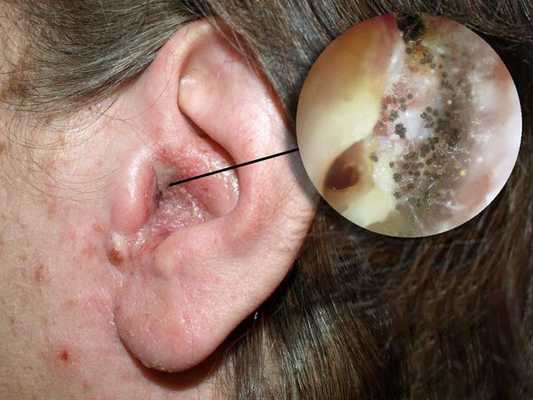
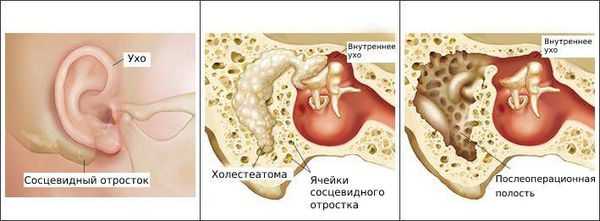
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
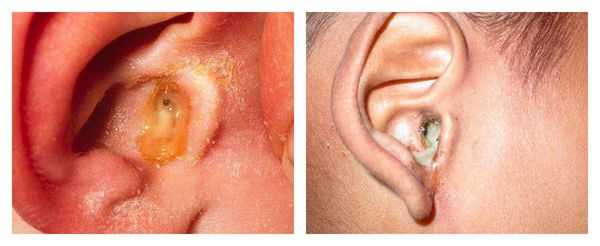
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
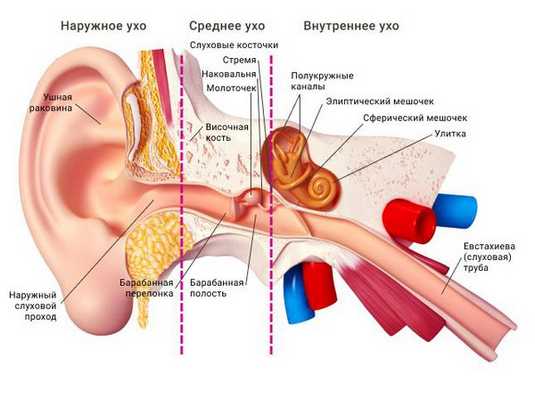
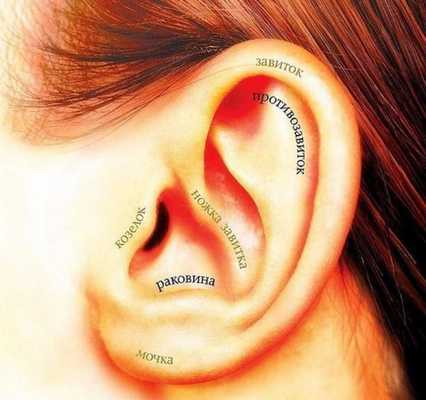
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
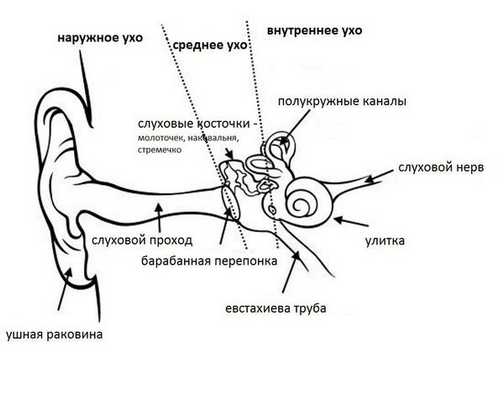
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .

При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
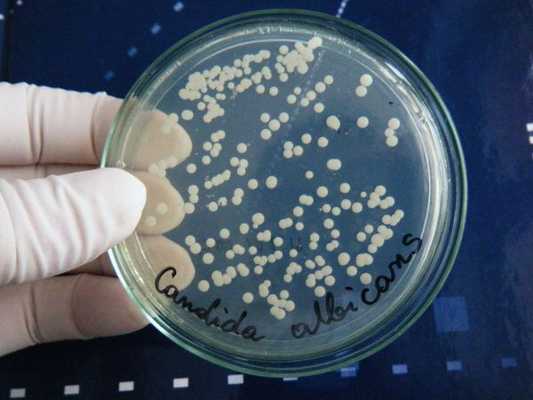
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Средний отит - симптомы и лечение
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, сурдолога со стажем в 6 лет.
Над статьей доктора Ходыревой Натальи Игоревны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1] .
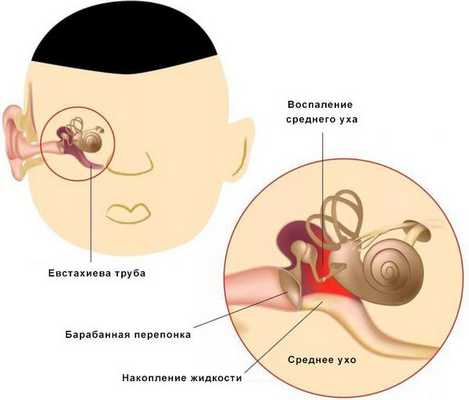
Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8] .
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1] .
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1] .
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- сепсис;
- туберкулёз;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2] .
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4] .
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.

Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9] .
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11] .
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1] [9] [11] .
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9] [11] .
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9] .
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6] .
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.
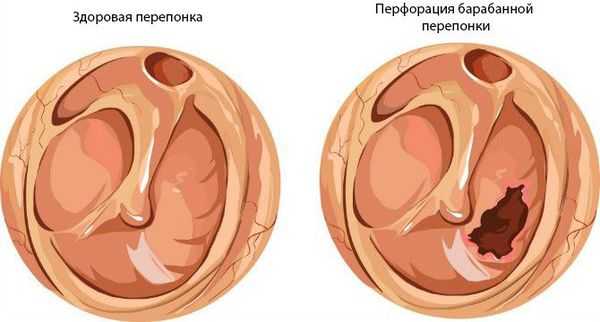
Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8] .
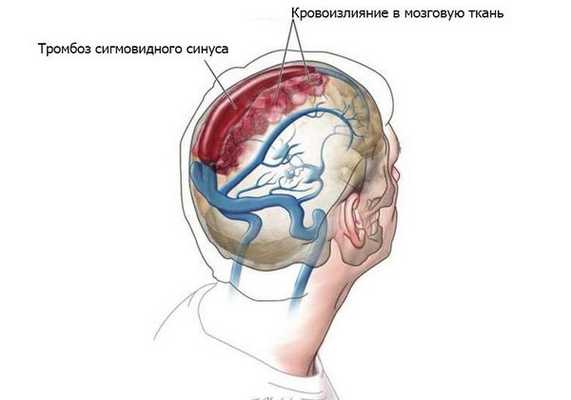
Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.
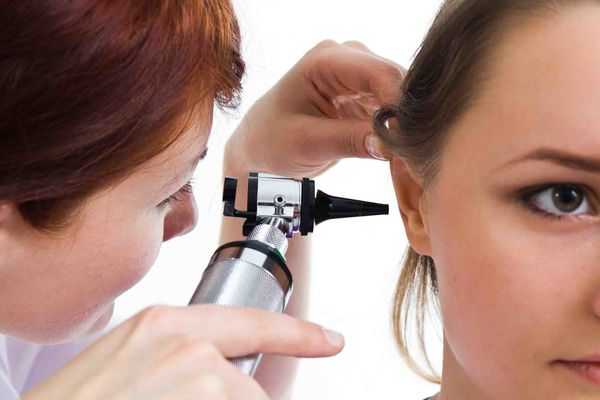
Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.

Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.

Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например "Синупрет".
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
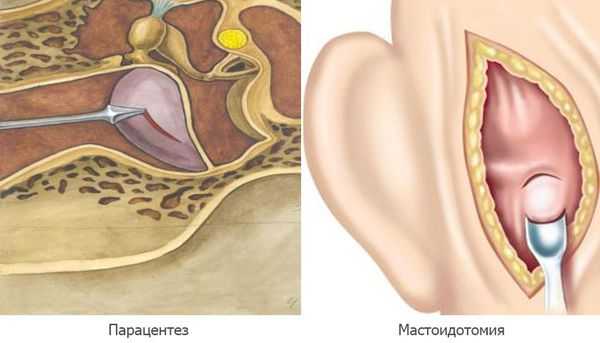
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11] .
Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в "лечебных целях".
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются:
Серная пробка - симптомы и лечение
Что такое серная пробка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сысоевой Александры Николаевны, ЛОРа со стажем в 8 лет.
Над статьей доктора Сысоевой Александры Николаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова
Серная пробка — скопление ушной серы, которое перекрывает наружный слуховой проход. Чаще всего развивается из-за усиленной работы серных желёз [5] .
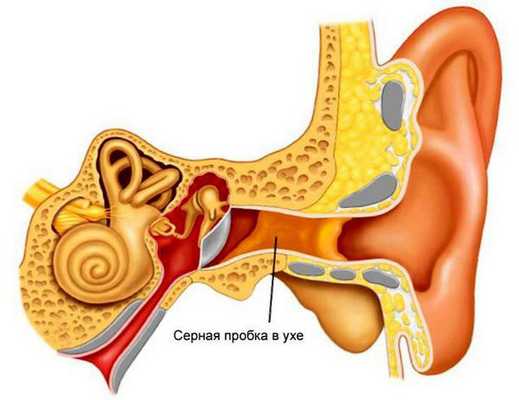
Причины развития серных пробок
1. Повышенное серообразование. Возможные причины гиперсекреции серы — индивидуальная особенность или генетическая предрасположенность. Но чаще всего образование серы усиливается из-за раздражения кожи слухового прохода, которое может быть вызвано:
- Неправильной гигиеной, например ежедневной чисткой ушей ватными палочками [11] .
- Использованием слуховых аппаратов, вакуумных наушников или берушей. Эти предметы могут травмировать наружный слуховой проход. При появлении потёртостей выработка ушной серы увеличивается.
- Загрязнениями, которые попадают в уши при высокой запылённости воздуха на производстве, например на табачных фабриках, мельницах и в шахтах.
- Сопутствующие эндокринные (сахарный диабет) и кожные заболевания ( экзема наружного слухового прохода). — повышенная потливость кожи, в том числе в слуховом проходе. Вместе с потовыми железами усиливается и работа серных желёз.
2. Механическое препятствие, мешающее оттоку серы:
- Узкий или извитый наружный слуховой проход. Такая особенность может быть врождённой или приобретённой, например после операции.
- Отёк кожи слухового прохода, например при воспалении наружного уха — наружном отите.
- Попадание инородных тел[10] .
- Костные разрастания в наружном слуховом проходе — экзостозы и остеомы.
- Новообразования наружного слухового прохода.
3. Изменение состава ушной серы:
При попадании воды в уши серные пробки не образуются. Вода лишь размягчает уже имеющиеся там серные массы, они увеличиваются в объёме, и из-за этого возникает заложенность.
Серная пробка — распространённая проблема, по данным профессора В. С. Козлова , с ней сталкивается около 4 % населения России. Всего в стране серные пробки выявляются у 4 млн людей трудоспособного возраста, у 750 тыс. пожилых людей и 860 тыс. детей [5] .
Ч аще сера скапливается у детей и пожилых людей. У детей это связано со строением наружного слухового прохода: из-за активного роста и перестроек в организме он может быть узким и извитым. У пожилых — с усиленным серообразованием из-за сопутствующих патологий, например сахарного диабета или заболеваний кожи (экземы, дерматита, псориаза ).
Симптомы серной пробки
Серная пробка не вызывает симптомов, пока полностью не закроет слуховой проход.
Основные симптомы включают:
- ощущение заложенности в ухе;
- аутофония — состояние, при котором ч еловек слышит эхо своего голоса в ушах ;
- снижение слуха;
- оталгия — боль в ухе, чаще распирающего характера;
- ушной зуд, особенно если сера сухая или есть заболевания кожи слухового прохода;
- субъективный шум в ухе (монотонный, низкочастотный) [8] .
Плотная и большая серная пробка может давить на барабанную перепонку. Из-за этого иногда возникает головная боль, головокружение, тошнота и кашель. Кашель, как правило, сухой, появляется при раздражении окончаний большого затылочного нерва.
Родители могут заподозрить серную пробку у детей, если увидят большое скопление серы в ухе. Когда пробка находится глубоко в слуховом проходе, увидеть её можно только на осмотре у специалиста.
На серную пробку может указывать неприятный запах из уха. Однако другие симптомы тоже должны присутствовать, так как запах бывает признаком и других заболеваний уха, например отомикоза (грибкового поражения кожи наружного слухового прохода). Иногда встречаются сразу обе патологии.
Патогенез серной пробки
Образование ушной серы — физиологический процесс, который нужен для защиты органа слуха и его нормальной работы. В наружном слуховом проходе выделяют два отдела:
- перепончато-хрящевой — расположен ближе к выходу;
- костный — находится рядом с барабанной перепонкой.
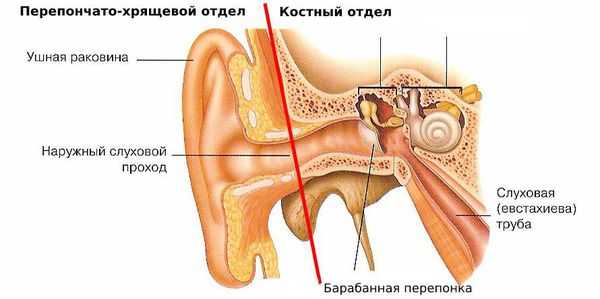
Сера образуется только в перепончато-хрящевом отделе [11] . О коло 2000 серных желёз вырабатывают примерно 15-20 мг ушной серы в месяц [8] . Ушная сера состоит из секрета серных и сальных желёз, а также слущенного эпителия кож и наружного слухового прохода. В её составе есть белки, жиры, свободные жирные кислоты, и минеральные соли.
Функции ушной серы:
- Увлажнение кожи наружного слухового прохода.
- Очищение уха от омертвевших клеток и частичек грязи. Ушная сера "захватывает" инородные частицы и "выводит" их наружу.
- Защита от грибковых и бактериальных инфекций благодаря кислой среде.
В норме наружный слуховой проход очищается благодаря естественному процессу обновления кожи: омертвевшие клети кожи слущиваются по направлению от барабанной перепонки наружу, сдвигая серу к выходу. Когда мы разговариваем или едим, этот процесс проходит быстрее за счёт движений височно-нижнечелюстного сустава. Реснички на коже слухового прохода тоже помогают выводить серу. Они совершают колебательные движения и продвигают ушную серу наружу.
Чаще всего пробки возникают из-за гиперсекреции серных желёз, которая обычно вызвана раздражением кожи слухового прохода. Сера не успевает выводиться из уха, она скапливается, и образуется пробка. Когда мы чистим уши ватными палочками, мы раздражаем кожу, вызывая усиленную выработку серы. Кроме этого, ватные палочки проталкивают серную массу за перешеек к барабанной перепонке и спрессовывают её в комок. Так образуется серная пробка [11] .
Если у пациента есть кожные заболевания , например экзема , эпидермис обновляется слишком быстро. Из-за этого скапливается большое количество отмерших клеток, которые смешиваются с серой и закупоривают проход.
Пробка также может возникнуть при нарушении оттока серных масс из-за механического препятствия. Например, при попадании инфекции ткани воспаляются и образуется отёк, который сужает просвет наружного слухового прохода и мешает выводить серу.
Повышение уровня холестерина тоже может быть причиной серной пробки. Холестерин входит в состав ушной серы, следовательно высокое содержание холестерина в крови увеличивает вязкость серы, что препятствует нормальному самоочищению наружного слухового прохода.
Если слуховой проход перекрыт не полностью, то даже при большой серной пробке слух остаётся нормальным. Но когда в ухо попадает вода, серная пробка разбухает и появляется ощущение заложенности [11] .
Классификация и стадии развития серной пробки
Генетически обусловленные типы ушной серы:
- Мягкий тип (доминантный признак) встречается в Европе и Африке. Сера тёмно-коричневого цвета.
- Сухой тип (рецессивный признак) характерен для жителей Азии и Америки. Масса сухая, слоистая, серого цвета [8] .
Типы серных пробок у детей:
- Молочные пробки образуются, когда грудные дети срыгивают молоком и жидкость затекает в ухо.
- Эпидермальные пробки возникают у детей с нарушением питания тканей, тяжёлой формой атопического дерматита , синдромом Картагенера. При этом наблюдается усиленное слущивание кожи.
Цвет серной пробки — от жёлтого до тёмно-коричневого. Консистенция сначала мягкая, далее восковидная, а потом плотная и даже каменистая. Цвет и консистенция зависят от времени, когда образовалась серная пробка. Чем она темнее и плотнее, тем дольше формировалась. Процесс может протекать годами.
Мягкая пробка не снижает слух и почти не беспокоит пациента. Плотная вызывает ряд неприятных жалоб: снижение слуха, боль, шум, головокружение и др.
Осложнения серной пробки
Серная пробка не вызывает серьёзных осложнений, но иногда присоединяется воспалительный процесс слухового прохода — наружный отит.
Причиной воспаления может быть:
- Долгое нахождение серной пробки в ухе.
- Сдавление тканей слухового прохода большой плотной пробкой, что создаёт благоприятные условия для размножения бактерий и грибов.
- Повреждение кожи слухового прохода, например при попытке самостоятельно извлечь пробку.
Воспаление вызывает боль в ухе при жевании и надавливании на козелок ушной раковины [8] .
При наружном отите ухудшается слух, однако это нарушение обратимое. Слух возвращается после удаления пробки и лечения воспалительных изменений наружного слухового прохода.
Осложнений можно избежать, если вовремя обратиться к специалисту.
Диагностика серной пробки
Установить диагноз "серная пробка" помогает сбор анамнеза, осмотр пациента, а также результаты исследований .
При сборе анамнеза важно оценить жалобы пациента. Как правило, человек жалуется, что плохо слышит и ощущает заложенность при попадании воды в ухо [8] .
Осмотр. Невооружённым глазом при осмотре можно увидеть только большую серную пробку, в других случаях необходимо провести отоскопию. Это исследование наружного слухового прохода и барабанной перепонки с использованием освещающего ухо лобного рефлектора и воронки, которую врач вставляет в слуховой проход. Иногда перед воронкой устанавливают линзу для лучшей визуализации. Иногда вместо воронки используют специальный прибор — отоскоп.
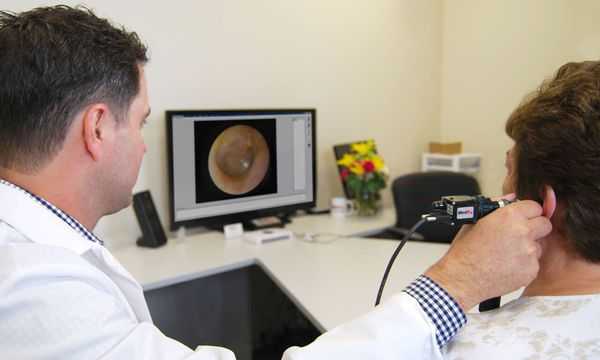
Следует проверить остроту слуха до удаления серной пробки и после, что понять, улучшился слух после лечения или нет. Проще всего оценить слух живой речью. Это можно сделать на амбулаторном приёме. Обычно используют шёпотную речь. В норме пациент должен слышать шёпот с расстояния более 6 метров .
Проверить слух можно и с помощью камертона. Прибор начинает звучать после удара или щипка. Вра ч устанавливает камертон пациенту на макушку, и пациент должен сказать, где он слышит звук: посередине, в левом или правом ухе.
Е сли после лечения острота слуха остаётся на прежнем уровне, нужно исключить другие заболевания уха. Для этого пациенту назначают тональную пороговую аудиометрию с последующей консультацией сурдолога — врача, который занимается диагностикой и лечением нарушения слуха.
Дифференциальную диагностику нужно проводить со следующими патологиями:
- , особенно у детей;
- эпидермальными (кожными) пробками, которые формируются при быстром слущивании эпидермиса;
- холестеатомными массами — специфическими массами, которые образуются при хроническом среднем отите , когда эпидермис начинает прорастать в полость среднего уха. — грибковым поражением уха [7] .
Дифференциальную диагностику проводит врач при осмотре наружного слухового прохода.
Лечение серной пробки
Лечение серной пробки подразумевает её удаление. Для этого могут использовать церуменолиз, вымывание (ирригацию), аспирацию и инструментальный кюретаж. Все манипуляции должен выполнять врач-оториноларинголог [9] .
При церуменолизе в уши закапывают специальные капли: 3 % раствор перекиси водорода, Ремо-Вакс, А-Церумен и др. Эти средства размягчают и растворяют серную массу, но не всегда удаляют её полностью. Поэтому церуменолиз обычно используют для гигиены ушей и профилактики образования серных пробок [5] . Также его применяют для размягчения плотных пробок, но после этого требуется удаление остатков серной массы другим способом, например вымыванием. Благодаря размягчающим препаратам сера удаляется легче.
Большинство препаратов для церуменолиза нельзя применять при воспалении наружного и среднего уха, а также при наличии перфорации (разрыва) барабанной перепонки. Поэтому перед использованием размягчающих препаратов обязательно нужно проконсультироваться с врачом-оториноларингологом.
Побочных эффектов при церуменолизе не отмечается, так как препараты применяются местно.
Ирригация — это промывание наружного слухового прохода. Для этого используют шприц Жане или электронный ирригатор. Ирригацию проводят, только если нет противопоказаний: перфорации барабанной перепонки и наружного отита. Если есть воспаление уха, промывание может его усилить.
Для ирригации используется тёплая жидкость (примерно 37 °С), так как низкая температура раздражает вестибулярный аппарат и вызывает у пациента головокружение. Такое состояние быстро проходит самостоятельно, без каких-либо дополнительных мер [8] .
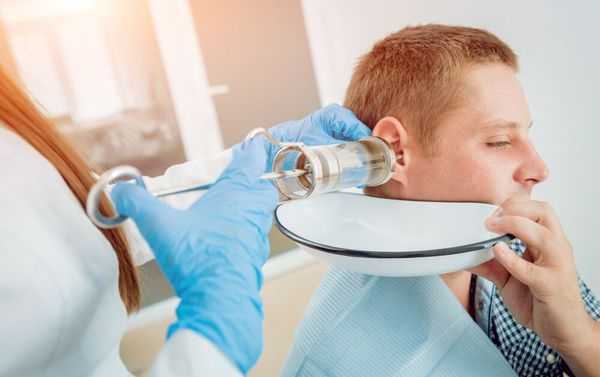
Аспирация серной пробки выполняется с помощью электроотсоса, который вытягивает пробку из уха за счёт создания отрицательного давления в наружном слуховом проходе. При аспирации не применяется жидкость, поэтому её можно проводить пациентам с перфорацией барабанной перепонки [8] .
Инструментальное удаление (кюретаж) серной пробки выполняется, когда невозможно сделать промывание: при перфорации барабанной перепонки или подозрении на неё, хроническом среднем отите, после операции на среднем ухе и при вестибулярных нарушениях (фистуле лабиринта, остром лабиринтите, вестибулярном нейроните, болезни Миньера и пр.). Процедура выполняется под визуальным контролем, иногда требуется микроскоп для лучшей визуализации и полного удаления серных масс.
Если ушная сера мягкой консистенции, её удаляют с помощью ирригации или аспирации. Если пробка застарелая, плотно спаяна с кожей и не поддаётся вымыванию, её необходимо предварительно размягчить. Для этого пациенту назначают размягчающие капли в течение 1-2 дней. После этого проводится ирригация или аспирация серных масс.
Также существуют ушные фитосвечи, но применять их не рекомендуется. Эффективность этого метода сомнительная, и есть риск, что воск попадёт в наружный слуховой проход и на барабанную перепонку, что грозит ожогом и воспалением мягких тканей.
Прогноз благоприятный. Иногда серные пробки эвакуируются самостоятельно при жевании, это физиологический механизм очищения наружного слухового прохода.
Повторно серные пробки могут формироваться у пациентов с анатомически узкими слуховыми проходами, повышенным серообразованием, с кожными или эндокринными заболеваниями, а также при частом или неправильном использовании ватных палочек. Этой категории пациентов рекомендуется посещать врача-оториноларинголога не менее одного раза в год, особенно перед купальным сезоном.
Для очищения слуховых проходов нельзя использовать ватные палочки, зубочистки, спички, шпильки и др. Это не только приводит к образованию серных пробок, но и повышает риск воспаления и грибкового поражения кожи наружного слухового прохода. Сера выполняет защитную функцию, поэтому постоянное её вычищение провоцирует рост болезнетворной флоры (грибов и бактерий). Кроме этого, при использовании ватных палочек можно случайно повредить барабанную перепонку. Нужно помнить, что ватными палочками можно чистить только ушную раковину.
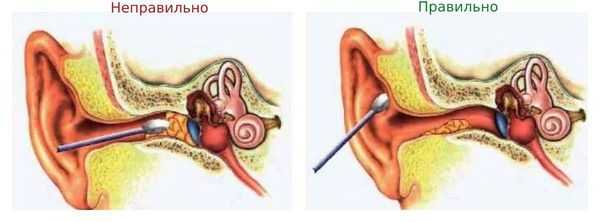
Водолазам, аквалангистам и дайверам нельзя совершать глубоководные погружения, если в слуховом проходе есть серная пробка. При попадании воды сера разбухает, между пробкой и барабанной перепонкой образуется замкнутое пространство "относительного вакуума", что грозит барометрической травмой из-за разницы давления [8] .
Для профилактики образования серных пробок и гигиенического ухода за наружными слуховыми проходами можно применять размягчающие капли. Однако перед их использованием нужно обследоваться у специалиста, чтобы убедиться в отсутствии противопоказаний.
Маленьким детям чистят только ушную раковину с помощью специальных ватных палочек с фиксатором.
Читайте также:
