Послеоперационное нарушение функции печени
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Хирургический гепаторенальный синдром. Прогнозирование
Проблема послеоперационных осложнений — одна из центральных и наиболее сложных в абдоминальной хирургии (О.Б. Милонов и соавт., К.Д. Тоскин и совт., В.Ф. Саенко, В.В. Жебровский, A. Altemeier и др.), особенно после выполнения неотложных оперативных вмешательств, когда у врача нет времени на тщательную предварительную подготовку больного.
Ранние осложнения по данным разных авторов встречаются у 12—27,5% больных (И.И. Бачев), поздние — в 6-12% (О.Б. Милонов. и соавт.).
Особую группу представляют послеоперационные дисфункции (вплоть до недостаточности, несостоятельности) печени и почек как ведущих органов, обеспечивающих детоксикацию. По данным разных авторов, изолированные расстройства функции почек в послеоперационном периоде после неотложных абдоминальных вмешательств составляют 43%, печени — 28%, сочетанные печеночно-почечные нарушения — в 50% (В.В. Жебровский, F.D. Watanabe, Е. Kahaku, A.A. Demetriou).
В последнее время авторы все чаще выделяют понятия «гепаторенальные реакции» и «гепаторенальные осложнения».
Под гепаторенальными реакциями понимаются адаптивные реакции организма, которые могут перейти, а могут не перейти в гепаторенальные осложнения. Ранние маркеры гепаторенальных дисфункций (маркеры «скрытой» фазы) позволяют отдифференцировать гепаторенальные реакции от гепаторенальных осложнений (клинически манифестированной фазы) или обеспечить прогнозирование последних. Ряд хирургов (В.И. Филин, А.Л. Костюченко) определяют сочетанные гепаторенальные нарушения как хирургический гепаторенальный синдром. По-видимому, это правильно, т.к. синдром (от греч. Syndrome — скопление, стечение) не есть болезнь, а представляет собой, по определению Большой Советской Энциклопедии, «определенное сочетание признаков болезни (симптомов), обусловленных единым патогенезом.
В хирургии еще недавно наиболее часто гепаторенальный синдром (ГРС) связывали с циркуляторным происхождением вследствие профузных кровотечений или травматичного хирургического вмешательства. Однако в последние десятилетия в связи с активным изучением эндотоксиновой агрессии при неотложных абдоминальных заболеваниях теория патогенеза гепаторенального синдрома (ГРС) значительно дополнилась новыми сведениями.
Возникновению гепаторенальных нарушений способствуют факторы, обозначаемые нами как факторы риска развития печеночно-почечной дисфункции в раннем послеоперационном периоде.
Среди этих факторов особо следует выделить предсуществующие заболевания печени — активный хронический гепатит, выраженную и длительную (более 2-х недель) механическую желтуху с холемией. Это важно потому, что 1) билирубин (особенно неконъюгированный) токсичен для почек; 2) желчные кислоты сульфатируются в почках и, выводясь с мочой при низком диурезе, повреждают канальцевый эпителий почек; 3) еще в большей степени по сравнению с избыточно концентрирующимися (застаивающимися) компонентами желчи для почек токсичен аммиак, который на фоне гепатопривного синдрома печенью не метаболизируется, активно выводясь при этом почками. Все это создает предпосылки для присоединения к нарушениям функции печени и нарушений со стороны почек.
Другими факторами риска могут быть осложненное течение анестезии во время хирургического вмешательства и возникавшая интраоперационно глубокая гипотензия, интраоперационные кровотечения, предсуществующая интоксикация (гнойный холангит), нарушения обмена веществ у больных с гормональными нарушениями (сахарный диабет, тиреотоксикоз), поздние токсикозы беременных и др.
В диагностике гепаторенального синдрома долгое время опирались на уже достаточно манифестировавшуюся клиническую картину и ее биохимические характеристики. В последнее время появилась возможность оценки ранних маркеров печеночно-почечной дисфункции и определения функционального резерва органов.
Для уточнения тактики ведения больных из групп риска по возможности развития гепаторенальных осложнений особенно важно уточнять функциональный резерв этих органов. Для оценки функции органов обычно используют биохимические тесты. Однако их изменения, как правило, происходят, когда процесс зашел достаточно далеко (либо при нарушениях оттока желчи, фильтрации мочи, либо при развитии в печени-почках гнойных очагов, либо при крайне выраженных изменениях в паренхиме органов). В то же время нарушения микроциркуляции печеночного и почечного кровотока предшествуют изменениям биохимических показателей.
Печеночный кровоток, как правило, определяют прямыми (в основе которых лежит поглощение купферовскими клетками меченых изотопами красителей, радиактивного золота, технеция, индия, йода) или непрямыми (реогепатография, исследование с вофавердином) методиками. Используют также ангиографические методики, флоуметрию с электромагнитными, ультразвуковыми и термоэлектрическими расходомерами.
Доктор наук из Донецка Л.И. Гнилицкая для определения скорости печеночного кровотока описала применение простого метода ушной трансмиссионной оксиметрии с использованием сини Эванса (Т-1824), вводимой в пупочную вену (возможность разбужирования которой впервые доказал также исследователь из Донецка Довинер), с регистрацией в капиллярах ушной раковины.
Известен метод определения печеночного кровотока при исследовании с зеленым индигоцианином (вофавердином) — красителем, поглощаемым гепатоцитами и выделяющимся с желчью. Краситель органоспецифичен и лишен внепеченочнои циркуляции, а скорость очищения от него напрямую зависит от функционального состояния гепатоцитов, скорости кровотока и содержания в крови альбумина (носителя краски). При введении внутривенно 0,3—0,5 мг/кг массы больного спустя 15 минут можно фотометрировать сыворотку крови, взятой из другой руки, при длине волны 810 нм. Скорость кровотока рассчитывают по формулам и сравнивают с нормальными величинами, что позволяет судить о функциональной способности печеночной ткани и степени нарушения кровообращения в ней.
Применяемая в последние годы допплерография дает возможность довольно просто и точно получать представление о характере органного кровотока. Этот современный метод использован нами при оценке функционального состояния печени и почек в условиях послеоперационного наблюдения за больными групп риска (у которых прогнозировали возможность развития гепаторенальных дисфункций еще в дооперационном периоде).
Результаты сопоставления допплерографичеких и биохимических данных в стадиях компенсации функции печени и почек (когда нет еще ни биохимических, ни клинических признаков, активны компенсаторные процессы) и субкомпенсации (когда появляются ранние биохимические маркеры печеночной, почечной или печеночно-почечной дисфункции), а также результаты доппле-рографических, биохимичечских и морфологических исследований в стадии декомпенсации (манифестировавшася печеночно-почечная недостаточность) позволили нам не только сделать вывод о том, что гемоциркуляторные органные расстройства возникают в более раннем периоде дисфункций печени и почек, но и создать удобную для клинического использования шкалу стадий развития хирургического гепаторенального синдрома с учетом данных допплерографии.
Говоря о функциональном органном резерве печени и почек, следует заметить, что к настоящему моменту существуют прицельные методы для его оценки. Однако они в большей степени адаптированы к ситуациям подготовки больных к плановым оперативным вмешательствам (резекциям по поводу опухолей, при трансплантациях печени, почек и т.д.). Само по себе понятие функционального резерва как одного из компонентов оценки состояния организма или органа отличается от понятия «функциональные возможности».
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аспекты значимости послеоперационной гепатопротекторной терапии в ургентной хирургии
Д.м.н., проф. А.В. Федосеев, к.м.н. С.Ю. Муравьев*, к.м.н. В.Н. Бударев, к.м.н. А.С. Инютин, к.м.н. П.С. Филоненко, С.Н. Лебедев
ФГБОУ ВО «Рязанский государственный медицинский университет им. И.П. Павлова» Минздрава РФ, Рязань, Россия
Цель исследования — определение влияния на эффективность коррекции синдрома энтеральной недостаточности (СЭН) у пациентов с ургентными хирургическими заболеваниями включения в схему комплексной терапии ремаксола. Проанализированы результаты комплексной терапии 227 пациентов (98 человек с распространенным перитонитом и 129 пациентов с острой кишечной непроходимостью). У больных основной группы (n=128) в послеоперационном периоде в схему терапии был включен ремаксол, назначавшийся внутривенно капельно в суточной дозе 400 мл со скоростью 40 капель в минуту, курс — 5 дней. Пациенты контрольной группы (n=99) получили стандартное лечение. Проводилась оценка выраженности СЭН, эндогенной интоксикации, функциональных возможностей печени, уровня прокальцитонина в плазме крови. В ходе исследования установлено, что у пациентов с острыми абдоминальными заболеваниями увеличение тяжести СЭН из-за токсической агрессии и бактериальной транслокации может приводить к печеночной дисфункции. Следовательно, проведение гепатопротекторной терапии является патогенетическим звеном в комплексном лечении таких больных. Включение ремаксола в комплексную терапию больных с острыми абдоминальными заболеваниями позволяет купировать гепаторенальный синдром к 5-му дню, а СЭН к 7-му дню. Более раннее купирование печеночной дисфункции и СЭН с помощью гепатопротекторной терапии дало возможность снизить частоту инфекционных осложнений до 9,7%, летальность до 9,4% и сократить сроки госпитализации с 17,29±1,734 до 12,14±1,385 койко-дня.
Ключевые слова: перитонит, кишечная непроходимость, энтеральная недостаточность, ремаксол.
Aspects of the importance of postoperative hepatoprotector therapy in urgent surgery
A.V. Fedoseev, S.U. Muraviev, V.N. Budarev, A.S. Inutin, P.S. Filonenko, S.N. Lebedev
Pavlov Ryazan State Medical University of Healthcare Ministry of the Russian Federation, Ryazan, Russia
The purpose of this study was to determine the effect on the effectiveness of the correction of enteric insufficiency syndrome in patients with urgent surgical pathology included in the scheme of complex therapy Remaxol. The results of complex therapy of 227 patients (98 people with common peritonitis and 129 patients with acute intestinal obstruction) were analyzed. 128 patients of the main group in the postoperative period were included in the therapy scheme Remaxol: intravenously drip in a daily dose of 400 ml at a rate of 40 drops per minute, a course of -5 days. Patients of the control group (99 people) received standard treatment. The study is devoted to the role of postoperative hepatoprotective therapy in the treatment of patients with urgent surgical pathology. The main attention is paid to the hepatoenteric link of the pathogenesis of polyorganism insufficiency. This approach gives hope for a reduction in the risk of abdominal sepsis and a reduction in mortality among patients with acute abdominal pathology. The study found that in patients with acute abdominal pathology, an increase in the severity of enteric insufficiency syndrome due to toxic aggression and bacterial translocation can lead to hepatic dysfunction. Consequently, the implementation of hepatoprotective therapy is a pathogenetic link in the complex treatment of urgent surgical patients. The obtained results allowed to draw a number of conclusions. In particular, it has been established that the use of hepatoprotective therapy in the complex medical treatment of patients with acute abdominal pathology makes it possible to stop hepatorenal syndrome by the 5th day, and the syndrome of enteric insufficiency by the 7th day. Earlier relief of hepatic dysfunction and enteral insufficiency syndrome due to hepatoprotective therapy allowed to reduce the incidence of infectious complications to 9.7%, to reduce the lethality to 9.4% and to shorten hospitalization from 17.29 to 1.734 to 12.14±1.385 bed/day.
Keywords: peritonitis, intestinal obstruction, enteral insufficiency, remaxol.
Введение
Летальность при перитоните и острой кишечной непроходимости (ОКН) в настоящее время остается довольно высокой, достигая, по данным разных авторов, 11,9—78% [1, 2]. В обоих случаях это связано с развитием декомпенсированной полиорганной недостаточности (ПОН) на фоне прогрессирующего токсикоза [3, 4]. Поскольку токсикоз при перитоните и ОКН имеет микробную этиологию, именно абдоминальный септический шок является основной причиной трагических исходов [5, 6]. Фатальной точкой, провоцирующей ПОН, принято считать энтеральную недостаточность с микробной транслокацией в систему воротной вены и, как следствие, токсическое повреждение клеток печени [7—9]. К сожалению, гепатоэнтеральному звену патогенеза ПОН в современной медицине уделяется недостаточно внимания [10, 11].
Таким образом, коррекция нарушений и поддержание нормального физиологичного состояния желудочно-кишечного тракта и печеночной паренхимы могут уменьшить риск развития абдоминального сепсиса и соответственно снизить летальность при острых абдоминальных заболеваниях.
Цель настоящего исследования — определение влияния на эффективность коррекции синдрома энтеральной недостаточности (СЭН) у пациентов с перитонитом и ОКН включения в схему комплексной терапии ремаксола.
Материал и методы
Проанализированы результаты комплексной терапии 227 пациентов (98 больных с распространенным перитонитом и 129 больных с острой кишечной непроходимостью), находившихся на лечении в ГБОУ Рязанской области «Городская клиническая больница» в 2012—2014 гг. Основную группу составили 128 пациентов (66 больных с механической ОКН и 62 человека с распространенным перитонитом), в схему терапии которых в послеоперационном периоде был включен препарат ремаксол (ООО НТФФ ПОЛИСАН, Санкт-Петербург), назначавшийся внутривенно капельно в суточной дозе 400 мл со скоростью 40 капель в минуту, курс 5 дней. В контрольную группу вошли 99 человек (67 пациентов с механической ОКН и 32 больных с распространенным перитонитом), в комплексном лечении которых гепатопротекторы не использовались.
Сравниваемые группы были статистически идентичны по половому признаку, длительности анамнеза, сопутствующим заболеваниям патологии и тяжести СЭН. Средний возраст пациентов основной группы составил 62,55±2,261 года, контрольной — 63,04±1,965 года (tСт= -0,166; p>0,05).
Критериями исключения являлись острое нарушение мезентериального кровообращения, панкреатогенный перитонит, раковая кахексия, ВИЧ-инфекция и вирусный гепатит.
Для оценки состояния пациентов использовали ряд индексов и шкал: выявление СЭН и определение его тяжести с помощью схемы Н.В. Завада о выраженности эндогенной интоксикации судили на основании гематологического показателя интоксикации (ГПИ) С.В. Васильева и В.И. Комара (1983 г.): ГПИ=ЛИИКлКс, где Кл — поправочный коэффициент на количество лейкоцитов; Кс — поправочный коэффициент на СОЭ. Норма =0,62±0,09. Для определения функциональных возможностей печени при СЭН использовали шкалу MELD, позволяющую оценить степень тяжести состояния пациентов с заболеванием печени.
Из биохимических показателей определяли МНО, концентрацию билирубина и креатинина, уровень прокальцитонина в сыворотке (плазме), количество тромбоцитов крови, подсчитывая их в мазке крови, и концентрацию антитромбина III в плазме крови.
Статистическую обработку данных и построение графического изображения проводили на ПК с применением статистических пакетов Statistica v.9. Из статистических методов корреляционного анализа использовали линейную корреляцию Пирсона, ранговую корреляцию Спирмена. При сравнении исследуемых групп применяли коэффициент Стьюдента.
Результаты и обсуждение
Как показал анализ (табл. 1), у больных с распространенным перитонитом и ОКН частота развития СЭН разной степени выраженности была статистически сопоставима (tСт=2,776, р>0,05), что свидетельствовало о схожести патогенетических процессов основного хирургического заболевания.
Таблица 1.
Частота выявления СЭН у пациентов в зависимости от хирургического заболевания
Аналогичный результат получен при сравнении среднего значения ГПИ при II стадии перитонита/ ОКН и II степени СЭН (tСт=2,618, p>0,05), а также ГПИ при III стадии перитонита/ОКН и III степени СЭН (tСт= -1,571, p>0,05).
Анализ лабораторных показателей выявил, что динамика концентрации прокальцитонина происходила не линейно, но зависела от стадии основного заболевания и выраженности СЭН (рис. 1).
Рис. 1. Динамика средней концентрации прокальцитонина в зависимости от стадии перитонита/ОКН и от степени СЭН.
Таблица 2.
Выраженность гепаторенального синдрома у больных в зависимости от тяжести СЭН
Одним из ведущих маркеров активности синтетической функции печени является концентрация антитромбина III. В табл. 3 представлены результаты, полученные при анализе изменений концентрации антитромбина III в крови кубитальной вены пациентов в зависимости от тяжести СЭН.
Таблица 3.
Динамика показателей гемостаза у больных в соответствии с тяжестью СЭН (M±n)
При I степени СЭН значения концентрации антитромбина III были в норме (в среднем 118,4±2,736%). При значении 10—19 баллов по шкале MELD концентрация антитромбина III снизилась до нижних границ (в среднем 84,5±1,317%), что может свидетельствовать о компенсаторных возможностях печени при ее легком реактивном воспалении. Наряду с этим при достижении СЭН III степени выявлено равнозначное снижение концентрации антитромбина III до значения 69,7±2,414% (tСт= —1,892, p<0,05). Вместе с тем на фоне развития СЭН снижение концентрации антитромбина III происходит корреляционно с увеличением тяжести по шкале MELD как в кровотоке поврежденной кишки (r=0,762, p<0,05), так и в локтевой вене (r=0,607, p<0,05).
Таким образом, у пациентов с острым абдоминальным заболеванием увеличение тяжести СЭН из-за токсической агрессии и бактериальной транслокации может приводить к печеночной дисфункции. Этим усугубляются изменения в системе гемостаза, в крайних случаях развиваются ДВС-синдром и ПОН. Следовательно, проведение гепатопротекторной терапии является патогенетическим звеном в комплексном лечении ургентных больных. Фармакодинамика препарата ремаксол основана на ускорении перехода анаэробных процессов в аэробные, улучшении энергетического обеспечения и повышении устойчивости мембран клеток к перекисному окислению липидов и восстановлению активности ферментов антиоксидантной защиты.
Анализ результатов сравниваемых схем терапии показал, что динамика изучаемых параметров имела сходную картину, однако к концу 5-х суток наблюдения у пациентов, получивших ремаксол, средний уровень ГПИ был в 1,3 раза ниже, чем у пациентов контрольной группы (0,79± 1,589 балла против 1,06±0,119 балла; tСт= -1,608, p<0,05). Нормальный уровень гематологического показателя интоксикации в основной группе был достигнут к 7-му дню и в среднем составил 0,62±0,534 балла. В контрольной группе этот показатель оставался выше нормы — 0,97±0,184 балла (tСт=1,167, p<0,05).
Рис. 2. Изменение показателей коагулограммы у больных в зависимости от метода лечения.
Рис. 3. Изменение выраженности гепаторенального синдрома в зависимости от способа и длительности лечения.
В основной группе к 5-му дню терапии резко уменьшилось число больных с уровнем прокальцитонина выше 10 нг/мл. Таких пациентов оказалось 9,1%. В контрольной группе их было 9, что составило 28,1% выборки. При этом в основной группе нормализовавшийся уровень прокальцитонина отмечен у 34,8% больных, в контрольной — лишь у 25%. Средняя концентрация прокальцитонина к 5-м суткам в основной группе составила 9,6±2,093 нг/мл, что было меньше, чем в контрольной, — 17,4±1,992 нг/мл (tСт=1,202, p<0,05).
На 7-й день исследования в основной группе содержание прокальцитонина было в пределах нормальных значений в 56% наблюдений, в контрольной группе — в 37,5% наблюдений со средним значением 2,8±0,334 и 8,1±1,011 нг/мл соответственно (tСт=0,675, p
Рис. 4. Изменение концентрации прокальцитонина в зависимости от способа и длительности лечения.
Таблица 4.
Распределение больных в зависимости от тяжести СЭН
Примечание. а — основная группа (n=128); б — контрольная группа (n=99).
Более раннее купирование печеночной дисфункции и СЭН в основной группе позволило снизить частоту раневой инфекции, которая в основной группе отмечалась в 3,1%, в контрольной группе — в 9,1% наблюдений (tСт=1,053, p<0,05) (табл. 5). Также в основной группе было меньше случаев послеоперационной пневмонии. На введение ремаксола нежелательных реакций не было. Все пациенты получили препарат в полном объеме.
Таблица 5.
Частота послеоперационных осложнений в зависимости от лечения больных
Таким образом, в ходе настоящего исследования СЭН II—III степени был выявлен у 69% пациентов с ОКН, в то время как при распространенном перитоните — у большинства больных (78,6%).
У пациентов с ОКН и перитонитом при СЭН II степени выраженность гепаторенального синдрома по шкале MELD в среднем соответствовала 14,8±0,839 балла и сопровождалась пиковым значением прокальцитонина (139,4±2,052 нг/мл).
У пациентов с ОКН и перитонитом при СЭН III степени отмечено развитие тромбоцитопении [в среднем (96,3±2,706)10 9 /л] и снижение концентрация антитромбина III до 69,7±2,414%.
При этом включение гепатопротекторной терапии (ремаксола) в комплексное лечение больных с острым абдоминальным заболеванием позволяет купировать гепаторенальный синдром к 5-му дню, а СЭН — к 7-му дню, снизить летальность с 12,1 до 9,4% и сократить сроки стационарного лечения больных с 17,29±1,734 до 12,14±1,385 койкодня.
Таким образом, в ходе исследования установлено, что у пациентов с острым абдоминальным заболеванием увеличение тяжести синдрома энтеральной недостаточности из-за токсической агрессии и бактериальной транслокации может приводить к печеночной дисфункции. Следовательно, проведение гепатопротекторной терапии является патогенетическим звеном в комплексном лечении ургентных хирургических больных.
Включение ремаксола в комплексную терапию таких больных позволяет купировать гепаторенальный синдром к 5-му дню, а синдром энтеральной недостаточности к 7-му дню. Более раннее купирование печеночной дисфункции и синдрома энтеральной недостаточности с помощью гепатопротекторной терапии дало возможность снизить частоту инфекционных осложнений до 9,7%, летальность до 9,4% и сократить сроки госпитализации с 17,29±1,734 до 12,14±1,385 койкодня.
Авторы заявляют об отсутствии конфликта интересов.
ЛИТЕРАТУРА/REFERENCES
Коррекция функциональных расстройств печени в раннем послеоперационном периоде у пациентов после холецистэктомии
Целью настоящей работы явилась оценка эффективности ремаксола в коррекции функционального состояния печени в раннем послеоперационном периоде после холе-цистэктомии у больных с повышенным риском поражения печени. Полученные результаты и их анализ свидетельствуют о существенном уменьшении нарушений функционального состояния печени, мембраностабилизирующем эффекте ремаксола на печеночные клетки. Применение ремаксола у больных в послеоперационном периоде позволило уменьшить количество билирубина относительно группы больных, получавших стандартное лечение, через 1 сутпосле операции на 11,22 % (р < 0,05), на2 сут — на 12,71 % (р < 0,05), на 3 сут — на 22*14 % (р < 0,05), на 4 сут — на 20,11 % (р < 0,05) и на 5 сут — на 14,15 % (р < 0,05). Также отмечено уменьшение активности сывороточных аминотрансфераз: аланиновой — на 16,17 - 28,21 % (р < 0,05), аспарагиновой — на 7,25 - 12,02 % (р < 0,05). В свою очередь включение в комплексную послеоперационную терапию ремаксола позволило на 5 сут после операции нормализовать процессы перекисного окисления липидов, что не наблюдалось у больных в группе сравнения.
Ключевые слова: ремаксол; холецистэктомия; острый холецистит; ранний послеоперационный период.
ВВЕДЕНИЕ
Лечение острого холецистита — одна из немногих проблем в абдоминальной хирургии, которая решается успешно [11, 13, 14]. Безусловно, одним из важнейших путей ее реализации является использование малотравматичных оперативных технологий [4, 12, 16]. Их широкое применение позволяет существенно расширить показания к хирургическому своевременному лечению, благодаря чему появилась возможность профи-лактировать осложнения этой патологии [5, 10, 15]. Однако еще нередки случаи, когда из-за продолжительности и/или тяжести болезни в патологический процесс активно вовлекаются органы, структурно и функционально связанные с желчным пузырем. Одним из значимых негативных проявлений острого воспалительного процесса в желчном пузыре является поражение печени [6, 7]. Вовлечение этого органа обусловлено многими взаимосвязанными факторами, главными из которых являются распространение патологического процесса контактным путем, а также возможные содружественные дисфункциональные нарушения желчевыводящих путей.
Важнейшей причиной поражения печени при остром холецистите в случаях его деструктивного состояния является и эндотоксемия. Определенный вклад в поражение печени вносит и сама операция, какой бы она не была. Здесь речь идет не только о хирургической травме, но и о последствиях для организма в целом, связанных с удалением желчного пузыря. Подчеркнем, что от степени поражения печени, которая является одним из важнейших органов, участвующих в процессах пищеварения и метаболизма, зависит течение не только раннего, но и отдаленного послеоперационного периода. В этой связи вполне очевидным является такой состав комбинированной терапии, вектор которой направлен не только на орган поражения, но и на коррекцию патологии органов-мишеней, особенно печени [3].
Современная хирургия не должна игнорировать этот тезис, ибо ее уровень развития позволяет рассматривать успешность хирургической терапии не только в разрезе непосредственного оперативного воздействия на основной очаг, но и на лечение (предупреждение прогрессирования) содружественной патологии. Поэтому становится очевидным назначение при остром холецистите гепато-протекторной терапии в случаях с высокой вероятностью поражения печени. Большой интерес в этой связи к ремаксолу (ООО "НТФФ "ПОЛИСАН", Санкт-Петербург) проявляется как к отечественному инфузионному средству, обладающему антиоксидантным и антигипоксантным действием [1,2].
Целью работы было определение эффективности терапии ремаксолом в коррекции функционального состояния печени в раннем послеоперационном периоде после холецистэктомии у больных с повышенным риском поражения печени.
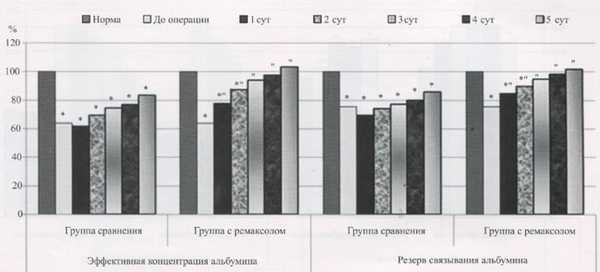
Рис. 1. Влияние ремаксола на эффективную концентрацию и резерв связывания альбумина у больных острым окклюзионным деструктивным холециститом в раннем послеоперационном периоде.
* Данные, изменение которых достоверно по отношению к норме при р< 0,05;"-достоверность разницы между данными 2 групп при р 0,05.
МЕТОДЫ ИССЛЕДОВАНИЯ
Клинико-лабораторные исследования проведены у 65 больных острым холециститом. Всем пациентам выполнена лапароскопическая холецистэктомия, после которой выделены 2 группы. В первой группе, принятой за группу сравнения, у 34 больных интрао-перационно (затем морфологически) диагностирован острый окклюзионный флегмонозный или гангренозный холецистит с эмпиемой желчного пузыря (эти пациенты получали стандартное лечение), во второй (основной) группе у 31 пациента — аналогичная патология, а в раннем послеоперационном периоде проводилась дополнительная терапия с ремаксолом (ООО НТФФ "ПОЛИСАН", Санкт-Петербург), раствор для нфузий. Ремаксол представляет собой сбалансированный полиионный комплекс, содержащий янтарную кислоту, метионин, инозин, никотинамид, N-метилг-люкамин, а также электролиты (натрия хлорид, магния хлорид, калия хлорид).
Всем больным в раннем послеоперационном периоде проводилась стандартизированная терапия, включающая инфузионный, детоксикационный, антибактериальный, обезболивающий и другие компоненты. У ациентов основной группы терапия дополнительно содержала инфузии ремаксола (ежедневные внутривенные вливания 400 мл в течение 5 сут). При этом общий объем инфузионной терапии не увеличивали, что достигалось уменьшением инфузии других растворов. Больным проведено клинико-инструментальное обследование, выполнены общие и биохимические исследования крови и мочи, позволяющие судить и о функциональном состоянии печени. Кроме того, проводилась оценка детоксикационной, альбуминсинтези-рующей, альбумин- и липидметаболизирующей функции печени. С этой целью выраженность эндогенной интоксикации определяли по уровню токсических продуктов гидрофильной природы (по содержанию молекул средней массы) спектрофотометрическим методом при длинах волн 254 и 280 нм и гидрофобной природы (по общей (ОКА) и эффективной (ЭКА) концентрации альбумина) флюоресцентным методом на специализированном анализаторе АКЛ-01 "Зонд" (резерв связывания альбумина (РСА) рассчитывали по формуле: РСА = ЭКА/ОКА; индекс токсичности (ИТ) плазмы — по формуле: ИТ = ОКА/ЭКА-1) [8]. Показатели интенсивности перекисного окисления липидов — диеновые и триеновые конъюгаты — определяли спектрофотометрическим методом на спектрофотометре СФ-46, уровень малонового диальдегида — в реакции с тиобарбитуровой кислотой, активность су-пероксиддисмутазы (СОД) оценивали в реакции с нитросиним тетразолем, фосфолипазы А2 — по каталитической деятельности фермента потенциометрическим методом [9].
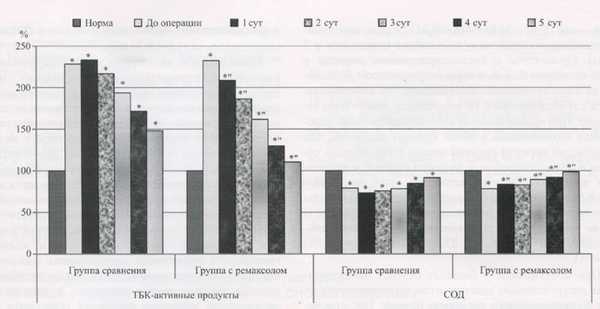
Рис. 2. Влияние ремаксола на уровень общего билирубина и коэффициент де Ритиса (АсАТ/АлАТ) у больных острым окклюзионным деструктивным холециститом в раннем послеоперационном периоде
* Данные, изменение которых достоверно по отношению к норме при р 0,05;" достоверность разницы между данными 2 групп при р < 0,05.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Клинико-лабораторные исследования у 65 больных острым холециститом, из них у 154 (93,3 %) — калькулезным, показали, что наиболее значимые функциональные изменения печени возникают при окклюзионном деструктивном холецистите с эмпиемой желчногопузыря (65 пациентов). Эта категория больных и взята в качестве объекта исследования с выделением 2 групп. Существенных различий по возрасту, полу, давности заболевания, общему состоянию, данным ультразвукового и эндоскопического обследования, показателям общего и биохимического анализа крови в обеих группах не было, что позволило провести сравнение результатов лечения больных, получавшими в послеоперационном периоде стандартизированную терапию и таковую с включением ремаксола.
Исследованиями установлено, что у больных в обеих группах при госпитализации в хирургическую клинику диагностирован синдром эндогенной интоксикации (табл. 1).
Таблица 1. Некоторые показатели эндогенной интоксикации у больных острым окклюзионным деструктивным холециститом на фоне применения ремаксола (М ± т)
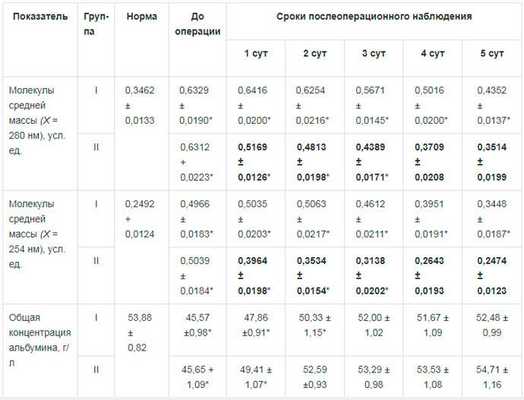
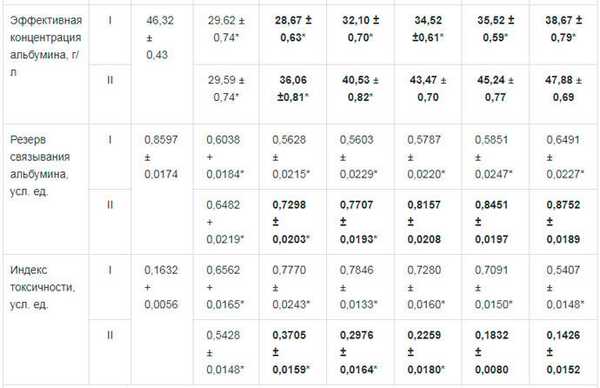
Примечание: I — группа сравнения; II — основная группа; * достоверность изменений по отношению к норме при р < 0,05; жирный шрифт — достоверность разницы между данными группы I и II при р < 0,05.
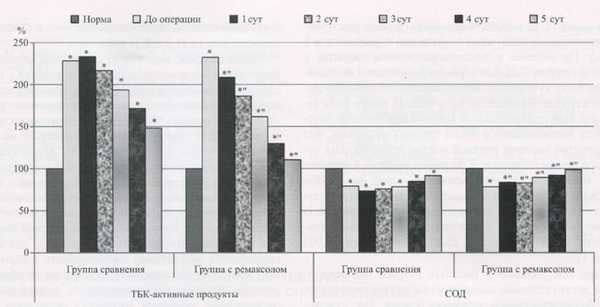
Рис. 3. Относительное количество ТБК-активных продуктов (малоновый диальдегид) и активность СОД в крови у больных острым окклюзионным деструктивным холециститом в раннем послеоперационном периоде.
* Данные, изменение которых достоверно по отношению к норме при p < 0,05; "достоверность разницы между данными 2 групп при p< 0,05.
Таблица 2. Некоторые показатели перекисного окисления л и пило в в крови у больных острым окклюзионным деструктивным холециститом на фоне применения ремаксола (М± т)
Примечание: I — группа сравнения; II— основная группа; * достоверность изменений по отношению к норме при р 0,05; жирный шрифт - достоверность разницы между данными группы I и II при р 0,05.
Содержание гидрофильных токсических продуктов увеличивалось в 1,83 - 2,02 раза (р 0,05), гидрофильных — на 15,42 - 36,06 % (р 0,05) (индекс токсичности плазмы по альбумину достоверно повышался в 3 раза). Проведение в послеоперационном периоде у этой категории больных терапии ремаксолом позволило на 4 сут купировать эндотоксикоз, что не наблюдалось в группе больных, не получавших такого рода терапию. При сравнительном анализе показателей эндогенной интоксикации в обеих группах оказалось, что количество молекул средней массы, позволяющих судить о детоксикационной функции печени, у пациентов во второй группе достоверно ниже на 19,26-26,06 % относительно больных первой группы на всем протяжении раннего послеоперационного периода. В то же время уровень эффективной концентрации альбумина был выше на 23,83-27,34% (р<0,05) (рис. 1).
При поступлении у больных острым окклюзион-ным деструктивным холециститом выявляли нарушения функционального состояния печени. Так, отмечено увеличение, по сравнению с нормой, содержания общего билирубина на 47,62 - 50,54 % (р 0,05), активности сывороточных аминотрансфераз — на 30,01-109,02% (р<0,05). Применение ремаксола у больных в послеоперационном периоде позволило уменьшить количество билирубина относительно первой группы больных через 1 сут после операции на 11,22 % (р 0,05), на 2 сут — на 12,71 % (р 0,05), на 3 сут — на 22,14 % (р 0,05), на 4 сут — на 20,11 % (р 0,05) и на 5 сут — на 14,15 % (р 0,05). Также отмечено уменьшение активности сывороточных аминотрансфераз — аланиновой (АлАТ) — на 16,17 - 28,21 % (р 0,05), аспарагиновой (АсАТ) — на 7,25 - 12,02 % (р 0,05) (рис. 2).
До операции у больных острым окклюзионным деструктивным холециститом обнаруживалось достоверное нарастание, по сравнению с нормой, интенсивности свободно-радикальных процессов липопере-окисления в 1,66 - 2,32 раза и активности фосфолипазы А2 — в 4,51 раза, снижение активности СОД — на 21,74%. Включение в комплексную послеоперационную терапию ремаксола позволило на 5 сут после операции нормализовать процессы перекисного окисления липидов, что не наблюдалось у больных в группе сравнения. Количество молекулярных продуктов липопереокисления во второй группе относительно первой группы было ниже на 11,13-26,09% (р < 0,05), активность фосфолипазы А2 — на 19,49-38,77%) (р 0,05), активность СОД — выше на 7,91 - 14,13 % (р 0,05) (табл. 2, рис. 3).
Отметим и другие клинико-лабораторные эффекты терапии ремаксолом. У больных основной группы, по сравнению с группой контроля, уменьшалась продолжительность температурной реакции на (1,4 ± 0,4) сут, уменьшалась продукция экссудата в подпеченочном пространстве на 17,2-29,3 % (оценка его уровня по дренажным трубкам), быстрее восстанавливалась функция кишечника на (10,3 ± 0,6) ч (по данным УЗИ и аускультативно), пребывание больных в стационаре сокращалось на (1,6 ± 0,3) койко-дня.
Таким образом, анализируя результаты клинико-ла-бораторно-инструментального исследования, можно сделать заключение о способности ремаксола оптимизировать течение раннего послеоперационного периода больных острым холециститом. Безусловно, одним из важнейших объектов влияния препарата является печень, функция которой, особенно детоксикацион-ная, при окклюзионном холецистите существенно нарушается, в патогенезе чего, как показали наши исследования, лежат избыточная интенсивность липопероксидации и активизация фосфолипазных систем. Важнейшее значение препарата в осуществлении повышения функционального статуса печени и лежит его способность эффективно корригировать избыточную интенсивность перекисного окисления мембранных липидов, фосфолипазную активность, повышать анти-оксидантный энзимный потенциал гепатоцита. Подчеркнем, что особенностью терапии с ремаксолом является ее быстрый положительный эффект. Существенное гепатопротекторное действие регистрируется уже через 1 сут после операции и введения препарата, когда нарушения печени манифестированы хирургической агрессией. Отметим еще и то, что в эффекте коррекции функционального состояния печени ремаксолом лежит не только его прямое гепатопротекторное действие, но и способность уменьшать воспалительный процесс в области пораженного органа.
ВЫВОДЫ
1. Добавление ремаксола (ежедневные внутривенные вливания 400 мл в течение 5 сут) к стандартной терапии в раннем послеоперационном периоде больным острым окклюзионным деструктивным холециститом с эмпиемой желчного пузыря приводит к существенному уменьшению нарушений функционального состояния печени: уменьшению количества билирубина на 2 - 5 сут на 11 - 20 % (р 0,05), уменьшению активности сывороточных аминотрансфераз — аланиновой — на 16,17 - 28,21 % (р 0,05), аспарагиновой на 7,25 - 12,02 % (р 0,05) относительно показателей больных, получавших стандартное лечение.
2. Введение ремаксола в схему лечения сопровождалось сокращением продолжительности температурной реакции пациентов на (1,4 ± 0,4) сут, уменьшением продукция экссудата в подпеченочном пространстве на (17,2 - 29,3) %, ускорением восстановления I функции кишечника на (10,3 ± 0,6) ч, сокращением] пребывания больных в стационаре на (1,6 ±0,3) кой-ко-дней (р 0,05).
ЛИТЕРАТУРА
1. Т. И. Виноградова, Д. С. Суханов, Н. В. Заболотных и др., Эксперим. и клин, фармакол., 74(2), 34 - 38 (2011).
2. В. А. Доровских, О. Н. Ли, Н. В. Симонова и др., Якутский мед. ж., 4(52), 21 -24 (2015).
3. М. В. Кукош, А. П. Власов, Острый холецистит, Наука, Москва (2009), с. 308.
5. Ф. И. Махмадов, К. М. Курбонов, Ф. X. Кузратов, С. Р. Рафиков, Вестник педагог, универ., 60(5), 152 - 156 (2014).
7. Е. Д. Хворостов, Н. В. Черкова, С. А. Бычков, М. С. Томин, Хирургия Украины, 2(18), 062 - 066 (2006).
8. Ю. А. Грызунов, Альбумин сыворотки крови в клинической медицине, ГЭОТАР, Москва (1998).
9. В. А. Трофимов, Р. 3. Аширов, А. П. Власов, Биохимические методы исследования липидов в клинике, Учеб. Пособие, Крас. Окт., Саранск (2001).
10. Т. Acar, Е. Kamer, N. Acar, et al., Pan. Afr. Med. J., Jan., 31(26), 49 (2017); doi: 10.11604/pamj.2017.26.49.8359.
11. J. Ackerman, R. Abegglen, M. Scaife, et al., J. Trauma Acute Care Surg., Jul, 83(1), 55-60 (2017); doi: 10.1097 / TA.0000000000001515.
12. M. R. Gurgenidze, M. A. Kiladze, T. U. Tabucadze, Ann. Ital. Chir, 88 (2017); pii: S0003469X17021662.
13. S. de Sousa, O. Tobler, P. Iranmanesh, et al., Surg., Apr 17, 17(1), 39 (2017); doi: 10.1186 / sl2893 - 017 - 0232-z.
14. D. Papis, E. Khalifa, R. Bhogal, et al., Am Surg., Jun 1, 83(6), 623-627(2017).
15. N. Tartaglia, P. Cianci, A. Di Lascia, et al., Open Med.
16. S. Tran, V. Choi, K. Hepburn, et al., ANZ J. Surg., May 16, (2017); doi: 10.1111/ans.l3986.
Послеоперационное нарушение функции печени
Риск хирургической операции при болезнях печени (шкала Чайлд-Пью)
Заболевания печени могут служить причиной развития основных колоректальных симптомов и оказывать влияние на течение сопутствующих колоректальных заболеваний. Компенсированная функция печени является не только обязательным условием поддержания гомеостаза, но и ключевым моментом в ситуациях, требующих сверхзатрат организма в интра- и послеоперационном периодах. Дисфункция печени развивается как вследствие первичных заболеваний печени (например, цирроза, гепатита), так и вторично, в результате заболеваний внепеченочной локализации (например, при замещении паренхимы печени метастазами, шоковая печень и т.д.). Соответствующая оценка течения колоректальных заболеваний, а также заболеваний печени важна для внесения поправок в программу ведения больных.
Анамнез и дополнительная информация (например, сведения о гепатите, злоупотреблении алкоголем, признаках дисфункции печени в прошлом, метастатическом поражении и т.д.), печеночные знаки при объективном осмотре и изменения биохимических параметров являются руководством к действию.
а) Проблемы:
• Рутинное исследование функции печени у больных без факторов риска: не рекомендовано, показатели функции печени обычно не отражают хронического характера течения заболевания.
• Если назначаемые препараты метаболизируются в печени, они обладают свойством накапливаться.
• Пониженный уровень мочевины и синтеза креатинина => ложное снижение серологических показателей и переоценка почечной функции => в случае необходимости лучше определять клубочковую фильтрацию (GFR).
• Портальная гипертензия:
- Несет значительный риск интраоперационного кровотечения, в частности, в сочетании со спаечным процессом после предыдущих операций.
- Может приводить к варикозу ректальных вен (внимание: геморрой не связан с заболеваниями печени!).
• Риск послеоперационной декомпенсации печени зависит от типа анестезии (например, галотановая), стабильности состояния во время операции, особенностей (например, плановая или ургентная) и типа вмешательства (например, абдоминальные и кардиоторакальные вмешательства значительно увеличивают риск).
• Кровотечение из ЖКТ (пред/послеоперационное) может вызвать декомпенсацию и энцефалопатию.
б) Параметры оценки риска операции при болезнях печени:
• Срочность и объем хирургической операции: плановая или экстренная, абдоминальная или аноректальная операция.
• Сопутствующие осложнения: сердечно-легочные, почечные.
• Тяжесть и прогноз колоректального заболевания.

• Тяжесть и прогноз болезни печени:
- Классификация Чайлд-Пью:
1) Естественное течение болезни и ожидаемая продолжительность жизни.
2) Летальность при абдоминальном хирургическом вмешательстве: Чайлд-Пью А - 5-10%; Чайлд-Пью В - 20-40%; Чайлд-Пью С - 70-80%.
- Подсчет MELD - модели для конечной стадии заболеваний печени:
1) Предиктор 3-х месячной летальности.
2) Предиктор хирургической летальности: < 10 =>благоприятно для операции; 10-15 => всесторонне взвешенное решение об операции; > 15 => операция противопоказана.
- Другие шкалы оценки: Классификация Американской Ассоциации Анестезиологов (ASA), APACHE II (пациенты ПИТ)
- Тесты синтетической функции печени: белок, факторы I (фибриноген), II (тромбопластин), V, VIII, IX, X, XII и XIII.
- Вторичные патологические изменения: тромбоцитопения (гиперспленизм), гепаторенальный синдром, энцефалопатия, портальная гипертензия (например, брюшной и ректальный варикоз).

в) Противопоказания к плановой операции при болезнях печени:
• Острый, особенно фульминантный гепатит.
• Манифестирующая печеночная недостаточность.
• Некорригируемая коагулопатия, тяжелая тромбоцитопения.
• Цирроз печени класса С по Чайлду-Пью, MELD > 15.
• Тяжелое внепеченочное осложнение: сердечно-легочная декомпенсация, заболевание почек.
г) Периоперационное ведение больного с заболеваниями печени
I. Предоперационый период:
• Профилактический трансюгулярный внутрипеченочный портальный шунт (TIPS): показан при портальной гипертензии, 25% риске энцефалопатии.
• Бета-блокаторы.
• Консервативное лечение асцита: диуретики (например, спиронолактон), ограничение жидкости.
• Коррекция коагулопатии: витамин К, свежезамороженная плазма, фактор VIIA.
• Оценка целесообразности нутритивной поддержки.
• Профилактика энцефалопатии: кишечные антибиотики, лактулоза.
II. Интраоперационный период:
• Мониторинг и коррекция коагулопатии: свежезамороженная плазма, фактор VIIA, переливание тромбоцитарной массы.
• Установка перитонеального дренажа (пассивное дренирование), даже если без операции необходимости в дренаже не было.
• Коррекция баланса жидкости: медикаментозное лечение асцита (диуретики, ограничение жидкости).
• Тщательный мониторинг функции печени: протромбиновое время, общий билирубин, электролиты, почечная функция.
а) Определение:
• Изменения морфологии печени, обусловленные ятрогенными причинами, которые могут имитировать патологические состояния или приводить к их возникновению
б) Визуализация:
1. Рекомендации по визуализации:
• Лучший метод диагностики:
о Методы, позволяющие оценить морфологию и параметры гемодинамики в измененных участках печени
• Выбор протокола:
о Необходимо соотносить с медицинской документацией, данными о первичных интервенционных вмешательствах в анамнезе
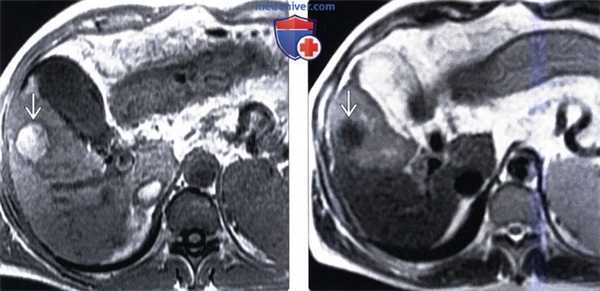
(Слева) На аксиальной Т1 ВИ МР томограмме у пациента с известным гепатоцеллюлярным раком, которому была выполнена артериальная химиоэмболизация, определяется гиперинтенсивное образование, непохожее на жизнеспособную опухоль.
(Справа) На аксиальной Т2 ВИ МР томограмме у этого же пациента определяется нежизнеспособный узел ГЦР, характеризующийся пониженной интенсивностью сигнала, что не характерно для жизнеспособной опухоли.
2. КТ изменений печени после операции:
• Скопления газа в паренхиме печени или возле нее:
о В первую очередь подозрительны на абсцесс, однако нельзя исключать и иные (ятрогенные) причины их возникновения
о Инфаркт объемного образования или паренхимы печени, обусловленный ятрогенными причинами:
- Быстрая гибель паренхимы печени (или иной ткани) с высвобождением газа, возможно, также с присоединением инфекции:
Например: радиочастотная абляция, химиоэмболизация сосудов печени, окклюзия артерий печени (как преднамеренная, так и произвольная)
- Высвобождение газа происходит при быстрой гибели ткани:
И не обязательно означает инфицирование
Клиническая симптоматика (лихорадка, боль, лейкоцитоз) может имитировать сепсис
о Абсорбируемая оксидированная целлюлоза (серджисел):
- Помещается в зону оперативного вмешательства и остается там с целью контроля кровотечения
- Выглядит как «губка» с множественными пузырьками газа и с минимальным количеством жидкости либо полным ее отсутствием:
Пузырьки газа плотно прилежат друг к другу, могут также иметь линейное распределение; стенка, накапливающая контраст, отсутствует
Локализация и вид изменений при последующих исследованиях остаются неизменными
На УЗИ выглядит как гиперэхогенное образование с артефактами, обусловленными задней реверберацией
• Газ в воротной вене, обусловленный причинами ятрогенного характера:
о Любое вмешательство, повлекшее за собой быструю гибель паренхимы печени, может приводить к высвобождению газа со скоплением его в паренхиме печени, а также, возможно, в ветвях воротной вены:
- Например: лигирование или транскатетерная окклюзия печеночной артерии (преднамеренная или непреднамеренная)
- Вмешательства могут применяться с целью деваскуляризации гиперваскулярных образований печени доброкачественного (очаговая узелковая гиперплазия или аденома) либо злокачественного характера
• Злокачественная опухоль печени после химиоэмболизации:
о С наличием скоплений йодированного масла на основе семян мака, применяющегося с целью эмболизации (этиодол, липиодол)
о На КТ плотность очага после лечения может в значительной степени увеличиваться (вплоть до плотности металла):
- Вследствие чего на рентгенограммах или на КТ без контрастного усиления образование может напоминать кальцинат
- На КТ в артериальной фазе образование может имитировать гиперваскулярную опухоль
о На MPT (Т2 ВИ) опухоль становится гипоинтенсивной:
- В противоположность типичным жизнеспособным опухолям, гиперинтенсивным на Т2 ВИ
о Образования, для облучения которых применялось внутриартериальное введение радиоактивных микросфер (без использования этиодола):
- При эффективном лечении образования становятся гиповаскулярными и не накапливают контраст при КТ- и МР-исследованиях с контрастным усилением
- Имеют типичный вид на МРТ: гиперинтенсивны на Т1 ВИ, гипоинтенсивны на Т2 ВИ (в отличие от жизнеспособных опухолей)
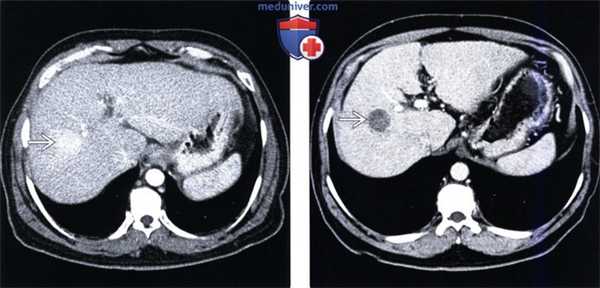
(Слева) На КТ в артериальной фазе контрастного усиления в правой доле печени определяется невыраженный гиперваскулярный узел размером около 2 см (гепатоцеллюлярный рак) наряду с признаками цирроза: расширением фиссур и т.д.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этого же пациента определяется «вымывание» контраста из опухоли, типичное для гепато-целлюлярного рака. Лечение осуществлялось путем трансартериальной химиоэмболизации, в т. ч. с введением липиодола.
• Ответ на системную химиотерапию:
о Опухоли после лечения часто прогрессивно уменьшаются в объеме и замещаются фиброзной тканью:
- Могут выглядеть аналогично другим образованиям с фиброзной стромой:
И напоминать, например, очаговый сливной фиброз или периферическую холангиокарциному
о Могут вызывать изменения, характерные для цирроза (псевдоцирроз):
- Уменьшение объема, бугристость краев, мультифокальная ретракция капсулы, а также, возможно, признаки портальной гипертензии
- Диффузное метастатическое поражение печени при первичном раке молочной железы особенно часто обусловливает картину псевдоцирроза
- Даже при отсутствии терапии метастазы могут обусловливать фиброзные изменения печени, имитирующие цирроз
• Первичное резекционное вмешательство на печени:
о Может имитировать врожденное отсутствие или гипоплазию сегментов печени:
- А также атрофические изменения переднего и медиального сегментов печени, возникающие при циррозе
о Края резецированного участка могут прикрываться сальником с целью контроля кровотечения или утечки желчи:
- Эти изменения напоминают образование печени, содержащее жир (например, ангиомиолипому или гепатоцеллюлярный рак)
• Ятрогенная артерио-портальная фистула:
о Часто встречающееся, но обычно самостоятельно разрешающееся осложнение чрескожной биопсии печени
о Признаками артерио-портальной фистулы на КТ с контрастным усилением или МРТ являются расширение ветви печеночной артерии и раннее заполнение контрастом сопутствующей ветви воротной вены, а также повышенное накопление контраста соответствующим сегментом печени в артериальной фазе
о Может выглядеть аналогично фистулам иной природы, например, наследственной геморрагической телеангиэктазии (НГТ) либо преходящим различиям плотности печени (ПРПП):
- НГТ характеризуется увеличением печеночной артерии, множественными телеангиэктазиями и наличием сосудистых «образований» в печени наряду с неоднородным контрастным усилением ее паренхимы
- Другие причины ПРПП обычно включают в себя окклюзию ветви воротной вены (например, злокачественной опухолью) или «эффект сифона», обусловленный гиперваскулярной опухолью печени
о Мелкие периферические артерио-портальные шунты являются частыми, спонтанными находками в печени при циррозе
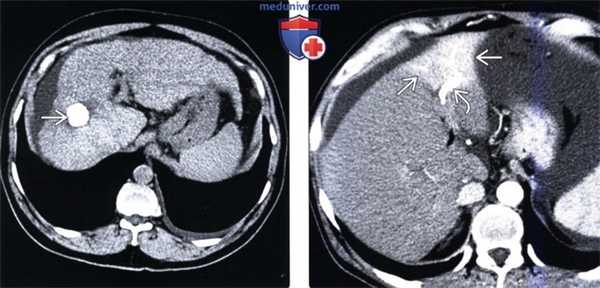
(Слева) На контрольной КТ без контрастного усиления у этого же пациента определяется накопление липиодола, содержащего йод, в опухоли. Обратите внимание на косвенные признаки повреждения печени: уменьшение объема правой доли и асцит.
(Справа) На КТ в артериальной фазе контрастного усиления определяется повышение плотности части латерального сегмента печени (ПРПП) и раннее заполнение контрастом ветвей воротной вены, подходящих к этому сегменту. Эти изменения обусловлены артерио-портальным шунтом и, вероятно, являются результатом ранее выполненной биопсии печени в этой области.
в) Дифференциальная диагностика изменений печени после операции:
1. Пиогенный абсцесс:
• Обычно выглядит как многокамерное скопление жидкости и, возможно, газа, располагающееся в правой доле печени
• Практически во всех случаях в абсцессе содержится большее количество жидкости, чем в биоабсорбируемой желатиновой губке
2. Газ в воротной вене на фоне инфаркта кишечника:
• Дополнительно к включениям газа в воротной вене должен обнаруживаться также газ в стенке кишечника (пневматоз)
• Газ в воротной вене, обусловленный ятрогенными причинами, обычно появляется в условиях, отличных от инфаркта кишечника
3. Очаговый сливной фиброз:
• Очаговое уменьшение объема печени на фоне фиброза, возникающее в случаях тяжелого цирроза
о Ретракция капсулы печени обычно выражена в большей степени, чем при изменениях, возникающих после лечения по поводу злокачественных опухолей
• Поражаются чаще всего передний и медиальный сегменты печени
• В анамнезе отсутствуют данные о терапии по поводу злокачественного новообразования
4. Периферическая холангиокарцинома:
• Может выглядеть идентично очаговому сливному фиброзу или злокачественному новообразованию после терапии
• Необходимо оценить желчные протоки в пораженных сегментах печени на предмет расширения их просвета
• Отсроченное персистирующее контрастное усиление более характерно для холангиокарциномы и не столь типично для гепатоцеллюлярного рака или метастазов после терапии
5. Регенераторные и диспластические узлы:
• Обычно гиперинтенсивны на Т1 ВИ и гипоинтенсивны на Т2 ВИ
• Могут выглядеть аналогично первичным или вторичным злокачественным опухолям печени после эффективного лечения
• Данные о проводимой ранее терапии по поводу опухоли являются ключевым моментом в диагностике
6. Врожденное отсутствие сегментов печени:
• Обычно отсутствуют передний и медиальный сегменты
• Атрофические изменения печени встречаются чаще по сравнению с аплазией
• Внешний вид печени при этих состояниях может напоминать цирроз или состояние после резекционного вмешательства
• Отсутствие признаков цирроза печени или данных об оперативном вмешательстве в анамнезе является ключевым моментом в дифференциальной диагностике
7. Цирроз:
• Бугристый контур печени, уменьшение ее объема (чаще всего переднего и медиального сегментов правой доли, затем - хвостатой доли), расширение фиссур
• Могут обнаруживаться признаки портальной гипертензии (асцит, формирование венозных коллатералей, спленомегалия)
• Известные причины (употребление алкоголя, хронические вирусные гепатиты и др.)
• Отсутствие анамнестических данных о первичном злокачественном образовании в анамнезе и терапии по поводу этого состояния
8. Ангиомиолипома печени:
• Объемное образование в печени, содержащее как мягкотканный компонент, так и, в некоторых случаях, жир
• Может сочетаться с ангиомиолипомами почек, особенно при туберозном склерозе
• При замещении дефекта в печени, образовавшегося в результате оперативного вмешательства, жировой тканью, могут обнаруживаться хирургические клипсы, возможно также уменьшение объема, в отличие от ангиомиолипомы
9. Иные причины возникновения преходящих различий плотности и интенсивности печени (ПРПП и ПРИП):
• Чаще всего ПРПП и ПРИП обусловлены мелкими периферическими артерио-портальными шунтами у пациентов с циррозом печени либо окклюзией ветвей воротной вены вследствие опухолевого поражения или тромбоза
• Ятрогенные артерио-портальные фистулы характеризуются ранним заполнением контрастом ветвей воротной вены (а не окклюзией)
г) Клинические особенности. Демография:
• Возраст:
о Послеоперационные изменения печени больше распространены у пожилых людей, однако могут наблюдаться и у детей
д) Диагностическая памятка. Следует учесть:
• Анамнез является ключом к правильному диагнозу
Читайте также:
