Симптомы лимфангиомы слюнной железы и ее лечение
Добавил пользователь Skiper Обновлено: 29.01.2026
Увеличение подчелюстных лимфоузлов (подчелюстная лимфаденопатия) — это наличие у края нижней челюсти лимфоидных образований диаметром более 0,5 см. Пораженные узлы имеют тугоэластичную или каменистую консистенцию. Симптом наблюдается при ОРВИ, заболеваниях миндалин, инфекционной, стоматологической и онкопатологии. Чтобы уточнить причину подчелюстной лимфаденопатии, назначают УЗИ, лимфографию, КТ, МРТ, биопсию лимфоузлов, лабораторные анализы, инструментальные осмотры профильных специалистов. Для облегчения состояния применяют анальгетики, при явных признаках ОРВИ, ангин, тонзиллита и стоматита рекомендованы полоскания рта антисептиками.
Причины увеличения подчелюстных лимфоузлов
Две группы из 6-10 лимфатических узлов, расположенных симметрично справа и слева в клетчатке за дугой нижней челюсти, собирают лимфу от слюнных желез, небных миндалин, неба, языка, щек, носа, челюстей и губ. Поэтому их увеличение наблюдается при поражении указанных органов и тканей. Лимфоидная гиперплазия провоцируется инфекциями носо- и ротоглотки, стоматологической патологией, локальными опухолевыми процессами, может свидетельствовать о развитии лимфомы, лимфогранулематоза. Реже поражением лимфоузлов осложняются глазные болезни — дакриоаденит, ячмень на веке.
Инфицирование пневмотропными вирусами — частая и очевидная причина доброкачественной лимфаденопатии, при которой одновременно увеличиваются подчелюстные и шейные лимфоузлы. Изменения лимфоидной ткани, через которую фильтруется лимфа из рото- и носоглотки, более заметны при развитии ОРВИ при беременности и у детей. В первом случае это связано с физиологическим снижением иммунитета для уменьшения угрозы прерывания беременности, во втором — с возрастным становлением защитных механизмов.
Подчелюстная лимфаденопатия чаще наблюдается при аденовирусной инфекции, парагриппе, заражении риновирусами или ассоциацией вирусных патогенов. Обычно лимфатической реакции предшествуют так называемые катаральные явления — насморк, ощущение першения в горле, боль при глотании, сухой кашель, слезотечение. Зачастую повышается температура, причем до высоких (фебрильных) цифр — от 38° С и выше. Характерна умеренно выраженная астения — слабость, разбитость, утомляемость. Возможны мышечные и суставные боли.
При ОРВИ кожа над подчелюстными лимфатическими узлами имеет естественную окраску. Увеличение лимфоидных образований незначительно (чуть больше 1 см). Лимфоузлы уплотненные, но не каменистые, имеют гладкую поверхность, подвижны. Во время прощупывания может определяться болезненность. Как правило, отмечается симметричное увеличение узлов в обеих подчелюстных группах, что связано с распространением вирусных частиц по лимфатической системе. По мере стихания инфекционного процесса восстанавливаются нормальные размеры и плотность подчелюстных лимфоузлов.
Ангина и хронический тонзиллит
При одностороннем остром тонзиллите чаще реагируют челюстные лимфоузлы на соответствующей стороне, при двухстороннем выявляется лимфоидная реакция слева и справа. Зачастую в процесс вовлекаются шейные лимфатические группы. На ощупь узлы плотные, болезненные, подвижные. Увеличение размеров может сохраняться на протяжении 1-2 недель после стихания основного заболевания, затем диаметр подчелюстных лимфоузлов постепенно уменьшается до нормы, если процесс не принял хронический характер.
Для хронического тонзиллита характерно симметричное умеренное увеличение узлов обеих нижнечелюстных групп без вовлечения лимфатических образований шеи. Болезненность выражена меньше. При простой форме хронического воспаления небных миндалин длительная лимфаденопатия I степени часто становится наиболее заметным проявлением болезни. У больных с токсико-аллергическим вариантом тонзиллита выражены симптомы поражения гланд с болью и першением в горле, дискомфортом при глотании, неприятным запахом изо рта. Часто сохраняется стойкий субфебрилитет.
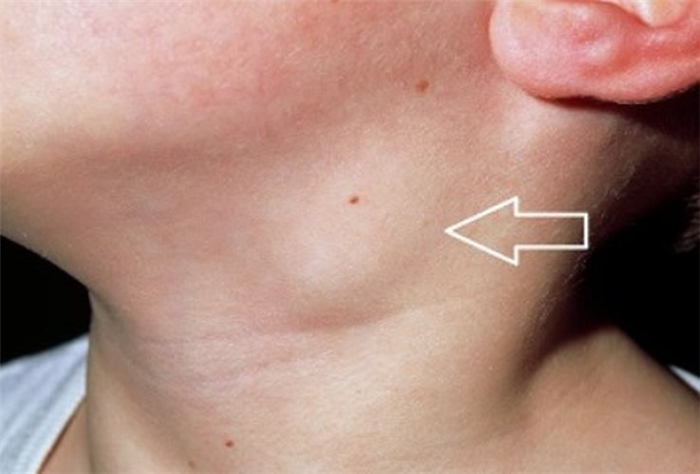
Другие инфекционные заболевания
Поражение подчелюстных лимфоузлов определяется при ряде системных инфекций, бактериальных, вирусных и грибковых процессах, поражающих дыхательную систему и слюнные железы. Реакция подчелюстных узлов обусловлена выполнением барьерной функции при попадании в лимфатическую систему патогенов со слизистых носа, ротовой полости, органов головы. Нижнечелюстная лимфаденопатия проявляется при таких общих и местных инфекционных болезнях, как:
- Инфекционный мононуклеоз. Подчелюстные узлы первыми реагируют на внедрение вируса Эпштейна-Барра. Их увеличение вызвано лимфоидной гиперплазией, в первую очередь — реакцией В-лимфоцитов, специфически поражаемых вирусными частицами. На начальных этапах патологического процесса кроме локальной лимфоидной реакции отмечается субфебрилитет, ощущается першение в горле, заложенность носа. Позже заболевание проявляется ангиной, генерализованным увеличением лимфоузлов, печени и селезенки.
- Герпетическая инфекция. Гиперплазия лимфоузлов подчелюстных групп выявляется при герпетическом стоматите. Характерно повышение температуры, усиленная секреция слюны, эрозивное и афтозное поражение слизистой рта. Кроме гиперплазии возможно воспаление лимфоидной ткани с развитием нижнечелюстного лимфаденита. Еще тяжелее протекает герпетиформная экзема Капоши, при которой также поражаются затылочные, шейные лимфоузлы, присутствуют везикулезные, пустулезные, эрозивные поражения кожи.
- Цитомегалия (ЦМВИ). Вовлеченность подчелюстных лимфоузлов обусловлена чувствительностью цитомегаловирусов к протоковому эпителию слюнных желез с возникновением околоушного сиалоаденита как одного из патогномоничных признаков болезни. Подчелюстная лимфаденопатия сочетается с шейной, определяется высокая температура, слабость, головная боль, другие признаки интоксикации. Яркая клиника отмечается у 4-5% пациентов, при этом чаще наблюдается манифестация цитомегаловирусной инфекции у беременных.
- Респираторный микоплазмоз. Умеренное увеличение подчелюстных лимфоузлов характерно для микоплазменных инфекций верхних дыхательных путей. Возможно одновременное поражение шейных лимфатических узлов. Лимфаденопатии предшествует короткий период катаральных симптомов — мучительного сухого кашля, насморка с обильным отделением слизи, болей в горле, инъецированности сосудов склер. В дальнейшем респираторный микоплазмоз может распространиться нисходящим путем на трахею, бронхи, легкие.
- Болезнь кошачьих царапин. Подчелюстные узлы поражаются при локализации укуса или царапины кошки в области лица. Лимфаденопатия быстро осложняется подчелюстным лимфаденитом. Патогномонично сочетание лимфоидной реакции с красноватым узелком (папулой), а затем и гнойничком (пустулой) в месте повреждения кожи. Воспаленные лимфоузлы увеличены до 1,5-2 см, резко болезненны. Лимфаденит сохраняется до 2 месяцев и сопровождается фебрильной температурой, слабостью, разбитостью, миалгиями, головной болью.
- Скрофулодерма. При лимфогенном колликвативном туберкулезе кожи ведущим признаком является образование плотных красновато-лиловых узлов (туберкулезных гранулем) в области подчелюстных и шейных лимфоузлов, из которых происходит диссеминация палочек Коха. Увеличение лимфатических образований соответствует лимфаденопатии I, реже II степени и дополняет нагнаивающиеся подкожные бугорки, которые прорываются свищами и медленно замещаются грубой рубцовой тканью.
Стоматологическая патология
Подчелюстные узлы служат основными коллекторами лимфы от органов, расположенных в ротовой полости. Поэтому они в числе первых реагируют на любые воспаления слизистой рта, тканей зубов, верхней и нижней челюстей. Причиной увеличения лимфоузлов становится защитная гиперплазия лимфоидной ткани в ответ на присутствие и размножение патогена, а в более тяжелых случаях при лимфогенном распространении процесса — инфильтрация стромы воспалительными элементами.
Умеренно выраженное увеличение узлов поднижнечелюстной группы на стороне патологии отмечается при периодонтите, альвеолите, периостите челюсти. Обычно лимфоузлы гиперплазируются на фоне боли в проекции поражения, гнилостного запаха изо рта, субфебрильного или фебрильного повышения температуры, разбитости, слабости, других проявлений интоксикации. Подчелюстной лимфаденит, развившийся на фоне яркого покраснения, множественных изъязвлений, грязновато-серого налета и очагов некроза ротовой слизистой — признак язвенно-некротического стоматита.
Злокачественные новообразования
Лимфогенные метастазы в подчелюстные узлы обнаруживаются у пациентов с поздними стадиями онкологических заболеваний органов головы. Характерно сочетание нижнечелюстной лимфаденопатии с увеличением узлов других групп: при раке губы — с подбородочными и яремными, раке языка — подбородочными и затылочными, раке нижней челюсти — шейными, меланоме глаза — шейными и околоушными. Уплотнение и увеличение подчелюстных узлов — важный признак злокачественных опухолей слюнных желез.
Выявление измененных лимфатических образований обычно свидетельствует о давности онкологического процесса (раннее метастазирование типично только для опухолей нижней челюсти и меланом). Диаметр узлов может достигать 2 см. На ощупь они определяются как твердые, каменистые, иногда имеют бугристую поверхность, бывают спаяны между собой и окружающей кожей в единый конгломерат. Лимфаденопатии предшествуют патогномоничные признаки опухолевого процесса — выросты и изъязвления кожи, слизистых, плотные инфильтраты, локальная болезненность, ограничение движений и др.
Обследование
Наиболее часто пациенты, выявившие у себя увеличенные лимфоузлы в подчелюстной зоне без других заметных клинических проявлений, обращаются к специалистам-гематологам. При явной патологии со стороны органов головы или вероятных признаках инфекционного процесса (температура, кожная сыпь, увеличение селезенки, печени) организацией их обследования занимаются врачи соответствующего профиля. Диагностический поиск направлен как на определение первопричин лимфаденопатии, так и на оценку состояния пораженных узлов. Наибольшей информативностью обладают:
- Ультразвуковое исследование. УЗИ лимфатических узлов применяется для быстрого установления размеров, формы, расположения, структуры лимфоидных образований. Метод позволяет уточнить вовлеченность в процесс окружающих тканей, а также дифференцировать лимфаденопатию с поражениями слюнных желез.
- Радиодиагностика. С целью определения особенностей лимфотока в зоне поражения назначается лимфография с использованием рентгеновского контраста. В более сложных диагностических случаях показана КТ лимфатических узлов. Ценным неинвазивным методом уточняющей диагностики является МРТ лимфоузлов.
- Биопсия. Забор лимфоидной ткани для гистологического исследования — точный способ обнаружения воспалительных процессов, фиброзного перерождения лимфатического узла, степени его поражения онкологическим процессом. Биопсия лимфоузлов подчелюстной зоны выполняется пункционным и открытым способом.
- Лабораторные анализы. Обследование начинается с общего анализа крови, выявляющего воспалительные изменения и возможное неопластическое изменение состава клеточных элементов. Для подтверждения инфекционного характера лимфаденопатии проводят посев мазка из зева, РИФ, ИФА, ПЦР-диагностику.
- Специальная инструментальная диагностика. Чтобы установить причину увеличения подчелюстных лимфоузлов, выполняют фарингоскопию, риноскопию, отоскопию. Для исключения офтальмологических заболеваний показан осмотр структур глаза. При возможной стоматологической патологии применяют рентгенографию зубов и челюстей, другие инструментальные исследования.
Симптоматическая терапия
До назначения специального лечения для более быстрого восстановления размеров и плотности подчелюстных лимфоузлов при ОРВИ, ангине, других воспалительных процессах в полости рта эффективны полоскания растворами антисептиков. При наличии боевого синдрома возможен прием анальгетиков. В остальных случаях терапия подбирается только после установления причин состояния. Сочетание лимфаденопатии с лихорадкой, быстрым ухудшением самочувствия, головной болью, обнаружением опухолевых образований в области головы является показанием для экстренного обращения к врачу.
2. Дифференциальный диагноз при лимфаденопатиях/ Дворецкий Л.И.// Справочник поликлинического врача — 2005 – Т.3, № 2.
3. Лимфаденопатии. Дифференциальная диагностика инфекционных болезней/ Казанцев А.П., под общей ред. Зубик Т.М. – 1991.
4. Клинические рекомендации по диагностике лимфаденопатий/ Национальное гематологическое общество – 2014.
Лимфангиома
Лимфангиома – это доброкачественная опухоль, в основе которой обычно лежит врожденная аномалия лимфатической системы. Очаги поражения могут возникать на любом участке тела, выглядят как мягкотканные образования с бугристой поверхностью красно-бурой или синюшной окраски. Мальформация часто протекает бессимптомно, являясь косметической проблемой, но, достигая больших размеров, дает начало опасным состояниям. Основу диагностики составляет клиническое обследование, подтвержденное инструментальными методами (УЗДГ, МРТ, лимфографией очагов). В лечении применяют склеротерапию, радикальную операцию, малоинвазивные техники.
МКБ-10
Общие сведения
Лимфангиома является достаточно редкой патологией. По различным данным, она составляет 1,3–10,6% случаев всех сосудистых опухолей (в детском возрасте - до 25%), встречается с частотой от 1 на 20-250 тыс. поступлений в хирургические стационары. Лимфатические мальформации занимают второе место среди мягкотканных образований челюстно-лицевой области. Обычно их выявляют у новорожденных и младенцев (90% случаев), реже в первые 2–3 года жизни ребенка, но могут диагностировать еще внутриутробно или гораздо позже во взрослом возрасте. Гендерная статистика противоречива: в то время как одни исследователи сообщают о преимущественном развитии поверхностных лимфангиом у женщин, другие наблюдают патологию в 3 раза чаще среди мужчин.
Причины лимфангиомы
Большая часть образований рассматривается как врожденные сосудистые мальформации, а не истинные опухоли. Обычно они возникают у плода в конце первого либо в начале второго триместра внутриутробного развития. Хотя происхождение патологии остается до конца не изученным, этиологическими факторами могут выступать:
- Аномалии эмбриогенеза. Возникновение патологии связывают с пороками эмбрионального развития лимфатической системы (дизонтогенезом). Указывают на роль сосудистого эндотелиального фактора роста (VEGF-C) и рецепторов к нему (VEGFR-3), влияющих на пролиферативную активность клеток.
- Геномные и генные мутации. Выявлено, что более половины случаев ангиом ассоциированы с хромосомными аберрациями у плода. Часто лимфангиомы наблюдают при синдромах Шерешевского-Тернера, Дауна, трисомии 13, 18. Аутосомно-доминантное наследование наблюдается при синдроме Нунан.
- Интоксикации. Нарушение развития лимфатических сосудов может опосредоваться внутриутробным токсическим повреждением. Описаны случаи опухолей у детей, родившихся от женщин, подвергшихся во время беременности воздействию свинца или его соединений.
Вторичный характер имеют опухоли, обусловленные нарушением лимфатического дренажа (поверхностные аномалии при лимфангите, лимфогранулеме, панникулите), связанные с мальротацией и заворотом кишечника (внутрибрюшные). Сосудистые мальформации могут развиваться после механической травмы, в частности, на фоне синдрома Горхэма-Стоута.
Патогенез
Механизмы развития лимфангиомы изучены недостаточно хорошо. Основным патологическим процессом многие исследователи называют объединение лимфатических цистерн в глубоком подкожном пространстве. Они отделены от нормальной сосудистой сети, но сообщаются с поверхностными капиллярами через вертикальные расширенные каналы. Предположительно, цистерны возникают из примитивного лимфатического мешка, неспособного объединиться с остальной частью лимфатической системы в эмбриогенезе.
Гипертрофированные мышечные волокна, выстилающие секвестрированные участки, поддерживают ритмические сокращения стенки, что приводит к увеличению давления с дилатацией восходящих к коже каналов. Вокруг измененных лимфатических сосудов поверхностных и глубоких отделов дермы происходят процессы фиброза, эпидермис подвергается акантозу, папилломатозу, гиперкератозу. Некоторые варианты лимфангиом сопровождаются выраженным инфильтративным ростом, но без разрушения тканей. Метастазов опухоли не дают.
Классификация
Исходя из локализации, различают поверхностные (кожи, подкожной клетчатки) и глубокие лимфангиомы. Первые могут поражать практически любую зону, особенно часто вовлекаются голова, шея, подмышечные впадины. Глубокие обнаруживаются во внутренних органах (печень, селезенка, почки) и полостях тела (абдоминальная, забрюшинное пространство, средостение). В клинической ангиологии распространена патоморфологическая классификация опухолей:
- Капиллярные (простые). Образуются при разрастании лимфатических капилляров кожи и подкожных тканей. Опухолевидные очаги имеют небольшие размеры, тонкостенные, охватывают ограниченные участки.
- Кавернозные. Характеризуются расширением довольно крупных протоков с образованием полостей и щелей, заполненных лимфатической жидкостью. Имеют петлистое строение из-за множества соединительнотканных перегородок, на разрезе напоминают губчатую ткань.
- Кистозные (гигромы). Представляют собой полости различного размера, изолированные от смежных лимфатических сосудов. Заполнены серозным, хилезным или геморрагическим содержимым. Бывают единичными или множественными, сообщающимися между собой.
Кроме того, встречаются смешанные опухоли (лимфангиофиброма, лимфгемангиома). По этиологии мальформации бывают первичными (врожденными) и вторичными (приобретенными). Критерий распространенности позволяет выделить локальные и диффузные формы, а с учетом влияния на близлежащие ткани и органы лимфангиомы могут протекать без видимых нарушений или сопровождаться явной дисфункцией и структурными деформациями.
Симптомы лимфангиомы
Клиническая картина определяется локализацией, гистологической структурой, распространением опухоли, анатомо-топографическими особенностями вовлеченных участков, эффективностью проводимого ранее лечения. Ангиоматозные очаги располагаются в любой области, где есть лимфоидная ткань. Часто поражаются лицо (губы, язык, околоушно-жевательная зона), туловище. Но в патологический процесс могут вовлекаться лимфатические узлы, внутренние органы, костная ткань. Развитие опухоли медленное, синхронное с ростом ребенка, в большинстве случаев бессимптомное.
Капиллярная лимфангиома начинается как небольшое постепенно уплотняющееся пятно. Образование имеет нечеткие границы и бугристую поверхность, покрытую мелкими (2–4 мм в диаметре) узелковыми элементами эластичной консистенции, окрашенными в розово-красный цвет. Площадь пораженной кожи со временем расширяется. Иного дискомфорта, кроме эстетического, аномалия обычно не приносит. Иногда из узелковых элементов просачивается лимфа, при травматизации они кровоточат. Увеличиваясь в объеме и приобретая диффузный характер, опухоль давит на подлежащие структуры, что может сопровождаться костными деформациями у детей.
При кистозной или кистозно-кавернозной лимфангиоме лица и шеи наблюдается ограниченная припухлость размером от 3 до 30 см в диаметре, обращенная наружу или в сторону ротовой полости. Кожа над ней обычной окраски или с цианотичным оттенком, растянута, свободна или спаяна с опухолевой массой. Поверхность очага гладкая или бугристая, консистенция мягкая, пальпация безболезненна. Характерен симптом флюктуации.
Особенностью обширных лимфангиом в полости рта, шеи, средостения является периодически возникающее воспаление. Это сопровождается лихорадкой, общей слабостью, появлением локальных симптомов – покраснения, отечности, резкой болезненности пораженной зоны. Воспалительный процесс длится 1–2 недели и постепенно стихает, делая опухоль более плотной.
Интраабдоминальная лимфангиома может давать картину объемного образования, сопровождаясь болью в животе, тошнотой и анорексией, признаками кишечной непроходимости. Симптомы «острого живота» нередко принимают за признак более распространенной хирургической патологии. У некоторых детей отмечают асимметричное увеличение живота с пальпируемой безболезненной опухолью, удовлетворительным общим состоянием. Лимфангиомы малых размеров протекают бессимптомно, выявляясь лишь дополнительными методами.
Осложнения
Несмотря на доброкачественный характер, лимфангиома считается потенциально опасным образованием. Сосудистые аномалии больших размеров в зоне шеи и головы плода блокируют его выход через родовые пути матери, сдавливают и смещают соседние структуры. Диффузное поражение дна ротовой полости может вызвать расстройства дыхания, вплоть до асфиксии, невозможность приема пищи. Мальформации орбитальной зоны приводят к зрительным нарушениям, а локализованные в брюшной полости сопровождаются кишечной непроходимостью, иногда разрываются.
Поверхностные лимфангиомы легко травмируются и кровоточат, воспаленные ангиодисплазии в шейно-лицевой зоне могут стать источником серьезных инфекционных осложнений. Сообщается о более высоком риске развития у пациентов эпителиоидной гемангиоэндотелиомы и лимфангиосаркомы. То есть лимфатическая аномалия является не просто косметическим дефектом – она может привести к выраженным функциональным расстройствам и стать причиной состояний, создающих реальную угрозу для жизни.
Диагностика
Предположить поверхностную лимфангиому несложно по характерной клинической картине, истечению лимфы при ее пунктировании. В диагностически сложных случаях, включая аномалии глубокой локализации, врачу-лимфологу необходимы данные методов инструментальной визуализации:
- Ультрасонография опухоли. УЗДГ поверхностных лимфангиом выявляет увеличение объема мягких тканей, повышение их акустической плотности с множественными гипо- и анэхогенными участками округлой или овальной формы, объединенными в единый конгломерат. Эхография определяет не только структуру и локализацию опухоли, но и состояние окружающих образований.
- Магнитно-резонансная томография. По результатам МРТ мягких тканей удается точно определить степень поражения и морфологические характеристики сосудистой мальформации. Результаты исследования помогают сформировать правильную лечебную тактику, избежав необоснованных хирургических вмешательств.
- Лимфография. Позволяет исследовать состояние лимфатических сосудов, определить размеры очага и его связь с соседними органами. Лимфография осуществляется путем введения непосредственно в опухоль водорастворимого контрастного вещества и выполнения серии прицельных рентген-снимков в двух проекциях.
В диагностике поверхностной ограниченной лимфангиомы помогает дерматоскопия, определяющая узелки с прозрачной жидкостью и выраженный лакунарный рисунок. При накоплении кровянистого содержимого отличия от гемангиомы помогает установить гистологическое исследование, дополненное иммуногистохимическими тестами (с антигеном фактора VIII, ламинином).
Лечение лимфангиомы
Ни одна из консервативных стратегий терапии не доказала своей эффективности при лимфатических мальформациях. Обеспечить уменьшение опухолевой массы или полное ее удаление могут лишь инвазивные методики. Способ коррекции выбирают, опираясь на локализацию лимфангиомы, размеры, глубину залегания, распространение, наличие осложнений. Допустимы следующие варианты:
- Склеротерапия. Введение в сосудистую аномалию склерозирующих веществ (блеомицина, пицибанила, этоксисклерола) ведет к сокращению ее размеров. Склеротерапия дает хороший косметический результат, а потому более предпочтительна при поражении шейно-лицевой зоны. Показана перед операцией или при невозможности выполнить полную резекцию.
- Радикальное иссечение. При удалении опухолевого очага наиболее целесообразно традиционное хирургическое вмешательство. Радикальную эксцизию считают методом выбора при крупных кавернозных образованиях и необходимости выполнения ургентной операции. Однако удаление глубоких мальформаций сопровождается высоким риском рецидива.
- Малоинвазивные методы. Лечение поверхностных лимфангиом может проводиться углекислотным лазером, криотерапией, электрокоагуляцией. Они менее травматичны по сравнению с традиционным иссечением, позволяют сократить сроки реабилитации. Иногда для получения значимого эффекта достаточно всего одной процедуры.
В послеоперационном периоде для оценки полученных результатов и риска рецидива выполняют контрольные исследования. Назначаются нестероидные противовоспалительные, антибактериальные средства, при локализации опухолей на нижних конечностях применяется компрессионная терапия.
Прогноз и профилактика
Лимфангиомы являются доброкачественными лимфатическими пороками развития, а не истинными опухолями. Но приобретая крупные размеры, они способны провоцировать функциональные расстройства и приводить к развитию жизнеугрожающих состояний. Своевременная коррекция делает прогноз благоприятным, хотя риск рецидива все же существует. Учитывая преимущественно врожденный характер аномалий, мероприятия первичной профилактики не разработаны. Вероятность рецидивирующего течения уменьшается оптимальным выбором лечебной тактики.
1. Лимфангиома в практике акушера-гинеколога/ Корбут И.А. и др.// Проблемы здоровья и экологии. – 2016. – № 4(50).
2. Лимфангиомы брыжейки тонкой кишки у детей (обзор литературы и собственные клинические наблюдения)/ Шароев Т. А., Бурков И. В. и др.// Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2012 - №2.
3. Лечение лимфангиомы лазером на парах меди/ Ключарева С.В. и соавт.// Российский журнал кожных и венерических болезней. – 2016 - №9(6).
Опухоли слюнных желёз
Опухоли слюнных желез – различные по своему морфологическому строению новообразования малых и больших слюнных желез. Доброкачественные опухоли слюнных желез развиваются медленно и практически не дают клинических проявлений; злокачественные новообразования отличаются быстрым ростом и метастазированием, вызывают боли, изъязвление кожи над опухолью, паралич лицевой мускулатуры. Диагностика опухолей слюнных желез включает УЗИ, сиалографию, сиалосцинтиграфию, биопсию слюнных желез с цитологическим и морфологическим исследованием. Опухоли слюнных желез подлежат лечению хирургическим путем или комбинированному лечению.
Опухоли слюнных желез – доброкачественные, промежуточные и злокачественные новообразования, исходящие из малых или больших (околоушных, подчелюстных, подъязычных) слюнных желез или вторично поражающие их. Среди опухолевых процессов различных органов на долю опухолей слюнных желез приходится 0,5-1,5%. Опухоли слюнных желез могут развиваться в любом возрасте, однако наиболее часто возникают в возрасте 40-60 лет, в два раза чаще у женщин. Склонность опухолей слюнных желез к малигнизации, местному рецидивированию и метастазированию обусловливают интерес к ним не только со стороны хирургической стоматологии, но и онкологии.
Причины опухолей слюнных желез
Как и в случае с новообразованиями других локализаций, рассматривается этиологическая роль генных мутаций, гормональных факторов, неблагополучных воздействий внешней среды (чрезмерного ультрафиолетового облучения, частых рентгенологических исследований области головы и шеи, предшествующей терапии радиоактивным йодом по поводу гипертиреоза и пр.), курения. Высказывается мнение о возможных алиментарных факторах риска (высоком содержании холестерина в пище, недостатке витаминов, свежих овощей и фруктов в рационе и пр.).
Принято считать, что к группам профессионального риска по развитию злокачественных опухолей слюнных желез относятся работники деревообрабатывающей, металлургической, химической промышленности, парикмахерских и салонов красоты; производств, связанных с воздействием цементной пыли, керосина, компонентов никеля, свинца, хрома, кремния, асбеста и пр.
На основании клинико-морфологических показателей все опухоли слюнных желез делятся на три группы: доброкачественные, местно-деструирующие и злокачественные. Группу доброкачественных опухолей слюнных желез составляют эпителиальные (аденолимфомы, аденомы, смешанные опухоли) и неэпителиальные (хондромы, гемангиомы, невриномы, фибромы, липомы) соединительнотканные новообразования.
Местнодеструирующие (промежуточные) опухоли слюнных желез представлены цилиндромами, ацинозноклеточными и мукоэпителиальными опухолями. К числу злокачественных опухолей слюнных желез относятся эпителиальные (карциномы), неэпителиальные (саркомы), малигнизированные и метастатические (вторичные).
Для стадирования рака больших слюнных желез используется следующая классификация по системе TNM.
- Т0 – опухоль слюнной железы не выявляется
- Т1 – опухоль диаметром до 2 см не распространяется за пределы слюнной железы
- Т2 - опухоль диаметром до 4 см не распространяется за пределы слюнной железы
- ТЗ - опухоль диаметром от 4 до 6 см не распространяется за пределы слюнной железы либо распространяется за пределы слюнной железы без поражения лицевого нерва
- Т4 - опухоль слюнной железы диаметром более 6 см либо меньшего размера, но с распространением на основание черепа, лицевой нерв.
- N0 – отсутствие метастазов в регионарные лимфоузлы
- N1 – метастатическое поражение одного лимфоузла диаметром до 3 см
- N2 – метастатическое поражение одного или нескольких лимфоузлов диаметром 3-6 см
- N3 – метастатическое поражение одного или нескольких лимфоузлов диаметром более 6 см
- М0 – отсутствие отдаленных метастазов
- M1 – наличие отдаленных метастазов.
Симптомы опухолей слюнных желез
Доброкачественные опухоли слюнных желез
Наиболее частым представителем этой группы является смешанная опухоль слюнной железы или полиморфная аденома. Ее типичной локализацией служат околоушная, реже - подъязычная или поднижнечелюстная железа, малые слюнные железы щечной области. Опухоль растет медленно (многие годы), при этом может достигать значительных размеров и вызывать асимметрию лица. Полиморфная аденома не причиняет болевых ощущений, не вызывает пареза лицевого нерва. После удаления смешанная опухоль слюнной железы может рецидивировать; в 6% случаев возможна малигнизация.
Мономорфная аденома – доброкачественная эпителиальная опухоль слюнной железы; чаще развивается в выводных протоках желез. Клиническое течение аналогично полиморфной аденоме; диагноз обычно устанавливается после гистологического исследования удаленного новообразования. Характерной особенностью аденолимфомы является преимущественное поражение околоушной слюнной железы с непременным развитием ее реактивного воспаления.
Доброкачественные соединительнотканные опухоли слюнных желез встречаются реже эпителиальных. В детском возрасте среди них преобладают ангиомы (лимфангиомы, гемангиомы); невриномы и липомы могут возникать в любом возрасте. Неврогенные опухоли чаще возникают в околоушной слюнной железе, исходя из ветвей лицевого нерва. По клинико-морфологическим признакам ничем не отличаются от аналогичных опухолей других локализаций. Опухоли, прилежащие к глоточному отростку околоушной слюнной железы, могут вызывать дисфагию, оталгию, тризм.
Промежуточные опухоли слюнных желез
Цилиндромы, мукоэпидермоидные (мукоэпителиальные) и ацинозноклеточные опухоли слюнных желез характеризуются инфильтративным, местно-деструирующим ростом, поэтому относятся к новообразованиям промежуточного типа. Цилиндромы поражают преимущественно малые слюнные железы; другие опухоли - околоушные железы.
Обычно развиваются медленно, однако при определенных условиях приобретают все черты злокачественных опухолей – быстрый инвазивный рост, склонность к рецидивам, метастазирование в легкие и кости.
Злокачественные опухоли слюнных желез
Могут возникать как первично, так и в результате малигнизации доброкачественных и промежуточных опухолей слюнных желез.
Карциномы и саркомы слюнных желез быстро увеличиваются в размерах, инфильтрируют окружающие мягкие ткани (кожу, слизистую оболочку, мышцы). Кожа над опухолью может быть гиперемирована и изъязвлена. Характерными признаками являются боли, парез лицевого нерва, контрактуры жевательных мышц, увеличение регионарных лимфоузлов, наличие отдаленных метастазов.
Основу диагностики опухолей слюнных желез составляет комплекс клинических и инструментальных данных. При первичном осмотре пациента стоматологом или онкологом производится анализ жалоб, осмотр лица и полости рта, пальпация слюнных желез и лимфатических узлов. При этом особое внимание обращается на локализацию, форму, консистенцию, размеры, контуры, болезненность опухоли слюнных желез, амплитуду открывания рта, заинтересованность лицевого нерва.
Для распознавания опухолевых и неопухолевых поражений слюнных желез проводится дополнительная инструментальная диагностика – рентгенография черепа, УЗИ слюнных желез, сиалография, сиалосцинтиграфия. Наиболее достоверным методом верификации доброкачественных, промежуточных и злокачественных опухолей слюнных желез является морфологическая диагностика – пункция и цитологическое исследование мазка, биопсия слюнных желез и гистологическое исследование материала.
С целью уточнения стадии злокачественного процесса могут потребоваться КТ слюнных желез, УЗИ лимфатических узлов, рентгенография органов грудной клетки и др. Дифференциальная диагностика опухолей слюнных желез проводится с лимфаденитом, кистами слюнных желез, сиалолитиазом.
Лечение опухолей слюнных желез
Доброкачественные опухоли слюнных желез подлежат обязательному удалению. Объем оперативного вмешательства определяется локализацией новообразования и может включать энуклеацию опухоли, субтотальную резекцию или экстирпацию железы вместе с опухолью. При этом обязательно проведение интраоперационного гистологического исследования для решения вопроса о характере образования и адекватности объема операции.
Удаление опухолей околоушных слюнных желез связано с опасностью повреждения лицевого нерва, поэтому требует тщательного визуального контроля. Послеоперационными осложнениями могут служить парез или паралич мимических мышц, образование послеоперационных слюнных свищей.
При раке слюнных желез в большинстве случаев показано комбинированное лечение – предоперационная лучевая терапия с последующим хирургическим лечением в объеме субтотальной резекции или экстирпации слюнных желез с лимфаденэктомией и фасциально-футлярным иссечением клетчатки шеи. Химиотерапия при злокачественных опухолях слюнных желез не находит широкого применения ввиду своей малой эффективности.
Прогноз
Хирургическое лечение доброкачественных опухолей слюнных желез дает хорошие отдаленные результаты. Частота рецидивов составляет от 1,5 до 35%. Течение злокачественных опухолей слюнных желез неблагоприятное. Полное излечение достигается в 20-25% случаев; рецидивы возникают у 45% пациентов; метастазы выявляются почти в половине случаев. Наиболее агрессивное течение отмечается при раке подчелюстных желез.
Симптомы лимфангиомы слюнной железы и ее лечение
Симптомы рака слюнной железы и его диагностика
Код по МКБ-10: С07 - рак околоушной слюнной железы.
Код по МКБ-10: С08.0 - рак поднижнечелюстной слюнной железы.
Код по МКБ-10: С08.1 - рак подъязычной слюнной железы.
Код по МКБ-10: С08.8 - рак нескольких слюнных желез.
Код по МКБ-10: С08.9 - рак слюнной железы без уточнения.
Примерно в 25-30% случаев опухоли слюнных желез бывают злокачественными. Ниже перечислены признаки, свидетельствующие о злокачественной природе опухоли.
• Быстрый рост или периоды быстрого роста (исключение составляет аденоидно-кистозный рак, который растет очень медленно).
• Боль.
• Плотный инфильтрат, иногда изъязвление кожи или слизистой оболочки, ограниченная подвижность опухоли.
• Метастазы в шейные лимфатические узлы.
• Паралич лицевого нерва при опухолях околоушной железы.
P.S. Выживаемость больных, у которых опухоль вызвала паралич лицевого нерва или метастазировала в регионарные лимфатические узлы, снижена. Обычно чем меньше слюнная железа, тем больше вероятность, что плотная опухоль ее является злокачественной.
В таблицах ниже приведена классификация эпителиальных опухолей слюнных желез и классификация опухолей по системе TNM.

а) Ацинарно-клеточные опухоли:
- Клиническая картина. Клинические проявления обусловлены локальным ростом опухоли.
- Диагностика. Диагноз ставят на основании гистологического исследования. Клетки опухоли напоминают ацинозные клетки.
- Лечение. Для удаления опухоли необходима паротидэктомия, так как при более ограниченном объеме операции частота рецидивов очень высока. Вопрос о том, сохранить ли лицевой нерв или ту или иную его ветвь, решают на основании нейромониторинга, клинической картины и интраоперационных данных. Иссечение околоушной железы дополняют шейной лимфодиссекцией.
- Клиническое течение и прогноз. Ацинарно-клеточная опухоль является злокачественной, но прогноз у больных с этой опухолью более благоприятный, чем при раке. Метастазирование в регионарные лимфатические узлы и отдаленные органы не характерно и иногда наблюдается в поздней стадии опухолевого процесса. Максимальная заболеваемость приходится на возраст 30-60 лет. Пятилетняя и 15-летняя выживаемость составляет 75 и 55% соответствен но.

б) Мукоэпидермоидные опухоли слюнной железы:
- Клиническое течение. Если степень дифференцировки этих опухолей высокая, они растут медленно, в то время как при низкой степени дифференцировки - очень быстро, вызывают паралич лицевого нерва и в 40-50% случаев метастазируют в регионарные лимфатические узлы. При низкодифференцированных мукоэпидермоидных опухолях повышена также частота метастазирования в отдаленные органы.
- Причины и механизмы развития. Следует отличать высокодифференцированные мукоэпидермоидные опухоли (75%) от низкодифференцированных (25%).
Градация опухоли по степени дифференцировки определяется отношением количества эпидермоидных клеток к слизистым. При опухолях, в которых превалируют слизистые клетки, прогноз более благоприятный. В большинстве случаев поражаются околоушная и малые слюнные железы. Максимальная заболеваемость приходится на возраст 40-50 лет, но опухоль может развиться и в детском возрасте.
- Диагноз ставят на основании результатов гистологического исследования.
- Лечение. Независимо от степени дифференцировки выполняют паротидэктомию. При высокодифференцированных опухолях показана также шейная лимфодиссекция. Вопрос о резекции и реконструкции лицевого нерва или его ветвей решают в каждом случае индивидуально.
- Прогноз. Пятилетняя выживаемость после удаления высокодифференцированной мукоэпидермоидной опухоли равна примерно 90%, однако при низкодифференцированной опухоли прогноз существенно хуже.
в) Аденоидно-кистозный рак (цилиндрома) слюнной железы:
- Клиническая картина. Опухоль обычно растет медленно, но иногда отмечается молниеносное течение. Типичными симптомами являются боль и парестезии. Паралич лицевого нерва наблюдается примерно у 25% больных. Часто появляются симптомы поражения ЧН, особенно если опухоль распространяется на основание черепа, прорастая в ЧН V, VII, IX и XII.
Метастазы в регионарных узлах выявляют у 15% больных на момент установления диагноза. Часто (примерно у 20% больных) выявляют также гематогенные метастазы в печень и кости.
- Этиология и патогенез. Гистологически аденоидно-кистозный рак состоит из эпителия и миоэпителиальных клеток примитивных протоков. Эти клетки образуют железисто-кистозные ситовидные гнезда, а также солидные трабекулярные структуры. Старый термин «цилиндрома», употреблявшийся для обозначения аденоидно-кистозного рака, вызывал недостаточно серьезное отношение к этой опухоли и поэтому им больше не пользуются.
По существу опухоль является отчасти злокачественной, так как из-за особенностей роста она вызывает экстенсивную местную диффузную периваскулярную и периневральную инфильтрацию. Аденоидно-кистозный рак может метастазировать в грудную полость, а также рецидивировать спустя длительный период после операции.
Аденоидно-кистозный рак относительно часто исходит из малых слюнных желез, расположенных на нёбе. Следующими по частоте поражения являются подъязычная, поднижнечелюстная и околоушная железы. Средний возраст больных составляет 55+10 лет.
- Диагностика. С помощью МРТ можно определить размеры и локализацию опухоли, а также выявить периневральное распространение. Для подтверждения диагноза выполняют гистологическое исследование, например материала, полученного при биопсии тонкой иглой.
- Лечение. Перед выполнением хирургического вмешательства следует исключить гематогенные метастазы в легкие и кости. Единственный шанс на излечение дает первичная радикальная операция, характер которой зависит от локализации опухоли. При поражении околоушной железы следует резецировать лицевой нерв и затем восстановить его непрерывность с помощью свободного трансплантата. Первичная лучевая терапия аденоидно-кистозного рака по сравнению с хирургическим лечением менее эффективна.
Обычно используют нейтронное излучение. Показанием к лучевой терапии является нерезектабельная или рецидивная опухоль. После операции всем больным проводят курс лучевой или химиотерапии. Если опухоль удалось иссечь полностью и она соответствовала стадии Т1 или Т2 и N0, то от послеоперационной лучевой терапии можно воздержаться.
- Прогноз и течение. Локорегионарная инфильтрация, раннее метастазирование в регионарные лимфатические узлы и отдаленные органы, в частности легкие, головной мозг и кости, и отсутствие эффекта от лучевой и химиотерапии обусловливают неблагоприятный прогноз. Случаи длительного выживания (10 лет и более), даже если были выявлены отдаленные метастазы, не являются исключительными. Выявить связь между 5-летней выживаемостью и какими-либо особенностями аденоидно-кистозного рака не удалось, он всегда приводит к смерти.
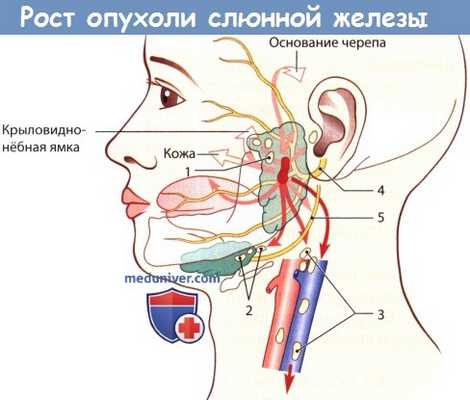
Направления роста опухолей околоушной железы.
Светло-оранжевая стрелка: распространение путем прорастания в соседние ткани; оранжевая стрелка:
лимфогенное метастазирование; красная стрелка: гематогенное метастазирование.
1 - интра- и перипаротидное распространение опухоли; 2 - распространение в поднижнечелюстное пространство;
3 - метастазы в яремные лимфатические узлы; 4 - лицевой нерв; 5 - подъязычный нерв.
г) Аденокарцинома слюнной железы. Папиллярный и слизистый рак исходит из эпителия протоков слюнной железы, инфильтрируя и разрушая ее ткань. Опухоль одинаково часто встречается у мужчин и женщин. Часто отмечаются боль, паралич лицевого нерва и метастазы в шейные лимфатические узлы.
д) Плоскоклеточный рак слюнной железы. Плоскоклеточный рак характеризуется быстрым инфильтрирующим ростом и поражает в основном околоушную железу. На его долю приходится 5-10% всех опухолей околоушной железы. Регионарные метастазы на момент установления диагноза отмечаются примерно у трети больных.
P.S. Прежде чем поставить диагноз плоскоклеточного рака околоушной железы, следует убедиться, что он не является результатом метастазирования в лимфатические узлы околоушной железы первичной опухоли, растущей в других органах или тканях головы и шеи.
е) Рак в плеоморфной аденоме слюнной железы:
- Клиническая картина. Больные часто имеют характерный анамнез. В большинстве случаев опухоль растет годами, вызывая лишь косметический дефект. На определенном этапе опухоль начинает быстро расти, появляются боль, часто иррадиирующая в ухо, полный паралич лицевого нерва или отдельных его ветвей. У 25% больных появляются метастазы в регионарные лимфатические узлы, инфильтрация кожи опухолью и ее изъязвление.
- Этиология и патогенез. Плеоморфная аденома редко растет как первичная опухоль. В настоящее время полагают, что ее злокачественная трансформация происходит после длительного латентного периода, особенно если в опухоли мало стромы. Примерно 3-5% плеоморфных аденом подвергаются злокачественному перерождению, причем чем длительнее анамнез, тем чаще это происходит. Поэтому больные со злокачественной плеоморфной аденомой в среднем на 10 лет старше больных с доброкачественным ее вариантом.
- Диагностика. Диагноз ставят на основании анамнеза, клинической картины, включающей паралич лицевого нерва, поражения метастазами регионарных лимфатических узлов, результатов интра- и постоперационного гистологических исследований.
- Лечение состоит в радикальной паротидэктомии с полным иссечением околоушной железы в пределах здоровой ткани в сочетании с иссечением единым блоком шейных лимфатических узлов с подкожной жировой клетчаткой.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Схема лечения рака слюнной железы
С учетом специфических биологических особенностей опухолей слюнных желез и накопленного клинического опыта их лечения. Как при доброкачественных, так и при злокачественных опухолях первичная операция всегда определяет успех лечения (как, например, при плеоморфной аденоме) или создает предпосылки для выживания больного (например, при аденоидно-кистозном раке). Лучевая терапия при доброкачественных эпителиальных опухолях нецелесообразна.
Лучевая терапия как самостоятельный метод лечения злокачественных опухолей слюнных желез уступает по своим результатам хирургическому лечению. Тем не менее, лучевая терапия показана при неоперабельных опухолях, а также опухолях, которые невозможно удалить в полном объеме, и особенно при злокачественных лимфомах.
Объем операции определяется локализацией опухоли, степенью ее распространения и особенно состоянием соседних анатомических структур, таких как лицевой, подъязычный и язычный нервы, глотка, содержимое каротидного фасциального влагалища, наружный слуховой проход, основание черепа, кости лицевого черепа, лимфатические узлы и кожа.
Сохранение лицевого нерва или его резекция с последующей реконструкцией с помощью аутовенозного трансплантата явилось существенным усовершенствованием хирургического лечения заболеваний околоушной железы.
P.S. Метастазы в лимфатические узлы из первичной опухоли глаза, например меланомы, или других областей головы и шеи симулируют первичную опухоль больших слюнных желез, особенно околоушной, в частности, если первичная опухоль (например, плоскоклеточный рак кожи) ранее была удалена хирургическим путем или подвергнута облучению и послеоперационный рубец или лучевой дерматит расположены на волосистой части головы и скрыты волосами.
Шейная лимфодиссекция показана при аденоидно-кистозном и других типах рака, низкодифференцированной мукоэпидермоидной опухоли, раке в плеоморфной аденоме, метастазах рака кожи лица или волосистой части головы в лимфатические узлы околоушной железы.
Первым эшелоном регионарных лимфатических узлов являются лимфатические узлы, расположенные в ткани околоушной железы или окружающие ее, а также подчелюстные лимфатические узлы. Следующим эшелоном являются глубокие шейные лимфатические узлы. Относительно часто, особенно при аденоидно-кистозном раке, наблюдаются также гематогенные метастазы в другие органы.
P.S. Распространение опухоли, особенно аденоидно-кистозного рака, на соседние ткани вдоль нервов и сосудов происходит настолько быстро, что прогноз остается неблагоприятным даже после обширной резекции слюнной железы.
Юридические аспекты. Перед выполнением операции на околоушной железе больного следует предупредить о возможности повреждения лицевого нерва и последствиях такого повреждения. Следует также предупредить больного о возможности формирования слюнного свища и развития синдрома Фрей.
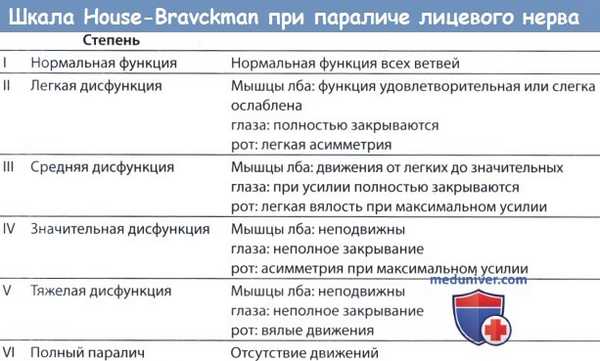
Оценка паралича лицевого нерва по шкале House-Brackman
Гистологический диагноз, стадирование и отдаленный период рака слюнной железы
Гистологический диагноз позволяет судить о биологической активности опухоли и ее злокачественном потенциале, что имеет решающее значение для прогноза. Опыт показал, что патоморфологам трудно бывает дать заключение на основании гистологического исследования иссеченной ткани.
Перед началом лечения с помощью КТ или МРТ (в зависимости от пораженной области) определяют размер злокачественной опухоли и степень поражения лимфатических узлов, по которой судят о стадии опухолевого процесса. КТ выполняют с шагом исследования 3-5 мм от основания черепа до верхней апертуры грудной клетки с введением контрастного вещества.
Рентгенографию грудной клетки в двух проекциях выполняют при определении стадии опухолевого процесса и в отдаленном периоде после завершения лечения. Гораздо более информативной является КТ грудной клетки, которую выполняют до начала лечения и ежегодно после лечения. Перед началом лечения рекомендуется также КТ органов брюшной полости, и, если метастазы в брюшной полости отсутствуют, в дальнейшем достаточно выполнять лишь контрольное УЗИ.
Сцинтиграфию при определении стадии опухоли выполняют для исключения или подтверждения метастазов в кости. ПЭТ и КТ выполняют в особых случаях, например когда выявить первичную опухоль при наличии метастазов не удается.
Отдаленный период. Первое контрольное исследование с помощью МРТ и КТ выполняют через 3 мес. после операции или завершения курса химиоили лучевой терапии и в дальнейшем ежегодно.
Основы хирургического лечения рака слюнной железы
а) Поверхностная резекция околоушной железы при доброкачественной опухоли с сохранением лицевого нерва. Кпереди от ушной раковины или позади нее выполняют S-образный или Y-образный разрез, который продолжают вниз вдоль грудино-ключично-сосцевидной мышцы. Идентифицируют основной ствол лицевого нерва на 5 мм ниже верхушки треугольного хряща козелка («стрелка») и прослеживают его до деления на ветви. Ствол лицевого нерва можно обнажить и в области барабанно-сосцевидной щели, выделяя его в медиальном направлении на 6-8 мм, а еще лучше - обнажив передний край грудино-ключично-сосцевидной мышцы и заднее брюшко двубрюшной мышцы.
Биссектриса угла, образуемого краями этих мышц, соответствует ходу ствола лицевого нерва. Ветви лицевого нерва выделяют к периферии с помощью бинокулярной лупы или операционного микроскопа. Электростимуляция существенно облегчает идентификацию ветвей лицевого нерва во время операции.
Объем операции (поверхностная резекция околоушной железы или тотальная паротидэктомия с сохранением лицевого нерва) определяется размером и локализацией опухоли.
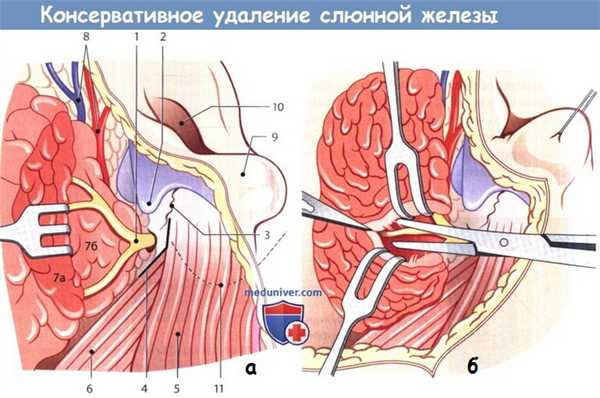
а - Консервативная паротидэктомия.
Места, где можно обнажить ствол лицевого нерва (1); верхушка треугольного хряща козелка («стрелка») (2);
барабанно-сосцевидная щель (3); угол (4) между передним краем грудино-ключично-сосцевидной мышцы (5) и задним брюшком двубрюшной мышцы (6).
Поверхностная доля околоушной железы (7а); глубокая доля околоушной железы (7б);
поверхностные височные артерия и вена (8); отведенная кверху мочка уха (9);
вход в наружный слуховой проход (10); верхушка сосцевидного отростка (11).
б - Микрохирургическое выделение лицевого нерва между поверхностной и глубокой долями околоушной железы.
б) Радикальная паротидэктомия при злокачественных опухолях. Объем операции определяется размером и локализацией опухоли и при необходимости включает мандибулэктомию, петрозэктомию, резекцию супра- и перигландулярной кожи и шейную лимфодиссекцию. Резекция лицевого нерва обязательна, если имеет место его парез или полный паралич. Поскольку опухолевые клетки проникают в оболочку нерва, особенно при аденоидно-кистозном раке, резецировать лицевой нерв следует почти всегда, даже если нет клинических признаков паралича.
При параличе лицевого нерва, возникшем после операции, выполняют пластику нерва с помощью аутотрансплантата или накладывают поддерживающую повязку на пораженную часть лица.
в) Иссечение поднижнечелюстной железы. Разрез кожи выполняют на 2 см ниже и параллельно горизонтальной ветви нижней челюсти. Диссекцию осуществляют вниз по направлению к поднижнечелюстной железе, начиная у заднего ее края. Чтобы избежать повреждения краевой нижнечелюстной ветви лицевого нерва, иннервирующего нижнюю губу, лицевые артерию и вену пересекают между лигатурами и выделяют до пересечения с нервом.
Сохранить эту ветвь можно также, тщательно отсепарировав подкожную мышцу от поднижнечелюстной фасции; ветвь расположена на нижней поверхности мышцы. Для сохранения подъязычного и язычного нервов осторожно выделяют капсулу поднижнечелюстной железы, чтобы не повредить ее, а если необходимо, то выделяют сами нервы. Выводной проток железы перевязывают кпереди от нее, после того как она полностью выделена.
Принципы, которых придерживаются при радикальной паротидэктомии, применимы также при удалении поднижнечелюстной железы, пораженной злокачественной опухолью.
Читайте также:
- Образование оболочек яичка. Формирование семявыносящего протока
- Солитарный полип носа, пазухи - лучевая диагностика
- Признаки аневризмы аорты. Смещение и сдавление органов при аневризме аорты
- Международные классификации меланом кожи.
- Клиника калифорнийского энцефалита. Диагностика и лечение калифорнийского энцефалита
