Советы при аорто-коронарном шунтировании (АКШ)
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Советы при аорто-коронарном шунтировании (АКШ)
1. Что такое стенокардия? Каковы причины стенокардии?
Стенокардия является отражением ишемии миокарда (ишемической болезни сердца — ИБС). Больные часто описывают свои ощущения как сдавление, удушье и стеснение в груди. Стенокардия обычно вызывается дисбалансом между снабжением миокарда кислородом и потребностью в нем. Классическим представителем заболевания является мужчина (мужчины страдают ИБС в 4 раза чаще женщин), убирающий холодным поздним вечером снег после плотного ужина и драки с женой.
2. Как лечится стенокардия?
Лечение стенокардии заключается в лекарственной терапии или реваскуляризации миокарда. Лекарственная терапия направлена па снижение потребности миокарда в кислороде. Стратегическое лечение включает нитраты (нитроглицерин, изосорбид), которые минимально расширяют коронарные артерии, по также снижают артериальное давление (постнагрузку) и, следовательно, потребность миокарда в кислороде; бета-адреноблокаторы, снижающие частоту сердечных сокращений, сократительную способность сердца и постнагрузку; и блокаторы кальциевых каналов, снижающие ностнагрузку и предотвращающие спазмирование коронарных артерий.
Важную роль также играет аспирин (антитромбоцитарное действие).
Если стенокардия резистентна к лекарственной терапии, может потребоваться реваскуляризация миокарда путем чрескожной чреспросветной коронаропластики (ЧЧКП) с установкой стента или без таковой либо аортокоронарное шунтирование (АКШ).
3. Каковы показания к АКШ?
а) Стеноз левой коронарной артерии. Стеноз левой коронарной артерии более чем па 50% является плохим прогностическим фактором для больных, получающих лекарственную терапию. Левая коронарная артерия кровосиабжает значительную часть миокарда, поэтому ЧЧКП очень рискованна. Даже у асимитоматичиых больных коэффициент выживаемости значительно повышается после АКШ.
б) ИБС с поражением трех сосудов (70% стеноз) и с угнетением функции левого желудочка или ИБС с поражением двух сосудов и проксимальной части передней нисходящей ветви левой коронарной артерии. Рандомизированные исследования показали, что у больных с трехсосудистым поражением и угнетением функции левого желудочка выживаемость после АКШ гораздо выше, чем при лекарственной терапии.
АКШ также обеспечивает более высокую выживаемость при двухсосудистом поражении и стенозе проксимальной части передней нисходящей ветви левой коронарной артерии в 95% и более. Однако серьезную проблему представляют больные с угнетенной функцией левого желудочка: так при исходном снижении фракции выброса ниже 30% оперативная летальность повышается.
в) Стенокардия, резистентная к интенсивной лекарственной терапии. Больные, имеющие ограничения в образе жизни из-за ИБС, являются кандидатами на АКШ. Результаты хирургических вмешательств на коронарных артериях показывают, что у прооперированных больных менее выражены симптомы стенокардии, в меньшей степени ограничена жизненная активность и объективно повышается толерантность к физической нагрузке но сравнению с больными, получающими лекарственную терапию.
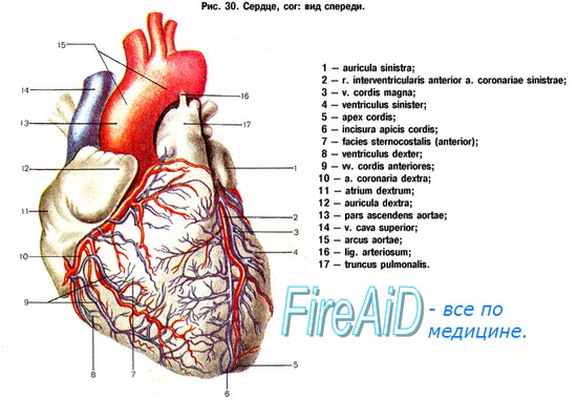
4. В чем заключается АКШ?
Аорто-коронарное шунтирование (АКШ) является шунтирующей операцией, которая может выполняться как в условиях экстракорпорального кровообращения, так и без пего. Левая внутренняя маммарная артерия выполняет роль трубчатого трансплантата. Экстракорпоральное кровообращение подключается путем канюляции восходящей аорты и правого предсердия, а сердце останавливается путем холодовой кардиоплегии.
Сегменты большой подкожной вены ноги разворачиваются и сшиваются с проксимальной (приточной) частью обходного анастомоза, берущего начало из восходящей аорты, а периферическая (отточная) часть обходного анастомоза соединяется с коронарной артерией дистальнее места облитерации.
Левая внутренняя маммарная артерия обычно сшивается с проксимальной частью передней нисходящей ветви левой коронарной артерии. Когда наложение анастомозов закончено, восстанавливается самостоятельное кровообращение, и разрез грудной клетки зашивается. Обычно накладывается 1-6 шунтов (отсюда термины "тройное" или "четвертное" шунтирование).
5. Улучшает ли АКШ функцию миокарда?
Да. При помощи аорто-коронарного шунтирования (АКШ) улучшается функция гибернирующего миокарда. Под гибернацией миокарда понимают обратимое снижение контрактильной функции сердечной мышцы, вызванное недостаточностью коронарного кровотока, при сохранении жизнеспособности миокарда. У некоторых больных с общей систолической дисфункцией миокарда после АКШ наблюдается значительное улучшение его сократительной функции.
6. Помогает ли АКШ при застойной сердечной недостаточности?
Иногда. АКШ облегчает симптомы застойной сердечной недостаточности, вызванные ишемической дисфункцией миокарда. Напротив, если сердечная недостаточность вызвана длительно существующей инфарктной зоной (постинфарктным рубцом), АКШ не дает хороших результатов. Во время предоперационного обследования необходимо оценить жизнеспособность нефункционирующего миокарда. Остаточное перераспределение радиоизотопа при таллийном сканировании помогает определить еще жизнеспособные сегменты миокарда.
7. Помогает ли АКШ предотвратить желудочковые аритмии?
Нет. Большинство желудочковых аритмий при ИБС возникают на границе возбудимого миокарда, окружающего зону инфаркта. Больным с жизнеугрожающими желудочковыми тахиаритмиями показана имплантация автоматического сердечного дефибриллятора (AICD).
8. В чем разница между ЧЧКП и АКШ?
Шесть рандомизированных контрольных клинических исследований были посвящены сравнению результатов ЧЧКП и АКШ. Хотя в совокупности исследование охватывало более 4700 больных, 75% из них, изначально удовлетворявших критериям отбора, впоследствии были исключены из исследования, поскольку страдали ИБС с поражением нескольких сосудов, когда проведение ЧЧКП не рекомендуется.
В результате этих исследований было выделено несколько важных фактов. В 5 из 6 проведенных исследований общие показатели летальности и заболеваемости инфарктом миокарда после АКШ и ЧЧКП не отличались. Только в одном из исследований, проведенном в Германии (German Angioplasty Bypass Surgery Investigational Study), общее количество смертей и случаев инфаркта миокарда в ближайшем послеоперационном периоде было выше в группе АКШ.
Основное различие между двумя стратегиями лечения заключалось в избавлении от стенокардии и необходимости повторных хирургических вмешательств. В общей сложности 40% больных, которым была выполнена ЧЧКП, потребовались повторные ЧЧКП или АКШ. В то же время только 5% больных после АКШ потребовались повторные операции. Также после АКШ приступы стенокардии развивались реже, чем после ЧЧКП.
Можно сделать бесспорный вывод, что рекомендации к проведению ЧЧКП или АКШ должны быть строго индивидуальны. Оба вида лечения не следует рассматривать как исключительные или противоречащие друг другу. Некоторым больным показано комбинация ЧЧКП и АКШ. АКШ позволяет достичь более стойкой реваскуляризации, хотя существует риск интраоперационных осложнений.
9. Какова примерная проходимость сосудов?
• Шунт из внутренней маммарной 90%-проходимость через 10 лет артерии
• Шунт из большой подкожной 50%-проходимость через 10 лет вены ноги
• ЧЧКП стенозированного сосуда 60%-проходимость через 6 месяцев
• ЧЧКП + стент 80%-проходимость через 6 месяцев
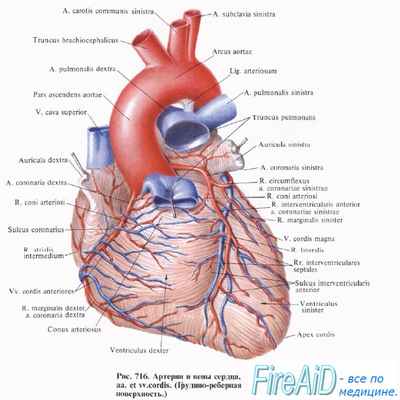
10. Каковы хирургические и технические проблемы, возникающие при АКШ?
Хирургические осложнения в широком смысле включают технические проблемы с наложением анастомоза, осложнения со стороны грудины и осложнения в области разреза после забора подкожной вены ноги. Технические проблемы с наложением анастомоза коронарной артерии приводят к инфаркту миокарда. Осложнения со стороны грудины обычно закапчиваются сепсисом и полиорганной недостаточностью. Разрезы на ноге при заборе большой подкожной вены в послеоперационном периоде могут вызвать отек, инфекцию и боль в конечности.
11. Каков риск АКШ? Какие сопутствующие факторы повышают оперативный риск АКШ?
Оценка оперативного риска является важнейшей задачей хирурга перед реваскуляризацией. Общество торакальных хирургов и Совет Ветеранов разработали и внедрили две большие базы данных. К факторам, повышающим оперативный риск при АКШ, относятся пониженная фракция выброса левого желудочка до операции (экстренной или плановой), возраст больного, заболевания периферических сосудов, хроническое обструктивное заболевание легких и декомпенсированная сердечная недостаточность к моменту операции.
Эти сопутствующие факторы имеют наиболее важное значение для исхода операции. Проще говоря, общие показатели летальности при АКШ могут ввести в заблуждение. Так, хирург А и хирург Б могут выполнять идентичные операции, но иметь различные показатели общей летальности, если хирург А оперирует молодых атлетов, страдающих ИБС, а хирург Б — пожилых людей с пассивным образом жизни, повышенного питания и выкуривающих по 2 пачки сигарет в день. Оценка сопутствующих факторов риска дает более точное представление, насколько наблюдаемый исход операции был прогнозируем.
12. Какие действия следует предпринять, если больного не удается отключить от экстракорпорального кровообращения?
Фактически хирург имеет дело с шоком. Как и в случае с гиповолемическим шоком (при огнестрельном повреждении аорты), основные мероприятия заключаются в следующем:
а) Восстановление объема циркулирующей крови до оптимальных значений давления наполнения в левом и правом желудочках.
б) После нормализации давления наполнения начните инотропную поддержку.
в) Введите струйно инотропный препарат до появления признаков интоксикации (обычно желудочковой тахиаритмии) и начните внутриаортальную баллонную контриульсацию. Последним шагом является введение вспомогательных устройств для левого и/или правого желудочка. Они могут поддержать кровообращение, способствуя функциональному восстановлению миокарда.
13. Все ли артериальные шунты имеют преимущество при реваскуляризации?
Сделанный на основании наблюдений логический вывод, что внутренняя маммарная артерия сохраняет более высокую проходимость по сравнению с подкожной веной ноги, пробудил интерес к тотальной артериальной реваскуляризации. Вместо подкожных вен ног некоторые хирурги в качестве шунтов используют правую внутреннюю маммарную артерию, желудочно-сальниковую артерию и лучевую артерию.
Убедительные данные свидетельствуют о том, что использование в качестве шунта левой внутренней маммарной артерии значительно снижает легальность и сокращает количество рецидивов стенокардии. Данные, свидетельствующие в пользу тотальной артериальной реваскуляризации, не столь очевидны.
14. Обязательно ли при АКШ "разрезать больного пополам"? Существуют ли менее инвазивные хирургические методики?
Параллельно с внедрением минимально инвазивных хирургических методик в общей хирургии (например, лапароскопическая холицистэктомия), возник интерес к менее травматичным операциям на коронарных артериях. Сейчас возможно выполнить АКШ без экстракорпорального кровообращения через небольшой разрез грудины. Эта методика получила название минимально инвазивного прямого аортокоронарного шунтирования (MIDCAB). Специальная платформа стабилизирует эпикардиальную поверхность коронарной артерии для наложения анастомоза.
Сердце продолжает биться под этой платформой и поэтому можно обойтись без экстракорпорального кровообращения.
15. Какие виды лечения применяются у больных с упорной стенокардией, которым не показано АКШ?
Для больных с оптимально подобранной лекарственной терапией, которым не показано АКШ (из-за тяжелой сопутствующей патологии или неудовлетворительного состояния коронарной артерии для шунтирования) альтернативным методом лечения является трансмиокардиальная реваскуляризация. При трансмиокардиальной реваскуляризации используется лазер для прожигания небольших отверстий из эндокарда в эпикард.
Хотя раньше считалось, что лазер доставляет кровь из эндокардиальной капиллярной сети в миокард, многочисленные наблюдения доказывают, что образуемые лазером каналы тромбируются в течение 24 часов и впоследствии окклюзируются. Таким образом, предполагается, что энергия лазера вызывает воспалительную реакцию с возрастанием роли ангиогенных факторов (фактор роста эндотелия сосудов, бета-фактор роста опухолей, фибробластический фактор роста). Хотя многообещающие экспериментальные данные говорят в пользу трансмиокардиалыюй реваскуляризации, широкомасштабные клинические исследования еще не закончены.
Учебное видео кровоснабжения сердца (анатомии артерий и вен)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Памятка пациенту при операции аортокоронарного шунтирования
Считаем необходимым перед операцией коронарного шунтирования представить Вам сокращенный вариант пособия для больного, которому предстоит операция коронарного шунтирования. В нем даны очень важные советы по многим вопросам предстоящей Вам операции.
В пособии в краткой форме представлены советы и подсказки, использование которых обеспечит Вам более спокойное и эффективное прохождение послеоперационного периода, поможет Вам избежать многих ошибок и неправильных действий, чреватых осложнениями. Это пособие понадобится Вам и в более поздние сроки после операции для улучшения отдаленных результатов операции.
С пожеланиями быстрейшего выздоровления!
Для тренировки дыхательной мускулатуры, наряду с использованием дыхательных упражнений, могут быть использованы различные дыхательные тренажеры, а также подручные средства, такие как трубочка, воздушный шарик, резиновая камера.
При их использовании рекомендуется дуть в трубочку, при этом сделать вдох как можно глубже, а выдох как можно дольше, засекая время выдоха. При последующих упражнениях стараться увеличить время выдоха. Кроме этого, дыхание через трубочку возможно осуществлять и следующим образом: вдох сделать в 3–4 небольших вдоха, как бы порциями, а выдох – спокойно равномерно; либо вдох – равномерно и глубоко, а выдох порциями в трубочку.
При использовании специальных тренажеров необходимо проконсультироваться с вашим лечащим врачом о возможности применения, и при его одобрении следовать инструкции, прилагаемой к данному тренажеру.
Один из очень важных моментов в предоперационном периоде - приобретение навыков дыхания животом, которое вам потребуется в раннем послеоперационном периоде для облегченного полноценного дыхания, улучшения газообмена и хорошего отхождения мокроты из легких:
- И.п. – лежа на постели или сидя на стуле, одна рука лежит на животе, другая – на груди, тело расслаблено: сделать спокойный вдох через нос, надувая живот, при этом рука, лежащая на животе, приподнимается, а вторая, на груди, остается неподвижной.
- Длительность вдоха – 2–3 с. При выдохе через полуоткрытый рот живот опускается. Длительность выдоха – 4–5 с.
- После выдоха не надо торопиться снова вдохнуть, а следует выдержать паузу около 3 с – до появления первого желания вдохнуть.
- В течение одного занятия необходимо выполнить от 5 до 10 повторений, не менее 4–5 подходов (раз) в день. Если вы курильщик, очень важно перестать курить как можно раньше перед операцией. Каждый день и даже час перед наркозом, которые вы проведете без сигареты, снизят вероятность появления проблем с легкими, возникающих после операции. Отказ от курения существенно улучшит и отдаленные результаты операции: коронарные шунты, сформированные при операции, будут работать долгие годы и избавят вас от болей в сердце и других проблем с вашим здоровьем. Помните, что, продолжая курить, вы можете значительно снизить эффективность операции.
Если ваша операция назначена на следующее утро, вам не разрешат пить и есть после 20 ч, если на послеобеденные часы – позволят съесть немного жидкой пищи рано утром в день операции. Обязательно в день операции примите все лекарственные препараты, которые назначил вам лечащий врач, и запейте их минимально необходимым количеством воды.
Еще одно из грозных осложнений в послеоперационном периоде – нагноение послеоперационной раны. Для профилактики данного осложнения с вечера вам необходимо вымыться с мылом (оно уменьшает количество находящихся на коже бактерий, тем самым снижая риск занесения инфекции).
Необходимо удалить волосы в день операции там, где намечаются разрезы (с грудной клетки, с ног от стопы до паха и с паховой области), методом электроэпиляции или с помощью депиляториев. При использовании депиляториев, для исключения аллергической реакции, накануне вечером нанесите небольшое количество крема на внутреннюю часть предплечья, при отсутствии покраснения (аллергической реакции) вы можете наносить его на необходимую область. Избегайте бритья кожи в области операции, так как при бритье происходит микроповреждение кожи и возможно образование пустул –микрогнойничков, что является очень хорошей средой для развития бактерий.
До операции вам обязательно необходимо позаботиться о наличии послеоперационного бандажа (корсета) для грудной клетки и, возможно, эластичных бинтов для перевязки голеней. Корсет (бандаж) предназначен для предупреждения расхождения двух половинок разрезанной грудины, а эластичные повязки – для покрытия раны голени после взятия из нее вашей вены, которая будет служить вам для поступления крови из аорты к мышце вашего сердца. Корсет и эластичные бинты уложите в ваших личных вещах таким образом, чтобы вам было легко достать их и начать ими пользоваться, как только вас переведут из реанимационного отделения в послеоперационную палату.
Перед тем как начать операцию, врачи подсоединят к вам специальные трубки (катетеры). Это необходимо, чтобы во время операции и сразу после нее постоянно наблюдать ваши жизненные показатели. Катетеры вводятся в артерии и вены после того, как вы заснете.
После операции. Проснувшись после операции, вы обнаружите во рту дыхательную трубку, соединенную с респиратором. Ни в коем случае не хватайтесь за нее и не пытайтесь выдернуть. Респиратор будет вам помогать дышать до тех пор, пока вы не сможете делать это самостоятельно. Как только дыхательная трубка будет удалена, вы сможете глубоко дышать и
откашляться, чтобы удалить мокроту из легких.
Не надо бояться кашля, благодаря ему из легких удаляется скопившаяся мокрота. Но для нормального заживления послеоперационной раны необходимо оберегать грудину и плечевой пояс от излишних нагрузок. Поэтому кашлять нужно правильно. Помните, что во время кашля послеоперационный бандаж (корсет) должен быть правильно застегнут на вашей грудной клетке.
При кашле необходимо руками обхватить себя за плечи и фиксировать грудную клетку, а кашлевые движения выполнять за счет мышц живота, стараясь сохранить грудную клетку неподвижной. Здесь вам пригодится дыхание животом. Для хорошей фиксации грудной клетки при кашле удобно пользоваться подушкой, крепко прижав ее к груди, как бы обняв ее.
В случае отсутствия подручного средства фиксировать грудную клетку можно ладонями.
Как правильно встать. После операции процесс вставания с постели является для организма самым сложным и тяжелым. Даже ходьба в этот период – более легкий процесс. Поэтому первый раз нужно вставать с помощью медицинского персонала. Помните, что нагрузка на плечевой пояс при вставании недопустима, поскольку может плохо сказаться на заживлении грудины. Если опираться на руки или подтягиваться руками при вставании, швы на грудине могут ослабнуть, что может привести к тяжелому осложнению, т.е. расхождению грудины.
Перед вставанием не забывайте застегивать корсет и соблюдайте определенные правила. При подъеме необходимо перекатиться на бок и затем спустить ноги с кровати, при помощи верхней части туловища и рук попробовать сесть.
Не спешите сразу вставать на ноги, для начала попробуйте поочередно надавливать стопами пол, как при ходьбе, и только после этого вставайте. Нельзя опираться двумя локтями сзади, поворачиваться на бок, не спуская на пол ног.
Как правильно ходить. После того как появилась уверенность в ногах, а происходит это быстро, надо ходить, но понемногу, гораздо меньше, чем до операции. В 1-й день после операции лучше ходить лишь по палате.
Если на следующий день ваше состояние будет более стабильным и вы будете способны присаживаться на стул, можно ходить по палате на короткое расстояние. Вас переведут в стационарную палату, где продолжат наблюдение за вами.
В стационарном отделении. В отделении ваша активность будет увеличиваться с каждым днем. В 1-й день после перевода из отделения реанимации лучше ходить по палате. На следующий день можно выходить в коридор. Ваша задача – ходить понемногу, без неприятных ощущений за грудиной. У кого-то это расстояние будет равно 5 м, у кого-то – 50 м, но одномоментно оно не должно превышать 150 м. В течение дня можно проходить от 1 до 15 раз. Ориентируйтесь на свое самочувствие. Вы должны продолжать делать дыхательные упражнения, выполнять дыхание животом для стимулирования кашля. Не забывайте держать подушку неподалеку и пользоваться ею при кашле. Вам необходимо продолжать начатые в палате интенсивной терапии упражнения для рук, ног и грудной клетки.
Вставание со стула: придвиньтесь на край стула, поставьте под собой ноги, попробуйте встать, используя мышцы ног.
Сидение: сидите прямо, обе ноги – на полу. Колени должны быть на уровне бедер. Не перекрещивайте ноги.
Поднятие предметов с пола: не сгибаясь в поясе, согните колени, вертикально опуская тело вниз; спина должна оставаться прямой.
С целью профилактики расхождения грудины в первые 2–3 мес не рекомендуется:
Советы при аорто-коронарном шунтировании (АКШ)
Коронарное шунтирование - операция на сердце, при которой одна или более заблокированных артерий шунтируются с помощью сосудистого трансплантата (шунта). Это делается для восстановления нормального кровотока в артериях сердца. Сосудистые трансплантаты (шунты) берутся у самих пациентов — это их собственные артерии и вены, расположенные в грудной стенке (внутренняя грудная артерия), в ноге (большая подкожная вена) и в руке (лучевая артерия). Шунты обходят место, где коронарная артерия заблокирована, и доставляют в заблокированную зону кровь, насыщенную кислородом. Операция уменьшает симптомы стенокардии и снижает риск инфарктов.
Как проходит операция
Вся операция в среднем длится около 4 - 5 часов, в зависимости от количества артерий, которые необходимо шунтировать. После того как вы уснете под наркозом, хирурги выделяют вены и подготавливают артерии для использования их в виде шунтов.
Существует несколько видов сосудистых трансплантатов (шунтов), которые используются для шунтирования коронарных артерий. Хирург определяет, какой именно вид шунта вам подойдет. Чаще всего для этого используется внутренняя грудная артерия (так называемая «маммария»). Лучевая артерия — другой широко используемый артериальный трансплантат (шунт).
Если лучевая артерия используется в виде шунта, то пациенту в послеоперационный период может понадобиться прием блокаторов кальциевых каналов в течение нескольких месяцев после операции. Эти лекарства помогают поддерживать артерию открытой. Иногда после операции бывает либо онемение в руке, либо потеря чувствительности в ограниченной зоне. Но это довольно редкое и быстро проходящее явление.
После того как подшивание шунтов закончено, аппарат искусственного кровообращения выключается, сердце начинает биться самостоятельно и кровообращение возвращается в нормальный режим. Перед закрытием грудной клетки с помощью специальной проволоки к сердцу подшиваются временные электроды для электростимуляции и устанавливаются дренажи. Затем ушивается кожа и подкожная клетчатка. Иногда требуется подключение кардиостимулятора к электродам для электростимуляции сердца, пока оно полностью не восстановит свой собственный ритм.
Пациенты переводятся в отделение реанимации и интенсивной терапии для постоянного наблюдения в среднем на 2 дня.
Послеоперационный период
Перед тем как вы покинете больницу после операции, вам объяснят, как вести себя в ближайшие 2-6 месяцев.
Если шов хорошо заживает и сухой, тогда можно принимать «быстрый» душ (не дольше 10 минут). Если швы на груди еще не сняты, стойте к душу спиной. Можно принять и ванну, но не нежьтесь в ней, а мойтесь побыстрее.
Вода должна быть теплой — не горячей и не холодной. Экстремальные температуры могут вызвать обморок.
Мойте шов обычном мылом, без отдушек и добавок, и не гелем. Намочите руку или мочалку мыльной водой и аккуратно пройдитесь по области шва вверх и вниз. Не растирайте шов мочалкой до тех пор, пока не сойдут все корочки и рана полностью не заживет. Не смазывайте его никакими мазями, если не было предписания врача.
Немедленно обратитесь к врачу, если появились признаки инфекции: увеличилось отделяемое из раны, края раны разошлись, шов покраснел и припух, температура поднялась выше 38 °С.
Первое время при активном движении вы будете ощущать дискомфорт в мышцах груди, в области шва и грудной клетке. Зуд, чувство скованности в области или нарушение чувствительности – нормальные явления после операции. Перед выпиской вам назначат обезболивающие и противовоспалительные средства.
Обязательно обратитесь к врачу, если у вас появилась подвижность в грудине или пощелкивание в грудине при движении.
- Во время отдыха старайтесь держать ногу повыше. Когда приляжете на диван или кровать, подложите под ноги несколько подушек. Также полезно лечь на пол, на какой-нибудь коврик, и положить ноги на диван. Если будете делать это регулярно, отеки заметно уменьшатся.
- Если до операции вы привыкли сидеть нога на ногу, то сейчас самое время отказаться от этой привычки. И старайтесь ежедневно выходить на прогулки, даже если ноги побаливают и отекают.
- Используйте компрессионный трикотаж.
Ваш врач скажет вам, как долго нужно принимать лекарства - на первых порах или пожизненно. Не проявляйте ненужных и опасных инициатив, принимая без ведома врача пищевые добавки или антибиотики в случае простуды. И строго соблюдайте дозировку уже назначенных препаратов.
После возвращения домой не спешите сразу вернуться к полноценной нагрузке. Наращивать ее нужно постепенно. Вы можете выполнять легкую работу по дому, но не стойте на одном месте более 15 минут.
Нельзя поднимать тяжести больше 5 килограммов, тянуть или толкать тяжелые предметы. Можно подни мать руки, если нужно что-то достать с полки или причесаться. Но нельзя слишком долго держать руки поднятыми.
При появлении даже незначительной усталости тут же отдохните. Не усердствуйте с ходьбой по лестнице, вполне достаточно одного спуска и одного подъема.
Не перенапрягайте себя - распределяйте нагрузку равномерно на весь день. Гуляйте ежедневно. Ваш врач или инструктор-реабилитолог подробно объяснит, сколько и как нужно гулять после возвращения домой.
Восстановительный период обычно длится 6-9 недель. Вернуться к работе можно только с ведома и разрешения врача.
Если у вас есть машина, врач скажет, когда вы сможете снова сесть за руль. Это произойдет не раньше, чем ваша грудина начнет срастаться и рефлексы полностью восстановятся. На это обычно уходит до 9 недель после операции.
Как быть с сексуальной жизнью после операции на сердце? Она не запрещена. Однако помните: энергия, необходимая для полового акта, равна энергии, затрачиваемой на подъем на один-два пролета по лестнице или прогулку на расстояние около 1 км в быстром темпе. Если подобная нагрузка вызывает у вас усталость и одышку, тогда с сексом не стоит спешить. И старайтесь выбирать позиции с наименьшей нагрузкой на грудину, руки и грудную клетку. Будьте реалистом - вам потребуется время, чтобы вернуться к полноценной и активной сексуальной жизни.
Очень важно достаточно отдыхать, чтобы избегать переутомления. К сожалению, у многих пациентов после операции нарушается сон. Нормальный режим сна вернется через несколько недель. Обратитесь к врачу, если недостаток сна отражается на вашем поведении или нормальный режим сна никак не восстанавливается.
После операции вполне может возникнуть депрессия или нервное напряжение. Временный упадок настроения - нормальное явление, которое постепенно сойдет на нет, когда вы втянетесь в свою обычную жизнь и работу. Негативные эмоции могут быть связаны с усталостью даже от небольшой нагрузки, что в послеоперационный период вполне естественно — ведь ваш организм восстанавливается.
Однако если подавленное настроение с каждым днем не слабеет, а только усиливается, обратитесь к врачу. Многие пациенты расстраиваются, потому что чувствуют после операции ухудшение памяти, а порой и снижение интеллекта. Это нормальное явление после операций на сердце. Весь организм, включая мозг, испытывает серьезный стресс во время операции. Со временем все восстановится, не расстраивайтесь. Не следует мучить себя, если на первых порах вам кажется, что нужно немедленно восстановить прежнюю форму. Избегайте умственного перенапряжения.
Сразу же после выписки из больницы вы должны обратиться к кардиологу по месту жительства. Сделать это нужно даже в том случае, если вас ничто не беспокоит. Специалист будет следить за ходом вашего выздоровления. Именно он определит время, когда вы сможете приступить к работе.
Откажитесь от курения. Следите за уровнем холестерина, артериальным давлением и весом.
После операции у вас какое-то время будет снижен аппетит. Это лишний повод есть чаще, но меньшими порциями. Все войдет в норму через несколько недель. Специальной диеты не требуется, но чтобы из-за сниженной активности не набрать лишний вес, нужно придерживаться некоторых правил.
Ешьте медленно и хорошо пережевывайте пищу. Почти каждый человек ест слишком быстро и в результате съедает больше, чем ему нужно. Если есть медленно и старательно и долго жевать, то в ваш желудок попадет гораздо меньше еды. Ведь для того чтобы мозг сигнализировал желудку, что вы больше не голодны, требуется приблизительно 20 минут. Сигнал о прекращении еды зависит от количества питательных веществ в крови, а не от объема пищи в желудке.
Если пища плохо пережевывается, она будет и плохо перевариваться. А в таком виде она не представляет собой никакой ценности, превращаясь в отходы, добавляющие токсины и в без того перегруженную пищеварительную систему
Чем дольше и тщательнее пережевывается пища, тем лучше она переваривается и тем больше питательных веществ в результате попадает в организм. Кроме того, вместе со слюной выделяются особые пищеварительные ферменты, которые служат для расщепления пищи, в результате чего желудок и кишечник будут работать с меньшей нагрузкой.
От «скорости» перекуса зависит и наше настроение. Если мы едим наспех, да еще испытываем психическое напряжение в силу каких-то посторонних причин, процесс пищеварения никогда не будет протекать должным образом. Сильно влияют на процесс пищеварения различные эмоции, такие как гнев, страх и горе. Так что если вы испытываете психическое напряжение или какие-то отрицательные эмоции, от еды лучше вообще воздержаться. Всегда старайтесь сделать так, чтобы прием пищи проходил в спокойной, приятной атмосфере и при этом у вас было бы хорошее настроение - это особенно важно после вашей операции.
Если у вас появятся неприятные ощущения в желудке или кишечнике, попробуйте съесть яблоко или кусочек апельсина. Хорошее действие оказывает зеленый чай, особенно с добавлением мяты. А еще прекрасно помогает медленная прогулка после еды.
Ешьте чуть меньше, чем нужно. Мы должны съедать ровно столько, сколько требуется телу, и ни грамма больше — иначе все излишки останутся в организме в виде жира, что после вашей операции совершенно нежелательно.
В современном мире люди едят много, а их организм в то же время постоянно недополучает важных питательных веществ. Продукты из «двадцатки лучших» наше тело самым лучшим образом может переварить и усвоить, но и с ними нужно соблюдать умеренность.
Лабораторные исследования на животных показали, что животные, которые получали пищу меньше нормы, обладали лучшей сопротивляемостью ко всевозможным заболеваниям и большей продолжительностью жизни, чем те, которые переедали. Это не значит, что нужно постоянно недоедать или отказаться от всех кулинарных пристрастий. Просто есть нужно в строго необходимом количестве и соответственно энерготратам.
Причина переедания заключается еще и в том, что в современный рацион по принципу «быстрого питания» входят продукты, которые по большей части лишены необходимых для организма питательных веществ: витаминов, минеральных соединений и ферментов. А когда клетки лишаются этих питательных веществ, они сигнализируют о необходимости дополнительной порции пищи. Так что переедание — это прямое следствие недополучения необходимых питательных веществ.
Кроме того, переедание заставляет пищеварительную систему работать с громадным напряжением, что требует от организма повышенного расхода энергии. В результате в течение нескольких часов после еды человек чувствует себя утомленным.
Как только вы перейдете на правильное питание, вы очень скоро заметите, как мало пищи в действительности требуется для нормального самочувствия. И тогда после еды вы будете испытывать чувство удовлетворения, а не дискомфорт. И в течение нескольких часов после еды вы не будете испытывать чувства голода, что позволит отказаться от привычных, но ненужных перекусов.
Разнообразьте свое питание. Потребление множества различных продуктов питания — это гарантия того, что вы получите все необходимые питательные вещества, включая витамины и минеральные соли, что поможет вашему организму быстрее восстановиться после операции.
Хороший способ создания многообразия — изменение цвета продуктов, которые вы едите. Также полезно в один прием съедать несколько видов овощей и фруктов — если у вас на тарелке будут находиться продукты самых разных цветов и оттенков, вы создадите эффект многообразия. Яркая окраска фрукта или овоща говорит о его высокой питательной ценности.
Не пропускайте очередной прием пищи. Завтрак лучше никогда не пропускать. Если вы откажетесь от завтрака, в течение дня это скажется на вашем настроении, запасе энергии и умственных способностях. Обычно человек, не успевший позавтракать, любит сделать перерыв на кофе, утолив при этом голод пирожными, булочками и конфетами. Тот, кто пропускает завтрак, переедает за обедом, и в результате весь остаток дня борется с сонливостью и чувством утомления. Нельзя пропускать и обед. Потому что когда наступает время ужина, пропустивший обед готов проглотить все подряд и с огромной скоростью. Кроме того, если вы пропускаете обед, к концу дня уровень сахара в крови сильно падает, а вместе с ним падает и ваш жизненный тонус.
Пищу следует принимать в определенные часы. Если вы будете есть, когда придется, это приведет либо к тому, что надо будет есть, когда организм еще не нуждается в пище, либо вы начнете есть, когда приступ голода станет непереносимым. В результате вы съедите куда больше, чем нужно для насыщения. А если часы трапезы будут всегда одни и те же, все будет поступать в нужных количествах и вовремя.
Это не значит, что есть нужно обязательно 3 раза в день. Иногда лучше есть 5-6 раз, но понемногу, а не 1-2 раза, но до отвала.
Всегда будьте умеренны в еде. В вашем послеоперационном рационе умеренность — ключевой момент. Любые излишества недопустимы. Не стоит превращаться в фанатика и ограничивать себя лишь одной категорией продуктов. Даже если вы очень любите фрукты и овощи, это не означает, что вы должны придерживаться строгого вегетарианства. Ведь важны все категории пищевых продуктов. Всевозможные случайные срывы и нарушения допустимы, если, конечно, они не носят регулярного характера и не превращаются со временем в привычку.
Если вы решили внести какие-то изменения в свой рацион, делайте это постепенно. Дайте организму время приспособиться к ним.
Если вы время от времени будете отступать от системы правильного питания, не впадайте в панику. Не все еще потеряно. Просто постарайтесь как можно быстрее вернуться к ней.
Аортокоронарное шунтирование (АКШ)
Эта операция является самым эффективным методом лечения ИБС и позволяет пациентам вернуться к нормальной активной жизни.
Пациенты часто чувствует себя намного лучше после перенесенной операции на коронарных артериях, так как их больше не беспокоят симптомы ишемической болезни сердца. Пациенты испытывают постепенное улучшение самочувствия после операции, так наиболее значимые изменения в их состоянии происходят после нескольких недель или месяцев.
Что необходимо знать каждому пациенту об операции АКШ
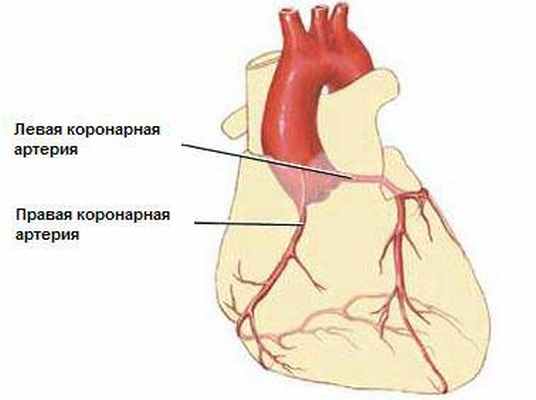
- Коронарные артерии сердца.
- Заболевания коронарных артерий (ИБС).
- Сигнальные симптомы.
- Диагностика заболеваний коронарных артерий.
- Как лечится ИБС.
- Аортокоронарное шунтирование (АКШ).
- Артерии и вены применяемые для шунтирования.
- Разновидности коронарного шунтирования.
- АКШ c искусственным кровообращением.
- АКШ без искусственного кровообращения.
- Этапы кардиохирургического лечения.
- До хирургического вмешательства.
- Операция.
- Послеоперационный период.
- Реабилитация.
Болезнь коронарных артерий (одно из проявлений клиники общего атеросклероза), приводит к недостаточному снабжению кровью сердечной мышцы и, как следствие, к ее повреждению. В настоящее время число больных, страдающих от ИБС, постоянно увеличивается - миллионы людей в мире болеют ею.
Десятилетиями терапевты и кардиологи пытались улучшить снабжение сердца кровью при помощи лекарственных препаратов, расширяющих коронарные артерии.
Аортокоронарное шунтирование (АКШ) - это общепринятый хирургический способ лечения заболевания. Данный метод уже давно подтвердил свою безопасность и эффективность. За десятилетия накоплен большой опыт и достигнуты значительные успехи в выполнении этих операций. АКШ является сегодня широко распространенной и достаточно простой операцией.
Постоянное совершенствование хирургической техники и применение последних достижений медицины, позволяет хирургам выполнять операции с меньшей травмой для пациента. Все это способствует уменьшению длительности пребывания пациента на больничной койке и ускоряет его выздоровление.
Как лечится ИБС
Каждый год растет число пациентов с ИБС, которым необходимо лечение, направленное на увеличение кровотока к сердечной мышце. Это лечение может включать медикаментозную терапию, ангиопластику или хирургическое вмешательство.
Лекарственные препараты способствуют дилятации (расширению) коронарных артерий, увеличивая, таким образом, доставку кислорода (через кровь) к окружающим тканям сердца. Ангиопластика - это процедура, при которой используется катетер, который раздавливает бляшку в артерии. Также в артерию после ангиопластики можно установить маленькое устройство, которое называется стент. Этот коронарный стент дает уверенностью в том, что артерия останется открытой.
Коронарное шунтирование (АКШ) - это хирургическая процедура, направленная на восстановление кровоснабжения миокарда. Суть ее будет изложена ниже.
Аортокоронарное шунтирование (АКШ)
АКШ - это хирургическое вмешательство, в результате которого восстанавливается кровоток сердца ниже места сужения сосуда. При этой хирургической манипуляции вокруг места сужения создают другой путь для кровотока к той части сердца, которая не снабжалась кровью.
Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, он пройдёт по средней линии грудины. Второй разрез или разрезы, обычно выполняют на ногах. Именно там хирурги возьмут отрезок вены, которая будет использована для шунтирования.
Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно "чистыми", не пораженными атеросклерозом.
Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены с ноги обычно не возникает каких либо проблем в дальнейшем. Кровообращение не нарушается.
В первые недели после операции у больного может немного побаливать нога, особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
Наиболее частым и предпочтительным для шунтирования используется внутренняя грудная и лучевая артерии. Это обеспечивает более полноценное функционирование шунта (его функциональность и долговечность).
Одной из таких артерий является лучевая артерия руки, она располагается на внутренней поверхности предплечья ближе к большому пальцу.
В случае, если Вам предложат использовать данную артерию, Ваш доктор проведет дополнительные исследования, исключающие возникновение каких-либо осложнений, связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке обычно на левой.
Внутренняя грудная артерия берется из под грудины, обычно левая, но в некоторых случаях используются правая и левая ВГА. Достаточный ее диаметр и отсутствие атеросклеротического поражения определяется при проведении коронарографии.
Разновидности коронарного шунтирования
- С применением искусственного кровообращения.
- Без искусственного кровообращения, с применением "стабилизатора" для шунтирования.
- Применение минимальных хирургических разрезов, в том числе и эндоскопические операции.
Выбор оперативного вмешательства определяется после проведения коронарографии и экспертной оценки степени поражения коронарных артерий сердца.
При мультифокальном поражении коронарных артерий сердца, в том числе, в случаях сочетанной патологии сердца (наличие постинфарктной аневризмы левого желудочка, врожденного или приобретенного порока сердца, требующего хирургической коррекции), операции проводятся исключительно с применением искусственного кровообращения.
Преимущества выполнения АКШ через меньший разрез
- Лучшая возможность для пациента откашливаться и глубже дышать после операции.
- Меньше кровопотеря.
- Пациент испытывает меньшие болевые ощущения и дискомфорт после операции.
- Снижается вероятность инфицирования.
- Более быстрое возвращение к нормальной активности.
АКШ с искусственным кровообращением
Традиционное АКШ выполняется путем срединной стернотомии (разрез на середине груди). Во время выполнения операции сердце может быть остановлено.
Для осуществления искусственного кровообращения (остановка сердечной деятельности) к сердцу присоединяются канюли, которые соединяются с контуром аппарата искусственного кровообращения.
На период основного этапа операции вместо сердца будет работать аппарат сердце-легкие (аппарат искусственного кровообращения), который обеспечивает кровообращение во всем организме. Кровь пациента поступает в аппарат искусственного кровообращения, где происходит газообмен, кровь насыщается кислородом, и далее по трубкам доставляется пациенту.
Кроме того, кровь при этом фильтруется, охлаждается или согревается для поддержания требуемой температуры пациента. В период искусственного кровообращения хирург создает анастамоз между веной и коронарной артерией ниже её стеноза. Затем восстанавливается сердечная деятельность и противоположный конец вены пришивается к аорте.
После шунтирования всех коронарных артерий постепенно прекращают искусственное кровообращение. Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов.
Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция.
Без искусственного кровообращения
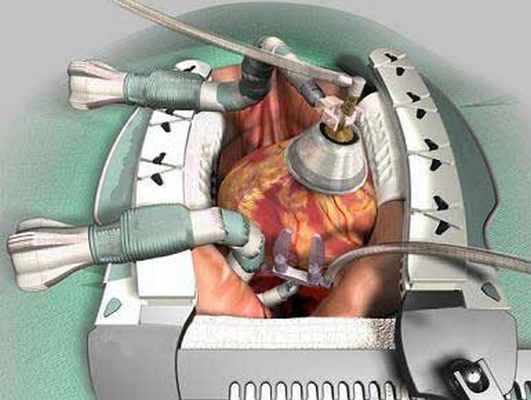
Хорошая хирургическая техника и медицинское оборудование позволяют хирургу выполнять АКШ на работающем сердце. При этом можно обойтись без применения искусственного кровообращения при традиционной хирургии на коронарных артериях.
Для выполнения такой операции применяется специальное оборудование, позволяющее уменьшить колебания сердца при шунтировании коронарных артерий.
Для анастамозов применяется вена, либо внутренняя грудная артерия.
В этом случае искусственное кровообращение не используется. В последние годы наиболее часто применяются минимальные хирургические разрезы (различной локализации).
Преимущества операций АКШ без искусственного кровообращения
- Меньшая травма крови.
- Снижение риска развития вредных эффектов ИК.
- Более быстрое возвращение к нормальной активности.
Этапы кардиохирургического лечения
Кардиолог в стационаре помогает пациенту понять суть операции и объясняет пациенту, какие этапы лечения необходимо будет пройти.
Однако в различных стационарах существуют разные протоколы индивидуальной работы с пациентом. Поэтому пациент должен сам, не стесняясь любых вопросов, просить сестру или врача помочь ему разобраться в сложных вопросах операции и обсудить с ними те проблемы, которые его больше всего волнуют.
Стоимость шунтирования сердца
Операция аортокоронарного шунтирования относится к разряду дорогостоящей высокотехнологичной медицинской помощи, соответственно и стоимость шунтирования при проведении этой операции в кардиоклинике может варьироваться в зависимости от сложности самой операции для конкретного пациента и от комфорта, который предоставляется пациенту после операции АКШ. Шунтирование сердца, стоимость которого колеблется в диапазоне от 130 до 400 тысяч рублей, может проводиться как в специализированных коммерческих клиниках, так и на отделениях больниц кардиологического профиля.
Многие пациенты, проживающие в Санкт-Петербурге, нуждаются в плановом или экстренном проведении аортокоронарного шунтирования, и, как правило, один из вопросов, которые они задают врачам: «Сколько стоит шунтирование сердца?».
В городской больнице №40 Курортного района Санкт-Петербурга операция АКШ может быть проведена пациентам в экстренном или плановом порядке за счет средств регионального или федерального бюджетов. Единственное ограничение для пациентов - дорогостоящая (высокотехнологичная) медицинская помощь, к которой относится аортокоронарное шунтирование, осуществляется при наличии строгих медицинских показаний и на основании полученной пациентом квоты.
Стоимость консультаций специалистов вы можете уточнить в отделе платных услуг по телефонам:
Как себя вести после операции на сердце?

Как вести себя после операции, чтобы избежать рецидива? С этим вопросом мы обратились к старшему научному сотруднику НИЛ Ишемической болезни сердца Наталье Львовне Лоховининой.
Аорто-коронарное шунтирование (АКШ) — это операция наложения дополнительного пути кровоснабжения в обход заблокированной коронарной артерии. Хирург берет часть здорового сосуда из другой части тела пациента и делает обходной путь вокруг пораженной части артерии. Таким образом, кровь может течь по новому пути, снабжая мышцу сердца. АКШ, как правило, рекомендована лицам с множественными участками сужения или блокады коронарных артерий. Возможна установка одного, двух, трех и более шунтов. Как правило, накладывается от 3 до 5 шунтов.
Можно ли считать операцию методом излечения или остаются какие-то последствия?
Операция позволяет улучшить кровообращение в наиболее критических областях вашего сердца. Однако надо помнить о том, что со временем бляшки могут формироваться как в шунтированных, так и ранее неизмененных коронарных артериях, а также в шунтах. Поэтому, если после операции пациент продолжает вести нездоровый образ жизни, то болезнь, скорее всего, снова проявит себя.
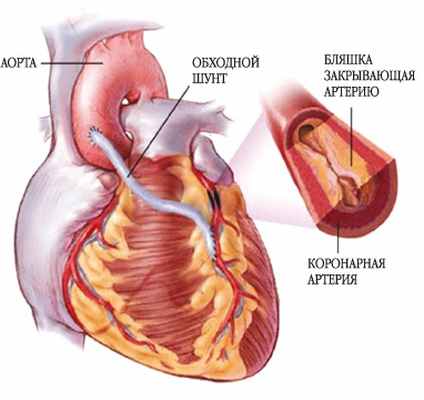
А что же делать, чтобы избежать повторных операций?
Большинство людей знает, что курение, переедание и отсутствие физических упражнений вредны для здоровья. Существует ряд мер, при помощи которых вы можете замедлить или предупредить рост новых атеросклеротических бляшек, существенно снизить вероятность рецидива болезни и повторного хирургического вмешательства. В случаях, когда отказ от курения, приверженность к диете с низким содержанием жиров и холестерина, контроль веса, а также артериального давления, нагрузок и снижения стресса, прием препаратов комбинируются вместе — результаты говорят сами за себя.
Наталья Львовна, а что вы подразумеваете под физически активным образом жизни, занятия в спортзале?
Важно выбрать правильный тип упражнений. Для пациентов с ИБС это прежде всего прогулки пешком. Частью Вашей программы физической активности могут быть также такие повседневные занятия, как работа по дому, в саду или подъем по лестнице.
А что насчет диеты? Какие продукты следует исключить из рациона?
Необходимо сформировать привычку к здоровому питанию. Изменение вашего питания является необходимым, чтобы нормализовать вес и снизить уровень холестерина, который играет главную роль в образовании бляшек. В первую очередь следует сократить употребление продуктов животного происхождения с высоким содержанием холестерина и насыщенных жиров, таких как яйца, жирные мясные и молочные продукты. Важен выбор правильных продуктов питания и употребление пищи в разумных количествах. Следует отдавать предпочтение рыбе, белому мясу домашней птицы, овощам, фруктам, продуктам с высоким содержанием клетчатки. Для приготовления пищи следует чаще использовать тушение, запекание, варение, гриль, что не требует применения жира.
Наталья Львовна, вы сказали, что даже после операции нужно продолжать прием лекарств?
Ишемическая болезнь сердца — это хроническое заболевание, поэтому необходимость в приеме лекарственных препаратов после проведения вмешательства на коронарных артериях, сохраняется, хотя и в существенно меньшем количестве. Прием лекарственных препаратов должен войти в ежедневную привычку.
Давайте подытожим. Какие ваши основные рекомендации для пациентов, перенесших АКШ?
Читайте также:
- Трупные пятна. Гистология трупных пятен
- Секреция иммуноглобулинов. Этапы секреции антител
- Врожденная и перинатальная цитомегаловирусная
- Симптоматическая терапия миелодиспластического синдрома (МДС) - переливание эритроцитов, эритропоэтин
- Укладка при рентгенограмме грудных позвонков в боковой проекции
