Двурогая матка. Причины и диагностика
Добавил пользователь Skiper Обновлено: 22.01.2026
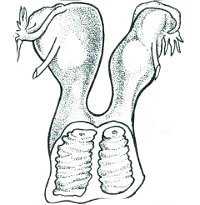
Удвоение матки и влагалища - врожденная аномалия строения половых органов, характеризующаяся наличием двух обособленных маток и двух раздвоенных влагалищ. Клиника удвоения матки и влагалища зависит от анатомической формы порока; может сопровождаться альгодисменореей, формированием гематокольпоса, гематометры, бесплодием, невынашиванием беременности либо протекать бессимптомно. Удвоение матки диагностируется с помощью гинекологического исследования, УЗИ, МРТ, гистероскопии, лапароскопии. Способ хирургического лечения удвоения матки зависит от характера анатомо-функциональных нарушений.
Общие сведения
Удвоение матки и влагалища является дисэмбриогенетическим нарушением, развивающимся вследствие неполного слияния парных мюллеровых каналов в процессе внутриутробного развития. Воздействие тератогенных факторов в период беременности может препятствовать рассасыванию стенок мюллеровых протоков и приводить к формированию различных анатомических вариантов удвоения матки и влагалища. К факторам риска развития порока относят влияние на плод профессиональных вредностей или вредных привычек беременной, вирусных инфекций (гриппа, краснухи, токсоплазмоза), токсических лекарственных препаратов, особенно в сроки от 8 до 16 недели гестации.
Классификация форм удвоения матки и влагалища
Наиболее выраженной формой порока в гинекологии считается вариант полного удвоения матки и влагалища. При этом у пациентки определяются две изолированные матки, от каждой из которых отходит одна маточная труба с яичником, две отдельные шейки матки и два влагалища. Обе матки и влагалища могут быть отделены друг от друга мочевым пузырем и прямой кишкой либо тесно соприкасаться стенками. В одних случаях обе половины бывают анатомически и функционально полноценны, в других - одна из половин бывает развита слабее.
Возможна форма порока, при котором имеется удвоение матки (тела и шейки) при одном влагалище. При удвоении только тела матки и наличии общей шейки и влагалища встречаются варианты двурогой матки, седловидной матки, внутриматочной перегородки, матки с функционирующим рудиментарным замкнутым рогом. К порокам, при которых одновременно происходит неслияние и аплазия эмбриональных протоков, относятся варианты удвоения матки и влагалища в сочетании с:
- частичной (неполной) аплазией одного влагалища
- частичной (неполной) аплазией двух влагалищ
- полной аплазией двух влагалищ
- тотальной односторонней аплазией всего протока (однорогая матка).
Удвоение матки и влагалища в большинстве случаев сочетается с другими пороками мочеполовой системы. В частности, удвоение матки при частичной аплазии одного из влагалищ всегда сопровождается аплазией почки на стороне порока гениталий. Нередко у пациенток с удвоением матки определяется атрезия девственной плевы.
Симптомы удвоения матки и влагалища
Наличие двух обособленных маток и влагалищ может не вызывать клинических проявлений и диагностироваться в процессе рутинного гинекологического осмотра, УЗИ либо оперативного вмешательства. В случае полного удвоения матки и влагалища в сочетании с аплазией или атрезией одной вагинальной полости спустя 3-6 месяцев после первой менструации развивается картина гематокольпоса, гематометры, гематосальпинкса на стороне обособленной полости. В этом случае симптоматика характеризуется сильными распирающими болями внизу живота, не купируемыми спазмолитиками и обезболивающими препаратами. При седловидной матке и внутриматочной перегородке клинические проявления в подростковом возрасте, как правило, отсутствуют.
При наличии свищевого хода в межвагинальной перегородке менструальная кровь может частично оттекать через полноценное влагалище. При присоединении вторичной инфекции нередко формируется пиокольпос, пиометра, пиосальпинкс. У пациенток со свищевым отверстием в межвлагалищной перегородке отмечаются постоянные кровянистые выделения или гнойные бели из половых путей.
Сочетание удвоения матки с гипофункцией яичников может сопровождаться альгодисменореей, аменореей, бесплодием. При полноценной одной или двух полостях матки беременность возможна, однако обычно протекает с угрозой самопроизвольного прерывания и преждевременных родов. Роды при удвоении матки нередко осложняются дискоординацией или слабостью родовой деятельности, обильными послеродовыми кровотечениями, лохиометрой.
При развитии плода в одной полости матки, в другой также образуется децидуальная оболочка, отторгающаяся в послеродовом периоде. Если по каким-либо причинам выполняется искусственное прерывание беременности, то производится выскабливание обеих полостей матки. При возникновении беременности в рудиментарном роге она протекает по типу внематочной, что чревато разрывом рога и обильным, угрожающе опасным кровотечением в брюшную полость.
Диагностика удвоения матки и влагалища
В комплексе поэтапной диагностики удвоения матки и влагалища проводится изучение анамнеза, гинекологическое (в т. ч. ректоабдоминальное) исследование, вагиноскопия (кольпоскопия), гистероскопия, УЗИ или МРТ малого таза, УЗИ и КТ почек, лапароскопия.
Полное удвоение влагалища и шейки матки можно визуально определить уже при проведении гинекологического осмотра и вагиноскопии. При аплазии одного влагалища осмотру бывает доступна только полноценная вагина, в куполе которой определяется одна шейка матки. Проведение вагиноскопии при удвоении матки и аплазии добавочного влагалища выявляет выпячивание в области латеральной стенки влагалища; при ректоабдоминальном исследовании определяется гематокольпос и гематометра в виде опухолевидного неподвижного образования тугоэластической консистенции.
При наличии свищевого хода в процессе проведения ректоабдоминального исследования отмечается увеличение гнойных выделений. При рудиментарном замкнутом роге выявляется одно влагалище и одна шейка матки, однако ректоабдоминальное исследование позволяет пропальпировать рядом с маткой болезненное образование, которое имеет тенденцию к увеличению во время менструаций; на его стороне также определяется гематосальпинкс.
УЗИ малого таза при типичных формах удвоения матки позволяет определить величину обеих полостей, размеры гематокольпоса и гематометры. Обязательным этапом диагностики служит проведение УЗИ почек для оценки их состояния. При атипичных формах удвоения матки целесообразно выполнение МРТ малого таза, гистероскопии и лапароскопии.
Удвоение матки и влагалища нередко приводит к диагностическим ошибкам и, как следствие, необоснованным вмешательствам - аппендэктомии, тубэктомии или удалению придатков, бужированию цервикального канала и влагалища. При обнаружении патологии мочевыделительной системы и почек необходима консультация уролога или нефролога.
Лечение удвоения матки и влагалища
При атрезии гимена под местной анестезией выполняется Х-образное рассечение девственной плевы и устранение гематокольпоса. Выявление добавочного замкнутого рога хирургическая гинекология рассматривает как показание к гистерэктомии - экстирпации рудиментарной матки с сохранением яичника и маточной трубы. Наличие внутриматочной перегородки является показанием к меторопластике только при нарушении репродуктивной функции. При удвоении матки с полной или частичной аплазией обоих влагалища применяются различные методы кольпоэлогации и брюшинного кольпопоэза.
Двурогая матка
Двурогая матка - врожденная аномалия анатомического строения матки, заключающаяся в расщеплении единой полости на два рога, сливающихся в нижних отделах. Наличие двурогой матки проявляет себя дисменореей, аномальными маточными кровотечениями, невынашиванием беременности или бесплодием. Диагностика двурогой матки включает проведение УЗИ, гистеросонографии, гистероскопии, лапароскопии. При необходимости коррекции проводятся эндоскопические вмешательства по восстановлению полости матки, операция Штрассманна. Беременность и роды при двурогой матке возможны, хотя и сопряжены с повышенными рисками.
МКБ-10
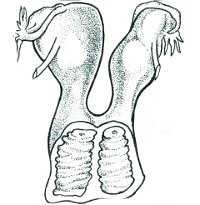
Среди аномалий матки двурогость является наиболее встречаемой, но в целом она диагностируется только у 0,1-0,5% женщин. Формирование двурогой матки связано с нарушениями внутриутробного развития. Патология развивается вследствие неполного слияния мюллеровых протоков на 10-14 неделях эмбриогенеза, что приводит к разделению полости матки на две ниши.
Чаще при двурогой матке имеются одна шейка и одно влагалище, но возможно также удвоение шейки и наличие неполной влагалищной перегородки. Один рог в двурогой матке может быть зачаточным (рудиментарным). В случае прикрепления плодного яйца в рудиментарном роге беременность протекает по типу внематочной с разрывом рога и внутрибрюшным кровотечением. В других случаях оба рога бывают развиты правильно, и в каждом из них могут происходить полноценные маточные циклы, наступать беременность, завершающаяся родами.

Причины формирования двурогой матки
Формированию двурогой матки у плода женского пола может способствовать действие различных повреждающих факторов в первые месяцы вынашивания беременности, когда закладываются и развиваются органы ребенка. К таким тератогенным факторам относятся различного рода интоксикации (алкоголем, никотином, наркотиками, лекарствами, химическими агентами), авитаминозы, психические травмы в период беременности, эндокринные заболевания (сахарный диабет, тиреотоксикоз) или пороки сердца у матери.
Повреждающим воздействием на эмбрион обладают инфекционные агенты - возбудители кори, краснухи, гриппа, токсоплазмоза, сифилиса и др. заболеваний. Неблагоприятно на процессе органогенеза сказывается хроническая гипоксия плода, протекание беременности с токсикозом. Двурогая матка может сочетаться с некоторыми другими аномалиями, чаще всего — с пороками мочевыделительной системы.
Анатомические варианты двурогой матки
Двурогая матка характеризуется разделением полости на две части, которые сливаются в нижних отделах на различных уровнях. В зависимости от величины расщепления полости матки гинекология выделяет полную, неполную и седловидную двурогую матку.
При полном варианте двурогой матки разделении полости и отхождение рогов в разные стороны начинается на уровне маточно-крестцовых связок; при этом угол между двумя рогами может быть различным. Выраженное разделение полости матки ведет к наличию отдельных ниш, напоминающих две однорогие матки, которые расположены очень близко друг к другу. Беременность в этом случае может развиваться нормально в нише одного из имеющихся рогов.
Неполный вариант двурогой матки характеризуется расщеплением полости в верхней трети и неглубоким проемом между двумя рогами. При этом форма и размеры обоих маточных рогов обычно одинаковы. При седловидной двурогой матке в области ее дна имеется незначительное углубление, по форме напоминающее седло. Зачатие при седловидной матке не исключается, однако при наличии сопутствующих пороков может произойти самопроизвольное прерывание беременности. Двурогая седловидная матка в сочетании с узким тазом может вызывать неправильное положение плода, что исключает возможность самостоятельных родов.
Симптомы при двурогой матке
Наличие двурогой матки может не сопровождаться выраженными клиническими проявлениями. Иногда при двурогой матке отмечается альгодисменорея, маточные кровотечения. Нередко у женщин с двурогой маткой наблюдаются самопроизвольные аборты или бесплодие. Однако не исключено, что беременность и роды будут протекать без осложнений.
При двурогой матке беременность обычно развивается в одном из имеющихся рогов, в редких случаях - одновременно в обоих рогах. Беременность при двурогой матке часто сопряжена с рисками прерывания, что требует тщательного врачебного наблюдения. Самопроизвольные аборты при двурогой матке обычно случаются в I триместре, поскольку росту эмбриона препятствует недостаточное кровоснабжение и малый объем внутренней полости маточного рога.
Кроме того, при двурогой матке часто встречаются аномалии расположения плаценты (предлежание или низкое размещение), чреватые ее преждевременной отслойкой и кровотечениями. Наличие двурогой матки повышает вероятность истмико-цервикальной недостаточности, тазового предлежания плода, преждевременных родов и нарушения сократительной активности мускулатуры матки, послеродового кровотечения. При косом или поперечном положении плода показано выполнение кесарева сечения.
Диагностика двурогой матки
Наличие двурогой матки может быть заподозрено гинекологом при типичных жалобах - альгодисменорее, аномальных кровотечениях, привычных выкидышах, бесплодии. В ходе гинекологического исследования пациентки проводится уточняющее зондирование полости матки, позволяющее определить ее форму и наличие анатомической двурогой структуры.
Двурогая матка обнаруживается при проведении УЗИ малого таза вагинальным или абдоминальным датчиком; подтверждению диагноза способствуют результаты УЗ-гистеросальпингоскопии, гистеросальпингографии, МРТ, гистероскопии и лапароскопии. На гистерограммах или томограммах при двурогой матке выявляется наличие двух устьев маточных труб; дно матки в разной степени в виде гребня вдается в полость матки. При обследовании пациенток проводится дифференциальная диагностика между внутриматочной перегородкой и двурогостью.
Лечение двурогой матки
Хирургическая тактика при двурогой матке показана только в случае привычного невынашивания беременности (2-3-х выкидышей подряд) или бесплодия. Целью операции при двурогой матке является восстановление единой полноценной маточной полости. Чаще всего в оперативной гинекологии прибегают к экстирпации рудиментарного рога либо удалению перегородки, разделяющую полость (операции Томпсона, Штрассмана).
Стандартным вмешательством при двурогой матке служит операция Штрассманна, заключающаяся в лапаротомии, рассечении дна матки поперечным разрезом, иссечении срединной перегородки с последующим сшиванием оболочек матки. Помимо этого, хирургическая коррекция при двурогой матке может выполняться с использованием гистероскопической методики. После оперативного восстановления единой полости матки на 6-8 месяцев устанавливается ВМС.
Прогноз при двурогой матке
При достаточной емкости полости матки вынашивание беременности может происходить без осложнений. При выраженной степени раздвоения полости матки повышается риск спонтанного аборта или преждевременных родов. Ведение беременности у пациенток с двурогой маткой требует профилактики выкидыша, развития истмико-цервикальной недостаточности, кровотечений.
При наступлении угрозы прерывания беременности в поздние сроки (после 26-28 нед. гестации) проводится кесарево сечение для сохранения плода. При доношенной беременности вопрос о родоразрешении решается с учетом различных факторов (положения и предлежания плода, сопутствующей патологии у беременной и т. д.). После хирургической коррекции двурогой матки риск невынашивания беременности снижается с 90% до 30%. У женщин с недостаточным объемом полости матки или с сохраняющимся после хирургического лечения невынашиванием беременности материнство возможно, благодаря вспомогательным репродуктивным технологиям, а именно ЭКО по программе суррогатного материнства. Искусственное оплодотворение яйцеклетки пациентки производится по технологии ИКСИ или ИМСИ (при необходимости с использованием донорской спермы), после этапа культивирования осуществляется подсадка эмбрионов в матку суррогатной матери.
Двурогая матка у женщин - распространенная врожденная патология половых органов, которая характеризуется разделением полости молотки на две части перегородкой. В большинстве случаев ее выявляют после десятой неделе беременности с помощью ультразвуковой диагностики. Аномалия характеризуется маточными кровотечениями, болью внизу живота, бесплодием или невынашиванием беременности. Двурогая матка встречается у 0,1-0,5% женщин.
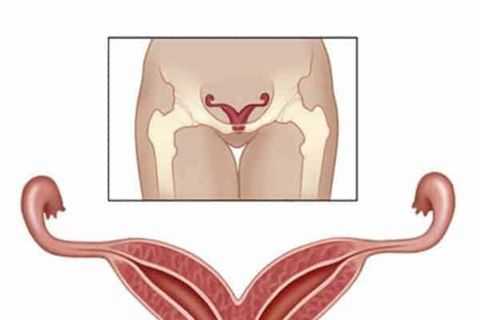
Причины развития
На формирование патологии могут оказывать влияние негативные факторы в первый триместр беременности, когда развиваются органы у плода. К повреждающим факторам относится злоупотребление алкогольными напитками или наркотиками, курение, нехватка витаминов, психические расстройства во время беременности, сахарный диабет, гипертиреоз или пороки сердца у матери.
Неблагоприятное воздействие на эмбрион оказывают инфекционные агенты - возбудители краснухи, гриппа, кори, сифилиса и других заболеваний. Двурогая матка может формироваться вследствие хронической гипоксии плода или при беременности, сопровождающейся токсикозом. Также аномалия может сочетаться с другими патологиями, например, с пороками мочеполовой системы.
Кроме того, к причинам развития двурогой матки относятся:
- Радиоактивное облучение.
- Интоксикация соединениями тяжелых металлов.
- Прием сильнодействующих медикаментов, влияющих на протекание беременности и физическое развитие плода.
- Чрезмерные психические перегрузки.
Формирование двурогой матки у плода возможно только в первые недели и месяцы беременности. На более поздних сроках такая патология не развивается.
Анатомические особенности двурогой матки
В зависимости от величины разделения полости матки на две части выделяют 3 разновидности аномалии:
- Полная. Патология характеризуется расщеплением и отхождением рогов в области маточно-крестцовых связок. Выраженное разделение приводит к образованию отдельных ниш, которые напоминают две однорогие матки, расположенные практически рядом. Беременность в данном случае может протекать нормально в углублении одного из рогов.
- Неполная. Патология сопровождается расщеплением полости в верхней части органа и образованием неглубокого проема между двумя рогами. Размеры и формы обоих рогов зачастую одинаковы.
- Седловидная. В области дна матки формируется углубление, напоминающее по форме седло. Зачатие в таком случае возможно, но если у женщины имеются сопутствующие аномалии, то может произойти выкидыш. Патология в сочетании с узким тазом может спровоцировать неправильное положение плода, что исключает естественные роды.
Симптоматика
Двурогая матка нередко протекает без выраженных клинических признаков. Иногда у женщины возникают маточные кровотечения, боли при менструациях. Нередко при таком диагнозе происходит самопроизвольное прерывание беременности. Это связано с неправильным кровоснабжением плода и нехваткой места. Обычно выкидыш происходит в первом триместре. Также не исключено, что беременность и роды пройдут без осложнений.
При наличии замкнутого рога пациентка жалуется на нарушение стула, расстройства мочеиспускания, гнойные выделения из влагалища, которые возникают на фоне воспалительного процесса и попадания инфекции.
Часто при двурогой матке у пациенток выявляют аномалии расположения плаценты, что грозит кровотечениями и ее преждевременной отслойкой. Наличие аномального строения матки повышает риск тазового предлежания плода или приводит к истмико-цервикальной недостаточности. Иногда двурогая матка провоцирует нарушения сократительной деяльности матки и кровотечения после родов. При неправильном расположении плода в матке женщине показано кесарево сечение.
Диагностика патологии
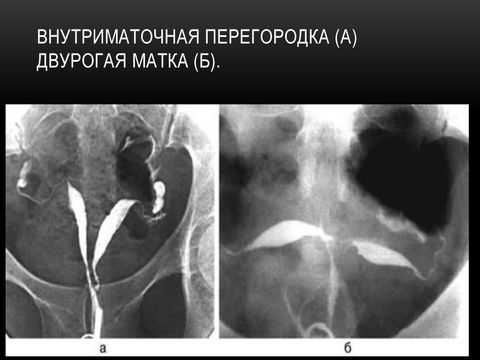
На наличие двурогой матки могут указывать жалобы пациентки - болевые ощущения внизу живота при менструации, чрезмерные кровотечения, бесплодие, выкидыши. В ходе обследования гинеколог проводит зондирование маточной полости. С его помощью врач определяет форму матки и наличие аномалии.
Двурогую матку выявляют при проведении ультразвуковой диагностики малого таза. Также подтвердить диагноз помогают результаты магнитно-резонансной томографии, гистероскопии, лапароскопии, рентгена проходимости маточных труб. МРТ используют в тех случаях, когда не до конца ясны результаты ультразвуковых методов. Также МРТ целесообразно проводить с целью уточнить наличие порока развития матки у женщины с обширным спаечным процессом брюшной полости.
Лечение
Хирургическое вмешательство при двурогой матке проводят при бесплодии или после 2-3 выкидышей. В ходе операции хирург восстанавливает маточную полость. Хирургическая практика подразумевает удаление перегородки рога матки целиком.
Стандартным вмешательством при наличии аномалии считается метропластика (операция Штрассмана). Ее проводят под наркозом через разрез брюшной полости или выполняют лапароскопию. В результате операции устраняется дефект строения матки, что в несколько раз повышает шансы нормально выносить и родить здорового ребенка.
В 98% случаев операция дает положительный результат. В 2% случаев встречаются осложнения. К самым распространенным относятся:
- Обильные кровотечения.
- Развитие инфекционных заболеваний.
- Перфорация матки.
- Воздушная эмболия.
- Отек легких.
После оперативного вмешательства возможно образование спаечных процессов. Чтобы их предотвратить, после операции следует принимать гормональные препараты в течение 3 месяцев. Также пациентке вводят внутриматочную спираль. Если лечение прошло успешно, то женщина спустя полгода может планировать беременность. Хирургическая коррекция аномального строения матки снижает риск выкидыша с 90 до 30%.
Рассечение перегородки нередко проводят с помощью лазера. Его основные достоинства - это точность рассечения и отсутствие кровотечения. Главным недостатком операции считается высокая стоимость.
Если у пациентки выявлена плацентарная недостаточность, ей назначают медикаменты, ускоряющие обмен веществ. Такие препарат улучшают вязкость крови и ускоряют процесс усвоения микроэлементов через плаценту. Если у женщины обнаружен повышенный тонус матки, грозящий самопроизвольным абортом, рекомендуется ежедневный прием спазмолитиков под контролем врача.
Прогноз
При выраженном расщеплении маточной полости возрастает вероятность преждевременных родов или самопроизвольного аборта. Ведение беременности у женщин с двурогой маткой подразумевает проведение профилактики выкидыша, кровотечений и развития истмико-цервикальной недостаточности.
У пациенток с недостаточным объемом маточной полости родить ребенка возможно благодаря современным репродуктивным технологиям, а именно экстракорпоральное оплодотворение с суррогатным материнством.
Профилактика
Поскольку диагноз двурогая матка обусловлен внутриутробной аномалией, женщине во время беременности рекомендуется избегать приема антибактериальных препаратов, отказаться от спиртных напитков, наркотиков и сигарет, не пребывать слишком долго под прямыми солнечными лучами. Важно вылечить имеющиеся инфекционные заболевания, которые могут спровоцировать выкидыш.
Регулярное обследование у гинеколога позволяет обнаружить патологию на раннем этапе и предотвратить появление осложнений. Перед тем, как планировать беременность, следует пройти полное обследование. При обнаружении хронических заболеваний необходимо пройти курс лечения. Также полезно принимать фолиевую кислоту и витаминные комплексы.
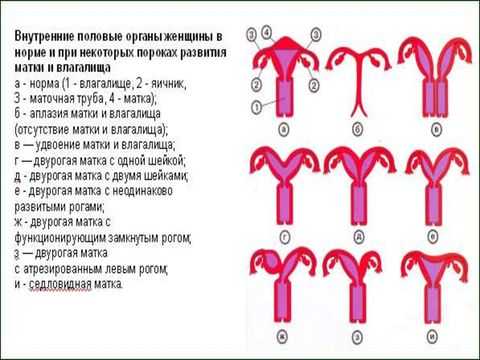
Аномалии развития матки
Аномалии развития матки - это изменение местоположения, формы, размера, или пропорций органа, возникающее в результате нарушений развития во внутриутробном периоде. Часто сопровождается функциональными расстройствами репродуктивной системы, может сочетаться с пороками развития других половых органов. Возможны бесплодие, невынашивание и осложнения беременности. В ряде случаев аномалии развития матки протекают бессимптомно. Диагноз выставляется с учетом жалоб, анамнеза, результатов гинекологического осмотра и данных дополнительных исследований. Лечебная тактика определяется в зависимости от типа и выраженности дефекта.



Аномалии развития матки - изменения анатомической структуры органа вследствие нарушений внутриутробного развития. Составляют 1-2% от общего количества врожденных аномалий женских половых органов. Существенно различаются по проявлениям и степени функциональных нарушений. Часто сочетаются с пороками развития влагалища и фаллопиевых труб. Аномалии развития матки нередко протекают бессимптомно и обнаруживаются только при проведении УЗИ или гинекологического осмотра. Могут провоцировать нарушения менструального цикла, становиться причиной бесплодия и невынашивания. Увеличивают вероятность осложнений беременности и родов. Лечение аномалий развития матки осуществляют специалисты в области оперативной гинекологии.

Причины
Аномалии развития матки возникают под воздействием неблагоприятных факторов в различные периоды беременности. Тип и выраженность врожденного дефекта зависит от времени воздействия. К числу неблагоприятных факторов, провоцирующих аномалии развития матки у плода женского пола, относят:
- бактериальные и вирусные инфекции беременной;
- эндокринные и соматические заболевания;
- нарушения обмена;
- генетические аномалии;
- профессиональные вредности;
- прием некоторых лекарственных препаратов;
- наркоманию, алкоголизм;
- тяжелые психологические стрессы;
- неполноценное питание;
- плохую экологическую обстановку.
Патогенез
Матка формируется из средней части слившихся между собой парных мюллеровых каналов. Каналы образуются на первом месяце беременности, их слияние происходит в течение второго месяца беременности. При этом нижние части каналов также сливаются, образуя влагалище, а верхние остаются разъединенными и впоследствии трансформируются в фаллопиевы трубы. Нарушение процесса слияния влечет за собой всевозможные варианты аномалий развития матки в виде частичной или полной дупликации. Возможно также недоразвитие одного из каналов с соответствующей асимметрией органа. Достаточно распространенной патологией является общее недоразвитие матки, обусловленное более поздними воздействиями на процесс взаимной регуляции созревающих эндокринной и репродуктивной систем плода.

Симптомы аномалий матки
Однорогая матка
Формируется при остановке или замедлении роста одного мюллерова протока и нормальном развитии другого. Составляет примерно 13% от общего количества аномалий развития матки, обусловленных нарушением развития мюллеровых протоков. Почти в половине случаев сочетается с врожденными пороками мочевыводящей системы. Выделяют четыре основных варианта данной аномалии развития матки: без рудиментарного рога; с рогом без полости; с рогом, полость которого сообщается с полостью матки; с рогом, имеющим изолированную полость.
Обычно сопровождается первичной альгоменореей. Возможны аменорея или маточные кровотечения. Некоторые больные с этой аномалией развития матки предъявляют жалобы на болезненность во время полового акта. У части пациенток наблюдается бесплодие. У других женщин беременность возможна, но исход гестации зависит от размеров матки. По статистике, в половине случаев беременность заканчивается самопроизвольным абортом.
Преждевременные роды наблюдаются у 15% пациенток с этой аномалией развития матки. Выживаемость плода составляет примерно 40%. Часто диагностируется задержка внутриутробного развития и неправильное предлежание. Экстренные состояния при однорогой матке могут возникать при скоплении крови в роге, не сообщающемся с полостью матки. Еще одной опасностью данной аномалии развития матки является беременность в рудиментарном роге. Из-за маленького размера рога такая беременность заканчивается разрывом матки и массивным кровотечением.
Двурогая матка
Формируется при неполном слиянии средней части мюллеровых протоков. Имеет две полости и одну шейку, реже - две шейки, соединяющиеся с одним нормальным влагалищем либо с влагалищем, разделенным частичной перегородкой. В 20% случаев аномалий развития матки выявляется полная двурогая матка - орган с двумя отдельными полостями. Неполная двурогая матка напоминает символическое изображение сердца, имеет общую полость и измененное дно, разделенное более или менее выраженным выступом.
Седловидная матка
Составляет 23% от общего количества аномалий развития матки, представляет собой орган с седловидным углублением в области дна. Может разделяться полной либо частичной внутриматочной перегородкой. Нередко протекает бессимптомно. У некоторых пациенток отмечается нормальное течение беременности и благополучное родоразрешение. В других случаях при данной аномалии развития матки наблюдается невынашивание беременности, тазовое предлежание плода, патология плаценты, преждевременные роды, слабая либо дискоординированная родовая деятельность.
Удвоение матки и влагалища
Относится к случаям дупликации женских половых органов. Более распространенным вариантом этой аномалии развития матки является одновременное удвоение матки и влагалища, реже выявляются две матки при общем влагалище. Органы обычно более или менее тесно соприкасаются между собой либо частично срастаются, однако описаны случаи маток, разделенных мочевым пузырем. Степень зрелости органов при этой аномалии развития матки может существенно различаться - от двух одинаково зрелых маток и влагалищ с обеих сторон до крайне неравномерного развития (полноценной пары органов с одной стороны и рудиментарной с другой). При достаточном развитии обеих пар органов менструации и беременности могут наступать как в одной, так и в другой матке.
Гипоплазия матки
Агенезия (полное отсутствие матки) является редкой патологией и, в основном, диагностируется при вскрытии нежизнеспособных плодов с множественными врожденными дефектами. Гипоплазия матки достаточно распространенная аномалия, может сочетаться с другими проявлениями инфантилизма или быть изолированной патологией. Возможно пропорциональное уменьшение размеров тела и шейки матки или уменьшение тела в сочетании с удлинением шейки матки.
Часто сопровождается нарушением положения матки (патологическим загибом кпереди или кзади). Больные с этой аномалией развития матки могут предъявлять жалобы на альгоменорею и аменорею. Выделяют три формы этой аномалии развития матки:
- маленькая или гипопластическая (длина органа составляет около 8 см, соотношение тела и шейки не нарушено);
- инфантильная (длина органа более 3 см, шейка удлиненная);
- рудиментарная (длина органа менее 3 см, длина шейки - более половины от общей длины матки). Рудиментарная матка может быть функционирующей либо нефункционирующей.
Иногда при этой аномалии развития матки наблюдается отсутствие шейки или цервикального канала.
Диагностика
Вид аномалии устанавливается на основании гинекологического осмотра и данных дополнительных исследований. Для уточнения особенностей аномалии развития матки используют инвазивные исследования - гистероскопию и лапароскопию, которые позволяют оценивать форму, объем и состояние внутренней полости матки, определять структуру, выявлять сопутствующую патологию фаллопиевых труб и другие нарушения. Современной альтернативой инвазивному исследованию становятся нетравматичные МРТ и УЗИ с высоким разрешением.

Лечение аномалий развития матки
Тактика лечения аномалий развития матки определяется врачом-гинекологом индивидуально с учетом типа и выраженности аномалии, возраста и состояния организма больной, ее желания иметь детей и других факторов. Показаниями к экстренному оперативному вмешательству являются беременность в рудиментарном роге матки, скопление менструальной крови в атрезированном влагалище или в изолированной полости рога матки.
Показаниями к плановой операции при аномалиях развития матки обычно становятся нарушения детородной функции (невынашивание, бесплодие). При однорогой матке производят удаление рудиментарного рога с последующей фиксацией маточной трубы к углу матки. При двойной и двурогой матке стенки органа рассекают по внутреннему ребру, а затем соединяют, формируя единую полость. Хирургическое вмешательство обычно производят через открытый доступ (операция Штрассмана), реже - с использованием гистероскопии. При седловидной матке метропластику обычно осуществляют через естественные пути в ходе гистероскопии.
Прогноз определяется видом патологии, степенью зрелости матки и объемом полости органа. Существует повышенная угроза самопроизвольного аборта, невынашивания и преждевременных родов. Ведение беременности при аномалиях развития матки включает в себя профилактику выкидыша, развития кровотечений и истмико-цервикальной недостаточности. При появлении угрозы прерывания беременности после 26 недели показано кесарево сечение.
В остальных случаях тактика родовспоможения при аномалиях развития матки определяется с учетом положения и состояния плода, наличия эндокринных и соматических заболеваний у матери и других факторов. Проведение оперативных вмешательств позволяет увеличить вероятность успешного вынашивания беременности с 30-40 до 90 и более процентов. Женщины с аномалиями развития матки, ранее предъявлявшие жалобы на болезненные менструации и нарушение общего состояния во время месячных, отмечают исчезновение болей и улучшение самочувствия.
При грубых аномалиях развития матки и невынашивании беременности женщина может прибегнуть к использованию суррогатного материнства. Искусственное оплодотворение методом ИКСИ, ИМСИ или ПИКСИ осуществляется с участием собственной яйцеклетки пациентки и сперматозоидов мужа (или донорской спермы). Затем происходит культивирование эмбрионов. После подбора и полного обследования суррогатной матери производится подсадка эмбрионов в ее матку.
3. Беременность у женщин с врожденными аномалиями развития матки и влагалища/ Григорьева Ю.В., Быстрицкая Т.С., Лысяк Д.С., Малкова О.В.// Вестник Российского университета дружбы народов. Серия: Медицина. - 2009.
Рубец на матке

Рубец на матке - это зажившая зона дефекта в стенке матки. Этот участок может быть замещен либо мышечными, либо соединительнотканными элементами, что отражает степень его полноценности.
О заболевании
Рубец на матке во время беременности представляет определенные опасности. Однако для прогнозирования возможных осложнений большую роль играет характер течения послеоперационного периода и особенности заживления раны на матке.
Опасность рубца на матке заключается в том, что при его несостоятельности может произойти разрыв маточной стенки во время беременности. Риск этого осложнения повышается во второй половине гестации и достигает максимума в третьем триместре. При разрыве матки плод сначала испытывает гипоксию, а в тяжелых случаях может даже погибнуть. Поэтому важно вовремя диагностировать это осложнение.
В последнее время при проведении операции кесарева сечения или других операций на органах малого таза используется современный шовный материал. Это позволяет создать оптимальные условия для заживления тканей и снизить риски инфекционных осложнений, которые предрасполагают к замещению дефекта не мышечными, а соединительными компонентами.
Во время беременности имеющийся рубец также повышает вероятность предлежания плаценты. В норме плацентарная ткань должна локализоваться выше нижнего сегмента. Если этого не происходит, то возрастают риски акушерских кровотечений. Иногда имеется не только плацентарное предлежание, но и плотное прикрепление, когда хориальные ворсины достигают базальной пластинки матки. Но наиболее опасна ситуация врастания и приращения. В последнем случае плацента доходит до стенки мочевого пузыря и может ее прорастать. Это одно из самых опасных осложнений маточного рубца.
В прогнозировании возможных осложнений играют роль результаты ультразвукового обследования органов малого таза. На основании полученных данных акушер-гинеколог составляет индивидуальный план предгравидарной подготовки, планирует характер родоразрешения при уже наступившей беременности.
Виды рубцов на матке
С практической точки зрения рубец на матке классифицируется на 2 вида:
- состоятельный, когда зона дефекта замещена преимущественно мышечной тканью и имеет достаточную толщину (как правило, в этом случае последующая беременность протекает гладко);
- несостоятельный - рубец неполноценный, зона дефекта сформирована в основном соединительнотканными волокнами, которые не могут полноценно растягиваться по мере роста матки и сокращаться в процессе родов.
Симптомы
Клинических проявлений рубец на матке не имеет. Обычно симптомы могут появиться во время беременности и, как правило, свидетельствуют о развитии специфических осложнений.
- Рубцовая беременность. Имплантация плодного яйца в области зажившего дефекта стенки всегда расценивается как патологическое состояние. Такой вариант эктопической гестации может проявляться ноющими болями в нижних отделах живота, скудными кровянистыми выделениями из половых путей, которые появляются на ранних сроках. Подобная беременность обычно прерывается в 7-8 недель, когда существует риск массивного кровотечения. Иногда она может прогрессировать до большего возраста.
- По мере прогрессирования беременности в области рубца и увеличения плодного яйца в размерах, оно может расти в сторону полости матки и приводить к формированию истинного приращения или прорастания плаценты. Иногда оно может расти в сторону мочевого пузыря и брюшной полости, приводя в гистеопатическому разрыву матки.
- Разрыв матки может возникать даже в том случае, когда отсутствует имплантация плодного пузыря в области рубца. Этому осложнению могут способствовать нарушения кровотока и развитие дистрофических изменений мышечных клеток.
Таким образом, симптомы маточной рубца определяются характером развившегося осложнения. Если течение беременност гладкое, то рубец протекает бессимптомно.
Рубец на матке может появиться в результате следующих состояний:
- проведенное кесарево сечение;
- консервативная миомэктомия, предполагающая удаление только миоматозного узла;
- пластические операции, проводимые по поводу аномалий развития матки;
- разрывы матки при осложненных родах, риск которых повышен на фоне аномального строения органа (в таких условиях легче развиваются нарушения кровоснабжения, что предрасполагает к повреждению целостности);
- инструментальное прерывание беременности или раздельное выскабливание полости матки, особенно если произошло прободение миометрия.
У некоторых женщин на фоне перечисленных факторов может произойти полное восстановление анатомии мышечного слоя. В результате матка сохраняет способность растягиваться во время беременности и сокращаться в родах. В этом случае последствия рубца на матке оказываются минимальными для репродуктивной функции. Однако возможна и обратная ситуация, когда область рубца практически полностью состоит из соединительнотканных волокон. В этом случае повышается вероятность акушерских осложнений: несостоятельность рубца и его разрыв во время беременности или родов, эктопическая имплантация плодного яйца в рубцовой области. Эти осложнения могут стать причиной очень обильного маточного кровотечения и требуют незамедлительного оказания медицинской помощи.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Читайте также:
