Гемодинамика плода при диабете у матери. Допплерография при беременности на фоне диабета
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Нарушение маточно-плацентарного кровотока - симптомокомплекс, развивающийся во время беременности вследствие расстройства функций плаценты или происходящих в ее строении морфологических изменений. Со стороны матери клиника может отсутствовать. На фоне акушерской патологии возникает гипоксия плода, проявляющаяся учащением или замедлением сердечных сокращений, снижением активности. Диагностика нарушений маточно-плацентарного кровотока осуществляется посредством УЗИ, КТГ, допплерометрии. Лечение проводится в стационаре консервативным путем с использованием препаратов, улучшающих гемодинамику в сосудах плаценты.
Общие сведения
Нарушение маточно-плацентарного кровотока - акушерская патология, возникающая вследствие расстройства функций гемодинамики в системе «женщина-плацента-ребенок». Диагностируется такая аномалия примерно у 4% беременных. В 25% случаев заболевание развивается на фоне уже имеющихся экстрагенитальных заболеваний пациентки. Нарушение маточно-плацентарного кровотока представляет угрозу для здоровья и жизни плода, поскольку может приводить к недостаточному поступлению питательных веществ, что осложняется задержкой внутриутробного развития, гипоксией и даже возможной гибелью ребенка.
Опасность нарушения маточно-плацентарного кровотока зависит от выраженности и продолжительности существования данной акушерской патологии. Чем меньше питательных веществ поступает к ребенку, тем выше вероятность формирования отклонений. По статистике, около 85% новорожденных, подверженных такой патологии, появляются на свет с признаками гипоксии или врожденными аномалиями различной степени выраженности. Нарушение маточно-плацентарного кровотока способно возникать на разных этапах беременности, чаще всего оно диагностируется во 2-3 триместре вынашивания. Расстройство гемодинамики, развившееся до 16 недель, нередко заканчивается самопроизвольными выкидышами.
Причины нарушения маточно-плацентарного кровотока
Нарушение маточно-плацентарного кровотока развивается вследствие неправильного формирования ворсинчатого слоя плодных оболочек еще в период закладки плаценты или в результате влияния на организм матери неблагоприятных факторов, становящихся причиной расстройства гемодинамики в нормальной плаценте. Патогенез заболевания заключается в неполноценной маточно-плацентарной перфузии, приводящей к недостаточному поступлению кислорода к плоду. Как следствие, нарушение маточно-плацентарного кровотока запускает механизм гипоксических изменений, способствующих задержке развития плода.
Спровоцировать нарушение маточно-плацентарного кровотока могут эндогенные и экзогенные причины. К первой группе относятся факторы, влияющие изнутри организма будущей матери. Риск развития патологии наблюдается при наличии у женщины сахарного диабета, заболеваний почек, сердца и сосудов, на фоне дисфункции щитовидной железы. Формированию нарушения маточно-плацентарного кровотока способствует отягощенный акушерский анамнез - поздний гестоз, угрозы прерывания, множественные аборты и выкидыши, доброкачественные опухоли матки. Высокий риск расстройства гемодинамики наблюдается на фоне беременности с резус-конфликтом, а также, если пациентка страдала бесплодием.
Нарушение маточно-плацентарного кровотока нередко развивается на фоне генетических нарушений у плода и при наличии врожденных пороков репродуктивной системы матери (при двурогой или седловидной матке, перегородках в полости органа). Вероятность возникновения акушерской патологии существует и при половых инфекциях, а также, если больная перенесла вирусные заболевания, к примеру, грипп, ОРВИ. К экзогенным факторам, способствующим нарушению маточно-плацентарного кровотока относится работа на вредных производствах, употребление наркотиков и алкоголя, курение. Неблагоприятным образом сказывается и нерациональное питание. В группу риска по развитию нарушения маточно-плацентарного кровотока входят женщины в возрасте до 18 и старше 35 лет. Риск аномальной гемодинамики присутствует при постоянных стрессах, интенсивных физических нагрузках.
Классификация нарушения маточно-плацентарного кровотока
В зависимости от локализации патологических изменений в акушерстве различают несколько степеней тяжести нарушения маточно-плацентарного кровотока:
- 1а - характеризуется расстройством гемодинамики между маткой и плацентой, при этом к ребенку попадает достаточное количество питательных веществ.
- 1б - нарушение кровообращения происходит в круге «плод-плацента».
- 2 степень - нарушение маточно-плацентарного кровотока наблюдается в круге «плод-плацента-мать», однако гипоксия выражена незначительно.
- 3 степень - сопровождается критическим расстройством показателей гемодинамики, может привести к гибели ребенка или самопроизвольному аборту.
Учитывая срок гестации, на котором происходит нарушение маточно-плацентарного кровотока, можно выделить следующие виды патологии:
- Первичная - возникает в первом триместре, обычно развивается на фоне аномальной имплантации, нарушений в формировании или прикреплении плаценты.
- Вторичная - диагностируется после 16 недель эмбриогенеза, как правило, провоцируется негативными внешними факторами или состоянием здоровья матери.
Симптомы нарушения маточно-плацентарного кровотока
Клинические проявления нарушения маточно-плацентарного кровотока зависят от выраженности акушерской аномалии. Со стороны матери патологические признаки наблюдаются не всегда. У пациентки может развиться гестоз, нередко присутствует угроза выкидыша или преждевременных родов, что сопровождается болью в животе и в области паха. Возможно появление кровянистой слизи из половых путей. На фоне нарушения маточно-плацентарного кровотока происходит активизация деятельности условно-патогенной флоры, нередко возникают кольпиты. Это осложнение нарушения маточно-плацентарного кровотока может стать причиной внутриутробного инфицирования плода.
Нарушение маточно-плацентарного кровотока более выражено со стороны ребенка. Заподозрить признаки гипоксии плода в ряде случаев может сама пациентка. Патологическое состояние проявляется снижением двигательной активности ребенка. В ходе осмотра акушер-гинеколог выявляет учащение или уменьшение частоты сердечных сокращений у малыша, что также является достоверным признаком нарушения маточно-плацентарного кровотока. Недостаток питательных компонентов способен вызвать преждевременную отслойку плаценты. При этом состояние женщины и плода стремительно ухудшается, возможно возникновение угрозы для жизни.
Диагностика и лечение нарушения маточно-плацентарного кровотока
Выявить нарушение маточно-плацентарного кровотока можно в ходе УЗИ. О наличии акушерской патологии свидетельствуют патологии плаценты и внутриутробная задержка развития плода, проявляющаяся несоответствием размеров анатомических частей сроку гестации. Оценить степень нарушения маточно-плацентарного кровотока удается с помощью допплерографии. Для оценки функциональности сердечно-сосудистой системы ребенка используется КТГ. Характерным признаком является тахикардия или брадикардия, возникшая на фоне гипоксии.
Лечение нарушения маточно-плацентарного кровотока проводится в условиях стационара. Больной показан постельный режим, исключение стрессов и интенсивных физических нагрузок. Консервативная терапия заключается в использовании препаратов для купирования нарушений маточно-плацентарного кровотока и улучшения оксигенации плода. Также используются антиагреганты и средства, улучшающие питание тканей головного мозга. При нарушении маточно-плацентарного кровотока показано употребление витаминов, блокаторов кальциевых каналов. Последние применяются для устранения гипертонуса матки.
Прогноз и профилактика нарушения маточно-плацентарного кровотока
Своевременное лечение нарушения маточно-плацентарного кровотока позволяет женщине продлить беременность до 37 недель гестации и родить абсолютно здорового младенца. При первичной форме патологии возможна внутриутробная гибель плода или самопроизвольный выкидыш. Профилактика нарушения маточно-плацентарного кровотока состоит в устранении экстрагенитальных патологий еще до момента зачатия, ранней постановке на учет к акушеру-гинекологу и выполнении всех его рекомендаций. Беременная должна придерживаться рационального питания, отказаться от вредных привычек, стрессов и тяжелой физической работы. Уменьшить вероятность развития нарушения маточно-плацентарного кровотока позволяет также исключение контактов с возможными источниками инфекций.
Диабетическая фетопатия
Диабетическая фетопатия — симптомокомплекс, развивающийся у детей, рожденных от матерей с сахарным диабетом (СД) или гестационным диабетом. Основные симптомы у новорожденных — избыточная масса тела, дыхательные расстройства, врожденные аномалии развития и стойкое снижение сахара в крови. Диагностика включает общеклинические и биохимические анализы, УЗИ внутренних органов, ЭКГ, рентген органов грудной клетки. Лечение симптоматическое, включает в себя инфузионную терапию, введение растворов глюкозы, электролитов, дыхательную поддержку, фототерапию.
МКБ-10

Диабетической фетопатией (ДФ) страдают новорожденные от матерей, диабет у которых плохо поддавался коррекции при беременности. Нарушения внутриутробного развития связаны с влиянием на плод материнской гипергликемии ‒ высокого сахара крови. Несмотря на возможности современной медицины, у трети беременных с СД рождаются дети с симптомами диабетической фетопатиии. Частота ДФ в неонатологии составляет 3,5-8%. Причем почти 2% младенцев имеют несовместимые с жизнью патологии. В литературе можно встретить синонимы диабетической фетопатии: «синдром новорожденного от матери с гестационным диабетом» или «синдром младенца от матери, которая страдает сахарным диабетом»
Причины
Диабетическая фетопатия плода развивается, если уровень сахара у беременной стабильно выше 5,5 ммоль/л. Риск формирования ДФ зависит от тяжести и степени компенсации диабета у матери. Чаще всего декомпенсированным течением сопровождается инсулинозависимый СД (1-го типа), реже ‒ инсулинонезависимый диабет (2-го типа). В ряде случаев ДФ развивается на фоне транзиторного диабета беременных (гестационного СД).
Если первые два вида диабета - это хронические состояния, существующие независимо от беременности, то гестационный СД дебютирует после 20-й недели гестации. Вероятность ДФ повышается у детей, матери которых имеют факторы риска:
Также играет роль верно подобранная схема сахароснижающих препаратов. Причем важна не только дозировка, но и режим приема лекарства женщиной, своевременная коррекция схемы в зависимости от течения беременности, соблюдение диеты, приверженность к лечению.
Патогенез
В основе диабетической фетопатии ‒ дисбаланс в маточно-плацентарно-плодовой системе. Запускается каскад гормональных реакций, которые оказывают патологическое влияние на рост и развитие будущего младенца. На фоне материнской гипергликемии глюкоза транспортируется к плоду в количестве, превышающем его потребности. Поскольку инсулин не проникает через плаценту, поджелудочная железа плода начинает активно продуцировать собственный гормон. Гиперинсулинизм плода стимулирует гиперплазию тканей.
Как результат, возникает макросомия (крупные размеры плода) с диспропорциональным отложением жира, увеличением сердца, печени, надпочечников. Но активность этих органов у плода низкая вследствие функциональной незрелости. То есть рост систем организма опережает их функциональное развитие. Высокие темпы роста требуют большего потребления кислорода тканями. Так развивается хроническая кислородная недостаточность.
Гиперинсулинизм тормозит дозревание ЦНС и легких. Поэтому с первых суток жизни у младенца развиваются дыхательные и неврологические расстройства. Если избыточное поступление глюкозы происходит в первом триместре беременности, то под влиянием гипергликемии у плода формируются пороки развития.
Симптомы диабетической фетопатии
Различают несколько симптомокомплексов заболевания. Клиника зависит от сроков развития диабетической фетопатии. Поражение до 12-ти недель гестации вызывает врожденные аномалии, задержку внутриутробного развития, гибель плода. Такое состояние называют диабетической эмбриофетопатией. Поражение после 12-й недели провоцирует полисистемную недостаточность, эндокринные нарушения, макросомию.
Дети с диабетической фетопатией в 2/3 случаев рождаются с избыточной массой тела. Это крупные (свыше 4 кг) или гигантские (свыше 5 кг) плоды. Макросомия влечет за собой родовой травматизм, поэтому нередко сочетание ДФ с асфиксией, переломами ключицы, внутричерепными кровоизлияниями. Треть новорожденных на фоне диабетической фетопатии имеют задержку физического развития. Их масса, длина, окружность груди и головы ниже среднестатистических.
Характерный внешний вид младенцев: лицо одутловатое, шея короткая и толстая, багровый колорит кожи. При осмотре отмечается увеличение печени и селезенки, отеки конечностей, нарушение ритма сердца. Несмотря на внушительные размеры, функционально дети напоминают недоношенных. Это связано с незрелостью тканей на фоне ускоренного развития. Такие новорожденные вялые, со сниженным мышечным тонусом, угнетенными рефлексами.
В периоде неонатальной адаптации типично затяжное течение желтухи, синдром угнетения ЦНС. Часто возникают проблемы со вскармливанием, дети быстро теряют первоначальный вес и долго его восстанавливают. Сразу после рождения могут развиться респираторные нарушения, сопровождаемые одышкой, кислородозависимостью. В 25% случаев диагностируется кардиопатия с сердечной недостаточностью.
Из-за повышенного внутриутробно уровня инсулина несколько суток после рождения сохраняется гипогликемия. Клинически она проявляется апатией, сонливостью, отказом от еды. При тяжелой гипогликемии формируется судорожная готовность, развиваются судороги. Типичные аномалии развития: синдром каудальной дисгенезии (отсутствие или недоразвитие крестцового и копчикового отделов позвоночника), пороки сердца, аплазия почек, удвоение мочеточников.
Осложнения
Примерно у 25-30% младенцев с явлениями диабетической фетопатии отмечаются неврологические дисфункции в будущем. Из них 2-3% детей имеют такие тяжелые патологии, как ДЦП, эпилепсия. Треть новорожденных угрожаемы по нарушению углеводного обмена, у 2% развивается ювенильный сахарный диабет. Функциональные расстройства со стороны сердечно-сосудистой системы сохраняются у половины детей с ДФ.
Диагностика
Диагностика диабетической фетопатии при наличии характерных признаков не составляет большой сложности. Патология может быть заподозрена уже на сроке 22- 24 недели при проведении УЗИ плода. Окончательный диагноз устанавливают в родильном доме на основании данных осмотра и обследования. Алгоритм диагностических мероприятий:
- Сбор материнского анамнеза. Имеются данные за сахарный диабет, гестационный диабет или нарушение толерантности к глюкозе во время последней гестации. Беременность протекает на фоне гестоза, плацентарной недостаточности. Характерны чередования эпизодов гипогликемии с гипергликемией.
- Антропометрияноворожденного. Производится измерение массы, длины тела, окружностей головы и груди. Обычно полученные цифры выше среднестатистических по специальным оценочным таблицам. По педиатрическим перцентильным графикам антропометрические показатели новорожденных с ДФ выходят за 90-й перцентиль.
- Клинический осмотр. У новорожденного типичный вид: излишнее отложение жира на туловище, относительно короткие конечности. Лицо ребенка лунообразное, кожа багрового цвета. Пальпаторно определяется увеличение печени, селезенки, при перкуссии расширены границы сердечной тупости. Развивается клиника дыхательной недостаточности (учащение ЧД, раздувание крыльев носа). При осмотре могут быть заподозрены или выявлены врожденные пороки.
- Лабораторные данные. Характерный признак ДФ — гипогликемия (глюкоза ниже 2,6-2,2 мМоль/л). Она появляется с первых часов жизни и сохраняется на протяжении 3-х суток и более. Также отмечаются полицитемия (увеличение уровня гемоглобина, эритроцитов, гематокрита), снижение кальция и магния в крови.
- Инструментальное обследование. ЭКГ, УЗИ сердца — данные за гипертрофию миокарда, кардиопатию или порок сердца. Рентгенография ОГК — увеличение размеров сердца, при сопутствующей недоношенности — данные за болезнь гиалиновых мембран.
Обычно диагноз устанавливает неонатолог, по необходимости к оценке состояния новорожденного подключается детский эндокринолог. В ходе обследования ДФ дифференцируют с транзиторной гипогликемией, синдромом Беквита-Видемана. Если у новорожденного на первый план выходят нарушения дыхания, то нужно исключить врожденную пневмонию, сепсис.
Лечение диабетической фетопатии
Реанимационные мероприятия
Если ребенок с ДФ рождается в состоянии асфиксии, в первую очередь требуется проведение реанимационного пособия. Производится санация ротоглотки, носоглотки, вспомогательная вентиляция мешком и маской, подача кислорода. Если состояние младенца не улучшается, то проводится интубации трахеи и искусственная вентиляция легких аппаратом. Если на фоне асфиксии возникает брадикардия, начинают непрямой массаж сердца, вводят внутривенно раствор адреналина.
Новорожденные с признаками диабетической фетопатии функционально незрелые, поэтому при уходе за ними руководствуются принципами выхаживания недоношенного ребенка:
- перевод в палату/отделение патологии новорожденных;
- профилактика переохлаждения (кувез, столик с подогревом);
- вскармливание альтернативными методами (из бутылочки, через желудочный зонд). Для кормления используется материнское молоко, при его отсутствии — адаптированная молочная смесь.
Симптоматическое лечение
Терапия диабетической фетопатии посиндромная. Так как симптомы очень вариабельны, то и схема терапии индивидуальна. Основная проблема детей при диабетической фетопатией — гипогликемия. Для ее коррекции используют растворы глюкозы — 10% или 12,5%. Вводят глюкозу струйно и в виде длительной инфузии. При неэффективности такой схемы терапии подключают антагонисты инсулина (глюкагон, гидрокортизон).
Коррекцию гипогликемии проводят под постоянным мониторингом сахара крови. Важно поддерживать его на уровне выше 2,6 ммоль/л. При нарушениях концентрации электролитов крови внутривенно вводят растворы 10% глюконата кальция и 25% сульфата магния.
При полицитемии проводят инфузионную терапию или частичное заменное переливание крови. Желтуху лечат с помощью ламп фототерапии. Дыхательные расстройства в зависимости от тяжести требуют кислородотерапии или ИВЛ. При кардиомиопатии, сердечной недостаточности применяют сердечные гликозиды, бета-адреноблокаторы. Седативные препараты используют для купирования судорог.
Хирургическое лечение применяется для коррекции врожденных пороков развития. Исходя из вида аномалии и состояния ребенка, вмешательство проводится экстренно или планово. Чаще всего выполняются операции по поводу пороков сердца.
Прогноз и профилактика
Прогноз у детей с диабетической фетопатией без врожденных пороков, как правило, благоприятный. До 4-го месяца жизни признаки ДФ исчезают без последствий. Однако у детей сохраняется риск развития нарушений жирового и углеводного обмена, неврологических отклонений. Поэтому 1 раз в год рекомендуется проведение глюкозотолерантного теста, консультация детского невролога и эндокринолога.
Профилактика диабетической фетопатии — выявление беременных с разными типами диабета. Ведение беременности осуществляется совместно с эндокринологом. Важна адекватная коррекция сахара крови у будущей мамы. Родоразрешение предпочтительнее в перинатальных центрах или специализированных роддомах.
4. Дети от матерей с сахарным диабетом. Сахарный диабет у новорожденных. Клинические рекомендации/ Солодкова И. В. - 2016.
Гестационный диабет
Гестационный диабет - особая форма сахарного диабета, которая развивается у женщин в период беременности из-за гормонального дисбаланса. Основным симптомом этого заболевания является повышение уровня глюкозы в крови после приема пищи и сохранение показателя в норме натощак. Гестационный диабет представляет угрозу для плода, так как может стать причиной развития врожденных аномалий сердца и головного мозга. С целью раннего выявления патологии женщинам в период 24-28 недель показано проведение теста на толерантность к глюкозе. Лечение гестационного диабета предполагает соблюдение диеты, режима труда и отдыха, в тяжелых случаях назначается инсулинотерапия.
Гестационный диабет или диабет беременных - заболевание, развивающееся вследствие нарушения углеводного обмена в организме женщины на фоне инсулинорезистентности (отсутствия восприимчивости клеток к инсулину). В акушерстве такая патология диагностируется примерно у 3-4% от всех беременных женщин. Чаще всего первичное повышение уровня глюкозы в крови определяется у пациенток, возраст которых составляет меньше 18 или больше 30 лет. Первые признаки гестационного диабета обычно появляются во 2-3 триместре и самостоятельно исчезают после рождения ребенка.
Иногда гестационный диабет становится причиной развития сахарного диабета 2 типа у женщин после родов. Подобное наблюдается примерно у 10-15% пациенток с таким диагнозом. Согласно исследованиям ученых, гестационный диабет чаще диагностируют у темнокожих представительниц женского пола. Опасность заболевания для плода заключается в том, что из-за повышения глюкозы в крови матери организм малыша начинает активно продуцировать инсулин. Поэтому после рождения такие дети склонны к снижению уровня сахара в крови. Кроме того, гестационный диабет способствует стремительному увеличению массы плода в период внутриутробного развития.
Причины гестационного диабета
Этиопатогенез гестационного диабета достоверно не выяснен. Ученые предполагают, что заболевание развивается вследствие блокировки продукции достаточного количества инсулина гормонами, которые отвечают за правильный рост и развитие плода. При беременности организм женщины нуждается в большем количестве глюкозы, которая требуется не только для матери, но и для малыша. Происходит компенсаторное увеличение продукции инсулина. Данные факторы становятся основной причиной гестационного диабета. На фоне расстройства функций β-клеток поджелудочной железы отмечается повышение уровня проинсулина.
Причиной гестационного диабета могут стать аутоиммунные заболевания, способствующие разрушению поджелудочной железы и, как следствие, снижению продукции инсулина. У пациенток, родственники которых страдают какой-либо формой сахарного диабета, риск развития данной патологии увеличивается в 2 раза. Еще одна частая причина нарушения - ожирение, так как оно уже предполагает нарушение обменных процессов в организме будущей матери. Гестационный диабет может возникнуть, если на ранних сроках беременности женщина перенесла вирусные инфекции, которые способствовали расстройству работы поджелудочной железы.
В группу риска по развитию гестационного диабета попадают женщины, страдающие синдромом поликистозных яичников, склонные к вредным привычкам - курению, употреблению алкогольных и наркотических веществ. Отягощающими факторами являются рождение крупного плода, мертворождение, многоводие в анамнезе, гестационный диабет при предыдущих беременностях. Высокий риск возникновения патологии отмечается у пациенток младше 18 и старше 30 лет. Дополнительно спровоцировать развитие нарушения может несбалансированное питание, предполагающее употребление большого количества продуктов, богатых быстрыми углеводами.
Симптомы и диагностика гестационного диабета
Гестационный диабет не имеет специфической симптоматики. Главным признаком патологии является увеличение концентрации глюкозы в крови, что до наступления беременности у женщины не наблюдалось. Данное нарушение чаще всего диагностируется у пациенток после 20 недели вынашивания. Дополнительно при гестационном диабете может наблюдаться чрезмерное увеличение массы тела пациентки (более 300 г в неделю), сильное чувство жажды, повышение суточного диуреза. Также больные жалуются на снижение аппетита, быстро возникающую усталость. Со стороны плода признаком развития гестационного диабета может стать быстрый прирост массы, неправильные пропорции частей тела, избыточное отложение жировой клетчатки.
Также для определения функциональности поджелудочной железы и риска формирования гестационного диабета рутинно всем беременным на сроке 24-28 недель назначается пероральный тест на толерантность к глюкозе. Вначале сдается анализ крови из вены натощак, после чего женщина должна выпить 75 г глюкозы, разведенной в 300 мл воды. Спустя 2 часа забор крови повторяют. Диагноз «гестационный диабет» устанавливается, если первый показатель уровня глюкозы составляет более 7 ммоль/л, второй - более 7,8 ммоль/л. для его подтверждения беременной назначают еще один анализ в тот же день через несколько часов.
Лечение гестационного диабета
При гестационном диабете лечение проводится в амбулаторных условиях. Прежде всего, пациентке рекомендуется пересмотреть рацион. Диета направлена на снижение уровня глюкозы в крови, поэтому женщине следует исключить из своего меню продукты, содержащие быстрые углеводы: кондитерские изделия, крахмалистые овощи. Фрукты нужно употреблять в меру и не очень сладкие. Под запретом при гестационном диабете оказываются жирные и жареные блюда, фаст-фуд, магазинные соусы, сдоба. Заменить эти продукты можно капустой, грибами, кабачками, бобовыми, зеленью. Кроме того, при гестационном диабете обязательно нужно включить в меню нежирную рыбу и мясо, крупы, злаковые каши, макароны твердых сортов, овощи. Один раз в неделю можно позволить присутствие в рационе красной рыбы.
Составляя рацион для беременной с гестационным диабетом, важно обеспечить достаточное поступление витаминов и минералов, необходимых для правильного роста и развития плода. Углеводы должны составлять 45% от ценности рациона, жиры - 30%, белки - 25%. При гестационном диабете беременной следует питаться небольшими порциями, но часто - 3 основных приема пищи и 2-3 перекуса. Нужно готовить легко усваиваемые блюда, оптимальные варианты - отварные продукты, на пару, запеченные. Питьевой режим предполагает употребление не менее 1,5 л жидкости в сутки.
Пациенткам с гестационным диабетом рекомендованы умеренные физические нагрузки. Они позволяют поддерживать организм в тонусе, предупреждают чрезмерный набор массы тела. Кроме того, упражнения способствуют повышению активности инсулина, что немаловажно при гестационном диабете. Физическая нагрузка предполагает занятия гимнастикой, пешую ходьбу, плавание. Следует избегать резких движений, упражнений, направленных на работу мышц брюшного пресса. Уровень нагрузки определяется выносливостью женщины и устанавливается врачом.
При гестационном диабете ребенок рождается с пониженным уровнем глюкозы в крови, однако показатель приходит в норму при обычном кормлении грудным молоком или адаптированными смесями. Обязательно контролируют концентрацию сахара в крови матери и ребенка. После родов женщина с гестационным диабетом должна некоторое время соблюдать назначенную в период беременности диету и измерять уровень глюкозы, чтобы избежать развития сахарного диабета 2 типа. Как правило, показатели возвращаются к норме в первые месяцы после рождения малыша.
Прогноз и профилактика гестационного диабета
В целом при гестационном диабете прогноз для матери и ребенка благоприятный. При таком заболевании есть риск развития макросомии - чрезмерного роста плода, а также увеличения массы тела женщины. При макросомии головной мозг ребенка сохраняет естественные размеры, а плечевой пояс увеличивается. Эти последствия гестационного диабета могут стать причиной травм в ходе естественных родов. Если на УЗИ выявляют крупный плод, врач может рекомендовать преждевременное родоразрешение, что также представляет определенную опасность, так как, не смотря на большие размеры, малыш остается недостаточно зрелым.
Профилактика гестационного диабета заключается в планировании беременности и контроле массы тела. Женщина должна правильно питаться, отказаться от вредных привычек. Обязательно следует придерживаться активного образа жизни, поскольку умеренные физические нагрузки позволяют уменьшить вероятность развития гестационного диабета. Важно, чтобы упражнения были регулярными и не доставляли беременной дискомфорта.
Сахарный диабет при беременности: последствия для ребенка, влияние инсулина, роды
Сахарным диабетом называется эндокринная патология, которая имеет несколько причин развития и характеризуется недостаточностью выработки инсулина, нарушением его действия на периферические клетки и ткани или одновременным сочетанием обоих факторов. Существует несколько форм заболевания, но все они имеют одинаковый клинический признак - гипергликемию (высокие показатели сахара в крови).

Если болезнь возникает в период вынашивания ребенка, сопровождается инсулинорезистентностью и сформировалась во второй половине беременности, речь идет о гестационном сахарном диабете (ГСД). Однако возможны варианты выявления патологии на ранних сроках беременности, тогда специалисты думают о прегестационной форме болезни, которая намного тяжелее протекает и имеет серьезные негативные последствия для матери и плода.
Последствия сахарного диабета при беременности, тактика ведения женщин с эндокринной патологией, а также влияние гипергликемии на плод рассмотрены в статье.
Типы патологии у беременных
Прегестационный диабет, то есть тот, что возник еще до зачатия малыша, имеет следующую классификацию:
- легкая форма болезни - инсулинонезависимый тип (2 тип), который поддерживается низкоуглеводной диетой и не сопровождается патологиями со стороны сосудов;
- средняя тяжесть - инсулинозависимый или инсулинонезависимый тип заболевания (1, 2 тип), которые корректируются медикаментозным лечением, с начальными стадиями осложнений или без них;
- тяжелая форма болезни - патология, сопровождающаяся частыми прыжками сахара в крови в большую и меньшую сторону, частые приступы кетоацидотического состояния;
- патология любого типа, сопровождающаяся тяжелыми осложнениями со стороны почечного аппарата, зрительного анализатора, головного мозга, периферической нервной системы, сердца и сосудов различного калибра.
Сахарный диабет также разделяют:
- на компенсированный (наилучше управляемый);
- субкомпенсированный (яркая клиническая картина);
- декомпенсированный (тяжелые патологии, частые приступы гипо- и гипергликемии).
Гестационный диабет обычно развивается с 20-й недели беременности, чаще диагностируется при помощи лабораторной диагностики. Женщины связывают появление симптомов заболевания (жажду, чрезмерное мочеиспускание) со своим «интересным» положением, не придавая им серьезного значения.
После появления ребенка на свет болезнь самостоятельно проходит. Лишь в редких случаях возможен переход патологии во 2-й тип сахарного диабета.
Как высокий сахар влияет на организм матери
Для любого человека, будь он женщиной, мужчиной или ребенком, хроническая гипергликемия считается патологическим состоянием. Из-за того, что большое количество глюкозы остается в кровеносном русле, клетки и ткани организма страдают от недостатка энергии. Запускаются компенсаторные механизмы, но, со временем, они еще больше усугубляют состояние.
Избыток сахара негативным образом влияет на определенные участки организма женщины (если говорить о периоде беременности). Изменяются процессы кровообращения, поскольку эритроциты становятся более жесткими, нарушается свертываемость. Периферические и коронарные сосуды становятся менее эластичными, сужается их просвет благодаря закупориванию атеросклеротическими бляшками.
Патология затрагивает почечный аппарат, провоцируя развитие недостаточности, а также зрение, резко снижая уровень его остроты. Гипергликемия становится причиной появления пелены перед глазами, кровоизлияний и образования микроаневризм в сетчатке глаз. Прогрессирование патологии может привести даже к слепоте. На фоне гестационного диабета таких серьезных изменений не происходит, но, если женщина страдает от прегестационной формы, требуется срочная коррекция состояния.
Высокие цифры сахара влияют и на сердце женщины. Увеличивается риск развития ИБС, поскольку коронарные сосуды также подвергаются атеросклеротическому поражению. В патологический процесс вовлекается центральная и периферическая нервная система. Изменяется чувствительность кожных покровов нижних конечностей:
- болезненность в состоянии покоя;
- отсутствие болевой чувствительности;
- ощущение ползания мурашек;
- нарушение восприятия температурного режима;
- отсутствие ощущения вибрационного восприятия или, наоборот, его чрезмерность.
Кроме того, в определенный момент у беременных может возникнуть кетоацидотическое состояние. Это острое осложнение диабета, которое характеризуется критически высокими цифрами глюкозы в кровеносном русле и накоплением в крови и моче кетоновых (ацетоновых) тел.
Патология требует немедленной медицинской помощи, поскольку может привести к развитию коматозного состояния и даже летальному исходу.
Возможные осложнения беременности на фоне гестационного диабета
Женщины, имеющие гестационную форму заболевания, страдают от различных осложнений на протяжении вынашивания ребенка в десятки раз чаще, чем здоровые пациентки. Чаще развивается преэклампсия, эклампсия, отечность, поражение почечного аппарата. Значительно повышается риск возникновения инфекционных процессов мочевыводящей системы, преждевременных родов.
Отечность организма - один из ярких признаков позднего гестоза. Начинается патология с того, что отекают ноги, далее появляется отечность брюшной стенки, верхних конечностей, лица, остальных частей тела. Женщина может не иметь жалоб, но опытный специалист заметит патологическую прибавку массы тела у пациентки.
- остается значительный след на пальцах от колец;
- появляется ощущение, что обувь стала мала;
- ночью женщина чаще просыпается для походов в туалет;
- надавливание пальцем в области голени оставляет глубокую выемку.
Поражение почек проявляется следующим образом:
- цифры артериального давления повышаются;
- возникает отечность;
- появляется белок и альбумины в анализе урины.
Клиническая картинка может быть яркой или скудной, как и уровень белка, выделяемого с мочой. Прогрессирование патологического состояния проявляется усилением выраженности симптоматики. Если возникает подобная ситуация, специалисты принимают решение о срочном родоразрешении. Это позволяет спасти жизнь малыша и его матери.
Еще одно осложнение, которое часто возникает на фоне сахарного диабета - преэклампсия. Врачи думают о ее развитии при появлении следующих признаков:
- выраженная цефалгия;
- резкое снижение остроты зрения;
- мушки перед глазами;
- боль в проекции желудка;
- приступы рвоты;
- нарушение сознания.
Чтоб предотвратить развитие подобных состояний, следует регулярно контролировать уровень АД, массы тела, лабораторные показатели крови и мочи.
Женщины могут страдать:
Влияние гипергликемии на плод
Не только организм женщины, но и малыша страдает от хронической гипергликемии. Дети, которые рождаются от больных матерей, в несколько раз чаще подвержены патологическим состояниям, чем все остальные. Если беременная имела прегестационную форму заболевания, ребенок может родиться с врожденной аномалией или пороком развития. На фоне гестационного типа болезни дети появляются на свет с высокой массой тела, что является одним из симптомов фетопатии плода.
Высокий вес ребенка называется макросомией. Состояние чревато тем, что размеры ребенка не соответствуют материнскому тазу. Во время родоразрешения повышается опасность травматизации плечевого пояса и головы ребенка, а также разрывов родовых путей женщины.
Хроническая гипергликемия матери также опасна для ребенка тем, что его поджелудочная железа в период внутриутробного развития привыкла вырабатывать огромное количество инсулина. После появления на свет его организм продолжает функционировать таким же образом, что приводит к частым гипогликемическим состояниям. Для детей характерны высокие цифры билирубина в организме, что проявляется желтухой новорожденных, и снижение количества всех форменных элементов крови.
Еще одно возможное осложнение со стороны организма ребенка - респираторный дистресс-синдром. Легкие малыша не имеют достаточного количества сурфактанта - вещества, которое препятствует процессу слипания альвеол во время выполнения дыхательных функций.
Ведение беременной с сахарным диабетом
Если пациентка в период вынашивания ребенка имеет прегестационный диабет, медицинский протокол наблюдения таких больных подчеркивает необходимость трехкратной госпитализации.
- Первый раз женщину госпитализируют сразу после обращения к гинекологу о постановке на учет по беременности. Пациентку обследуют, корректируют состояние обменных процессов, подбирают схему лечения инсулином.
- Второй раз - в 20 недель. Целью госпитализации считается коррекция состояния, наблюдение за матерью и ребенком в динамике, выполнение мероприятий, которые позволят предотвратить развитие всевозможных осложнений.
- Третий раз - 35-36 недель. Беременную готовят к появлению малыша на свет.
Существуют и экстренные показания, по которым женщина может попасть в больницу. К ним относят появление яркой клинической картины заболевания, кетоацидотическое состояние, критические цифры гликемии (в большую и меньшую сторону), развитие хронических осложнений.
Как протекают роды при наличии заболевания
Период родоразрешения определяется в индивидуальном порядке. Врачи оценивают тяжесть патологии, уровень сахара в кровеносном русле, наличие осложнений со стороны организма матери и ребенка. Обязательно контролируются жизненно важные показатели, оценивается зрелость структур организма малыша. Если происходит прогрессирование поражения почечного аппарата или зрения, акушеры-гинекологи принимают решение о родоразрешении в 37 недель.
При нормальном протекании беременности масса ребенка в 3,9 кг является показанием к его досрочному появлению на свет посредством кесарева сечения. Если женщина и малыш еще не готовы к родам, а вес плода при этом не превышает 3,8 кг, беременность можно немного продлить.
- Диабет беременных и его симптомы
- Норма сахара в крови у беременных + таблица
Родильное отделение
Оптимальным вариантом считается появление малыша на свет через естественные родовые пути, даже если мать имеет «сладкую болезнь». Роды при гестационном сахарном диабете протекают при постоянном контроле показателей глюкозы в крови и периодическом проведении инъекции инсулина.
Если родовые пути беременной подготовлены, роды начинают с прокола амниотического пузыря. Эффективная родовая деятельность считается показанием для того, чтоб процесс появления ребенка происходил естественным способом. По необходимости вводят гормон окситоцина. Он позволяет стимулировать сокращение матки.
Важно! Сам по себе сахарный диабет не является показанием для кесарева сечения.
Когда необходимо оперативное родоразрешение:
Плановое кесарево при сахарном диабете
Начиная с 12 часов ночи, женщина не должна употреблять воду и пищу. За 24 часа до проведения хирургического вмешательства беременной отменяют инъекции пролонгированного инсулина. Рано утром измеряется уровень гликемии при помощи экспресс-полосок. Эту же процедуру повторяют через каждые 60 минут.
Если показатели глюкозы в кровеносном русле превышают порог в 6,1 ммоль/л, беременную переводят на постоянное внутривенно капельное введение раствора инсулина. Контроль показателей гликемии ведется в динамике. Саму процедуру оперативного родоразрешения рекомендуют проводить рано утром.
Послеродовой период
После рождения ребенка врач отменяет инъекции инсулина женщине. На протяжении первых нескольких дней обязательно контролируются показатели сахара в крови, чтоб при необходимости провести коррекцию метаболических нарушений. Если пациентка имела гестационный сахарный диабет, она автоматически становится звеном группы риска развития инсулинонезависимого типа болезни, а значит, должна находиться на диспансерном учете у квалифицированного эндокринолога.
Через 1,5 и 3 месяца после родов женщина должна вновь сдать кровь для оценки цифр гликемии. Если результат заставляет врача сомневаться, назначается проведение теста с сахарной нагрузкой. Пациентке рекомендуют соблюдать диету, вести активный образ жизни, а при желании вновь забеременеть - провести полное обследование организма и тщательно подготовиться к зачатию и вынашиванию ребенка.
Гестационный сахарный диабет при беременности: чем опасен для ребенка, мамы
Гестационный диабетом называют тот сахарный диабет, который впервые возник у женщины в период вынашивания ребенка. После беременности заболевание исчезает самостоятельно. Важным моментом считается своевременное определение наличия патологии и коррекция уровня глюкозы в крови, что позволит избежать возможных осложнений со стороны организма матери и малыша.

Гестационный сахарный диабет при беременности (код по МКБ-10 - О24.4) в большинстве случаев развивается после 24-й недели. Если признаки заболевания появились на более ранних сроках, можно задуматься о наличии прегестационной формы патологии 1-го типа (в силу возраста женщины). Это означает, что «сладкая болезнь» была еще до зачатия ребенка. Подробнее о том, что такое гестационный диабет и чем он опасен, рассмотрено в статье.
Механизм развития
На первый взгляд, заболевание не очень распространенное, однако им страдает каждая двадцатая беременная. Механизм развития схож с инсулиннезависимой формой диабета.
Плацента женщины, ее яичники и корковый слой надпочечников вырабатывают огромное количество стероидных гормонов, действие которых снижает чувствительность клеток и тканей организма к инсулину. Развивается так называемая инсулинорезистентность. Соответственно, организм женщины требует больше гормонально активного вещества поджелудочной железы, чем она может синтезировать.
После появления ребенка на свет гормональный баланс и процессы метаболизма возвращаются в пределы нормы, а значит, и чувствительность клеток к инсулину восстанавливается.
Факторы риска развития патологии
Гестационным диабетом беременных страдают женщины, у которых наследственная предрасположенность сочетается со следующими факторами риска:
- возраст старше 35 лет;
- склонность к ожирению;
- наличие инсулиннезависимой формы сахарного диабета у ближайших родственников;
- присутствие глюкозы в моче;
- аномально большое количество околоплодных вод;
- крупные размеры плода;
- рождение детей с массой выше 4 кг или наличие мертворожденных малышей в анамнезе;
- расовая или национальная принадлежность с высоким риском развития сахарного диабета 2 типа (негроидная раса, латиноамериканцы, азиаты).
Низкий риск появления патологии у следующих женщин:
- возраст до 25 лет;
- нормальная масса тела и отсутствие патологического набора веса во время беременности;
- отсутствие любой формы диабета у родственников;
- отсутствие нарушения чувствительности к глюкозе в анамнезе;
- принадлежность к белой расе;
- отсутствие неблагоприятных течений беременности в прошлом.
Клиника
В большинстве случаев женщина не догадывается о наличии патологии, поскольку гестационный диабет может протекать бессимптомно.
Иногда развиваются специфические признаки, но беременные часто принимают их за норму, связывая со своим «интересным» положением.
Симптомами могут быть:
- жажда;
- ощущение сухости слизистой оболочки полости рта;
- патологически увеличенное количество выделения мочи;
- слабость, снижение работоспособности;
- быстрая утомляемость;
- нарушение остроты зрения;
- сухость и зуд кожных покровов.
На фоне патологии поздний гестозный период начинается намного раньше, чем у других беременных. Появляется значительная отечность, белок в моче без высокого артериального давления. Развивается фетоплацентарная недостаточность.

Отеки нижних конечностей - признак гестоза беременных, рано развивающийся при диабете
Более подробно о симптомах и признаках гестационного сахарного диабета у беременных.
Проявления могут варьироваться в зависимости от степени компенсации патологии. Различают компенсированный диабет, при котором уровень глюкозы повышен, но держится в допустимых пределах, благодаря компенсаторным механизмам поджелудочной железы, и декомпенсированный, сопровождаемый более высокими показателями глюкозы и требующий проведения инсулинотерапии.
Что происходит с малышом?
Высокие показатели сахара в крови матери приводят к гипергликемии и в организме ребенка. Глюкоза достаточно легко «проходит» через плацентарный барьер. Такое поступление может быть беспрерывным. Параллельно с сахаром в организм малыша поступает большое количество аминокислот и кетоновых (ацетоновых) тел.
Отрицательным моментом является то, что такие вещества, как инсулин, глюкагон, жирные кислоты к ребенку от матери не поступают, а значит, его организм должен самостоятельно справляться с патологическим избытком.
На протяжении первых трех месяцев внутриутробного развития поджелудочная железа плода не синтезирует инсулин. В этот период гипергликемия может привести к развитию врожденных аномалий и уродств. Под «удар» попадают сердце, головной и спинной мозг, желудочно-кишечный тракт, опорно-двигательная система, зрительный и слуховой анализаторы.
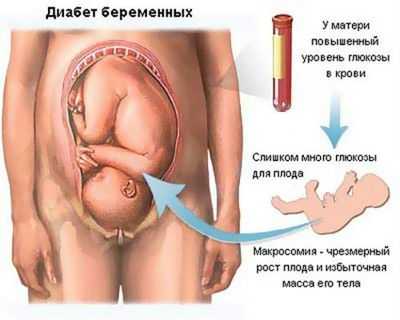
Патологии новорожденных - результат гипергликемии матери в период беременности
На четвертом месяце инсулин начинает синтезироваться, но в ответ на высокие показатели сахара клетки островков Лангерганса-Соболева поджелудочной железы ребенка начинают активно гипертрофироваться. В результате развивается макросомия плода, патологическое снижение выработки лецитина, следствием чего становится появление респираторного дистресса при рождении. Гиперплазия клеток поджелудочной железы приводит к тому, что ребенок получает склонность к длительным и тяжелым гипогликемиям.
У тех детей, которые родились в срок, показатели сахара могут быть ниже 2 ммоль/л, у недоношенных - меньше 1,4 ммоль/л.
Гипергликемия приводит к тому, что организм ребенка отвечает компенсаторным синтезом значительного количества инсулина.
Риски со стороны ребенка
На фоне гестационного сахарного диабета повышается риск развития следующих состояний со стороны плода:
- врожденные пороки развития (не часто, чаще при прегестационной форме патологии);
- макросомия (вес малыша при рождении больше 4 кг);
- родовой травматизм (родовые гематомы, повреждение лицевого нерва, плечевого сплетения);
- высокий уровень билирубина у малыша после рождения;
- отдаленные осложнения (склонность к ожирению, развитию НТГ в период пубертата).
Родовой травматизм связан с тем, что тело ребенка развивается с нарушенными пропорциями: жир откладывается в области передней брюшной стенки, ключиц, изменяется соотношение пропорций головы и плечевого пояса.
Физикальное обследование
Специалист собирает анамнез жизни и заболевания пациентки, уточняет наличие диабета у ближайших родственников, а также хронических болезней у самой беременной.
Врач оценивает телосложение женщины, измеряет акушерские показатели (высоту стояния дна матки, окружность живота, размеры таза), уточняет рост и массу тела. Контроль веса беременной очень важен, особенно в случае определения заболевания. Врач составляет специальный график допустимой прибавки массы тела для женщины, тщательно контролируя, чтобы набор веса не выходил за границы позволенного.

Регулярный контроль веса - способ профилактики развития заболевания
Важно! В случае если на протяжении месяца показатели прибавки выходят за грани, риск развития осложнения для ребенка и матери повышается в десятки раз.
Лабораторная диагностика
Чтобы оценить состояние беременной, проводят ряд лабораторных исследований, на основании результатов которых подтверждают диагноз или контролируют состояние больной в динамике.
Истинная глюкоза в периферической крови
Согласно данным ВОЗ, норма сахара в крови (периферической) находится в пределах от 3,5 до 5,7 ммоль/л, в плазме - до 6 ммоль/л. Нарушение толерантности к глюкозе подтверждается при следующих показателях (в ммоль/л):
- периферическая кровь - повышение до 7;
- плазма - повышение до 7,2.
Оценка показателей используется не только для того, чтобы подтвердить или опровергнуть диагноз, но и для того, чтоб определить наличие компенсации. Кровь сдают из вены или из пальца утром перед поступлением пищи в организм.
Глюкоза в моче
Если в периферической крови количественные показатели сахара превышают 10-12 ммоль/л, глюкоза определяется и в моче. Важными диагностическими показателями является уточнение глюкозурии не только в утреннем анализе, но и в суточном, и в порции мочи за определенное время.
Отсутствие сахара в моче не может опровергнуть заболевание, а ее наличие - доказать присутствие. Параллельно оцениваются и другие диагностические критерии.
Пероральный тест на толерантность к глюкозе
С помощью этого метода можно не только определить скрытую форму патологии, но и уточнить наличие диагноза при сомнительных показателях других исследований. ТТГ является обязательным методом диагностики для всех беременных во второй половине внутриутробной жизни плода.
Исследование показателей крови - достоверный метод диагностики сахарного диабета
Подготовка для сдачи материала заключается в следующем:
- На протяжении трех дней до анализа получать не меньше 250 г углеводов в сутки.
- С разрешением врача отменить прием всевозможных медикаментов.
- Сдавать венозную кровь утром до приема пищи. Можно пить только воду.
Беременной не проводят тест, если натощак в крови обнаружены показатели сахара выше 11 ммоль/л.
После первого забора материала женщина выпивает 75 г порошка глюкозы, который растворяют в теплой воде или чае. Следующую порцию крови берут через 2 часа таким же способом, как и в первый раз. По назначению врача материал могут брать через 30 минут, через 1 час с момента поступления сладкого раствора в организм.
Иммунореактивный инсулин (ИРИ)
Определение уровня инсулина в крови позволяет судить о состоянии его секреции и функциональной работе клеток поджелудочной железы. Нормальные показатели варьируются от 6 до 24 мкЕД/мл. На фоне гестационного диабета результаты будут в норме или немного повышены.
Биохимия крови
Позволяет оценить такие показатели:
- общий белок;
- уровень мочевины;
- креатинин;
- АЛТ, АСТ;
- показатели глюкозы;
- билирубин;
- фосфотазу;
- остаточный азот;
- уровень электролитов.
Гликированный гемоглобин
Этот метод определяет процентное количество белка гемоглобина, связанного с глюкозой. Позволяет уточнить показатели сахара за последний квартал. В норме у беременных уровень гликированного гемоглобина составляет не более 6, 5%. В плане обследований проведение диагностики в динамике - каждые 6 недель.
Параллельно с вышеперечисленными методами диагностики врачом назначается определение количественных показателей плацентарного лактогена, прогестерона, эстриола, гормонов коры надпочечников, альфа-фетопротеина.
Терапия этой формы заболевания требует обязательной коррекции рациона питания, адекватной физической нагрузки и инсулинотерапии. При любом методе необходимо проводить самоконтроль уровня сахара при помощи глюкометра.
Диетотерапия
Коррекция показателей сахара исключительно этим методом разрешена только при постпрандиальной гипергликемии (той, что возникает после поступления пищи в организм), а также при компенсированной форме патологии, когда уровень глюкозы не превышает 7 ммоль/л.

Коррекция рациона питания - основа лечения гестационного диабета
Особенности диеты беременных заключаются в следующем:
- углеводов должно быть в рационе не более 40%;
- моно- и полисахариды должны быть равномерно разделены на все приемы пищи (3 основных + несколько перекусов);
- позволено повысить количество углеводов до 60%, но при условии потребления продуктов исключительно с низкими цифрами гликемического индекса;
- калораж на сутки рассчитывает эндокринолог или диетолог, учитывая пропорции тела женщины, вес и рост.
Примерное меню беременной с установленным гестационный диабетом:
- Завтрак - овсянка на воде, яблоко, чай с молоком, кусочек хлеба из муки грубого помола со сливочным маслом.
- Перекус - творог, кефир.
- Обед - овощной суп, гречневая каша, кусочек вареного куриного или говяжьего мяса, отвар шиповника.
- Перекус - чай с молоком.
- Ужин - тушеная рыба с овощами, морковные котлеты на пару, чай.
- Перекус - кефир.
Физическая активность
Ученые доказали, что нормальная физическая активность благотворно влияет на чувствительность клеток и тканей организма к инсулину. Также доказано, что беременные с ожирением, которые имеют гестационный сахарный диабет, соблюдают диету и поддерживают необходимую физическую активность, нуждаются в инсулинотерапии в несколько раз меньше остальных.
| Рекомендовано | Необходимо отказаться |
| Ходьба, танцы, плаванье, легкий бег. Активность должна иметь средний или легкий уровень, продолжаться не более получаса в день. | Ходьба на лыжах, бег на коньках, баскетбол, футбол, катание на лошадях, плаванье под водой. |
Инсулинотерапия
Переход на этот метод лечения необходим в случае отсутствия изменений на фоне коррекции рациона питания (больше 2-х недель), при обнаружении признаков макросомии плода на ультразвуковом обследовании, если заболевание выявлено на 32-й неделе и позже.
Постпрандиальная гипергликемия требует назначения инсулина короткого действия, если высокие показатели сахара наблюдаться натощак, показано использование инсулина продолжительного действия. Смешанная гипергликемия требует комбинированной схемы лечения.
Ведение беременности и родов
При гестационном сахарном диабете назначается проведение дополнительных ультразвуковых обследований. На 20-й неделе определяют функциональность сердца и его отделов. Следующие сроки диагностики - 28, 32, 36 недель. С 36-й недели регулярно отслеживают, как малыш набирает вес, уточняют количество околоплодных вод.

Регулярное обследование беременной - залог рождения здорового малыша
Как только подтвержден диагноз гестационного сахарного диабета, женщину госпитализируют для коррекции ее состояния, проводят мероприятия, способствующие нормальному росту и развитию малыша. На 36-й неделе ее отправляют в стационар для подготовки к родоразрешению. Лучший период рождения ребенка в таком случае - 37 недель.
Беременная рожает самостоятельно в случае нормальных размеров таза, головного предлежания плода, компенсации диабета. Досрочное родоразрешение посредством кесарева сечения проводят:
- при ухудшении самочувствия ребенка;
- при увеличении количественных показателей глюкозы в крови матери;
- при развитии осложнений со стороны почек или зрительного анализатора.
С моментом первых схваток подкожная инсулинотерапия прекращается. Внутривенно капельно вводят 10% раствор глюкозы с инсулином. Через каждые 3 часа контролируют показатели сахара в крови. Допустимые пределы в этот момент - до 7 ммоль/л.
Если беременная соблюдала диету, введение глюкозы не требуется, но контроль лабораторных показателей проводится каждый час.
- Женщина не находилась на инсулинотерапии, а контролировала показатели диетой - обычная диета и повторное обследование через полтора месяца.
- Нормальные показатели сахара - обследование 1 раз в год.
- Использование инсулинотерапии до родов - контроль уровня сахара до выписки.
- Отмена использования инсулина - через полтора месяца проведение повторной диагностики.
- Следующее зачатие должно планироваться и сопровождаться заранее проведенным обследованием.
Превентивные меры
Профилактика развития гестационной формы патологии основана на постоянном контроле набора массы тела женщины, внедрении в ежедневное расписание адекватных физических нагрузок и контроле количества поступаемых углеводов с продуктами питания.
Если заболевание появилось на фоне последней беременности, следующая должна планироваться не раньше, чем через 2 года. Отсчет происходит с момента полного восстановления чувствительности клеток и тканей к инсулину.
Благоприятный прогноз вынашивания и рождения ребенка возможен в случае своевременной диагностики, правильно подобранной тактики лечения и соблюдения советов и рекомендаций специалистов.
Читайте также:
