Пример инфаркта миокарда при триаде Фалло. Операция на сердце при инфаркте миокарда
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Согласно проведенным исследованиям, инфаркт миокарда может возникнуть после операции (не на сердце и сосудах) не только у людей, имеющих заболевания сердца, но и у тех, кто имеет другую патологию. Известно, что инфаркт миокарда - одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения. Факторами риска являются - табакокурение, алкоголь, ожирение, сахарный диабет.
Инфаркт миокарда как послеоперационное осложнение является крайним проявлением нередкой ишемии мышцы сердца, которая может иметь различную выраженность от мелкоочагового субэпикардиального повреждения до крупноочагового трансмурального некроза. Причина - послеоперационная эпизодическая гипоксемия. После хирургического вмешательства (не на сердце) ишемия миокарда сочетается, как правило, с тахикардией, и появление тахикардии на фоне эпизодической гипоксемии наблюдается в послеоперационном периоде. Таким образом, сочетание тахикардии с артериальной гипоксемией в послеоперационном периоде очень неблагоприятно для сердца, так как при этом уменьшается снабжение миокарда кислородом на фоне повышенной потребности в нем.
Клиника - послеоперационный инфаркт миокарда протекает без типичного болевого ангинозного приступа. Иногда это осложнение развивается предельно остро и может проявляться не столько тахикардией, падением системного артериального давления и тяжелыми нарушениями сердечного ритма, сколько общим недомоганием, головокружением и оглушенностью.
При недостаточной интенсивности послеоперационного наблюдения инфаркт миокарда протекает как отек легких или регистрируется внезапная клиническая смерть на фоне внешнего благополучия.
Рассмотрим клинический пример. Больной М 62 лет поступил с жалобами и объективными данными, указывающими на диагноз - хронический панкреатит, киста поджелудочной железы. Больному была под УЗИ-контролем под местной анестезией выполнена пункция кисты троакаром (d=4 мм), в полость кисты установлена полихлорвиниловая трубка d=3 мм, дренаж фиксирован. Далее, во время обхода врача, все показатели (в том числе артериальное давление и пульс) у пациента были в пределах нормы. Жалоб, кроме чувства тяжести в области дренажа и повышения температуры тела по вечерам, не было. Спустя 32 дня пациент обнаружен в палате без признаков сердечно-легочной деятельности. Реанимационные мероприятия в течение 40 минут оказались неэффективны, была констатирована биологическая смерть.
Был поставлен следующий патологоанатомический диагноз: острая сердечная недостаточность, ишемическая болезнь сердца, острая коронарная недостаточность: контрактурные повреждения кардиомиоцитов, фрагментация мышечных волокон, стаз, эритродиапедез, ангиоспазм, неравномерное кровенаполнение. Диффузный мелкоочаговый кардиосклероз. Фон: атеросклероз с преимущественным поражением коронарных артерий. Осложнения: отек легких, отек головного мозга, венозное полнокровие и глубокие дистрофические изменения внутренних органов. Сопутствующие: хронический панкреатит, киста головки поджелудочной железы.
Таким образом, несмотря на казалось бы успешную операцию, человек умер. Следовательно, врач должен проводить предоперационную оценку риска сердечно-сосудистых осложнений. Цели предоперационного обследования - оценить риск сердечно-сосудистых и внесердечных осложнений, при высоком риске- выработать стратегию его снижения. Также для снижения риска важен анамнез (определение функционального статуса, оценка состояния сердечно-сосудистой системы, оценка состояния других органов и систем), тип операции и сроки ее проведения, физикальное исследование, лабораторные исследования, электрокардиограмма, ЭхоКГ.
Факторами, указывающими на высокий послеоперационный риск сердечно-сосудистых осложнений, являются: инфаркт миокарда в предшествующие 6 месяцев, возраст старше 70 лет, диастолический ритм галопа или набухание шейных вен, гемодинамически значимый аортальный стеноз, несинусовый ритм или частая предсердная экстрасистолия на предоперационной ЭКГ, тяжелое общее состояние, полостная операция, операция на аорте, экстренный характер операции.
Следует отметить, что каждый пациент индивидуален, у кого-то может быть «слабое» сердце, и перед операцией врач обязан, соблюдая деонтологию, настроить пациента на хороший исход операции. Ведь слово врача и лечит, и калечит.
Операции при инфаркте миокарда на сердце - когда и как делать?
Острый инфаркт миокарда, в большинстве своем, требует проведения операции, особенно при обширных или трансмуральных некрозах. Хирургическое лечение позволяет практически полностью восстановить кровоснабжение сердца и его нормальную работу. Подобная тактика отличается высокой эффективностью и безопасностью, особенно при использовании малоинвазивных вмешательств в кратчайшие сроки. Чем быстрее пациенту сделана операция, тем больше шансов на скорое восстановление и отсутствие осложнений.
Виды операций при инфаркте и их эффективность

Операции при инфаркте делятся на две группы - открытые (доступ к сердцу происходит путем разреза грудной клетки) и чрескожные (в коронарные сосуды заводят зонд через бедренную артерию с помощью маленького отверстия). Из-за низкой травматичности и минимального количества осложнений второй метод теперь используют гораздо чаще.
Виды чрескожных вмешательств:
- Стентирование венечных артерий. Эта техника предполагает установку специального расширителя в суженном месте. Стент представляет собой сетчатую цилиндрическую конструкцию, изготовленную из стали или пластика. Его подводят с помощью зонда в нужное место, он расширяется, прикрепляется к стенке и остается там. Этот способ лечения инфаркта иногда дает осложнения в виде ретромбоза.
- Баллонная ангиопластика. В этом случае через бедренную артерию к сердцу подводят зонд по аналогии со стентированием. В зонде расположен специальный каркасный баллон. Надуваясь, он расширяет стенки пораженных сосудов и восстанавливает нормальное кровообращение. Подобная методика нередко дает временные результаты, но она одна из самых безопасных.
- Лазерная эксимерная ангиопластика - используют оптоволоконный зонд, который подводят к пораженному участку венечной артерии. Через него проходит лазерное излучение. Воздействуя на тромб, он разрушает его, и ток крови возобновляется. Весьма безопасный и эффективный метод, однако нередко неправильное применение лазера вызывает кровотечение.
Открытые операции делают при полной закупорке артерии, когда поставить стент не получается: при обширных поражениях или сопутствующих патологиях сердца (пороки клапанов). В подобных случаях применяют шунтирование, при котором создают обходные пути тока крови с помощью синтетических элементов или аутоимплантов. Вмешательство проводят на остановленном сердце с использованием аппарата искусственного кровообращения, но лучше делать это на работающем органе.
Выделяют два вида шунтирования:
- Аортокоронарное - при этом с определенной области тела забирают кусочек вены, а затем один его конец подшивают к аорте, а другой - к венечной артерии, ниже участка закупорки.
- Маммарокоронарное - в подобном случае как шунт используют внутреннюю грудную артерию. Преимущество такого способа в том, что этот сосуд менее подвержен атеросклерозу, более долговечен и, в отличие от вены, не имеет клапанов.
Надо ли делать операцию и почему?
Операция на сердце при инфаркте миокарда - не вопрос предпочтений, а насущная необходимость, особенно в случае обширного поражения. Если не восстановить кровообращение в тканях, они очень быстро отмирают, в результате чего область некроза увеличивается. Это еще больше нарушает нормальную работоспособность органа, у пациента развивается кардиогенный шок.
Кроме того, продукты распада некротизированных тканей очень токсичны и, попадая в кровь, вызывают острое отравление и полиорганную недостаточность.
Операции, которые делают при инфаркте, при своей простоте эффективно восстанавливают нормальную гемодинамику и устраняют ишемию кардиомиоцитов, в результате чего работа сердца возобновляется.
Тем не менее следует помнить, что хирургическое лечение - временный метод, который не дает полного выздоровления. Он устраняет последствия, вызванные атеросклерозом сосудов. Только профилактика нарушения жирового обмена позволит избавиться от возможных рецидивов.
Последствия, прогноз и осложнения
Результат операции после сердечной атаки предопределен временем, которое прошло от момента приступа до доставки пациента в инфарктное отделение и разрушения тромба. Если вмешательство произошло не позже шести часов, то возможен благоприятный прогноз.
Когда же срочную операцию не выполнили, последствия бывают крайне серьезными:
- повторный приступ;
- аневризма аорты;
- риск возникновения инсульта;
- развитие острой почечной или печеночной недостаточности;
- нарушения дыхания.
После операции пациента переводят в реанимационное отделение, где за ним должным образом ухаживают и проводят профилактику осложнений.
При установке в сердце каких-либо искусственных предметов (стентов) повышается риск образования тромбов. Для предотвращения такой ситуации каждый больной должен принимать антиагрегантные препараты в строго указанной дозе и кратности.
Окончательный прогноз зависит от дальнейшего консервативного лечения, реабилитации и выполнения профилактических мер: если пациент будет строго следовать рекомендациям врача, то его состояние значительно улучшится, а риск повторного приступа уменьшится.
Выводы
Операция при инфаркте миокарда - распространенный и самый эффективный способ лечения этого заболевания. Кардиохирургия имеет широкий арсенал различных методик, что разрешает применять индивидуальный подход к каждому пациенту.
Успех и вероятность осложнений в первую очередь зависят от времени, которое прошло с момента диагностирования до начала лечения. В основном прогноз для пациентов после оперативного вмешательства благоприятный. Снизить возможность повторного приступа может длительное консервативное лечение и соблюдение мер профилактики.
Для подготовки материала использовались следующие источники информации.
Разрывы сердца при инфаркте
Разрыв сердца — это нарушение целостности стенок сердца, которое чаще всего встречается как осложнение острого инфаркта миокарда (гибели участка сердечной мышцы вследствие прекращения притока крови к нему) и сопровождается высокой смертностью. У большинства больных происходит разрыв стенки левого желудочка, реже - правого желудочка, еще реже - межжелудочковой перегородки (перегородки между левым и правым желудочками сердца) и папиллярных мышц (внутренние мышцы сердца, обеспечивающие движение клапанов).
Вероятность разрыва сердца
Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин. В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после фибрилляции желудочков и коронарного шунтирования.
Разрывы сердца обычно происходят в интервале от первых суток инфаркта миокарда до 3 недель и имеют два пика в первые 24 часа и на 4— 7-й день от начала инфаркта миокарда. Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут.
Классификация
По времени:
- ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни инфаркта миокарда, когда еще нет рубцевания,
- поздними — вследствие истончения некротизированного участка,
По локализации
По клиническому развитию:
- медленнотекущими,
- подострыми (в течение нескольких часов с клиническими симптомами нарастающей тампонады сердца, когда еще возможно помочь больному),
- острыми, одномоментными (с острой гемотампонадой).
Наружные разрывы свободной стенки левого желудочка сердца (встречаются у 2—10% больных инфаркта миокарда) с истечением крови из левого желудочка в полость перикарда (быстро заполняющей ее) и развитием тампонады сердца, чаще возникают между 1-м и 21-м днем и встречаются в зоне обширного (более 20% площади миокарда) трансмурального инфаркта миокарда передней стенки или заднебокового сегмента левого желудочка (особенно у гипертоников) и в 10—20% случаев ответственны за больничную летальность от инфаркта миокарда. Левый желудочек подвержен таким разрывам в 7 раз чаще, чем правый желудочек. Разрывы часты у пожилых женщин (старше 60 лет) между 1-м днем и 3 неделями трансмурального инфаркта миокарда и у гипертоников.
Причины разрывов сердца
- Истончение стенки левого желудочка,
- Некроз стенки миокарда на всю толщу (трансмуральный инфаркт)
- Попадание крови в зону ишемии (что ослабляет миокард);
- Неблагоприятное влияние тромболитиков на организацию коллагена и его синтез в зоне инфаркта;
- Рассасывание коллагена вследствие наплыва лимфоцитов в зону инфаркта миокарда;
- Плохое развитие коллатералей;
- Неадекватное моделирование миокарда;
- Нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда;
- Сохраняющееся высокое АД в первые дни инфаркта миокарда;
- Поздняя госпитализация (12—24 ч);
- Сохраняющийся кашель, рвота или состояние психодвигательного возбуждения;
- Распространенный инфаркт миокарда (более 20% площади миокарда);
- Возможное продолжение инфаркта миокарда (поздние разрывы).
Диагностика
Анализ анамнеза заболевания и жалоб, когда появились боли в груди, слабость, с чем пациент связывает появление этих симптомов, были ли травмы грудной клетки, отмечал ли пациент приступы загрудинных болей ранее, имеет ли ишемическую болезнь сердца), переносил ли ранее инфаркт миокарда.
Физикальный осмотр. При аускультации сердца определяются характерные шумы. Этот шум часто сопровождается дрожанием в околосердечной области. При разрыве или отрыве папиллярной мышцы появляется выраженная недостаточность клапана, сопровождающаяся систолическим шумом над всей областью сердца, особенно над его верхушкой.
Определение тропонина Т или I крови помогает выявить наличие острого инфаркта миокарда.
Развернутая коагулограмма позволяет определить повышенную свертываемость крови, значительный расход факторов свертывания, выявить появление в крови продуктов распада.
Электрокардиография (ЭКГ). При разрыве сердца на ЭКГ продолжает определяться синусовый или замещающий его ритм. Определяется электромеханическая диссоциация - несоответствие между наличием ритма сердца на ЭКГ и отсутствием нормального тока крови (отсутствие пульса и артериального давления, или слабый пульс и низкое артериальное давление). Со временем нормальный ритм урежается (становится редким), сменяется единичными ударами сердца и развивается остановка сердца.
Эхокардиография (ЭхоКГ). При эхокардиографическом исследовании определяется расположение разрыва сердца, его размеры, оценивается накопление крови в полости перикарда (околосердечной сумки), выявляется изменение тока крови при нарушении функции клапанов сердца (например, при разрыве папиллярных мышц - внутренних мышц сердца, обеспечивающих движение клапанов).
Лечение разрыва сердца
Шанс дает только хирургическое лечение. Предоперационный период очень короткий, только во время подготовки операционной, так как оперативное лечение должно быть экстренным. В предоперационном периоде возможна попытка стабилизации гемодинамики. Для этого применяют:
- внутриаортальную баллонную контрпульсацию - имплантацию механического устройства для временной поддержки насосной функции сердца. Данный метод позволяет понизить нагрузку сердца и повысить кровоснабжение всех органов, в том числе собственных артерий сердца;
- внутривенное капельное введение растворов из группы нитратов;
- перикардиоцентез — уменьшает тампонаду сердца кровью.
Хирургическое лечение подразумевает открытую операцию, с ушиванием разрыва миокарда с постановкой заплаты и восстановление его кровоснабжения.
Осложнения и последствия
Каждый больной с разрывом сердца быстро погибает при отсутствии экстренного хирургического лечения. Даже пациенты с маленьким разрывом сердца, самостоятельно закрывшимся, крайне редко живут более 2-х месяцев без проведении операции.
Профилактика разрыва сердца
Профилактика возникновения ишемической болезни сердца:
- нормализация уровня холестерина в крови: отказ от приема жирной пищи, при наличии повышенного уровня холестерина - терапия холестерин-снижающими препаратами;
- отказ от курения;
- нормализация артериального давления (поддержание артериального давления в пределах от 90/60 мм рт.ст. до 140/90 мм рт.ст.).
- Своевременное обращение за медицинской помощью при появлении длительного (более 5 минут) приступа загрудинных болей.
- Своевременная диагностика и лечение ишемической болезни сердца обеспечивает профилактику инфаркта миокарда как основной причины разрывов сердца.
- Раннее полноценное лечение имеющегося инфаркта миокарда.
Разрыв сердца - одна из основных причин смерти пациентов с острым инфарктом миокарда. Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет. Вероятность разрыва сердца не зависит от размера зоны некроза. С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения левого желудочка, слабое развитие коллатерального кровообращения, нижняя локализация инфаркта миокарда, наличие артериальной гипертензии или сахарного диабета в анамнезе, чрезмерная двигательная активность в острый период инфаркта миокарда, проведение тромболитической терапии позднее 14 часов от начала развития инфаркта миокарда.
Экстренные операции при инфаркте миокарда
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда - это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Преимущества лечения в ИСЦ
В Инновационном Сосудистом Центре эндоваскулярные операции получили инновационное развитие на уровне ведущих клиник мира. Такие операции теперь проводятся под местной анестезией через минимальный прокол сосуда и крайне быстрым сроком реабилитации.
Показания и противопоказания к методу лечения
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание - невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Подготовка к лечению
Для проведения экстренных операций подготовка не предусматривается, так как на это просто нет времени.При наличии беременности, следует предупредить врача.
Обезболивание при лечении
Стентирование коронарной артерии предусматривает местную анестезию в зоне прокола сосуда,через который будет проводиться вмешательство. Если будет проводиться шунтирование , то требуется общий наркоз.
Как проходит метод лечения
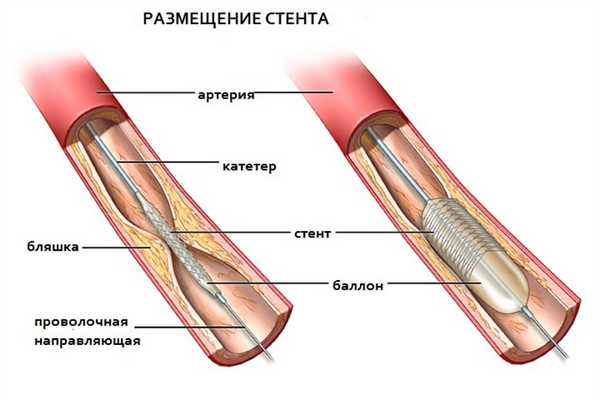
Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
Возможные осложнения при лечении
- Повторный инфаркт
- Хроническая сердечная недостаточность
- разрыв миокарда
- Аритмии
- Перикардит
- Кардиогенный шок
Прогноз после метода лечения
Прогноз для пациентов с инфарктом миокарда сильно варьируется в зависимости от пациента, самого состояния и данного лечения. Прогноз значительно ухудшается, если произошло механическое осложнение (разрыв папиллярной мышцы, разрыв свободной стенки миокарда и другие.). Имеются данные о том, что смертность от инфаркта миокарда в течение многих лет снизилась.
Программа наблюдения после метода лечения
Кардиологическая реабилитация направлена на оптимизацию функции и качества жизни у тех, кто страдает сердечной недостаточностью. Физические упражнения являются важной частью реабилитации после инфаркта миокарда, что благотворно влияет на уровень холестерина, артериальное давление, вес, стресс и настроение. Некоторые пациенты боятся упражнений, потому что это может вызвать другой инфаркт. Но нужно понимать,что врач, при выписке указывает нужную дозированную физическую нагрузку. Риск повторного инфаркта миокарда снижается при строгом контроле артериального давления и изменениях образа жизни, главным образом прекращении курения , регулярных физических упражнениях, разумной диете для пациентов с сердечными заболеваниями и ограничении потребления алкоголя. Обычно после инфаркта миокарда назначаются лекарственные препараты с целью предотвращения вторичных сердечно-сосудистых событий, таких как дальнейшие инфаркты миокарда, застойная сердечная недостаточность или цереброваскулярные заболевания.
Трансмуральный инфаркт миокарда
Трансмуральный инфаркт миокарда — это наиболее тяжелая форма некроза кардиальной мышцы, при которой поражаются все слои сердца. Проявляется выраженным болевым синдромом, беспокойным поведением, лихорадкой. Главный этиологический фактор состояния — атеросклероз. Выявление патологии производится с помощью электрокардиографии, лабораторных анализов крови, ангиографии с контрастом. Лечение включает в себя методы консервативной терапии, но приоритетным, наиболее эффективным является хирургическое вмешательство в виде коронарного стентирования, шунтирования, трансмиокардиальной лазерной реваскуляризации.
МКБ-10

Общие сведения
Трансмуральный инфаркт миокарда — одна из самых тяжелых, жизнеугрожающих патологий сердца, уже многие годы остающаяся ведущей причиной смерти больных с сердечно-сосудистыми заболеваниями. Госпитальная смертность достигает 10%, а в некоторых регионах России 15%. В течение года после интенсивной терапии умирает еще около 10%. Половина больных с тяжелой формой кардиального некроза погибает на догоспитальном этапе. Мужчины 40-60 лет болеют чаще женщин, пик заболеваемости отмечается после 50 лет. Основная группа пациентов — люди с сопутствующим сахарным диабетом, гиперлипидемией, отягощенным семейным анамнезом.
Причины
Подавляющее большинство случаев инфаркта миокарда является следствием окклюзии главного ствола или ветви коронарной артерии. Процесс сопровождается значительным ухудшением снабжения кровью сердечной мышцы. При увеличении нагрузки на кардиальную мышцу она начинает испытывать гипоксию, ее функции снижаются, что приводит к последующему некрозу. В рамках современной медицины выделяют несколько причин сужения просвета венечных сосудов:
- Атеросклероз. Ведущий фактор развития инфаркта, обнаруживаемый у 95% людей, умерших от крупноочаговых процессов. Частый признак — высокий уровень липидов крови. Перекрытие диаметра артерии более чем на 75% вызывает отмирание тканей.
- Тромбоз. Флотирующие образования в кровотоке могут попадать в коронарные сосуды двумя путями: из левого желудочка, в котором образуются в результате фибрилляции предсердий и клапанных патологий, либо при незакрытом овальном окне.
К факторам риска развития инфаркта относят отягощенную наследственность (сердечно-сосудистые заболевания у ближайших родственников), возраст старше 50 лет, многолетний стаж курения. Провоцировать отложение липидов в стенках сосудов может ожирение, недостаточная физическая активность. Группу риска составляют пациенты с установленной артериальной гипертензией, сахарным диабетом, системными заболеваниями (особенно васкулитами).
Патогенез
Трансмуральный инфаркт развивается вследствие нарушения кровоснабжения сердечной мышцы. Адекватность коронарного кровотока запросам миокарда определяется наполненностью венечных артерий, которое зависит от аортального давления и сосудистого сопротивления, насыщенности кислородом, колеблющейся в зависимости от нагрузки на сердце и частоты его сокращений, а также составом плазмы и форменных элементов, меняющемся при гипогидратации, анемиях, токсических отравлениях. Любое нарушение баланса приводит сначала к ишемии, затем к омертвлению кардиальных клеток.
Крупноочаговый характер патологии практически всегда находит отражение в интенсивном болевом синдроме. Это связано с массивным поражением кардиальной мышцы, активацией большого количества болевых рецепторов, значительным снижением ее функции. Массивный очаг некроза может стать причиной попадания в кровь большого количества продуктов распада (миоглобин, тропонины) с развитием системного воспалительного ответа — резорбционно-некротического синдрома.
Симптомы
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть. Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии, но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты. При выраженной сердечной недостаточности на фоне инфаркта появляется одышка, особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии, различным блокадам. К общим признакам относят холодный пот, угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца. В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль. Нетипичная манифестация может включать в себя инсульт, острый психоз, расстройства пищеварения, периферические эмболии.
Осложнения
Трансмуральный инфаркт миокарда способен привести к целому ряду жизнеугрожающих состояний. Самое частое осложнение — нарушения ритма сердца вплоть до фибрилляции желудочков. Нередко наблюдается сердечная недостаточность, обычно - левожелудочковая, сопровождающаяся хрипами, сердечной астмой, отеком легких. Специфическим именно для массивного некроза сердечной мышцы является кардиогенный шок, для которого характерно критическое уменьшение сердечного выброса, падение давления.
К менее частым последствиям относят эмболии в системе легочной артерии, аневризму и разрыв стенки сердца с тампонадой. При затрагивании инфарктом сосочковых мышц может возникнуть недостаточность митрального клапана с острой кардиальной недостаточностью. Описаны случаи так называемого постинфарктного синдрома, появляющегося через одну или несколько недель после болезни как иммунологическая реакция на некротическую ткань. Протекает как перикардит или плеврит с выраженной эозинофилией.
Диагностика
Физикальное обследование не позволяет выявить каких-то надежных диагностических признаков, подтверждающих либо опровергающих инфаркт миокарда, однако имеет большое значение в процессе оценки тяжести состояния больного. Визуально пациент обычно беспокоен, бледен, кожа покрыта холодным потом. Артериальное давление может повышаться на пике болевого приступа, сочетаться с тахикардией. Нередко нарастают признаки левожелудочковой недостаточности. Из инструментальных методик врачи-кардиологи используют:
- Электрокардиографию. Базовый метод диагностики. Изменения на ЭКГ появляются уже во время стенокардии и проходят ряд характерных стадий. Трансмуральный инфаркт характеризуется глубоким и широким зубцом Q, снижением амплитуды R, сегмент ST поднимается над изолинией. Через несколько дней формируется отрицательный зубец Т, сегмент ST снижается. Локализацию процесса определяют по грудным отведениям.
- Лабораторные методы. Массивный некроз мышечной ткани находит свое отражение в общем анализе крови. У пациентов обнаруживается выраженный лейкоцитоз на фоне лихорадки, лейкоцитарный сдвиг влево, увеличение СОЭ. В биохимическом анализе повышается значение внутриклеточных ферментов (АЛТ, АСТ, ЛДГ), отмечается высокий уровень креатининфосфокиназы, тропонинов.
- Коронарная ангиография. Рентгенологический метод, помогающий установить окклюзию коронарной артерии тромбом, оценить функцию желудочков, риск аневризм или разрыва стенок. Является обязательным компонентом предоперационной подготовки перед аортокоронарным шунтированием, ангиопластикой.
Лечение трансмурального инфаркта миокарда
Все больные с подозрением на данную патологию подлежат скорейшей госпитализации в специализированные отделения — реанимации, неотложной кардиологии, сосудистые центры. Терапию начинают на этапе до госпитализации, особенно при активном вызове скорой медицинской помощи, и продолжают стационарно. Больному прописывается строгий постельный режим, психический и эмоциональный покой, диета.
Консервативная терапия
Важнейшей начальной целью лечения является адекватное обезболивание, предотвращение шоковых состояний, жизнеугрожающих аритмий. Применяют сильные обезболивающие средства (морфин, промедол, трамадол), комбинируемые с атропином, кордароном. Назначают ингаляции кислорода, при угрозе фибрилляции желудочков используют дефибрилляцию либо внутривенное введение лидокаина. При подозрении на тромбоз показаны антикоагулянты прямого действия, преимущественно гепарин или стрептокиназа в больших дозировках.
Хирургическое лечение
Непосредственная цель инвазивных методов — восстановление адекватного кровоснабжения миокарда (реваскуляризация). Своевременно сделанная операция может значительно уменьшить зону некроза, снизить риск осложнений, предупредить рецидивы патологии. В настоящее время хирургическое лечение является приоритетным методом в терапии ишемической болезни сердца и инфаркта миокарда, позволяет добиться тех результатов, которые недоступны при медикаментозном воздействии. Применяются:
- Чрескожная коронаропластика. Расширение просвета сосуда достигается путем введения в него сетчатой металлической трубочки. Манипуляция провидится под рентген-контролем, чаще с доступом из бедренной или подключичной артерии. Результат вмешательства по многом зависит от материала, из которого изготовлен стент. В последующем от пациента требуется долгосрочный прием лекарственных средств (гиполипидемических, антитромбоцитарных).
- Аортокоронарное шунтирование. Суть операции заключается в создании обходного пути для тока крови в обход склерозированного или тромбированного участка сосуда. Это более серьезная манипуляция, приводимая на открытом сердце с использованием аппарата искусственного кровообращения. В качестве шунта может применяться как эндогенный материал (части дистальных артерий), так и искусственные импланты.
- Трансмиокардиальная лазерная реваскуляризация. Перспективный хирургический метод лечения, появившийся в последние годы. С помощью специальной лазерной установки в миокарде проделывается несколько десятков тонких сквозных ходов глубиной плоть до желудочковых полостей. По этим ходам кровь поступает непосредственно из камер к мышечным клеткам, минуя коронарные сосуды.
Прогноз и профилактика
Трансмуральный инфаркт наиболее неблагоприятен по прогнозу вследствие высокой вероятности летального исхода еще до момента оказания медицинской помощи, 20% вероятности гибели в первый месяц после приступа. Полноценная своевременная помощь минимизирует эти риски. Профилактика состояния, главным образом, сводится к предупреждению или коррекции атеросклероза. Важна нормализация массы тела, уровня липидов крови, контроль артериального давления, отказ от вредных привычек. Эти мероприятия особенно необходимы лицам с неблагоприятным семейным анамнезом.
Читайте также:
