Симптомы эпиглоттита у ребенка и его лечение
Добавил пользователь Евгений Кузнецов Обновлено: 31.01.2026
Чаще всего диагностируется передний ПТА, он локализуется между верхним полюсом миндалины и передней небной дужкой. Также различают задний ПТА — между миндалиной и задней небной дужкой, нижний ПТА — у нижнего полюса миндалины, наружный ПТА — снаружи миндалины.
Паратонзиллит — инфекционное воспалительное заболевание клетчатки, окружающей небную миндалину, без формирования абсцесса (полости с гноем).
Паратонзиллиту или ПТА обычно предшествует острый тонзиллофарингит, но в ряде случаев заболевание может развиваться и без предшествующей инфекции глотки, что связывают с закупоркой слюнных желез.
Паратонзиллярный абсцесс — наиболее распространенная инфекция глубоких тканей шеи у детей и подростков, на его долю приходится не менее 50% случаев. Ежегодная заболеваемость ПТА составляет 30-40 случаев на 100 000 человек в возрасте от 5 до 59 лет.
Основными возбудителями ПТА являются Streptococcus pyogenes (бета-гемолитический стрептококк группа А, БГСА), Streptococcus anginosus (ангиозный стрептококк), Staphylococcus aureus (золотистый стафилококк, включая метициллин-резистентные штаммы — MRSA) и респираторные анаэробы (включая Fusobacteria, Prevotella и Veillon).
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита. Также пациенты могут жаловаться на припухлость шеи и боль в ухе на стороне поражения.
Диагностика
В подавляющем большинстве случаев диагноз ПТА ставится клинически — по результатам фарингоскопии (осмотра глотки). Подтверждается получением гнойного отделяемого при дренировании абсцесса или данными инструментальных исследований (чаще всего УЗИ).
При фарингоскопии отмечается опухшая и/или колеблющаяся миндалина с отклонением небного язычка в противоположную поражению сторону, гиперемия (краснота) и отечность мягкого неба. В некоторых случаях присутствуют налеты или жидкое отделяемое в небной миндалине. Отмечается увеличение и болезненность шейных и подчелюстных лимфоузлов.
Двусторонний ПТА встречается крайне редко, его диагностика сложнее, ввиду отсутствия асимметрии в глотке, а также редко присутствующего спазма жевательных мышц.
Лабораторные исследования для постановки диагноза не требуются, дополнительно их назначают для определения тяжести течения и подбора метода лечения.
Лабораторные исследования могут включать:
- общий анализ крови с лейкоцитарной формулой;
- исследование электролитов (калий, натрий, хлор) при признаках обезвоживания;
- стрепта-тест для исключения БГСА;
- посев на аэробные и анаэробные бактерии, если проводилось дренирование абсцесса (посев рекомендуется только при осложненном течении ПТА, рецидивирующем течении ПТА или у пациентов с иммунодефицитными состояниями).
Инструментальные методы обследования — УЗИ, компьютерная томография, рентгенограмма шеи в боковой проекции, магнитно-резонансная томография или ангиография — не обязательны и выполняются для исключения других заболеваний, если диагноз ПТА не очевиден.
Дифференциальная диагностика
Тяжелое течение острого тонзиллофарингита. Частые возбудители — вирус Эпштейна-Барр, вирус простого герпеса, вирус Коксаки (герпангина), аденовирус, дифтерия, БГСА, гонорея. Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.
Эпиглоттит. Воспалительное заболевание надгортанника, обусловленное, как правило, гемофильной палочкой. Чаще встречается у детей младшего возраста, не привитых от Haemophilus influenzae типа b. Прогрессирует быстрее, чем ПТА. Проявляется болью в горле, слюнотечением, затруднением глотания, дыхательной недостаточностью.
Заглоточный абсцесс (ретрофарингеальный абсцесс). Гнойное воспаление лимфатических узлов и клетчатки заглоточного пространства. Чаще всего наблюдается у детей от 2 до 4 лет. При фарингоскопии при этом отмечаются минимальные изменения. Основные жалобы: ригидность затылочных мышц, боль при движении, особенно при разгибании шеи (в отличие от усиленной боли при сгибании, наблюдаемой при менингите), отек и болезненность шеи, боль в груди, затрудненное глотание, слюнотечение, приглушенный голос, спазм жевательных мышц (присутствует только в 20% случаев).
Осложнения
Ранняя диагностика и своевременное, надлежащее лечение паратонзиллярной инфекции имеют решающее значение для предотвращения осложнений. Осложнения ПТА встречаются редко, но потенциально смертельны. Инфекция может распространяться из паратонзиллярного пространства в глубокие пространства шеи, соседние области и в кровоток.
Лечение паратонзиллярного абсцесса
При осложненном течении детям (в особенности детям младшего возраста) показаны госпитализация и лечение в условиях стационара.
Основным методом лечения ПТА является системная антибактериальная терапия. При тяжелом течении, выраженной интоксикации, затруднении глотания, тошноте антибактериальная терапия назначается парентерально (минуя ЖКТ) с последующим переводом на пероральные формы препаратов — до завершения 14-дневного курса лечения. Курсы антибактериальной терапии менее 10 дней повышают вероятность рецидива заболевания.
После назначения системной антибактериальной терапии рекомендуется динамическое наблюдение в течение 24 часов. Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Исследования показали, что назначение системной антибактериальной терапии эффективно даже без дренирования абсцесса. По имеющимся данным 50% детей отвечали на системную антибактериальную терапию и не нуждались в дренировании абсцесса или удалении миндалин.
Системная антибактериальная терапия должна включать антибиотики, активные в отношении БГСА, золотистого стафилококка и респираторных анаэробов. При ПТА чаще всего назначаются амоксициллин-клавуланат, ампициллин-сульбактам, клиндамицин. При отсутствии эффекта или тяжелом течении к лечению добавляется ванкомицин или линезолид, чтобы обеспечить оптимальный охват потенциально устойчивых грамположительных кокков.
Существует 3 методики дренирования ПТА:
- пункция ПТА — гнойное отделяемое удаляется через аспирационную иглу;
- дренирование ПТА через разрез;
- тонзиллэктомия.
Дренирование абсцесса никогда не исключает назначения системной антибактериальной терапии.
Все 3 методики дренирования абсцесса сопоставимы по эффективности. Выбор процедуры зависит от состояния пациента, тяжести заболевания, наличия осложнений, возраста и способности пациента к сотрудничеству с врачом.
Пациентам без спазма жевательных мышц или рецидивирующих острых тонзиллофарингитов в анамнезе рекомендуется пункционное дренирование ПТА или дренирование абсцесса через разрез, которые могут выполняться в амбулаторных условиях под местной анестезией.
Тонзиллэктомия является предпочтительной в следующих случаях:
- наличие предыдущих эпизодов ПТА или рецидивирующего тонзиллофарингита;
- значительная обструкция верхних дыхательных путей или другие осложнения;
- неэффективность дренирования абсцесса;
- наличие других показаний для тонзиллэктомии (например, обструкция верхних дыхательных путей и храп из-за большого размера миндалин).
Рандомизированные исследования, в которых сравнивались пункционное дренирование ПТА и дренирование ПТА через разрез, показали сопоставимое разрешение абсцесса — более чем в 90% случаев.
Данные о пользе системной гормональной терапии (глюкокортикоидами) при лечении ПТА противоречивы. Некоторые исследования показывают, что использование глюкокортикоидов (дексаметазона) может сокращать длительность симптомов заболевания, а также уменьшать болевой синдром после дренирования ПТА. В других же исследованиях никаких явных преимуществ назначения глюкокортикоидов у взрослых и детей зафиксировано не было. Поскольку число пациентов, участвовавших в этих исследованиях, было небольшим (от 40 до 250 случаев), необходимо дальнейшее изучение эффективности рутинного применения глюкокортикоидов при лечении ПТА.
Рецидивы ПТА встречаются в 10-15% случаев, чаще у пациентов с рецидивирующим острым тонзиллитофарингтом в анамнезе.
Фактор риска ПТА — курение.
Как проходит лечение паратонзиллярного абсцесса в клинике Рассвет
При своевременном и соответствующем лечении большинство паратонзиллярных инфекций проходят без осложнений. Всем пациентам с диагностированным паратонзиллитом или ПТА мы назначаем системную антибактериальную терапию длительностью 10-14 дней.
По показаниям выполняем дренирование абсцесса под местной анестезией в амбулаторных условиях.
При осложненном течении, рецидивирующих ПТА или острых тонзиллофарингитах, неэффективности антибактериальной терапии и неэффективности дренирования абсцесса мы направляем пациента в стационар для проведения тонзиллэктомии.
В качестве обезболивающей терапии отдаем предпочтение НПВС (ибупрофен) или ацетаминофену (парацетамол), а не местным анестетикам в виде полосканий, спреев и леденцов.
Для лечения паратонзиллита и ПТА мы не назначаем гомеопатические, натуропатические, иммуномодулирующие и другие средства, эффективность которые не доказана.
Эпиглоттит - симптомы и лечение
Что такое эпиглоттит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бутовой Анны Юрьевны, ЛОРа со стажем в 24 года.
Над статьей доктора Бутовой Анны Юрьевны работали литературный редактор Вера Васина , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
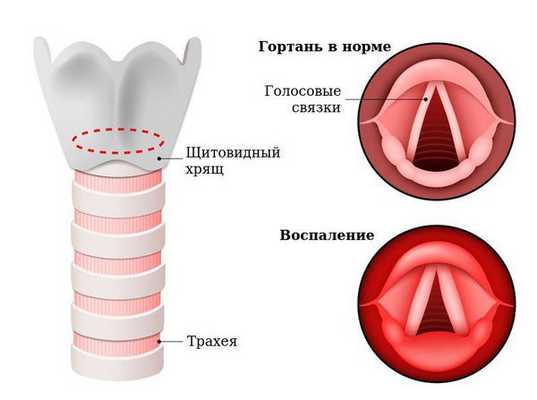
Острый эпиглоттит — это воспаление верхних дыхательных путей с вовлечением надгортанника и окружающих тканей гортаноглотки. Заболевание опасно для жизни, сопровождается затруднённым дыханием и возможными осложнениями: септическим шоком, окологлоточной флегмоной, медиастинитом, реже менингитом и перикардитом [6] [7] .
Название заболевания образовано от латинского обозначения надгортанника — epiglottis. Синонимы эпиглотитта в англоязычной литературе: supraglottis — супраглоттит и supraglottis laringitis — верхнеглоточный ларингит.
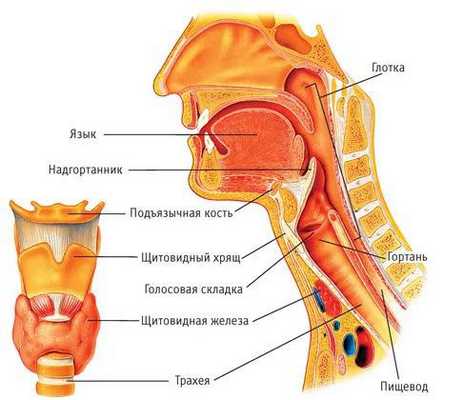
Надгортанник — это эластичный хрящ гортани, находящийся на перекрёсте дыхательных и пищевых путей. Его слизистая плотно сращена с хрящевой тканью. Поэтому в начале заболевания возникает воспаление слизистой оболочки надгортанника по типу отёка, а затем в процесс вовлекается хрящ — развивается хондроперихондрит. Объём надгортанника увеличивается, и создаётся механическая преграда для прохождения струи воздуха в лёгкие. В дальнейшем могут развиваться септические осложнения, что приводит к тяжёлым исходам заболевания [1] [2] [7] .
Причины эпиглоттита:
- неинфекционные факторы — травматические (твёрдая пища, рыбья кость и т. д.), термические и химические повреждения, некоторые заболевания кровеносной и лимфатической систем (серповидно-клеточная анемия, агаммаглобулинемия, лимфогранулематоз);
- инфекционные факторы (бактериальная инфекция, реже — вирусная и крайне редко — грибковая) [7] .
Из бактериальных возбудителей при заболевании чаще всего выявляют: гемофильную палочку типа b (Hib), бета-гемолитический стрептококк группы А (БГСА), золотистый стафилококк, пневмококк, менингококк, энтеробактер.
У пациентов с ослабленным иммунитетом вызвать острый эпиглоттит могут различные бактериальные, вирусные и грибковые организмы [2] . Тяжелее всего протекает заболевание, вызванное гемофильной инфекцией.
Эпиглоттит не имеет сезонности. Им болеют дети и взрослые. Мужчины заболевают в 1,5-2 раза чаще, чем женщины. У детей заболевание протекает более остро и тяжело. Частота острого эпиглоттита у взрослых составляет 1-3 случая на 100 000 человек [5] .
Заболеваемость среди детей в последние годы снизилась. Это связано с введением плановой вакцинации от гемофильной палочки типа b, которая началась в 1980-х годах [1] . Заболеваемость среди детей до 5 лет в Англии и Уэльсе после начала вакцинации от HIB-инфекции уменьшилась с 35,5 до 0,06 случаев на 100 000 детей [13] .
По мере снижения доли гемофильной инфекции, как причины развития эпиглоттита, возросло число случаев заболевания, вызванных БГСА, пневмококком и другими микроорганизмами [1] .
Факторы риска эпиглоттита у взрослых:
- хронические заболевания верхних и нижних дыхательных путей — назофарингит, тонзиллофарингит, трахеобронхит, хроническая обструктивная болезнь лёгких (ХОБЛ);
- серповидно-клеточная анемия;
- агаммаглобулинемия (генетически обусловленный иммунодефицит);
- лимфогранулематоз (онкологическое заболевание лимфатической системы); ;
- гастроэзофагеальный рефлюкс;
- ослабленный иммунитет;
- состояние после химиотерапии;
- удаление селезёнки [7] .
Факторы риска у детей:
- недостаточный или избыточный вес;
- рахит;
- неврологическая патология раннего возраста, перинатальная энцефалопатия;
- отсутствие иммунизации к HIB;
- иммунодефицитные состояния;
- возраст от 6 месяцев до 4-5 лет;
- профилактические прививки, совпадающие по времени с развитием заболевания;
- неблагоприятный аллергический фон [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эпиглоттита
Основные симптомы заболевания:
Для детей характерно:
- более выраженная интоксикация;
- быстрое нарастание одышки, шумное дыхание с затруднённым вдохом, от первых симптомов болезни до нарастания обструкции (одышки) может пройти всего 3-5 часов;
- ребёнок часто испуган и обеспокоен своим состоянием;
- иногда присутствует редкий, сухой кашель.
При ухудшении общего состояния из-за развития воспалительного процесса появляются:
- акроцианоз (синюшная окраска кончика носа, губ, ушных раковин);
- шумное дыхание;
- потливость и бледность кожных покровов;
- вынужденная поза: полусидя, с вытянутой вперёд шеей, пациент "хватает воздух ртом";
- голос становится тише;
- сложно проглотить даже слюну [7] .
Патогенез эпиглоттита
Повреждение слизистой оболочки верхних дыхательных путей приводит к тому, что бактерии, колонизирующие носоглотку, распространяются и инфицируют глубокие слои прилежащих тканей. Распространению процесса способствуют сообщающиеся между собой многочисленные лимфатические пути в гортаноглоточном пространстве.
Отёк на слизистую надгортанника может переходить с воспалённой язычной миндалины и с нижних полюсов глоточных миндалин.
Анатомические образования, прилежащие к надгортаннику, как правило, тоже вовлекаются в воспалительный процесс. Из-за увеличения проницаемости сосудов жидкость из сосудистого русла попадает в подслизистое пространство. Просвет гортаноглотки сужается. Железы в гортани также усиленно вырабатывают слизь. Болевой синдром и перекрытие просвета пищевода увеличенным надгортанником не позволяют проглотить слюну в полном объёме, появляется слюнотечение. По мере увеличения размеров надгортанника уменьшается пространство для прохождения воздуха в лёгкие, нарастает сужение просвета гортани.
Бактериальные возбудители выделяют в сосудистое русло токсины, под воздействием которых нарушаются проницаемость лёгочных капилляров и целостность альвеолярного эпителия. Вследствие этого часть жидкости перемещается из сосудистого русла в альвеолярное пространство лёгких. Обмен газов ещё сильнее ухудшается и приводит к недостаточному снабжению кислородом всех систем и органов. В результате возможен сепсис и полиорганная недостаточность — невозможность внутренних органов выполнять значимые для организма функции [8] .
У детей из-за узости дыхательных путей и быстрой реактивности организма в ответ на присутствие возбудителя распространены острые стенозы (нарушение дыхания) [9] .
Классификация и стадии развития эпиглоттита
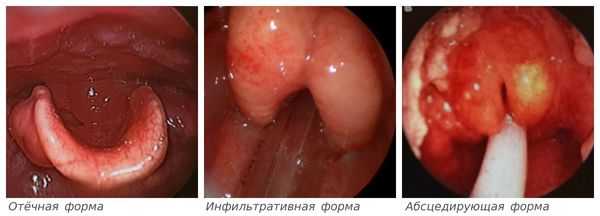
В России применяют классификацию эпиглоттита, основанную на сменяющих друг друга фазах воспаления:
- Отёчная форма — начальный ответ организма на присутствие инфекционного агента. Он характеризуется повышением температуры (от 37,1 до 38, 0 °С и выше), болями в горле при глотании, средне-тяжёлым состоянием. Надгортанник увеличивается в размерах за счёт отёка слизистой оболочки.
- Инфильтративная — промежуточная форма развития каскада воспалительных реакций. Температура тела повышена, боли в глотке усиливаются, нарастает слюнотечение и ощущение нехватки воздуха. При осмотре надгортанник увеличен, в его тканях наблюдается скопление крови и лимфы (инфильтрация).
- Абсцедирующая — формирование гнойного воспаления надгортанника, выраженное развитие интоксикационного синдрома, приводящее к изменениям уже в отдалении от первичного очага. Отмечается значительное недомогание и лихорадка, слизистая полости рта сухая, язык обложен серым налётом, выраженное слюнотечение, дыхание шумное, возможна вынужденная поза с шеей, выдвинутой вперёд, облегчающая дыхание. При осмотре сквозь напряжённую и покрасневшую слизистую надгортанника просвечивает гнойный секрет [7] .
Осложнения эпиглоттита
Основные осложнения эпиглоттита:
- Смерть от удушья (асфиксия) — увеличенный надгортанник механически перекрывает доступ кислорода в лёгкие. Встречается в 1-3,3 % случаев [6] .
- Церебральная гипоксия. Из-за нарушения дыхания уменьшается концентрация кислорода в крови и снижается его поступление в мозг. Это приводит к неизбежным и порой необратимым изменениям в тканях головного мозга. — поражение лёгочной ткани. Причиной пневмонии могут стать возбудители, которые вызывают эпиглоттит, например гемофильная палочка. — воспаление оболочек головного и спинного мозга, чаще гемофильной природы.
- Пневмоторакс — разрыв стенки концевых отделов лёгких (альвеол) с поступлением воздуха в плевральную полость (пространство кнаружи от лёгких). Этот воздух "давит" на лёгкое, и дыхание становится ещё более затруднённым.
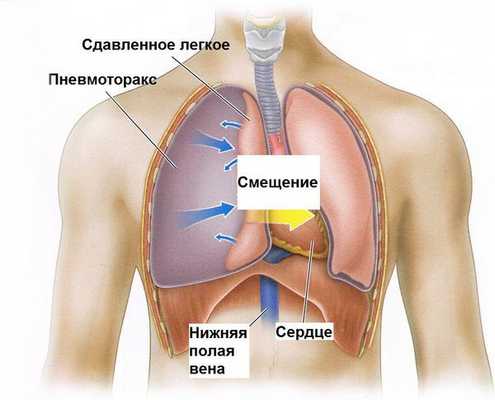
- Абсцесс надгортанника — ограниченное гнойное воспаление надгортанного хряща.
- Вторичные воспалительные реакции близлежащих тканей: паратонзиллит (воспаление околоминдаликовой клетчатки), парафарингит (воспаление окологлоточного пространства), медиастенит (воспаление в средостении).
- Сепсис — повреждение собственных тканей и органов при ответе организма на инфекцию [7] .
Диагностика эпиглоттита
При сборе анамнеза следует исключить травмирующие факторы и уточнить, через какое время после появления первых признаков заболевания пациент обратился к врачу.
Степень сужения дыхательных путей можно определить по следующим проявлениям:
- вынужденная поза (сидя, наклонившись вперёд на прямых руках, шея вытянута, рот открыт, подбородок и язык выступают);
- выраженность одышки;
- шумное дыхание;
- слюнотечение;
- больной возбуждён и беспокоен;
- взрослые пациенты испытывают боль при ощупывании передней поверхности шеи на уровне подъязычной кости.
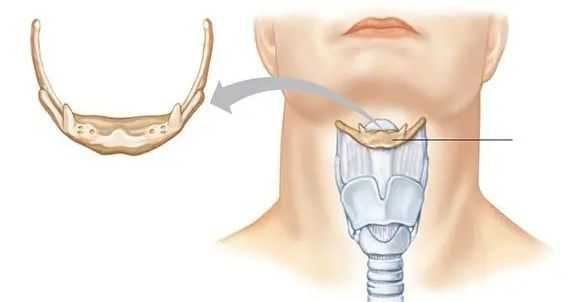
Визуальный осмотр ротоглотки позволяет увидеть воспалённый, опухший, красный надгортанник и подтвердить диагноз. Но осмотр следует проводить крайне аккуратно, чтобы не привести к полному перекрытию дыхательных путей.
При наличии признаков стеноза (нарушение дыхания) проведение инструментальных диагностических процедур следует отложить до возобновления проходимости дыхательных путей и достижения достаточной оксигенации — степени насыщения (сатурации) крови кислородом. Оксигенацию контролируют методом пульсоксиметрии, показатель сатурации должен быть не менее 92 %.
Когда дыхательные функции восстановлены, выполняют:
- Рентген боковой поверхности шеи или компьютерную томографию шеи.
- Эндоскопическую фиброларингоскопию — осмотр гортаноглотки с помощью оптики. На случай ухудшения состояния исследование проводится в кабинетах c оборудованием для экстренной интубации, коникотомии или трахеотомии (манипуляций по созданию соустья для прохождения воздуха в трахею путём прокола или разреза передней поверхности шеи).
- Ларингоскопию (осмотр гортани). Детям ларингоскопию при необходимости проводят под наркозом [9] .
- УЗИ — позволит оценить изменения надгортанника и регионарных лимфатических узлов шеи.
- Лабораторные исследования — клинический и биохимический анализы крови, кислотно-щелочное состояние крови, культуральный посев крови для выделения возбудителя, мазки из носоглотки на флору.
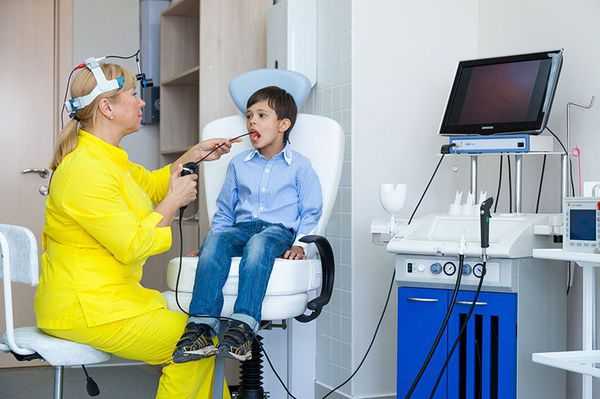
Дифференциальная диагностика:
- круп (более плавное начало, сезонность, связанная с холодным временем года, лающий кашель, отсутствие слюнотечения и дисфагии);
- аспирация — попадание в дыхательные пути инородного тела;
- бактериальный трахеит;
- инородное тело гортани;
- заглоточный, реже боковоглоточный и паратонзиллярный абсцессы;
- аллергический отёк Квинке;
- травма шеи и гортани с кровоизлияниями;
- выраженное воспаление в ротоглотке при инфекционном мононуклеозе, дифтерии, ангине Людвига [9] .
Лечение эпиглоттита
Пациенты с признаками дыхательной недостаточности должны находиться под круглосуточным контролем медперсонала в отделении интенсивной терапии [6] .
Основная задача лечения — поддержание проходимости верхних дыхательных путей. Одновременно с обеспечением вентиляционной функции пациент внутривенно получает антибактериальные препараты. В большинстве случаев при постоянном медицинском наблюдении можно обойтись без искусственной вентиляции лёгких (ИВЛ) [1] .
В качестве антибактериальной терапии применяют:
- цефалоспорины 3-го поколения;
- карбапенемы;
- возможна комбинация с защищёнными пенициллинами — такие препараты состоят из антибиотика и веществ-ингибиторов, которые блокируют микробный фермент, разрушающий антибиотик [10] .
При тяжёлых формах септических осложнений назначают внутривенное введение иммуноглобулинов.
Детям младшего возраста часто проводят профилактическую назотрахеальную интубацию — постановка дыхательной трубки в трахею через носовой ход. Интубация нужна для поддержки дыхания до стабилизации состояния и восстановления дыхательной функции.
У детей старше 12 лет и взрослых при необходимости проводится оротрахеальная интубация — трубка вводится в трахею через полость рта, гортань и между голосовыми связками. Процедуру проводят до восстановления сатурации до 92 % и выше.
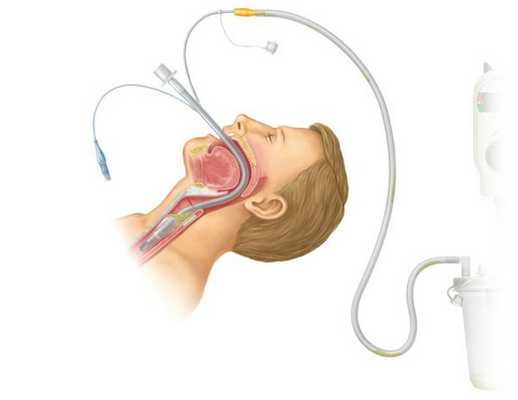
Если от начала заболевания до развёрнутой картины прошло около 24 часов, а также при круглосуточном наблюдении и сужении надглоточных путей менее чем на 50 %, возможно ведение пациента без интубации.
Среди детей, которые изначально обходились без интубации, до 10-20 % пациентов в конечном итоге может потребоваться установка "искусственных дыхательных путей". Доля взрослых с эпиглотиттом без интубации составляет 70-96 % [6] .
Исходно нуждающихся в искусственной вентиляции лёгких от 3 до 8 % [3] . Интубация обычно длится 2-3 дня. По мере снижения температуры, уменьшения отёка в гортаноглотке и восстановления оксигенации крови проводят экстубацию (прекращение ИВЛ).
Если эндотратрахеальная интубация безуспешна, то проводят трахеотомию с последующей ИВЛ. Она требуется менее чем в 5 % случаев.
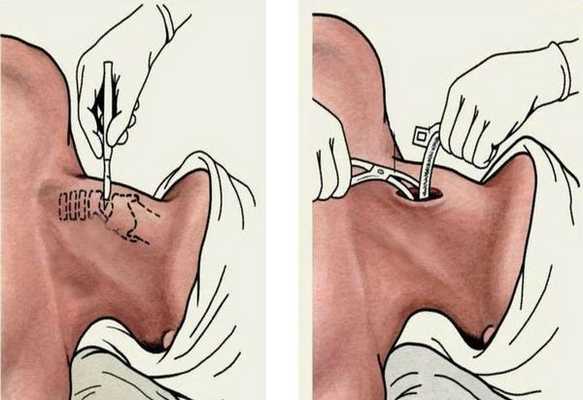
При абсцедирующей форме острого эпиглоттита производится вскрытие абсцесса надгортанника под местной анестезией (у взрослых). Если операция проведена в начале заболевания, это часто улучшает дыхание и позволяет воздержаться от интубации. С началом септических проявлений вскрытие абсцесса проводится уже после предварительной интубации. В раннем детском возрасте вскрытие абсцесса осуществляется всегда после предварительной интубации [11] [12] .
Также при лечении эпиглоттита применяют ингаляционную терапию с помощью небулайзера с глюкокортикостероидами, бронхолитиками и муколитиками.
По мере стабилизации состояния пациент переводится из палаты интенсивной терапии в профильное отделение для продолжения лечения.

Прогноз. Профилактика
Без лечения высока вероятность смертельных исходов от асфиксии или полиорганной недостаточности на фоне септического состояния. При своевременном лечении прогноз более благоприятный. Смертность среди детей составляет менее 1 %, среди взрослых — до 3,3 % [6] .
Специфическая профилактика эпиглотитта состоит в вакцинации от гемофильной инфекции типа В. В России введение вакцины от гемофильной инфекции типа В занесено в Национальный календарь прививок только с 2011 года. Вакцинация проводится менее длительный период, чем в Европе и Америке, и охватывает не всех детей. Поэтому в России частота заболеваний среди детей пока превалирует над взрослыми. Но случаев эпиглоттита становится гораздо меньше, и течение болезни носит более лёгкий характер.
Существуют различные торговые марки вакцин:
- и Хиберикс — коньюгированные вакцины; и Пентаксим — комбинированные препараты.
Конъюгированная вакцина — это препарат, в составе которого к полисахаридной составляющей, полученной из возбудителей инфекции, добавляют белковый носитель. В такой комбинации действие вакцины усиливается.
Комбинированные вакцины защищают сразу от нескольких инфекций. Например вакцина Инфанрикс-Гекса, станет мерой профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита и заболеваний, вызванных гемофильной инфекцией типа B.
Курс первичной иммунизации зависит от того, в каком возрасте начата вакцинация. Например иммунизация вакциной Акт-ХИБ состоит из трёх доз, вводимых в три, четыре с половиной и шесть месяцев жизни. Ревакцинацию проводят в 18 месяцев.
При начале вакцинации в возрасте от 6 до 12 месяцев делают две инъекции с интервалом в один месяц. Ревакцинацию проводят однократно в возрасте 18 месяцев.
При начале иммунизации в возрасте от года до пяти лет вакцину вводят однократно.
С уменьшением числа заболевших эпиглоттитом гемофильной этиологии выросла доля других инфекционных агентов, вызывающих данную патологию. Так, стало больше случаев пневмококкового эпиглоттита.
В Национальном прививочном календаре России вакцинация от пневмококковой инфекции утверждена в 2014 году. Используются различные препараты. Например:
Острый ларингит - симптомы и лечение
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
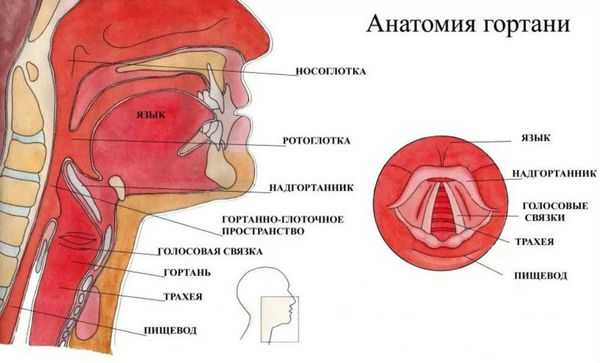
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс - афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
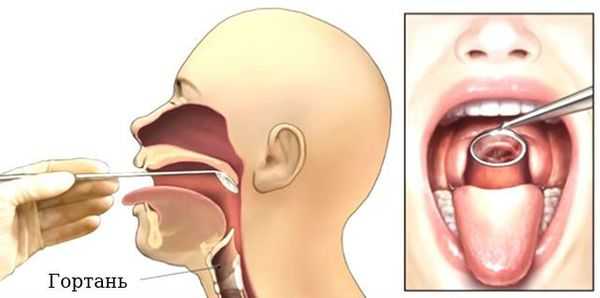
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
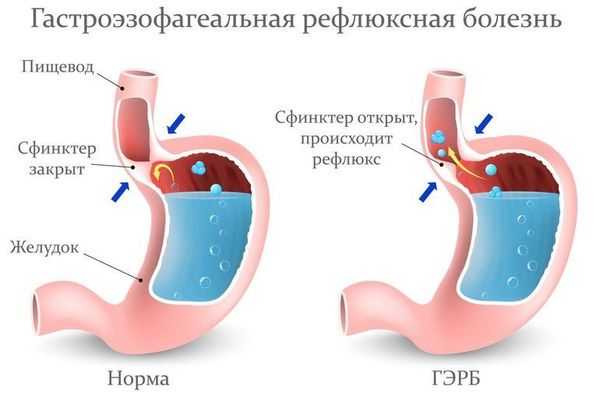
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
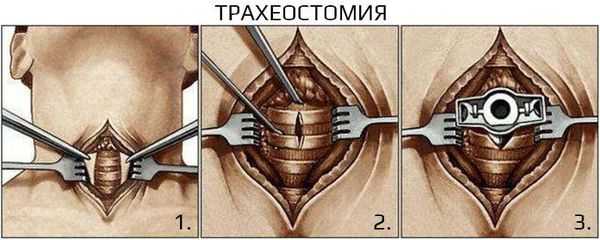
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Эпиглоттит
Эпиглоттит - это воспаление надгортанника и окружающих тканей, которое может привести к резкому нарушению проходимости дыхательных путей.
Гортань представляет собой каркас из хрящей, мышц и слизистой оболочки, которые формируют вход в трахею. Надгортанник представляет собою подвижный хрящ в виде лепестка, который играет роль клапана между трахеей и глоткой. Он предупреждает попадание пищи в трахею. В момент глотания надгортанник закрывает просвет в трахею и пища попадает в пищевод. Поэтому мы не можем дышать и глотать одновременно. Когда мы не едим или не пьем надгортанник слегка приподнят, открывая проход в трахею. В случае отека надгортанника в результате воспаления или травмы вход в трахею сужается и даже может полностью закрыться. Надгортанник - это один из хрящей гортани в виде лепестка, который прикрывает вход в трахею.
Острый эпиглоттит встречается в основном у детей 2- 4 лет, но болеют им и более старшие дети, и взрослые. После введения в 1985 г. иммунизации против Haemophilus influenzae типа В он встречается реже.
У детей раннего возраста быстро (за несколько часов) развиваются лихорадка , раздражительность, дисфония, дисфагия. Больные предпочитают сидеть, наклонившись вперед; изо рта вытекает слюна. У подростков и взрослых возможно менее острое начало, при котором симптомы (особенно боль в горле ) нарастают в течение 1-2 сут. У 25% взрослых больных отмечается одышка, у 15% - слюнотечение , у 10% - стридор.
Что провоцирует / Причины Эпиглоттита:
Наиболее частой причиной воспаления надгортанника является бактерия гемофилус инфлюэнце (Haemophilus influenzae), тип b. Этот вид бактерии также вызывает пневмонию и менингит. Данный микроб может попасть в дыхательные пути воздушно-капельным путем. Кроме того, гемофилус инфлюэнце может «дремать» в носовой полости до тех пор, пока неблагоприятные условия не послужат толчком для развития.
Кроме указанной бактерии к возбудителям эпиглоттита относятся также:
- Пневмококк, наиболее частый возбудитель менингита.
- Стрептококки группы А, В и С.
- Дрожжеподобный грибок кандида, возбудитель молочницы.
- Варицелла зостер - возбудитель ветряной оспы.
Эпиглоттит может возникнуть вследствие прямой травмы. Кроме того, эпиглоттит возникает вследствие ожога дыхательных путей или при употреблении очень горячих жидкостей.
Другие причины воспаления надгортанника: oжог горла химическими веществами (кислотами или щелочами), травма инородным телом, курение таких веществ, как кокаин или героин.
В 20 веке большинство случаев эпиглоттита встречалось у детей, особенно в возрасте от 2 до 7 лет. Однако вследствие повсеместной иммунизации детей, которая началась в 1985 году, число случаев эпиглоттита у детей резко снизилось. В настоящее время случай эпиглоттита встречается у одного взрослого на 100 тысяч ежегодно. У детей еще меньше.
На протяжении всего 20-ого столетия, эпиглоттит был обычной болезнью у детей особенно в возрасте от 2 до 7 лет и реже у взрослых. Но с того момента, как начали делать младенческие вакцинации в 1985, число детей с эпиглоттитом сильно понизилось. Сегодня эта болезнь встречается один раз на 100 000 взрослых и ещё реже у детей.
К возможным факторам риска эпиглоттита относятся:
- Пол. Эпиглоттит затрагивает больше мужчин чем женщин.
- Расовая принадлежность. Люди с тёмной кожей более подвержены заражению, нежели люди с белой кожей. Различные возможности медицинского обслуживания, включая вакцинации в детстве, которые не всегда доступны в менее богатых слоях населения.
- Фактор переполненных городов. Бактерии распространяются быстро, когда люди находятся в тесном контакте. Инфекции очень быстро распространяются в детских садах и яслях, но они также распространяются быстро и в школах, в офисах и в пределах домашних хозяйств.
- Слабая иммунная система. Если ваша иммунная система была ослаблена болезнью или лечением, Вы более склонны к восприятию вирусов и бактерий, которые могут вызвать эпиглоттит.
Патогенез (что происходит?) во время Эпиглоттита:
В основе патогенеза данного заболевания лежит разрыв капилляров с появлением мелких кровоизлияний под воздействием респираторных вирусов. Поражение эпителия способствует проникновению в подслизистый слой бактериальной флоры, вызывающей воспаление и отек.
Симптомы Эпиглоттита:
Эпиглоттиту иногда предшествует инфекция верхних дыхательных путей. Заболевание может быстро прогрессировать и в течение 2-5 ч полностью заблокировать дыхательные пути в результате воспаления и отекания надгортанника. Основные симптомы эпиглоттита: высокая температура, шумное со свистом дыхание, воспаленное горло, раздражительность, беспокойство, изнеможение; затрудненное глотание. Чтобы облегчить свое состояние, ребенок вытягивает шею, садится и наклоняется вперед с открытым ртом и высунутым языком; ноздри при попытке сделать вдох раздуваются.
В случае воспаления надгортанника, вызванного бактерией гемофилус инфлюэнце отмечается лихорадка и сильная боль в горле.
К другим симптомам эпиглоттита относятся:
- Слюнотечение.
- Приглушенный голос.
- Затрудненное дыхание.
- Синюшность губ (признак нехватки кислорода).
Различают отечную, инфильтративную и абсцедирующую формы эпиглоттита.
Для отечной формы характерны сильная боль при глотании, интоксикация, болезненность при пальпации шеи, повышение температуры тела до 37-39° С, яркая диффузная гиперемия слизистой оболочки надгортанника. Нижележащие отделы гортани без патологических изменений. В крови обычно определяется лейкоцитоз, повышение СОЭ.
При остром эпиглоттите наряду с экссудативным компонентом воспаления довольно быстро развивается хондроперихондрит надгортанника.
Осложнения
Если эпиглоттит оставить без лечения, то может развиться непроходимость дыхательных путей. Это в свою очередь приведет к нехватке кислорода, потере сознания, судорогам и смерти в течение нескольких часов. Менее чем в 10% случаев эпиглоттит приводит к воспалению легких (пневмония), опуханию лимфатических узлов на шее, перикардиту (воспалению сердечной сумки) и выпотному плевриту (накоплению жидокости в плевральной полости).
Диагностика Эпиглоттита:
Если врач видит ребенка, который сидит, вытянув вперед голову, открыв рот и высунув язык, он сразу заподозрит, что у ребенка эпиглоттит. Даже врачу будет затруднительно осмотреть горло ребенка, чтобы выяснить, действительно ли имеет место отек надгортанника, так как само исследование может блокировать дыхательные пути больного. Часто в этой ситуации требуется сделать рентгеновский снимок горла, чтобы выяснить степень распространенности отека.
На рентгенограмме шеи в боковой проекции бывает виден увеличенный надгортанник (симптом большого пальца). Однако отсутствие этого признака не исключает эпиглоттита, а проведение рентгенографии может привести к задержке мероприятий по обеспечению проходимости дыхательных путей. Нельзя пытаться осмотреть глотку, оттесняя язык вниз шпателем. Это может вызвать рефлекторный ларингоспазм и обструкцию дыхательных путей. Осмотр надгортанника проводят с помощью фиброларингоскопа в операционной, куда ребенка доставляют в сидячем положении и где приготовлено все необходимое для интубации трахеи.
У взрослых при подозрении на эпиглоттит надгортанник тоже осматривают с помощью фиброларингоскопа, имея в распоряжении все необходимое для интубации трахеи. Больных госпитализируют в отделение реанимации и назначают им антибиотики, активные в отношении Haemophilus influenzae. Этот возбудитель при остром эпиглоттите высевается из крови почти у всех детей, а также у всех взрослых, у которых обнаруживается бактериемия (25%). Из глотки у взрослых больных выделяют также Haemophilus раrаinfluenzae, Streptococcus pneumoniae, Streptococcus pyogenes, изредка Staphylococcus aureus. Однако неясно, соответствует ли микрофлора глотки микрофлоре надгортанника.
При остром эпиглоттите осмотр горла обнаруживает, что надгортанник увеличился в размерах, распух и имеет ярко-красный цвет. Осмотр следует предварять латеральным рентгенологическим исследованием. Во время осмотра горла рядом должен находиться опытный специалист (например, анестезиолог), который в случае необходимости сможет вставить трубку, для того чтобы создать искусственный проход для воздуха.
Лечение Эпиглоттита:
Эпиглоттит всегда требует неотложной помощи. Его нельзя лечить дома простыми, доступными каждому средствами.
Неотложная помощь, проводимая в условиях отделения интенсивной терапии, заключается в первую очередь в введении под наркозом в дыхательные пути ребенка пластиковой трубки, чтобы обеспечить свободное дыхание. Делается рентгеновский снимок, чтобы убедиться, что именно надгортанник блокирует дыхательные пути.
Внутривенно ребенку вводят антибиотики, чтобы уничтожить бактерии, вызвавшие эпиглоттит. Также в вену вливают жидкости и питательные вещества, чтобы не развилось обезвоживание и истощение. Ребенок находится в помещении со специально увлажненной атмосферой, чтобы предотвратить высыхание дыхательных путей. Сердечная недостаточность и дыхание мониторируются.
Пребывание в больнице обычно ограничивается 5-7 днями, антибиотики больной получает в течение 7-10 дней.
Неотложная помощь. Воспаление надгортанника может стать фатальным, если вовремя не оказать экстренную помощь. Позвоните своему педиатру или, если дело не терпит отлагательства, вызовите «скорую помощь» или немедленно везите ребенка в больницу неотложной помощи. Поводом для проведения таких неотложных мероприятий должно быть следующее: ребенок просыпается днем или ночью, заговаривается, пытается сесть или постоянно просится на руки, вытягивает головку вперед, рот его все время открыт, язык высунут, ребенок судорожно хватает ртом воздух, нарастает одышка; появляется затруднение при глотании; температура тела поднимается до 39-40° С, ребенок жалуется на сильную боль в горле. Вся эта симптоматика возникает внезапно, обрушиваясь, словно снег на голову. Как правило, до этого никаких признаков недомогания у ребенка не бывает.
Во-первых, успокойтесь сами и попытайтесь успокоить ребенка. Спокойные родители могут многое сделать, чтобы облегчить состояние ребенка и уменьшить его страх. Никогда не пытайтесь в этой ситуации придавить книзу язык больного ребенка, не старайтесь рассмотреть, что творится у него в горле, и не заставляйте ребенка изменять положение головы. Подобные действия могут мгновенно закупорить дыхательные пути больного. Если вы едете в машине, откройте окно и посадите ребенка так, чтобы он мог спокойно дышать. Не включайте печку. Спокойно повторяйте ребенку: «Дыши медленно и ровно».
Профилактика Эпиглоттита:
Чтобы члены семьи больного ребенка не заразились теми же бактериями и не заболели вследствие этого эпиглоттитом, им с профилактической целью назначают антибиотики. Это лечение обязательно назначается врачом.
К каким докторам следует обращаться если у Вас Эпиглоттит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эпиглоттита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Результаты реконструктивных операций на челюсти. Значение реконструкций челюсти
- Рентгенологические методы исследования легких. Рентгеноскопия и ее проекции
- Примеры атипичного варианта астроцитарной гамартомы сетчатки
- КТ, МРТ при лимфатической мальформации полости рта
- Современное состояние лечения ранений сердца. Рекомендации
