Стоматит к металлическому протезу. Клиника аллергии к зубному протезу из металла
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Аллергический стоматит - это воспалительные изменения слизистой оболочки ротовой полости, обусловленные развитием иммунопатологических реакций (гиперчувствительности, гиперергии). Проявлениями аллергического стоматита служат отек, гиперемия, кровоточивость, язвочки и эрозии слизистой оболочки, жжение во рту, боль при приеме пищи, гиперсаливация, иногда ухудшение общего состояния. Обследование пациента с аллергическим стоматитом включает сбор аллергологического анамнеза, выявление причины аллергической реакции, осмотр полости рта, проведение провокационных, элиминационных проб, кожных тестов, исследование слюны и др. Лечение аллергического стоматита предполагает исключение контакта с аллергеном, прием антигистаминных средств, медикаментозную обработку слизистой.
МКБ-10
Общие сведения
Аллергический стоматит - патологический симптокомплекс, возникающий в полости рта при микробной, контактной, лекарственной аллергии либо служащий местным проявлением инфекционных, кожных, аутоиммунных и других заболеваний. Аллергические поражения полости рта могут протекать в форме стоматита, папиллита, глоссита, гингивита, пареита, палатинита, хейлита. Среди названных клинических форм аллергический стоматит встречается наиболее часто. Рассмотрение проблем, связанных с аллергическим стоматитом, требует междисциплинарного взаимодействия специалистов в области стоматологии, аллергологии и иммунологии, дерматологии, ревматологии и др.
Причины
Возникновение аллергического стоматита может быть связано с проникновением аллергена в организм либо непосредственным контактом со слизистой оболочкой ротовой полости. В первом случае аллергический стоматит будет служить проявлением системной реакции (на пыльцу, медикаменты, плесень, пищевые продукты и т. д.); во втором - местной реакции на раздражающие факторы, непосредственно контактирующие со слизистой (зубную пасту, зубные протезы, лекарственные пастилки для рассасывания, ополаскиватели для полости рта и пр.).
Развитие контактного аллергического стоматита чаще всего связано с повышенной чувствительностью к материалам, используемым в стоматологии: препаратами для аппликационной анестезии, металлическим пломбам, брекетам, ортодонтическим пластинкам, коронкам, акриловым или металлическим зубным протезам. В акриловых протезах аллергическими факторами, как правило, выступают остаточные мономеры, в редких случаях - красители.
При использовании металлических зубных протезов может развиваться аллергия на сплавы, содержащие хром, никель, золото, палладий, платину и др. Кроме этого, определенную роль в патогенезе возникновении аллергического стоматита играет кариес, хронический тонзиллит, а также скапливающиеся в протезном ложе болезнетворные микроорганизмы и продукты их жизнедеятельности, которые раздражают слизистую.
Факторы риска
Контактный аллергический стоматит чаще наблюдается у пациентов, страдающих хроническими заболеваниями ЖКТ (гастритом, холециститом, панкреатитом, колитом, дисбактериозом, гельминтозами и др.), эндокринной патологией (сахарным диабетом, гипертиреозом, климактерическими расстройствами и пр.). Это объясняется тем, что органические и функциональные нарушения при данных заболеваниях изменяют реактивность организма, вызывают сенсибилизацию к контактным аллергенам.
Развитию тяжелых форм стоматита способствуют другие аллергические заболевания: лекарственная болезнь, пищевая аллергия, риниты, крапивница, экзема, отек Квинке, астматический бронхит, бронхиальная астма и др. Аллергический стоматит не всегда протекает изолированно; иногда он входит в структуру системных заболеваний - васкулитов, геморрагического диатеза, многоформной экссудативной эритемы, системной красной волчанки, склеродермии, болезни Бехчета, синдрома Лайелла, синдрома Рейтера, синдрома Стивенса-Джонсона и др.
Классификация
В зависимости от характера клинических проявлений различают катаральный, катарально-геморрагический, буллезный, эрозивный, язвенно-некротический аллергический стоматит. С точки зрения этиологии и патогенеза аллергические стоматиты включают:
- медикаментозные;
- контактные (в т. ч. протезные);
- токсико-аллергические;
- аутоиммунные дерматостоматиты;
- хронический рецидивирующий афтозный стоматит и другие формы.
С учетом скорости развития симптомов выделяют аллергические реакции немедленного и замедленного типов: в первом случае аллергический стоматит, как правило, протекает в форме ангионевротического отека Квинке. Если реализуется аллергическая реакция замедленного типа, симптомы аллергического стоматита чаще всего обнаруживаются через несколько дней после воздействия аллергена. Иногда аллергический стоматит на зубные протезы развивается спустя 5-10 лет их использования, т. е. после длительного периода бессимптомной сенсибилизации.
Симптомы аллергического стоматита
Проявления аллергического стоматита зависят от формы заболевания. Так, для катарального и катарально-геморрагического аллергического стоматита характерны ксеростомия (сухость во рту), жжение, зуд, нарушение вкусовой чувствительности (кислый вкус, металлический привкус), дискомфорт и болезненность при приеме пищи. При объективном осмотре определяется гиперемированная и отечная слизистая полости рта, «лакированный» язык; при катарально-геморрагической форме на фоне гиперемии выделяются петехиальные кровоизлияния и отмечается кровоточивость слизистой.
Буллезный аллергический стоматит протекает с образованием в полости рта везикул различного диаметра с прозрачным содержимым. Обычно после вскрытия пузырей аллергический стоматит переходит в эрозивную форму с формированием на слизистой оболочке эрозий, покрытых фибринозным налетом. Появление язвочек сопровождается резким усилением локальной болезненности, особенно проявляющейся при разговоре и приеме пищи. При слиянии отдельных дефектов на слизистой могут образовываться обширные эрозивные поверхности. Возможно ухудшение общего самочувствия: потеря аппетита, слабость, повышение температуры тела.
Наиболее тяжелой по своим проявлениям является язвенно-некротическая форма аллергического стоматита. При этом определяется резкая гиперемия слизистой с множественными язвочками, покрытыми грязновато-серым фибринозным налетом, и очагами некроза. Язвенно-некротический аллергический стоматит протекает на фоне выраженной боли при приеме пищи, гиперсаливации, высокой температуры, головной боли, подчелюстного лимфаденита.
Общие симптомы при аллергическом стоматите могут включать функциональные нарушения со стороны нервной системы: бессонницу, раздражительность, канцерофобию, эмоциональную лабильность.
Диагностика
Обследование пациента с аллергическим стоматитом проводится стоматологом с привлечением в случае необходимости смежных специалистов: аллерголога-иммунолога, дерматолога, ревматолога, эндокринолога, гастроэнтеролога и др. При этом важное значение имеет сбор и анализ аллергологического анамнеза и выявление потенциального аллергена.
- Осмотр. При визуальной оценке полости рта врач отмечает увлажненность слизистой, ее цвет, наличие и характер дефектов, тип слюны. В процессе стоматологического осмотра обращается внимание на наличие в полости рта зубных протезов, пломб, ортодонтических аппаратов; их состав и сроки ношения, изменение цвета металлических протезов и т. п.
- Исследование слюны. Химико-спектральный анализ слюны и определение рН позволяют произвести качественную и количественную оценку содержания микроэлементов и оценить происходящие электрохимические процессы. Дополнительные исследования при аллергическом стоматите могут включать биохимический анализ слюны с определением активности ферментов, определение болевой чувствительности слизистой оболочки, гигиеническую оценку протезов, соскоб со слизистой на Candida albicans и др.
- Аллергологическое тестирование. Аллергологическое обследование предполагает проведение пробы с экспозицией (временное удаление протеза с оценкой реакции), провокационную пробу (возвращение протеза на место с оценкой реакции), кожные аллергические пробы, исследование иммунограммы.
Дифференциальную диагностику аллергического стоматита необходимо проводить с гиповитаминозами В и С, герпетическим стоматитом, кандидамикозом, поражениями слизистой при лейкозе, СПИДе.
Лечение аллергического стоматита
Лечебные мероприятия при аллергическом стоматите будут зависеть от причины, повлекшей развитие заболевания. Основополагающим принципом терапии аллергических заболеваний служит исключение контакта с аллергеном: соблюдение диеты, отмена лекарственного препарата, отказ от ношения зубного протеза, смена ополаскивателя или зубной пасты и т. п.
Медикаментозная терапия аллергического стоматита обычно предусматривает назначение антигистаминных препаратов, витаминов группы В, С, РР, фолиевой кислоты. Производится местная обработка слизистой оболочки полости рта антисептиками, обезболивающими препаратами, ферментами, кортикостероидными препаратами, заживляющими средствами (облепиховым маслом и др.).
Пациентам, у которых аллергический стоматит возник как осложнение стоматологического лечения, в дальнейшем необходима консультация стоматолога-терапевта, стоматолога-ортопеда, ортодонта; проведение смены пломб или коронок, замены брекет-системы, базиса протеза и пр.
Прогноз и профилактика
Своевременная диагностика аллергического стоматита позволяет преодолеть заболевание на ранней стадии; сроки терапии катарального и катарально-язвенного стоматита обычно не превышают 2 недели. В более тяжелых и запущенных случаях, может потребоваться длительное лечение аллергического стоматита.
Профилактические меры предусматривают хороший гигиенический уход за ротовой полостью, своевременное лечение кариеса и заболеваний десен. Необходимо регулярное профилактическое посещение стоматолога для удаления зубных отложений, корректировки протезов, их своевременной замены. Важное значение в профилактике аллергического стоматита играет индивидуальный подход к лечению и протезированию зубов, использование гипоаллергенных материалов.
2. Аллергические заболевания с проявлениями в полости рта у детей и подростков. Роль врача-стоматолога в комплексном лечении/ Т.Н. Терехова, Т.Г. Белая, Л.В. Козловская. - 2007.
Аллергия к протезным материалам
Аллергия к протезным материалам - это непереносимость зубных протезов, используемых в ортопедической стоматологии, с развитием аллергической реакции замедленного типа и появлением клинических симптомов протезного стоматита (чувства жжения, болезненности в полости рта при приеме пищи, изменений вкуса), признаков аллергического поражения других органов и нарушения общего состояния. Диагностика аллергии к протезным материалам основана на данных анамнеза, клинического осмотра полости рта, результатов элиминационных, экспозиционных и кожных проб, иммунологических тестов. Лечение включает замену или коррекцию протеза, использование антигистаминных препаратов, в тяжелых случаях - глюкокортикоидов.
Аллергия к протезным материалам - воспалительная реакция аллергической природы, нередко встречающаяся в ортопедической стоматологии и развивающаяся в полости рта в ответ на установку зубного протеза из металла, акрилатов и других материалов. Гиперчувствительность к тому или иному протезному материалу характеризуется развитием аллергической реакции замедленного типа, при этом симптомы заболевания чаще связаны с поражением полости рта, реже - верхних дыхательных путей и кожных покровов.
По данным статистики, непереносимость материала зубных протезов отмечается у 6-10% пациентов, обращающихся на прием к стоматологу-ортопеду, при этом признаки аллергии к протезным материалам могут появляться как в течение первых дней после установки протеза, так и через несколько лет после протезирования.
Развитие аллергии к протезным материалам чаще отмечается на металлические включения протеза, а также на акрилаты, цементы, пасты, красители, пластификаторы и другие материалы, применяемые в ортопедической стоматологии.
При изготовлении металлических зубных протезов используют около двадцати металлов. Это нержавеющая сталь, сплавы из хрома и кобальта, серебра и палладия, золота и платины, никеля, железа, титана, марганца, кремния, молибдена и других материалов, применяемых для самого протеза, штамповки, соединения его деталей. Каждый из этих металлов может вызвать развитие аллергической реакции в различные сроки после зубопротезирования. Развитию аллергии способствуют электрохимические процессы в полости рта, интенсивность которых зависит от конкретного состава сплава, степени разнородности входящих в его состав металлических включений, качества изготовления протеза, кислотности слюны и других факторов.
Нередко встречается аллергия к протезным материалам, изготовленным из полимерных соединений (акрилатов). Чаще всего это полные съемные пластиночные протезы, состоящие из твердой (акриловой) или мягкой пластмассы. При этом основной этиологический фактор возникновения аллергической реакции на акрилаты - остаточный мономер метилметакрилат, содержание которого в пластмассовых протезах составляет от 0,2 до 1%, а при несоблюдении технологии производства может возрастать до 8%.
Вышеперечисленные вещества, входящие в состав металлических и акриловых зубных протезов, являются неполными антигенами (гаптенами) и превращаются они в настоящие аллергены (конъюгированные антигены) при взаимодействии с белками тканей полости рта. При этом возникает аллергическая реакция замедленного типа с развитием контактного стоматита и других клинических проявлений аллергии к протезным материалам. Риск развития заболевания повышается при механической травме слизистой оболочки полости рта, микроповреждениях протеза, повышении кислотности слюны и возникающих при этом процессах коррозии зубопротезной конструкции.
Симптомы
Клинические признаки аллергии к протезным материалам чаще связаны с развитием аллергического контактного стоматита. Основные жалобы - появление металлического привкуса, чувства жжения и сухости во рту, болезненности при приеме пищи. При этом симптоматика обычно развивается не сразу после установки протеза, а через несколько месяцев, а то и через 10-15 лет после протезирования.
Клиническая картина аллергии к металлическим протезным материалам имеет свои особенности. Это, прежде всего жалобы больных на отечность слизистой оболочки полости рта в области щек, языка, мягкого неба. Увеличение языка и отек слизистой щек приводит к частому их прикусыванию, затруднениям при пережевывании и проглатывании пищи. Очень часто беспокоит чувство жжения в области языка, которое ощущается постоянно и усиливается при приеме острой, кислой пищи, а также в вечернее и ночное время. Еще один характерный симптом - изменение вкусовой чувствительности с появлением привкуса металла или кислоты во рту. Аллергия к протезным материалам из металла и его сплавов сопровождается сухостью во рту, жаждой, изменением консистенции слюны, которая становится вязкой, тягучей и трудно проглатывается. При длительном течении аллергического стоматита может нарушаться общее самочувствие с появлением повышенной утомляемости, раздражительности, тревожности и беспокойства, нередко отмечается обострение хронических заболеваний желудка и кишечника (гастродуоденитов, колитов), желчевыводящих путей (холециститов).
При аллергии к протезным материалам из пластмассы (акрилатам) основной жалобой является выраженное чувство жжения в области протезного ложа, чаще на верхней челюсти, из-за чего использование съемного протеза зачастую становится невозможным. Жжение также отмечается в области щек, губ, мягкого неба, на языке. Аллергия к протезным материалам из пластмассы может проявляться и поражением кожных покровов лица, рук (покраснение, отечность, высыпания в виде пузырьков, эрозии, затем ссыхающиеся в корки, сухая кожа, трещины), явлениями аллергического ринита, конъюнктивита, гастрита.
Диагностика аллергии к протезным материалам основана на изучении анамнеза, данных объективного осмотра пациента стоматологом и аллергологом-иммунологом, результатов лабораторных исследований, кожных и провокационных проб.
При осмотре полости рта выявляются явления гиперемии, отека, сухости слизистых оболочек, наличие петехиальных кровоизлияний, следы отпечатков зубов на слизистой щек и боковых поверхностях языка. При развитии аллергии к металлическим протезным материалам можно обнаружить нарушение целостности мостовидного протеза, особенно в месте пайки, наличие окисных пленок. Контактный аллергический стоматит, возникший после установки пластмассовых съемных зубных протезов, кроме вышеуказанных признаков характеризуется появлением на слизистой оболочке протезного ложа папилломатозных разрастаний.
Для выявления аллергии к протезным материалам используются и различные диагностические пробы, используемые в клинической аллергологии, в частности накожные капельные, скарификационные и внутрикожные, а также элиминационные и экспозиционные. Элиминация заключается в удалении проблемного протеза на срок от 1-2 суток до недели и наблюдении в динамике за состоянием полости рта и протезного ложа. После купирования признаков аллергического воспаления выполняется экспозиция, то есть повторная установка того же зубного протеза и проверка реакции организма на такую установку.
Кроме этого, в ортопедической стоматологии может использоваться тест изоляции протеза от слизистой оболочки золотой фольгой, которая приклеивается и цементируется к протезу. Полное исчезновение симптомов аллергии к протезному материалу свидетельствует о его непереносимости.
Подтвердить аллергическую природу болезни можно и при проведении специальных иммунологических тестов с выявлением специфических антител в сыворотке крови и отдельных клеточных элементах. Дифференциальная диагностика аллергии к протезным материалам проводится с контактными стоматитами механической природы, вирусными, бактериальными и грибковыми стоматитами, авитаминозами, сахарным диабетом и другими эндокринными расстройствами, гастритом с пониженной кислотностью, невротическими расстройствами.
Лечение аллергии к зубным протезам
Устранение аллергии возможно при удалении проблемных конструкций из полости рта и проведении повторного протезирования индифферентными материалами после полного купирования проявлений аллергического стоматита. Иногда используется экранизация имеющегося зубного протеза (его изоляция от слизистой оболочки протезного ложе) путем металлизации биологически инертными материалами (чаще это золотоплатиновые сплавы).
Лечение аллергического контактного стоматита проводится с использованием местных антисептических и противовоспалительных средств, антигистаминных препаратов, иногда используются глюкокортикоидные гормоны для местного применения.
Профилактика
Профилактика аллергии к протезным материалам основана на тщательной подготовке к зубопротезированию со сбором аллергологического анамнеза, проведении у лиц из группы риска (анацидный гастрит, аллергические реакции в анамнезе, возраст 40-60 лет, данные о непереносимости металлических включений и пластмасс) профилактических накожных проб с компонентами материалов, которые предполагается использовать. Выполнение таких проб должно проводиться только в специализированных учреждениях сертифицированными врачами-аллергологами.
1. Патофизиология непереносимости металлических зубных протезов (литературный обзор)/ Кузнецова О.А., Губанова Е.И., Шемонаев В.И.// Волгоградский научно-медицинский журнал. - 2013.
2. Пути решения диагностики непереносимости к металлическим включениям в полости рта/ Тебенова Г.М., Аскарова Ш.Н., Астахова И.А., Сафаров Т.С.// Вестник Казахского Национального медицинского университета. - 2018.
3. Особенности влияние материалов зубных протезов на органы полости рта/ Намханов В. В., Будаев Б.Ж.А.// Acta Biomedica Scientifica. - 2009.
Что делать, если болит и воспаляется десна под протезом?
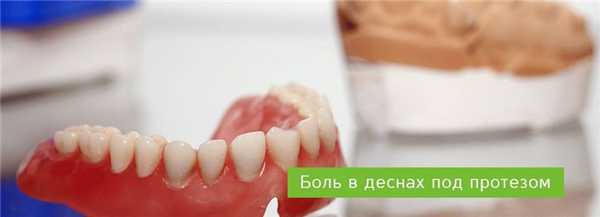
Как приятно завершить все процедуры по протезированию, получить новенький протез, открыто улыбаться и разговаривать, демонстрируя ряд ровных белых зубов. К сожалению, порой впечатление портится тем, что болит десна под протезом.
В первые несколько дней после установки протеза неприятные ощущения и небольшое покраснение под ним - нормальная реакция организма на инородное тело. Обычно стоматологи предупреждают о такой возможности. Они дают рекомендации по уходу за ротовой полостью в период привыкания к реставрации.
Воспаление десен после протезирования: симптомы
Если состояние слизистых не улучшается после 5-7 дней, покраснение, отечность, болевые ощущения нарастают, нужно сразу обратится к врачу. Также, записаться на прием нужно, если:
- жевать так неудобно, что пациент предпочитает вообще не делать этого;
- не удается сомкнуть челюсти или при смыкании нарушается прикус;
- реставрация плохо фиксируется, “ездит” при нагрузке;
- десны покрываются язвами, кровоточат;
- слизистые покрываются сыпью.
Нельзя откладывать визит, если сыпь распространяется по всему телу, сопровождается зудом, чиханием, отеками, другими признаками аллергической реакции
Причины воспаления десны от протеза
Вызывают воспаления слизистых различные факторы. Некоторые из них связаны с особенностями организма пациента, другие - с нарушением технологии изготовления реставрации, третьи провоцирует недостаточная гигиена.
Стоматиты
Самое распространенная реакция на протезирование - стоматит. Он бывает:
- травматический;
- токсический;
- контактный (аллергический).
Травматический
Реставрация травмирует слизистую ткань острым краем, выступом или слишком глубоким базисом. В месте травмы возникает отек и покраснение. В таких случаях рекомендуется коррекция протеза. Если этого не сделать, то появится декубитальная (пролежневая) язва. Это очень болезненное образование. Слизистая вокруг язвы припухает, краснеет, а сама язва покрывается серым налетов. Выглядит пугающе, но быстро проходит после устранения травмирующего фактора. Если с этим затянуть, язва зарубцуется, и рубец будет мешать прилеганию и фиксации конструкции.
Токсический
Такой вид стоматита провоцируют:
- Бактерии, которые размножаются из-за плохого ухода за реставрацией. Иногда на протезе даже образуется грибок. Он выделяет токсины, которые вызывают воспаления.
- Химические реакции, возникающие во рту в результате взаимодействия тяжелых металлов и микроэлементов из металлических частей частичных протезов. Это спровоцировать появление гальванических токов в ротовой полости. Особенно, если там уже есть коронки из стоматологических сплавов. Пациент испытывает ощущение электрических разрядов, металлический привкус, сухость. Десны краснеют, становятся рыхлыми.
Если опухли десна после протезирования стоит попробовать снять конструкцию на какое-то время. Исчезновение симптомов подтвердит, что проблемой является гальванический синдром.
Контактный аллергический стоматит
Чаще всего развивается на мономер (химическое соединение) в акриловых протезах. Но бывает, что причину определить вообще не удается. Это может быть реакция на красители, загустители и другие компоненты протеза. Особенность контактного стоматита - четко очерченные границы. Слизистая в местах контакта реставрации ярко-красная, гладкая, блестящая.
Аллергическая реакция может приобрести генерализованный (общий) характер. Выражается это в сыпи, дерматитах, экземах. При аллергии могут развиться осложнения в виде отека Квинке или бронхиальной астмы.
Аллергическое воспаление десны от протеза требует его смены, пользоваться такой реставрацией опасно для жизни.
Гингивит
При нарушении правил гигиены количество бактерий в рту возрастает. Они проникают под десны и вызывают их воспаление - гингивит. Десны отекают, краснеют, становятся рыхлыми, начинают кровоточить. Повышается чувствительность, еда и гигиенические процедуры причиняют боль.
Что делать, если болят десна под протезом
В период привыкания к протезу могут помочь травяные успокоительные ванночки, аппликации из масла шиповника, облепихи. Если реакция на реставрацию не чрезмерная, то ни в коем случае отказываться от нее нельзя. Привыкание занимает какое-то время (10-30 дней) и небольшие побочные эффекты не должны вас пугать.
В случае, если воспаляются десны под протезами, необходимо выяснить, что его вызвало. Это может сделать только врач. Как лечить опухание десен, во многом зависит от причины воспаления.
При кандидозном стоматите назначают противогрибковую терапию. При бактериальном - антибиотики.
При аллергическом реакциях необходим курс антигистаминных препаратов и отказ от конструкции, которая вызывает аллергию.
В комплексной терапии применяют антибактериальные спреи и таблетки для рассасывания (Гексапрей, Гексализ), иммуномодуляторы (Деринат, Полиоксидоний), противовоспалительные средства (ОКИ), абсорбенты (лигнин) и комбинированные средства (Стоматидин, Септогал).
Натирание десен протезами устраняют коррекцией. Врач спиливает выступающие части. Если это не помогает, то проводят перебазировку (воссоздают протезное ложе новым слоем).
При стоматитах применяют временную перебазировку. На протезное ложе наносят кондиционер - мягкую, эластичную массу. Она затвердевает дольше, чем пластмасса, успевает принять рельеф основы. После того, как проявления заболевания исчезают, стоматолог или техник проводят постоянную перебазировку, чтобы реставрация перестала натирать.
Правильная подготовка к протезированию помогает снизить риски воспаления десны при ношении протеза.
Это целый комплекс мероприятий:
- санация ротовой полости;
- лечение сохранных зубов (для частичных протезов);
- устранение воспалений;
- укрепление общего здоровья.
Немаловажное значение имеют профессионализм стоматолога и техника. В крупных клиниках следят за тем, чтобы врачи и техники регулярно повышали квалификацию, были в курсе последних разработок, применяли новые методики. У них есть возможность закупать дорогостоящее оборудование и качественные материалы. К сожалению, в небольших клиниках этого достичь сложно.
По данным ученых, удовлетворительная гигиена полости рта и правильный уход за протезом, значительно сокращают [1] случаи, когда после протезирования болит десна.
Уход за протезом
Гигиенические мероприятия включают уход за протезом и гигиену полости рта.
Чтобы не воспалились десны после протезирования нужно соблюдать несколько несложных рекомендаций:
- после периода привыкания снимать протез на ночь;
- полоскать рот водой после еды и на ночь. Можно использовать зубные эликсиры;
- чистить сохранные зубы 2 раза в день;
- делать самомассаж десен и неба пальцами;
- ополаскивать протез после каждого приема пищи;
- чистить протез специальной щеткой и пастой 2 раза в день;
- регулярно обрабатывать протезы дезинфицирующими растворами.
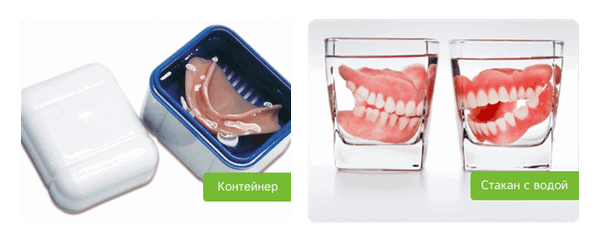
Для дезинфекции съемных реставраций используются готовые растворы или таблетки, которые растворяются в воде. Протез опускают в раствор на определенное время, чаще всего на час.
Предотвратить натертости и улучшить фиксацию помогают различные кремы и гели. Самые известные из них: Лакалют и Корега.
Хранить конструкции нужно во влажной среде: специальном контейнере или стакане с водой.
Правильная подготовка, соблюдение технологии изготовления, проведение гигиенических процедур и регулярное наблюдение у стоматолога помогут избежать ситуаций, когда десна после протезирования зубов болит и воспаляется.
Гальваноз
Гальваноз - заболевание, которое возникает при наличии в полости рта металлических протезов, изменяющих электрохимические процессы и приводящих к развитию таких симптомов, как металлический привкус во рту, извращение вкуса, жжение языка, снижение слюноотделения, нарушение общего состояния организма (головные боли, раздражительность, слабость, утомляемость, тревожность). Диагностика включает изучение клинических симптомов и данных стоматологического осмотра, измерение потенциометрических показателей. Лечение гальваноза комплексное: удаление причинного фактора (протеза, вкладки), иммунокоррекция, лечение местных воспалительных и общесоматических заболеваний.
Гальваноз - это патологический процесс, возникающий в полости рта вследствие непереносимости зубных протезов, выполненных из различных металлов. При этом появляются чрезмерные гальванические токи, повышается электрическая проводимость слюны, и возникают клинические признаки раздражения слизистой оболочки полости рта, а затем и общие симптомы неблагополучия организма.
По данным статистики, непереносимость металлических включений (коронок, мостовидных протезов, вкладок, имплантатов) встречается у 15-35% пациентов, обращающихся к стоматологу. В связи с этим возрастает важность правильного выбора материалов для протезирования и имплантации, а также своевременного устранения дефектов и замены старых зубных протезов.
Причины гальваноза
В полости рта и в нормальных условиях протекают определенные электрохимические процессы, однако их интенсивность значительно возрастает при наличии различных металлических включений - пломб с амальгамой и металлических вкладок, мостовидных протезов и отдельных коронок, ортодонтических аппаратов и имплантатов. Картина ухудшается при одновременном наличии во рту сплавов различных металлов, а также в результате повреждения и появления признаков коррозии установленных ранее зубных протезов.
Появление в ротовой жидкости оксидов металлов приводит к усилению гальванических токов (силы тока и разности электрических потенциалов). Возникает гальванизм - состояние, при котором у здорового человека выявляется превышение потенциометрических показателей выше нормы в сравнении с людьми, у которых во рту отсутствуют какие-либо металлические включения. Каких-либо жалоб на здоровье человек при этом не предъявляет, и при стоматологическом осмотре признаков патологии полости рта не обнаруживается.
Можно сказать, что гальванизм - это не болезнь, а предрасполагающий фактор, увеличивающий риск развития заболеваний. А вот при наличии гальванизма и появлении симптомов раздражения слизистой полости рта и общих симптомов недомогания устанавливается диагноз «гальваноз».
Предрасполагающими факторами риска развития заболевания являются изначальные дефекты металлических включений, устанавливаемых в полости рта, механические повреждения протезов в процессе их эксплуатации и изменение рН слюны в кислую сторону при пародонтитах, стоматитах, заболеваниях желудочно-кишечного тракта.
Выделяют атипичную и типичную форму гальваноза. Атипичная форма гальваноза характеризуется превышением потенциометрических показателей (разность потенциалов, сила гальванического тока, электрическая проводимость слюны) в полости рта в три и более раза по сравнению с физиологической нормой и наличием единичных клинических признаков заболевания - периодических жалоб на «жжение языка», сухость во рту, усталость (беспокоит обычно лишь один из перечисленных симптомов).
Типичная форма гальваноза проявляется наряду с повышением потенциометрических показателей более чем в 3 раза постоянными клиническими проявлениями заболевания - как местными (металлический привкус во рту, жжение, сухость, выявление при стоматологическом осмотре признаков гиперемии слизистой, явлений стоматита, гингивита, лейкоплакии и т. д.), так и общими (слабость, раздражительность, головная боль, снижение работоспособности).
Симптомы гальваноза
Первые признаки заболевания появляются, как правило, через 1-2 месяца после установки металлического зубного протеза, имплантата или ортодонтического аппарата (в некоторых случаях этот срок сокращается до 1-3 недель). При этом возникает неприятное ощущение привкуса металла во рту («кислый вкус», «кислота во рту», как говорят сами больные), усиливающееся при употреблении острой и кислой пищи. Вкус зачастую извращается («сладкое кажется горьким»), появляется чувство жжения языка, сухость во рту.
При сохранении гальванизма во рту на протяжении длительного времени начинает нарушаться общее самочувствие больного гальванозом. Появляются периодические головные боли, нарушается качество и продолжительность сна, беспокоит общая слабость, быстрая утомляемость, снижение работоспособности, повышенная раздражительность, тревожность, перепады настроения. Такие неспецифические симптомы свидетельствуют о нарушениях нервно-рефлекторных связей между органами и системами, снижении резистентности организма к воздействию неблагоприятных факторов.
Если металлические включения, вызвавшие появление гальванизма, своевременно не удаляются, в полости рта начинают развиваться воспалительные изменения в виде гингивитов, папиллитов, стоматитов, а также аллергические реакции, связанные с выделением в слюну продуктов коррозии металлов. Гальваноз, сохраняющийся в течение нескольких лет, нередко приводит к появлению лейкоплакии и других предраковых заболеваний слизистой оболочки полости рта, что значительно повышает риск развития злокачественных новообразований в этой области.
Диагностика гальваноза
Диагноз устанавливается на основании жалоб, данных стоматологического осмотра пациентов, имеющих металлические пломбы, коронки, мостовидные протезы и другие включения и результатов измерений потенциометрических показателей (при наличии соответствующего оборудования).
В норме разность потенциалов в полости рта у здорового человека не превышает 60 мВ, сила гальванического тока - не более 5-6 мкА, проводимость слюны - меньше 5-6 мкСм. Измерения производятся с помощью специального оборудования - потенциометров, микроамперметров, милливольтметров.
Для дифференциальной диагностики с другими патологическими процессами полости рта и общесоматическими заболеваниями при необходимости назначаются консультации гастроэнтеролога, аллерголога, онколога, психотерапевта, проводятся дополнительные лабораторные и инструментальные исследования - анализ слюны, биохимический анализ крови, иммунограмму, кожно-аллергические пробы, компьютерную томографию лицевого черепа и др.
Лечение гальваноза
При выявлении признаков гальваноза в первую очередь необходимо устранить причинный фактор, который привел к развитию заболевания. Для этого проводится тщательное обследование с выявлением всех металлических включений в полости рта и удаление проблемных изделий (разнородные металлы, наличие признаков коррозии). Если устранение отдельных проблемных коронок не приводит к улучшению состояния пациента, необходимо удалить все имеющиеся металлические включения, после чего выполняется полноценное протезирование из однородных материалов, не вызывающих появление признаков гальванизма.
Следующим этапом проводится санация полости рта, медикаментозное и оперативное лечение выявленных воспалительных и предраковых заболеваний. Выполняется повышение неспецифической резистентности организма (проводится местная и общая иммунокоррекция). Лечение выявленных вегетативно-сосудистых, невротических расстройств осуществляется с привлечением специалистов соответствующего профиля (терапевт, невролог, психотерапевт).
Профилактика гальваноза включает тщательную санацию полости рта при регулярном обращении к стоматологу (2 раза в год), установку металлических коронок, протезов из однородных металлов, использование современных технологий изготовления зуботехнических изделий (цельнолитые конструкции, полное покрытие металлических коронок керамикой, отказ от паяных протезов и т. д.).
Аллергия на зубные протезы - симптомы и лечение

Аллергия - это реакция иммунной системы организма на определенное вещество, аллерген (антиген). В первый раз, иммунная система просто “запоминает” антиген, при повторном взаимодействии у некоторых людей начинается неадекватная, преувеличенная реакция. После попадания антигена в организм, вырабатываются антитела: гистамины и цитокины. Появляется покраснение, отечность, крапивница, затруднение дыхания.
Аллергия на протезы зубов может быть:
Первая встречается очень редко, вторая более распространена.
Причины аллергических реакций
Аллергию могут вызывать как металлические, так и пластиковые конструкции.
- Сплавы никеля, хрома и кобальта входят в группу аллергенов и могут провоцировать сильные аллергические реакции. К сожалению, эти сплавы являются частью многих ортопедических конструкций.
- Другую группу аллергенов представляет белковый мономер, который образуется при изготовлении полимеров, например, акрила. Чем выше концентрация мономера, тем сильнее реакция. В норме, его присутствие в акриловой пластмассе не должно превышать 0,2%.
- Реакцию могут вызывать красители и пластификаторы (вещества, снижающие образование микропор) входящие в состав реставрации.
Симптомы аллергии на зубные протезы
Симптомы аллергических реакций делят на объективные, их можно потвердить, и субъективные. Это описания ощущений пациента, которые зарегистрировать невозможно.
Чаще всего встречаются следующие симптомы:
- Покраснение и отек слизистой в местах контакта. Наблюдается при реакции на металлические и пластмассовые протезы.
- Изменение цвета десны. Серо-синяя десна - признак реакции на металлы.
- Воспаление десны (гингивит). Наблюдается в области металлических или металлокерамических коронок и мостов.
- Синдром горящего рта. Развивается после использования дентальных сплавов и пластиковых реставраций.
- Металлический привкус. Появляется при использовании сплавов низкого качества. Это признак активной коррозии металлических протезов.
- Ощущение электрических разрядов. Эффект гальванизации возникает при применении сплавов разных металлов для протезирования. Благородные (золото, платина) или инертные металлы (титан) таких реакций не вызывают.
- Сухость во рту. Может быть признаком многих заболеваний, не является основой для диагностики.
- Вязкость, тягучесть слюны. Химические реакции в ротовой полости изменяют качество слюны.
Аллергия на протезирование зубов в острой форме сопровождаются отеком Квинке и может привести к анафилактическому шоку. Такой ответ иммунной системы происходит сразу, чаще всего в кресле стоматолога, который знает, как оказать необходимую помощь.
Как проявляется аллергия на протез, во многом зависит от индивидуальных особенностей. Иногда пациент не связывает свое состояние с реакцией на аллерген. Стоматолог же во время осмотра, может заметить локализованные признаки аллергии: покраснение и отек. Поэтому, если вам недавно делали протезирование, и вы чувствуете изменения в общем состоянии, лучше проконсультироваться с врачом.
Что делать при аллергии на зубные протезы
Аллергию на стоматологические материалы довольно трудно диагностировать. Существует множество состояний с похожими симптомами. К тому же отложенная реакция начинает проявляться через 1-2 месяца после лечения.
Главный метод диагностики - временный отказ от протеза. Это легко сделать в случае съемного протезирования и сложно, но необходимо, при несъемном.
- Элиминация. Временный (около 7 дней) отказ от протеза помогает определить, он ли является источником проблем.
- Экспозиция. Реставрация устанавливается заново. Пациент находится под наблюдением, чтобы подтвердить или исключить повторную реакцию.
- Пробы на аллергены. Анализ крови на антитела - часть комплексной диагностики. Они подтверждают наличие аллергии. Кожные пробы помогают определить конкретные аллергены.
Лечение
Основной способ стоматологического вмешательства - замена протезов. Лучше всего для несъемных протезов подходит керамика. Это биоинертная масса, которая не вызывает проявлений аллергии. Керамические протезы дают возможность подобрать материал под бюджет. Фарфоровые конструкции дешевле, чем стеклокерамические (E-max, Empress), а они, в свою очередь, дешевле циркониевых. Если возможности установить керамику нет, то нужно подобрать сплав, исключающий металлы, вызвавшие аллергию.
При аллергии на съемные зубные протезы также меняют состав. Заменой акрилу служит нейлон и полимер Acry-Free.
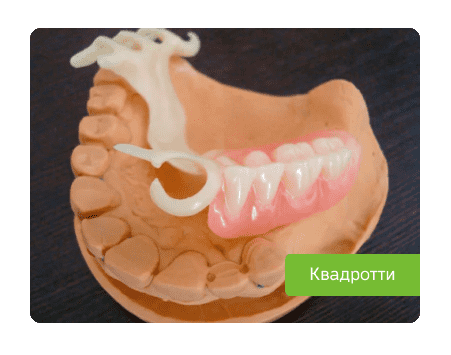
Но в бюгельных конструкциях без металла не обойтись. В идеале, хорошо бы заменить дугу и крепежные элементы на инертные металлы: золото, платину, титан. В других случаях, в стоматологии подбирают состав, не содержащий металлы, которые были в предыдущей реставрации. Другим вариантом может быть установка протеза Квадротти. Материал конструкции - относительно жесткий термопластик. Кламмеры также делают из него. Отсутствие металлов снижает риск аллергии.
На фоне стоматологических манипуляций проводится лечение против аллергии (антигистамины).
При известных аллергических реакциях на любой антиген, лучше сразу выбирать биоинертные составы. Аллергии на съемный протез легко избежать, если в качестве материала выбрать для основы нейлон или Acry-Free. Не вызывают аллергических реакций при несъемном протезировании керамика и диоксид циркония.
Читайте также:
