Виды артерио-венозных мальформаций. Неспецифический aopтo-apтериит
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Болезнь Такаясу (синдром Такаясу, синдром дуги аорты, неспецифический аортоартериит) — это гранулематозное воспаление аорты и ее крупных ветвей и их стенозирование. Заболевание впервые описано японским офтальмологом Микито Такаясу в 1908 году. Болезни в основном подвержены женщины. Средний возраст заболевших в Европе достигает 41 года, Японии — 29, Индии — 24. Наиболее часто встречается в Японии, Юго-Восточной Азии, Индии и Мексике. Точные данные о распространенности в России — отсутствуют. У детей заболевание отличается более острым и агрессивным течением.
История
В первых описаниях неспецифический аортоартериит называли «болезнь отсутствия пульса» — поскольку из‑за облитерации крупных ветвей аорты у больных часто отсутствовал пульс на верхних конечностях.
До официального открытия наиболее схожее заболевание описал профессор анатомии Падуанского университета Джованни Батиста Морганьи (1682-1771) в 1761 году: у женщины в возрасте около сорока лет при аутопсии выявлено расширение проксимальной части аорты в сочетании со стенозом дистальных отделов, внутренний слой аорты был желтого цвета и содержал кальцинаты. При жизни у больной зафиксировано отсутствие пульса на лучевых артериях.
В 1839 году британский военный врач Джеймс Дэви описал еще один схожий случай. У 55‑летнего военнослужащего в 49 лет развились боли в левом плече, а спустя четыре года ослабел пульс в руке, по поводу чего он и обратился к врачу. Через год мужчина внезапно скончался, при вскрытии обнаружен большой разрыв аневризмы дуги аорты и полная окклюзия сосудов, отходящих от дуги аорты.
В 1854 году в Лондоне хирург Вильям Савори (1826-1895) также сообщил о заболевании, очень похожем на болезнь Такаясу. У женщины 22 лет на сосудах шеи, головы и верхних конечностей пульс не определялся в течение пяти лет, в ходе болезни стали возникать припадки, пациентка скончалась. На аутопсии выявили утолщение и сужение аорты и сосудов дуги — на ощупь они были похожи на плотную веревку, аневризм не было.
И наконец в 1908 году японский офтальмолог Макито Такаясу (Makito Takayasu) на Двенадцатой ежегодной конференции Японского общества офтальмологии доложил о двух кольцевидных анастомозах вокруг диска зрительного нерва у молодой женщины без пульса на периферических артериях. Это были артириоло-венулярные шунты. Кроме того, кровеносные сосуды, окружающие диск зрительного нерва, были слегка приподняты. Японские коллеги связали изменения сосудов сетчатки с отсутствием пульса на лучевых артериях пациентки.
Синдром отсутствия пульса назывался множеством имен, что приводило к путанице. И лишь в 1954 году японские врачи Вильям Каккамизе (William Caccamise) и Кунио Окуда (Kunio Okuda) ввели термин «болезнь Такаясу» (БТ) в англоязычную литературу.
Этиология и патогенез синдрома Такаясу
Чаще всего причину БТ установить не удается, предполагается связь с туберкулезом и стрептококковыми инфекциями. Есть данные о повышенной частоте ряда антигенов гистосовместимости у заболевших в различных популяциях:
- Индия — HLA B5, B21;
- США — HLADR4, MB3;
- Япония — HLADR2, MB1, Bw52, DW2, DQW1 HLA Bw52‑ИБС, AR, HLA B39.
В патогенезе определенную роль играют аутоиммунные механизмы: отмечается повышение уровня IgG и IgA и фиксация иммуноглобулинов в стенке пораженных сосудов. Также характерны изменения клеточного звена иммунитета и нарушения реологических свойств крови с развитием хронического ДВС-синдрома.
Течение болезни Такаясу (БТ) обладает определенной стадийностью. На ранней стадии заболевания или во время обострений имеют место неспецифические симптомы системного воспаления. В этот период до 10 % больных вообще не предъявляют каких‑либо жалоб. По мере прогрессирования наблюдается воспаление стенок сосуда и развитие стеноза, который имеет место почти всегда, даже у пациентов с аневризмами. Преобладает двустороннее стенозирование сосудов.
Клиническая картина: симптомы болезни Такаясу
В острой стадии пациентов чаще всего беспокоят неспецифические симптомы системного воспаления. Это лихорадка, ночная потливость, недомогание, потеря веса, боли в суставах и мышцах, умеренная анемия. Но уже на этой стадии могут быть признаки сосудистой недостаточности, особенно в верхних конечностях — отсутствие пульса. Отсутствие пульса или снижение его наполнения и напряжения на одной из рук, асимметрию систолического артериального давления на плечевых артериях регистрируют в 15-20 % случаев. Гораздо чаще, в 40 % случаев, больные жалуются на чувство слабости, усталости и боли в мышцах предплечья и плеча, чаще односторонние, усиливающиеся при физической нагрузке. На этой стадии БТ диагностируется крайне редко.
Хроническая стадия, или стадия развернутой картины, начинается через 6-8 лет. Преобладают симптомы поражения артерий, отходящих от дуги аорты, вследствие прогрессирования воспаления стенок сосуда и развития стеноза, как правило, двухстороннего. Даже при наличии аневризмы почти во всех случаях есть и стеноз. По мере прогрессирования стеноза появляются симптомы ишемии отдельных органов. Сосудистое воспаление может протекать и без системных воспалительных реакций, тогда наблюдается боль в месте проекции пораженного сосуда или болезненность при его пальпации.
На стороне поражения развивается повышенная утомляемость руки при нагрузке, ее похолодание, чувство онемения и парестезии, постепенное развитие атрофии мышц плечевого пояса и шеи, ослабление или исчезновение артериального пульса, снижение АД, в 70 % — выслушивается систолический шум на общих сонных артериях. У 7-15 % больных возникают боли в шее, головокружение, преходящие моменты нарушения зрения, одышка и сердцебиение, а у 15 % больных наблюдают болезненность при пальпации общих сонных артерий (каротидиния).
В этот период, по сравнению с ранней стадией заболевания, значительно чаще (50-70 %) встречаются симптомы сосудистой недостаточности верхних конечностей и перемежающейся хромоты, поражения сердечно-сосудистой системы, головного мозга и легких.
Поражение внутреннихорганов
В хронической стадии иногда появляются симптомы, обусловленные поражением артерий, отходящих от брюшного отдела аорты, чаще всего при II и III анатомических типах заболевания. Могут развиваться вазоренальная артериальная гипертензия злокачественного течения, приступы «брюшной жабы», обусловленные поражением мезентериальных артерий, кишечная диспепсия и мальабсорбция.
Клинические признаки поражения легких (боли в грудной клетке, одышку, непродуктивный кашель, редко кровохарканье) отмечают менее чем у четверти больных.
Поражение коронарных артерий встречается у ¾ больных, в 90 % случаев при этом поражаются устья венечных сосудов, а дистальные отделы — редко. Часто описывают поражение восходящего отдела аорты — уплотнение в сочетании с дилатацией и образованием аневризм. Артериальная гипертензия встречается в 35-50 % случаев и может быть обусловлена вовлечением почечных артерий или развитием гломерулонефрита, реже — формированием коарктации аорты или ишемией сосудодвигательного центра на фоне васкулита сонных артерий. В результате артериальной гипертензии, коронариита и аортальной регургитации развивается хроническая сердечная недостаточность.
Анатомические варианты болезни Такаясу:
I тип — поражение ограничивается дугой аорты и ее ветвями (8 % больных);
II тип — поражается нисходящая часть (грудной и брюшной отделы) аорты (11 %);
III тип (смешанный) — наиболее частый, включает поражение дуги аорты и ее нисходящего отдела (65 %);
IV тип — включает поражения, характерные для первых трех вариантов в сочетании с артериитом ветвей легочной артерии, наблюдаются также окклюзия плечевых и подвздошных артерий, поражение дуги аорты и почечных артерий (синдром Такаясу — Денерея, 16%).
Патоморфология
В хронической фазе аорта утолщена за счет фиброза всех трех слоев сосуда. Просвет сужается часто в нескольких местах. Если заболевание прогрессирует быстро, фиброз не успевает привести к образованию аневризмы. Интима может быть ребристая, с внешним видом «древесной коры», данная особенность характерна для многих аортоартериитов. Эти изменения обычно происходят в дуге аорты и отходящих от нее ветвях, но в процесс могут вовлекаться грудная и брюшная части аорты с соответствующими ветвями.
Последние исследования клеточного состава стенок аорты показали, что образование новых сосудов происходит в глубокой интиме, связанной с адвентицией. В окружении сосудов также наблюдаются Т-клетки и дендритные клетки, с небольшим количеством В-клеток, гранулоцитов и макрофагов. Воспаление наиболее заметно в адвентиции, с инфильтрацией В- и Т-клетками.
В результате развиваются ишемия, гипертензия, атеросклероз. При медленном течении отмечается выраженное развитие коллатерального кровообращения.
Диагноз
Наиболее типичные особенности артериита Такаясу представлены в таблице 1, которую составили в 1990 году в американском колледже ревматологии.
Лечение неспецифического аортоартериита
Прием стероидных препаратов — основной метод лечения болезни Такаясу. Данные о его эффективности различаются, что может быть связано со стадией заболевания. Данные, полученные в США в 1985 году, показали, что у шести из 29 пациентов стероидное лечение привело к снижению СОЭ, воспалительных симптомов. У восьми из 16 пациентов с отсутствующим пульсом наблюдалось его возвращение с задержкой в несколько месяцев. Более поздние (1994 г.) американские исследования показали, что в 60 % случаях (из 48 пациентов) была достигнута ремиссия.
В настоящее время принято считать, что примерно у половины пациентов, принимающих стероиды, наблюдается улучшение. Отсутствие универсального лечения и побочные эффекты, связанные с употреблением стероидов, привели к поиску более эффективного лечения.
По аналогии с другими системными васкулитами можно использовать иммуносупрессивные препараты, включая циклофосфамид, азатиоприн и метотрексат. Американские исследователи в 1994 г. на примере 25 пациентов, не поддающихся лечению стероидными препаратами, показали, что прием цитостатических лекарственных препаратов (циклофосфамид, азатиоприн или метотрексат) приводит к ремиссии у 33 % (Takayasu arteritis. Ann Intern Med 1994;120:919-29).
Поскольку метотрексат легко переносится, в дальнейшем исследовали именно его эффективность, в сочетании со стероидами. У 13 из 16 участников исследования с синдромом дуги аорты, принимающих метотрексат (81 %), наступала ремиссия. Тем не менее у 7 из них при полном отказе от стероидных препаратов наблюдались рецидивы. В итоге, у восьми пациентов наблюдалась устойчивая ремиссия от четырех до 34 месяцев и четверо из них были в состоянии полностью прекратить лечение. У троих из 16 болезнь прогрессировала, несмотря на лечение.
Таким образом, около четверти пациентов с активной болезнью не реагируют на современные методы лечения.
Хирургическое лечение
Хирургическое вмешательство на аорте и магистральных сосудах желательно проводить в первые пять лет после установления диагноза.
- Эндартерэктомия показана при окклюзии небольшой протяженности.
- Обходное шунтирование специальными протезами выполняется при значительном объеме поражения.
Показания к операции определяются протяженностью процесса и степенью непроходимости периферических сосудов. Оперативное вмешательство проводят вне активной стадии БТ.
Клинический пример
Девочка 13‑ти лет, поступила в педиатрическое отделение по направлению кардиолога с жалобами на головные боли, носовые кровотечения, повышение АД до 220/110 мм. рт. ст. Детскими инфекциями не болела. Привита соответственно возрасту до трех лет. С девятилетнего возраста находилась в школе-интернате (мать и отец злоупотребляют алкоголем, лишены родительских прав). В десять лет выявлена миопия (носит очки). Два последних года ребенок находится под опекой тети, которая считает девочку больной с девяти лет, когда появились вышеописанные жалобы.
При поступлении в отделение состояние девочки — средней тяжести, ребенок астенического телосложения, пониженного питания. При аускультации сердца выслушивается систолический шум в V точке. Печень — на 1 см ниже края реберной дуги, АД на уровне 180-150/85-80.
В гемограмме — незначительный нейтрофилез, СОЭ — 43 мм/ч. В биохимическом анализе крови повышен С-реактивный белок, остальное без патологии, антистрептолизин-О и ревматоидный фактор не выявлены. Коагулограмма — снижен протромбиновый индекс. ЭКГ без патологии. ЭхоКГ — умеренная гипертрофия межжелудочковой перегородки и задней стенки левого желудочка, дуга аорты левосторонняя, сужение аорты в типичном месте до 5-6 мм. По данным КТ/МРТ, имеются признаки болезни Такаясу (тип IV): отслойка интимы восходящей аорты с переходом на дугу, сегментарные стенозы грудного отдела нисходящей аорты, поражение длинных сегментов магистральных сосудов головного мозга, КТ-данные в пользу сегментарного сужения левой почечной артерии.
Назначены метипред, метотрексан. Симптоматическая терапия включала аспирин, атенолол, курантил, каптоприл. На фоне терапии отмечалась регрессия общевоспалительных признаков, однако АГ полностью купировать не удалось. Через три месяца была повышена доза метипреда, проведена коррекция антигипертензивной терапии, однако давление оставалось высоким.С учетом характера поражения сосудов (IV тип), нестойкого и частичного противовоспалительного эффекта проведенной терапии, в данном случае прогноз для жизни весьма неблагоприятен.
Адаптировано из: Охотникова Е. Н. и др.: Болезнь Такаясу (неспецифический аортоартериит) — фатальный системный васкулит у детей. «Клиническая иммунология. Аллергология. Инфектология», № 2, 2011.
Исход
5-10‑летняя выживаемость от болезни Такаясу около 80 %, а выживаемость от пяти месяцев до года близка к 100 %. Наиболее частой причиной смерти становится инсульт (50 %) и инфаркт миокарда (около 25 %), реже — разрыв аневризмы аорты (5 %). При поражении коронарных артерий в первые два года от момента появления симптомов кардиальной патологии смертность достигает 56 %. Неблагоприятный прогноз у больных, течение заболевания которых осложняется ретинопатией, артериальной гипертензией, аортальной недостаточностью и аневризмой аорты. У пациентов, имеющих два или более из перечисленных синдромов, десятилетняя выживаемость от момента постановки диагноза — 59 %, причем большинство смертельных исходов приходится на первые пять лет болезни.
Противопоказаниями к операции при аортоартериите являются острый период инфаркта миокарда, инсульт, хроническая почечная недостаточность, сепсис, сахарный диабет и облитерация дистальных сосудов.
Сосудистые аномалии различной локализации (артериовенозная мальформация, венозная мальформация, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Категории МКБ: Гемангиома и лимфангиома любой локализации (D18), Другие уточненные врожденные аномалии системы периферических сосудов (Q27.8), Периферический артериовенозный порок развития (Q27.3), Синдромы врожденных аномалий, вовлекающих преимущественно конечности (Q87.2)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» июня 2020 года
Протокол №101
Артериовенозная мальформация (АВМ) - это нарушение в строении артерии, приводящее к образованию одного или нескольких прямых соединений между артериями и венами. Обычно артерии доставляют насыщенную кислородом кровь к органам и тканям. При аномальном скоплении артерий на одном участке туда поступает слишком много крови, что создает условия для артеризаций одноименных вен и перегрузке правых отделов сердца.
Венозная и Лимфатическая мальформации (ВМ/ЛМ) - это врожденный порок развития, характеризирующийся наличием патологических венозных/лимфатических коммуникаций с прогрессирующим застоем венозной крови/лимфы в полостях.
Младенческая гемангиома (инфантильная гемангиома) - это доброкачественная сосудистая опухоль, наиболее часто встречающаяся у детей первого года жизни, развивающаяся из эндотелиальной ткани в первые месяцы жизни и способная к спонтанной инволюции в течении последующих лет.
Название протокола: СОСУДИСТЫЕ АНОМАЛИИ РАЗЛИЧНОЙ ЛОКАЛИЗАЦИИ (артериовенозная мальформация, венозная мальформаци, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Код(ы) МКБ-10:
| МКБ-10 | |
| Q27.3 | Периферический артериовенозный порок развития |
| Q27.8 | Другие уточненные врожденные аномалии системы периферических сосудов |
| Q87.2 | Синдромы врожденных аномалий, вовлекающих преимущественно конечности (синдром Клиппеля-Треноне) |
| D18.0 | Гемангиома любой локализации |
| D18.1 | Лимфангиома любой локализации |
Дата разработки протокола/пересмотра протокола: 2019 год.
Сокращения, используемые в протоколе:
АВМ - артерио-венозная мальформация
АВС - артерио-венозный свищ
ВМ - венозная мальформация
ЛМ - лимфатическая мальформация
ИГ - инфантильная гемангиома
КАД - капиллярная ангиодисплазия (мальформация), «винные пятна»
АЧТВ - активированное частичное тромбопластиновое время
КТ - компьютерная томография
КТА - компьютерно-томографическая ангиография
МНО - международное нормализованное отношение
МРА - магнитно-резонансная ангиография
МРТ - магнитно-резонансная томография
МСКТА - мультиспиральная компьютерно-томографическая ангиография
ОАМ - общий анализ мочи
ПВ - протромбиновое время
ПТИ - протромбиновый индекс
УД - уровень доказательности
УЗДГ - ультразвуковая допплерография
УЗИ - ультразвуковое исследование
Пользователи протокола: ангиохирургии, кардиологи, педиатры, врачи общей практики, дерматологи.
Венозная мальформация - симптомы и лечение
Что такое венозная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Венозная мальформация — это врождённая аномалия или порок развития венозной системы, которая выражается в нарушении строения сосудистой сетки. Патология встречается редко, при этом включает множество различных форм.
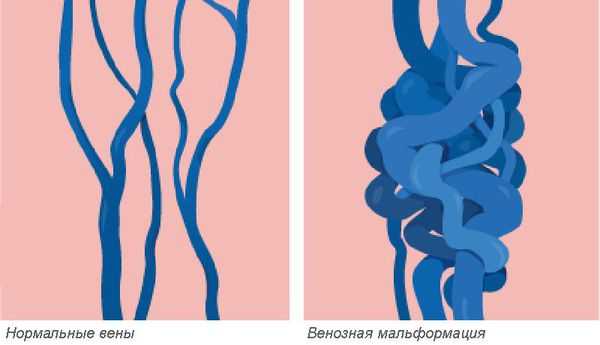
Венозные мальформации считаются одними из самых сложных в лечении врождённых пороков развития сосудов. Заболеваемость оценивается приблизительно в 1-2 случая на 10 000 новорождённых. Патологию одинаково часто выявляют как у женщин, так и у мужчин. Более 90 % венозных мальформаций возникают спонтанно без явных причин в виде локализованных поражений. Мальформации в нескольких разных местах наблюдаются у пациентов с редкими наследственными формами заболевания. К ним относятся кожно-слизистая венозная мальформация и гломувенозная мальформация, а также две чрезвычайно редкие формы: многоочаговая венозная мальформация и невус по типу синего резинового пузыря (синдрома Бина) [1] [2] .
Венозные мальформации возникают как результат врождённых и генетических ошибок в развитии гладкомышечного слоя вен, которые приводят к расширению и нарушению функции венозной сети. Как правило, венозные мальформации диагностируются уже при рождении, а их рост усиливается с развитием ребёнка. Но бывает, что клинически очевидные признаки могут появиться позже. Заболевание прогрессирует медленно (в течение десятков лет). Пубертатный период и половое созревание иногда ускоряют развитие венозных мальформаций, особенно при внутримышечной локализации. В зависимости от расположения и распространённости патологического процесса симптомы венозных мальформаций различны. Они включают боль, кровотечение, косметический дефект и функциональные нарушения, способные значительно ухудшить качество жизни, привести к осложнениям, инвалидности и летальному исходу [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы венозной мальформации
Венозные мальформации развиваются главным образом в коже, подкожной клетчатке или слизистых оболочках, хотя могут поражать любые ткани, включая мышцы, суставы, внутренние органы и центральную нервную систему. Приблизительно 40 % венозных мальформаций возникает на конечностях, 20 % на туловище и 40 % в шейно-лицевой области. Подавляющее большинство из них расположено в одном очаге. Только 1 % локализуется в нескольких очагах, вовлекая в патологический процесс сразу кожные покровы и внутренние органы [8] .
Венозные мальформации обычно покрывают мягкие податливые подкожные образования и проявляются как изменение цвета кожи от светлого до тёмно-синего оттенка. Клинические проявления могут сильно варьировать в зависимости от размера, локализации и степени сдавливания соседних органов. Шейно-лицевые венозные мальформации могут приводить к обезображиванию, асимметрии лица, смещению глазных яблок или нарушению прикуса [11] .
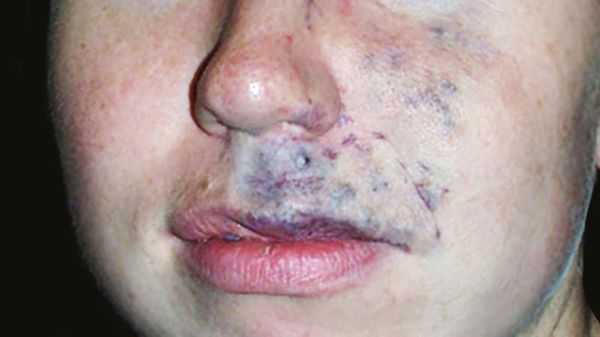
Частой жалобой пациентов является боль, которая связана с поражением суставов, сухожилий или мышц. Она может усиливаться в период полового созревания и при интенсивных физических нагрузках или менструации. Болевой синдром сильнее выражен в утренние часы, по-видимому, из-за застойных явлений и отёка [1] .
Венозные мальформации в височной мышце часто приводят к мигрени. Поражение полости рта, в том числе языка, вызывает затруднение речи и жевания. Венозные мальформации, развивающиеся в конечностях, становятся причиной мышечной слабости, изменения длины конечностей и их недоразвития [15] .
У ряда пациентов с венозными мальформациями наблюдается варикозное расширение поверхностных вен, особенно часто при локализации на конечностях. Обычно это характерно для обширных поражений [6] .
Патогенез венозной мальформации
Возникновение венозных мальформаций связано с генетическими нарушениями. Лабораторные исследования выявляют мутации в генах, отвечающих за развитие внутренней и мышечной оболочки венозных сосудов. Некоторые виды мутаций передаются по наследству [3] . Генетические нарушения приводят к локализованным дефектам развития сосудов во время васкулогенеза и особенно при ангиогенезе. Васкулогенез — первая стадия образования кровеносных сосудов в эмбриональный период. Определяется как рост сосудов из эмбриональных клеток. В ходе васкулогенеза предшественники эндотелиальных клеток (ангиобласты) мигрируют и дифференцируются, образуя однослойные капилляры. При дальнейшем ангиогенезе сеть капилляров удлиняется и расширяется [16] .
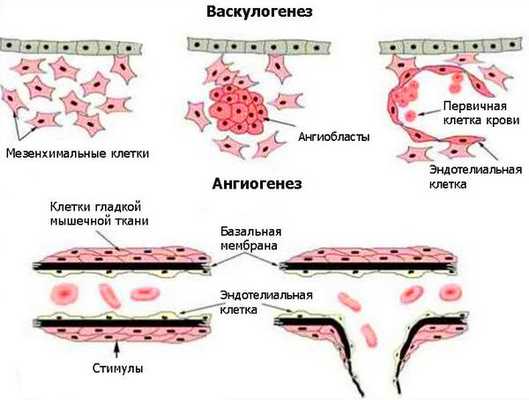
Патогенез сосудистых мальформаций сложен и до конца не изучен. Заболевание до сих пор остаётся одной из загадок современной медицины.
Венозные мальформации — это сборная группа различных заболеваний. Общее у них только то, что развиваются они из венозной ткани. В связи с этим стадии каждого вида этой патологии различны, но все заболевания характеризуются медленным течением. Развитие венозных мальформаций крайне вариабельно и зависит от множества факторов: объёма и скорости разрастания вен, их локализации, степени проникновения в окружающие ткани и органы, сопутствующих заболеваний [14] .
Классификация и стадии развития венозной мальформации
Выделяют следующие виды венозных мальформаций:
- мальформации слизистых оболочек;
- мультифокальные;
- гломовенозные;
- смешанные;
- синдромальные.
Венозные мальформации слизистых оболочек — это редкий тип порока развития вен наследственного характера. Они выглядят как множественные небольшие поверхностные очаги различных оттенков синего цвета, которые легко сжимаются. В поражение вовлекаются кожа и слизистая оболочка полости рта, реже — мышцы.
Мультифокальные (располагающиеся в разных местах) венозные мальформации также проявляются на слизистых оболочках, но не относятся к наследственным заболеваниям. Они обычно представлены в виде небольших, приподнятых, множественных поражений различных оттенков синего цвета в шейно-лицевой области, прорастающих в кожу и слизистую оболочку рта, а иногда в подкожные ткани и скелетные мышцы.
Гломовенозные мальформации (от лат. glomus — клубок, клубочек; venosus — венозный; "венозный клубок") характеризуются недоразвитием клеток гладких мышц, окружающих извитые венозные каналы. По виду они напоминают булыжник, с небольшим утолщением кожи тёмно-синего или пурпурного цвета, с множественными поражениями различного размера. Часто располагаются на конечностях и затрагивают в основном кожные покровы. Реже поражают слизистую оболочку и никогда не проникают глубоко в мышцы.
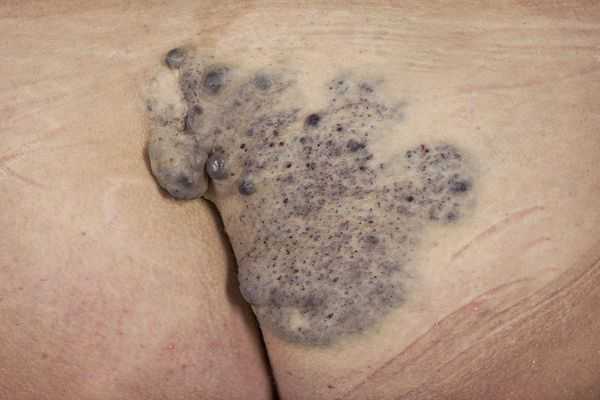
Венозные мальформации могут возникать и в сочетании с другими сосудистыми мальформациями, такими как капиллярно-венозные мальформации и капиллярно-лимфатические венозные мальформации.
Синдромальные венозные мальформации — различные врождённые заболевания с характерной клинической картиной. К ним относятся невус по типу синего резинового пузыря (синдрома Бина), синдромы Маффуччи и Клиппеля-Треноне.
Синдрома Бина — редкое врождённое заболевание с многочисленными рассеянными венозными мальформациями на коже и внутренних органах. У пациентов при рождении часто наблюдается "главное" поражение, которое со временем разрастается, поражает кожу, мягкие ткани и желудочно-кишечный тракт.
Синдром Маффуччи — это редкий ненаследственный генетический синдром, характеризующийся множественными хрящевидными доброкачественными опухолями, поверхностными и подкожными веретенообразными гемангиомами на конечностях.
Синдром Клиппеля — Треноне — редкое врождённое заболевание, проявляющееся варикозным расширением вен и увеличением объёма конечностей [2] [3] .
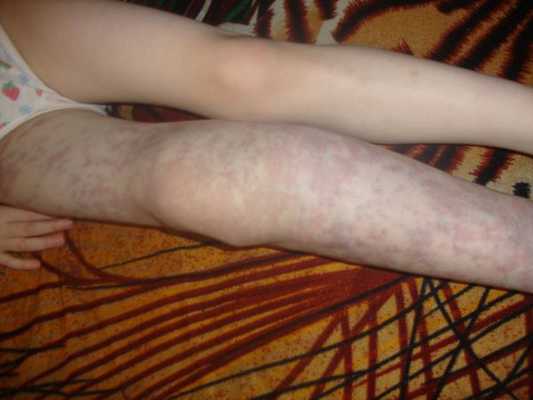
Осложнения венозной мальформации
К часто встречающимся осложнениям венозных мальформаций относят:
- трофические нарушения, в том числе открытые язвы;
- переломы костей;
- тромбозы;
- кровотечения;
- анемию;
- сдавление окружающих тканей и органов;
- нарушение функции внутренних органов и конечностей;
- косметические дефекты [13] .
Тромбоз при венозных мальформациях проявляется во вздутии, уплотнении и боли в поражённых областях. Однако венозные мальформации редко приводят к отрыву тромба, поскольку тромбированные сосуды отделены от основной венозной системы. Длительно существующие тромбы могут кальцинироваться. В результате образуются округлые тромбы (флеболиты или "венозные камни"), которые прощупываются или определяются на глаз [10] .
Медленный ток крови через расширенные и извитые сосуды приводит не только к застою крови, нарушению свёртывания и образованию тромбов, но и к повышенному кровотечению. Это расстройство называется локализованной внутрисосудистой коагулопатией. Оно встречается примерно у 42 % пациентов с венозными мальформациями, особенно часто при больших поражениях. Тяжесть патологии зависит от размеров и проявляется в повышении уровня D-димера (белка, результата распада фибрина в процессе растворения кровяных сгустков) в крови, снижении уровня фибриногена и низком уровне тромбоцитов. Тяжёлые формы этого нарушения свёртываемости крови могут прогрессировать и усиливать кровотечение во время хирургических вмешательств [4] . Причина кровотечений во всех случаях — нарушение целостности стенки сосуда.
Некоторые венозные мальформации могут быть крайне опасными из-за распространения на жизненно важных органах. Глубокие ротоглоточные мальформации сдавливают и смещают верхние дыхательные пути, вызывая храп и апноэ во сне. Также они могут привести к нарушениям жевательной, речевой функций и акта глотания. Венозные мальформации, поражающие желудочно-кишечный или мочеполовой тракт, часто вызывают кровотечения и хроническую анемию [11] .
Трофические нарушения развиваются более чем в 30 % случаев, а открытые трофические язвы наблюдаются у 5 % пациентов. Эти язвы часто болезненны и могут приводить к кровотечениям, инфекции и рубцеванию [6] .
Некоторые виды редких форм венозных мальформаций, например синдром Маффуччи, сопровождаются повышенным риском развития рака. Синдром Маффуччи в 20 % случаев связан со множеством злокачественных, как правило, мезенхимальных опухолей. Чаще возникает хондросаркома, реже — с ангиосаркома, лимфангиосаркома, остеосаркома и фибросаркома [5] .
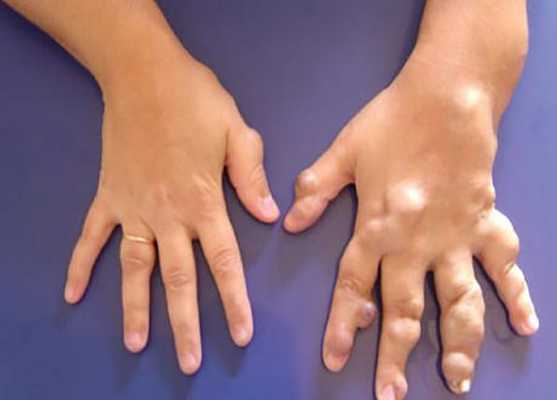
Диагностика венозной мальформации
Венозная мальформация проявляется изменением цвета кожи от светло-синего до синего оттенка и мягкими образованиями в подкожной клетчатке, присутствующими с рождения или раннего детства. Дополнительным ключом к постановке диагноза являются медленное развитие в течение жизни или резкое разрастание, которое вызвано половым созреванием, травмой, физическими нагрузками или периодами менструаций. В связи с наследственным характером заболевания важен сбор семейного анамнеза [2] [3] .
Клинический диагноз основывается на визуализации очага поражения и данных физикального обследования:
- общие признаки венозных мальформаций варьируются от небольших варикозно расширенных вен до обширных поражений лица, конечностей или туловища;
- при сжатии эти вены опорожняются, а также они менее заметны в вертикальном положении;
- при напряжении, например плаче или физических упражнениях, вены увеличиваются;
- вследствие медленного тока крови при пальпации не ощущается дрожание, а при аускультации ("выслушивании") не слышно шума [8] .
Дополнительные методы обследования для выявления поверхностных и локализованных поражений, как правило, не требуются. В случае же обширного распространения при первоначальной диагностике, для оценки костной ткани и при планировании лечения применяют методы визуализации:
- ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию (МРТ) для первоначальной диагностики [12] ;
- рентгенографию для обнаружения типичных для венозных мальформаций флеболитов;
- компьютерную томографию (КТ) для оценки костной ткани;
- рентгеноконтрастную флебографию (введение в просвет вен рентгеноконтрастного вещества) для планирования лечения [7] .
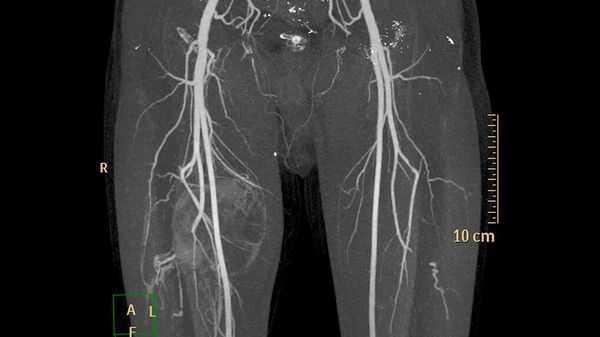
У пациентов с подозрением на венозную трансформацию и тромбозом в анамнезе или без такового обнаруживается повышенный уровень D-димера в крови (выше предельного референсного значения - 0,55 мкг FEU/мл). D-димер позволяет определить нарушения в свёртывающей системе. Его уровень также помогает дифференцировать различные варианты венозных мальформаций и отличать их от других сосудистых аномалий [4] .
Лечение венозной мальформации
В лечении пациентов с венозными мальформациями участвует нескольких специалистов:
- дерматолог;
- сосудистый хирург;
- пластический хирург;
- гематолог;
- ортопед.
Пациенты с небольшими очагами и незначительной симптоматикой зачастую в лечении не нуждаются. Терапия показана при косметических дефектах, функциональных нарушениях и болевом синдроме [2] [3] .
Лечение должно быть индивидуальным с учётом расположения венозных мальформаций и особенностей эстетических проблем.
Основными методами коррекции заболевания служат:
- компрессионная терапия;
- склеротерапия;
- хирургическая операция [6] .
Специальный компрессионный трикотаж показан при симптоматических и обширных венозных мальформациях на конечностях для уменьшения боли и риска тромбоза.
При сохранении, несмотря на компрессию, болевого синдрома применяют нестероидные противовоспалительные препараты. При выраженных нарушениях свёртывания крови к терапевтической схеме добавляют антикоагулянты — вещества, разжижающие кровь [14] .
Склеротерапия — инъекции специальных веществ в просвет изменённых вен для их "склеивания", предпочтительный вариант лечения венозных мальформаций. Лечение помогает уменьшить объём образования перед операцией. Перед инъекцией склерозирующего препарата для оценки состояния венозных каналов выполняют рентгенологическое исследование (флебографию) [12] .
Хирургическое лечение проводят как для удаления небольших венозных мальформаций, так и при обширных поражениях. Оперативные методы, кроме простого иссечения, включают сложные пластические вмешательства — пересадку кожных и фасциально-мышечных лоскутов. В последнее время сосудистые хирурги стали практиковать метод эндовенозной лазерной облитерации (ЭВЛО). Он используется для лечения варикоза и уже продемонстрировал первые положительные результаты при "заваривании" венозных мальформаций лазером [5] .
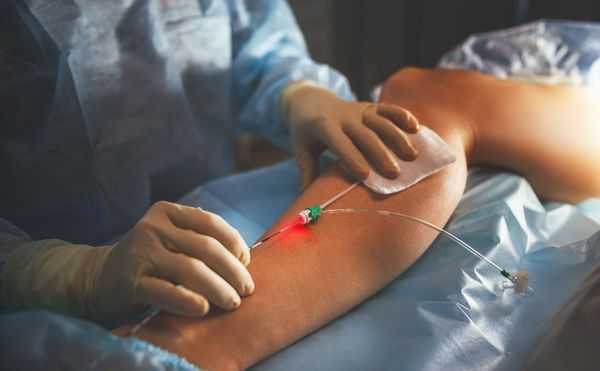
Новейшим методом консервативного лечения является таргетная терапия. Она состоит в применении иммунодепрессанта сиролимуса, подавляющего разрастание клеток тканей аномальной венозной сети [2] [3] .
Прогноз. Профилактика
Излечить заболевание полностью удаётся редко. Обычно пациенты возвращаются к лечащему врачу через 5-10 лет с признаками рецидива. Больным с обширными поражениями требуется регулярное лечение с сочетанием консервативных и хирургических методов [2] [3] .
Для качественной оценки отдалённых результатов лечения применяют следующие критерии:
- Хороший результат — полное устранение симптомов, признаков и расстройств функционального характера или выраженное их уменьшение. При этом не нарушены функции органов, тканей и конечностей.
- Удовлетворительный — незначительное улучшение симптомов и уменьшение функциональных нарушений.
- Неудовлетворительный — дальнейшее развитие симптомов, нарушение функций тканей и органов, ухудшение показателей оттока крови и появление в области венозных мальформаций очагов некроза.
Отечественные хирурги отмечают, что хорошие отдалённые результаты реже всего наблюдаются после операций на верхних и нижних конечностях [1] [2] .
Отсутствие показаний, а также невозможность консервативного или хирургического лечения требуют постоянного динамического наблюдения за состоянием пациентов для предотвращения развития осложнений [7] .
Заболевание носит врожденный характер, поэтому профилактические меры отсутствуют. Венозная мальформация до сих пор остаётся вызовом для медицины.
Артерио-венозные мальформации
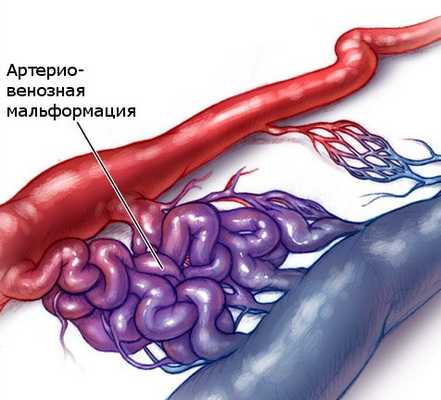
Сосудистые пороки - это общий термин, который включает в себя врожденные сосудистые аномалии : только вен - венозные мальформации (ВМ) только лимфатические сосудов - лимфатические пороки одновременно вен и лимфатических сосудов: вено-лимфатические мальформации аномалии артерий, связанных непосредственно с венами без капиллярной сети между ними: артериовенозные мальформации(АВМ)
Происхождение сосудистых мальформаций
Мальформации возникают во внутриутробном периоде . Генетики проводят много исследований по изучению этого феномена, но к определённой концепции до сих пор не пришли. Поэтому вопрос о причинах возникновения мальформаций остается не до конца изучен.
Врожденные ангиодисплазии (синдром Паркса-Вебера-Рубашова) - характеризуются наличием патологических соустий (фистул) между артериями и венами.
Артериовенозные соустья часто бывают множественными, имеют разнообразный калибр и форму. В зависимости от диаметра различают макрофистулы, заметные невооруженным глазом, и микрофистулы, которые выявляются только при микроскопическом исследовании тканей конечности.
Окончательно причины развития синдрома Паркса-Вебера-Рубашова не установлены. Ряд авторов рассматривают его как результат мутаций в гене RASA1, который кодирует белок p120-RasGAP, участвующий в передаче химических сигналов из внеклеточного пространства к ядру клетки. Вместе с тем, каким именно образом эти изменения приводят к специфическим сосудистым аномалиям у лиц с синдромом Паркса Вебера-Рубашова, не установлено.
Патологические соустья чаще располагаются в зоне бедренной, ветвей подколенной артерии, а также по ходу большеберцовых артерий. Интенсивный сброс артериальной крови через артерио-венозные свищи ведет к повышению давления крови в венах.
Из-за повышенной функциональной нагрузки изменяется гистологическая структура венозной стенки. Происходит утолщение ее мышечной оболочки и формирование внутренней эластической мембраны ("артериализация" вены).
Значительная часть артериальной крови при наличии свищей поступает в венозное русло, минуя капиллярную сеть, поэтому возникает тяжелое кислородное голодание в тканях и нарушаются обменные процессы. Из-за венозной гипертензии усиливается нагрузка на сердце, что постепенно приводит к расширению его границ и сердечной декомпенсации.
Основные симптомы
Каковы симптомы сосудистой мальформации? Сосудистые мальформации могут вызвать различные симптомы, зависящие от расположения их в теле: Общим симптомом всех мальформаций является боль. Венозный и лимфатический пороки могут вызвать подкожную припухлость, над которой может располагаться родинка. При поражениях кожи может сочиться лимфа или возникнуть кровотечение . Лимфатические мальформации, как правило, осложняются инфекционным процессом, требуя лечения антибактериальными препаратами. Вено-лимфатические мальформации могут быть связаны с феноменом под названием синдром Клиппеля-Треноне.
Артериовенозные мальформации (АВМ) могут также вызвать боль. Они являются наиболее опасными из-за быстрого сброса крови из артерий в вены. В зависимости от их расположения, они также могут привести к кровотечению (например , из матки, мочевого пузыря). Легочные артериовенозные мальформации несколько отличаются тем, что они как бы являются шунтом, по которому кровь из правых отделов сердца сбрасывается в левые отделы сердца, не повышая уровень кислорода в легких. Это приводит к симптомам пониженного содержания кислорода, одышке, усталости. Такие пороки могут кровоточить, в результате чего возникает кровохарканье или гемоторакс (появление крови в грудной клетке). Кроме того, эта аномалия может позволить сгусткам крови пройти через легкие и попасть в другие артерии тела человека, тем самым вызвав инсульт или абсцесс мозга. Это является существенной причиной для немедленного лечения легочных артериовенозных мальформаций.
Преимущества лечения в клинике
Диагностика
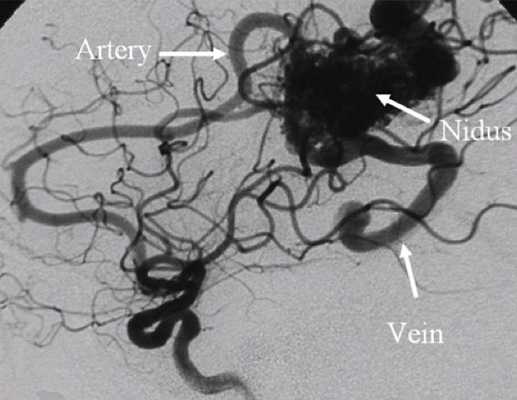
Помимо клинической картины и внешнего осмотра, для диагностики мальформаций используются ультразвуковые методы, компьютерная и магнито-резонансная томография, ангиография. С помощью этих методов удается выявить распространенность процесса в мягких тканях, те угрозы которые таит эта мальформация и подобрать правильное лечение. Диагностические исследования проводятся последовательно от простых к сложным. Наиболее трудны в диагностике артериовенозные мальформации головного мозга и внутренних органов. Нередко о них можно думать только при развитии осложнений связанных с кровотечением.
Клиническая симптоматика обусловлена нарушениями регионарного кровообращения и центральной гемодинамики. Конечность удлинена на 3-8 см, мягкие ткани ее гипертрофированы. Удлинение конечности обусловлено продуктивной перестройкой костной ткани из-за усиленной васкуляризации эпифизарных линий.
Характерно наличие варикозно расширенных поверхностных вен на нижней или верхней конечности. Их появление связано с высокой венозной гипертензией вследствие заброса крови из артерии. Стенки вен плотноэластической консистенции, с трудом сжимаемые. Расширенные вены не исчезают после придания конечности возвышенного положения. Иногда при осмотре над ними определяется пульсация.
Рука, приложенная к месту проекции артериовенозного соустья, ощущает вибрацию (симптом "кошачьего мурлыкания"). При аускультации в этой области выслушивают непрерывный систоло-диастолический шум, усиливающийся в момент систолы.
Наиболее ранний и постоянный симптом заболевания - повышение температуры кожи конечности, особенно значительное над местом расположения артериовенозных соустий. Разница в температуре симметричных участков непораженной и пораженной конечности достигает 4-8°.
Нарушения микроциркуляции, связанные с регионарными гемодинамическими расстройствами, в ряде случаев приводят к образованию язв и некрозов дистальных отделов конечностей. Из язв часто возникают повторные обильные кровотечения, приводящие к тяжелой анемии. Нередко бывает гипертрихоз и гипергидроз.
Ряд клинических симптомов связан с изменениями центральной гемодинамики. При значительной венозной гипертензии увеличивается нагрузка на правые отделы сердца, следствием ее являются гипертрофия сердечной мышцы, увеличение ударного и минутного объема сердца Однако по мере прогрессирования заболевания сократительная функция сердца начинает ослабевать, происходит миогенная дилатация сердца с расширением его полостей Развивается сердечная недостаточность, проявляющаяся одышкой, сердцебиениями, отеками, застойной печенью, асцитом, анасаркой. Для врожденных артериовенозных свищей характерно урежение пульса, наступающее после пережатия приводящей артерии.
Реографическая кривая, записанная с сегмента конечности, где расположены артериовенозные соустья, характеризуется высокой амплитудой, отсутствием дополнительных зубцов на катакроте, увеличением реографического индекса. В дистальных сегментах конечности амплитуда кривой, напротив, снижена. Артериализация венозной крови ведет к увеличению насыщения ее кислородом, содержание которого в расширенных венах увеличивается на 20-30%.
Наиболее важным методом диагностики врожденных артериовенозных свищей является ангиография. Различают прямые и косвенные ангиографические признаки артериовенозных свищей Наличие на ангиограммах контрастированного соустья или сосудистой полости, сообщающейся с артерией и веной, относят к прямым признакам. Косвенно о наличии свища свидетельствуют одновременное контрастирование артерий и вен, расширение просвета приводящей артерии, обеднение сосудистого рисунка дистальнее расположения артериовенозного свища.
Аортоартериит: какого прогноза ожидать от патологии?
Аортоартериит: какого прогноза ожидать от патологии?
Аортоартериит - воспалительный процесс во внутренних стенках артерий и их ответвлений. Второе название - болезнь Такаясу ревматоидного характера. При развитии наблюдается разрушение среднего гладкомышечного слоя с замещением на соединительную ткань. Возникает гранулематоз просвета сосудов, аневризма, утолщаются средние и внутренние оболочки кровеносных сосудов с последующим отмиранием гладкомышечных клеток и эластичных волокон. Нарушается кровообращение в тканях и органах, поражаются сосудистые стенки, что со временем приводит к тромбозу вен, формированию атеросклеротических бляшек.
Каким бывает аортоартериит?
Неспецифический аортоартериит с учетом анатомии поражения различают на типы:
- 1 тип в случае поражения ветвей дуги аорты, близлежащих артерий;
- 2 тип при воспалительном процессе в брюшном (грудном) отделе аорты;
- 3 тип в случае поражения дуги аорты совместно с брюшным (грудным) отделом;
- 4 тип при воспалении легочной артерии.
Независимо от схемы развития неспецифического аортоартериита Такаясу, отсутствие лечения на раннем этапе чревато инвалидностью.
Факторы риска
Эпидемиология заболевания повышена у жителей Южной Америки, юго-восточной Азии. Чаще у девочек-подростков в возрасте 10-20 лет, и молодых женщин от 30 до 40 лет.
Этиология болезни до конца не изучена. Врачи предполагают, что основной фактор риска - инфекционно-аллергическая или аутоиммунная агрессия. Может стать причиной генетическая предрасположенность в случае выявления у пациентов в крови лимфоцитарного антигена MВ3, гена HLA-DR4.
Болезнь Такаясу развивается на фоне дисбаланса иммунитета, развития аутоиммунных нарушений. У пациентов в крови выявляется увеличение количества CD4+ Т-лимфоцитов и снижение количества CD8+ Т-лимфоцитов. При этом соотношение лимфоцитов явно нарушено, повышена активность эластазы и экспрессии антигенов МНС I и II типа.
Причины возникновения
Причины до конца не выяснены. Предполагается, что на развитие болезни влияют:
- вирусы, в частности, туберкулиновая палочка;
- генетическая предрасположенность в случае рождения однояйцевых близнецов;
- сывороточная лекарственная непереносимость.
По мнению многих исследователей, именно инфекция провоцирует развитие иммунодефицитного состояния у пациентов. Подтверждается это при выявлении антител в плазме крови. Хотя точно сказать сложно, что на самом деле является первичным механизмом развития аутоиммунного заболевания, а что - вторичным, если развивается воспалительный процесс на дуге аорты, легочной артерии, в брюшном или грудном отделе.
Симптомы
Признаки при аортоартериите напрямую зависят от месторасположения пораженного очага. Если это:
- зрительный нерв, то наблюдается ухудшение зрения, развитие слепоты, раздвоение предметов перед глазами;
- артериальные сосуды - инфаркт миокарда, сбой коронарного кровообращения, недостаточность аорты;
- брюшной отдел аорты - боль при ходьбе, нарушение кровообращения в ногах;
- почечная артерия - развитие тромбоза артерии, присутствие эритроцитов в моче;
- легочная артерия - одышка, боль в груди.
Основные симптомы при остром течении болезни:
- расширение сердечной границы;
- появление узловатой эритемы;
- геморрагическая сыпь на теле;
- боль в суставах, мышцах при ходьбе и физической нагрузке;
- диастолические, систолические шумы;
- рези и колики в животе;
- анемия с наличием С-реактивного белка в составе крови.
Отсутствие лечения на начальном этапе неизбежно приведет в хроническую форму, когда симптомы будут несколько отличаться от острой фазы:
- слабость в руках;
- боль, ломота в нижних конечностях с усилением при повышенной нагрузке;
- отсутствие пульса на одной, обеих руках;
- сбой функций почек;
- видоизменение глазного дна;
- головокружение;
- потеря сознания;
- раздвоение в глазах;
- развитие куриной слепоты на одном глазу;
- одышка;
- боль в груди;
- повышение давления на фоне сужения сосудов.
Переход в хроническое течение болезни наблюдается по истечении 6-8 лет с момента обострения и острой фазы развития. Пациенты не должны пренебрегать появлением боли при ходьбе в области крупной артерии, нарушением координации движений, снижением памяти, миалгией. Важно выявить причины недомоганий на раннем этапе.
Симптомы хронической фазы аортоартериита:
- снижение веса;
- незначительное повышение температуры;
- ревматическая боль в суставах;
- усиление потоотделения по ночам;
- излишняя утомляемость;
- признаки плеврита, перикардита, ревматоидного артрита.
Симптомы схожи с артритом, поэтому в ходе проведения диагностики для постановки точного диагноза врач опираются на 3-4 основные критерия.
Диагностика
Аортоартериит (болезнь Такаясу) диагностируется, если выявлено не менее 3 признаков у пациента из перечисленных:
- устойчивые показатели давления;
- увеличенная СОЭ при неустановленном провоцирующем факторе;
- сужение артерии;
- шум в аорте при прослушивании;
- перемежающаяся хромота;
- возраст до 40 лет;
- наличие ослабленной периферической пульсации, патологических шумов в проекции брюшной аорты и подключичной артерии;
- перемежающаяся хромота, как развитие синдрома у пациентов;
- разница артериального давления в области плечевой артерии с превышением на 10-12 мм рт.ст;
- наличие недостаточности аортального клапана.
Основные методы исследования при аортоартериите Такаясу в клинике диагностики:
- общий анализ крови и на биохимию с целью выявления отклонений в составе крови, характерных для данной патологии; , рентген сосудов путем введения контрастного вещества, помогающего выявить участки сужения артерий;
- рентген грудной клетки для обнаружения пораженных участков в легочной артерии, овальном стволе;
- УЗИ сосудов, метод сканирования для оценки скорости кровотока, состояния коронарных сосудов;
- реоэнцефалография для оценки степени зажатости кровеносных сосудов головного мозга;
- эхокардиография для отслеживания функций сердечной мышцы.
Важно отличить приобретенный аортоартериит от аномального (врожденного), развития тромбоэмболии.
При неспецифическом приобретенном аортоартериите затронуты практически все группы сосудов, при врожденном - поражается отдельный участок артерии.
Характерная особенность заболевания - развитие непосредственно у молодых женщин. Его нельзя путать с атеросклерозом, чаще диагностируемым у пожилых мужчин.
Для эффективного лечения важно установить точный диагноз после полного обследования.
Лечение на разных стадиях
Терапевтическое лечение направлено на снятие воспаления, устранение возможных ишемических осложнений и признаков артериальной гипертензии, восстановление показателей АД до нормы.
В основе медикаментозной терапии - гормональные препараты, помогающие снять основные симптомы, достичь устойчивой ремиссии, предотвратить развитие атеросклероза и сердечно-сосудистых осложнений.
Нередко проводится антиагрегантная терапия. В ее составе ацетилсалициловая кислота и статины, помогающие вывести из сосудов атеросклеротические отложения.
При аортоартериите лечение затруднительно, если поражены артерии верхних конечностей, когда сильно сужен артериальный просвет, ухудшен кровоток. У пациентов наблюдаются признаки ишемии. Антигипертензивная терапия проводится при наличии устойчиво высоких показателей давления, при излишнем сужении почечных артерий.
Операции по устранению стеноза артерий назначается в запущенных случаях. Основная цель - поспособствовать восстановлению кровоснабжения в органах и тканях, предотвратить дальнейшее развитие патологических процессов.
Возможно проведение шунтирования аорты, если аневризма явно увеличена и не исключен ее разрыв в любой момент. Пациентам важно соблюдать в строгости все рекомендации врачей.
На начальном этапе проводят медикаментозную терапию с назначением аминохинолинов (Преднизолон, Метотрексат) и антикоагулянтов для нормализации артериального давления.
Если медикаменты не приносят улучшений, выражены нарушения функций головного мозга (конечностей), то хирургическое вмешательство становится неизбежным. Применимы следующие методики для восстановления кровоснабжения тканей, органов:
- ангиопластика при единичных видоизменениях в сосудах почек;
- шунтирование путем установки синтетических сосудистых протезов (при обширном поражении сосудов);
- эндартерэктомия в случае изолированных окклюзий артерий, отходящих от аорты.
Прогноз и профилактика
Неспецифический аортоартериит - болезнь неизлечимая. Основная задача врачей — добиться устойчивой ремиссии, чтобы пациенты могли вести привычный образ жизни.
Прогноз зависит от имеющихся осложнений, тяжести самого патологического процесса, стадии болезни и даже настроя, возраста пациента.
Ситуация усложняется, если успели развиться серьезные осложнения: расслоение аневризмы аорты, синдром Лериша, инфаркт миокарда.
Пациентам рекомендуется соблюдать все предписания врача, не пропускать прием медикаментов для достижения устойчивой ремиссии. Можно ожидать положительных результатов поле проведения терапии, если заболевание выявлено на раннем этапе.
Если начать адекватное лечение вовремя, то 5-15 летний рубеж выживаемости пациентов в 90% случаев гарантирован. При развитии осложнений смертельный исход наблюдаются в 50% случаев.
Особые профилактические меры не предусмотрены. Аортоартериит требует серьезного подхода к лечению. Пациентам важно проходить своевременно обследование не реже 1 раза в год, выявлять и лечить хронические патологии на начальном этапе.
Читайте также:
- Инотропные средства при хронической систолической сердечной недостаточности
- Рентгенограмма, КТ, МРТ, УЗИ при склерозирующей эпителиоидной фибросаркоме
- Механизм транслокации веществ по флоэме. Гипотезы объемного потока Мюнха и тока под давлением.
- Принципы и задачи поддерживающей инфузионной терапии. Расчет энергозатрат
- Профилактика падений пожилых пациентов при головокружении. Рекомендации
